К сожалению, многие исследователи этого сложного синдрома рассматривают его в отрыве от состояния других систем организма. В следствие этого достаточно подробно изучен и описывается механизм взаимодействия факторов гемостаза чуть ли не на молекулярном уровне, а вот динамика клиники остается не совсем понятной даже самим исследователям. Доказательством тому является описание клиники ДВС – практически во всех руководствах описывается бледность и прохладность кожных покровов как один из явных признаков этого синдрома. В то же время не уточняется механизм «побледнения и похолодания». «Классическое» описание ДВС – «расстройства кровообращения аналогичны таковым при гиповолемии: артериальная гипотензия, тахикардия, периферическая вазоконстрикция, признаки органной гипоперфузии (олигурия, нарушения сознания); в тяжелых случаях клиническая картина соответствует типичному геморрагическому шоку» и т.д. Касательно подобных описаний можно сразу заметить, что авторы путают причину и следствие – не ДВС порождает клинику шока, а ДВС рождается или приобретает свое страшное обличие именно при шоке – нарушении капиллярного кровотока.
По нашему мнению, патогенез этого грозного и смертельного синдрома необходимо рассматривать в совокупности изменений всего гомеостаза и в частности – с изменениями со стороны сердечно-сосудистой системы. Логика здесь достаточно простая – ДВС – это патологический синдром, связанный с изменением свойств крови, а кровь, как известно, является сложной жидкостью и находится не где-то, а в сосудах. Соответственно, кровь может иметь разную вязкость, течь быстро или медленно по разным сосудам.
Как известно, в ответ на воспалительный процесс или тканевую травму происходит активация свертывающей системы за счет изменения свойств сосудистой стенки, повышения активности тромбоцитов и повышенного внутрисосудистого тромбообразования. Этот процесс может протекать вяло и не проявляться клинически, т.к. в противовесе находится противосвертывающая система, постоянно лизирующая микросгустки. В таком «вялом», хроническом состоянии ДВС может протекать достаточно долго и не иметь значимых клинических проявлений, как например, у онкологических больных.
Здесь можно провести аналогию между двумя грозными осложнениями – ДВС и жировая эмболия. Как известно, даже при полном здоровье в крови может присутствовать дезэмульгированный жир, например после приема жирной пищи, но жировая эмболия не развивается. Два этих осложнения опять же связывает гемодинамика, а точнее – ее нарушения.
Следующее заблуждение, связанное с представлением о ДВС – это, то, что следствием ДВС обязательно является кровотечение, от которого и умирают больные. Следует заметить, что исход ДВС в смертельное кровотечение бывает очень редко – не более нескольких процентов. В сотни раз чаще больные умирают от другого исхода ДВС – генерализованные микротромбозы, порождающие полиорганную дисфункцию, и смерть при этом медленная и мучительная. Этот факт могут подтвердить патологанатомы, которые фиксируют при аутопсии эти самые микротромбозы с давностью образования несколько суток – вокруг тромбированных капилляров уже развился некроз.
Итак, чтобы представит истинное лицо ДВС, рассмотрим существующую классификацию стадий (фаз) (Федорова З.Д. и др. (1979), Барышев Б.А. (1981)):
1. Компенсированная форма – гиперкоагуляция (ДВС I).
2. Субкомпенсированная форма – коагулопатия потребления без активации фибринолиза (ДВСII)
3. и с активацией вторичного фибринолиза (ДВС III).
4. Декомпенсированная форма – полное несвертывание крови (ДВС IV).
Гиперкоагуляция – как было сказано выше, это состояние может быть хроническим и не представлять угрозу для жизни – идет воспалительный процесс, постоянно образуются микросгустки и также успешно лизируются.
коагулограмме видно повышение активности свертывающей системы – повышен фибриноген, есть воспалительный фибриноген; могут наблюдаться и результаты аутолизиса – ПДФ, Д-димер. Клиники никакой нет. Если человек нормально питается, печень и кишечник нормально работают, то процесс течет до выздоровления от основного заболевания. Ничего страшного. Хотя при определенных условиях могут образовываться более крупные тромбы в венозных сосудах, и тогда больной заполучает ТГВ (тромбозы глубоких вен) или ТЭЛА. Некоторые авторы рассматриваю такую ситуацию не как ДВС, а как изолированный «синдром гиперкоагуляции».
Если есть проблемы с синтезом факторов свертывающей системы, то уже можно наблюдать ДВС II, характеризующийся снижением уровня факторов по данным коагулограммы. Клиники тоже нет. Тоже ничего страшного, за исключением того, что если где-то возникнет механическое повреждение целостности сосудов, то система гемостаза не сможет достаточно активно этому противостоять, т.е. эрозивные поражения ЖКТ, механические или трофические повреждения слизистых буду кровить сильнее и дольше.
А вот если абсолютно здоровый человек окажется в шоковом состоянии, то ДВС I может его и погубить. В чем же разница? В микроциркуляции – в эффективности капиллярного кровотока! При вялом-хроническом ДВС капиллярный кровоток не нарушен – капилляры проходимы для форменных элементов, скорость кровотока достаточная. Даже если образуется микротромб, то его выносит в общий кровоток, где он и лизируется.
вершенно другая ситуация при шоке. При «холодных» шоках (травматический-геморрагический, гиповолемический, кардиогенный) развивается централизация – останавливается капиллярный кровоток, где и образуются микротромбы. Если первоначально защитная – функциональная централизация продолжается несколько часов, то эти микротромбы уже не вымываются и не лизируются, капилляр блокируется навсегда (уже морфологическая централизация), обрекая на гибель клетки, которые питались от этого капилляра. Появляются очаги некроза и развивается полиорганная недостаточность, т.к. блок микроциркуляции при централизации затрагивает почти все органы. В кровоток поступает большое количество продуктов некроза, нарушаются барьерные функции. В итоге асептический некроз переходит в септический и усугубляет состояние больного.
Блок микроциркуляции, т.е. апогей ДВС I как раз и приходится на развернутую клинику шока – бледность, прохладность, гемодинамические нарушения и т.п. Лабораторно – гиперкоагуляция без признаков активного фибринолиза, может быть дефицит факторов свертывающей сиситемы, связанный как с кровопотерей, так и с расходом-потреблением (ДВС II). Тромбоцитопения не характерна, т.к. тромбы образуются без их участия. Дальше ДВС не идет – повода нет и «Мавр уже сделал своё дело…».
Здесь можно опять вернуться к аналогии между ДВС и жировой эмболией – именно при шоке гиперлипидемия и дезэмульгация и может привести к развитию синдрома жировой эмболии. Механизм тот же – нарушения микроциркуляции.
Небольшое различие в печальной динамике бывает при ожоговом, а иногда и при гиповолемическм шоке – здесь определенную роль играет еще один фактор, определяющий ток крови по капиллярам – вязкость. Именно при этих состояниях значимо повышается вязкость крови, развивается гемоконцентрация, так же способствующая блоку микроциркуляции.
Несколько иная ситуация при «тёплых» шоках (анафилактическом, септическом). Здесь ведущую патогенетическую роль в развитии ДВС I играет еще один фактор – скорость кровотока. При «тёплых» шоках развивается паралич микроциркуляции и скорость кровотока резко снижается – открыто слишком много капилляров. На фоне поражения сосудистого эндотелия повышается активность тромбоцитов и тромбообразование осуществляется с их участием, в следствии чего наблюдается резкое снижение их количества. Повышается и вязкость крови за счет ухода жидкости и белка в интерстиций – проницаемость капиллярной стенки возрастает. Если больные переживают шоковое состояние, то по коагулограмме больше чем ДВС II не увидим, но это состояние системы гемостаза быстро обратимо на фоне еще функционирующей печени. Такие больные бывают, что и погибают в конечном итоге от кровотечений, но не ДВС-ных – либо перфорации, либо эрозии ЖКТ, либо маточные. Если же больные погибают быстро, то геморрагический синдром если и успевает развиться, то это не ДВС, геморрагии связаны с нарушениями первичного — сосудисто-тромбоцитарного гемостаза – тромбоцитопенией и поражением сосудистой стенки.
Теперь о кровотечениях, непосредственно связанных с первичным повреждением – травмой или повреждением сосудов. Эти кровотечения сначала «механические» — нарушение целостности сосудов, но могут перейти и в коагулопатические, но не ДВС-ные. Факторы свертывающей и противосвертывающей системы, а также и тромбоциты, вытекают вместе с кровью, разводятся при инфузии, имитируя коагулопатию потребления – ДВС III, а иногда и инактивируются инфузией коллоидов в больших количествах (известный эффект угнетения первичного и вторичного гемостаза). Подобные состояния правильней именовать и классифицировать как «коагулопатию разведения». Прекрасно лечатся трансфузией СЗП и тромбоцитами.
Есть, конечно, и кровотечения, которые действительно связаны с ДВС и чаще всего они случаются в акушерстве. Но и в этих случаях их развитие не связано с той стадийностью, которую представляют классически.
«Хронический ДВС» при беременности – абсолютно физиологический процесс при абсолютно нормально протекающей беременности, и это известно давно. Бесспорно, что при осложненном течении беременности гиперкоагуляция может и приобретает более агрессивное течение – на фоне генерализованного вазоспазма (но не такого как при шоках) интенсивность микротромбозов повышается, что и приводит к развитию энцефалопатии, поражению печени и почек, тоже за счет микротромбозов.
это, опять же, не является причиной акушерских кровотечений, хотя расход факторов свертывающей системы возрастает, но фибринолиз не активизируется, по-видимому, за счет патологических изменений в сосудистой стенке и неактивности «кровяного» плазмина.
Критическим состояние гемостаза становиться по нескольким причинам и по следующей схеме – сначала всегда бывает «механическая» кровопотеря — отслойка плаценты, кровопотеря при родах или при кесаревом сечении. Далее, на фоне гиперактивации свертывающей системы начинается мощнейший фибринолиз, причина которого в выбросе в кровоток тканевого плазмина или веществ с аналогичным эффектом из тканей матки, которая ими переполнена, особенно при ее патологических изменениях. Динамика ситуации очень быстрая – «помяли» матку при кесаревом или при родах или уже во время ампутации – и в кровоток попало огромное количество фибринолитиков или веществ, провоцирующих собственный фибринолиз. На эту критическую ситуацию быстро наслаивается гемодилюция и разведение факторов противосвертывающей системы и тромбоцитов, антикоагулянтный эффект коллоидов, которые обычно необдуманно применяются для компенсации кровопотери, а также холодовая когагулопатия, связанная с кровопотерей и введением холодных (комнатной температуры) растворов.
Вся эта ситуация формально укладывается в классическое представление о динамике ДВС – исходная гиперкоагуляция, далее она же уже с признаками дефицита факторов, потом «ответная активация фибринолиза», потом полная несостоятельность. А ведь активация фибринолиза далеко не «ответная», а тяжело патологическая и не связана с классическим представлением о динамике ДВС. Точно такую же картину можно наблюдать при проведении тромболизиса, когда экзогенный мощнейший фибринолитик вводиться в кровоток – растворяются любые тромбы, но обычно кровотечений не бывает, т.к. нет раневой поверхности. А если проводят тромболизис у недавно прооперированных больных (такое случается, когда пытаются лечить ТЭЛА в послеоперационном периоде), то получают полноценное «акушерское кровотечение»!
Таким образом, более рационально разделять ДВС не по последовательным фазам, а по форме – гиперкоагуляционной и гипокоагуляционной. Возможно, что еще более целесообразно разделить на разные варианты коагулопатий – сам ДВС, но только I и II фаза по используемой классификации, и второй вид коагулопатии – «Фибринолитическая коагулопатия», соответствующая III и IV фазам.
Казалось бы – какая разница, ведь механизм коагулопатии тот же. Разница в толковании клиники и лабораторных данных породила устойчивый неверный подход к лечению таких состояний. Чего стоит ситуация, когда повышенную кровоточивость тканей матки расценивают как ДВС при отсутствии кровоточивости других тканей! Ведь не может же быть локальный ДВС матки или левой ноги!
А «классическое лечение» — СЗП с гепарином, коллоиды, холод на матку! Чего им достигали? Дополнительно вводили плазмин, поддерживали фибринолиз и угнетали гемостаз – не более. Провоцировали потерю нескольких ОЦК, потом доходили до теплой крови и, о чудо, спасали некоторых больных.
Источник: diseases.medelement.com
ДВС-синдром: что это такое?
ДВС-синдром — это короткое название дессименированного внутрисосудистого свертывания крови. При массивной кровопотере организм женщины, пытаясь не допустить полную потерю крови, «дает команду» на образование многочисленных тромбов. Кровь женщины сгущается и свертывается. Однако при этом состояние больной резко ухудшается. Чтобы не допустить гибель пациентки от тромбоза, организм дает «отбой» на продолжение процесса свертывания крови, кровь мгновенно разжижжается до того состояния, когда уже не может «свернуться» сама. И начинается профузное кровотечение, из-за которого больная может истечь кровью в течение нескольких минут.
Таким образом, можно заключить, что ДВС-синдром — это тяжелейшее состояние, которое не всегда поддается корректировке и лечению. При таком синдроме счет идет на минуты и даже секунды.
Фазы ДВС-синдрома
Протекает в виде последовательных фаз, которые на практике далеко не всегда можно четко разграничить. Выделяют следующие фазы:
1 — гиперкоагуляция;
2 — гипокоагуляция (коагулопатия потребления) без генерализованной активации фибрина;
3 — гипокоагуляция (коагулопатия потребления с генерализованной активацией фибринолиза — вторичный фибринолиз);
4 — полное несвертывание, терминальная степень гипокоагуляции.
Центральным механизмом, лежащим в основе кровоточивости при ДВС-синдроме, является включение плазматических факторов свертывания крови, в том числе фибриногена в микротромбы. Активация плазматических факторов влечет за собой потребление основного антикоагулянта крови (антитромбина 3) и значительное снижение его активности. Блокада микроциркуляции, нарушение транскапиллярного обмена, гипоксия жизненно важных органов при акушерских кровотечениях приводят к нарушению реологических свойств крови и полному ее несвертыванию.
Причины ДВС-синдрома
Основные факторы, способствующие развитию ДВС-синдрома:
тяжелые формы позднего токсикоза беременных
преждвременная отслойка нормально расположенной плаценты
эмболия околоплодными водами
геморрагический шок
сепсис
экстрагенитальная патология (заболевания сердечно-сосудистой системы, почек, печени)
гемотрансфузионные осложнения (переливание несовместимой крои)
анте- и интранатальная гибель плода.
Симптомы ДВС-синдрома
Начальные симптомы ДВС-синдрома, по которым врач может заключить, что в организме пациентки не все в порядке:
геморрагические проявления (кожные петехиальные кровоизлияния в местах инъекций, в склере глаз, в слизистой оболочке ЖКТ и др.).
профузные кровотечения из матки
тромботические проявления (ишемия конечностей, инфарктные пневмонии, тромбозы магистральных сосудов)
нарушение функции центральной нервной системы (дезориентация, оглушенность, кома).
нарушение функции внешнего дыхания (одышка, цианоз, тахикардия).
Клинические проявления синдрома ДВС разнообразны и меняются в разные фазы. Продолжительность клинических проявлений 7-9 часов и более. Важное значение имеет лабораторная диагностика фаз синдрома ДВС. Наиболее информативны и быстро выполнимы следующие тесты: определение времени свертывания цельной крови и тромбинового времени, тромбин-тест, спонтанный лизис сгустка цельной крови, подсчет тромбоцитов и др.
Клинико-лабораторные данные конкретный для каждой фазы ДВС синдрома. Массивная и быстрая кровопотеря сопряжена с уменьшением содержания фибриногена, тромбоцитов, других факторов свертывания крови и нарушением фибринолиза.
Принципы лечения ДВС-синдрома
Лечение должно быть ранним и комплексным, остановка кровотечения — надежной и немедленной. Оказывать помощь роженице при ДВС-синдроме должны одновременно реаниматологи, гематологи и хирурги. Также, необходимы неонатолог и акушерка для оказания помощи пострадавшему ребенку.
Последовательность неотложных мероприятий:
1. Остановка кровотечения — консервативные, оперативные методы лечения (ручное обследование полости матки, чревосечение с удалением матки, перевязкой сосудов).
2. Гемотрансфузия с возмещением кровопотери донорской крови (теплой или малых сроков хранения — 3 сут). Удельный вес донорской крови не должен хранения превышать 60-70% объема кровопотери при ее одномоментном замещении.
3. Восстановление ОЦК, проведение контролируемой гемодилюции, внутривенное введение коллоидных, кристаллоидных растворов (реополиглюкин, полиглюкин, желатиноль, альбумин, протеин, эритроцитарная масса, плазма, гемодез, ацесоль, хлосоль, раствор глюкозы и др.). Соотношение коллоидных , кристаллоидных растворов и крови должно быть 2:1:1. Критериями безопасности гемодилюции служит величина гематокрита не ниже 0.25 г/л, гемоглобина не ниже 70 г/л. КОД не ниже 15 мм.рт.ст.
4. Коррекция метаболического ацидоза раствором гидрокарбоната натрия.
5. Введение глюкокортикоидных гормонов (преднизолон, гидрокортизон, дексаметазон).
6. Поддержание адекватного диуреза на уровне 50-60 мл/ч.
7. Поддержание сердечной деятельности (сердечные гликозиды, кокарбоксилаза, витамины, глюкоза).
8. Адекватное обезболивание (промедол, пантопон, анестезиологическое пособие).
9. Десенсибилизирующая терапия (димедрол, пипольфен, супрастин).
10. Дезинтоксикационая терапия (гемодез, полидез).
Лечение синдрома ДВС направлено на:
устранение основной причины синдрома
нормализацию центральной и периферической гемодинамики
восстановление гемокоагуляционных свойств
ограничение процесса внутрисосудистого свертывания крови
нормализацию фибринолитической активности
Инфузионная терапия при ДВС-синдроме обязательно должна включать:
— гемотрансфузию — используют только теплую донорскую кровь или свежеконсервированную кровь, со сроком хранения не более 3 суток.
— сухую нативную, замороженную плазму, альбумин, низкомолекулярные декстраны
— антиаггреганты (трентал, теоникол, курантил, дипиридамол) в стадии гиперкоагуляции
— протеолитические ферменты (контрикал, трасилол, гордокс) — в стадии гипокоагуляции.
Степень гемодилюции должна контролироваться показателями гематокрита, ОЦК и ОП, ЦВД, коагулограммой и почасовым диурезом.
Источник: puzdrik.ru
Определение
ДВС – это патологическое состояние, развивающееся в результате истощения факторов, способствующих и противодействующих свертыванию крови. Основа этого процесса – блокада мелких сосудов рыхлыми кровяными сгустками, возникающие вследствие выброса в кровь большого количества факторов свертывания (гиперкоагуляция). Оставшаяся в сосудистом русле кровь утрачивает способность к свертыванию из-за снижения количества свертывающих факторов, активации веществ, растворяющих сгустки, накопления продуктов распада белков, обладающих противосвертывающей активностью.
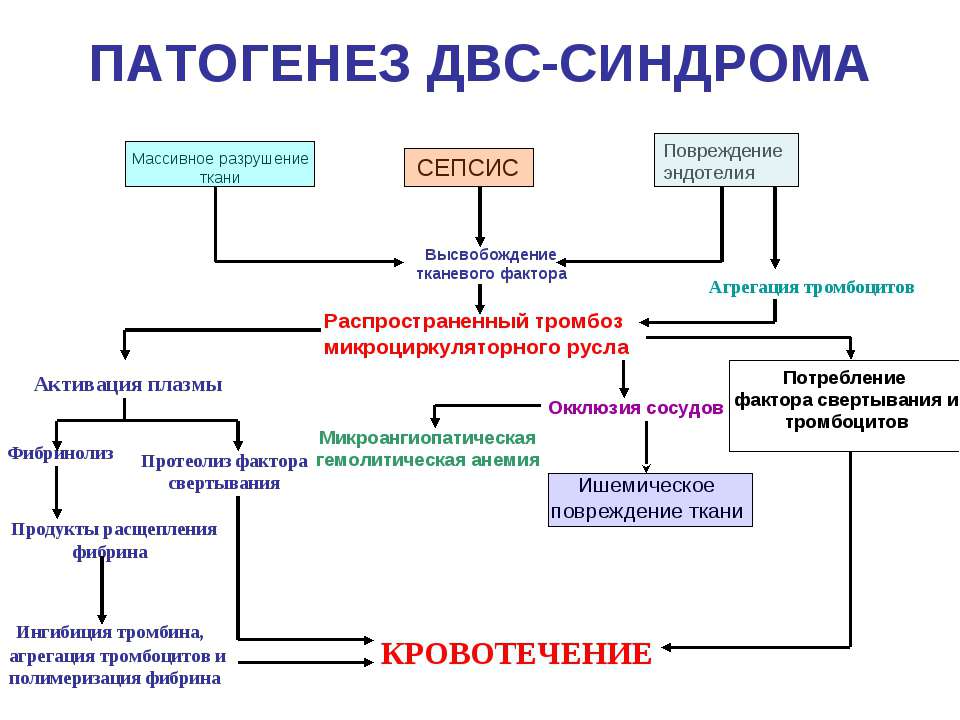
Причины ДВС-синдрома
Множество тяжелых и критических состояний могут стать причиной ДВС-синдрома. Практически любая патология, при которой отмечается повреждение сосудистой стенки, изменение свойств крови, скорости ее протекания по сосудам, способна запустить каскад реакций, ведущих к внутрисосудистому свертыванию. Основные же причины болезни следующие:
- Любая форма шока. При этом состоянии отмечается серьезное ухудшение реологических свойств крови (повышение ее вязкости), а также повреждение стенки мелких сосудов.
- Тяжелые инфекции септического характера. В этом случае механизм внутрисосудистого свертывания может быть запущен напрямую бактериальными токсинами либо опосредованно — через разрушение эндотелия (внутренней оболочки) сосудов микроорганизмами и продуктами их жизнедеятельности.
- Гемолиз (массивное разрушение эритроцитов). Возникает он вследствие переливания несовместимой или просроченной крови, при тяжелых физических нагрузках, сильном переохлаждении, перепадах атмосферного давления, а также приеме некоторых лекарств (хинидин, нитрофурановые и сульфаниламидные химиопрепараты).
- Синдром массивных трансфузий. Объем переливания свыше 5 литров может стать пусковым фактором ДВС-синдрома.
- Некрозы в различных органах. Инфаркт миокарда, острое нарушение мозгового кровообращения (инсульт), некоторые формы панкреатита, острая дистрофия печени, ожоги кожи и слизистых оболочек, массивные хирургические вмешательства и травмы, краш-синдром (или синдром длительного сдавления) – все это приводит к мощному выбросу в кровь так называемого тканевого фактора – основного вещества, запускающего каскад реакций гиперкоагуляции.
- Иммунные и иммунокомплексные заболевания.
- Опухолевый процесс, особенно с множественными метастазами.
- Гемодиализ, гемосорбция, экстракорпоральное кровообращение (например, при операциях на сердце).
- Острые отравления гемолитическими ядами.
- Акушерская патология. Сюда включают многие ситуации, возникающие во время беременности и в родах – гестозы, предлежание плаценты, раннее излитие околоплодных вод, ранняя отслойка плаценты, внутриутробная гибель плода).
Симптомы ДВС-синдрома

Симптоматика этой патологии зависит от стадии развития болезни, а также формы синдрома – острой или хронической. По стадиям клиническая картина острого ДВС-синдрома может быть следующей:
- Стадия гиперкоагуляции, во время которой отмечается массивное образование тромбов в кровеносных сосудах малого диаметра. Продолжительность этой стадии весьма мала, а клиническая картина обычно маскируется симптоматикой тяжелого основного заболевания.
- Стадия гипокоагуляции – это период появления первых кровотечений. В этой фазе активируются факторы, препятствующие свертыванию и одновременно иссякают факторы, усиливающие коагуляцию. В результате главным клиническим признаком ДВС-синдрома становятся разнообразные кровотечения. Различают:
- Ранние кровотечения, возникающие преимущественно в месте, где были разрушены ткани: при абортах или родах – маточные, при хирургических вмешательствах – в зонах разрезов, при деструктивных процессах в легких – соответственно легочные. Параллельно отмечается появление геморрагий и других локализаций – подкожные, подслизистые, внутрикожные в местах инъекций.
- Поздние кровотечения являются проявлением ухудшения состояния больного. Это могут быть носовые и желудочно-кишечные кровотечения, появление гематом в подкожно-жировой клетчатке, в области ягодиц, поясницы и т. д.
- В последующих стадиях наряду с кровотечениями нарастают симптомы функциональной, а затем и органической недостаточности пораженных органов, причем раньше всего страдают органы, пронизанные богатой капиллярной сетью: надпочечники, почки, легкие, печень, желудочно-кишечный тракт, селезенка, кожа, слизистые оболочки.
Хронический ДВС-синдром обычно проявляется тромбозами и тромбоэмболиями, локализованными в различных органах. Эта форма патологии чаще всего встречается у людей, страдающих онкозаболеваниями злокачественного характера. Тромбоз глубоких вен, переходящий в тромбоэмболию легочной артерии – одна из самых частых причин смерти больных с опухолями.
Диагностика ДВС-синдрома
Клиническая диагностика ДВС-синдрома на раннем этапе весьма сложна: симптоматика скудная, кровотечений не имеется, да и срок ее весьма короток. При истощении факторов свертывания крови и появлении геморрагий диагноз патологии можно выставить с достаточно высокой уверенностью. Причем чем больше времени прошло с момента первого кровотечения, тем легче выявить ДВС-синдром. Минусом выжидательной тактики становится стремительное ухудшение прогноза заболевания. Именно поэтому в срочном порядке больным делают ряд анализов, показывающих состояние свертывающей системы:
- время свертывания крови, которое, будучи нормальным или даже укороченным в стадии гиперкоагуляции, прогрессивно удлиняется по мере развития болезни (до 30 минут и более);
- количество тромбоцитов в периферической крови, которое постепенно уменьшается относительно нормы;
- тромбиновое время, увеличивающееся в зависимости от стадии от нормальных 5-11 секунд до 60 и более;
- анализ на D-димеры, в норме отсутствующие, но при внутрисосудистом свертывании – резко повышенные.
Прочие анализы также применяются в практике, однако дополнительной важной для диагностики информации не дают.
Специалист, занимающийся лечением больного, должен четко знать все способы диагностики ДВС-синдрома и их результаты, так как от правильного определения стадии процесса зависит и тактика медицинских мероприятий.
Лечение ДВС-синдрома
Лечение основного заболевания – главное, что требуется делать при борьбе с внутрисосудистым свертыванием. Если не устранить причину осложнения – невозможно будет избавиться и от него самого. Поэтому рациональная антибиотикотерапия при инфекциях, адекватный гемостаз при травмах любого характера, детоксикация при отравлениях могут привести даже к спонтанному исчезновению ДВС-синдрома.
Если же самопроизвольной регрессии не произошло, следует незамедлительно начать борьбу с патологией. Лечение болезни проводят, учитывая ее стадию:
- 1 стадия. Следует проводить профилактику гиперкоагуляции путем применения гепарина, внутривенных вливаний реополиглюкина в сочетании с дезагрегантами, введения кортикостероидов.
- 2 стадия. К перечисленным выше препаратам добавляют внутривенное вливание альбуминов, свежезамороженной плазмы, цельной крови или эритроцитарной массы.
- 3 стадия. В этой фазе подход к лечению резко меняется, так как здесь на первое место выходит активность системы, препятствующей сворачиванию крови. Применяют препараты, подавляющие активность факторов противосвертывания (гордокс, контрикал), усиливающие работу тромбоцитов (этамзилат). Параллельно с этим стремятся активировать систему свертывания путем вливания плазмы. При сниженном гемоглобине вливают и цельную кровь в малых количествах. Введение гепарина прекращают.
- 4 стадия. На этом этапе мероприятия такие же, как и в третьей стадии с добавлением растворов на основе альбумина, желатина.

Параллельно с этими действиями проводят коррекцию нарушений водно-электролитного и кислотно-щелочного состояний, нормализуют работу почек, поддерживают дыхательные функции, возмещают кровопотерю.
Профилактика
Знание причин ДВС-синдрома делает возможными и меры по его предотвращению. Конечно, все предусмотреть невозможно, однако соблюдение нескольких правил может серьезно снизить риск развития этой тяжелой патологии:
- при необходимости хирургического лечения – выбор наиболее щадящей методики операции;
- применение антикоагулянтов при любой патологии, способной осложниться ДВС-синдромом;
- избегание укусов змей и интоксикаций химическими веществами;
- отказ или минимальное использование цельной крови в пользу ее производных (эритроцитарная масса, плазма) и плазмозаменителей;
- раннее выявление и лечение онкологических заболеваний.
ДВС-синдром является исключительно тяжелым осложнением клинической патологии, отличающимся весьма высокой летальностью – в зависимости от причины гибнет до 50% пациентов. Именно поэтому меры профилактики его можно считать даже более важными, чем лечебные мероприятия. Есть у англичан одна пословица: «Лучше унция профилактики, чем фунт лечения», и к синдрому диссеминированного внутрисосудистого свертывания она подходит как нельзя лучше.
Бозбей Геннадий Андреевич, врач скорой медицинской помощи
21,207 просмотров всего, 10 просмотров сегодня
- боль в груди (может распространяться на левую руку, плечо, спину, шею, челюсть, верхнюю часть живота);
- одышка;
- чувство нехватки воздуха;
- холодный пот;
- тошнота;
- рвота.
- боль в ногах;
- покраснение;
- жар;
- отечность.
- головная боль;
- потеря сознания;
- тошнота, рвота;
- речевые нарушения;
- слабость в мышцах или обездвиженность руки, ноги на одной стороне;
- слабость в мышцах или обездвиженность одной стороны лица;
- онемение преимущественно одной стороны тела.
- кровь в моче – в результате кровоизлияния в мочевой пузырь, почки;
- кровь в кале – кровоизлияние в желудочно-кишечном тракте (например, в желудке, тонком кишечнике);
- резкая головная боль, потеря сознания, судороги и другие проявления – при кровоизлиянии в мозг.
- длительное кровотечение даже из минимальных повреждений кожи (например, из места инъекции);
- кровотечение из носа, десен;
- длительное обильное менструальное кровотечение у женщин;
- точечные кровоизлияния на коже (петехии).
- осложнения во время беременности и родов (например, отслойка плаценты, гибель плода, тяжелая кровопотеря и другие);
- сепсис – тяжелое заболевание, при котором инфекция циркулирует в крови и разносится по всему организму;
- тяжелые травмы, ожоги, при которых в кровоток попадает большое количество веществ из разрушенных клеток, повреждается эндотелий (внутренняя стенка сосудов); эти и другие механизмы могут вызывать активацию процессов свертывания крови;
- злокачественные опухоли – механизм развития диссеминированного внутрисосудистого свертывания при злокачественных опухолях изучен не до конца, по мнению исследователей, некоторые виды злокачественных опухолей (например, аденокарцинома поджелудочной железы) могут выделять в кровь вещества, активирующие процессы свертывания крови;
- сосудистые нарушения – такие сосудистые заболевания, как аневризма аорты (расширение сосуда, которое грозит его разрывом), могут вызывать локальное усиление коагуляции (свертывания крови). Попадая в кровоток, активированные факторы свертывания приводят к синдрому диссеминированного внутрисосудистого свертывания во всем организме;
- укусы ядовитых змей.
- женщины, имеющие серьезные осложнения во время беременности и родов (например, отслойка плаценты)
- пациенты с сепсисом (тяжелое состояние, при котором происходит распространение инфекции током крови по всему организму)
- лица, имеющие тяжелые травмы, ожоги
- лица, имеющие злокачественные опухоли (например, аденокарцинома простаты)
- лица, подвергшиеся укусам ядовитых змей.
- Коагулограмма. Анализ свертывающей системы крови. Свертывание крови – сложный процесс, в котором участвует множество компонентов. Оценка параметров свертывания включает в себя несколько показателей: АЧТВ (Активированное частичное тромбопластиновое время), МНО (Международное нормализованное отношение), протромбиновый индекс, антитромбин III, D-димеры, фибриноген и другие. При ДВС-синдроме требуется комплексная оценка данных показателей.
- Активированное частичное тромбопластиновое время (АЧТВ). Показывает время, за которое образуется сгусток крови при добавлении в плазму крови (жидкая часть крови) определенных химических реагентов. Повышение данного показателя говорит о гипокоагуляции, то есть снижении способности крови к свертыванию (склонность к кровотечению), снижение данного показателя является указанием на повышенный риск тромбообразования (образования кровяных сгустков).
- Протромбиновый индекс (ПИ). Протромбин – белок, который образуется в печени. Он является предшественником тромбина – белка, необходимого для свертывания крови. Протромбиновый индекс показывает отношение времени свертывания плазмы здорового человека к времени свертывания плазмы пациента. Выражается данный показатель в процентах. Увеличение данного показателя указывает на повышенную свертываемость крови, уменьшение – снижение способности крови к формированию кровяного сгустка.
- Международное нормализованное отношение (МНО). Показатель системы свертывания крови. Увеличение данного показателя наблюдается при снижении способности крови к свертыванию. Является важным параметром при лечении препаратами, влияющими на систему свертывания крови.
- Антитромбин III. Является природным веществом, которое снижает свертываемость крови. В стадии образования тромбов количество антитромбина уменьшается. По данному показателю косвенно можно судить о выраженности ДВС-синдрома.
- Фибриноген. Фибриноген – белок, который необходим для процесса свертывания крови. В стадию повышенной свертываемости крови при ДВС-синдроме наблюдается снижение уровня фибриногена.
- D-димеры. D – димеры являются одним из конечных продуктов расщепления фибриногена (белка, участвующего в свертывании крови). Повышение уровня D – димеров указывает на активацию тромбообразования. Уровень повышен в стадию гиперкоагуляции при ДВС-синдроме.
- Тромбиновое время. Время, необходимое для образования сгустка фибрина (белок, необходимый для образования тромба) при добавлении фермента (тромбина). Увеличение данного показателя наблюдается при гипокоагуляции (снижении способности крови к свертыванию).
- Общий анализ крови. Данный показатель позволяет определить количество основных компонентов крови: эритроцитов, гемоглобина, тромбоцитов, лейкоцитов. При ДВС – синдроме может быть снижение количества тромбоцитов.
- Креатинин в сыворотке крови. Креатинин образуется в мышцах, затем попадает в кровь. Участвует в обменных процессах, сопровождающихся выделением энергии. Выводится из организма с мочой через почки. При нарушении функции почек уровень креатинина в крови возрастает.
- Мочевина в сыворотке. Мочевина – конечный продукт обмена белков. Выводится из организма почками с мочой. Уровень мочевины возрастает при нарушении функционирования почек.
- Аланинаминотрансфераза (АЛТ). Аланинаминотрансфераза — фермент, который содержится во многих клетках организма, преимущественно в клетках печени. При повреждении клеток печени данный фермент попадает в кровь. Повышение уровня данного фермента наблюдается при поражении печени.
- Коагулограмма №3 (ПИ, МНО, фибриноген, АТIII, АЧТВ, D-димер)
- Тромбиновое время
- Общий анализ крови
- Креатинин в сыворотке
- Мочевина в сыворотке
- Аланинаминотрансфераза (АЛТ)
- Dan L. Longo, Dennis L. Kasper,J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011. Chapter 116. Coagulation Disorders. Disseminated Intravascular Coagulation.
- Mark H. Birs, The Merk Manual, Litterra 2011. Chapter 17, p. 694. Disseminated Intravascular Coagulation.
- молниеносную;
- острую;
- подострую;
- затяжную;
- хроническую;
- латентную;
- локальную;
- генерализованную;
- компенсированную;
- декомпенсированную.
- любой вид шока,
- кровопотеря,
- интоксикация,
- сепсис,
- резус-конфликтная беременность,
- остановка кровообращения и последующая реанимация,
- гестозы,
- атония матки,
- предлежание плаценты,
- массаж матки
- атеросклероз,
- антенатальная гибель плода,
- онкологические заболевания
- лейкозы,
- эмболия околоплодными водами,
- переливание несовместимой крови,
- септический аборт,
- отслойка нормально расположенной плаценты с кровоизлиянием в матку,
- приращение плаценты,
- разрыв матки,
- операции на паренхиматозных органах: матке, печени, легких, простате, почках;
- острая лучевая болезнь,
- синдром длительного сдавления,
- гангрена,
- трансплантация органов, химиотерапия, панкреонекроз, инфаркт миокарда и прочее).
- определение тромбоцитов (при ДВС-синдроме отмечается снижение тромбоцитов во 2, 3 и 4 фазы);
- время свертываемости крови (норма 5 – 9 минут, в 1 стадию укорочение показателя, в последующие – удлинение времени);
- время кровотечения (норма 1 – 3 минуты);
- АЧТВ (активированное частичное тромбопластическое время – увеличение во 2 и 3 фазах ДВС-синдрома);
- протромбиновое время, тромбиновое время, определение активированного времени рекальцификации плазмы – АВР (увеличение во вторую и третью стадию ДВС-синдрома);
- лизис сгустка (в норме нет, в 3 фазу лизис быстрый, а в 4 фазу сгусток не формируется);
- фибриноген (норма 2 – 4 г/л, снижается во 2, 3 и 4 стадии);
- исследование феномена фрагментации эритроцитов вследствие повреждения их нитями фибрина (в норме тест отрицательный, положительный тест свидетельствует о ДВС-синдроме);
- снижение эритроцитов (анемия, уменьшение объема крови);
- снижение гематокрита (гиповолемия);
- определение кислотно-щелочного и электролитного баланса.
- гемокоагуляционный шок (критическое падение артериального давления, расстройства дыхательной и сердечной систем и прочее);
- постгеморрагическая анемия;
- летальный исход.
Источник: okeydoc.ru
Синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) – состояние, характеризующееся нарушениями в системе свертывания крови. При этом в зависимости от стадии ДВС-синдрома происходит образование множественных тромбов (кровяных сгустков) в сосудах различных органов либо возникает кровотечение.
Система свертывания крови включает в себя тромбоциты и факторы свертывания (специфические белки и неорганические вещества). В норме механизмы свертывания крови активизируются при дефекте стенки сосуда и кровотечении. В результате образуется тромб (кровяной сгусток), который закупоривает поврежденное место. Этот защитный механизм предотвращает потерю крови при различных повреждениях.
Синдром диссеминированного внутрисосудистого свертывания возникает на фоне других серьезных заболеваний (например, осложнений во время родов и беременности, тяжелых травм, злокачественных опухолей и других). При этом из поврежденных тканей выделяется значительное количество факторов свертывания, что приводит к образованию множественных тромбов в различных органах и тканях. Это затрудняет кровообращение в них и, как следствие, вызывает их повреждение и нарушение функций.
Большое количество тромбов приводит к уменьшению количества факторов свертывания крови (они расходуются в процессе формирования тромбов). Это снижает способность крови к свертыванию и приводит к кровотечениям (стадия гипокоагуляции).
ДВС-синдром является тяжелым осложнением и угрожает жизни пациента. Требуется проведение неотложных лечебных мероприятий, направленных на лечение основного заболевания (на фоне которого возник ДВС-синдром), предупреждение образования новых тромбов, остановку кровотечения, восстановление дефицита факторов свертывания и компонентов крови, поддержание нарушенных функций организма.
Синонимы русские
Коагулопатия потребления, синдром дефибринирования, тромбогеморрагический синдром.
Синонимы английские
Disseminated intravascular coagulation, сonsumption сoagulopathy, defibrination syndrome.
Симптомы
Симптомысиндрома диссеминированного внутрисосудистого свертывания зависят от стадии заболевания.
На стадии повышенной свертываемости крови образуются множественные тромбы в различных органах.
При тромбах в сосудах сердца и легких могут возникать эти и другие симптомы:
Признаки образования тромбов в венах ног:
При тромбозе сосудов головного мозга может развиваться острое нарушение мозгового кровообращения (инсульт). Ему сопутствуют:
Образование тромбов в сосудах других органов (например, почек) приводит к их повреждению и нарушению функций (почечная недостаточность).
Постепенно уменьшается количество факторов свертывания крови, так как они расходуются в процессе образования множественных тромбов. В результате ДВС переходит в стадию гипокоагуляции (снижения свертываемости крови). При этом может возникать кровотечение.
Симптомывнутреннего кровотечения (в различные внутренние органы и ткани):
Симптомынаружного кровотечения:
Таким образом, проявления синдрома диссеминированного внутрисосудистого свертывания многообразны и зависят от стадии ДВС-синдрома, преимущественного поражения определенных органов.
Общая информация о заболевании
Синдром диссеминированного внутрисосудистого свертывания – нарушение в системе свертывания крови, которое развивается на фоне различных тяжелых заболеваний.
Причинами развития ДВС-синдрома могут быть:
Таким образом, данные состояния способны вызывать выход в кровь большого количества стимуляторов свертывания крови, в результате чего происходит образование тромбов в сосудах различных органов. Это может приводить к нарушению кровоснабжения легких, почек, головного мозга, печени и других органов. В наиболее тяжелых случаях происходит выраженное нарушение функций нескольких органов (полиорганная недостаточность).
Постепенно происходит снижение уровня факторов свертывания крови, так как они расходуются при образовании тромбов. В результате способность крови к свертыванию резко снижается. Это может приводить к возникновению кровотечений. Выраженность кровотечения может варьировать от небольших кровоизлияний на коже (петехий), до возникновения массивных кровотечений из желудочно-кишечного тракта, кровоизлияний в головной мозг, легкие и другие органы.
Синдром диссеминированного внутрисосудистого свертывания бывает острым и хроническим. При остром ДВС — синдроме после короткой фазы гиперкоагуляции (повышенной свертываемости крови) может развиваться гипокоагуляция (снижение свертываемости крови). При этом основными проявлениями будет возникновение кровотечений и кровоизлияний в различные органы.
При хроническом ДВС-синдроме на первый план выступает образование тромбов. Частой причиной хронического синдрома диссеминированного внутрисосудистого свертывания является рак.
Синдром диссемнированного внутрисосудистого свертывания является грозным осложнением. По данным различных исследователей, наличие ДВС-синдрома увеличивает риск летального исхода в 1,5 — 2 раза.
Кто в группе риска?
К группе риска относятся:
Диагностика
Ключевую роль в диагностике синдрома диссеминированного внутрисосудистого свертывания имеет лабораторная диагностика. Определение параметров свертывания крови также имеет большое значение при лечении ДВС – синдрома. Проводятся следующие лабораторные исследования:
Оценка функции почек, печени:
Исследования:
Диагностика ДВС-синдрома основана на клинических данных и лабораторных анализах. Различные исследования могут быть необходимы для диагностики основного заболевания, возникших осложнений. Необходимость проведения и объем исследований определяется лечащим врачом.
Лечение
Тактика лечения синдрома диссеминированного внутрисосудистого свертывания зависит от причин его возникновения, тяжести состояния больного и других факторов.
Острый синдром диссеминированного внутрисосудистого свертывания является тяжелым состоянием, которое угрожает жизни больного и требует проведения интенсивных лечебных мероприятий. Лечение может быть направлено на устранение причин, вызвавших ДВС – синдром (основное заболевание), на предупреждение образования тромбов в сосудах, остановку кровотечения, восстановление нормального объема крови и ее компонентов. Для этого может проводиться переливание свежезамороженной плазмы (жидкая часть крови, взятая от донора), компонентов крови, внутривенное введение различных растворов, применяются препараты, влияющие на свертываемость крови, и другие медикаменты.
Профилактика
Специфической профилактики синдрома диссеминированного внутрисосудистого свертывания не существует.
Рекомендуемые анализы
Литература
Источник: helix.ru
Виды
В зависимости от интенсивности образования и поступления в кровь тромбопластина, который образуется при разрушении клеток, в том числе и кровяных, ДВС-синдром имеет различные клинические формы:
Причины
Пусковыми факторами ДВС-синдрома могут явиться самые разнообразные интенсивные или длительные стимулы, так или иначе укладывающиеся в триаду Вирхова – нарушения циркуляции крови, ее свойств или сосудистой стенки.
ДВС-синдром возникает:
1. При нарушении реологических характеристик крови и гемодинамики
2. При контакте крови с поврежденными клетками и тканями
3. При изменении свойств крови и при массивном поступлении в кровь тромбопластических веществ
Симптомы ДВС-синдрома
В течении ДВС-синдрома выделяют 4 стадии:
1 стадия – фаза гиперкоагуляции и гиперагреции тромбоцитов;
2 стадия – переходная фаза (разнонаправленные сдвиги в свертываемости крови как в сторону гипер-, так и в сторону гипокоагуляции);
3 стадия – фаза глубокой гипокоагуляции (кровь не сворачивается вообще);
4 стадия – разрешающая фаза (либо показатели гемостаза нормализуются, либо развиваются осложнения, приводящие к летальному исходу).
Симптоматика ДВС-синдрома зависит от многих факторов (причины, которая его вызвала, клиники шока, нарушений всех звеньев гемостаза, тромбозов, сниженного объема сосудистого русла, кровотечения, анемии, нарушения функций и дистрофии органов-мишеней, нарушения обмена веществ).
В первую фазу отмечается повышенная свертываемость крови, моментальное образование сгустков в крупных сосудах и тромбов в мелких (во время операции). У больного невозможно взять кровь на анализ, так как она тут же сворачивается. Как правило, первая фаза протекает очень быстро и остается незамеченной врачами. Отмечается резкое снижение артериального давления, кожные покровы бледные, покрыты холодным липким потом, пульс слабый (нитевидный). Затем развивается дыхательная недостаточность в силу поражения легких, влажный кашель и крепитация в легких, цианоз кожи, холодные ступни и кисти.
Во вторую фазу сохраняются те же симптомы, что и в первой стадии ДВС-синдрома, плюс в процесс вовлекаются почки (почечная недостаточность), надпочечники, пищеварительный тракт (тошнота, рвота, боли в животе, диарея). В головном мозге образуются микротромбы (головная боль, головокружение, судороги, потеря сознания вплоть до комы, парезы и параличи, инсульты).
Третья фаза (стадия гипокоагуляции) характеризуется массивными кровотечениями, как из первоначального очага, так и из других органов (кишечное и желудочное кровотечения вследствие изъязвления слизистой, кровь в моче – поражение почек, мокрота с примесью крови при откашливании).
Также характерно развитие геморрагического синдрома (появление массивных кровоизлияний, гематом, петехий, неостанавливающееся кровотечение в местах инъекций и во время проведения операции, кровоточивость десен, кровотечение из носа и прочее).
Четвертая фаза при своевременном и адекватном лечении ведет к восстановлению гемостаза и остановке кровотечения, но нередко заканчивается летальным исходом при массивном поражении внутренних органов и кровотечении.
Диагностика
Основные лабораторные исследования:
Лечение ДВС-синдрома
Терапию ДВС-синдрома осуществляет врач, столкнувшийся с данной патологией (то есть лечащий врач) вкупе с реаниматологом. При хроническом течении ДВС-синдрома его лечением занимается терапевт с гематологом.
В первую очередь необходимо устранить причину ДВС-синдрома. Например, при сепсисе назначается антибактериальная и трансуфизионная (внутривенное вливание препаратов крови) терапия, при травматическом шоке – адекватное обезболивание, иммобилизация, оксигенация и раннее хирургическое вмешательство. Или при опухолевых заболеваниях – химио- и радиотерапия, при инфаркте миокарда – купирование болевого синдрома, восстановление сердечного ритма и гемодинамики, при акушерской и гинекологической патологии радикальные меры (экстирпация матки, кесарево сечение).
Восстановление гемодинамики и реологических свойств крови осуществляется путем инфузионно-трансфузионных вливаний.
Показано вливание свежезамороженной плазмы, которая не только восстанавливает объем циркулирующей крови, но и содержит все факторы свертывания.
Также вводят кристаллоидные (физ. раствор, глюкоза) и коллоидные растворы (полиглюкин, реополиглюкин) в отношении 4/1 и белковые препараты крови (альбумин, протеин).
Назначается антикоагулянт прямого действия – гепарин. Доза гепарина зависит от стадии ДВС-синдрома (в 1 – 2 фазы она значительная). При значительной анемии переливается свежая (не более 3 суток) эритроцитарная масса.
В лечении тяжелого генерализованного ДВС-синдрома применяют фибриноген и концентраты свертывающих факторов крови (криопреципетат). Используют игинбиторы протеолиза – антипротеазы, для подавления тканевых протеаз, которые высвобождаются при повреждении клеток (контрикал, трасилол, гордокс). Также назначаются кортикостероиды (гидрокортизон, дексаметазон), так как они повышают свертываемость крови.
Параллельно ведется борьба с полиорганной недостаточностью (поддержка функций легких, почек, желудочно-кишечного тракта, надпочечников). Во 2 – 4 фазах ДВС-синдрома для восстановления местного гемостаза применяют смесь из аминокапроновой кислоты, сухого тромбина, этамзилата натрия и адроксона. Данную смесь вводят в брюшную полость через дренажи, перорально, в виде тампонов в полость матки и влагалища, а смоченные раствором салфетки наносят на рану.
Весь процесс интенсивной терапии занимает 1 – 5 суток (в зависимости от тяжести ДВС-синдрома), а последующее лечение продолжается до полного или практически полного восстановления всех полиорганных нарушений.
Осложнения и прогноз
К основным осложнениям ДВС-синдрома относятся:
Прогноз зависит от тяжести, течения и стадии ДВС-синдрома. В 1 и 2 стадии прогноз благоприятный, в 3 стадию сомнительный, в 4 (при неадекватном или отсутствующем лечении) летальный.
Источник: www.diagnos.ru
