Желудочковая пароксизмальная тахикардия представляет собой приступ учащения сокращений желудочков сердца, который начинается и заканчивается в большинстве случаев внезапно. При этом ритм остаётся правильным, синусовым, поэтому такая тахикардия — это синусовая тахикардия сердца.
Развивается тахикардии в силу множества причин, некоторые из которых являются нормальной физиологической реакцией и не должны вызывать опасений. Например, учащение сердцебиения в разумных пределах после физической нагрузки или же при эмоциональном напряжении, когда сердечный ритм быстро возвращается к норме после устранения действия этих факторов.
Также обычно наблюдается тахикардия при температуре, повышающейся вследствие простудных и некоторых других заболеваний. Имеется даже закономерность — при повышении температуры тела на 1 градус пульс в зависимости от конституции и возраста больного учащается на 6–10 ударов. Поводом для беспокойства являются, прежде всего, случаи, когда тахикардия появляется в состоянии покоя. В таких случаях для решения вопроса, как избавиться от тахикардии, обязательно необходимо полное обследование.
Желудочковая пароксизмальная тахикардия является самой неблагоприятной среди всех аритмий, представляющих угрозу для жизни (к которым относятся как другие желудочковые, так и пароксизмальная наджелудочковая тахикардия).
Классификация
Среди желудочковых пароксизмальных тахикардии выделяют неустойчивые и устойчивые формы. Неустойчивые характеризуются наличием трех и более эктопических комплексов QRS подряд, регистрирующихся в промежутке времени не более 30 секунд. На гемодинамику такие пароксизмы влияния не оказывают, но повышают риск фибрилляции желудочков и внезапной остановки сердца. Устойчивые продолжаются более 30 секунд и сопровождаются изменениями гемодинамики вплоть до аритмогенного шока и острой левожелудочковой недостаточности, отличаясь в итоге высоким риском внезапной смерти. Такая тахикардия при низком давлении ещё более опасна, так как человеческий организм пытается компенсировать это состояние более частым пульсом, что повышает вероятность развития сердечной недостаточности.
Как снять приступ тахикардии
Даже в тех случаях, когда признаки тахикардии во время приступа однозначно не свидетельствуют о её желудочковом происхождении, купирование приступа проводится как купирование пароксизма именно желудочковой тахикардии, так как такая разновидность представляет большую опасность.
В случае выраженных нарушений гемодинамики проводится экстренная электрическая кардиоверсия, чаще всего бывает эффективен при этом разряд в 100 Дж. В тех случаях, когда сердцебиение и давление после этого не определяются, применяют разряд в 200 Дж, и в качестве крайней меры — 360 Дж. Если же использовать дефибриллятор невозможно, проводят непрямой массаж сердца. В случае немедленного рецидива фибрилляции желудочков дефибрилляцию повторяют на фоне струйного внутривенного или внутрисердечного введения 1 мл адреналина на 10 мл физраствора. Вместе с адреналином вводят в соответствующей дозировке антиаритмические препараты: лидокаин, орнид (бретилия тозилат) или амиодарон. В тех случаях, когда приступ тахикардии не приводит к выраженным клиническим проявлениям, можно попробовать купировать его одним из нелекарственных способов, носящих название «вагусных проб», большинство из которых можно выполнить самостоятельно. Но прежде чем начать пользоваться одной из них пациенту следует обсудить это со специалистом.
 Как избавиться от заболевания
Как избавиться от заболевания
Тактика лечения тахикардии, а также одной из ее форм (пароксизмальной тахикардии) зависит от наличия или отсутствия сердечной недостаточности.
Поддерживающую антиаритмическую терапию проводится в основном амиодароном или соталолом. Подбор антиаритмической терапии у больных злокачественными желудочковыми аритмиями возможен, к сожалению лишь в 50% случаев.
Недостаточная эффективность медикаментозного лечения при угрожающих жизни формах аритмии является основанием для применения следующих методик:
- Имплантируемый кардиовертер-дефибриллятор;
- Радиочастотная аблация;
- Аневризмэктомия;
- Пересадка сердца.
Имплантируемый кардиовертер-дефибриллятор по сравнению с медикаментозной терапией показал большую эффективность.
Абсолютными показаниями к имплантации при желудочковых тахикардиях кардиовертер-дефибриллятора являются:
- Клиническая смерть, которая обусловлена желудочковой тахикардией или фибрилляцией желудочков, не связанными с преходящей причиной;
- Спонтанные пароксизмы устойчивой формы желудочковой тахикардии;
- Синкопе неясного генеза при сочетании с фибрилляцией желудочков при неэффективности или невозможности назначения антиаритмических препаратов;
- Неустойчивая форма желудочковой тахикардии, не купирующаяся новокаинамидом и сочетающаяся с постинфарктным кардиосклерозом и нарушением функции левого желудочка.
Также показана имплантация в следующих случаях:
- Для первичной профилактики у пациентов с инфарктом миокарда в анамнезе при менее 30% функции выброса левого желудочка;
- Для первичной профилактики у пациентов с инфарктом миокарда в анамнезе при менее 40% функции выброса левого желудочка при нестойкой желудочковой тахикардии;
- Для первичной профилактики у пациентов с идиопатической застойной кардиомиопатией при функции выброса левого желудочка, составляющей менее 30%, и синкопальными или пресинкопальными состояниями, а также наджелудочковой тахикардией;
- Для вторичной профилактики у пациентов, являющихся кандидатами на пересадку сердца;
- Для вторичной профилактики у пациентов с дилатационной кардиомиопатией при функции выброса левого желудочка, составляющей менее 30%, и стойкой желудочковой тахикардии или фибрилляции желудочков в анамнезе.
Установка кардиовертер-дефибрилляторов противопоказана больным с непрерывно рецидивирующей формой желудочковой тахикардии, с WPW – синдромом, при терминальной сердечной недостаточности.
Радиочастотная аблация показана в следующих случаях:
- При гемодинамически значимой продолжительной мономорфной желудочковой тахикардии, резистентной к антиаритмикам;
- При желудочковой тахикардии с относительно узким интервалом QRS, обусловленной фасцикулярной желудочковой тахикардией;
- При частых разрядах имплантированного кардиовертер-дефибриллятора у пациентов с мономорфной продолжительной желудочковой тахикардией, не устраняющейся при перепрограммировании кардиовертер-дефибриллятора.
Аневризмэктомия показана больным при наличии постинфарктной аневризмы в случае:
- Единственного эпизода фибрилляции желудочков;
- Застойной сердечной недостаточности.
Пересадка сердца является крайним методом лечения больных с угрожающими жизни желудочковыми аритмиями.
Источник: RusMeds.com
Описание пароксизмальной тахикардии

Главная особенность пароксизмальной тахикардии — генерация дополнительных импульсов эктопическим очагом, который может располагаться в различных областях сердца — предсердиях, желудочках, атриовентрикулярном узле. Соответственно различают одноименные виды ПТ — предсердный, желудочковый и узловой.
Длительность ПТ может быть различной — от секундных приступов до затяжных пароксизм, длящихся часы и сутки. Больше всего неприятна продолжительная пароксизмальная тахикардия, опасно ли это? Безусловно, поскольку страдает не только сердце, но и другие органы и системы организма. Поэтому лечение назначается всем без исключения больным пароксизмальной тахикардией, которое отличается методами проведения.
Симптомы пароксизмальной тахикардии
Во время ПТ пациент ощущает частое сердцебиение, достигающее в одну минуту от 150 до 300 ударов. Импульсы из аномального очага распространяются по сердечной мышце регулярно, но более часто. Их возникновение нельзя связать с конкретными видимыми факторами. Поэтому исследователи более склонны отождествлять возникновение ПТ с экстрасистолами, которые также могут генерироваться эктопическим очагом одна за другой.
Дополнительными признаками заболевания считаются:
- дискомфорт в области сердца;
- приливы;
- повышенная потливость;
- раздражительность и беспокойство;
- слабость и утомляемость.
Подобные проявления связаны с повышенной активностью симпатического отдела нервной системы.
Некоторые формы ПТ отличаются наличием или отсутствием вегетативных признаков. Например, при предсердной ПТ наблюдается потливость, раздражительность и прочие симптомы. При желудочковом типе подобных признаков нет.
Болезнь может развиваться на фоне дистрофических расстройств миокарда, которые выражаются одышкой, болями в сердце, повышенным артериальным давлением, отечностью нижних конечностей, ощущением нехватки воздуха.
Внешний вид больного также может указать на начало приступа. Кожные покровы становятся бледными, дыхание учащается, человек становится беспокойным и раздражительным. Если приложить руку к основным местам прощупывания крупных сосудов, ощущается их сильная пульсация.
Измерение артериального давления помогает в постановке диагноза. Как правило, диастолический показатель не изменяется, тогда как систолическое давление (верхнее) часто снижается из недостаточного кровоснабжения. Выраженная гипотония указывает на структурные изменения миокарда (кардиосклероз, недостаточность клапанов, обширные инфаркты).
Причины появления пароксизмальной тахикардии
Во многом сходны с развитием экстрасистолии. В зависимости от возраста, предрасполагающих факторов, окружающей обстановки и наличия изменений в структуре миокарда, различают функциональные причины появления пароксизмальной тахикардии и органические. Также существуют провоцирующие факторы, потенцирующие развитие патологии.
Функциональные факторы
Рассматриваются чаще всего у молодых людей, которые не предъявляют сильных жалоб при возникновении пароксизмов. Патология может развиваться из-за злоупотребления алкоголем, крепкими напитками, курения, несбалансированного питания, частых психоэмоциональных перегрузок.
Предсердная форма ПТ функционального генеза встречается у раненых и контуженных, которые перенесли сильный стресс. Также появлению приступов могут способствовать расстройства вегетативной нервной системы, частым проявлением которой является вегето-сосудистая дистония, неврозы и неврастении.
Пароксизмальная тахикардия может быть связана с патологией ряда других органов и систем. В частности, косвенное влияние на работу сердца имеют заболевания мочевыводящей, желчевыводящей и желудочно-кишечной системы, диафрагмы и легких.
Органические предпосылки
Связаны с глубокими органическими изменениями в сердечной мышце. Это могут быть как участки ишемии или дистрофии, так и некроз или кардиосклероз. Поэтому любые нарушения питания, травмы, инфекционные процессы могут стать причиной развития нарушения сердечного ритма, в том числе пароксизмальной тахикардии.
Пароксизмы в 80% случаев наблюдаются после перенесенного инфаркта миокарда, на фоне стенокардии, гипертонической болезни, ревматизме, при котором поражаются клапаны сердца. Сердечная недостаточность, острая и хроническая, также способствует поражению миокарда, а значит возникновению эктопических очагов и пароксизмов.
Провоцирующие факторы пароксизмы
Если у человека уже были пароксизмы, нужно быть особенно внимательным к предрасполагающим факторам, которые могут способствовать появлению новых приступов. К их числу относится:
- Быстрые и резкие движения (ходьба, бег).
- Усиленное физическое напряжение.
- Питание несбалансированное и в большом количестве.
- Перегрев или переохлаждение, а также вдыхание очень холодного воздуха.
- Перенесение стресса и сильного переживания.
В небольшом проценте случаев ПТ появляется на фоне тиреотоксикоза, обширных аллергических реакций, выполнения манипуляций на сердце (катетеризация, хирургические вмешательства). Прием некоторых препаратов, в основном сердечных гликозидов, вызывает пароксизмы, так же как и расстройство электролитного обмена, поэтому любые препараты нужно использовать после консультации у врача.
Перед началом пароксизмы могут появиться предвестники, проявляющиеся в виде головокружения, шума в ушах, дискомфорта в области сердца.
Видео: Причины тахикардии сердца
Виды пароксизмальной тахикардии
Локализация патологических импульсов позволяет разделять все пароксизмальные тахикардии на три вида: наджелудочковый, узловой и желудочковый. Последние два вида характеризуются расположением аномального очага вне синусового узла и встречаются чаще, чем желудочковый.
По течению выделяют острую пароксизмальную тахикардию, хроническую, или возвратную, и непрерывно рецидивирующую.
По механизму развития патология определяется как очаговая (при наличии одного эктопического очага), многофокусная (очагов несколько) или реципрокная, то есть образующаяся в результате круговой передачи импульса.
Независимо от механизма появления ПТ всегда перед приступом появляется экстрасистола.
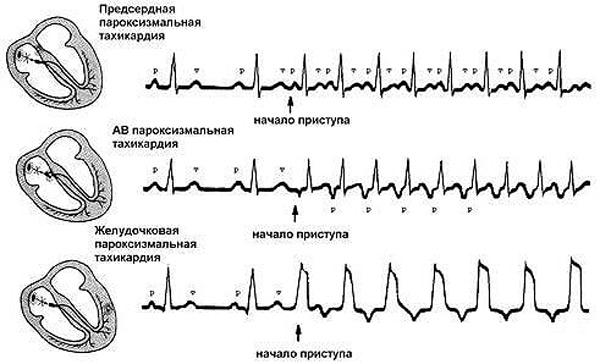
Наджелудочковая пароксизмальная тахикардия

Известна еще как суправентрикулярная ПТ и предсердная, поскольку электрические импульсы поступают в основном из предсердий по пучкам Гиса к желудочкам. В других вариантах происходит циркулярная (круговая) передача импульса, что становится возможным при наличии дополнительных путей для прохождения возбуждающего импульса.
Атриовентрикулярная пароксизмальная тахикардия
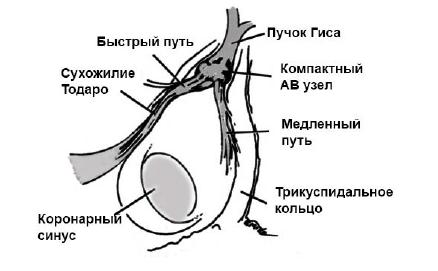
Известна как узловая, поскольку эктопический очаг находиться в области атриовентрикулярного узла. После генерации электрические импульсы поступают из АВ-узла по пучкам Гиса в миокард желудочков, откуда переходят в предсердия. В некоторых случаях осуществляется одновременное возбуждение предсердий и желудочков.
Чаще определяется у молодых людей до 45 лет, в 70% у женщин. Это связано с большей подверженностью эмоциональным воздействиям.
Иногда во время внутриутробного развития атриовентрикулярный узел закладывается из двух частей вместо одной, что в дальнейшем приводит к развитию пароксизм. Также беременные подвергаются риску появлению тахикардии, что связано с гормональной перестройкой организма и увеличенной нагрузкой на сердце.
Желудочковая пароксизмальная тахикардия

Из всех видов ПТ является самой сложной и опасной из-за возможного развития фибрилляции желудочков. Эктопический очаг координирует работу желудочков, которые сокращаются в несколько раз чаще нормы. В то же время предсердия продолжают контролироваться синусовым узлом, поэтому их скорость сокращения намного меньше. Разнобой в работе сердечных отделов приводит к тяжелой клинике и серьезным последствиям.
Патология характерна для больных кардиальными заболеваниями: у 85% встречается при ишемической болезни сердца. У мужчин возникает в два раза чаще, чем у женщин.
Диагностика пароксизмальной тахикардии
Важную роль играют клинические проявления — внезапность начала и конца приступа, учащенное сердцебиение и толчкообразные ощущения в зоне сердца. Аускультативно будут слышны четкие тона, первый хлопающий, второй слабо определяемый. Сердечный ритм ускоренный. При измерении артериального давления систолический показатель может быть снижен, либо вообще определяется гипотония.
Электрокардиография является главным методом подтверждения диагноза. В зависимости от формы тахикардии, могут быть видны различные картины ЭКГ:
- Реципрокная предсердная ПТ характеризуется изменением зубца Р, который может стать отрицательным. Интервал PR нередко удлиняется.
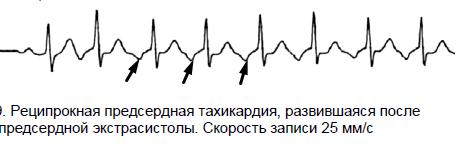
- Очаговая предсердная пароксизма на ЭКГ выражается нестабильно. Зубец Р морфологически изменяется и может сливаться с зубцом Т.

- Атриовентрикулярная ПТ в типичных случаях до 74% проявляется на ЭКГ отсутствием зубца Р и узкокомплексной тахикардией.

- Желудочковая ПТ проявляется широкими комплексами QRS, В 70% не видны предсердные зубцы Р.
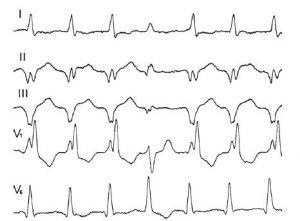
Дополнительно с ЭКГ назначаются другие инструментальные методы обследования: УЗИ сердца, коронарографию, МРТ (магнитно-резонансная томография). Уточнить диагноз помогает суточный мониторинг ЭКГ, пробы при физической нагрузке.
Лечение пароксизмальной тахикардии
При любой тахикардии показаны вагусные пробы, то есть воздействие на сердечную активность через блуждающий нерв. Делается несколько раз подряд резкий выдох, наклон или приседание. Также помогает прием холодной воды. Массаж каротидного синуса стоит выполнять только у тех, кто не болеет острыми нарушениями мозговой деятельности. Распространенный прием надавливания на глаза (проба Ашнера- Даньинине) не стоит применять, поскольку можно повредить структуру глазных яблок.
Медикаментозное лечение используется при отсутствии эффекта от вагусных проб или сильной тахикардии. В 90% случаев помогают АТФ и антагонисты кальция. Некоторые пациенты жалуются на побочные действия после приема АТФ в виде тошноты, покраснения лица, головной боли. Эти субъективные ощущения довольно быстро проходят.
Желудочковая ПТ требует обязательного купирования приступа и восстановления синусового ритма, поскольку возможно развитие фибрилляции желудочков. С помощью ЭКГ стараются определить зону аномального очага, но если это не получается сделать, тогда последовательно вводят внутривенно лидокаин, АТФ, новокаинамид и кордарон. В дальнейшем больные на желудочковую пароксизмальную тахикардию наблюдаются кардиологом, который составляет противорецидивное лечение.
Когда необходимо лечение между приступами? Если пароксизмы возникают раз в месяц или чаще. Или они редко проявляются, но при этом наблюдается сердечная недостаточность.
В ряде случаев требуется оперативное лечение, которое направлено на устранение эктопического очага с восстановлением нормального синусового ритма. Для этого может быть использовано различное физическое воздействие: лазером, криодеструктором, электрическим током.
Хуже купируются пароксизмы, связанные с тиреотоксикозом, сердечными пороками, вегето-сосудистой дистонией, ревматизмом. Легче поддаются лечению приступы, развившиеся из-за гипертонической болезни и ишемической болезни сердца.
Препараты
Существуют различные комбинации назначения антиаритмических средств. Наиболее эффективно их использование при предсердной пароксизмальной тахикардии. В порядке убывания используются следующие препараты:
- АТФ
- Верапамил (изоптин)
- Новокаинамид и его аналоги
- Кордарон
Для купирования приступов часто используют бета-адреноблокаторы. Самым известным является анаприлин, который вводится в дозе 0,001 г за 1-2 мин внутривенно. Другой препарат из этой группы — окспренолол, вводится внутривенно по 0,002 г или выпивается в таблетках по 0,04-0,08 г. Следует помнить, что более быстрое действие препарата начинается после его введения через вену.
Аймалин часто используется в тех случаях, когда противопоказаны бета-адреноблокаторы, новокаинамид и хинидин. Помогает препарат в 80% случаев. Лекарство вводится через вену одной дозой по 0,05 г, разведенной в физиологическом растворе. Для предупреждения развития приступа назначается по таблетке до 4 раз в день.
Мекситил является антиаритмическим препаратом, который считается высокоэффективным средством для терапии желудочковой ПТ, развившейся на фоне
инфаркта миокарда. Его вводят на растворе глюкозы в дозе 0,25 г. Также назначают для предотвращения рецидивов в таблетках до 0,8 г в сутки.
В некоторых случаях приступ пароксизмы тяжело купируется. Тогда рекомендуется к использованию магния сульфат, вводимый внутривенно или внутримышечно в дозе 10 мл.
Важно отметить, что соли калия более действенны при предсердной ПТ, а соли магния — при желудочковой форме.
Профилактика пароксизмальной тахикардии
Общие рекомендации
Специфического предупреждения развития приступов нет. Единственное, все кардиологические больные должны проходить своевременное обследование, чтобы исключить вероятность скрытой ПТ. Также важно выполнять следующие рекомендации:
- придерживаться диеты, либо организовать правильный рацион питания;
- вовремя принимать назначенные антиаритмические препараты;
- не запускать основное заболевание,особенно если это кардиальная патология;
- избегать стрессовых ситуаций или при их возникновении принимать успокоительные препараты;
- не злоупотреблять алкоголем, отказаться от курения (даже пассивного).
Тесты антиаритмических препаратов
Используются для подбора профилактической терапии пароксизмальной тахикардии, особенно желудочковой формы. Для этого используют два метода:
- Суточное (холтеровское) мониторирование ЭКГ — учитывает эффективность препарата относительно уменьшенного количества желудочковых аритмий, определяемых изначально.
- Метод ЭФИ — с его помощью вызывают тахикардию, затем вводят препарат и снова вызывают. Средство считается подходящим, если тахиаритмию вызвать не удалось.
Видео: Что нужно знать о пароксизмальной тахикардии
Источник: arrhythmia.center
Особенности патологии
Развитие пароксизмальной тахикардии происходит, когда эктопический очаг вырабатывает неправильные импульсы. Он может возникать в любом участке сердца, в зависимости от которого и классифицируют тахикардию на предсердную, желудочковую и узловую.
 Приступы при этом могут отличаться разной продолжительностью от нескольких секунд до двух или трех дней. Наибольший дискомфорт человеку причиняет приступ, так как от него страдает не только сердце, но и другие органы. Поэтому каждому с такой проблемой назначают лечение.
Приступы при этом могут отличаться разной продолжительностью от нескольких секунд до двух или трех дней. Наибольший дискомфорт человеку причиняет приступ, так как от него страдает не только сердце, но и другие органы. Поэтому каждому с такой проблемой назначают лечение.
Патология наблюдается у людей любого возраста. У детей частота сокращений сердца достигает двухсот ударов. Причинами проблемы у ребенка являются болезни сердца, нарушения баланса электролитов, чрезмерные психоэмоциональные или физические нагрузки.
Почему возникает
Развитие тахикардии происходит под влиянием многих факторов. Все причины, провоцирующие нарушение, бывают функциональными и органическими.
К ним относят:
- злоупотребление алкоголем;
- курение;
- неправильное питание;
- чрезмерные психоэмоциональные нагрузки.
Предсердные формы часто встречают у людей, перенесших сильные стрессы. Нарушение биения сердца происходит и при расстройствах функций вегетативной нервной системы в виде неврозов.
 Развитие пароксизмальной тахикардии происходит под влиянием нарушений работы органов дыхательной, мочевыводящей, пищеварительной систем.
Развитие пароксизмальной тахикардии происходит под влиянием нарушений работы органов дыхательной, мочевыводящей, пищеварительной систем.
К предпосылкам заболевания относятся патологические изменения в сердечной мышце. Это может быть связано с образованием ишемических, дистрофических, некротических процессов.
Поэтому под влиянием травм, инфекционных болезней происходит нарушение сердечного ритма, именуемое пароксизмальной тахикардией.
Проблему диагностируют у большей части людей, перенесших инфаркт миокарда.
Эктопические очаги и пароксизмы формируются в результате:
- Стенокардии.
- Гипертонической болезни.
- Ревматизма с поражением клапанов сердца.
- Сердечной недостаточности в острой и хронической форме.
Вероятность развития пароксизмов повышается под влиянием провоцирующих факторов вроде:
- быстрых и резких движений;
- усиленного физического напряжения;
- несбалансированного питания и переедания;
- перегрева или переохлаждения;
- стрессов и сильных переживаний.
В некоторых случаях развитие пароксизмальной тахикардии происходит при тиреотоксикозе, обширных аллергических реакциях, после оперативных вмешательств на сердце.
Какие различают виды
Патологический очаг, вырабатывающий неправильные импульсы, может располагаться в атриовентрикулярном узле, внутри желудочков или над ними. В зависимости от этого выделяют наджелудочковую, желудочковую и атриовентрикулярную тахикардию.
Болезнь может протекать в острой, хронической, возвратной и непрерывно рецидивирующей форме.
Исходя из механизма развития, выделяют очаговую тахикардию, многофокусную, реципрокную, которая образуется во время круговой передачи импульса.
Наджелудочковая
Этот вид называют еще суправентрикулярной или предсердной тахикардией. Она развивается в процессе поступления электрических импульсов из предсердий по пучкам Гиса в желудочки.
Если есть дополнительные пути передачи импульса, то он передается по кругу.
Атриовентрикулярная
Ее также называют узловой, так как развитие патологического процесса начинается в атриовентрикулярном узле. После выработки импульса, он через пучки Гиса поступает в миокард, а оттуда в предсердия. Иногда при этом одновременно возбуждаются оба органа.
 Проблема обычно беспокоит людей молодого возраста, преимущественно у женщин. Это связано с тем, что представительницы прекрасного пола больше подвержены эмоциональным воздействиям.
Проблема обычно беспокоит людей молодого возраста, преимущественно у женщин. Это связано с тем, что представительницы прекрасного пола больше подвержены эмоциональным воздействиям.
Пароксизмы могут быть связаны с аномалией, возникшей во внутриутробном развитии. Атриовентрикулярный узел состоит из нескольких частей, вместо одной. В дальнейшем из-за этого появляются пароксизмы.
Тахикардия часто возникает у женщин во время беременности в результате гормональных изменений в организме и повышении нагрузки на сердце.
Желудочковой
Желудочковая тахикардия считается самой опасной проблемой. Она постепенно может вызвать фибрилляцию желудочков. Под влиянием эктопического очага координируется работа желудочков, и частота их сокращений возрастает в несколько раз.
Но предсердия при этом контролирует синусовый узел, поэтому они сокращаются медленнее. По причине такого разнобоя в работе отделов сердца развивается тяжелая клиническая картина и опасные последствия.
Проблема наблюдается у людей с патологиями сердца, в большинстве случаев при ишемической болезни у мужчин.
Симптомы пароксизмальной тахикардии
Главным проявлением пароксизма является чувство сильного сердцебиения. Частота сокращений сердца при этом может достигать трехсот ударов. К дополнительным признакам болезни относят наличие:
- дискомфорта в грудной клетке слева;
- приливов;
- повышенного потоотделения;
- раздражительности и беспокойства;
- слабости и повышенной утомляемости.
Развитие подобной симптоматики связано с увеличением активности симпатического отдела нервной системы.
При разных формах признаки могут отличаться. При желудочковой тахикардии не повышается потоотделение, больной не становится раздражительным, и не возникают другие симптомы.
Если пароксизмы связаны с дистрофическими изменениями сердечной мышцы, то возникает также одышка, чувство нехватки воздуха, болезненные ощущения в области сердца, повышается артериальное давление, отекают нижние конечности.
 О начале приступа могут сигнализировать изменения во внешнем виде больного. Он становится бледным, беспокойным, раздражительным, начинает часто дышать. Приложив руку к крупным сосудам, можно ощутить сильную пульсацию.
О начале приступа могут сигнализировать изменения во внешнем виде больного. Он становится бледным, беспокойным, раздражительным, начинает часто дышать. Приложив руку к крупным сосудам, можно ощутить сильную пульсацию.
Происходят изменения показателей артериального давления. Диастолические показатели остаются в пределах нормы, а систолические снижаются, что связано с нарушением кровоснабжения.
Если гипотония протекает в выраженной форме, это говорит о кардиосклерозе, недостаточности клапанов, обширном инфаркте.
Существуют также предвестники пароксизма. Они проявляются головокружениями, шумом в ушах, дискомфортом в области сердца.
Как оказать первую помощь при приступе
Методы неотложной помощи зависят от разновидности приступа, вероятности развития сердечной недостаточности.
При первых проявлениях приступа нужно вызвать скорую помощь. До ее приезда освободить больного от сдавливающей одежды, что облегчит ему дыхание. Пострадавший должен глубоко вдохнуть и медленно выдохнуть. Такая дыхательная гимнастика позволяет замедлить частоту сокращений сердца.
В качестве мер неотложной помощи во время приступа необходимо:
- Сменить положение тела.
- Выполнить пробу Ашнера, которая заключается в надавливании на глазные яблоки. При пароксизме у ребенка этим методом пользоваться нельзя.
- Спровоцировать рвотный рефлекс.
Из медикаментозных средств можно использовать успокоительные препараты растительного происхождения. Разрешено применение валокордина, валерианы, пустырника по 40-50 капель.
Без помощи медиков не обойтись, если подручные средства не помогли прекратить приступ. Врач вводит противоаритмический препарат и сердечные гликозиды в вену. В тяжелых случаях, если желудочковая пароксизмальная тахикардия вызвала фибрилляцию, необходима электроимпульсная терапия.
У новорожденных детей приступ может быть вызван пневмонией, острой респираторной инфекцией и другими причинами.
Диагностические методы
В процессе диагностики в первую очередь учитывают наличие клинических проявлений. При внешнем осмотре во время аускультации слышно сначала хлопающий тон, а второй определить сложно, ритм сердца ускоряется.
Измерение артериального давления показывает снижение систолического уровня или определение гипотонии.
При наличии показаний назначают инструментальные исследования. Главным диагностическим методом считается электрокардиография. В зависимости от вида тахикардии проявления могут быть разными.
На ЭКГ желудочковая тахикардия проявляется наличием широкого комплекса QRS.
Помимо стандартной электрокардиографии может возникнуть необходимость в:
- Суточном мониторинге по Холтеру.
- Ультразвуковом исследовании сердца.
- Электрофизиологическом чрезпищеводном исследовании.
- Магнитно-резонансной томографии.
- Коронарографии.
Эти методы позволят точно определить наличие нарушений в работе сердца, форму тахикардии, местоположение эктопического очага.
Лечение пароксизмальной тахикардии
Устранение любого вида тахикардии в первую очередь осуществляют с применением вагусных проб. С помощью этого метода воздействуют на активность сердца через блуждающий нерв. Для этого нужно несколько раз вдохнуть, резко выдохнуть, наклониться или присесть.
 Если не удалось устранить резких приступ такими манипуляциями, применяют медикаментозное лечение. В большинстве случаев облегчение наступает после приема аденозинтрифосфорной кислоты и антагонистов кальция.
Если не удалось устранить резких приступ такими манипуляциями, применяют медикаментозное лечение. В большинстве случаев облегчение наступает после приема аденозинтрифосфорной кислоты и антагонистов кальция.
У некоторых больных после подобного лечения возникает тошнота, головная боль, покраснение лица. Но эти побочные явления быстро проходят.
Антиаритмические препараты назначают в разных комбинациях. Большего эффекта такими средствами добиваются в случае предсердной тахикардии. Обычно лечение проводят:
- АТФ.
- Верапамилом.
- Новокаинамидом и его аналогами.
- Кордароном.
Чтобы приступ прекратился, применяют бета-адреноблокаторы. Чаще всего практикуют назначение Анаприлина. Его вводят в вену. Также могут назначить Окспренолол в таблетках или в качестве раствора для инъекций. Облегчение быстрее наступит при внутривенном применении лекарств.
Если пациенту запрещено употребление Новокаинамида, Хинидина и бета-адреноблокаторов, то назначают Аймалин. Он эффективен в 80% случаев. Лекарство вводят внутривенно, но перед этим разводят в физиологическом растворе. Чтобы избежать повторного развития приступа, препарат назначают в виде таблеток по одной 4 раза в день.
Высокоэффективным средством в процессе лечения желудочковой пароксизмальной тахикардии, которая была вызвана инфарктом миокарда, считают Мекситил. Его разводят с глюкозой и вводят в вену. Таблетированные формы применяют для профилактики рецидивов.
Если приступ не получается устранить другими способами, назначают магния сульфат, который вводят в вену или мышцу в дозировке 10 мл.
Применение солей кальция более эффективно для лечения предсердных форм, а солей магния для желудочковых.
При желудочковой пароксизмальной тахикардии необходимо обязательно остановить приступ и восстановить ритм синусового узла, так как может возникнуть фибрилляция желудочков.
Сначала проводят электрокардиографию, которая необходима для выявления патологического очага. Если это сделать не удалось, то в вену вводят лидокаин, аденозинтрифосфат, Новокаинамид и Кордарон.
После нормализации состояния назначают лечение для предотвращения приступов.
В некоторых случаях не обойтись без оперативного вмешательства. С его помощью устраняют эктопический очаг и восстанавливают нормальный синусовый ритм. Этого добиваются с использование лазера, криодеструктора, электрического тока.
Практикуют инвазивные методики. Они назначаются, если медикаментозное лечение не принесло результатов. Эктопический очаг устраняют способом радиочастотной абляции. Также могут установить кардиостимулятор.
Если приступ возник при гипертонии и ишемических нарушениях, то его купировать легче, чем пароксизмы при тиреотоксикозе, сердечных пороках ревматизме.
Возможные осложнения и прогноз
Пароксизмальная тахикардия – это серьезная проблема, которая требует лечения.
Более благоприятными считаются наджелудочковые формы. При них человек сохраняет трудоспособность. В редких случаях наблюдается спонтанное излечение.
С желудочковой тахикардией ситуация гораздо серьезнее. Пациент с таким диагнозом может прожить годы и десятилетия. Но существует вероятность развития фибрилляции желудочков и мерцательной аритмии. Умирают от этого обычно люди с пороком сердца, которые перенесли ранее реанимацию или клиническую смерть.
На хороший исход и отсутствие осложнений можно рассчитывать, если регулярно проходить противорецидивную терапию или провести хирургическую коррекцию ритма.
Профилактика
Специфических мер, которые помогли бы предотвратить приступ, не существует. Всем больным рекомендуют регулярно проходить профилактический осмотр, чтобы избежать скрытой пароксизмальной тахикардии. Кроме этого, советуют:
- Соблюдать диету и составить правильный рацион.
- Своевременно употреблять назначенные врачом противоаритмические средства.
- Проводить лечение заболеваний сердца.
- Избегать чрезмерных эмоциональных нагрузок. Если произошла стрессовая ситуация, то лучше употребить успокоительное средство.
- Не употреблять спиртные напитки в неумеренных количествах, бросить курить.
- Нормализовать физическую активность. Чрезмерные нагрузки также негативно могут повлиять на состояние человека, как и малоподвижный образ жизни.
- Чтобы пароксизмы не возникали необходимо больше внимания уделить лечению основного заболевания.
При пароксизмальной тахикардии нельзя игнорировать проявления проблемы. Если возник приступ, нужно срочно вызывать скорую помощь. Некоторые формы тахикардии опасны для жизни, поэтому самолечением заниматься не рекомендуется.
Источник: KardioPuls.ru
Вопрос о тактике лечения пациентов с пароксизмальной тахикардией решается с учетом формы аритмии (предсердной, атриовентрикулярной, желудочковой), ее этиологии, частоты и длительности приступов, наличия или отсутствия осложнений во время пароксизмов (сердечной или сердечно-сосудистой недостаточности).
Большинство случаев желудочковой пароксизмальной тахикардии требуют экстренной госпитализации. Исключение составляют идиопатические варианты с доброкачественным течением и возможностью быстрого купирования путем введения определенного антиаритмического препарата. При пароксизме суправентрикулярной тахикардии пациентов госпитализируют в отделение кардиологии в случае развития острой сердечной либо сердечно-сосудистой недостаточности.
Плановую госпитализацию пациентов с пароксизмальной тахикардией проводят при частых, > 2 раз в месяц, приступах тахикардии для проведения углубленного обследования, определения лечебной тактики и показаний к хирургическому лечению.
Возникновение приступа пароксизмальной тахикардии требует оказания неотложных мер на месте, а при первичном пароксизме или сопутствующей сердечной патологии необходим одновременный вызов скорой кардиологической службы.
Для купирования пароксизма тахикардии прибегают к проведению вагусных маневров – приемов, оказывающих механическое воздействие на блуждающий нерв. К вагусным маневрам относятся натуживание; проба Вальсальвы (попытка энергичного выдоха при закрытых носовой щели и ротовой полости); проба Ашнера (равномерное и умеренное надавливание на верхний внутренний угол глазного яблока); проба Чермака-Геринга (надавливание на область одного или обоих каротидных синусов в области сонной артерии); попытка вызвать рвотный рефлекс путем раздражения корня языка; обтирание холодной водой и др. С помощью вагусных маневров возможно купирование только приступов суправентрикулярных пароксизмов тахикардии, но не во всех случаях. Поэтому основным видом помощи при развившейся пароксизмальной тахикардии является введение препаратов противоаритмического действия.
В качестве оказания неотложной помощи показано внутривенное введение универсальных антиаритмиков, эффективных при любых формах пароксизмов: новокаинамида, пропранолоа (обзидана), аймалина (гилуритмала), хинидина, ритмодана (дизопирамида, ритмилека), этмозина, изоптина, кордарона. При длительных пароксизмах тахикардии, не купирующихся лекарственными средствами, прибегают к проведению электроимпульсной терапии.
В дальнейшем пациенты с пароксизмальной тахикардией подлежат амбулаторному наблюдению у кардиолога, определяющего объем и схему назначения антиаритмической терапии. Назначение противорецидивного антиаритмического лечения тахикардии определяется частотой и переносимостью приступов. Проведение постоянной противорецидивной терапии показано пациентам с пароксизмами тахикардии, возникающими 2 и более раз в месяц и требующими врачебной помощи для их купирования; при более редких, но затяжных пароксизмах, осложняющихся развитием острой левожелудочковой или сердечно-сосудистой недостаточности. У пациентов с частыми, короткими приступами наджелудочковой тахикардии, купирующимися самостоятельно или с помощью вагусных маневров, показания к противорецидивной терапии сомнительны.
Длительная противорецидивная терапия пароксизмальной тахикардии проводится противоаритмическими средствами (бисульфатом хинидина, дизопирамидом, морацизином, этацизином, амиодароном, верапамилом и др.), а также сердечными гликозидами (дигоксином, ланатозидом). Подбор препарата и дозировки осуществляется под электрокардиографическим контролем и контролем самочувствия пациента.
Применение β-адреноблокаторов для лечения пароксизмальной тахикардии позволяет снизить вероятность перехода желудочковой формы в мерцание желудочков. Наиболее эффективно использование β-адреноблокаторов совместно с противоаритмическими средствами, что позволяет снизить дозу каждого из препаратов без ущерба эффективности проводимой терапии. Предупреждение рецидивов суправентрикулярных пароксизмов тахикардии, уменьшение частоты, продолжительности и тяжести их течения достигается постоянным пероральным приемом сердечных гликозидов.
К хирургическому лечению прибегают при особо тяжелом течении пароксизмальной тахикардии и неэффективности противорецидивной терапии. В качестве хирургического пособия при пароксизмах тахикардии применяются деструкция (механическая, электрическая, лазерная, химическая, криогенная) дополнительных путей проведения импульса или эктопических очагов автоматизма, радиочастотная абляция (РЧА сердца), вживление электрокардиостимуляторов с запрограммированными режимами парной и “захватывающей” стимуляции либо имплантация электрических дефибрилляторов.
Источник: www.KrasotaiMedicina.ru
Во время приступа ПТ у пациентов часто наблюдается выраженный болевой синдром. Электрокардиограмма в этот период регистрирует наличие коронарной недостаточности.
К болям также могут добавиться расстройства центральной нервной системы: возбуждение, судороги мышц, головокружение, потемнение в глазах. Крайне редко отмечаются преходящие очаговые неврологические симптомы —
При приступе ПТ могут отмечаться повышенное потоотделение, усиление перистальтики, метеоризм, тошнота и рвота.
Важный диагностический признак приступа ПТ —
Источник: diseases.medelement.com
