Сердечно-сосудистые патологии имеют на сегодняшний день довольно широкое распространение. Данным заболеваниям подвержены люди любых возрастов. Зачастую они проявляются слабыми симптомами, и обращение к врачу фиксируется, когда патология переходит в тяжелую форму. Пациентам, страдающим сердечными заболеваниями необходимо знать, что такое тахиаритмия, чем она отличается от тахикардии и что делать, если такой диагноз был установлен.
Тахиаритмия и ее особенности
От правильной деятельности сердца зависит работа всего организма. Это самый главный орган, в обязанности которого входит наполнять кровью ткани и доставлять им кислород. При сбоях в функционировании сердца нарушается работа всех систем организма, в результате чего в первую очередь страдает головной мозг. Зная, что представляет собой тахиаритмия, можно с помощью медикаментозного лечения остановить развитие недуга.
Нормальной частотой сердцебиения считается скорость сокращения сердечной мышцы 60-90 ударов за минуту. При превышении нормальных показателей пациенту устанавливают диагноз тахикардия. Однако, при высоком ЧСС в этом случае сердце сокращается ритмично и регулярно. Когда между сокращениями диагностируется неравный промежуток, фиксируют аритмию. Тахиаритмия представляет собой расстройство сердечного ритма, которое сопровождается учащением ЧСС (иногда до 400-500 уд/мин) и нарушением периодичности сокращений сердца.
Важным органом, отвечающим за ритмичность и частоту работы сердечной мышцы, является синусовый узел. Если по какой-либо причине его работа нарушена, он производит чрезмерное количество импульсов, которые приводят к тахикардии, а если их выработка нерегулярна, то – к тахиаритмии.
Вариация нормы
Данное состояние не всегда является патологией. Нередко диагностируются случаи дыхательной синусовой аритмии. При вдохе регистрируются более частые сокращения сердечной мышцы, а при выдохе – более медленные. Такое состояние иногда встречается в детском возрасте, у подростков, а развивается на фоне незрелости вегетативной нервной системы. Лечение в этом случае не требуется, а со временем неприятные проявления исчезают.
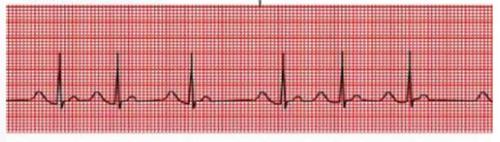
Тахиаритмия может быть спровоцирована и внешними факторами. Подобные кратковременные состояния развиваются:
- после тяжелых физических нагрузок;
- в результате чрезмерного употребления кофеиносодержащих напитков;
- из-за переутомления;
- после бессонной ночи;
- при беременности.
Патология
Нарушение работы синусового узла происходит в результате множества заболеваний. Наиболее часто встречаются следующие патологии, оказывающие влияние на его функционирование:
- болезни сердечно-сосудистой системы;
- отклонения в работе эндокринных желез;
- доброкачественные и злокачественные новообразования;
- инфекционные патологии;
- нарушение электролитного баланса крови;
- интоксикация организма, в то числе никотиновая, алкогольная;

- прием некоторых лекарственных препаратов.
Наиболее часто тахикардия со сбоем сердечного ритма встречается в пожилом возрасте. В этом случае причиной становятся склеротические изменения в сосудах, которые оказывают влияние на работу сердца, мозга и других органов.
Виды и формы тахиаритмии
Клинические проявления тахиаритмии протекают в двух основных формах, в зависимости от узла, провоцирующего патологию.
- Пароксизмальная тахиаритмия (острая) – отличается возникновением внезапных приступов нарушения ритма сердца. Патология сопровождается высокой ЧСС.
- Хроническая, или синусовая тахиаритмия – это состояние, при котором регистрируются регулярные сбои ритмичности.
Существует и видовая классификация данных заболеваний в зависимости от области сердца, в которой происходят сбои ритма:
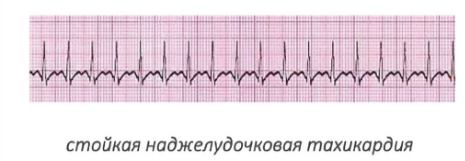
- Наджелудочковая тахиаритмия. В эту группу входит предсердная либо, по-другому, мерцательная тахиаритмия. Это патология, сопровождающаяся увеличением частоты сердцебиений до 130-155 уд/мин. Также сюда входят отклонения, развивающиеся в атриовентрикулярном узле. Излишние импульсы в первом случае наджелудочковой тахиаритмии появляются именно в предсердиях, во-втором – в атриовентрикулярном узле.

- Желудочковая. При данной разновидности тахиаритмии патологические сбои возникают непосредственно в желудочках. Частота сердцебиение при этом может вырастать до 200-400 уд/мин. Опасность данной патологии в том, что в большинстве случаев она возникает на фоне фибрилляции желудочков, что часто приводит к летальному исходу в результате полной остановки сердца.
Причины развития тахиаритмий
Чаще всего отклонения, несущие опасность, развиваются у взрослых после 40 лет. Очень редко подобные патологические состояния регистрируются в детском, подростковом возрасте. Предшествовать возникновению заболевания могут множество причин, которые не всегда связаны с отклонениями в работе сердца и всей сосудистой системы. Их подразделяют на две основные группы:
- Сердечные. Сбои ритма в этом случае могут наблюдаться при:
- воспалении сердечной мышцы;
- ишемической болезни сердца;
- последствиях инфаркта миокарда;
- врожденных патологиях сердца;
- гипертонии.
- Внесердечные. В эту группу принято включать причины, которые связаны с нарушением работы других систем организма. К ним относят:
- инфекционные либо вирусные заболевания;
- нарушения функций ЖКТ;

- неправильную работу щитовидной железы;
- вегетативные дисфункции (гипотония, тонус сосудов);
- анемию.
Помимо этого, причиной тахиаритмий могут стать другие факторы и состояния, не связанные с заболеванием внутренних органов. Возникновение патологических импульсов может регистрироваться на фоне стрессовых ситуаций, в результате отравлений либо обезвоженности организма.
Симптомы
В зависимости от разновидности тахиаритмии, ее проявления могут отличаться. При синусовом характере течения патологии отмечается увеличение пульса до 100 уд/мин и более, проблемы с дыханием. Пароксизмальная тахиаритмия сопровождается такими же признаками, как и сердечная недостаточность. Появляются сдавливающие боли за грудиной, головокружения, выступает холодный пот. В этом случае также могут отмечаться проблемы с дыханием.
При инфекционной этиологии заболевания может развиваться гипертермия. Также возможно появление расстройств ЖКТ, общая слабость, раздражительность. На все перечисленные симптомы необходимо обращать внимание, в особенности если ранее были зафиксированы единичные случаи умеренных отклонений работы сердца.
Особенности нарушения у детей
Тахиаритмии у детей чаще всего развиваются по физиологическим причинам. Незрелая вегетативная система, подростковые анемии и сосудистый тонус могут спровоцировать отклонения сердечного ритма. По статистическим данным, причиной патологического состояния только в 5% случаев становятся серьезные болезни сердца.
Диагностировать подобные состояния возможно и у не родившегося ребенка. Для этого необходимо тщательное инструментальное обследование. Терапия патологии у плода проводится только при выявленных пороках развития.
Синусовая тахиаритмия у ребенка не требует специального лечения. При этом маленьким пациентам разрешены невысокие физические нагрузки. Обнаружение пороков сердца требует обязательного наблюдения у кардиолога.
Диагностика
Самым простым способом выявления патологий сердца является электрокардиограмма. Этот вид исследования необходимо проводить даже здоровым пациентам, хотя бы 2 раза в год во избежание развития сердечных заболеваний. При хронической форме болезней проводят суточное мониторирование, а иногда специальный аппарат устанавливают на несколько суток, чтобы выявить приступы сбоя ритма.
Помимо в диагностическую программу доктор может включить следующие виды исследований:
- развернутый и общий анализ крови;

- УЗИ сердца;
- сканирование аорты (дуплексным методом);
- коронарография;
- исследования гормонального фона;
- УЗИ печени, почек, щитовидной железы.
По результатам проведенных обследований определяется дальнейшая тактика ведения пациента. При подтверждении диагноза тахиаритмия обязательно требуется госпитализация, поскольку в любой момент может произойти ухудшение состояния больного.
Лечение
При подозрении на любые сердечные заболевания в первую очередь необходимо откорректировать образ жизни. Пациентам рекомендуют перейти на правильное полноценное питание, соблюдать режим работы и отдыха. Помимо этого, следует избавиться от вредных привычек: употребления алкоголя и табакокурения и добавить ежедневные посильные физические нагрузки. Пациенты с уже установленными патологией сердечно-сосудистой системы должны числиться на учете у кардиолога.
Медикаментозная терапия
Курс лечения тахиаритмий в большинстве случаев консервативный. Современная фармакология предлагает огромное количество препаратов, помогающих справиться с подобными состояниями. По назначению врача терапия может включать в себя прием следующих лекарств:
- противоаритмические средства;

- бета-адреноблокаторы;
- антикоагулянты;
- медикаменты для стабилизации давления.
Оперативное вмешательство
Если тахиаритмия спровоцирована пороками сердца, в большинстве случаев требуется хирургическая операция. В зависимости от причины, спровоцировавшей патологию, методы оперативного лечения разнятся:
- Атеросклероз. Требуется стентирование сосудов;
- Предсердная перегородка. При изменении структуры и формы проводят пластику органа.
- Митральный клапан. Данные патологии требуют протезирования.
- Дилатационная кардиомиопатия. Необходима пересадка сердца.
Осложнения и прогноз
При суправентрикулярной тахиаритмии (синусовой) вероятность развития опасных осложнений минимальна. Данная патология легко поддается лечению и не требует оперативного вмешательства. А вот пароксизмальная разновидность заболевания часто приводит к фибрилляции предсердий, инсульту. Если нарушение ритма происходит непосредственно в желудочках, то без необходимой терапии велика вероятность летального исхода.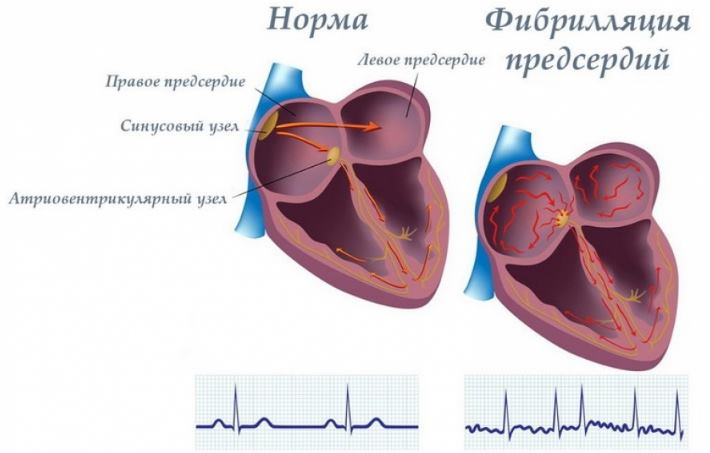
Важное условие благоприятного прогноза при тахиаритмиях – своевременное обращение в лечебное учреждение. При появлении перечисленных выше негативных симптомов, следует незамедлительно посетить кардиолога либо хотя бы терапевта.
Источник: davlenienorm.com
Описание пароксизмальной тахикардии

Главная особенность пароксизмальной тахикардии — генерация дополнительных импульсов эктопическим очагом, который может располагаться в различных областях сердца — предсердиях, желудочках, атриовентрикулярном узле. Соответственно различают одноименные виды ПТ — предсердный, желудочковый и узловой.
Длительность ПТ может быть различной — от секундных приступов до затяжных пароксизм, длящихся часы и сутки. Больше всего неприятна продолжительная пароксизмальная тахикардия, опасно ли это? Безусловно, поскольку страдает не только сердце, но и другие органы и системы организма. Поэтому лечение назначается всем без исключения больным пароксизмальной тахикардией, которое отличается методами проведения.
Симптомы пароксизмальной тахикардии
Во время ПТ пациент ощущает частое сердцебиение, достигающее в одну минуту от 150 до 300 ударов. Импульсы из аномального очага распространяются по сердечной мышце регулярно, но более часто. Их возникновение нельзя связать с конкретными видимыми факторами. Поэтому исследователи более склонны отождествлять возникновение ПТ с экстрасистолами, которые также могут генерироваться эктопическим очагом одна за другой.
Дополнительными признаками заболевания считаются:
- дискомфорт в области сердца;
- приливы;
- повышенная потливость;
- раздражительность и беспокойство;
- слабость и утомляемость.
Подобные проявления связаны с повышенной активностью симпатического отдела нервной системы.
Некоторые формы ПТ отличаются наличием или отсутствием вегетативных признаков. Например, при предсердной ПТ наблюдается потливость, раздражительность и прочие симптомы. При желудочковом типе подобных признаков нет.
Болезнь может развиваться на фоне дистрофических расстройств миокарда, которые выражаются одышкой, болями в сердце, повышенным артериальным давлением, отечностью нижних конечностей, ощущением нехватки воздуха.
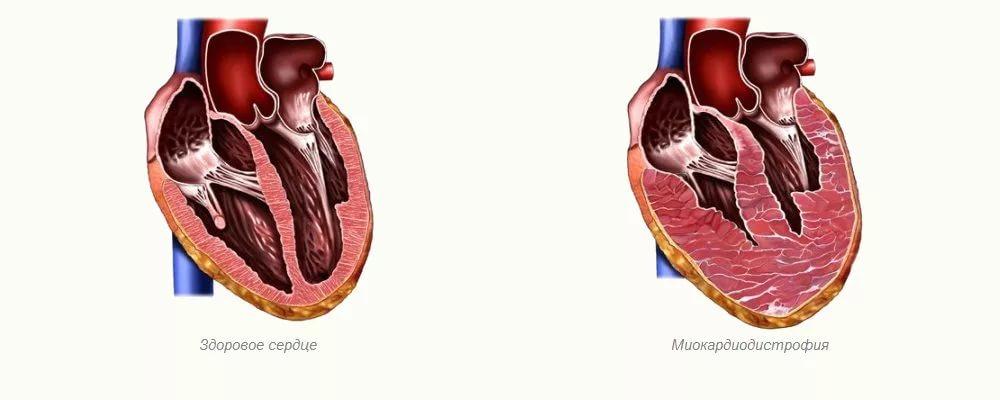
Внешний вид больного также может указать на начало приступа. Кожные покровы становятся бледными, дыхание учащается, человек становится беспокойным и раздражительным. Если приложить руку к основным местам прощупывания крупных сосудов, ощущается их сильная пульсация.
Измерение артериального давления помогает в постановке диагноза. Как правило, диастолический показатель не изменяется, тогда как систолическое давление (верхнее) часто снижается из недостаточного кровоснабжения. Выраженная гипотония указывает на структурные изменения миокарда (кардиосклероз, недостаточность клапанов, обширные инфаркты).
Причины появления пароксизмальной тахикардии
Во многом сходны с развитием экстрасистолии. В зависимости от возраста, предрасполагающих факторов, окружающей обстановки и наличия изменений в структуре миокарда, различают функциональные причины появления пароксизмальной тахикардии и органические. Также существуют провоцирующие факторы, потенцирующие развитие патологии.
Функциональные факторы
Рассматриваются чаще всего у молодых людей, которые не предъявляют сильных жалоб при возникновении пароксизмов. Патология может развиваться из-за злоупотребления алкоголем, крепкими напитками, курения, несбалансированного питания, частых психоэмоциональных перегрузок.
Предсердная форма ПТ функционального генеза встречается у раненых и контуженных, которые перенесли сильный стресс. Также появлению приступов могут способствовать расстройства вегетативной нервной системы, частым проявлением которой является вегето-сосудистая дистония, неврозы и неврастении.
Пароксизмальная тахикардия может быть связана с патологией ряда других органов и систем. В частности, косвенное влияние на работу сердца имеют заболевания мочевыводящей, желчевыводящей и желудочно-кишечной системы, диафрагмы и легких.
Органические предпосылки
Связаны с глубокими органическими изменениями в сердечной мышце. Это могут быть как участки ишемии или дистрофии, так и некроз или кардиосклероз. Поэтому любые нарушения питания, травмы, инфекционные процессы могут стать причиной развития нарушения сердечного ритма, в том числе пароксизмальной тахикардии.
Пароксизмы в 80% случаев наблюдаются после перенесенного инфаркта миокарда, на фоне стенокардии, гипертонической болезни, ревматизме, при котором поражаются клапаны сердца. Сердечная недостаточность, острая и хроническая, также способствует поражению миокарда, а значит возникновению эктопических очагов и пароксизмов.
Провоцирующие факторы пароксизмы
Если у человека уже были пароксизмы, нужно быть особенно внимательным к предрасполагающим факторам, которые могут способствовать появлению новых приступов. К их числу относится:
- Быстрые и резкие движения (ходьба, бег).
- Усиленное физическое напряжение.
- Питание несбалансированное и в большом количестве.
- Перегрев или переохлаждение, а также вдыхание очень холодного воздуха.
- Перенесение стресса и сильного переживания.
В небольшом проценте случаев ПТ появляется на фоне тиреотоксикоза, обширных аллергических реакций, выполнения манипуляций на сердце (катетеризация, хирургические вмешательства). Прием некоторых препаратов, в основном сердечных гликозидов, вызывает пароксизмы, так же как и расстройство электролитного обмена, поэтому любые препараты нужно использовать после консультации у врача.
Перед началом пароксизмы могут появиться предвестники, проявляющиеся в виде головокружения, шума в ушах, дискомфорта в области сердца.
Видео: Причины тахикардии сердца
Виды пароксизмальной тахикардии
Локализация патологических импульсов позволяет разделять все пароксизмальные тахикардии на три вида: наджелудочковый, узловой и желудочковый. Последние два вида характеризуются расположением аномального очага вне синусового узла и встречаются чаще, чем желудочковый.
По течению выделяют острую пароксизмальную тахикардию, хроническую, или возвратную, и непрерывно рецидивирующую.
По механизму развития патология определяется как очаговая (при наличии одного эктопического очага), многофокусная (очагов несколько) или реципрокная, то есть образующаяся в результате круговой передачи импульса.
Независимо от механизма появления ПТ всегда перед приступом появляется экстрасистола.
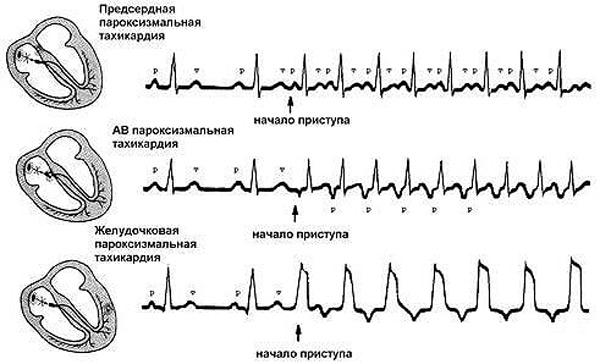
Наджелудочковая пароксизмальная тахикардия

Известна еще как суправентрикулярная ПТ и предсердная, поскольку электрические импульсы поступают в основном из предсердий по пучкам Гиса к желудочкам. В других вариантах происходит циркулярная (круговая) передача импульса, что становится возможным при наличии дополнительных путей для прохождения возбуждающего импульса.
Атриовентрикулярная пароксизмальная тахикардия
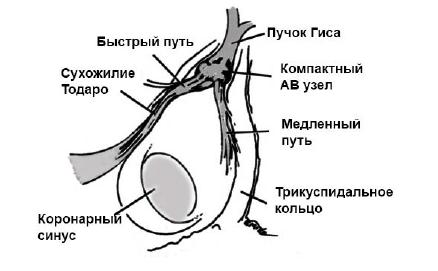
Известна как узловая, поскольку эктопический очаг находиться в области атриовентрикулярного узла. После генерации электрические импульсы поступают из АВ-узла по пучкам Гиса в миокард желудочков, откуда переходят в предсердия. В некоторых случаях осуществляется одновременное возбуждение предсердий и желудочков.
Чаще определяется у молодых людей до 45 лет, в 70% у женщин. Это связано с большей подверженностью эмоциональным воздействиям.
Иногда во время внутриутробного развития атриовентрикулярный узел закладывается из двух частей вместо одной, что в дальнейшем приводит к развитию пароксизм. Также беременные подвергаются риску появлению тахикардии, что связано с гормональной перестройкой организма и увеличенной нагрузкой на сердце.
Желудочковая пароксизмальная тахикардия

Из всех видов ПТ является самой сложной и опасной из-за возможного развития фибрилляции желудочков. Эктопический очаг координирует работу желудочков, которые сокращаются в несколько раз чаще нормы. В то же время предсердия продолжают контролироваться синусовым узлом, поэтому их скорость сокращения намного меньше. Разнобой в работе сердечных отделов приводит к тяжелой клинике и серьезным последствиям.
Патология характерна для больных кардиальными заболеваниями: у 85% встречается при ишемической болезни сердца. У мужчин возникает в два раза чаще, чем у женщин.
Диагностика пароксизмальной тахикардии
Важную роль играют клинические проявления — внезапность начала и конца приступа, учащенное сердцебиение и толчкообразные ощущения в зоне сердца. Аускультативно будут слышны четкие тона, первый хлопающий, второй слабо определяемый. Сердечный ритм ускоренный. При измерении артериального давления систолический показатель может быть снижен, либо вообще определяется гипотония.
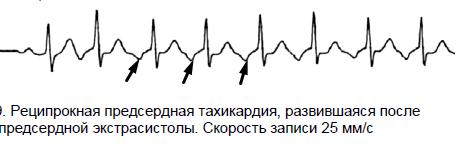
Электрокардиография является главным методом подтверждения диагноза. В зависимости от формы тахикардии, могут быть видны различные картины ЭКГ:
- Реципрокная предсердная ПТ характеризуется изменением зубца Р, который может стать отрицательным. Интервал PR нередко удлиняется.
- Очаговая предсердная пароксизма на ЭКГ выражается нестабильно. Зубец Р морфологически изменяется и может сливаться с зубцом Т.

- Атриовентрикулярная ПТ в типичных случаях до 74% проявляется на ЭКГ отсутствием зубца Р и узкокомплексной тахикардией.

- Желудочковая ПТ проявляется широкими комплексами QRS, В 70% не видны предсердные зубцы Р.
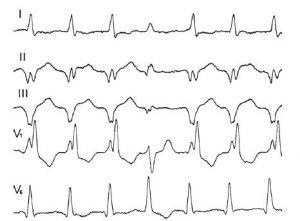
Дополнительно с ЭКГ назначаются другие инструментальные методы обследования: УЗИ сердца, коронарографию, МРТ (магнитно-резонансная томография). Уточнить диагноз помогает суточный мониторинг ЭКГ, пробы при физической нагрузке.
Лечение пароксизмальной тахикардии
При любой тахикардии показаны вагусные пробы, то есть воздействие на сердечную активность через блуждающий нерв. Делается несколько раз подряд резкий выдох, наклон или приседание. Также помогает прием холодной воды. Массаж каротидного синуса стоит выполнять только у тех, кто не болеет острыми нарушениями мозговой деятельности. Распространенный прием надавливания на глаза (проба Ашнера- Даньинине) не стоит применять, поскольку можно повредить структуру глазных яблок.
Медикаментозное лечение используется при отсутствии эффекта от вагусных проб или сильной тахикардии. В 90% случаев помогают АТФ и антагонисты кальция. Некоторые пациенты жалуются на побочные действия после приема АТФ в виде тошноты, покраснения лица, головной боли. Эти субъективные ощущения довольно быстро проходят.
Желудочковая ПТ требует обязательного купирования приступа и восстановления синусового ритма, поскольку возможно развитие фибрилляции желудочков. С помощью ЭКГ стараются определить зону аномального очага, но если это не получается сделать, тогда последовательно вводят внутривенно лидокаин, АТФ, новокаинамид и кордарон. В дальнейшем больные на желудочковую пароксизмальную тахикардию наблюдаются кардиологом, который составляет противорецидивное лечение.
Когда необходимо лечение между приступами? Если пароксизмы возникают раз в месяц или чаще. Или они редко проявляются, но при этом наблюдается сердечная недостаточность.
В ряде случаев требуется оперативное лечение, которое направлено на устранение эктопического очага с восстановлением нормального синусового ритма. Для этого может быть использовано различное физическое воздействие: лазером, криодеструктором, электрическим током.
Хуже купируются пароксизмы, связанные с тиреотоксикозом, сердечными пороками, вегето-сосудистой дистонией, ревматизмом. Легче поддаются лечению приступы, развившиеся из-за гипертонической болезни и ишемической болезни сердца.
Препараты
Существуют различные комбинации назначения антиаритмических средств. Наиболее эффективно их использование при предсердной пароксизмальной тахикардии. В порядке убывания используются следующие препараты:
- АТФ
- Верапамил (изоптин)
- Новокаинамид и его аналоги
- Кордарон
Для купирования приступов часто используют бета-адреноблокаторы. Самым известным является анаприлин, который вводится в дозе 0,001 г за 1-2 мин внутривенно. Другой препарат из этой группы — окспренолол, вводится внутривенно по 0,002 г или выпивается в таблетках по 0,04-0,08 г. Следует помнить, что более быстрое действие препарата начинается после его введения через вену.
Аймалин часто используется в тех случаях, когда противопоказаны бета-адреноблокаторы, новокаинамид и хинидин. Помогает препарат в 80% случаев. Лекарство вводится через вену одной дозой по 0,05 г, разведенной в физиологическом растворе. Для предупреждения развития приступа назначается по таблетке до 4 раз в день.
Мекситил является антиаритмическим препаратом, который считается высокоэффективным средством для терапии желудочковой ПТ, развившейся на фоне
инфаркта миокарда. Его вводят на растворе глюкозы в дозе 0,25 г. Также назначают для предотвращения рецидивов в таблетках до 0,8 г в сутки.
В некоторых случаях приступ пароксизмы тяжело купируется. Тогда рекомендуется к использованию магния сульфат, вводимый внутривенно или внутримышечно в дозе 10 мл.
Важно отметить, что соли калия более действенны при предсердной ПТ, а соли магния — при желудочковой форме.
Профилактика пароксизмальной тахикардии
Общие рекомендации
Специфического предупреждения развития приступов нет. Единственное, все кардиологические больные должны проходить своевременное обследование, чтобы исключить вероятность скрытой ПТ. Также важно выполнять следующие рекомендации:
- придерживаться диеты, либо организовать правильный рацион питания;
- вовремя принимать назначенные антиаритмические препараты;
- не запускать основное заболевание,особенно если это кардиальная патология;
- избегать стрессовых ситуаций или при их возникновении принимать успокоительные препараты;
- не злоупотреблять алкоголем, отказаться от курения (даже пассивного).
Тесты антиаритмических препаратов
Используются для подбора профилактической терапии пароксизмальной тахикардии, особенно желудочковой формы. Для этого используют два метода:
- Суточное (холтеровское) мониторирование ЭКГ — учитывает эффективность препарата относительно уменьшенного количества желудочковых аритмий, определяемых изначально.
- Метод ЭФИ — с его помощью вызывают тахикардию, затем вводят препарат и снова вызывают. Средство считается подходящим, если тахиаритмию вызвать не удалось.
Видео: Что нужно знать о пароксизмальной тахикардии
Источник: arrhythmia.center
Затруднена дифференциация пароксизмальной тахикардии и пароксизмального мерцания и трепетания предсердий.
При длительной аускультации и на ЭКГ у пациентов с мерцательной аритмией отмечается аритмия желудочковых сокращений (расстояния между R-R разные и отсутствуют зубцы Р). Однако при резко учащенной деятельности сердца сложно установить аритмию желудочков путем ощупывания пульса при аускультации. При трепетании же аритмия вообще может отсутствовать (правильная форма трепетания предсердий с блокадой 2:1). В таких случаях диагноз ставится только с использованием ЭКГ.
Дифференциация правильной формы трепетания предсердий с блокадой 2:1 и предсердной формы пароксизмальной тахикардии осуществляется с помощью синокаротидной пробы (давление на сонную артерию). У пациентов с трепетанием предсердий под влиянием данной пробы, как правило, происходит желудочковая асистолия и на ее фоне регистрируется множество предсердных волн, которые характерны для трепетания предсердий. У больных с пароксизмальной тахикардией аритмия под влиянием пробы обычно прекращается.
Источник: diseases.medelement.com
Определение недуга
 Известно, что от деятельности сердца зависит функционирование всего организма. Это орган главный и наполняет кровью ткани тела, доставляя им кислород и другие питательные вещества. При сбое работы этой системы страдают все отделы, в том числе и головной мозг. Зная, что такое тахиаритмия, можно остановить прогрессирование недуга.
Известно, что от деятельности сердца зависит функционирование всего организма. Это орган главный и наполняет кровью ткани тела, доставляя им кислород и другие питательные вещества. При сбое работы этой системы страдают все отделы, в том числе и головной мозг. Зная, что такое тахиаритмия, можно остановить прогрессирование недуга.
Заболевание представляет собой расстройство ритма сердца, которое характеризуется значительным учащением сокращений органа и нарушением периодичности этого процесса. Если возникает подобное патологическое состояние, то фиксируется существенное повышение ударов сердца в течение одной минуты. Нормы этих показателей составляют 60-90 уд/мин. При тахиаритмии такие цифры могут быть 100 уд/ мин и выше, до 400 уд/мин.
Когда у пациента диагностирован синусовый тип этой болезни, то орган не способен в полной мере наполняться кровью, из-за чего увеличивается риск развития инфаркта миокарда и ишемии миокарда. Дети нуждаются в терапии обязательно, так как подобное заболевание у малышей чревато появлением сердечной недостаточности, что смертельно опасно. Зафиксировано много случаев, когда тахикардия и тахиаритмия становились причиной формирования тромбов в камерах сердца. При отрыве такого сгустка ситуация может стать очень тяжелой. Тромб способен продвигаться по кровяному руслу к любому органу, попадает в аорту и даже головной мозг.
По коду МКБ 10 тахиаритмию и другие нарушения сердечного ритма классифицируют как 147.1. С помощью такой нумерации врачи могут правильно заполнить медицинские документы пациента и поставить больного на учет. Но этот недуг не всегда требуется лечить, бывают ситуации, которые провоцируют увеличение частоты сокращений сердца и нарушение периодичности его биения. Разобраться точно, когда речь идет о патологическом процессе, а в каком случае это состояние вызвано определенными факторами и неопасно, может только доктор. Чаще подобный недуг выступает в качестве симптома другого заболевания, а не как самостоятельное проявление.
Разновидности
Несмотря на то, что тахиаритмия – это скорее признак, болезнь имеет свою классификацию, которая определяет локализацию патологического процесса, его интенсивность и опасность.
Медики выделяют хроническое течение недуга и пароксизмальный его вид. При хронической разновидности заболевания отмечаются регулярно повторяющиеся эпизоды проявления подобных нарушений сердца, или сбой ритма наблюдается постоянно. Пароксизмальное течение болезни означает, что приступы тахиаритмии возникают внезапно, они сильно выражены. Расстройство сокращения сердца может появляться в любой области этого органа. В зависимости от того, какая зона подвержена патологии, заболевание делят на разновидности.
Наджелудочковый тип тахиаритмии. Характеризуется как внезапное повышение частоты сокращений сердца, достигающее более 100 ударов за 1 минуту. Начало нарушения фиксируется в зоне верхних камер органа. Есть связь с неправильной передачей импульса по сердцу, которая происходит выше желудочков или при возникновении нескольких очагов, что и вызывает развитие тахикардии. Подобная разновидность аритмии отличается особенным течением, когда приступ может быть длительным, до 3-7 суток или коротким, фиксироваться лишь на протяжении 5-10 секунд. Иногда помощь врачей не требуется, проявления недуга исчезают самостоятельно. Этот тип заболевания чаще встречается у людей подросткового возраста или детей. Наджелудочковая тахиаритмия подразделяется на отдельные типы:
 Атриовентрикулярный вид характеризуется как узловатый, имеющий дополнительные пути проведения. Такая форма болезни проявляется редкими приступами, которые могут быть долгими, длиться несколько дней, а иногда симптомы такой тахиаритмии наблюдаются лишь в течение 2-3 минут. Купировать проявления удается только с помощью медикаментов или физикальным способом.
Атриовентрикулярный вид характеризуется как узловатый, имеющий дополнительные пути проведения. Такая форма болезни проявляется редкими приступами, которые могут быть долгими, длиться несколько дней, а иногда симптомы такой тахиаритмии наблюдаются лишь в течение 2-3 минут. Купировать проявления удается только с помощью медикаментов или физикальным способом.- Предсердный вид заболевания отличается локализацией патологического процесса, который происходит в эктопическом очаге области предсердия. Такое нарушение провоцирует повышенную генерацию импульсов, из-за чего наблюдается внеочередная сократительная деятельность мышцы сердца. В результате подобных расстройств, если лечебный курс отсутствует, размеры органа увеличиваются, что может привести к печальным последствиям. Значительно возрастает риск инфаркта, а также смерти, наступающей внезапно. Эта же разновидность болезни включает в себя мерцательную и предсердную тахиаритмию.
Желудочковый тип такого нарушения диагностируется при ускорении биения сердца от 120 до 240 ударов за одну минуту. Данная разновидность является признаком кардиологических недугов и способна вызвать фибрилляцию желудочков органа, а также смерть больного.
У некоторых пациентов наблюдается чередование приступов тахиаритмии с проявлениями брадиаритмии, что происходит по причине наличия синдрома слабости синусового узла, означающего дисфункцию того самого синусового узла. В такой ситуации медики могут выдать больному заключение, диагноз которого описан, как синдром бради-тахиаритмии.
Симптоматика
Проявления заболевания зависят от его разновидности. Обычно, при начале приступа болезни, человек испытывает сильный страх и панику, что значительно ухудшает его состояние. Важно попытаться успокоиться, если болезнь дала о себе знать, и максимально расслабиться, тогда самочувствие больного может стабилизироваться самостоятельно.
Симптомы:

- пульс повышается, его показания могут быть более 100 ударов за минуту;
- затруднение дыхания, ощущение, что воздуха не хватает;
- головокружение;
- чувство сжатия сердца, больной слышит трепыхание органа в груди;
- чрезмерное выделение пота;
- боль в грудине;
- нарушение сознания;
- снижение артериального давления;
- тошнота;
- обморок.
Некоторые больные вообще могут не замечать проявлений тахиаритмии, что вовсе не означает безопасность их здоровья. Клиническая картина болезни довольно вариабельна, поэтому точно описать свое состояние многие пациенты не могут. Фибрилляция предсердий способна не проявляться вовсе, а единственным признаком недуга может сразу стать инсульт. Мерцательная разновидность тахиаритмии тоже достаточно опасна, а ее симптомы ощущаются не всегда, больной нередко чувствует учащение биения сердца и все. Если человек регулярно отмечает нарушение сокращения органа, то это повод для похода к врачу и проведения диагностики.
Причины
Если тахиаритмия спровоцирована непатологическими факторами, такими как стресс, испуг или другие эмоциональные состояния, то этот случай не нуждается в исследовании. Когда недуг является результатом болезни, необходимо пройти ряд диагностических процедур, позволяющих адекватно оценить ситуацию. На самом деле нарушение ритма сердца могут вызвать различные патологии, но есть одна группа факторов, способных повлечь за собой такое расстройство.
- сердечная недостаточность;
- кардиомиопатии;
- оперативные вмешательства на сердце;
- нарушение деятельности щитовидной железы, гипертиреоз, тиреотоксикоз;
- новообразования на сердце, инфекционные процессы в органе;
- болезни дыхательной системы;
- атеросклеротические изменения;
- нарушение функции клапанов сердца;
- прием наркотических веществ или алкоголизм.
Когда тахиаритмия вызвана непатологическим факторами, терапии человеку не требуется, его состояние придет в норму самостоятельно. Если заболевания является симптомом другого недуга, то назначение антиаритмических лекарств и прочих медикаментов необходимо.
Методы обследования
 Все виды тахиаритмии видны в результатах электрокардиограммы (ЭКГ), но дополнительно доктор может назначить еще несколько методов диагностики. Когда у пациента пароксизмальная разновидность болезни, то пройти ЭКГ в период приступа невозможно, поэтому таким людям назначают обследование методом холтеровской диагностики. Чтобы провести такую процедуру, к больному прикрепляют специальные электроды, присоединенные к аппарату. Это устройство пациент носит в области пояса в течение 24 часов. Датчики записывают скорость биения сердца весь этот промежуток времени. Иногда целесообразно проведение подобной диагностики не 1, а 7 дней.
Все виды тахиаритмии видны в результатах электрокардиограммы (ЭКГ), но дополнительно доктор может назначить еще несколько методов диагностики. Когда у пациента пароксизмальная разновидность болезни, то пройти ЭКГ в период приступа невозможно, поэтому таким людям назначают обследование методом холтеровской диагностики. Чтобы провести такую процедуру, к больному прикрепляют специальные электроды, присоединенные к аппарату. Это устройство пациент носит в области пояса в течение 24 часов. Датчики записывают скорость биения сердца весь этот промежуток времени. Иногда целесообразно проведение подобной диагностики не 1, а 7 дней.
Если на расшифровке кардиограммы зафиксирована тахиаритмия, то врачи назначают дополнительные диагностические мероприятия.
Способы обследования:
- ЭхоКГ. Это исследование позволяет оценить состояние сердечных камер. Проводится оно с помощью УЗИ аппарата. Выявление пороков органа, которые могли спровоцировать тахиаритмию – это необходимость при изучении причин заболевания.
- Обследование внутренних органов, печени, щитовидки и почек.
- Общий клинический и биохимический анализ крови.
- Дуплексное сканирование аорты.
- Метод коронографии.
Только при тщательной диагностике можно точно установить, какие патологические процессы вызвали развитие этой болезни.
Лечение
 Помочь больному можно несколькими способами. Обычно врачи применяют медикаментозную терапию, но в некоторых случаях пациенту показана операция. Лечение тахиаритмии основано на устранении причины, вызвавшей проявление заболевания, а когда этот провоцирующий фактор, в виде восстановления функции щитовидки или выработки гормонов почками, наладить не удается – требуется смена тактики терапии.
Помочь больному можно несколькими способами. Обычно врачи применяют медикаментозную терапию, но в некоторых случаях пациенту показана операция. Лечение тахиаритмии основано на устранении причины, вызвавшей проявление заболевания, а когда этот провоцирующий фактор, в виде восстановления функции щитовидки или выработки гормонов почками, наладить не удается – требуется смена тактики терапии.
Способы терапии:
- прием бета-адреноблокаторов;
- антиаритмические препараты;
- антикоагулянты;
- седативные средства;
- установка электрокардиостимулятора;
- хирургическое вмешательство.
Лечение проводится на основании разновидности патологии, для каждого типа болезни нужен определенный медицинский подход. Выбрать препарат, позволяющий сразу прекратить усиление ритма сердца невозможно, здесь надо определяться с терапией комплексно. Установка кардиостимулятора позволяет предупредить проявление патологии. Такой метод лечения применяется только в случае отсутствия терапевтического эффекта от медикаментозного воздействия. Выбрать конкретное устройство для установки пациенту нужно индивидуально, оценив состояния человека, режим работы его сердца и разновидность лекарств, которые принимал больной.
 Существует не один народный рецепт приготовления домашних лекарств, помогающих усмирить скорость сокращения органа, но использовать такие методы можно только после консультации врача по этому поводу. Успокаивающие травы являются основой такого лечения, но действие их может иметь обратный эффект, поэтому следует быть осторожным, применяя их.
Существует не один народный рецепт приготовления домашних лекарств, помогающих усмирить скорость сокращения органа, но использовать такие методы можно только после консультации врача по этому поводу. Успокаивающие травы являются основой такого лечения, но действие их может иметь обратный эффект, поэтому следует быть осторожным, применяя их.
Прогноз при тахиаритмии может быть разным, все зависит от формы недуга. Течение синусового типа заболевание самое легкое, а желудочковый вид считается наиболее опасным, он может привести к смерти больного. Своевременное лечение поможет устранить патологию и продлить жизнь человеку.
Тахиаритмия вызвана учащением работы сердца, что плохо сказывается на тканях органа и процессе жизнедеятельности тела. Болезнь не всегда считается смертельно опасной, но требует постоянного наблюдения медиков и проведения лечебных мероприятий. Игнорировать проявления недуга нельзя, так как это чревато тяжелыми осложнениями.
Источник: MirKardio.ru
Механизм возникновения
Существует два основных типа тахиаритмии — синусовая и пароксизмальная. Последняя, в свою очередь, подразделяется еще на несколько групп.
Первая форма развивается в результате нарушения работы естественного водителя ритма, особого скопления кардиомиоцитов. Они способны к самостоятельному, автономному возбуждению без сторонних стимулов.
Синусовый узел генерирует биоэлектрический импульс. Он проходит по особым волокнам, пучкам и двигается по всему миокарду, заставляя его сокращаться. Кровь выбрасывается, организм питается.

В результате того или иного нарушения (слабость водителя ритма, блокада на фоне интоксикации и прочих процессов, воспаления, ревматизма, опухолей) возникает нарушение генерирования сигнала.

Отсюда ослабление сердечной деятельности. На первом этапе тело стремится компенсировать отклонение, посылает сильные импульсы, чтобы орган работал активнее. По мере утомления тахикардия сменяется обратным процессом, эффективность падает.
Пароксизмальная форма сопряжена с теми же причинами, но исход другой.
Блокирование проводящих пучков, избыточная стимуляция, приводят к нарушению движения импульса. Он не достигает желудочков или предсердий.

В итоге каждая камера начинает сокращаться в своем темпе. Такой хаос в работе сердца заканчивается резким ростом количества движений в минуту, это не полноценные удары, большинство фиксируется только посредством электрокардиографии.
Классификация
Проводится по трем группам оснований.
Исходя из формы патологического процесса:
- Синусовая тахиаритмия. Наиболее распространена. Развивается в результате недостаточной или избыточной активности естественного водителя ритма.
Не несет большой опасности для жизни и здоровья, но доставляет немало дискомфорта пациента. Частота сокращений сердца редко превышает 150-180 ударов в минуту.
При длительном течении человек перестает замечать нарушение и свыкается с ним. Несмотря на собственную сравнительную безопасность, нужно настороженно относиться к отклонению.
Часто это указание на развивающуюся сердечную недостаточность.
- Пароксизмальная форма патологического процесса. Несет большую опасность жизни. Симптоматика выражена, потому пациенты сразу замечают неполадки со здоровьем, что дает хорошие шансы на полное излечение или, по крайней мере, на своевременную реакцию.
Восстановление проводится немедленно, лучше в стационарных условиях. Основное отличие — приступообразное течение. Эпизоды продолжаются от пары минут до часа и более.
Второе основание для классификации — локализация:
- Предсердная форма (наджелудочковая). Чаще синусовая. Пароксизмальная реже. Подобная разновидность чревата нарушениями кардиальной активности, недостаточным выбросом крови. Но это сравнительно редкое явление. Чаще симптомов не возникает, кроме собственно ускоренного биения.

- Желудочковая разновидность. Крайне опасна. Вероятны остановка сердца, инсульт, инфаркт, отек легких. Нарушения работы левой камеры сказывается на выбросе в большой круг. Отсюда генерализованная ишемия миокарда и всех органов.
Страдает как сам мышечный орган, так и почки, печень, головной мозг. Вероятность неотложных состояний резко возрастает. Лечение срочное, в стационаре.
В обоих случаях говорят о фибрилляции (мерцательной тахиаритмии) или трепетании предсердий/желудочков.

Также иногда тахиаритмию разделяют в зависимости от тяжести текущего патологического процесса:
- Легкая форма. До 120 ударов в минуту. Не сопровождается выраженными проявлениями со стороны головного мозга, органов, центральной нервной системы в целом. Дискомфорт — основной момент.
- Умеренная тахиаритмия. До 180. Дает слабые нарушения со стороны мнестической, когнитивной деятельности. Скорость мышления существенно падает, наблюдается тошнота, головная боль, рвота (редко). Требуется купирование состояния препаратами.
- Выраженный тип. Свыше 180. Обычно говорит о пароксизме. Показана немедленная госпитализация, применение медикаментов или кардиоверсия (пропускание электрического тока через миокард) для прерывания опасной аритмии.
Симптомы характерные. Вплоть до нарушений сознания, панических атак. Основная угроза — вероятная остановка сердца из-за раскоординации активности камер и структур.
Смерть наступает в 10-12% случаев. Есть данные о больших цифрах, зависит от скорости оказания, качества первой помощи.
Классификации используются для отграничения процессов, выработки тактики немедленного воздействия и лечения в стационаре.
Причины синусовой тахиаритмии
Наиболее частая в медицинской практике форма аритмии возникает вследствии таких факторов:
Перенесенный в недавнем прошлом инфаркт
Обычно в ранний реабилитационный период. Первые несколько недель сердце может частить, возможно замедление. Зависит от пациента и его организма.
Коррекция требуется только в угрожающих случаях, в остальных ситуациях лучшим решением станет наблюдать, не предпринимать лишних действий. После неотложного состояния пациент ходит по краю, многие препараты противопоказаны. Не нужно рисковать.

Полный алгоритм восстановления после инфаркта описан здесь.
Кардиомиопатия
Органическое нарушение. Формируется годами. В редких случаях возникает у детей в качестве врожденного порока.
Представлена несколькими нарушениями. Основное — утолщение стенок миокарда, далее идет расширение (дилатация) камер. В итоге орган увеличивается в размерах, не может нормально работать.


Тахикардия выступает компенсаторным механизмом и то только на ранних стадиях, пока сердце еще может функционировать хоть как-то.
Миокардит
Или воспаление мышечного слоя. Обычно бактериального происхождения. Пароксизмальная или синусовая тахикардия возникает как результат инфекционного поражения, реже аутоиммунного процесса.
Требуется качественное лечение антибиотиками или иммуносупрессорами в стационаре. Нарушение ритма несет опасность, кроме того, возможна стремительная деструкция тканей. Потребуется протезирование. Сложная операция.

Ишемическая болезнь и стенокардия
Развиваются как предынфарктные состояния. Суть в нарушении питания самой сердечной мышцы. В любой момент может наступить некроз. Тахиаритмия — симптом, требующий вызова скорой помощи.

Анемия
Железодефицитная или мегалобластная. Представляет собой падение концентрации гемоглобина в крови.

Отсюда хроническая ишемия тканей, недостаточное клеточное питание.
Симптоматика специфична. Нарушение ритма — далеко не начало и не конец. Возникает одышка, пристрастие к несъедобным вещам, усталость, потеря веса, бледность кожи, ломкость ногтей, зубов, волос и прочие прелести нарушения.
Лечение плановое, срочное в крайних случаях. Не представляет сложностей в большинстве своем (не считая генетических аномалий, которые ведут к нарушению усвоения витамина В12 и железа). Стационар предлагают в крайних ситуациях.
Падение уровня артериального давления
Прямо на частоту сердечных сокращений не влияет. Связь косвенная. Обычно речь о рефлекторном ускорении ЧСС из-за нарушения сердечного выброса и ишемии головного мозга.
При этом пульс достигает 150-200 ударов в минуту почти всегда. По окончании приступа все возвращается в норму.
Выраженная потеря крови
Неотложное состояние. Объем циркулирующей жидкой ткани существенно падает. Потому и выброс становится менее активным. А значит питание хуже.
Требуется интенсификация сердечной деятельности для частичной компенсации и поддержания, хотя бы минимального уровня работы организма.
Экстренное переливание и устранение источника проблемы — основной путь восстановления. При этом пациента нужно наблюдать хотя бы в течение трех суток от момента оказания помощи.
Гипертиреоз
Чрезмерная выработка гормонов щитовидной железы. Сопровождается массой признаков: от роста температуры тела и болей в области шеи, до скачков артериального давления, выпучивания, глаз, одышки, психических расстройств. Лечение под контролем эндокринолога.

Интоксикация
В том числе некоторыми препаратами. Солями тяжелых металлов, ядовитыми элементами периодической таблицы.
Гипертермия
Повышенная температура тела. Независимо от основной причины.
Причины пароксизмальной формы
Пароксизмальная тахикардия имеет этиологические особенности:
- Пороки сердца. Мтирального, аортального, трикуспидального клапанов. Лечатся строго оперативно, по показаниям. На ранних стадиях есть возможность динамического наблюдения и решения вопроса стратегии терапии. Последнее слово за лечащим специалистом.

- Патологии почек. В том числе острая или хроническая недостаточность. Восстановление под контролем нефролога.
- Гипертоническая болезнь и симптоматический рост артериального давления. Представляет собой фактор риска. Пароксизмальная тахиаритмия возникает не всегда, вероятность растет по мере прогрессирования процесса.
- Злоупотребление спиртным. Особенно на длительной основе.
- Наличие тяжелых инфекционных заболеваний. От ВИЧ (СПИДа) до туберкулеза, сифилиса и прочих состояний подобного рода. Лечение длительное, сложное. Гарантий не дает. Но купировать нарушения ЧСС вполне возможно чтобы, по крайней мере, продлить пациенту жизнь.
Выше названные факторы также справедливы. Перечень не строгий, всегда возможны варианты.
Единственная разница, синусовая тахиаритмия — это более легкая и вместе с тем распространенная форма патологического процесса.
Симптомы в зависимости от вида нарушения
Перечень проявлений зависит от типа отклонения.
Если проблема в естественном водителе ритма (синусовом узле):
- Ускорение сердечной деятельности. До 180 ударов в минуту, выше практически не бывает.
- Потливость, гипергидроз. Пациента можно выжимать.
- Слабость, сонливость, желание прилечь.
- Ощущение боли в грудной клетке, не значительное по интенсивности.
- Одышка. На фоне полного покоя.
- Невозможность уснуть. Синусовая тахикардия может возникнуть в любой момент. При развитии в ночное время ощущение биения сердца мешает отдыху.
Длительность — от 10 минут до нескольких суток. Запущенные органические формы дают постоянную, непрерывную симптоматику. Однако пациенты привыкают к собственному состоянию и уже не предъявляют жалоб.
Пароксизмальная разновидность протекает куда характернее и опаснее:
- Боли в грудной клетке. Давящие. Жгучие. Не реагируют на перемену положения тела, усиливаются при незначительной физической активности.
- Ускорение сердечной деятельности существенное. На уровне 300-400 ударов в минуту. Субъективно фибрилляция не ощущается. Проявления — переворачивание в груди, пропускание, замирание.
- Тошнота.
- Бледность кожных покровов.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Повышенная потливость.
- Рвота.
- Потеря сознания.
- Нарушения мочеиспускания.
Пароксизмальная форма всегда протекает приступами. Начинается эпизод с резкого удара в груди, толчка. Потемнения в глазах. Дыхание перехватывает. ЧСС растет, пока не достигнет пика.
Продолжительность — от пары минут до нескольких часов. Прогрессирование приводит к стабилизации поражения.
Причина тахиаритмии подобного рода чаще в нарушении проводимости сердца, блокаде, перенесенном инфаркте, особенностях нервной системы. Исключают вероятные факторы по одному, пока не доберутся до истины.
Что можно сделать в домашних условиях?
Немногое. При развитии ускоренного сердцебиения рекомендуется вызывать неотложку.
До прибытия нужно предпринять такие действия:
- Открыть окно, чтобы обеспечить приток свежего воздуха.
- Успокоиться, не паниковать и не бояться. Взять себя в руки, настроиться на позитивный лад.
- Принять Валериану, Пустырник по одной таблетке. Можно сразу оба средства. Они не повредят. Выпить Корвалол в количестве 20-30 капель. Фенобарбитал частично ослабит симптоматику. Больше ничего не употреблять, это опасно для жизни.
- Сесть. Ложиться не стоит, возможно развитие асфиксии. А при потере сознания — рвоты, которая приведет к тому же результату. На фоне ослабленного кашлевого рефлекса смерть гарантирована.
- Как можно меньше шевелиться.
По прибытии врачей рассказать о самочувствии, кратко и по делу. Далее решается вопрос помощи на месте или транспортировки в стационар.
Чего точно не стоит делать во избежание осложнений
- Увлекаться физкультурой. Сердце может не выдержать.
- Идти в душ, ванную.
- Принимать препараты. Никакие. При доказанной синусовой форме тахиаритмии возможно использование Анаприлина в количестве 1 таблетки.
- Есть, пить разрешено, но в минимальных количествах.
Диагностика
Проходит под контролем специалиста по кардиологии. Примерный перечень мероприятий на ранней стадии:
- Опрос больного, сбор анамнеза. Это неточные методы, они позволяют примерно сориентироваться и наметить вектор дальнейшей деятельности.
- Измерение артериального давления и частоты сердечных сокращений. В комплексе.
- Суточное мониторирование по Холтеру. Для фиксации жизненно важных показателей на протяжении 24 часов.
- Электрокардиография. Для выявление функциональных нарушений. Считается основной методикой, дает максимум информации о состоянии сердца.
- Эхокардиография. Оценка органических показателей, анатомических нарушений.
- Анализ крови общий, биохимия. Также на гормоны щитовидной железы и гипофиза.
- Осмотр невролога, рутинные тесты, в том числе на определение основных рефлексов.
Прочие методики по показаниям. Обычно этого достаточно.
Лечение
Проводится амбулаторно или в стационаре. Имеет три плоскости.
Первая. Устранение этиологического фактора — собственно болезни, которая провоцирует тахиаритмию. В ход идут препараты нескольких групп.
Перечень медикаментов зависит от происхождения проблемы:
- Противогипертонические. Для снижения артериального давления.
- Тромболитики и антиагреганты для улучшения текучести крови.
- Статины. При атеросклерозе.
- Противовирусные, антибиотики и прочие.
Операция применяется для коррекции порока сердца. Желудочковая тахиаритмия препятствует назначению гликозидов. Потому нужно искать обходные пути при необходимости восстановить сократительную способность миокарда.
Вторая. Купирование симптомов. Используются антиаритмические (Амиодарон или Хинидин). Также бета-блокаторы (Метопролол или Анаприлин). В крайних случаях для срочного устранения пароксизма показана кардиоверсия. Пропускание тока через ткани для восстановления нормального ритма.

Третья. Превенция последствий и недопущение рецидивов. Решается косвенно, за счет выполнения предыдущих направлений.
Прогноз, возможные осложнения
Исход зависит от множества факторов. От первопричины до возраста, пола, состояния здоровья, качества госпитальной помощи. У двух разных пациентов прогнозы будут отличаться.
В основном при раннем обнаружении — благоприятный. По мере прогрессирования гораздо хуже. Наличие органических отклонений, вроде кардиомиопатии, перенесенного обширного инфаркта ухудшает прогноз в разы, но шансы все еще хорошие.
Осложнения:
- Остановка сердца.
- Некроз кардиальных, церебральных структур (инсульт или инфаркт).
- Отек легких.
- Инвалидность и/или смерть.
Увеличение частоты сердечных сокращений — проблема распространенная, но не всегда опасная. Необходимо пройти тщательную диагностику. Как минимум ЭХО, ЭКГ и консультацию кардиолога и измерение давления.
Симптомы тахиаритмии заметны, потому проблем с ранней реакцией не возникает. Стоит вызвать скорую помощь. Все остальное — работа специалистов.
Источник: CardioGid.com