Сердце — функциональной активный мышечный орган, способный к саморегуляции и восстановлению деятельности. Сократимость, спонтанная возбудимость, высокий запас выносливости, эти факторы делают кардиальные структуры устойчивыми к внешним моментам и обеспечивают бесперебойную работу многие годы.
Существуют патологии, которые ставят крест на нормальной активности. Пациент ими страдающий рискует стать глубоким инвалидом без лечения, а там не за горами летальный исход на фоне остановки сердца или инфаркта.
Кардиопатия — это острое или хроническое состояние, при котором наблюдается изменение мышечного слоя органа (миокарда) по гипертрофическому или иному типам: структура утолщается, либо истончается и становится не способна к спонтанному сокращению.
Снижается сердечный выброс, нарушается гемодинамика. Во всех случаях происходит нарушение сократительной способности сердца, соответственно другое название болезни — это функциональная кардиопатия.
Вылечить патологическое состояние можно медикаментозными методами на ранних стадиях, и хирургическими при развитом процессе.
Запущенные этапы и вовсе требуют трансплантации, что равно приговору, особенно в слабо развитых странах.
Классификация патологии
Типизация процесса проводится по одному главному критерию: форме болезни. По этому основанию выделяют четыре вида кардиопатии.
Дилатационный тип
Считается самым распространенным в клинической практике. Характеризуется бесконтрольным разрастанием тканей сердца, без возможности радикальной помощи.
Появляется как итог длительного течения ревматоидного процесса, иных воспалительных патологий. Наблюдается растяжение желудочков миокарда.
Проявления на ранней стадии минимальны. Диагностика проблем не представляет. На эхокардиографии отмечаются выраженные отклонения анатомического развития органа.

Рестриктивная разновидность
Наблюдается у пациентов с метаболическими патологиями. Так, часто страдают диабетики, люди с ревматоидным и иными формами артрита.
Характеризуется утолщением желудочков с одной стороны, с другой — отложением солей на их стенках, в результате чего снижается растяжимость, эластичность и, соответственно, функциональная активность. Процесс потенциально летален.
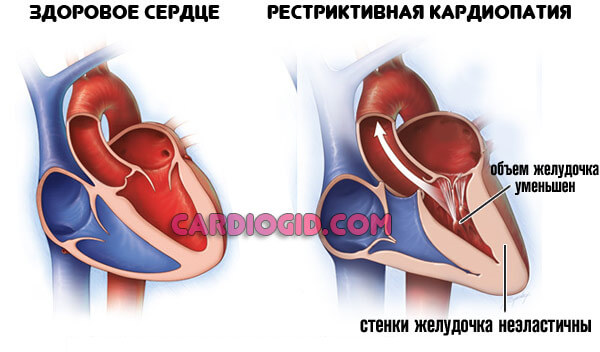
Гипертрофическая форма
Развивается у большинства пациентов с гипертонической болезнью и иными патологическими процессами. Считается относительно безобидным типом, но до определенного момента.
Формирование дополнительных миоцитов не повышает функциональную активность сердца, скорее даже наоборот, оно хуже справляется со своей работой. Лечение медикаментозное или хирургическое, в зависимости от стадии.

Ишемическая форма
По сути это кардиосклероз, то есть замещение нормальных тканей, представленных кардиомиоцитами, рубцовыми, соединительными.
Такие клетки не способны к сокращению или же возбуждению, проводимость таких структур нулевая. Они полностью выключены из работы, что делает сердце малоэффективным.
Наблюдается процесс на фоне недавно перенесенного инфаркта или же ишемической болезни.

Все описанные типы могут быть как первичными, так и вторичными, в зависимости от основной причины патологического процесса. Это другой способ классификации. Играет большую роль в деле выбора терапевтической тактики. Выявление этиологии сложно и требует длительного динамического наблюдения, лучше в условиях стационара.
Причины первичной кардиопатии
В данном случае речь идет о собственно кардиологических процессах.
- Инфаркт миокарда. Некроз сердечной мышцы. Развивается как итог длительно текущей гипертензии и иных явлений. В ходе формирования наблюдается отмирание кардиомиоцитов (клеток из которых состоит сердце), и замещение их грубой рубцовой тканью, без возможности восстановления. Как уже было сказано, такие структуры не способны выполнять сократительную функцию, отсюда снижение гемодинамики, кровообращения в тканях, хроническая гипоксия и масса иных патологий некардиального рода. В такой ситуации наиболее распространены дилатационная ишемическая разновидности кардиопатии.

- ИБС. Ишемическая болезнь сердца. Процесс, предшествующий инфаркту и кардиосклеротическим изменениям. Развивается у пациентов старшего возраста, после 60. Ранее редко, только при наличии соматических патологий сердечного или эндокринного генеза. Сопровождается болями в груди, одышкой, нарушениями сознания. Лечение не этиотропное, направлено на устранение симптомов. Без терапии инфаркт наступит в перспективе 1-3 лет. На фоне ИБС вероятно повторное неотложное состояние. На сей раз летальное.

- Гипертоническая болезнь. Отнести ее к факторам первичного развития патологического процесса можно только условно. ГБ и симптоматическое повышение артериального давления обуславливает становление гипертрофической формы кардиопатии. На ранних этапах она не опасна, вообще никак не дает о себе знать. Как только проявления возникают, становится слишком поздно даже для радикальной помощи.
- Легочная гипертензия. Приводит к становлению особого состояния, при котором сердце и его структуры разрастаются. Это потенциально смертельное явление, которое требует срочного лечения. Даже при условии комплексной терапии прогноз туманный.
- Врожденные и приобретенные пороки развития сердца. Многообразны по характеру: от митральной регургитации, когда кровь поступает из желудочков обратно в предсердия, до стеноза митрального клапана и аортальных патологий. Симптомов этих процессов нет вообще, что делает раннюю диагностику затруднительной.

Кардиопатия сердца — результат патологий и явлений, которые их сопровождают: нарушения гемодинамики, повышение артериального давления, гипоксия тканей, в том числе и самого миокарда. Чем раньше назначается терапевтический курс, тем лучше прогноз.
Причины вторичной кардиопатии
Такие факторы не имеют прямого отношения к кардиальным структурам. Обусловленность косвенная.
Примерный перечень заболеваний:
- Ревматоидный артрит. Воспалительная аутоиммунная патология, вовлекающая суставы, мелкие, позже крупные. Сопровождается поражением в том числе сердечной мышцы. Проявления процесса в основном со стороны опорно-двигательного аппарата. Возможны варианты.
- Собственно ревматизм. Путать с предыдущим не стоит. В данном случае возникает поражение сердца, суставы и ткани вовлекаются позднее. Также имеет автоиммунное происхождение.
- Наследственность. Заболевания кардиального профиля могут быть обусловлены генетическими факторами напрямую или косвенно. Точная корреляция и вероятность фатальных осложнений на фоне семейного анамнеза не установлена. Предполагается, что наличие одного больного родственника повышает риски до 30-40%.
- Вирусные и инфекционные патологии со стороны сердца и иных структур. В первом случае обусловленность прямая. Интенсивной, тем более пиогенное поражение, приводит к нарушению нормальной работы органа. Так, эндокардит «убивает» предсердия, требуется протезирование. Воспалительные патологии вроде туберкулеза, сифилитического поражения, сказывается на организме интоксикационным образом: продукты жизнедеятельности агентов проникают в сердце и разрушают кардиомиоциты.

- Злоупотребление алкогольными напитками. Вопреки распространенному мнению, под ударом не только печень. Доказано, прием спиртного в количестве более 50 мл в сутки повышает риск инфаркта в на 20%, возможны иные патологические корреляции, еще не выявленного рода.
- Проблемы метаболического плана, сопряженные с нарушением обмена кальция и неорганических солей. Возможно их отложение на стенках желудочков и миокарда. Происходит подобное на фоне атеросклероза. Холестериновые бляшки почти сразу петрифицируются, такое состояние устраняется только хирургическими методами.
- Паразитарные инвазии. Как ни странно, возможно непосредственное поражение кардиальных структур гельминтами. Чаще же возникает симптоматическое повреждение тканей токсинами и продуктами жизнедеятельности организмов.
Вторичная кардиопатия у взрослых устраняется легче: с одной стороны диагностика проще, с другой — арсенал терапевтических мероприятий шире.
Кардиопатия у детей и подростков
Изменение кардиальной активности у пациентов младшего возраста — вероятный сценарий. Распространенность — примерно у 10-12% лиц от 7 до 13 лет в популяции. Клинические виды процесса разнообразны. Чем обусловлены нарушения работы сердца?
Вариантов несколько:
- Гормональный фон. Функциональная кардиопатия у детей развивается в пубертатный период. Это не нормальное состояние. Но вероятность подобного явления не велика. Регресс патологического процесса не происходит, но и развитие останавливается спонтанно. Потому катастрофические последствия относительно редки. Показано динамическое наблюдение подростка у кардиолога, по мере необходимости — хирургическое лечение.
- Врожденные генетические или фенотипические нарушения. Первые сопряжены с семейным анамнезом, вторые — с отклонениями формирования плода, еще на 1-3 неделях беременности. Установить патологические процессы подобного рода в гестационный период сложно, если не сказать невозможно. Проявляется врожденная кардиопатия не сразу, а ближе к 6-7 годам. При серьезных отклонениях вероятен летальный исход в первые несколько месяцев жизни.
Гарантия предотвращения фатальных осложнений — регулярное, не менее раза в год профилактическое обследование у кардиолога.
Программа-минимум — Эхокардиография, ЭКГ, выслушивание сердечного звука, измерение ЧСС и артериального давления.

Детская и пубертатная форма патологического процесса характеризуется рядом отличительных черт:
- Прогноз относительно благоприятен. Кардинальное восстановление невозможно, требуется длительная поддерживающая терапия. Однако процесс полностью подконтролен, выживаемость 80%, при этом продолжительность биологического существования не отличается от таковой у здоровых пациентов.
- Симптоматика возникает относительно рано, потому диагностика легче. При этом интенсивность проявлений несколько выше. Скрининг регулярный, 1-2 раза в год.
В остальном же процессы идентичны. При работе с детьми диагностика проще, поскольку многие факторы: алкоголь, курение, алиментарный момент и др. исключены.
Признаки и симптомы
Клиническая картина зависит от типа патологического процесса.
Дилатационная разновидность характеризуется застойными явлениями со стороны сердечнососудистой системы.
Отмечаются:
- Одышка. Обуславливается нарушением газообмена и гипоксией тканей. Организм таким образом пытается восстановить нормальное кровообращение. Гемодинамические проблемы тем интенсивнее, чем запущеннее процесс. Сначала явление отмечают при интенсивной физической нагрузке, потому порог активности снижается, наконец одышка возникает в состоянии полного покоя.
- Нарушения сознания. Обмороки могут происходить до нескольких раз за сутки. Это предвестники инсульта ишемического типа.
- Бледность кожных покровов.
- Повышенная потливость. Гипергидроз. Особенно в ночное время.
- Цианоз носогубного треугольника. Это визитная карточка любого сердечного заболевания.
Горб также развивается, но на поздних стадиях.
Рестриктивная форма. Отличается от иных разновидностей в большей мере:
- Дискомфорт за грудиной без понятных причин. Продолжительность — от нескольких секунд до пары часов. Колит, стреляет, тянет. При возникновении давления, иррадиации дискомфорта в живот, лопатку, руку, нужно исключить инфаркт миокарда.
- Одышка. Возможна тотальная дисфункция с формированием асфиксии.
Почечная недостаточность вторичного плана. - Асцит в результате скопления жидкости в брюшной полости.
- Физическая активность ослабевает практически сразу. Форма сложная для излечения. В европейских странах встречается редко.
Гипертрофическая разновидность. Определяется по преимуществу у гипертоников и сердечников со стажем. На ранних этапах проявлений нет вообще, позднее возникают такие симптомы:
- Головная боль без видимых причин.
- Вертиго. Вплоть до невозможности ориентироваться в пространстве и твердо стоять на ногах.
- Одышка.
- Аритмия. По типу фебрилляции предсердий или же ускорения ЧСС пароксизмального плана. Указанные разновидности характеризуются большой опасностью. Возможна остановка работы органа, тотальная дисфункция и скорая смерть.
- Обмороки. Неоднократного характера. Развиваются спонтанно, могут застать пациента в самом неожиданном месте. Это угрожает жизни человека. Возможны травмы и фатальные происшествия.
Итогом длительного течения становится неконтролируемая сердечная недостаточность. Она летальна в 90% ситуаций. Медина выживаемости — 1-3 года. В лучшем случае при комплексной помощи.

Диагностика
Выявление патологического процесса — прерогатива врача-кардиолога. По мере необходимости привлекаются сторонние специалисты.
Примерная схема обследования такова:
- Опрос пациента и сбор анамнеза. Играют первостепенную роль в определении вектора дальнейшей диагностики.
- Выслушивание сердечного звука. При аритмии он глухой, сокращения хаотичные, громкие. На фоне специфических пороков возможны иные отклонения.
- Измерение артериального давления и ЧСС. Оба показателя играют наибольшую роль в деле выявления проблемы. Этиология процесса становится понятнее.
- Электрокардиография. Оценка функциональности сердца с помощью специального считывающего аппарата. Позволяет обнаружить даже минимальные отклонения активности органа. При этом все представленные выше мероприятия не позволяют быстро определиться не только с первопричиной состояния, но даже с констатацией факта.
- Эхокардиография или ультразвуковое исследование кардиальных структур. Основной способ диагностики пороков развития. Подходит для постановки, но не для верификации.
- Ангиография.
- МРТ и КТ. Можно с усилением препаратами гадолиния, если есть подозрения на неопластические процессы.
Выявление проблемы сложностей не представляет, но «докопаться» до этиологии намного труднее. Функциональная кардиопатия дает множество симптомов: от гемодинамических нарушений до нервных очаговых явлений.
Лечение
Терапия под контролем кардиолога. Первый этап заключается в стабилизации состояния пациента. Применяются препараты нескольких фармацевтических групп:
- Сердечные гликозиды. Нормализуют сократимость миокарда. Восстанавливают активность органа. В больших дозировках могут спровоцировать смерть пациенты. Дигоксин и настойка ландыша наиболее распространены.
- Ингибиторы АПФ. Призваны устранить гипертензию любого генеза. Перинева, престариум. Это первая мера по борьбе с гипертрофической формой болезни.
- Антиаритмические средства вроде Амиодарона и других.
- Ангикоагулянты на основе Аспирина. Восстанавливают реологические свойства крови.
Использование медикаментов возможно только на ранних стадиях процесса. По мере усугубления их назначение в рамках этиотропного лечения смысла не имеет. Это поддерживающая методика.
Хирургические методики — это крайняя мера. Суть их заключается в иссечении измененных тканей, протезировании кардиальных структур. Наиболее радикальный способ — трансплантация сердца.
Он относительно редок из-за сложности и отсутствия доноров. Законодательно вопрос пересадки не урегулирован почти нигде, не считая нескольких развитых государств.

Применение народных средств НЕ практикуется. Это пустая трата драгоценного времени и сил. Изменение образа жизни также не возымеет эффекта, разве что отказаться от курения и спиртного, минимизировать физическую активность.
Возможные осложнения
Вероятные последствия:
- Инсульт. Острое нарушение мозгового кровообращения. Ишемическая разновидность менее летальна, по сравнению с геморрагической.
- Инфаркт. Схожий процесс. Сопровождается нарушением питания миокарда. Усугубляет течение кардиопатии.
- ИБС. Предвестник некроза тканей сердца.
- Дисциркуляторные процессы. Отклонения со стороны нервной системы.
- Также вероятна сосудистая деменция. В отсутствии своевременной помощи. Это потенциально обратимое состояние.
- В разы повышается риск болезни Альцгеймера, Паркинсона. Причем независимо от возраста.
- Остановка сердца.
- Кардиогенный шок.
Все явления потенциально летальны. Некоторые в социальном смысле, но чаще речь о биологическом прекращении существования.
Прогноз
Прогноз определяется возрастом, моментом начала лечения, его качеством, ответом на прием препаратов.
- Пациенты в детском периоде имеют хорошую выживаемость. Она определяется числом в 80%, при этом длительность не понятна и оценке не подлежит, ввиду ее соответствия средним значениям по той или иной стране.
- Старческий период ассоциирован с худшим исходом. Смерть наступает в перспективе 2-5 лет в 70% ситуаций.
Прогноз ухудшается при приеме алкоголя, курении, наркомании, сопутствующих сердечнососудистых патологиях.
Определение потенциального результата проводится профильным специалистом, при динамическом наблюдении. С ходу можно сказать только приблизительно.
В заключение
Кардиопатия — обобщенное наименования патологий миокарда, дистрофического, дегенеративного или иного рода. Сопровождается тотальной дисфункцией органа.
Перспективы восстановления туманны даже при своевременном лечении. Тем не менее, начало терапии при обнаружении первых же симптомов — единственная возможность продлить жизнь и в меру сил улучшить ее качество.
Источник: CardioGid.com

Диагноз кардиомиопатия подтверждается у пациента, когда мышцы его сердца подвергаются патологическим изменениям – дистрофическим и склеротическим. Особенности, позволяющие точно диагностировать заболевание и перейти к его терапии, – отсутствие других пороков сердца и его сосудов, воспалительных и опухолевых процессов, имеющих ишемический генез. Кардиомиопатия может быть нескольких видов, каждый из которых определяют изменения миокарда — функциональные и анатомические. Патология развивается при наличии первичных или вторичных причин. Заболевание требует медикаментозной терапии, иногда хирургического вмешательства. Лечение сопровождается щадящим режимом.
Виды патологии
Кардиомиопатия – это сердечная патология, которая имеет классификацию. В зависимости от причины, запустившей процесс изменения ткани миокарда, выделяют её первичную и вторичную формы. Болезнь подразделяется на несколько видов, определяющим фактором, позволяющим её классифицировать, является один из 4-х основных типов поражения сердечной мышцы:
- дилатационная кардиомиопатия, при которой наблюдается расширение сердечных камер, нарушение сократительной функции сердца;
- гипертрофическая кардиомиопатия — характерно изменение стенок левого сердечного желудочка, их утолщение, при её развитии полости желудочка не расширяются;
- рестриктивная кардиомиопатия – стенки сердечных желудочков практически утрачивают способность растягиваться, затрудняется попадание крови в левую сердечную камеру, предсердия испытывают увеличенную нагрузку;
- аритмогенная правожелудочковая кардиомиопатия – диагностируется редко, возникает из-за замены клеток миокарда фиброзной или жировой тканью, сопровождается изменением ритма сокращений желудочка.
Причины возникновения
Специалисты, проводящие исследования природы кардиомиопатии, в настоящее время не могут утвердить полный, исчерпывающий список причин, вызывающих патологической изменение ткани сердечной мышцы. Наиболее вероятными считают:
- генетические нарушения, при которых клетки кардиомиоцитов неправильно формируются, что приводит к дефекту мышечных волокон сердца и их неправильному функционированию;
- интоксикация тканей органа, возникающая при воздействии ядохимикатов, алкогольных напитков, наркотиков, лекарственных препаратов (в большинстве случаев ими выступают противоопухолевые средства);
- заражение вирусами, прогрессирование заболеваний, вызванных ими (герпес, грипп, вирус Коксаки, цитомегаловирус);
- изменение гормонального баланса в организме;
- снижение иммунной защиты;
- перенесенные миокардиты;
- ишемическая и гипертоническая болезни сердца;
- аутоиммунные патологии, развивающиеся у больного;
- нарушения, связанные с балансом электролитов;
- фиброз миокарда;
- амилоидоз;
- заболевания нейромышечного характера;
- болезни накопления.
Симптомы
В зависимости от того какой из видов кардиомиопатии развивается у больного, проявление симптомы будет иметь некоторые особенности.
Дилатационная форма патологии сопровождается признаками:
- регулярное повышение значений артериального давления;
- больной испытывает упадок сил, сильно утомляется даже при незначительной физической активности;
- движения сопровождаются выраженной одышкой;
- кожные покровы становятся бледными;
- кончики пальцев рук приобретают синюшность;
- нижние конечности заметно отекают.
Такие симптомы возникают и сохраняются по причине нарастания сердечной недостаточности у больного – камеры органа расширяются, при этом утрачивается способность мышц сокращаться. Такое состояние становится смертельно опасным, требует регулярного лечения.
Развитие гипертрофической кардиомиопатии врач может заподозрить, если у пациента проявляются симптомы, связанные с постепенным прогрессированием сердечной недостаточности:
- нарушение сердечного ритма;
- устойчивая бледность кожи;
- человек отмечает, что у него возникает постоянная слабость;
- наблюдается одышка;
- наличие боли в груди;
- могут наблюдаться нарушения сознания.
Если больной будет игнорировать признаки, не пройдет диагностические исследования и не получит качественного лечения – велика вероятность его внезапной смерти.
Другая форма патологии – рестриктивная, сопровождается функциональными нарушениями:
- сопровождение любого физического действия выраженной одышкой;
- появление отеков.
Аритмогенная кардиомиопатия может быть заподозрена у пациента в случаях, если он испытывает нарушения сердечного ритма, часто это значительное учащение сердцебиения при увеличении физической нагрузки.
Диагностика
Симптомы – боли в области грудины и за ней, сильная утомляемость, головная боль, одышка, возникающий по ночам кашель, отеки, тяжесть в ногах могут вызвать подозрение на развитие кардиомиопатии. При первичном осмотре больного врач:
- выявляет признаки, сопровождающие сердечную недостаточность;
- обращает внимание на наличие синюшного оттенка кожных покровов, увеличение размеров вен, находящихся в области шеи;
- выслушивает тон сердца при помощи стетоскопа;
- проводит пальпацию и перкуссию области грудной клетки и сердца.
Для подтверждения диагноза пациенту необходимо комплексное обследование организма. Его проводят с помощью инструментальной диагностики:
- электрокардиография – в результате исследования врач получает данные о наличии гипертрофии стенок желудочков сердца, его предсердий;
- суточный ЭКГ-мониторинг;
- ультразвуковое исследование методом ЭХО-кардиография с дуплексным сканированием, которое позволяет оценить состояние органа, особенности кровотока;
- рентгенографическое обследование сердца с ангиографией (используется рентгенографическое оборудование и контрастное вещество, которым заполняют сердечные артерии) при котором врач видит достоверную картину, позволяющую оценить размеры сердца, состояние сосудов, кровоток;
- магниторезонансная и компьютерная томография – высокоинформативный метод используется для оценки состояния и выявления патологических изменений сердца, позволяющий увидеть особенности его строения;
- биопсия сердечной ткани — исследование позволяет точно определить вид и степень поражения сердечной ткани.
Комплексный подход предполагает проведение сразу нескольких исследований для выявления признаков кардиомиопатии сердца. Выбор конкретного метода зависит от наличия оборудования в клинике, наличия очереди для поведения диагностики, так как во многих случаях требуется оперативная информация для подтверждения диагноза для пациента.
Лечение

При сердечной недостаточности кардиомиопатия – это состояние, требующее наблюдения в медицинском учреждении, назначения качественного лечения. Исходя из того, что кардиомиопатия нередко имеет неизвестную этиологию, к терапии подходят комплексно. Основными методами борьбы с патологией после подтверждения диагноза являются:
- медикаментозное лечение;
- хирургическое вмешательство;
- переход пациента на особый рацион питания, исключение из его жизни сильных нагрузок – физических и эмоциональных.
Выбор медикаментозного лечения зависит от вида кардиомиопатии, диагностированной у больного, особенностей его состояния. Для терапии назначают:
- ингибиторы АПФ — необходимо пожизненное употребление лекарств этой группы;
- мочегонные средства для снижения отечности в тканях, легких;
- бета-блокаторы, способствующие регуляции частоты сердцебиений;
- нитраты для снижения артериального давления, снижения нагрузки на сердце и его потребности в кислороде;
- сердечные гликозиды в целях регуляции сократительной способности мышечной ткани;
- средства и витамины, которые улучшают питание сердечных клеток;
- антикоагулянты (при выявлении повышенной свертываемости крови, предрасположенности к образованию тромбов).
Если медикаментозное лечение кардиомиопатии нерезультативно, состояние пациента стабильно ухудшается, врачи принимают решение о проведении хирургического лечения. Применимы методы:
- желудочковая септальная миэктомия;
- 2-камерная электрокардиостимуляция;
- пересадка сердца от донора.
Последующая жизнь больного должна проходить в особом режиме. В медицинском учреждении ему рекомендуют ответственно относиться к физическим нагрузкам, исключить:
- тяжелый и умеренный физический труд;
- интенсивные занятия спортом;
- нервные перенапряжения.
Если пациент до постановки диагноза имел вредные привычки – курил или регулярно употреблял алкоголь, отказ от них может существенно улучшить прогноз. Следует пересмотреть рацион питания. Здоровое меню при кардиомиопатии предполагает:
- употребление диетического мяса и рыбы;
- преобладание овощей и фруктов в меню;
- отказ от соли и жирных блюд.
Прогноз
При подтверждении кардиомиопатии прогноз часто зависит от того, как быстро обратился больной за медицинской помощью и начал лечение. Медицинская статистика обладает данными о пятилетней выживаемости пациентов с указанным диагнозом:
- при гипертрофической форме патологии – составляет от 60% до 70%;
- менее 40% при рестриктивной и дилатационной формах;
- после операции по пересадки сердца, длительность жизни составляет более 10 лет для 30-50% больных.
Кардиомиопатия – опасная патология, требующая скорейшего обращения за медицинской помощью. Игнорирование симптомов часто приводит к неожиданному летальному исходу.
Источник: cardiology24.ru
Определение
 Кардиопатия – это заболевание, при котором нарушаются обменные процессы в кардиомиоцитах (клетках сердца). Постепенно возникший сбой приводит к нарушению сокращения миокарда и проводимости сигнала вследствие замены мышечной ткани на соединительную, которая не пропускает электрические импульсы. Генез (происхождение патологии) до конца не выяснен. Принято считать, что она возникает из-за наследственности, инфекций, гормональных всплесков, алкоголя и других причин. Иногда вместо диагноза «кардиопатия» врач пишет в своем заключении «кардиомиопатия». Он имеет идентичный механизм развития и формы проявления.
Кардиопатия – это заболевание, при котором нарушаются обменные процессы в кардиомиоцитах (клетках сердца). Постепенно возникший сбой приводит к нарушению сокращения миокарда и проводимости сигнала вследствие замены мышечной ткани на соединительную, которая не пропускает электрические импульсы. Генез (происхождение патологии) до конца не выяснен. Принято считать, что она возникает из-за наследственности, инфекций, гормональных всплесков, алкоголя и других причин. Иногда вместо диагноза «кардиопатия» врач пишет в своем заключении «кардиомиопатия». Он имеет идентичный механизм развития и формы проявления.
Опасность недуга
Длительное время патология особо себя не проявляет. Первоначально больной испытывает лишь общие признаки (нарушение сердечного ритма, боли в груди, слабость). Если не начать лечение как можно раньше, то кардиомиоциты постепенно начнут перерождаться. Мышечные ткани становятся соединительными. Со временем проявляется гипертрофия сердца, особенно сильно страдает левый желудочек. В малом и большом круге кровообращения возникает застой крови, развивается сердечная недостаточность и аритмия. Фактически в 70% случаях запущенная форма кардиопатии приводит к закупорке сосудов тромбами и значительному снижению работоспособности.
Благоприятный прогноз зависит от причины болезни и эффективности лечения. Из-за слабовыраженной симптоматики выявить патологию первоначально иногда не удается. В более редких случаях диагноз остается неуточненным, так как нет возможности узнать фактор, повлиявший на развития сбоя. Больному придется пожизненно находиться на учете у кардиолога, вести здоровый образ жизни и регулярно обследоваться.
Причины и виды
Кардиопатия бывает первичной и вторичной. Ознакомиться с особенностями данных типов болезни можно ниже:
- Первичная форма кардиопатии считается идиопатической, то есть возникшей по невыясненным причинам. Она бывает смешанной, врожденной или приобретенной со временем. Для болезни характерны разнообразные изменения в строении сердечной мышцы и обширная клиническая картина.
- Вторичная форма сбоя является осложнением различных патологических процессов, которым свойственен сбой в обмене веществ. Прогноз в данном случае зависит от тяжести основной болезни.
По механизму развития кардиопатия делится на несколько разновидностей поражения сердечной мышцы:
- Дилатационная форма считается наиболее опасной. Характеризуется она разрастанием стенок желудочков. Вызывают патологию энтеровирусы и спиртные напитки.
- Рестриктивная разновидность кардиопатии встречается реже всего. Она проявляется нарушением наполнения кровью левого желудочка на фоне утолщения эндокарда. Миокард остается нетронутым долгое время.
 Гипертрофическая кардиопатия часто возникает у спортсменов и является одной из основных причин внезапной смерти из-за остановки сердца. Для нее характерно существенное утолщение миокарда, вследствие чего нарушается проводимость сигналов. Симптомы слабо выражены и долго не проявляются. Основная причина сбоя – генетическая предрасположенность.
Гипертрофическая кардиопатия часто возникает у спортсменов и является одной из основных причин внезапной смерти из-за остановки сердца. Для нее характерно существенное утолщение миокарда, вследствие чего нарушается проводимость сигналов. Симптомы слабо выражены и долго не проявляются. Основная причина сбоя – генетическая предрасположенность.- Ишемическая форма болезни развивается из-за недостаточного питания сердечной мышцы. Для нее характерна гипертрофия миокарда, отмирание кардиомиоцитов, возникновение рубцовой ткани.
По причинному фактору кардиопатия делится на такие формы:
- Дисгормональная разновидность болезни возникает под влиянием сбоев в эндокринной системе. Она не относится к воспалительным заболеваниям и свойственна пожилым людям и подросткам. Иногда провоцируется приемом медикаментов на гормональной основе.
- Алкогольная кардиопатия возникает у людей, злоупотребляющих спиртными напитками. Этанол пагубно воздействует на кардиомиоциты. Они дают сбои из-за начавшейся интоксикации. Постепенно клетки сердца отмирают и миокард рыхлеет. Проявляется патологический процесс одышкой, аритмией (экстрасистолией, тахикардией) и отеками ног.
- Дисметаболический (метаболический) вид болезни возникает по вине сбоев в обмене веществ. Часто диагностируют проблему при сахарном диабете и дисфункции щитовидной железы. Воспалительные изменения данной форме кардиопатии не характерны.
- Климактерическая (дизовариальная) кардиопатия возникает у женщин на фоне менопаузы.
 Постинфекционная (инфекционно-токсическая) форма возникает из-за развития отита, аппендицита, ангины, воспаления легких и прочих болезней, вызванных бактериями, вирусами, грибками и паразитами. Часто она проявляется в виде миокардита (воспалительного заболевания), который приводит к омертвлению клеток сердца и замене мышечной ткани на соединительную.
Постинфекционная (инфекционно-токсическая) форма возникает из-за развития отита, аппендицита, ангины, воспаления легких и прочих болезней, вызванных бактериями, вирусами, грибками и паразитами. Часто она проявляется в виде миокардита (воспалительного заболевания), который приводит к омертвлению клеток сердца и замене мышечной ткани на соединительную.- Диспластический вид сбоя зачастую имеет первичную природу возникновения. Он проявляется разрушением тканей сердца и заменой их на соединительные, что со временем приводит к острой сердечной недостаточности. Болезнь может развиться из-за наследственности, ревматизма, аутоиммунных сбоев фиброза и прочих факторов.
- Постгипоксический вид возникает под влиянием ишемической болезни. Кардимиоцитам начинает не хватать питания, из-за чего проявляются необратимые сбои в обменных процессах сердца.
- Аутоимунный вид болезни возникает по вине сбоев в иммунной защите человека. Из-за них синтезируются антитела, атакующие клетки сердца, что влияет на его сократительную способность и проводимость.
- Тонзиллогенная кардиопатия является разновидностью аутоиммунной формы болезни. Она возникает под влиянием инфекции, вызвавшей тонзиллит (воспаление миндалин). Естественная защита организма ослабевает и начинает синтезировать антитела, которые ошибочно воспринимают кардимиоциты за нарушителей и атакуют их.
- Функциональная форма возникает у людей, часто подвергающихся физическим и психоэмоциональным перегрузкам. В большинстве случаев ее диагностируют у детей и подростков. Обычно такая разновидность болезни не наносит особого вреда и изменения обратимы на ранних стадиях.
Клиническая картина
При кардиопатии симптомы проявляются в зависимости от фактора, повлиявшего на ее развитие. Для дилатационнной формы свойственна следующая клиническая картина:
- боль в груди, не устраняемая «Нитроглицерином»;
- одышка;
- посинение носогубного треугольника (цианоз);
- изменение структуры грудной клетки вследствие гипертрофии сердца.
Рестриктивный вид болезни чаще всего обнаруживают у людей, живущих в тропиках. Проявляется он следующими симптомами:
- болевые ощущения в сердце;
- постоянная одышка;
- сбои в сердцебиении;
- отек лица;
- увеличение размера живота.
При гипертрофической кардиопатии больной может внезапно умереть из-за физической перегрузки на фоне развития острой сердечной недостаточности.
Симптомы у нее ярко выражены. Ознакомиться с ними можно ниже:
- сдавливание в области груди;
- приступы головокружения;
- нарушение сердцебиения;
- одышка;
- потеря сознания;

Для ишемической разновидности патологии характерно быстрое развитие сердечной недостаточности и высокий риск тромбоэмболии. Обнаружить ее можно по таким симптомам:
- боль в области груди;
- потеря сознания;
- сбой в сердечном ритме;
- одышка при любой физической активности;
- нарастающая слабость;
- нехватка воздуха;
- повышенное потоотделение;
- побледнение кожи.
Курс терапии
Схема терапии кардиопатии зависит от ее формы. В нее могут входить препараты, рецепты народной медицины, коррекция образа жизни и хирургическое вмешательство. Основу лечения представляет борьба с причинным фактором. Если его невозможно устранить, то назначаются поддерживающие медикаменты, устраняющие неприятные симптомы.
При дилатационной кардиопатии врач посоветует следующие препараты:

- Ингибиторы АПФ («Спираприл», «Рамиприл») необходимо принимать, чтобы стабилизировать кровяное давление и остановить разрастание сердечной мышцы.
- Бета-адреноблокаторы («Нипрадилол», «Алпренолол») уменьшают потребность миокарда в кислороде и купируют аритмию.
- Диуретики («Индапамид», «Фуросемид») используются для вывода лишней влаги из организма, особенно при наличии застоя в малом или большом круге кровообращения.
- Препараты, разжижающие кровь («Курантил», «Фенилин»), предотвращают развитие тромбов.
Для устранения гипертрофической формы кардиопатии применяются медикаменты для снижения потребности миокарда в кислороде и улучшения его сократительной способности. В схему лечения входят бета-адреноблокаторы и средства для разжижения крови. Добавить в нее можно лишь антагонисты кальция («Верапамил», «Дилтиазем»). Они стабилизуют сердечный ритм и снизят автоматизм синусового узла. В тяжелых случаях приходится проводить оперативное вмешательство, целью которого является установка кардиостимулятора или удаление гипертрофированного участка перегородки.
Рестриктивный вид болезни поддается лечению труднее всего, особенно его первичная форма. Курс терапии ориентирован на устранение симптомов и основных патологий, например, гемохромотоз купируют пусканием крови, а саркоидоз приемом кортикостероидов. Для замедления развития сердечной недостаточности назначаются бета-адреноблокаторы, ингибиторы АПФ и мочегонные средства. Ранее была популярна пересадка сердца, но эффект от нее лишь временный. Постепенно патологии развивалась и в новом органе.
 Ишемическая кардиопатия лечится путем замедления развития основного патологического процесса. В тяжелых случаях назначается оперативное вмешательство для улучшения коронарного кровотока или пересадки сердца.
Ишемическая кардиопатия лечится путем замедления развития основного патологического процесса. В тяжелых случаях назначается оперативное вмешательство для улучшения коронарного кровотока или пересадки сердца.
Среди общих препаратов, подходящих для любых форм болезни, можно выделить следующие:
- «Рибоксин» активирует метаболические процессы в сердечной мышце, снижает агрегацию тромбоцитов и устраняет очаги ишемии.
- «Метонат» улучшает транспортировку кислорода, нормализует нервную проводимость и устраняет участки ишемии.
- «Карнивит» используют для обогащения тканей сердца левокарнитином. Вещество улучшит метаболизм миокарда и замедлит развитие структурных изменений.
Народная медицина
В качестве дополнения схемы лечения кардиопатии допускается применение народных средств. У них фактически нет противопоказаний и побочных эффектов, что является явным плюсом, особенно при длительном приеме. Наиболее актуальны нижеприведенные рецепты:
 В семени льна большая концентрация органических кислот, которые способны стабилизировать обменные процессы в кардиомиоцитах. Для приготовления отвара нужно залить 40 г основного ингредиента 1 л кипятка. Далее емкость ставят на водяную баню. Через 50 минут нужно убрать ее с плиты и вынуть сырье. Выпить готовое лекарство в течение дня по полстакана за 1 раз.
В семени льна большая концентрация органических кислот, которые способны стабилизировать обменные процессы в кардиомиоцитах. Для приготовления отвара нужно залить 40 г основного ингредиента 1 л кипятка. Далее емкость ставят на водяную баню. Через 50 минут нужно убрать ее с плиты и вынуть сырье. Выпить готовое лекарство в течение дня по полстакана за 1 раз.- Калина богата эфирными маслами, витаминами и микроэлементами, жизненно важными для нормальной работы сердца. Ежедневно достаточно принимать по 100 г ее плодов. Делать отвар не рекомендуется, так как частично уничтожаться полезные вещества при термической обработке. Противопоказаны ягоды при стенокардии и варикозном расширении вен.
- Особо полезен при дилатационной форме кардиопатии настой заячьей капусты. Он тонизирует организм, улучшает регенерацию тканей, снимает воспаления и укрепляется иммунитет. Для приготовления потребуется залить 50 г листьев капусты 250 мл кипятка. Затем закрыть на 4 часа. Перед применением вытащить сырье. Пить по 50 мл 4 раза в сутки.
Правила профилактики

Для облегчения состояния потребуется изменить образ жизни. Помогут в этом нижеприведенные рекомендации:
- отказаться от вредных привычек;
- полноценно высыпаться (не менее 7-8 часов в сутки);
- заниматься лечебной физкультурой (не перенапрягаясь);
- следовать рекомендациям врача;
- ежегодно обследоваться;
- подкорректировать рацион питания.
Кардиопатия у взрослых людей возникает из-за различных сбоев и заболеваний, которые нарушают обменные процессы в сердце. Если не предпринимать никаких действий – начнется дистрофия миокарда и ухудшится проводимость импульсов, что приведет к развитию аритмии и прочих осложнений. Постепенно изменения станут необратимыми. Для подбора эффективных методов лечения необходимо обследоваться и найти причину болезни. Основу терапии будут составлять методы ее устранения. Дополнительно придется применять антиаритмические и поддерживающие препараты, которые облегчат состояние и снизят нагрузку на сердце. Иногда необходимо провести оперативное вмешательство для коррекции врожденных пороков, устранения источников ложных сигналов или восстановления проводимости.
Источник: MirKardio.ru
Кардиопатия: симптомы и виды — вторичная кардиопатия, дисметаболическая кардиопатия и другие
Кардиопатия, симптомы которой выражены неярко и не беспокоят больного, может проявляться в любом возрасте. Осложняется диагностика кардиопатии тем, что симптомы, ее сопровождающие, распространены, их легко спутать с другими заболеваниями, вызванными недостаточной работой сердца и характерными другим кардиопатологиям.
У пациентов, у которых возникает кардиопатия, симптомы диагностируются одинаковые, к ним относятся:
- Одышка — нарушение дыхания, возникающее вследствие застоя крови. Сопровождается приступами удушья, проявляющимися на фоне стрессовых ситуаций, чрезмерной нагрузки.
- Кашель. Причины те же, что при одышке. При осложнении, сопровождающемся отеком легких, появляются хрипы и мокрота , что говорит о скоплении жидкости в легких.
- Учащенное сердцебиение. Увеличение объема сердца приводит к нарушению ритма сердечных сокращений, усиливающих сердцебиение.
- Бледность кожных покровов и акроциноз. Непоступление достаточного количества крови к тканям проявляется бледностью кожи и посинением кончиков пальцев и носа.
- Отечность нижних конечностей. Кровь застаивается, ее выход провоцирует отеки.
- Грудинные боли вызваны гипоксией сердечной мышцы.
- Увеличение печени и селезенки. Скопление крови в воротной вене ведет к увеличению органов.
- Головокружение и обмороки возникают от недостатка кислорода в тканях головного мозга.
- Чрезмерная утомляемость связана с недостаточным снабжением мышц кислородом.
Точно диагностировать заболевание помогут дополнительные инструментальные исследования: электрокардиография (ЭКГ), эхокардиография (ЭхоКГ), рентгенография. По результатам медицинского обследования врач-кардиолог определит тип кардиомиопатии и назначит лечение. Специалисты классифицируют кардиомиопатические формы в зависимости от выраженности их клинической картины. Различают несколько видов кардиопатии.
 Дисгормональная. Проявляется вследствие недостатка половых гормонов, имеет невоспалительный характер. Чаще подвержены женщины в климактерический период.
Дисгормональная. Проявляется вследствие недостатка половых гормонов, имеет невоспалительный характер. Чаще подвержены женщины в климактерический период.
Инфекционно-токсическая кардиопатия (алкогольная). Токсины поражают мышечные ткани, в результате развивается патология, разрушает и поражает сердечные клетки.
Дисметаболическая кардиопатия. Вызвана нарушением метаболизма, часто развивается на фоне сахарного диабета и дисфункции щитовидной железы. Не связана с процессами воспаления.
Диспластическая. Врожденная внутриутробная патология. В результате патологического расширения сердечных клапанов развиваются пороки, вследствие чего образуются тромбы. Может привести к внезапной смерти.
Функциональная. Зависит от функциональной активности вегетативной системы, регулирующей жизнедеятельность всех систем и органов человека. Проявляется чаще в пубертатном периоде.
Постгипоксическая или метаболическая кардиопатия возникает на фоне ишемии. Недостаток кислорода приводит к необратимым изменениям метаболизма.
Ишемическая связана с постгипоксической, сопровождается сужением просвета артерий коронара.
Тонзиллогенная — результат аутоиммунного воспаления. Иммунодефицит нарушает обмен веществ.
Существует также первичная и вторичная кардиопатия. Первичная форма — врожденное патологическое нарушение метаболизма, диагностируется у новорожденных детей. Вторичная кардиопатия развивается у взрослых вследствие этиологии.
Функциональная кардиопатия у детей и ее проявления
Функциональная кардиопатия у детей — это малая аномалия развития сердца. Источники большинства психологических и физиологических нарушений скрываются в далеком детстве. Накапливая счастливые воспоминания об этом периоде, люди одновременно приобретают различные патологии.
Часто они возникают под воздействием определенных факторов в младшем возрасте и в подростковый период под давлением дисгармонии гормонального фона. Заболевание может иметь врожденный или приобретенный характер.
Обе разновидности одинаково негативно влияют на развитие сердечной мышцы, приводя к возникновению следующих нарушений:
- непропорциональное строение желудочка;
- образование дополнительных хорд;
- развитие клапанных пороков, в том числе и пролапса митрального клапана;
- утолщение межжелудочковой перегородки и др.
Выделяют 3 группы источников кардиопатии у детей и подростков:
- нарушения миокарда, возникшие в период нахождения в утробе;
- последствия других патологий;
- функциональные нарушения развития миокарда.
 Все источники одинаково приводят к сбою сердечного ритма, развитию сердечной недостаточности и возникновению характерных симптомов: боли, отечностей, бледности кожи и другое.
Все источники одинаково приводят к сбою сердечного ритма, развитию сердечной недостаточности и возникновению характерных симптомов: боли, отечностей, бледности кожи и другое.
Врожденная форма патологии может проявляться уже с первых дней жизни, но чаще всего эти признаки возникают в период младшего школьного возраста.
По этой причине кардиопатию трудно диагностировать у малышей, которые не могут внятно объяснить свои ощущения.
В этот период сложно услышать характерные шумы в сердце, а потому задачей родителей является наблюдение за ребенком во время физически активных игр с целью своевременного выявления симптомов заболевания.
В подростковом возрасте кардиопатия проявляется в симптомах повышенной утомляемости, в виде учащения сердечного ритма и возникновения внеочередных сокращений миокарда (экстрасистол).
При обнаружении у ребенка нарушений миокарда, задачей специалиста является детальное разъяснение родителям полной картины заболевания.
В этом случае у ребенка наблюдается малая аномалия развития сердца, которая при неправильном распределении физических нагрузок может приводить к сбою сердечного ритма.
Игнорирование этого факта и дальнейшее способствование родителями занятиям танцами, гимнастикой или посещению уроков физкультуры негативно сказывается на работе уязвленного органа ребенка.
Неумеренные физические нагрузки могут спровоцировать возникновение симптомов сердечной недостаточности.
Функциональная кардиопатия у детей чаще всего проявляется у младших школьников и подростков, и выражается следующими признаками, характерными для вегетативной дисфункции:
- бледность кожи;
- нарушения сердечного ритма;
- отдышка;
- повышенное потоотделение;
- в отдельных случаях — обмороки.
Кардиопатия сердца: диагностика и лечение детей и взрослых
Кардиопатия сердца должна быть выявлена вовремя, чтобы начать своевременное лечение. Для сбора предварительных данных о состоянии пациента врач проводит осмотр и беседу с пациентом.
Получению углубленных сведений о кардиопатии и способах ее лечения способствует проведение следующих исследований:
- ЭКГ, на основании которой можно отслеживать изменения в желудочках, нарушения сердечного ритма.
- Рентген легких, выявляющий жидкость в органе или изменение его размеров. Эти, а также другие подобные нарушения могут указывать на инфекционно-токсические источники заболевания.
- Вентрикулография — инвазивная методика исследования состояния пациента.
- МРТ — исследование состояния миокарда радиоволнами.
- МСКТ — послойное рассмотрение тканей сердца, лабораторное исследование его покровов.
 Лечение кардиопатии сердца у детей и подростков осуществляют педиатры и терапевты. Эти специалисты определяют величину допустимых физических нагрузок маленьким пациентам и освобождают их от посещения уроков физкультуры.
Лечение кардиопатии сердца у детей и подростков осуществляют педиатры и терапевты. Эти специалисты определяют величину допустимых физических нагрузок маленьким пациентам и освобождают их от посещения уроков физкультуры.
Врач может облегчить состояние больного таблетками валерианы, назначить применение бета-блокаторов в строго указанной дозировке, проводить процедуру интерференцтерапии детям, достигшим 10 лет.
Терапия кардиопатии у взрослых пациентов включает применение ими комплекса препаратов, воздействующих на источники патологии: сахарный диабет, климакс, инфекции, отравления. Одновременно врач назначает больному употребление лекарств, купирующих проявления заболевания.
Такими препаратами являются:
- ингибиторы АПФ;
- бета-адреноблокаторы;
- вещества, препятствующие попаданию кальция в кровь;
- гомеопатические средства;
- витамины.
При развитии дисметаболических форм кардиопатии пациенту предписывается терапия препаратами, нормализующими обменные процессы в миокарде. Наблюдение у пациента дилатационной формы заболевания предусматривает применение антигипоксантов, антиоксидантов и витаминов.
С особым вниманием надо относиться к применению средств народной медицины в терапии кардиопатии. Их использование наряду с психологической помощью, лечебной физкультурой, физиотерапевтическими мероприятиями допустимо только после консультации с врачом.
Кардиопатия сердца успешно лечится при своевременном обращении за квалифицированной помощью, проведение регулярных обследований сердечной мышцы значительно снижает риск перетекания кардиопатии в тяжелую стадию.
Источник: med88.ru
