Что такое острый коронарный синдром?
Острый коронарный синдром (ОКС) означает группу клинических проявлений, определяемых острой ишемией миокарда (ишемической болезнь сердца), то есть внезапного и критического снижения кровотока в сердечной ткани.
Наиболее частой причиной этого внезапного падения кровотока является разрыв или эрозия «уязвимой» коронарной атеросклеротической бляшки с последующим скоплением тромбоцитов и тромботическим перекрытием с последующим уменьшением или остановкой кровотока.
Эпидемиология
Сердечно-сосудистые заболевания являются основной причиной смертности и заболеваемости в западных странах; их распространенность постепенно растет в связи с увеличением средней продолжительности жизни.
По оценкам, за один год более 135 000 человек пострадали от коронарного заболевания сердца и 45 000 из них погибли от него.
Патогенез (механизм зарождения и развития болезни)
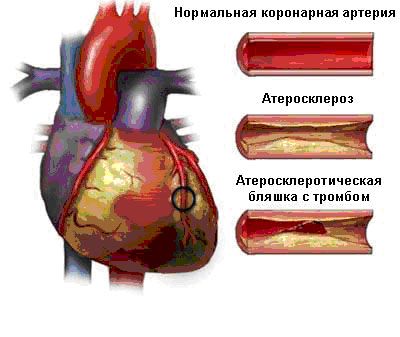
Атеросклеротическая болезнь коронарных артерий (хроническое изменение коронарных артерий) — прогрессивный процесс, характеризующийся появлением атеросклеротических бляшек.
В нормальных условиях внутренняя поверхность артерий гладкая; при осаждении холестерина на внутренних стенках образуется атеросклеротическая бляшка, которая со временем может увеличиваться в размерах (устойчивая бляшка).
Когда поверхность бляшки разрывается (уязвимая бляшка), кровеносная струя вступает в контакт с содержимым самой бляшки, вызывая процессы коагуляции и активации тромбоцитов с последующим образованием тромба, это вызывает закупорку или субокклюзию артерии, препятствуя притоку крови и тем самым поступлению кислорода и субстратов в распыленную сердечную мышцу.
Когда пораженная тромбозом артерия является полностью закрытым эпикардиальным сосудом, примерно через 15 минут начинается острый инфаркт миокарда, начиная с эндокарда и заканчивая эпикардом; если преобладают явления тромбоцита и артерия частично забита, то развивается нестабильная стенокардия.
Масштабы ишемии также зависят от наличия или отсутствия побочных эффектов и потребления кислорода миокардом.
Классификация
Острые коронарные синдромы можно классифицировать по степени и продолжительности стеноза/окклюзии, а также по количеству ткани миокарда, которая переходит в некроз, на следующих клинических картинах:
- Нестабильная стенокардия: это острая ишемия миокарда без значительного некроза миокарда.
- Острый инфаркт миокарда без подъема сегмента ST (инфаркт миокарда без подъема сегмента ST, ИМбпST): картина менее тяжелого инфаркта, обусловленная острой ишемией миокарда, связанной с субэндокардиальным некрозом миокарда; в этом случае показатели некроза выше нормы.
- Острый инфаркт миокарда с подъемом сегмента ST (инфаркт миокарда с подъемом сегмента ST, ИМспST): наиболее тяжелая картина инфаркта; оно вызвано острой ишемией миокарда, связанной с некрозом миокарда полной толщины, со значительным увеличением показателей некроза.
Причины и факторы риска острого коронарного синдрома
Основными причинами и факторами риска являются:
- Наследственность: наличие ишемической болезни сердца у родителей или братьев и сестер повышает риск развития острого коронарного синдрома.
- Пол: у мужчин чаще встречается ишемическая болезнь сердца, но только по сравнению с женщинами детородного возраста эстрогены оказывают защитное действие против этой болезни; Женщины в постменопаузе, с другой стороны, имеют такой же риск, что и мужчины.
- Возраст: острый коронарный синдром обычно поражают после 45 лет.
- Курение: среди заядлых курильщиков (более 15 сигарет в день) в возрасте от 45 до 54 лет риск смерти от ишемической болезни сердца оценивался в три раза выше, чем у некурящих; это связано как с прямым воздействием самого дыма, так и со снижением толерантности к физическим нагрузкам.
- Артериальная гипертензия: определение артериального давления, равного или превышающего 140 мм рт.ст. максимального (систолического) давления и 90 мм рт.ст. минимального (диастолического) давления.
- Сахарный диабет.
- Ожирение: это хроническое заболевание, характеризующееся одним или несколькими из следующих параметров: индекс массы тела — ИМТ = 30 кг/м² — масса тела более 30% по сравнению с идеальным весом — плиометрическое измерение значений выше 95° процентиль. Центральное или абдоминальное ожирение связано с повышенным риском ишемической болезни сердца.
- Гиперхолестеринемия: в частности, высокие уровни липопротеинов низкой плотности (ЛПНП), низкие уровни липопротеинов высокой плотности (ЛПВП) и соотношение ЛПНП/ЛПВП> 3.
- Гипергомоцистеинемия: чрезмерное присутствие гомоцистеина в крови (нормальные значения: <13 мкмоль/л) считается важным и независимым фактором риска сердечно-сосудистых заболеваний. Ей способствует неправильное питание: диета, богатая жирами.
- Сидячая жизнь: плохая физическая активность.
- Неспокойная, нервная жизнь.
Симптомы и признаки

Основным симптомом острых коронарных синдромов является боль в груди. О боли сообщают с угнетающими и сжимающими характеристиками, такими как чувство сдавления, тяжести, удушья и боли на уровне грудной клетки.
Наиболее часто упоминаемый участок — загрудинный, с воздействием на эпигастрий, левую руку (локтевую сторону), плече, шею, челюсть, спину и праву руку.
Если продолжительность боли составляет менее 20 минут, это обычно нестабильная стенокардия; если вместо этого продолжительность болевой симптоматики превышает 20 минут, вероятно, что это инфаркт, то есть некроз миокарда; если боль продолжается в течение нескольких часов с переменной интенсивностью, это может быть инфаркт миокарда с некрозом стенки (ИМспST).
Кроме того, пациент может жаловаться на одышку (обычно связанную с сердечным приступом). Также с болью связаны нейровегетативные симптомы, такие как:
- тошнота;
- рвота;
- холодная потливость;
- прострация;
- чувство боли.
В 30% случаев, особенно у диабетиков или пожилых людей, нейровегетативные симптомы могут присутствовать при отсутствии боли. В некоторых случаях возможен острый коронарный синдром без боли: для этих пациентов диагноз ставится ретроспективно, во время проведения инструментальных исследований, таких как ЭКГ, сцинтиграфия или эхокардиография, которые выявляют некроз ткани.
Диагностика
Диагноз острого коронарного синдрома основан на анамнестическом сборе, симптоматологии, представленной пациентом, проведении ЭКГ и анализах крови для исследования ферментов, показателей некроза сердца. Эти исследовании необходимы, чтобы отличить пациентов с острым инфарктом миокарда с подъемом сегмента ST (ИМспST) от пациентов с острым инфарктом миокарда с подъемом ST (ИМбпST) и других пациентов с нестабильной стенокардией.
- Симптомы: с помощью так называемой «оценки боли в груди» можно оценить, связана ли боль в груди или нет сердечной недостаточностью, ее применение включает в себя присвоение оценки местоположению, характеру, иррадиации боли и любых связанных симптомов.
- Электрокардиограмма (ЭКГ): играет основополагающую роль в диагностике острых коронарных синдромов. ЭКГ позволяет диагностировать инфаркт, но также приблизительно его положение и его расширение. Электрокардиограмма при ИМспST, характеризуется изменением ЭКГ при трансмуральном инфаркте, то есть по всей толщине сердечной мышцы, представляет собой подъем сегмента ST> 1 мм с выпуклостью, направленной вверх. Появление патологических зубцов Q. Электрокардиограмма при ИМбпST и нестабильной стенокардии характерным изменением ЭКГ, в случае нестабильной стенокардии или ИМбпST является вычитание сегмента ST> 1 мм.
- Анализ крови. Сердечные клетки (миоциты), когда они подвергаются некрозу, выделяют некоторые вещества (ферменты или белки), которые можно обнаружить и измерить в крови, повторная дозировка которых может дать фундаментальные клинические показания. Наиболее используемые ферменты:
- Тропонин (Tn): это очень чувствительный специфический сердечный маркер. В случае инфаркта миокарда тропонин Т увеличивается в сыворотке через 2-4 часа от начала симптомов, он имеет самый высокий пик через 8-12 часов, оставаясь высоким до примерно 14 дней.
- CK-MB креатинкиназа: это маркер некроза сердца; его значения высоки примерно через 3-8 часов от начала боли. Она может оставаться обнаруживаемой в течение длительного времени.
- Лактатдегидрогеназа (ЛДГ): полезна при диагностике инфаркта миокарда, когда пациент достигает позднего наблюдения, так как его максимальный пик наступает через 4-5 дней, а значение остается высоким в течение 15-20 дней. Аспартатаминотрансфераза: пик виден через 36 часов, возвращается к норме через 5-6 дней.
- Миоглобин: это очень ранний маркер некроза сердца, который можно проследить через несколько часов после появления симптомов, проявляя пик через 4-12 часов и нормализуясь примерно через 24 часа.
Лечение острого коронарного синдрома
Лечение острых коронарных синдромов предполагает использование многочисленных лекарственных препаратов:
- введение кислорода,
- анальгетики,
- тромбоцитарные анти-тромбоциты,
- антикоагулянты,
- бета-блокаторы,
- ингибиторы АПФ,
- антагонисты кальция.
У пациентов с инфарктом миокарда с некрозом полной толщины (ИМспST) также необходимо быстро восстановить кровоток в закупоренной коронарной артерии: это можно сделать с помощью фибринолитической терапии или чрескожной коронарной реваскуляризации: с помощью коронарной ангиопластики, то есть с помощью механической реканализации с или без имплантата стента сосуда, ответственного за инфаркт.
Чрескожная транслюминальная коронарная ангиопластика (ЧТКА — чрескожная коронарная ангиопластика или ЧКВ — чрескожное коронарное вмешательство) — это интервенционная кардиологическая процедура, с помощью которой можно реанализировать большую часть коронарного стеноза.
Ангиопластике предшествует и ассоциируется с коронарографией, которая позволяет визуализировать коронарные артерии. Он предполагает использование тонкого катетера, который вводится через артерию, доходящую до сердца. На наконечнике катетера находится воздушный шар (баллон), который помещается (под рентгеновским контролем) в центр коронарного стеноза и затем накачивается, чтобы сжать отложения налета внутри коронарной артерии, тем самым восстанавливая кровоток.
Во время операции могут быть установлены коронарные стенты, то есть «расширяемые» канальцы в металлической сетке, которые оставляют, чтобы держать артерию. Также используются лекарственные стенты, которые, помимо того, что являются структурной опорой для коронарной артерии, имеют лекарственное покрытие, которое помогает предотвратить рестеноз сосудов. Более подробно об этих процедурах вам расскажет кардиолог.
Источник: tvojajbolit.ru
Механизм развития
Суть патологического процесса примерно одна, независимо от типа. Как уже было сказано, выделяют два вида описанного положения: стенокардия и инфаркт. По своему характеру они похожи.
В обоих случаях происходит нарушение питания мышечного слоя сердца в результате стеноза или окклюзии (закупорки) коронарных артерий. Зачастую это следствие атеросклеротических изменений, реже врожденных или приобретенных пороков.


В итоге падения интенсивности кровотока в структурах органа накапливаются токсины, которые угнетают нормальную сократимость миокарда.
С другой же стороны мышечный слой не может работать по причине ишемии. Соответственно, камеры сердца также не способны адекватно функционировать. Левый желудочек не выбрасывает кровь в большой круг с достаточной силой.
Отсюда падение сатурации кислорода, слабое обеспечение головного мозга, отдаленных органов и систем.
Такая ситуация не нормальна. С течением времени неминуемо наступает летальный исход. Восстановление требует срочных мер.
Классификация
Типизация проводится по группе оснований.
Исходя из формы, говорят о двух разновидностях:
- Нестабильная стенокардия. Постепенное, хроническое нарушение питания в результате сужения коронарных артерий (намного чаще) или их закупорки.
Восстановление требует длительной помощи. Сам по себе патологический процесс делится на 4 функциональных класса, они соответствуют тяжести заболевания.
Первый лечится полностью, начиная со второго, кардинальным образом купировать состояние уже не выйдет. Терапия пожизненная.
Нестабильная стенокардия как форма острого коронарного синдрома протекает приступами, обычно эпизоду предшествует какой-либо триггерный фактор. От физического перенапряжения до переохлаждения и прочих.

- Инфаркт. По степени выраженности намного более опасен и характерен. Сопровождается сильными болями в грудной клетке, нарушением дыхания, сознания.
Если стенокардия дает медленное, ступенчатое развитие, кардиомиоциты погибают небольшими группами, в этом случае процесс лавинообразный.

Возможна деструкция значительных участков. Чем обширнее область поражения, тем интенсивнее симптоматика.
Спустя определенное время от начала этой формы острого коронарного синдрома явления стихают.
Частично на степени выраженности сказывается клинический вариант описанного состояния:
- Первичная форма. Развивается у пациентов, которые раньше не переживали приступов стенокардии и не имели инфаркта в анамнезе.
- Прогрессирующая разновидность. Суть ее кроется в усугублении основного процесса. Обычно причиной тому становится осложнение главного заболевания, например, атеросклероза или неправильный образ жизни. Также отсутствие лечения или недостаточная его эффективность.
- Послеоперационная форма. Сопровождается выраженными симптомами, но обычно протекает на протяжении короткого промежутка времени. Если же вмешательство проведено неправильно, возможно становление стойкой разновидности.
- Постинфарктный тип. Сопровождает реабилитационный период неотложного состояния. Требует обязательной коррекции, поскольку повышает риск рецидива.
- Спонтанная стенокардия. Наиболее опасна с клинической токи зрения. Провоцирует частые эпизоды нарушения питания в краткосрочной перспективе. За неделю может возникнуть до 5-8 приступов.
Степени тяжести ОКС
Непосредственная классификация по степени тяжести предполагает учет показателей электрокардиографии:
- ОКС без подъема сегмента ST. Свидетельствует в пользу относительно легкого клинического варианта патологического процесса. Восстановление вероятно, прогноз сравнительно благоприятный. Обычно соответствует стенокардии или легкой форме инфаркта. Терапия в стационарных условиях в любом случае.
- Острый коронарный синдром с подъемом сегмента ST. Сопровождает тяжелые органические поражения сердца. Соответствует обширному инфаркту или стремительно прогрессирующему процессу деструкции кардиальных структур. Восстановление строго в условиях профильного отделения. Прогноз много хуже, требуется срочная медицинская помощь.

Несмотря на разницу двух описанных форм с позиции результатов и исхода, симптоматика не всегда соответствует.
Пациент с потенциально летальным вариантом ОКС может не ощущать существенных изменений в самочувствии, в то же время незначительная стенокардия способна привести к интенсивному болевому синдрому, ложно натолкнуть человека на мысли о тяжести состояния.
Оценке подлежат не только ощущения, но и объективные данные.
Причины
Основной фактор развития острого коронарного синдрома — атеросклероз соответствующих артерий, питающих сердце. В зависимости от разновидности отклонения от нормы, выделяют две формы описанного состояния.
- Стеноз. Он же сужение кровоснабжающих структур. Встречается несколько реже, если сравнивать со вторым типом атеросклероза. Нередко становится результатом длительного курения, приема спиртных напитков, неправильного лечения основного заболевания сосудов (не важно какого). Просвет суживается, возникает нарушение проводимости. Кровь не может циркулировать нормально. Сердце повышает интенсивность работы, чтобы компенсировать сопротивление. Отсюда рост артериального давления, увеличение ЧСС. А поскольку питания недостаточно возникает еще и стенокардия. Итогом оказывается генерализованная дисфункция всей системы. Лечение строго хирургическое, в срочном порядке.
- Окклюзия. Закупорка коронарной артерии холестериновой бляшкой. Липидные структуры растворимы на ранних стадиях. Затем же они кальцифицируются, становятся твердыми как камень. Удаление таких образований требует радикальных хирургических мер.
Предрасполагающие факторы
Но на пустом месте атеросклероз не возникает. Какие факторы предрасполагают к развитию острого коронарного синдрома:
- Потребление спиртного. Действие этилового соединения выраженное, комплексное. Происходит стеноз сосудов. А по мере привыкания организма этанолу, возникает нарушение метаболизма жиров, их депонирования. Уровень холестерина стабильно растет, образуется смешанная форма описанного процесса. В определенный момент отказа от алкоголя становится недостаточно, да и прекратить пить уже сложно, присутствует физиологическая потребность.
- Курение. Провоцирует общий стеноз сосудов. Атеросклероз, локализованный в структурах нижних конечностей, головного мозга и сердца, вот лишь часть вариантов. Часто они возникают в системе. Восстановление предполагает отказ от пагубной привычки. У некоторых пациентов неблагоприятные итоги возникают с первых же сигарет. Это характеризует низкую резистентность тела к вредным веществам. Типичный симптом отклонения в работе сосудов — ощущение онемения ног, холода в пальцах.
- Ожирение. Не оно виновник атеросклероза и острого коронарного синдрома, а нарушение липидного обмена. Проблема лежит глубже, чем кажется на первый взгляд.
Тромбоэмболия. Закупорка коронарной артерии может происходить не только бляшками, но и сгустками крови. Это много опаснее, поскольку процесс протекает в считанные минуты, если объем окклюзии значительный неминуем летальный исход. Кровоток прекращается на уровне одной артерии, начинается обширный инфаркт. Перспективы восстановления нулевые. - Васкулиты или поражения сосудов. Аутоиммунного происхождения или, много реже, инфекционно-воспалительного. Терапия длительная, порой продолжается годами или всю жизнь. Есть шанс перевести процесс в латентную, спящую фазу, но полного излечения не наступает почти никогда. Итогом выступает рубцевание, стеноз коронарных артерий. Способ воздействия в таком случае хирургический. Заключается в восстановлении проходимости сосуда, а при невозможности пластики — в протезировании.
- Недостаточная физическая активность. Показаны легкие прогулки по часу-два на протяжении суток. Больше можно, но перетруждаться нельзя. Это чревато очередным приступом и риском для здоровья и жизни.
- Сахарный диабет в анамнезе.
- Артериальная гипертензия. Также существенно усугубляет течение острого коронарного синдрома, прогноз.
- Неблагоприятная наследственность. Сердечнососудистые патологии генетически обусловлены. Если в роду был пациент с подобными заболеваниями, присутствует риск повторить его клиническую судьбу.
- Нарушения свертываемости крови. Реологические свойства жидкой соединительной ткани нормализуются посредством применения тромболитиков, антиагрегантов, но в строго выверенных дозировках.
Триггерные факторы
Факторами, провоцирующими непосредственно приступ острого коронарного синдрома выступают:
- Интенсивный стресс, эмоциональное потрясение. Вызывает сиюминутное сужение артерий, проявляется разными путями.
- Физическая перегрузка. Например, пробежка, подъем на этаж без лифта, перенос тяжестей без специального оборудования и прочие варианты. По характеру провоцирующего предела можно говорить о тяжести процесса.
- Потребление табака, кофе, спиртного, наркотического вещества.
- Переохлаждение.
Факторы выявляются просто. Многие имеют субъективный характер, потому могут устраняться самим пациентом. Это важный момент, поскольку мероприятия входят в структуру профилактики.
Симптомы
Зависит от формы острого коронарного синдрома.
- Боли в грудной клетке. Для стенокардии характерно развитие средней силы дискомфорта. При этом длительность его не более 30 минут. Нитроглицерин при приеме хорошо купирует ощущение. На фоне инфаркта боль намного сильнее или продолжается дольше.
- Нехватка кислорода. В полном покое. Пациент не может найти положение для облегчения состояния.
- Повышенное холодное потоотделение.
- Бледность кожных покровов.
- Цианоз носогубного треугольника как визитная карточка кардиальных патологий вообще.
- Паническая атака. Сопровождается сильным чувством страха, тревоги, продолжается на протяжении первой фазы приступа, затем стихает. Купируется транквилизаторами, лучше в рамках стационара. Возникает не всегда.
- Моторное возбуждение. Пациент не находит себе места, мечется.
- Спутанность сознания. Нарушается восприятия действительности.
- Обмороки или синкопальные состояния. Указывают на вовлечение в патологический процесс головного мозга.
Представленные моменты и составляют основу острого коронарного синдрома.
Интенсивность проявлений и полнота клинической картины никогда не бывает одинакова, а зависит от степени нарушения кровообращения и индивидуальных особенностей организма человека.
Первая помощь пациенту
Направлена на стабилизацию состояния пациента, но никак не на радикальное лечение. Потому основная мера — вызов скорой помощи.
Все остальное — это действия, направленные на сохранение жизни и предотвращение прогрессирования деструктивных явлений.
Правильный порядок действий таков:
- Измерить артериальное давление и частоту сердечных сокращений. Мероприятия направлены на оценку объективных показателей. На фоне острого коронарного синдрома возникает падение АД и ЧСС. Редко наблюдается обратное явление.
- Далее открывают форточку или окно для обеспечения вентиляции помещения и частичной компенсации кислородного голодания миокарда.
- Пациента усаживают, укладывать нельзя. Это опасно. Осложнится дыхательная деятельность, возможно еще большее ослабление кровотока в миокарде.
- Из медикаментов дают таблетку Нитроглицерина для купирования болевого синдрома. Других препаратов использовать нельзя.
Далее за человеком внимательно наблюдают. Потеря сознания — основание для контроля качества сердцебиения и сохранности газообмена. На догоспитальном этапе это сделать невозможно.
Алгоритм неотложной помощи при остром коронарном синдроме предполагает преимущественное наблюдение и исключение очевидных факторов риска. К сожалению, своими силами можно мало что сделать.
Диагностика
Проводится под контролем кардиолога. Если больного транспортировали в стационар, времени на обследование минимум.
Ограничиваются визуальными данными и показателями АД, ЧСС. Изредка прибегают к электрокардиографии, но чаще каждая минут на счету.
Задача — сначала стабилизировать пациента, затем заниматься диагностическими изысканиями.
Примерная терапевтическая схема после восстановления функций организма и купирования приступа:
- Устный опрос пациента, сбор анамнеза.
- Измерение артериального давления и частоты сердечных сокращений. Намного эффективнее суточное мониторирование по Холтеру. То есть регистрация показателей на протяжении 24 часов. Возможно повторное проведение.

- Электрокардиография. Оценка функциональной активности сердца.
- Эхокардиография. Визуализация тканей.
- Анализ крови общий, биохимический, на гормоны.
- Клиническое исследование мочи. В первую очередь интересует работа почек и наличие сахара, как признака диабета.
К несчастью, большинство проявлений сглаживается в светлые моменты. Только в случае рецидива коронарного синдрома они вновь актуализируются.
Лечение
Проводится на постоянной основе. Задачи три: устранить этиологический фактор, снять симптомы и не допустить рецидивов. Все вопросы решаются одновременно.
Основу терапии составляет применение медикаментов:
- Статинов. Для устранения излишков холестерина и растворения бляшек. На ранних стадиях атеросклероза это эффективна мера. Аторис как вариант препарата.
- Антиагрегантов. В целях предотвращения образования тромбов. Это превентивная и симптоматическая мера, которая радикальным способом не влияет на ситуацию. Аспирин-Кардио в качестве основного наименования.
- Нитроглицерина при приступах.
- Милдроната и прочих поддерживающих препаратов, питающих кардиальные структуры и нормализующих обмен веществ.
Остальные средства назначаются по мере необходимости.
Хирургические методики требуются для устранения врожденных и приобретенных пороков, грубых холестериновых отложений при запущенном атеросклерозе.
Вариантов вмешательства несколько: иссечение образований, баллонирование/стентирование (механическое расширение просвета коронарной артерии) или же протезирование пораженного участка.

Изменение образа жизни, отказ от пагубных привычек, коррекция рациона в соответствии со столом №10 и нормализация режима физической активности помогут предотвратить рецидивы.
Лечение острого коронарного синдрома предполагает консервативную тактику и реже оперативную.
Вероятные осложнения
Среди возможных последствий:
- Остановка сердца.
- Инфаркт, первичный или повторный. Каждый новый несет большую опасность для жизни.
- Инсульт. Нарушение кровообращения в структурах головного мозга с некрозом тканей.
- Кардиогенный шок. Падения артериального давления до критически низких отметок. Летальность близится к 100%.
Внезапная смерть или как минимум инвалидизация без лечения обеспечены в перспективе нескольких лет или меньше.
Прогностические оценки
Прогноз зависит от характера течения состояния, образа жизни, возраста, пола (мужчины могут рассчитывать на несколько худший исход), наличия пагубных привычек, наследственности, характера проводимого лечения, сопутствующих патологий, типа профессиональной деятельности.
Чем больше негативных факторов, тем хуже прогноз. Конкретику может дать только врач после комплексной оценки всех моментов и динамики патологического процесса.
Острый коронарный синдром — это обобщенное наименование стенокардии и инфаркта. Диагностируется соответственно, шифр определяется по МКБ. Перспективы излечения присутствуют при незначительных по тяжести инфарктах и начальных стадиях стенокардии.
Источник: CardioGid.com
Общее понятие ОКС
Под понятием «острый коронарный синдром (ОКС)» скрываются признаки, характерные для двух состояний. К ним относятся
- острый инфаркт миокарда;
- нестабильная стенокардия.

Инфаркт миокарда – это заболевание, при котором происходит некроз тканей сердечной мышцы, наступающий в результате непроходимости коронарных артерий и прекращения ее кровоснабжения. Под нестабильной стенокардией подразумевается нарушение кровообращения в сердечной мышце из-за сужения просвета в коронарных сосудах.
ОКС является не отдельным заболеванием, а лишь набором признаков другого заболевания сердца и сосудов. Он определяется в том случае, если нет возможности провести необходимые диагностические мероприятия, позволяющие поставить точный диагноз.
В большинстве случаев ОКС выявляется у людей, страдающих ишемической болезнью сердца (ИБС). Ишемия возникает из-за недостаточного поступления кислорода в миокард. Особенностью этого заболевания является то, что оно способно развиваться годами без ярко выраженной симптоматики. Острый коронарный синдром или ОКС диагностируется в том случае, если поступление кислорода в миокард настолько ничтожно, что велика вероятность возникновения инфаркта сердечной мышцы.
Классификация ОКС
Аббревиатурой ОКС обозначаются два патологических состояния, имеющих одну и ту же причину развития – ишемическую болезнь сердца в стадии обострения. К этим состояниям относится следующее:
- нестабильная стенокардия;
- инфаркт миокарда.
В классификацию острого коронарного синдрома подпадают обе формы инфаркта миокарда, при одной из которых наблюдается подъем сегмента ST, а при другой – не наблюдается. Наиболее благоприятным является прогноз при нестабильной стенокардии. Однако прогноз значительно ухудшается в случае несвоевременного оказании медицинской помощи, так как ОКС рано или поздно приводит к закупорке коронарных артерий и возникновению инфаркта сердечной мышцы.

Нестабильная стенокардия подразделяется на несколько форм:
- нарастающая форма, при которой происходит увеличение частоты приступов и их тяжесть;
- возникшая впервые форма означает, что подобные боли пациент испытывал не больше месяца назад;
- постинфарктная форма развивается в течение месяца после перенесенного инфаркта миокарда;
- стенокардия, развившаяся после оперативного вмешательства на сердце;
- стенокардия Принцметала развивается вследствие спазма коронарных сосудов и характеризуется тем, что приступы ОКС повторяются несколько раз на протяжении короткого промежутка времени.
Инфаркт миокарда может развиваться как с подъемом сегмента ST (что показывает расшифровка ЭКГ), так и без него. Если по данным ЭКГ подъема нет, значит, для постановки диагноза применяют метод исследования специфических ферментов, являющихся маркерами.
В целом, если подъема сегмента ST не наблюдается, вероятнее всего у пациента возникла легкая форма инфаркта миокарда. Если подъем ST присутствует, значит, повреждение сердечной мышцы более тяжелое. Если же в результатах ЭКГ присутствует патологический зубец Q, это указывает на обширное поражение миокарда.

Причины развития ОКС
ОКС развивается из-за того, что к сердечной мышце поступает недостаточное количество артериальной крови, то есть крови, насыщенной кислородом. Данный фактор приводит к развитию кислородного голодания и, как следствие, возникновению ОКС. Причинами этому служат следующие патологические состояния:
- сужение сосудов;
- повышенное тромбообразование, вызывающее закупорку сосудов;
- воспалительные процессы в стенках сосудов;
- спазм сосудов;
- недостаточное поступление кислорода.
Наиболее часто сужение сосудов наступает в результате атеросклеротической болезни сердца и сосудов – патологии, при которой на стенках сосудов образуются атеросклеротические бляшки, состоящие из липопротеидов низкой плотности (плохого холестерина). Эти вещества имеют свойство проникать в стенки сосудов.

В результате в организме включается ответная реакция, в процессе которой происходит выработка противовоспалительных веществ. Далее стенки сосудов, поврежденные холестериновыми отложениями, обрастают соединительной тканью, которая препятствует нормальному кровотоку.
Тромб – это сгусток, образующийся при повышении свертываемости крови. Однако в качестве тромба могут выступать и другие посторонние вещества, к примеру, частица холестериновой бляшки. При этом посторонние частицы чаще всего называют эмболами. Как тромбы, так и эмболы, попадая в мелкие сосуды, закупоривают их, в результате чего кровообращение полностью прекращается.
Воспалительные процессы в стенках сосудов чаще всего возникают из-за атеросклероза. Однако причиной их развития могут стать бактериальные и вирусные инфекции. Также повреждению стенок сосудов способствуют различные аутоиммунные процессы в организме, когда иммунная система вырабатывает антитела, уничтожающие здоровые клетки организма.
Стенки коронарных артерий состоят из нескольких слоев. Средний слой составляют гладкие мышцы, которые, сокращаясь, проталкивают кровь. Спазм гладких мышц может возникнуть в результате выброса в кровь определенных гормонов, например, кортизола или адреналина. Хотя спазм продолжается недолго и не способен принести вреда сосудам, если их стенки изначально повреждены холестериновыми отложениями, просвет может сузиться, препятствуя току крови.
Недостаток кислорода может возникать при выполнении тяжелой физической работы, при сильных эмоциях или различных заболеваниях.
В большинстве случаев ОКС развивается под действием сразу нескольких причин, однако самой распространенной является атеросклеротическая болезнь, поражающая коронарные артерии.
Какие факторы провоцируют развитие ОКС
Как показывает статистика, существует множество факторов, которые прямо или косвенно оказывают влияние на состояние коронарных артерий и сердечно-сосудистой системы в целом. К ним относятся:
- нарушение баланса содержания в крови «плохого» и «хорошего» холестерина;
- курение и частое употребление спиртных напитков, оказывающих негативное влияние на состояние сосудов;
- артериальная гипертензия, повышающая давление в сосудах, и разрушающая их стенки;
- лишний вес, повышающий нагрузку на сердце из-за необходимости проталкивать кровь по мельчайшим сосудам, которые входят в состав жировой ткани;
- низкая физическая активность, приводящая к застою крови в сосудах;
- сахарный диабет и гипертиреоз;
- частые стрессы;
- генетические факторы.

В организме человека содержится группа белков, которые переносят жиры. К ним относятся липопротеиды низкой плотности и липопротеиды высокой плотности. Первая разновидность липопротеидов переносит холестерин, а вторая – его разрушает. Поэтому диагностика ОКС подразумевает определение общего количества этих белков, а также определение их количества в разрезе.
Превышение нормы содержания в крови липопротеидов низкой плотности приводит к развитию атеросклероза, нарушению целостности стенок сосудов и существенно повышает риск возникновения ОКС.
Исследования показали, что табачный дым содержит вещества, вызывающие спазм сосудов, увеличивающие вязкость крови и способствующие образованию тромбов. Кроме этого никотин повышает давление крови, вызывая риск повреждения стенок сосудов и развитие ИБС. В группу риска также входят люди, страдающие гипертонией.
Что касается алкоголя, то в незначительных количествах он не только не способствует возникновению ОКС, но и приносит пользу. Однако ежедневное количество не должно превышать 30 г чистого спирта в сутки.
Само по себе ожирение не способно привести к атеросклерозу и ишемической болезни сердца. Однако именно у людей, имеющих лишний вес, очень часто наблюдается нарушение баланса между «плохим» и «хорошим» холестерином. У таких людей очень часто повышается артериальное давление и развивается сахарный диабет, нарушающий метаболические процессы. Поэтому ожирение, как и сахарный диабет, всегда повышает риск развития ОКС.

Влияние щитовидной железы
Гипертиреоз – это эндокринное заболевание, при котором щитовидная железа продуцирует чрезмерное количество йодсодержащих гормонов. Эти гормоны значительно повышают частоту сердечных сокращений и потребность сердца в кислороде. Если не обеспечить его достаточное поступление, происходит развитие ОКС.
Физические нагрузки тренируют сердечную мышцу и сосуды, предотвращая развитие ОКС. При этом под физической нагрузкой подразумеваются не занятия в тренажерном зале или фитнес-клубе, а ежедневные прогулки и утренняя гимнастика. Движение усиливает кровоток и препятствует образованию тромбов. Малоподвижность, напротив, вызывает застой венозной крови и повышает риск развития ОКС.
Любой стресс сопровождается выбросом в кровь гормонов, призванных защищать организм от неблагоприятных факторов. Слишком частые выбросы рано или поздно приводят к нарушению обменных процессов, развитию атеросклероза и ОКС.
Признаки ОКС
Клиника острого коронарного синдрома отличается скудными проявлениями. Однако при любой форме ОКС симптомы примерно одинаковы. К ним относятся:
- боль за грудиной, которая может быть давящей, сжимающей или жгучей;
- ощущение тяжести в груди и нехватки воздуха;
- одышка;
- человек покрывается холодным, липким потом;
- кожные покровы бледнеют;
- появляется кашель;
- нарушается ритм сердца;
- при ОКС человека преследует страх смерти, характерный для приступов стенокардии;
- возможны обморочные состояния.
В некоторых случаях при ОКС какие-либо признаки, кроме боли за грудиной, могут вообще отсутствовать. Боль возникает в области сердца, отдавая в руку, плечо, предплечье, под лопатку или в челюсть преимущественно с левой стороны.
Боль при ОКС усиливается после незначительной физической нагрузки или стресса, в том числе волнения. Она может длиться более 20 минут и прием нитроглицерина, как правило, не оказывает положительного результата.
Что делать при ОКС до приезда скорой помощи
Острый коронарный синдром или ОКС – это состояние, которое угрожает жизни больного. Поэтому при выявлении первых характерных признаков ОКС необходимо сразу же вызвать скорую помощь. При этом очень важно до приезда врача оказать больному первую доврачебную помощь.
В первую очередь больному при ОКС необходимо принять таблетку нитроглицерина.
Чтобы данный медицинский препарат быстрее подействовал, его кладут под язык и дожидаются полного растворения. Под языком находится большое количество сосудов. А слизистая оболочка позволяет препарату беспрепятственно проникнуть в кровь. Нитроглицерин расширяет сосуды, улучшая ток крови.
Если от одной таблетки улучшение не наступит, через 10 минут необходимо принять еще одну таблетку. А чтобы избежать побочных эффектов, принимать препарат необходимо в горизонтальном положении.
Снизить свертываемость крови и избежать образования новых тромбов в сосудах помогают лекарственные средства на основе ацетилсалициловой кислоты, например, Аспирин. А чтобы таблетка подействовала быстрее, ее рекомендуется разжевать.
Так как острый коронарный синдром (ОКС) всегда сопровождается одышкой и ощущением нехватки воздуха, больному необходимо обеспечить приток кислорода. Поэтому с него снимают всю сдавливающую одежду и открывают окна, создавая сквозняк.
Способы диагностики ОКС
Прежде чем поставить окончательный диагноз, врач проводит обследование с целью определения степени гипоксии миокарда. Предварительный диагноз ставится на основании рассказа пациента о характере и интенсивности болевого синдрома. Несмотря на то, что боли за грудиной характерны для всех сердечных патологий, при ОКС они отличаются выраженностью и продолжительностью течения.
Далее пациент направляется в кардиологическое отделение, где проводится тщательное обследование, позволяющее подтвердить правильность постановки диагноза и назначить соответствующее лечение.
В перечень диагностических мероприятий при ОКС входит следующее:
- общий осмотр пациента;
- лабораторное исследование крови, в число которого входит общий и биохимический анализ;
- лабораторное исследование мочи;
- анализ крови на присутствие специфических ферментов, указывающих на процесс разрушения сердечной мышцы;

- коагулограмма – анализ крови, позволяющий определить ее свертывающую способность;
- ЭКГ;
- Эхо-КГ;
- коронарная ангиография;
- сцинтиграфическое обследование миокарда;
- МРТ;
- пульсоксиметрия.
Как лечат ОКС
Основной задачей медицины при ОКС является снятие сильных болей, повышающих вероятность развития кардиогенного шока и риск смертности. Поэтому первоначально лечение ОКС ведется врачами скорой помощи после постановки предварительного диагноза.
Если у пациента подтверждается инфаркт миокарда, сопровождаемый признаками нарушенного кровообращения в сосудах, его госпитализируют в реанимационное отделение. Туда же отправляют пациентов с признаками нарушенного кровообращения в сосудах, но с не подтвержденным инфарктом миокарда. Такая тактика позволяет снизить смертность, наступающую в результате кислородного голодания тканей.
При выявлении у пациента инфаркта миокарда, не осложненного нарушением кровообращения в сосудах, решение о госпитализации принимается медицинским персоналом после уточнения диагноза и оценки общего состояния больного.
Лечение острого коронарного синдрома или ОКС проводится по следующей схеме:
- лекарственная терапия;
- хирургическое вмешательство показано в случае отсутствия положительных результатов при проведении консервативного лечения ОКС;
- профилактическая терапия, позволяющая исключить рецидивы ОКС.
Как проводится лекарственная терапия при ОКС
Консервативные методы лечения позволяют устранить проявления ОКС, восстановить кровообращение в сосудах и обеспечить поступление кислорода к сердцу. Схема лечения венечной недостаточности подбирается врачом после проведения тщательного обследования.
Вне зависимости от формы ОКС проводятся следующие мероприятия:
- всем больным рекомендуется соблюдать постельный режим до улучшения общего состояния и восстановления кровоснабжения в коронарных сосудах;
- в целях предотвращения кислородного голодания пациентам проводятся ингаляции кислорода;
- болевой синдром снимается с помощью анальгетиков, как наркотических, так и ненаркотических;

- проводится медикаментозная терапия ОКС антиишемическими препаратами;
- пациенту внутривенно вводятся лекарственные препараты, обладающие антитромботическим и тромболитическим действием;
- если причиной развития ОКС стал атеросклероз, пациенту назначаются статины.
Какие операции помогают устранить ОКС
Хирургическое вмешательство при ОКС позволяет полностью восстановить кровоснабжение в коронарных сосудах и сердечной мышце. Этих результатов позволяют добиться два метода:
- артокоронарное шунтирование;
- аортокоронарное стентирование.
Обе эти операции позволяют полностью восстановить кровоток в пораженном сосуде и устранить проявления ОКС. Однако вне зависимости от вида оперативного вмешательства, каждый пациент должен до конца жизни регулярно посещать кардиолога и проходить обследования.
Профилактика ОКС
Каждый человек после лечения ОКС должен следить за состоянием сосудов, соблюдая следующие правила:
- исключить факторы, вызывающие развитие атеросклероза сосудов;
- избавиться от вредных привычек;
- следить за массой тела;
- повысить физическую активность;
- рационально питаться;
- регулярно посещать врача.
Только следя за здоровьем, можно минимизировать риск повторного развития ОКС, сохранить здоровье сосудов и продлить свою жизнь на много-много лет.
Источник: candimed.ru
