Эктопический ритм, вырабатываемый в желудочках сердца, называют идиовентрикулярным. Особенность заключается в том, что желудочки сокращаются медленно (примерно 40 уд./мин.). Как правило, возникает идиовентрикулярный ритм из-за нарушенного автоматизма сердца или расстройств вегетативной нервной системы.
Что такое идиовентрикулярный ритм?
У здорового человека есть всего лишь один путь передачи нервных импульсов на последовательное сокращение. Начало пути находится в ушке правого предсердия – там, где располагается синусовый узел, и продолжается к АВ-узлу. Проходя через пучок Гиса и волокна Пуркинье, нервный импульс доходит до волокон желудочков.
По некоторым причинам синусовой узел теряет способность к генерации возбуждений на сокращение. В таких случаях возбудительный процесс в сердце изменяется. Чтобы поддержать деятельность сердца, развиваются компенсаторные эктопические ритмы. В переводе слово эктопия означает, что что-то возникло не в том месте, где должно было.
Важно! Источник эктопических ритмов может располагаться в предсердиях, в АВ-соединении или в желудочках.
Причины возникновения
Эктопические ритмы образуются из-за недееспособности синусового узла, который угнетается под воздействием различных заболеваний:
- Воспаления миокарда, которые могут захватить и синусовой узел. Это приводит к тому, что водитель ритма 1 порядка становится неспособным к регуляции сердечной деятельности в желудочках. В это же время предсердия учащенно сокращаются, импульсы достигают АВ-узла с необычной частотой.
- Ишемия. Нарушение функций синусового узла может быть связано и ишемией миокарда, приводящей к кислородному голоданию мышечных волокон сердца.
- Кардиосклероз. Передача импульсов на сокращение может быть блокирована заменой мышечных волокон рубцовыми образованиями вследствие перенесенного миокардита или инфаркта миокарда.
Помимо патологических изменений в сердце и коронарных сосудах, идиовентикулярный ритм может развиться из-за нарушения гормонального баланса, функций надпочечников и щитовидной железы.
Диагностика
Самый эффективный методом диагностирования ритма сердца – электрокардиограмма. Если на ЭКГ проявляется идиовентрикулярный ритм, то врач назначает дополнительные обследования, включая ЭхоКГ и суточный мониторинг по методу Холтера.
По показаниям ЭКГ эктопическую аритмию различают по следующим признакам:
- При предсердной аритмии имеются отрицательные, имеющие большую амплитуду зубцы P. При правопредсердной – в дополнительных V1-V4, при левопредсердной – в V5-V6 отведении. Они могут идти перед комплексом или накладываться на комплекс QRST.
- Если эктопия находится в АВ-узле, то зубец P отрицательный, идет вслед за комплексом QRST или накладывается на него.
- При идиовентрикулярном ритме ЧСС низкая, при этом комплекс QRST является расширенным и деформированным, а зубец P не фиксируется.
- Предсердная экстрасистолия характеризуется неизмененным комплексом QRST, проявляющимся преждевременно.
- При пароксизмальной тахикардии ритм регулярный, при этом ЧСС достигает до 100-150 ударов в минуту. Определение зубцов P затруднено.
- Мерцательная аритмия имеет нерегулярный характер. На ЭКГ это проявляется по отсутствию P зубца и характерным мерцающим f-волнам (волнам трепетания F).
Прочитать и расшифровать показания ЭКГ сможет только квалифицированный специалист.
Лечение и прогноз
Важно! При эктопической аритмии пациент иногда не ощущает дискомфорта, при этом может и не иметься патологических изменений нервной системы. В таких случаях лечение не проводится.
В случаях, когда у пациента имеется умеренная экстрасистолия, ему назначают седативные средства и адаптогены для общего укрепления сердечной мышцы.
При наличии брадикардии и предсердного ритма, врачи назначают атропин, элеутерококк или настойку женьшеня. Если низкая ЧСС осложнена приступами МЭС, то проводят вживление кардиостимулятора. Искусственный возбудитель сокращений сердечной мышцы позволяет восстановить деятельность миокарда и погасить эктопические очаги возбуждения.
При наличии учащенного эктопического ритма, к примеру, пароксизмальной тахикардии или трепетания предсердий, пациенту требуется оказать неотложную помощь. Для этого внутривенно подают 4% раствор хлорида калия или 10% раствор новокаинамида. Последующая терапия состоит в принятии бета-блокаторов или антиаритмических средств.
И та, и другая группа медикаментов, направленная на восстановление сердечной деятельности, должна приниматься одновременно с лечением основного заболевания.
Источник: dlja-pohudenija.ru
ИДИОВЕНТРИКУЛЯРНЫЙ РИТМ
Синонимы: собственный желудочковый ритм, желудочковый автоматизм, внутрижелудочковый ритм.
При идиовентрикулярном ритме импульсы сокращения желудочков постоянно возникают в центре, находящемся в самих желудочках. Чаще всего этот центр расположен в верхней части межжелудочковой перегородки, в одной из двух ножек и их разветвлениях пучка Гиса („ритм ножек пучка Гиса») и реже в волокнах сети Пуркннье. Идиовентрикулярный ритм определяется как наличие шести или большего числа очередных замещающих идиовентрикулярных сокращений.
Механизм. Идиовентрикулярный ритм носит замещающий характер. Он возникает только при отсутствии импульсов из синусового и (или) атриовентрикулярного узла. Значительное уменьшение или отсутствие импульсов одновременно из синоаурикулярного и атриовентрикулярного узлов позволяет локализованному ниже центру третьего порядка, находящемуся в желудочках, заместить центры первого и второго порядка.
Наиболее частой причиной возникновения идиовентрикулярного ритма является высокой степени или полная атриовентрикулярная блокада. Реже такой ритм наблюдается при отказе синусового узла или синоаурикулярной блокаде, когда атриовентрикулярная система не может создать замещающих импульсов.
Идиовентрикулярный ритм может возникнуть при наличии эктопического предсердного ритма — мерцание, трепетание предсердий, предсердная тахикардия, когда предсердные импульсы не достигают желудочков из-за наличия высокой степени или полной атриовентрикулярной блокады. Нередко идиовентрикулярный ритм возникает без возбуждения предсердий (предсердная асистолия) как терминальное состояние при тяжелых сердечных заболеваниях.
Этиология. Идиовентрикулярный ритм почти всегда обусловливается далеко зашедшим сердечным заболеванием. Этиология его совпадает с этиологией полной атриовентрикулярной блокады, отказа синусового узла и синоаурикулярной блокады.
Гемодинамика. Ома зависит от природы и тяжести основного сердечного заболевания и частоты желудочковых сокращений. Значительные нарушения гемодинамики наступают при очень медленной частоте сокращений желудочков. Значительные нарушения гемодинамики наступают при сильном урежении желудочковых сокращений и далеко зашедшем сердечном заболевании.
Клиническая картина.
иовентрикулярный ритм можно заподозрить при наличии брадикардии менее 40 ударов в минуту правильного ритма, на которую физическое усилие и применение атропина не оказывают влияния или же оно незначительно. В большинстве случаев налицо далеко зашедшее сердечное заболевание, приступы синдрома Морганьи— Эдемса—Стокса или рефракторная к лекарственному лечению сердечная недостаточность. При идиовентрикулярном ритме наблюдается выраженная склонность к возникновению желудочковой тахикардии, трепетания и мерцания желудочков, асистолии желудочков и внезапной смерти. Идиовентрикулярный ритм, особенно при отсутствии активности предсердий (предсердная асистолия), чаще всего является терминальной аритмией умирающего сердца.
Электрокардиографические критерии идиовентрикулярного ритма
1. Уширенные и сильно деформированные желудочковые комплексы как при желудочковых экстрасистолах и желудочковой тахикардии. Ширина комплекса QRS почти всегда больше 0,12 секунды. Очень расширенные и сильно деформированные желудочковые комплексы характерны для терминального идиовентрикулярного ритма. Иногда можно наблюдать две или большее число различных QRS-форм, как выражение двух или более очагов образования импульсов.
2. Частота обычно 30—40 в минуту, но может быть меньше 30 или иногда немного больше 40 в минуту. Терминальный Идиовентрикулярный ритм очень медленный и неустойчивый.
3. Ритм чаще всего бывает правильным, но может быть и неправильным. Неправильный ритм обусловлен наличием нескольких эктопических очагов в желудочках или наличием одного очага возбуждения с различной степенью образования импульсов или блокады на выходе („exit block»)
4. Почти всегда предсердный ритм не зависит от желудочкового ритма, т.е. налицо полная атриовентрикулярная диссоциация. Предсердный ритм может быть синусовым или эктопическим— мерцание, трепетание предсердий.
В части случаев наблюдается асистолия предсердий ввиду отсутствия синусовых импульсов, или когда предсердия утратят способность активироваться. Исключительно редко может появиться ретроградная отрицательная волна Р непосредственно после расширенных комплексов QRS. Как правило, желудочковые импульсы не проводятся ретроградным путем через атриовентрикулярный узел.
Источник: xn——8kcgnaaeqfec2alu9c8f.xn--p1ai
Синусовый узел (синоаурикулярный узел, узел Киса – Флака) (СУ) является нормальным водителем ритма сердца. Пейсмейкерные клетки СУ (водителя ритма первого порядка) обладают наибольшим автоматизмом, они генерируют 60–90 импульсов в минуту.
Нарушения функции автоматизма СУ можно подразделить на виды, имеющие и не имеющие гемодинамическую значимость, что, в свою очередь, делает крайне актуальной своевременную и правильную их диагностику, что позволяет назначить адекватную терапию, избежать (в т. ч. и ятрогенных) ошибок в процессе лечения, проводить профилактику развития внезапной смерти и других осложнений. В таблице 1 представлена классификация нарушений ритма и проводимости [1–5].

По этиологии нарушения ритма сердца можно разделить на следующие основные виды:
1. Дисрегуляторные или функциональные: связанные с нарушениями нейроэндокринной регуляции, вегетативной дисфункцией, психогенными воздействиями, переутомлением, рефлекторными влияниями (гастрит, язвенная болезнь, аэрофагия, синдром Ремхельда, желчнокаменная болезнь, нефроптоз, мочекаменная болезнь, колит, запор, метеоризм, панкреатит, межпозвоночная грыжа, эмболия в систему легочной артерии, опухоли средостения, бронхолегочные процессы, плевральные спайки, грудные операции, заболевания половых органов, травмы черепа, опухоли мозга, рассеянный склероз).
2. Миогенные или органические: связанные с болезнями миокарда (кардиомиопатия, миокардит, постмиокардитический кардиосклероз, дистрофия миокарда), с повреждениями кардиомиоцитов, возникающими на фоне ишемической болезни сердца (инфаркт миокарда, ишемическая кардиомиопатия), гипертонической болезни, пороков сердца.
3. Токсические: возникающие под воздейст.
, инфекции, эндогенная интоксикация при онкопатологии, уремия, желтуха и т. д.
4. Электролитные: гипокалиемия, гиперкалиемия, гипокальциемия, гиперкальциемия, гипомагнезиемия.
5. Дисгормональные: тиреотоксикоз, гипотиреоз, феохромоцитома, пубертатный возраст, климакс, беременность, гипопитуитаризм, дисфункция яичников, предменструальный синдром, тетания.
6. Врожденные: врожденные нарушения атриовентрикулярного (АВ) проведения, синдром удлиненного QT, синдромы предвозбуждения желудочков (WPW, CLC и др.).
7. Механические: катетеризация сердца, ангиография, операции на сердце, травмы сердца.
8. Идиопатические.
ЭКГ-диагностика аритмий, обусловленных нарушением функции автоматизма синусового узла, осуществляется с помощью электрокардиографического исследования, которое позволяет выделить следующие основные их типы [1, 2, 4–16].
1. Синусовая тахикардия – это правильный ритм с неизмененными зубцами ЭКГ (зубец Р, интервал PQ, комплекс QRS и зубец T не отличаются от нормы) из синусового узла с частотой > 90 в 1 мин. Синусовая тахикардия в состоянии покоя редко превышает 150–160 сокращений в 1 мин (рис. 1) [1, 16].

Дифференциальный диагноз:
– суправентрикулярная непароксизмальная тахикардия;
– суправентрикулярная пароксизмальная тахикардия;
– трепетание предсердий 2:1;
– мерцание предсердий с тахисистолией желудочков;
– желудочковая пароксизмальная тахикардия.
Этиология:
– физиологическая тахикардия: физическая нагрузка, эмоции, страх, ортостатическая, врожденные особенности;
– неврогенная тахикардия: невроз, нейроциркуляторная астения;
– ССЗ: воспалительные и дегенеративные заболевания миокарда, пороки клапанов, коллапс, сердечная недостаточность, легочное сердце, инфаркт миокарда, артериальная гипертензия;
– медикаментозная и токсическая тахикардия: ваголитики (атропин), симпатикотоники (адреналин, норадреналин, мезатон, добутамин, дофамин), эуфиллин, кортикостероиды, АКТГ, кофеин, кофе, чай, алкоголь, никотин;
– инфекционные заболевания: ОРВИ, сепсис, пневмония, туберкулез и т. д.;
– прочее: кровопотеря, анемия.
2. Синусовая брадикардия – замедление синусового ритма с ЧСС < 60 в 1 мин вследствие пониженного автоматизма синусового узла. Синусовая брадикардия с ЧСС < 40 сокращений в 1 мин встречается редко (рис. 2) [1, 16].

Дифференциальный диагноз:
– АВ-блокада II ст. 2:1 или 3:1;
– АВ-блокада III ст.;
– предсердные ритмы;
– узловой ритм;
– мерцание предсердий с брадисистолией желудочков, синдром Фредерика;
– трепетание предсердий с проведением 4:1, 5:1;
– СА-блокада, отказ СУ;
– предсердная экстрасистолия.
Этиология:
– физиологическая брадикардия: конституциональная, у спортсменов и людей, занятых физической работой, во время сна, при проведении вагусных проб (нажим на глазные яблоки, солнечное сплетение и каротидный синус, проба Вальсальвы), при задержке дыхания, иногда при испуге, эмоциях, во второй половине беременности, при рвоте и переохлаждении;
– экстракардиальная вагусная брадикардия: невроз с ваготонией, депрессия, язвенная болезнь, повышенное внутричерепное давление при отеке мозга, менингите, опухоли мозга, кровоизлиянии в мозг, заболевания лабиринта, синдром Меньера, сверхчувствительный каротидный синус, шок, повышение артериального давления, ваго-вагальные рефлексы при почечных, желчных, желудочных и кишечных коликах, кишечная непроходимость, микседема, гипопитуитаризм;
– медикаментозная и токсическая брадикардия: сердечные гликозиды (дигоксин, строфантин), опиаты, ацетилхолин, хинидин, бета-блокаторы, кордарон, соталол, антагонисты кальция, анестетики, транквилизаторы, нейролептики, пилокарпин. Уремия, желтуха, отравление грибами, гиперкалиемия;
– инфекционные заболевания: вирусные инфекции (вирусные гепатиты, грипп), брюшной тиф, дифтерия, холера;
– ССЗ: ИБС, дифтерийный миокардит, ревматизм, кардиомиопатии.
3. Синусовая аритмия – нерегулярная деятельность СУ, приводящая к чередованию периодов учащения и урежения ритма. Различают дыхательную и недыхательную синусовую аритмию [1, 16].
При дыхательной синусовой аритмии на вдохе частота сердечных сокращений постепенно увеличивается, а при выдохе – замедляется.
Недыхательная синусовая аритмия сохраняется при задержке дыхания и не связана с фазами дыхания. Недыхательная синусовая аритмия в свою очередь делится на 2 формы: периодическую (периодическое, постепенное чередование ускорения и замедления сердечной деятельности) и апериодическую (отсутствие постепенного чередования фаз ускорения и замедления сердечной деятельности) (рис. 3).
Этиология:
– физиологическая аритмия: подростки, пожилые люди;
– экстракардиальные заболевания: инфекционные заболевания, температурные реакции, ожирение, плевро-перикардиальные спайки, повышенное внутричерепное давление;
– ССЗ: ревматизм, ИБС, пороки сердца, сердечная недостаточность;
– медикаментозная и токсическая аритмия: опиаты, сердечные гликозиды, ваготоники.
Дифференциальный диагноз:
– АВ-блокада II ст.;
– СА-блокада, отказ СУ;
– миграция водителя ритма по предсердиям;
– мерцание предсердий;
– трепетание предсердий (неправильная форма);
– предсердная экстрасистолия.
4. Остановка СУ (отказ СУ, sinus arrest, sinus pause, sinus-inertio) – периодическая потеря СУ способности вырабатывать импульсы. Это приводит к выпадению возбуждения и сокращения предсердий и желудочков [1, 16, 17]. На ЭКГ наблюдается длительная пауза, во время которой не регистрируются зубцы PQRST и записывается изолиния. Пауза при остановке УЗ не кратна 1 интервалу R-R (P-P) (рис. 4).

Этиология:
– рефлекторная: чувствительный каротидный синус, вагусные пробы;
– медикаментозная и токсическая остановка СУ: сердечные гликозиды (дигоксин, строфантин), опиаты, ацетилхолин, хинидин, бета-блокаторы, антагонисты кальция. Гипокалиемия, интоксикация;
– ССЗ: ИБС, миокардит, кардиомиопатии, оперативное повреждение СУ, слабость СУ.
Дифференциальный диагноз:
– АВ-блокада II-III ст.;
– блокированные предсердные экстрасистолы;
– СА-блокада II ст.;
– мерцание предсердий с брадисистолией желудочков, синдром Фредерика;
– узловой ритм;
– синусовая аритмия;
– синусовая брадикардия;
– асистолия предсердий.
5. Асистолия предсердий (парциальная асистолия) – отсутствие возбуждения предсердий, которое наблюдается в течение 1 или (чаще) большего числа сердечных циклов [1, 12, 16]. Предсердная асистолия может сочетаться с асистолией желудочков, в таких случаях возникает полная асистолия сердца. Однако во время предсердной асистолии обычно начинают функционировать водители ритма II, III, IV порядка, которые вызывают возбуждение желудочков (рис. 5).

Этиология:
– рефлекторная: чувствительный каротидный синус, вагусные пробы, интубация, глубокое дыхание, вследствие раздражения глотки;
– медикаментозная и токсическая: сердечные гликозиды (дигоксин, строфантин), опиаты, ацетилхолин, хинидин, бета-блокаторы, антагонисты кальция. Гиперкалиемия, интоксикация, гипоксемия;
– ССЗ: ИБС, миокардит, кардиомиопатии, оперативное повреждение СУ, слабость СУ, терминальное состояние сердца.
Дифференциальный диагноз:
– АВ-блокада II-III ст.;
– СА-блокада II ст.;
– блокированные предсердные экстрасистолы;
– мерцание предсердий с брадисистолией желудочков;
– синдром Фредерика;
– узловой ритм;
– синусовая аритмия, синусовая брадикардия;
– остановка СУ.
6. Синдром слабости синусового узла (СССУ) (дисфункция СУ, синдром брадикардий и тахикардий, больной СУ, синдром Шорта, sick sinus syndrome, lazy sinus syndrome, sluggish sinus syndrome) – это наличие одного или нескольких нижеуказанных признаков [1, 3–5, 11, 12, 16, 17]:
– упорная выраженная синусовая брадикардия (рис. 2);
– определяемая при суточном мониторировании ЭКГ минимальная ЧСС в течение 1 сут <40 в 1 мин, а ее рост во время физической нагрузки не превышает 90 в 1 мин;
– брадисистолическая форма мерцательной аритмии;
– миграция предсердного водителя ритма (рис. 12);
– остановка СУ и замена его другими эктопическими ритмами (рис. 6–10, 13);
– синоаурикулярная блокада;
– паузы >2,5 с, возникающие вследствие остановки СУ, СА-блокады либо редких замещающих ритмов (рис. 6);

– синдром тахи-бради, чередование периодов тахикардии и брадикардии (рис. 6);
– редко приступы желудочковой тахикардии и/или мерцания желудочков;
– медленное и нестойкое восстановление функции СУ после экстрасистол, пароксизмов тахикардии и фибрилляции, а также в момент прекращения стимуляции при электрофизиологическом исследовании сердца (посттахикардиальная пауза, не превышающая в норме 1,5 с, при СССУ может достигать 4–5 с);
– неадекватное урежение ритма при использовании даже небольших доз бета-блокаторов. Сохранение брадикардии при введении атропина и проведении пробы с физической нагрузкой.
Классификация
Единой классификации СССУ не существует. В зависимости от характера поражения выделяют истинный (органический), регуляторный (вагусный), лекарственный (токсический) и идиопатический СССУ (рис. 6).
По клиническим проявлениям выделяют:
– латентный СССУ: изменений на ЭКГ нет, а патология СУ выявляется дополнительными функциональными методами исследования (ЭФИ);
– компенсированный СССУ: клинические изменения отсутствуют, есть изменения на ЭКГ;
– декомпенсированный СССУ: есть клинические и ЭКГ-проявления заболевания.
По ЭКГ-признакам выделяют:
– брадиаритмический вариант СССУ.
– синдром тахикардии-брадикардии.
Этиология:
– ССЗ: ИБС, миокардит, кардиомиопатии, оперативное повреждение СУ, ревматизм, врожденные пороки;
– рефлекторная: чувствительный каротидный синус, вагусные пробы, рефлекторные влияния при язвенной болезни, желчнокаменной болезни, грыже пищеводного отверстия диафрагмы;
– медикаментозная и токсическая: сердечные гликозиды (дигоксин, строфантин), опиаты, ацетилхолин, хинидин, бета-блокаторы, антагонисты кальция. Гиперкалиемия, интоксикация, гипоксемия;
– идиопатические формы.
Пассивные эктопические комплексы и ритмы
Пониженная активность СУ или полная блокада синусовых импульсов вследствие функционального или органического повреждения СУ вызывает включение в действие автоматических центров II порядка (клетки водителей ритма предсердий, АВ соединение), III порядка (система Гиса) и IV порядка (волокна Пуркинье, мускулатура желудочков).
Автоматические центры II порядка вызывают неизмененные желудочковые комплексы (наджелудочковый тип), тогда как центры III и IV порядка генерируют расширенные и деформированные желудочковые комплексы (желудочкового, идиовентрикулярного типа). Замещающий характер имеют следующие нарушения ритма: предсердные, узловые, миграция водителя ритма по предсердиям, желудочковые (идиовентрикулярный ритм), выскакивающие сокращения [1, 5, 16].
7. Предсердный ритм (медленный предсердный ритм) – очень медленный эктопический ритм с очагами генерирования импульсов в предсердиях (табл. 2).

Правопредсердный эктопический ритм – ритм эктопического очага, расположенного в правом предсердии. На ЭКГ регистрируется отрицательный зубец Р в V1-V6, II, III, aVF отведениях. Интервал PQ – обычной продолжительности, комплекс QRST не изменен.
Ритм коронарного синуса (ритм венечной пазухи) – импульсы для возбуждения сердца исходят из клеток, расположенных в нижней части правого предсердия и коронарной синусной вены. Импульс распространяется по предсердиям ретроградно снизу вверх. Это приводит к регистрации отрицательных зубцов P во II, III, aVF отведениях. Зубец РaVR положительный. В отведениях V1-V6 зубец Р положительный либо 2-фазный. Интервал PQ укорочен и обычно < 0,12 с. Комплекс QRST не изменен. Ритм коронарного синуса может отличаться от правопредсердного эктопического ритма только укорочением интервала PQ.
Левопредсердный эктопический ритм – импульсы для возбуждения сердца исходят из левого предсердия. При этом на ЭКГ регистрируется отрицательный зубец P во II, III, aVF, V3-V6 отведениях. Возможно также появление отрицательных зубцов P в I, aVL; зубец P в aVR положительный. Характерным признаком левопредсердного ритма является зубец Р в отведении V1 с начальной округлой куполообразной частью, за которой следует заостренный пик – «щит и меч» («купол и шпиль», «лук и стрела»). Зубец P предшествует комплексу QRS с нормальным интервалом P-R = 0,12–0,2 с. Частота предсердного ритма – 60–100 в 1 мин, редко < 60 (45–59) в 1 мин или > 100 (101–120) в 1 мин. Ритм правильный, комплекс QRS не изменен (рис. 7).

Регулярный ритм с отрицательным зубцом P I, II, III, aVF, V3-V6 перед комплексом QRS. Зубец Р в отведении V1 с начальной округлой куполообразной частью, за которой следует заостренный пик – «щит и меч». Нормальный интервал P-R=0,12-0,2 с.
Нижнепредсердный эктопический ритм – ритм эктопического очага, расположенного в нижних отделах правого либо левого предсердий. Это приводит к регистрации отрицательных зубцов P во II, III, aVF отведениях и положительного зубца Р в aVR. Интервал PQ – укорочен (рис. 8).
Дифференциальный диагноз:
– синусовая аритмия;
– узловой ритм;
– миграция водителя ритма по предсердиям;
– трепетание предсердий;
– политопная предсердная экстрасистолия;
– предсердные ритмы (правопредсердный, левопредсердный, нижнепредсердный, ритм коронарного синуса).
8. Узловой ритм (АВ-ритм, замещающий АВ узловой ритм) – сердечный ритм под действием импульсов из АВ-соединения с частотой 40–60 в 1 мин. Различают 2 основных типа АВ-ритма [1]:
– узловой ритм с одновременным возбуждением предсердий и желудочков (узловой ритм без зубца P, узловой ритм с АВ-диссоциацией без зубца P): на ЭКГ регистрируется неизмененный либо незначительно деформированный комплекс QRST, зубец Р отсутствует (рис. 9);

– узловой ритм с разновременным возбуждением желудочков, а затем предсердий (узловой ритм с ретроградным зубцом Р, изолированная форма АВ-ритма): на ЭКГ регистрируется неизмененный комплекс QRST, за которым следует отрицательный зубец P (рис. 10).

Дифференциальный диагноз:
– синусовая брадикардия;
– предсердный ритм;
– миграция водителя ритма по предсердиям;
– политопная предсердная экстрасистолия;
– идиовентрикулярный ритм.
9. Миграция водителя ритма по предсердиям (блуждающий ритм, скользящий ритм, мигрирующий ритм, миграция водителя сердечного ритма, wandering pacemaker). Различают несколько вариантов блуждающего (странствующего) ритма [1, 5,15]:
Блуждающий ритм в СУ. Зубец Р имеет синусовое происхождение (положительный во II, III, аVF), но его форма изменяется при различных сердечных сокращениях. Интервал P-R остается относительно постоянным. Всегда налицо выраженная синусовая аритмия.
Блуждающий ритм в предсердиях. Зубец Р положительный во II, III, аVF, форма и размер его изменяются при различных сердечных сокращениях. Наряду с этим изменяется продолжительность интервала P-R.
Блуждающий ритм между синусовым и атриовентрикулярными узлами. Это наиболее частый вариант блуждающего ритма. При нем сердце сокращается под влиянием импульсов, периодически меняющих свое место: постепенно перемещаются от СУ, предсердной мускулатуры до АВ-соединения и снова возвращаются в СУ. ЭКГ критерии миграции водителя ритма по предсердиям – это ≥ 3 различных зубцов Р на серии сердечных циклов, изменение продолжительности интервала P-R. Комплекс QRS не изменяется (рис. 11, 12).

Этиология:
– рефлекторная: здоровые люди с ваготонией, чувствительный каротидный синус, вагусные пробы, интубация, глубокое дыхание;
– медикаментозные и токсические воздействия: сердечные гликозиды (дигоксин, строфантин), хинидин. Инфекционные заболевания, интоксикация;
– ССЗ: ИБС, ревматизм, пороки сердца, операции на сердце.
Дифференциальный диагноз:
– СА-блокада II ст., отказ СУ;
– АВ-блокада II ст.;
– мерцание предсердий;
– синусовая аритмия;
– политопная предсердная экстрасистолия.
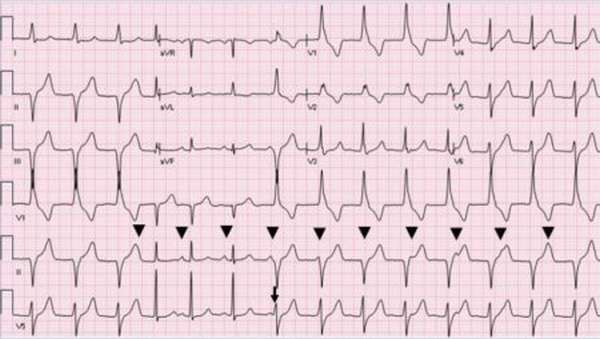
10. Идиовентрикулярный (желудочковый) ритм (собственный желудочковый ритм, желудочковый автоматизм, внутрижелудочковый ритм) – импульсы сокращения желудочков возникают в самих желудочках. ЭКГ-критерии: уширенный и деформированный комплекс QRS (>0,12 с), ритм с ЧСС < 40 в 1 мин (20–30 в 1 мин). Терминальный идиовентрикулярный ритм – очень медленный и неустойчивый. Ритм чаще правильный, но может быть неправильным при наличии нескольких эктопических очагов в желудочках или наличии 1 очага с различной степенью образования импульсов или блокады на выходе (exit block). Если присутствует предсердный ритм (синусовый ритм, мерцание / трепетание предсердий, эктопический предсердный ритм), то он не зависит от желудочкового ритма (АВ-диссоциация) (рис. 13, 14) [1, 5, 16, 17].


Дифференциальный диагноз:
– АВ-блокада III ст.;
– СА-блокада II-III ст.;
– мерцание предсердий с брадисистолией желудочков, синдром Фредерика;
– узловой ритм;
– синусовая брадикардия;
– выскакивающие сокращения.
Этиология:
– медикаментозные и токсические воздействия: сердечные гликозиды (дигоксин, строфантин), хинидин. Инфекционные заболевания, интоксикация;
– ССЗ: ИБС, миокардит, кардиомиопатии, оперативное повреждение СУ, слабость СУ, терминальное состояние сердца.
11. Выскакивающие сокращения (замещающие систолы, escape systoles, ersatzsystolen, echappements ventriculaires, отдельные автоматические сокращения желудочков) – одиночные импульсы из АВ-соединения либо желудочков. Отличием выскакивающих сокращений от узлового или идиовентрикулярного ритма является отсутствие длительного периода сокращений [1, 16].
Узловые выскакивающие сокращения (комплекс QRS не изменен и по форме совпадает с остальными желудочковыми комплексами. Выскакивающее сокращение можно узнать по положению отрицательного зубца Р или по его отсутствию) (рис. 15).
Желудочковые выскакивающие сокращения (комплекс QRS деформирован и расширен) (рис. 16).

ЭКГ-критерии: интервал R-R перед выскакивающим сокращением всегда длиннее 1 целого интервала, а не укорочен, как при экстрасистолии. Интервал R-R после выскакивающего сокращения нормальной длины, а не удлинен, как при экстрасистолии, и во всех случаях короче интервала, предшествующего выскакивающему сокращению.
Этиология:
– медикаментозные и токсические воздействия: сердечные гликозиды (дигоксин, строфантин), хинидин. Инфекционные заболевания, интоксикация;
– ССЗ: ИБС, миокардит, кардиомиопатии, оперативное повреждение СУ, слабость СУ, терминальное состояние сердца.
Дифференциальный диагноз:
– синусовая аритмия;
– предсердная экстрасистолия;
– желудочковая экстрасистолия;
– миграция предсердного водителя ритма;
– СА-блокада II ст., отказ СУ;
– АВ-блокада II ст.;
– узловой ритм;
– идиовентрикулярный ритм.
Заключение
Многообразие нарушений функции автоматизма СУ значительно затрудняет их диагностику. Тем не менее актуальность адекватной оценки дисфункции СУ не вызывает сомнений.
Источник: www.rmj.ru
