Под переливанием крови подразумевается введение пациенту кровяной жидкости и ее компонентов, полученной от одного из его близких родственников или от донора. На языке медицины, переливание крови называют гемотрансфузией. И так разберемся поэтапно как проводиться процедура переливания крови человеку.
Метод гемотрансфузии
Еще в древние времена люди пытались спасать жизнь другим, используя гемотрансфузию. Но, так как данный метод был плохо изучен, чаще всего гемотрансфузия заканчивалась плохо для пациента. Лишь в двадцатом веке началось полноценное изучение этого феномена открытием групп крови (1901 год), а в дальнейшем и обнаружением резус-фактора (1940 год), что позволило избежать случаев несовместимости групп крови при переливании.
После этого, гемотрансфузия стала на такой опасной процедурой, какой была раньше. Позже был освоен метод непрямого переливания крови на основе заранее заготовленных материалов. Для хранения крови был использован цитрат натрия, который на некоторое время предотвращает свертываемость крови.

На данный момент переливание крови человека стало самостоятельной наукой – трансфузиологией и некоторые врачи выбирают ее как свою специальность.
Виды гемотрансфузий
В медицине различают два вида гемотрансфузий: по путям введения и по способам переливания крови.
По способам переливания гемотрансфузия подразделяется:
- Прямое.
- Аутогемотрансфузия.
- Непрямое.
- Обменное.
По путям введения:
- В аорту.
- В артерию.
- Самый распространенный метод – в вену.
- В костный мозг.
В современной медицине используется непрямой способ. Дело в том, что саму кровь сейчас практически не переливают, а используют ее компоненты: эритроцитарную и лейкоцитарную массу, плазму, концентрат тромбоцитов или взвесь эритроцитов. В этом случае врачи применяют одноразовый комплект для переливания крови, с присоединенными к ней вакуумной системой и флаконом с трансфузионной средой.
Прямой вид гемотрансфузии
Для того, чтобы совершить прямое переливание крови (непосредственно от донора к пациенту), нужно иметь определенные показания для его проведения:
- Если у больного отсутствует какой-либо эффект после непрямого переливания крови и у него наблюдается шоковое состояние третьей степени совместно с кровопотерей от тридцати до пятидесяти процентов.
- Человек страдает гемофилией и его кровопотеря огромна, а болезнь не поддается лечению.
- Выявлены патологии в системе гемостаза крови.
Прямая гемотрансфузия проводится с помощью шприца и аппарата. Предварительно донор крови проходит обследование в любой из станций переливания крови. Перед операцией проводится анализ на определение группы крови обоих и на их резус-фактор. Также берутся биопробы и анализируется индивидуальная совместимость. Используется около сорока шприцов.
Этапы проведения гемотрансфузии:
- медсестра делает забор крови из вены с помощью шприца и передает ее врачу, который в сваю очередь вводит этот биоматериал больному. Чтобы кровь не свертывалась в первые несколько шприцов может быть добавлен цитрат натрия.
Обменное переливание
Показаниями для обменного переливания крови являются:
- гемолитическая анемия новорожденных, гемотрансфузионный шок, острая почечная недостаточность. У больного из кроветворной системы удаляют некоторое количество крови, которое потом возмещается в том же объеме.
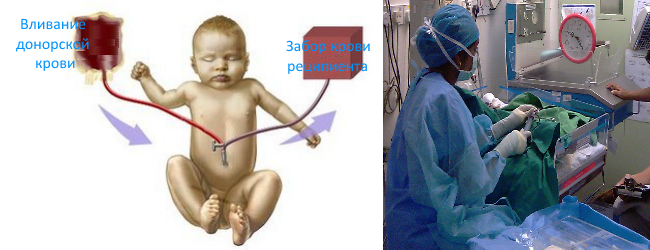
Аутогемотрансфузия
Что касается аутогемотрансфузии, то во время этой операции пациенту переливают собственную кровь, которую он сдает либо сразу перед процедурой, либо за некоторое количество часов до нее. Несомненным плюсом этого метода является отсутствие осложнений при переливании собственной крови.
Показания к аутогемотрансфузии:
- редкая группа крови пациента, нет возможности в данный момент найти донора, риск осложнений при переливании чужой крови.
Противопоказания:
- воспалительный процесс в организме, заболевания почек и печени, имеющие тяжелую форму, злокачественные опухоли в последней стадии своего развития.
Показания к переливанию
К абсолютным показаниям переливания крови относятся:
- Если у пациента наблюдается большая кровопотеря – это тридцать процентов от всей крови в организме теряется в течение двух часов.
- Кровотечение по неизвестной причине не прекращается.
- Была сделана операция.
- У больного наблюдаются тяжелые формы анемии.
- Человек находится в состоянии шока.
Частные показания для гемотрансфузии следующие:
- Тяжелый токсикоз.
- Некоторые случаи анемии.
- Гемолитические болезни.
- Интоксикации отравляющими вещества.
- Сепсис крови.
Противопоказания
В результате многих опытов было доказана, что операция по переливанию крови человеку крайне сложна, потому что возможны осложнения и отторжения тканей. Если в организме больного произойдет гемотрансфузия, то могут нарушиться важнейшие процессы в организме, поэтому такую методику советуют не всем. Врач, наряду с пользой, должен рассмотреть возможный вред операции.
Не назначают переливание крови по следующим причинам:
- Если у больного наблюдаются миокардит, порок сердца или кардиосклероз, которые вызвали у него сердечную недостаточность.
- Все виды аллергии.
- Нарушено кровообращение в головном мозге.
- Гипертония третьей степени.
- Нарушен белковый обмен в организме.
- Во внутренней оболочке сердца обнаружены гнойно-воспалительные заболевания.
Если к переливанию крови существуют абсолютные показания, но налицо одно из противопоказаний, то операцию будут проводить, но сначала подготовят к ней больного с помощью мер профилактики, направленных на укрепления состояния его здоровья.
Группа риска
Группа риска, для которых процедура по переливанию может закончится осложнениями:
- Имеется злокачественная опухоль в последней стадии развития.
- Женщины, которые перенесли тяжелые роды, выкидыши и у которых были новорожденные с желтухой.
- Гнойно-воспалительный процесс в организме.
- Люди, до этого плохо перенесшие гемотрансфузию.
Где берут кровь
Существует несколько видов источников, из которых медики берут кровь для переливания:
Донор крови – это основной источник крови для гемотрансфузии. Им становится любовь совершеннолетний человек, способный сдать кровь и ведущий здоровый образ жизни. Перед процедурой забора крови, донора в обязательном порядке обследуют на гепатит, сифилис и ВИЧ.
Утильная кровь. Она находится а плаценте и забор осуществляется у рожениц сразу после рождения ребенка. Собирают утильную кровь в отдельные сосуды, в которые сразу добавлен концентрат, мешающий ее свертываемости. Из этой крови готовятся определенные препараты – фибриноген, тромбин, протеин и так далее. Сама плацента, по расчетам медиков, может дать около двухсот миллилитров биоматериала.
Трупная кровь. Она берется у людей, которые будучи здоровы, умерли в результате несчастного случая. В качестве причин смерти допускаются кровоизлияния в мозг, травмы, удары электрическим током и так далее. Не позднее, чем через шесть часов после смерти, берется кровь для гемотрансфузии. Если трупная кровь вытекает самостоятельно из ран в результате травмы, то ее собирают в отдельные емкости для изготовления из нее определенных препаратов. На станциях переливания ее проверяют на наличие заболеваний, группу и резус-фактор.
Реципиент. У больного, которому предстоит операция за несколько часов до нее берут кровь, которую консервируют, а затем ему же и переливают. Если кровь во время травмы была излита в плевральную или брюшную полость, то допускается ее использование при гемотрансфузии. В случае такого переливания у пациента не обнаруживается никаких осложнений и не приходится лишний раз проверять кровь на группу.
Трансфузионные среды
Кровь консервированная
Для того, чтобы заготовить среду, в которой будет находиться кровь для донорства, используется стабилизатор (чаще всего, цитрат натрия) – он нужен, чтобы кровь не свертывалась, консервант (декстроза, сахароза или другие вещества) и антибиотик. Такой раствор и кровь находятся в отдельном сосуде в соотношении примерно один к четырем. В зависимости от того, какой консервант был использован, консервированная кровь может храниться в течение тридцати шести дней.

Свежецитратная
В кровяную жидкость добавляется цитрат натрия, имеющий шестипроцентный раствор. Соотносится с основной массой как один к десяти. Свежецитратная кровь должна быть использовано в течение нескольких часов после приготовления.
Гепаринизированная
Гепаринизированная плазма крови не должна хранится больше одних суток, потому что в основном используется для аппаратов с искусственным кровообращением. Если говорить о стабилизаторе, то это – гепарин натрия, а декстроза использована в качестве консерванта.
Компоненты крови
На данный момент использование цельной крови не приветствуется, потому что из-за нее происходят всевозможные осложнения при переливании крови. Поэтому, чаще всего, для гемотрансфузии используют лишь ее компоненты. Например, эритроцитарная масса переливается при анемии и тяжелых кровотечениях, лейкоциты – при лейкопении и недостаточной иммунитете, тромбоциты – при тромбоцитопении, плазма, протеин и альбумин – при нарушенном гемостазе.

Обычно бывают использованы следующие компоненты крови при переливании:
- Эритроцитарная взвесь – это раствор с эритроцитарной массой, который разводится в объеме один к одному.
- Эритроцитарная масса – она создается путем центрифугирования и удаления из крови шестидесяти пяти процентов плазмы.
- Замороженные эритроциты – из крови путем отмывания растворами удаляются белки тромбоцитов, лейкоцитов и плазмы.
- Лейкоцитарная масса, которая получается в результате отстаивания и центрифугирования и представляет собой белые клетки с примесью тромбоцитов, плазмы и эритроцитов.
- Тромбоцитарная масса, которую обычно изготавливают из свежеконсервированной крови, приготовленный до этого не позднее, чем день назад.
- Жидкая плазма получается в результате оттаивания и центрифугирования и есть белки и биоактивные компоненты, которые используются не позднее, чем через два или три часа после их изготовления.
- Плазма сухая – получается из замороженной в результате вакуумной обработки.
- Альбумин – он выделяется из плазмы и бывает в растворах разной концентрации.
- Протеин – вещество, состоящее из альбумина и альфа и бета-глобулина.
Как переливается кровь
Алгоритм проведения по переливанию крови:
- В первую очередь специалист определяет показания к данной процедуре и определяет наличие противопоказаний. Перед переливанием крови у женщин выясняют, были ли осложнения при беременностях или резус-конфликт.
- Проводится забор кровяной жидкости с целью выяснить резус-фактор и группу пациента.
- Макроскопическая оценка эритроцитов, плазмы и лейкоцитов.
- В дальнейшем проводится проверка донорской крови из флакона.
- Обязательна проверка на индивидуальную совместимость.
- Если группы совместимы, проводят совместимость по резус-фактору. Чаще всего, проверка совершается с тридцатитрехпроцентным раствором полиглюкина. Пять минут проводят центрифугирование, не подогревая данное вещество. На дно данной смеси капают кровь больного, донора и затем добавляют полиглюкин. Распределяют вещество ровным слоем по стенам для этого наклоняют пробирку. В течение пяти минут вращают пробирку, добавляют физраствор и перемешивают не взбалтывают. Если эритроциты склеились, то переливать кровь нельзя.
- Делают предварительную биологическую пробу. Пациенту вводят внутривенно некоторое количество крови донора и смотрят на реакцию его организма в течение трех минут. Делается эта процедура три раза. Если больной чувствует себя нормально, то операцию продолжают. Но, если у него наблюдаются такие симптомы как тахикардия, одышка, боль в животе или пояснице, озноб, то это обозначает, что кровь несовместима. Существует и проба на гемолиз, когда больному вводится сорок пять миллилитров крови донора и затем осуществляется забор ее из вены. Ее оставляют в пробирке, центрифугируют, а затем смотрят на цвет. Если кровь имеет свою нормальную окраску, то переливание возможно, если кровь красная или розовая, то нет.
- Иногда трансфузию проводят с помощью капельного способа. В этом случае ставят капельницу, где она капает со скоростью сорок или шестьдесят капель в секунду и наблюдают за состоянием больного.
- Врач должен заполнить историю болезни пациента. Для этого вписывается его группа крови, резус-фактор, те же данные от донора и его фамилию, результат проб на совместимость, а долее — дату гемотрансфузии и подпись специалиста.
- В течение трех часов медицинский персонал проводит наблюдение за состоянием здоровья больного, отмечая все его жалобы. Потом оценивает цвет мочи, количество ее выделения, цвет кожи пациента. На следующий день он обязан сдать общий анализ крови и мочи.
Источник: SostavKrovi.ru
Обменное переливание крови представляет собой частичное или полное удаление крови из кровяного русла реципиента и одновременное возмещение её таким же количеством вливаемой крови. Показаниями к обменной трансфузии служат различные отравления, гемолитическая болезнь новорождённых, гемотрансфузионный шок, острая почечная недостаточность. При обменном переливании вместе с эксфузируемой кровью удаляют яды, токсины. Вливание крови проводят с заместительной целью.
Для обменного переливания используют свежеконсервированную или консервированную кровь небольших сроков хранения. Кровь переливают в любую поверхностную вену, эксфузию проводят из крупных вен или артерий для предупреждения свёртывания крови при длительной процедуре. Удаление крови и вливание донорской крови осуществляют одновременно со средней скоростью 1000 мл за 15-20 мин. Для полноценного замещения крови требуется 10-15 л донорской крови.
Аутогемотрансфузия
Аутогемотрансфузия — переливание больному собственной крови, взятой у него заблаговременно (до операции), непосредственно перед ней или во время операции. Цель аутогемотрансфузии — возмещение больному потери крови во время операции его собственной, лишённой отрицательных свойств донорской крови. Аутогемотрансфузия исключает осложнения, возможные при переливании донорской крови (иммунизацию реципиента, развитие синдрома гомологичной крови), а также позволяет преодолеть трудности подбора индивидуального донора для больных с наличием антител к антигенам эритроцитов, не входящих в систему AB0 и Rh.
Показания к аутогемотрансфузии следующие: редкая группа крови больного, невозможность подбора донора, риск развития тяжёлых посттрансфузионных осложнений, операции, сопровождающиеся большой кровопотерей. Противопоказаниями для аутогемотрансфузии служат воспалительные заболевания, тяжёлая патология печени и почек (больной в стадии кахексии), поздние стадии злокачественных заболеваний.
Реинфузия крови
Ранее других стал известен метод реинфузии крови, или обратного переливания крови, излившейся в серозные полости — брюшную или плевральную — вследствие травматического повреждения, заболеваний внутренних органов или операции. Реинфузию крови применяют при нарушенной внематочной беременности, разрыве селезёнки, печени, сосудов брыжейки, внутригрудных сосудов, лёгкого. Противопоказаниями для реинфузии служат повреждения полых органов груди (крупных бронхов, пищевода), полых органов брюшной полости — (желудка, кишечника, жёлчного пузыря, внепечёночных жёлчных путей), мочевого пузыря, а также наличие злокачественных новообразований. Не рекомендуют переливать кровь, находившуюся в брюшной полости более 24 ч.
Для консервации крови пользуются специальным раствором в соотношении с кровью 1:4 или раствором гепарина натрия — 10 мг в 50 мл изотонического раствора хлорида натрия на флакон вместимостью 500 мл. Кровь берут металлическим черпаком или большой ложкой путём вычерпывания и сразу же фильтруют через 8 слоёв марли или с помощью отсоса с разрежением не менее 0,2 атм. Метод сбора крови с помощью аспирации наиболее перспективен. Кровь, собранную во флаконы со стабилизатором, подвергают фильтрованию через 8 слоёв марли. Вливают кровь через систему для переливания с использованием стандартных фильтров.
Реинфузия весьма эффективна при восполнении кровопотери во время операции, когда собирают и вливают больному кровь, излившуюся в операционную рану. Кровь собирают с помощью вакуумирования во флаконы со стабилизатором с последующей фильтрацией через 8 слоёв марли и переливанием через систему со стандартным микрофильтром. Противопоказаниями для реинфузии крови, излившейся в рану, служат загрязнение крови гноем, кишечным, желудочным содержимым, кровотечения при разрывах матки, злокачественные новообразования.
| <== предыдущая лекция | | | следующая лекция ==> |
| МЕТОДЫ ПЕРЕЛИВАНИЯ КРОВИ | | | Аутотрансфузия предварительно заготовленной крови |
Источник: helpiks.org
Низкий гемоглобин у новорожденного
Об анемии у младенцев говорят, когда гемоглобин на 1-2 неделе жизни не превышает 140 г/л, а эритроциты 4,5*1012/л, гематокрит при этом снижается менее 40%. С 3-4 недели внеутробного развития нижней границей нормы является 120 г/л и эритроциты 4,0*1012/л.

Причины развития анемии у новорожденного объединяют в три группы:
- Постгеморрагические – в результате кровопотери при разрыве пуповины, патологии плаценты, кровоизлияний в полости тела, кефалогематомы, кровотечений из кишечника и прочее.
- Гемолитические – причина в патологическом разрушении эритроцитов при иммунных процессах, токсическом воздействии, радиации. Примером служит гемолитическая болезнь плода и новорожденного при резус-конфликте.
- Апластические, гипопластические или дефицитные – недостаточность синтеза эритроцитов. Пример – ранняя анемия у недоношенных.
- Смешанная форма – примером является снижение гемоглобина при генерализованных инфекциях. Включает железодефицитную, гемолитическую, гипопластическую и другие формы.
Ранняя анемия недоношенных детей, РАН, развивается в 1-2 месяц неонатального периода. Основной причиной этого состояния является соответствие больших темпов роста массы тела и ОЦК со способностью эритропоэза воспроизводить новые эритроциты. У недоношенных продукция эритропоэтина значительно уступает таковой у зрелых младенцев.
Анемия у недоношенных детей с массой тела до 1500 кг зачастую связана с флеботомическими потерями – в результате забора крови на анализы. Переливание эритроцитарной массы при низком гемоглобине у таких малышей в 15% случаев спровоцировано именно забором крови.
Гемолитическая болезнь новорожденных
Причины
Гемолитическая болезнь новорожденных, или ГБН – это состояние, связанное с развитием иммунологического конфликта крови матери и плода, когда антигены размещаются на эритроцитах ребенка, а антитела к ним вырабатывает материнский организм.

Заметить гемолитическую болезнь плода и предотвратить ее дальнейшее развитие можно уже на 18-24 неделе гестации. В первую неделю жизни обнаруживается анемия новорожденных, в некоторых случаях уровень гемоглобина у грудного ребенка может снижаться на первых месяцах жизни как результат гемолиза эритроцитов внутриутробно.
Основой развития иммунологического конфликта является сенсибилизация антигеном положительного резус фактора, когда он попадает в кровоток мамы. Это произойти может в результате прошлых беременностей, особенно которые закончились абортом или травматичными родами, гестозом, экстрагенитальной патологии у матери.
Во время гестации в норме эритроциты плода поступают в организм мамы в мизерных количествах – 0,1-0,2 мл, а в период родов – 3-4 мл. Но уже этого хватит, чтобы произошел первичный иммунный ответ и выработались антитела. Они относятся к иммуноглобулинам класса М, которые весьма громоздки, чтобы проникнуть через плаценту. Поэтому ребенку от первой беременности с большой вероятностью не грозит гемолитическая болезнь новорожденных.
В период повторных гестаций вырабатывается иммуноглобулин класса G, который с легкостью проникает в кровоток плода и вызывает гемолиз его эритроцитов, уровня гемоглобина плода стремительно падает, а билирубин растет.
Классификация
Существует несколько вариантов внутриутробной несовместимости мамы и ребенка:
- по резус-фактору, когда мама Rh-, а плод Rh+;
- по группе, если мать 0 (Ⅰ), у плода — А (Ⅱ), В (Ⅲ) группы;
- редкие варианты, когда возникает конфликт по системам Kell, Duffi, Kidd и др.
По клиническим симптомам ГБН классифицируют таким образом:
- отечная форма;
- желтушная;
- анемичная.
Гемолитическая болезнь плода ГБП

Желтушная форма прогрессирует незадолго до родов, гемолиз столь выражен, что в крови накапливается огромное количество непрямого билирубина. Он депонируется в ядрах головного мозга, вызывая церебральные проявления вплоть до комы.
Анемичная форма является самой безопасной, развивается в ответ на внедрение небольшого количества антигена в кровоток матери перед родами. Кроме снижения гемоглобина, младенцы не имеют осложнений.
Симптомы ГБН
При рождении с ГБН имеются симптомы согласно форме заболевания. Отечная форма характеризуется такими симптомами:
- массивные отеки от пастозности до анасарки;
- развитие у младенцев желтухи и низкого гемоглобина;
- печень и селезенка при этом увеличены;
- выраженные геморрагические проявления: нарушение свертываемости крови;
- недостаточность сердечно-легочная;
- желтуха незначительная.
Желтушная форма:
- желтуха;
- гепатоспленомегалия;
- застой желчи;
- при повышении уровня билирубина возникают неврологические симптомы;
- развитие билирубиновой энцефалопатии – 1 стадия обратимая с вялостью, нарушением сосания, апноэ, 2 стадия – опистотонус, ригидность затылочных мышц, судороги, 3 и 4 стадии с прогрессирующим ухудшением.
Анемичная форма:
- бледность кожи и слизистых;
- гемоглобин понижен у грудничка вплоть до 2 месяцев;
- вялость и адинамичность;
- тахикардия;
- гепатоспленомегалия.
Тяжелее протекает заболевание у недоношенных детей.
Заменное (обменное) переливание крови у новорожденных
Показания

Гемолитическая болезнь новорожденных может привести к тяжелым осложнениям и даже смерти ребенка. Устранить это жизнеугрожающее состояние способна заменная, или обменная, гемотрансфузия новорожденному взамен собственной, подвергнувшейся гемолизу крови.
Показаниями для операции заменного переливания крови ЗПК по Даймонду являются:
- лечение отечной формы ГБН;
- безрезультатная фототерапия при желтушной.
Выделяют раннее ЗПК и позднее. Первое осуществляется в 2 дня от рождения, а второе – с третьих суток.
Лабораторными данными, указывающими на необходимость раннего заменного переливания, являются для доношенный новорожденных:
- билирубин из пуповины – 68 мкмоль/л;
- почасовой прирост билирубина более 9 мкмоль/л.
Требования к началу заменного переливания крови при низком гемоглобине у недоношенных детей жестче – почасовой прирост билирубина должен быть не более 8 мкмоль/л. Это связано с несостоятельностью ферментативной системы недоношенного.
Позднее заменное переливание крови (с третьих суток) показано у доношенных детей, когда билирубин более или равен 342 мкмоль/л. У недоношенных же малышей прибегают к позднему ЗПК в зависимости от массы тела при рождении и возраста. Ниже представлена таблица этой зависимости.

Важно знать, что операция заменного переливания крови может проводиться и раньше, когда непрямой билирубин не достиг своих критических значений. Это возможно, если имеются предикторы билирубиновой энцефалопатии:
- на 5-ой минуте после рождения по Апгар ребенок оценен менее чем в 3 балла;
- общий белок ниже 50 г/л, а альбумин – 25 г/л;
- глюкоза < 2,2 ммоль/л;
- факт генерализации инфекции или менингита;
- парциальное давление углекислоты на выдохе до 40 мм.рт.ст длительностью более 1 часа;
- рН артериальной крови менее 7,15 более 1 часа;
- ректальная температура равна или менее 35 градусов;
- усугубление неврологической симптоматики при гипербилирубинемии.
Что переливают
Если имеется тяжелая гемолитическая болезнь новорожденного, то незамедлительно используют методику частичной операции ЗПК, когда вводят эритроциты первой группы отрицательного резус фактора до определения группы и резуса в ребенка. Доза – 45 мл/кг.
Если у младенца имеется несовместимость только по резус-фактору, то ему переливают резус-отрицательную эритроцитарную массу или отмытые эритроциты его же группы и свежезамороженную плазму, можно и Ⅳ группы. Нельзя применять резус-положительные эритроциты.
При операции ЗПК использовать только свежеприготовленные эритроциты – не позднее 72 часов от забора.
Если конфликт по группе крови, то используют эритроцитарную массу или отмытые эритроциты первой 0(Ⅰ) группы, с резусом как у эритроцитов ребенка, плазма АВ (Ⅳ) или группы крови ребенка. Нельзя переливать эритроциты той группы, что и младенца.
Если есть комбинация несовместимости по группе и Rh-фактору, а также когда внутриутробно проводила ЗПК, то вливают эритроцитарную массу 0 (Ⅰ) группы Rh-отрицательную и плазму АВ (Ⅳ) или той же группы, что и ребенок.
Если имеется несовместимость по редким факторам, то применяют для переливания донорские эритроциты, не имеющие антигена.

Как подбирать дозу
Общий объем среды для введения должен составить 2 объема циркулирующей крови новорожденного, а это 160-180 мл/кг – доношенные, 180 мл/кг – недоношенные дети. Отношение эр.массы к плазме в этом объеме будет определяться исходным уровнем гемоглобина. Общие объем ОЗПК включает в себя эритроциты, необходимые для коррекции анемии у новорожденного+эритроцитарную массу и плазму, требуемую для достижения объема ЗПК.
Высчитать количество эритроцитарной массы для компенсации анемии можно по этой формуле:
Эр. масса в мл = (160 — НЬ (г/л) фактический) х 0,4 х массу ребенка (кг).
Полученную цифру нужно отнять от общего объема для ЗПК. После этого оставшийся объем восполняется эритроцитарной массой и плазмой в соотношении 2:1.
Подготовка к ЗПК
Перед тем как проводить операцию по обменному переливанию крови, необходимо выполнить такие условия:
- устранить ацидоз, гипоксемию, гипогликемию, гипотонию, гипотермию;
- подготовить кювез с источником лучистого света;
- исключить энтеральное питание за 3 часа до процедуры;
- постановка желудочного зонда для периодического удаления содержимого;
- выполнить очистительную клизму;
- подготовка инструментов: пупочные катетеры, шприцы различного объема и прочее;
- согревание трансфузионной среды;
- организовать все необходимое для реанимационных мероприятий;
- кровь донора должна быть проверена на групповую принадлежность и совместимость с сывороткой реципиента;
- перед выполнением процедуры соблюдать асептику, обкладывать область манипуляции стерильными салфетками, провести обработку рук врача и области операции.
Методика

После подготовительного этапа врач и ассистент выполняют такие манипуляции заменного (обменного) переливания крови.
- После отсечения верхушки пуповинного остатка вводят стерильный катетер на 3-5 см (у крупных детей 6-8 см) по направлению к печени. При позднем переливании крови после 4 дней от рождения или с имеющимися противопоказаниями постановки пупочного катетера переливание выполняют через другую доступную центральную вену.
- Катетер заполняется гепаринизированным раствором 0,5-1 ЕД/мл.
- Выводят (забирают) кровь ребенка по 10-20 мл, а у недоношенных по 5-10 мл.
- Вводят эритроцитарную массу и плазму в эквиваленте забранной. После 2 шприцев эр.массы следует 1 шприц плазмы.
- После замещения 100 мл объема необходимой инфузии нужно ввести 1-2 мл раствора кальция глюконата или 0,5 мл раствора кальция хлорида в 5-10 мл раствора глюкозы 10%.
- Завершить операцию после замещения 2 объемов циркулирующей крови. Продолжительность процедуры должна составлять 1,5-2,5 часа.
- Перед завершением нужно забрать кровь для оценки билирубина.
- Перед удалением катетера ввести половину суточной дозы антибиотика.
- После завершения процедуры на ранку наложить стерильную повязку.
Об эффективности проводимой операции заменного переливания говорит более чем двукратное падение концентрации билирубина уже к концу манипуляции.
В послеоперационном периоде необходим обязательный контроль за гликемии, кальцием, калием, значением кислотности, гемодинамикой, инфекционным заражением. Дальнейшее лечение включает фототерапию. Если формируется поздняя анемия – назначают препараты эритропоэтина – Эпоэтин альфа.
Осложнения
Самыми тяжелые осложнения развиваются сразу после ОЗПК:
- аритмия;
- прекращение работы сердца;
- тромбозы;
- гиперкалиемия;
- тромбоцитопения;
- возникновение инфекции;
- гипокальциемия;
- ацидоз;
- гипотермия;
- некротический энтероколит.
Заключение
Отечная форма является самой неблагоприятной для прогноза – при ней довольно часто погибают дети. Желтушная – с успехом лечится своевременным заменным (обменным) переливанием крови, если нет поражения центральной нервной системы. Самая благоприятная по выживаемости анемичная форма. Смертность при ГБН – 2,5%, большинство приходится на отечную.
Источник: gemato.ru
Что такое гемотрансфузия
Гемотрансфузией называется процедура переливания крови или её компонентов. Это серьёзная манипуляция, которая требует высокой квалификации врача и полного обследования пациента. Проводится только в условиях круглосуточного стационара и под постоянным наблюдением медицинских работников.
Кровь и её функции

Кровью называется особая ткань организма, представляющая собой вид соединительной ткани и состоящая из жидкой части – плазмы и клеток – форменных элементов (эритроциты, тромбоциты, лейкоциты). Кровь течёт по кровеносным сосудам благодаря ритмическому сокращению сердца.
Объём крови взрослого человека составляет у мужчин 5 литров, а у женщин почти 4 литра.
Основные функции крови:
- транспорт веществ – различных гормонов, питательных веществ, тепла и пр.;
- дыхание – кровь транспортирует кислород и углекислый газ благодаря специальному веществу – гемоглобину, который содержится в эритроцитах. В лёгких происходит насыщение крови кислородом, который затем доставляется во все ткани и органы организма, где сменяется на углекислый газ;
- питание – все полезные вещества из кишечника или печени транспортируются в органы и ткани;
- выделение – мочевины, мочевой кислоты и других «шлаков»;
- регуляция теплообмена – охлаждение энергоёмких органов и согревание более холодных. Благодаря сужению или расширению сосудов кровь или сохраняет, или отдаёт тепло;
- поддержание гомеостаза – сохранение внутренней стабильности организма – уровня рH, осмотического давления и др.;
- защита – благодаря клеткам крови, которые являются частью иммунитета, осуществляется борьба с чужеродными агентами – бактериям, вирусами и пр.;
- гуморальная регуляция – транспорт биологически активных веществ и гормонов.
Группы крови

Группой крови считается сочетание признаков крови, которые определяются генетически и иммунологически, а также передаются по наследству.
Формирование групповой принадлежности происходит уже на 3 — 4-м месяце внутриутробной жизни плода. Групп крови выделяют несколько тысяч, но практическое значение имеют основные четыре по системе АВ0 и резус-фактор.
При гемотрансфузии антигены крови могут быть причиной несовместимости, поэтому надо переливать только одногруппную кровь.
Система АВ0
Система АВ0 определяется специальными антигенами – аглютиногенами, которые располагаются на эритроцитах, а в сыворотке крови – агглютинины.
- группа О (I) – в эритроцитах аглютиногены отсутствуют, в сыворотке – аглютинины анти — А и анти – В;
- группа А (II) – в эритроцитах содержится аглютиноген А, в сыворотке – агглютинин анти – В;
- группа В (III) — в эритроцитах содержится аглютиноген В, в сыворотке – агглютинин анти – А;
- группа АВ (IV) — в эритроцитах содержатся аглютиногены А и В, в сыворотке – агглютинины отсутствуют.
Резус–фактор
Это антигенная система, которая находится на поверхности эритроцитов и насчитывает более 51 вида.
Наиболее важным из них является антиген D. Более 85% населения имеют на эритроцитах этот антиген и считаются резус-положительными, а те, у кого он отсутствует, резус-отрицательными.
Компоненты крови
Эритроцитсодержащие среды
- эритроцитарная масса — содержит помимо эритроцитов ещё и примесь лейкоцитов, тромбоцитов, плазменных белков и иммунные комплексы;
- эритроконцентрат – полностью удаляется плазма, лейкоциты и тромбоциты;
- эритроцитная взвесь – эритроконцентрант в специальном ресуспендирующем растворе;
- отмытые эритроциты – содержат только эритроциты;
- модифицированная кровь.
Тромбоконцентрант
Применяется при снижении уровня тромбоцитов < 50*10*9/л:
- при тромбоцитопеническом синдроме – состояние, характеризующееся снижением содержания тромбоцитов меньше 150*10*9/л;
- при диссеминированном внутрисосудистом свёртывающем (ДВС) синдроме – острое состояние, которое характеризуется массивным высвобождением и поступлением в кровь веществ, приводящих к образованию множества микросгустков и слипшихся клеток, которые нарушают микроциркуляцию, при этом нарушается функционирование органов и систем;
- депрессии кроветворения в костном мозге возникают вследствие различных химических или лучевых воздействий.
Плазма
В настоящее время используется свежезамороженная плазма, которая получается вследствие центрифугирования, плазмофереза крови и мгновенного замораживания. Применяют при:
- ДВС-синдроме;
- массивном кровотечении;
- ожоговой болезни;
- коагулопатии (нарушение свёртывающей системы крови);
- гемофилии;
- сепсисе и т.д.
Механизм действия донорской крови
- замещение объёма потерянной крови. Эритроциты донора восстанавливают газообменную функцию;
- гемодинамический эффект – происходит увеличение объёма циркулирующей крови и микроциркуляции по капиллярам. В течение 24 часов возникает приток лимфы в сосуды, в результате ещё больше возрастает объём крови;
- усиление иммунитета благодаря введению лейкоцитов и биологически активных веществ;
- кровоостанавливающий эффект – за счёт факторов свёртывания крови.
Препараты крови

При помощи выделения фракций крови получают различные белковые препараты:
- препараты, комплексно влияющие на организм:
— альбумин применяется для восстановления объёма циркулирующей крови при кровотечении, плазмоферезе, при снижении содержания белка плазмы,
— протеин назначается при тех же состояниях, что и альбумин, а также обладает противоанемическим действием;
- препараты, корректирующие систему гемостаза:
— криопреципитат – готовят из плазмы, содержит факторы свёртывания крови и применяется при гемофилии А, болезни Виллебранда,
— протромбиновый комплекс – также получают из плазмы, назначается при гемофилии В,
— фибриноген – содержит белок-фибриноген, применяется при кровотечениях в родах, для профилактики кровотечения в послеоперационном периоде,
— тромбин – применяется местно для остановки кровотечения,
— гемостатическая губка – изготавливается из плазмы, представляет собой пористую массу, которая хорошо впитывает кровь. Применяется при кровотечениях печени, селезёнки и др.,
— фибринолизин – препарат, расщепляющий сгустки крови, входит в состав препаратов для растворения тромбов. Применяется при остром инфаркте миокарда, тромбоэмболии лёгочной артерии;
- препараты, влияющие на иммунологические свойства организма (получают из крови людей, перенёсших соответствующее инфекционное заболевание):
— γ-глобулины (иммуноглобулины),
— противостолбнячный,
— противогриппозный,
— антирезусный,
— антистафилококковый иммуноглобулины.
Показания к проведению гемотрансфузии

Абсолютные
- травматический шок II – III степени тяжести;
- тяжёлые, обширные операции с большим объёмом потери крови;
- острое кровотечение, когда объём потерянной крови составляет больше 21%.
Относительные
- анемия;
- заболевания, сопровождающиеся интоксикацией организма;
- нарушения свёртывающей системы;
- продолжающееся кровотечение;
- длительное хроническое воспаление;
- отравления.
Показания для переливания эритроцитарной массы
- при анемии (состояние, характеризующееся снижением содержания гемоглобина в крови), возникшей вследствие острой кровопотери;
- тяжёлые формы анемий, возникшие из-за нехватки железа;
- другие формы тяжёлых анемий;
- острые сердечно-сосудистые заболевания.
Противопоказания к гемотрансфузии
Абсолютные
- острый инфаркт миокарда;
- острая сердечно-сосудистая недостаточность;
Относительные
- острая печёночная недостаточность;
- острая почечная недостаточность;
- миокардит – воспалительное заболевание сердечной мышцы;
- тяжёлые врождённые и приобретённые пороки сердца;
- тромбозы;
- тромбоэмболии;
- острое нарушение мозгового кровообращения;
- активный туберкулёз.
Виды переливания крови и её компонентов

- непрямое переливание – самый распространённый вариант переливания крови и её компонентов, к которым относятся:
— эритроцитарная масса,
— лейкоцитарная масса,
— свежезамороженная плазма,
— тромбоцитарная масса;
- прямое переливание крови – характеризуется непосредственным переливанием от донора к больному, без применения стабилизаторов и консервантов крови. Данная методика ввиду высоких рисков развития различных инфекционных и неинфекционных (например,тромбоэмболии лёгочной артерии) осложнений применяется крайне редко, и только по строгим жизненным показаниям;
- обменное переливание крови – метод, который подразумевает полное или частичное удаление крови больного и замещение её объёма кровью донора. Целью этой методики является удаление вместе с кровью различных токсинов, продуктов гемолиза (распада крови при гемолитической болезни новорождённых, острой почечной недостаточности, токсикозах);
- аутогемотрансфузия — метод переливания, при котором больному вливают собственную кровь, взятую у него ранее до операции. Этот вид переливания широко развит в зарубежных странах и имеет множество преимуществ перед донорской кровью:
— переливание безопасно, так как нет риска возникновения аллергии или инфекционных заболеваний.
Способы переливания крови

- внутривенное вливание – основной метод, который осуществляется с помощью специальных систем с фильтрами. Используется локтевая или подключичная вена;
- внутриартериальное переливание применяется только при массивной кровопотере, клинической смерти, тяжёлом травматическом шоке;
- внутриаортальное – проводится через специальные катетеры, введённые в аорту;
- внутрикостное введение – проводилось раньше, в настоящее время не применяется.
Осложнения
Осложнения, связанные с погрешностью в технике гемотрансфузии
- острое расширение сердца – острая сердечно-сосудистая недостаточность, вызванная вливанием большого объёма донорской крови, которую сердце не успевает перекачивать;
- воздушная эмболия – очень редкое, но опасное осложнение. Возникает в результате нарушения целостности внутривенной системы при переливании в центральную вену;
- тромбозы — возникают из-за попадания сгустков крови, которые облитерируют просвет сосуда и приводят к нарушению кровообращения. Возникают из-за неправильной стабилизации донорской крови.
Гемотрансфузионные реакции
- лёгкая степень – повышение температуры тела на 1ºС, боль в мышцах, общая слабость, озноб. Эти симптомы не продолжительны и не требуют специального лечения;
- реакции средней тяжести – повышение температуры тела на 1,5 – 2ºС, сильный озноб, учащённое сердцебиение, может наблюдаться сыпь на коже;
- тяжёлая степень – повышение температуры тела больше, чем на 2ºС, синюшность кожи и слизистых, сильнейший озноб, нестерпимая головная боль, одышка, тошнота, рвота, боли в мышцах и конечностях, аллергия вплоть до отёка Квинке.
Гемотрансфузионные осложнения
Самые опасные осложнения для жизни больного, возникающие вследствие переливания группы крови несовместимой с кровью больного:
- гемотрансфузионный шок – острое состояние, возникающее при переливании несовместимой по группе крови, характеризуется резким падением артериального давления, выраженным возбуждением, двигательным беспокойством, затруднением дыхания и болью в области почек. Это состояние требует немедленного прекращения гемотрансфузии и проведения неотложных мероприятий;
- синдром массивных гемотрансфузий – состояние, развивающееся, когда больному вливают объём крови больше 50% от общего объёма циркулирующей крови за короткий промежуток времени. Механизмом возникновения данного осложнения является реакция отторжения чужеродной ткани – донорской крови;
- цитратная интоксикация – состояние, возникающее также при переливании больших объёмов крови, изготовленных с использованием стабилизатора цитрата натрия. Для профилактики этого состояния на каждые 500 мл перелитой крови вводят раствор хлористого натрия;
- калиевая интоксикация – возникает при переливании длительно хранившихся компонентов крови.
Инфекционные осложнения
- передача острых инфекционных заболеваний – возникает, когда донор находится в инкубационном периоде или болеет со стёртой симптоматикой. Может передаваться грипп, тиф, корь, оспа, токсоплазмоз;
- передача заболеваний, распространяющихся сывороточным путём. Это такие заболевания, как гепатит В и С, ВИЧ, цитомегаловирусная инфекция, Т–клеточный лейкоз, сифилис, малярия;
- развитие хирургической инфекции – возникают при несоблюдении норм асептики и антисептики при гемотрансфузии. Могут развиться тромбофлебит, флегмона, сепсис. В настоящее время такое осложнение является казуистикой.
Источник: UstamiVrachey.ru
