Ø Определение границ относительной тупости сердца: правая, левая, верхняя.
Ø Определение границ абсолютной тупости сердца: правая, левая, верхняя.
Ø Определение конфигурации сердца: рисунок с указанием размеров: MD, MS, AO, Q, L, поперечник.
Для определения границ сердца используем топографическую пальце-пальцевую перкуссию: тихую для определения относительной тупости, тишайшую для определения абсолютной тупости.
| Правила: | ü положение больного вертикальное, у тяжело больных — горизонтальное ü положение врача удобное ü для определения относительной тупости сердца используют тихую перкуссию ü для определения абсолютной тупости сердца используют тишайшую перкуссию ü тепло и тихо в помещении ü отметки ставят по краю пальца-плессиметра, обращенного к ясному легочному звуку. |
| Порядок | 1. Правая граница относительной тупости сердца (ГОТС) 2. Левая ГОТС 3. Верхняя ГОТС 4. Размеры и конфигурация сердца 5. Ширина сосудистого пучка, высота стояния дуги аорты 6. Правая граница абсолютной тупости сердца (ГАТС) 7. Левая ГАТС 8. Верхняя ГАТС. |
Определение относительной тупости сердца (рис. 23).
1. Так как различная высота стояния диафрагмы может отразиться на данных перкуссии сердца, необходимо сначала определить ее. Для этого палец-плессиметр ставят во 2 межреберье справа по средне-ключичной линии параллельно ребрам, перкутируя вниз, определяют нижнюю границу легких, что и является высотой стояния диафрагмы. У здорового нормостеника диафрагма по срединно-ключичной линии находится на уровне 6 ребра.
2. Далее палец-плессиметр ставят на одно ребро выше (в норме 4 межреберье) параллельно правой границе сердца, и, идя по направлению к сердцу, отмечают переход ясного звука в притупленный, что соответствует правой границе относительной тупости сердца. Образуется эта граница правым предсердием или правым желудочком.
3. Для определения левой границы относительной тупости сердца в качестве ориентира сначала находят верхушечный толчок при осмотре или пальпации. Если верхушечный толчок при этом не обнаружен, то перкуссию производят в 5 межреберье, начиная от средней подмышечной линии. Палец — плессиметр ставят параллельно левой границе и перкутируют по направлению к сердцу. Образуется эта граница левым желудочком.
Левая граница относительной тупости сердца практически всегда совпадает с верхушечным толчком.
совпадение может наблюдаться лишь при наличии жидкости в полости перикарда, верхушечный толчок при этом будет внутри перкуторной тупости, но он, как правило, в этом случае не пальпируется. При определении левой границы сердца пальпаторно по верхушечному толчку и перкуторно по определению относительной тупости сердца предпочтение в большей точности отдается данным пальпации, естественно, если верхушечный толчок пальпируется.
4. Для определения верхней границы относительной тупости сердца палец-плессиметр ставят по левой парастернальной линии параллельно ребрам, начиная от 1 межреберья, и перкутируют вниз. Напоминаем, что парастернальная линия проходит посредине между краем грудины (грудинная линия) и срединно-ключичной линией. Образуется эта граница ушком левого предсердия.
 |
 Грудина Грудина  Сердце Сердце |
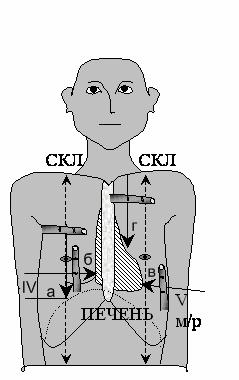
Рис. 23. Перкуссия границ относительной тупости сердца (ГОТС)
СКЛ – средне-ключичная линия; м/р – межреберье
Правая ГОТС
1. По СКЛ до печеночной тупости (а) ( в норме VI ребро ).
2. Палец — плессиметр ставим на одно межреберье выше (в норме IV межреберье) параллельно определяемой границе. Перкутируем к сердцу (в норме на 1 см к кнаружи от правого края грудины (б).
Левая ГОТС
3. Перкуссия по V межреберью от переднеподмышечной линии к сердцу (в норме на 1-2 см кнутри от левой средне-ключичной линии (в) и совпадает с верхушечным толчком).
Верхняя ГОТС
4. Отступив на 1 см кнаружи от края грудины ( по парастернальной линии ), перкутируем до появления сердечной тупости (г) ( в норме III межреберье ).
 |
Рис. 24. Перкуссия сосудистого пучка
Перкуссию сосудистого пучка производят по 2 межреберью справа и слева от средне-ключичной линии к грудине (в норме располагается по краям грудины). Поперечник составляет 5-6 см (рис. 24).
Определение абсолютной тупости сердца
1. Для определения правой границы абсолютной тупости сердца палец — плессиметр ставят на правую границу относительной тупости сердца параллельно правому краю грудины и, используя тишайшую перкуссию, передвигают кнутри до появления тупого звука
2. Для определения левой границы абсолютной тупости сердца палец плессиметр ставят параллельно левой границе относительной тупости сердца, отступив несколько кнаружи от нее, и передвигают палец-плессиметр кнутри, до появления тупого звука.
3. Для определения верхней границы абсолютной тупости сердца палец-плессиметр ставят на верхнюю границу относительной тупости сердца по левой парастернальной линии. Методом тишайшей перкуссии перкутируют вниз до появления тупого звука (рис. 25).
Абсолютная тупость сердца — это та его часть, которая не прикрыта легкими, непосредственно прилегает к грудной клетке и образована правым желудочком.
 |
Правая ГАТС 1. От правой границы относительной тупости сердца перкутируем левее (в норме по левому краю грудины). Левая ГАТС 2. От левой границы относительной тупости сердца перкутируем правее ( в норме на 1-2 см кнутри от левой ГОТС ). Верхняя ГАТС 3. От верхней границы относительной тупости сердца перкутируем вниз (в норме — на IV ребре по парастернальной линии). |
Рис. 25. Перкуссия границ абсолютной тупости сердца (ГАТС )
Определение конфигурации сердца
Дополнительно к правой и левой границам относительной тупости сердца проводится определение относительной тупости сердца справа в 3 межреберье, слева в 4 межреберье. Перкутируем до появления притупленного звука. Полученные при перкуссии точки соединяют по правому и левому контуру и таким образом выявляют конфигурацию сердца на грудной клетке.
По данным конфигурации сердца различают еще ряд размеров сердца (рис. 26):
1. MD — от правого контура сердца в 4 межреберье до передней срединной линии. В норме этот размер равняется 3-4 см.
2. MS — от левого контура сердца в 5 межреберье до передней срединной линии. В норме этот размер равняется 8-9 см.
3. Поперечник сердца является суммой MD + MS. В норме этот размер составляет 11-13 см.
4. L — длинник (lonqitudinalis), от правого контура сердца в 3 межреберье до левой границы относительной тупости в 5 межреберье. В норме этот размер равняется 13-15 см.
5. Q — косой размер (quercus), от верхней границы до правой границы относительной тупости сердца. В норме этот размер равняется 9-11 см.
6. AO — сосудистый пучок , от правого до левого контура сердца во 2 межреберье. В норме этот размер равняется 5-6 см.
Данные размеры сердца типичны для нормостеника при обычном стоянии диафрагмы. Помните, что у конкретного человека размеры колебаться не могут и, следовательно, цифра может быть только одна.
 |
Рис. 26. Размеры сердца
L – длинник (13-15 см); MD+MS – поперечник (11-13 см);
Q – косой размер (9-11 см); АО – сосудистый пучок (5-6 см).
Различают следующие патологические конфигурации сердца (рис. 27).
Митральная конфигурация сердца № 1— расширение левого председия, правого желудочка при митральном стенозе.
Митральная конфигурация № 2 – сердце (при недостаточности митрального клапана) увеличивается вверх, влево и вправо, увеличиваются MD, Q, возможно, поперечник, длинник. Определяющим в митральной конфигурации является увеличение верхней границы сердца за счет левого предсердия и косого размера сердца. У рентгенологов в связи с этим существует понятие о сглаженной «талии» сердца.
а  |
б  |
в  |
 г г |
 д д |
 е е |
Рис. 27. Патологические конфигурации сердца:
а – норма; б – митральная I; в – митральная II; г – аортальная,
д – «бычье сердце»; е – трацепевидная
Аортальная конфигурация сердца — изолированное расширение левого желудочка при аортальных пороках сердца, гипертонической болезни. При этом увеличивается левая граница относительной тупости сердца, MS, L размеры. Рентгенологи такое сердце называют типа «сидячей утки», «сапожка», а «талия» сердца при этом не бывает сглаженной.
«Бычье сердце» — резкое смещение границ сердца во всех направлениях, встречается в далеко зашедших случаях заболеваний сердца.
«Трапециевидная» конфигурация, или «крыша с дымовой трубой» — при наличии жидкости в полости перикарда. Под «крышей» подразумевается увеличенный контур сердца, а «дымовой трубой» является неизмененный сосудистый пучок.
· Смещение границ относительной тупости сердца вправо, увеличение MD — при расширении правого предсердия или правого желудочка.
· Смещение границ относительной тупости сердца влево, увеличение MS, L — при дилятации и гипертрофии левого желудочка, иногда при выраженном увеличении правого желудочка.
· Смещение границ относительной тупости сердца вверх, увеличение Q — при значительном увеличении левого предсердия.
· Увеличение поперечного размера относительной тупости сердца встречается при гиперстеническом типе телосложения, высоком стоянии диафрагмы: при беременности, метеоризме, асците.
· Уменьшение поперечного размера относительной тупости сердца наблюдается при астеническом типе телосложения, при опущении диафрагмы: при висцероптозе, эмфиземе легких. Такое сердце называется висячим или капельным.
· Расширение тупости в области сосудистого пучка, увеличение АО встречается при расширении (аневрмзме) аорты, расширении легочной артерии. Увеличение АО может быть связано и с внесердечными причинами — опухолью средостения.
ОБРАЗЕЦ записи у здорового человека.
Границы относительной тупости сердца:
правая — на 1 см кнаружи от правого края грудины в 4 межреберье,
левая — на 1,5 см кнутри от левой срединно-ключичной линии в 5 м/р,
верхняя — в 3 межреберье по левой парастернальной линии.
Границы абсолютной тупости сердца:
правая — по левому краю грудины в 4 межреберье,
левая — на 2 см кнутри от левой относительной границы в 5 м/р,
верхняя — в 4 межреберье по левой парастернальной линии.
| Конфигурация сердца: MD — 3 см MS — 9 см. Поперечник — 12 см. L- 14 см Q- 11 см AO — 6 см. Конфигурация сердца нормальная. |  |
Источник: studopedia.ru
Для определения границ абсолютной тупости сердца следует пользоваться тихой перкуссией. Палец-плессиметр располагают параллельно искомой границе. Перкуссию ведут от границ относительной тупости к границам абсолютной до получения абсолютно тупого звука. Сначала определяют правую, затем левую и, наконец, верхнюю границы абсолютной тупости сердца.
С целью определения правой границы абсолютной тупости сердца палец-плессиметр ставят на правую границу относительной тупости сердца параллельно правому краю грудины и, нанося тихий перкуторный удар, передвигают его постепенно кнутри до появления абсолютно тупого звука. На этом месте делают отметку по наружному краю пальца, обращенному к границе относительной тупости. В норме правая граница абсолютной тупости сердца идет вдоль левого края грудины.
При определении левой границы абсолютной тупости сердца палец-плессиметр ставят параллельно левой границе относительной тупости, несколько отступив от нее кнаружи. Наносят тихий перкуторный удар, постепенно передвигая палец кнутри до появления тупого звука. Левую границу абсолютной тупости сердца проводят по наружному краю пальца-плессиметра. В норме она находится в V межреберье и на 1,5—2 см смещена кнутри от левой срединно-ключичной линии.
Для установления верхней границы абсолютной тупости сердца палец-плессиметр ставят на верхнюю границу относительной тупости сердца у края грудины параллельно ребрам и, производя тихую перкуссию, спускаются вниз до появления тупого звука (с целью лучшей дифференциации перкуторного звука перкуссию начинают на I межреберье выше относительной тупости). Отметку верхней границы абсолютной тупости делают по краю пальца, обращенному кверху. В норме она располагается на IV ребре по левой окологрудинной линии (рис. 41, а, б).

Рис. 41. Границы относительной (а), абсолютной (б) тупости сердца и определение границ последней (в).
Иногда трудно отграничить абсолютную тупость от относительной (если перкутировать от легких к сердцу). В таких случаях палец-плессиметр ставят в центре абсолютной тупости (рис. 41, в), а потом передвигают его по направлению к границам относительной (т. е. от тупого звука к притупленному). Первое присоединение к перкуторному звуку легочного тона и будет указывать на переход из области абсолютной тупости в область относительной. При этом целесообразно применить тишайшую перкуссию: палец-плессиметр помещают на перкутируемую поверхность не в прямом, а в согнутом под прямым углом в первом межфоланговом суставе виде. Устанавливают его перпендикулярно к перкутируемому участку и по месту сгиба перкутирующим пальцем правой руки производят очень тихие удары. В норме вся площадь абсолютной тупости сердца образуется передней поверхностью правого желудочка.
Изменение площади абсолютной тупости сердца как в сторону увеличения, так и уменьшения зависит от трех факторов: от изменений в легких, от высоты стояния диафрагмы и от величины сердца. Например, уменьшение площади абсолютной тупости сердца отмечается при низком стоянии диафрагмы, эмфиземе легких, пневмотораксе, накоплении воздуха в околосердечной сумке, приступе бронхиальной астмы и др. Увеличение площади абсолютной тупости сердца наблюдается при высоком стоянии диафрагмы, сморщивании или при воспалительном уплотнении передних краев легких, при экссудативном плеврите, больших опухолях заднего средостения, при экссудативном перикардите. В случае значительного накопления экссудата в плевральной полости передние края легких совершенно отходят от поверхности сердца, и тогда абсолютная тупость обусловливается самим сердцем и принимает форму трапеции.

Рис. 42. Границы относительной (а) и абсолютной (б) перкуторной тупости при экссудативном перикардите.
Увеличение размеров сердца, как правило, приводит к увеличению площади абсолютной тупости. Например, при недостаточности трехстворчатого клапана или при стенозе левого предсердно-желудочкового отверстия увеличение правого желудочка вызывает значительное увеличение площади абсолютной тупости сердца, что нередко предшествует увеличению относительной тупости. Когда в перикарде скапливается жидкость, создается впечатление, что границы относительной и абсолютной тупости сердца сливаются и оно приобретает трапециевидную или треугольную форму (рис. 42).
Источник: www.plaintest.com
Границы относительной тупости сердца.
Правая граница. Вначале находят уровень стояния диафрагмы справа с целью определения общего положения сердца в грудной клетке. По срединно-ключичной линии глубокой перкуссией определяют притупление перкуторного звука, соответствующее высоте купола диафрагмы. Делают отметку по краю пальца-плессиметра, обращенному к ясному звуку. Подсчитывают ребро. Далее тихой перкуссией определяют нижнюю границу легочного края. Тоже делают отметку и подсчитывают ребро. Это делается для того, чтобы определить положение сердца. Дальнейшее описание методики относится к нормальному положению купола диафрагмы. Обычно граница легкого находится на уровне VI ребра, а купол диафрагмы расположен выше на 1,5-2 см в V межреберье. Следующий этап исследования — палец-плессиметр устанавливают вертикально, параллельно искомой границе сердца по срединно-ключичной линии, в IV межреберье, а перкутируют глубокой пальпагорной перкуссией по направлению к грудине до притупления звука. Предварительно рекомендуется подсчитать ребра и убедиться, что перкуссия проводится в IV межреберье. Далее, не убирая палец-плессиметр, делают отметку по его наружному краю и измеряют расстояние этой точки до правого края грудины. В норме оно не превышает 1,5 см. Теперь поясним, почему перкуссию надо проводить не выше IV межреберья. Если купол диафрагмы расположен на уровне VI ребра, правую границу надо определять и по V межреберью, V ребру, по IV межреберью и IV ребру. Соединив полученные точки, мы можем убедиться, что IV межреберье — это наиболее отстоящая вправо точка относительной тупости сердца. Выше перкутировать не следует, так как там уже близко основание сердца, III реберный хрящ, правый атриовазальный угол.
Верхняя граница сердца. Глубокой пальпаторной перкуссией исследуют от I межреберья вниз по линии, параллельной левому краю грудины и отстоящей от нее на 1 см. Обнаружив притупление, делают отметку по наружному краю пальца-плессиметра. В нормальных условиях верхняя граница расположена на III ребре (верхний, нижний край или середина). Далее нужно вновь подсчитать ребра, убедиться в правильности исследования повторной перкуссией. Верхняя граница образована ушком левого предсердия.
Левая граница сердца. Перкуссию начинают с передней аксиллярной линии в V межреберье и передвигаются медиально в зону, где был найден верхушечный толчок. Палец-плессиметр располагается вертикально, т. е. параллельно искомой границе. При получении отчетливого притупления перкуторного звука делают отметку по наружному краю пальца, обращенному к ясному легочному звуку. В нормальных условиях эта точка находится кнутри от срединно-ключичной линии. Левый контур сердца можно получить, перкутируя аналогичным способом в IV межреберье, по IV, V, VI ребрам. В тех случаях, когда верхушечный толчок сердца не определяется, рекомендуется перкутировать не только в V межреберье, но также на уровне V и VI ребер, и если нужно, по IV и VI межреберьям. При патологии можно выявить различные патологические конфигурации сердца, если еще добавить перкуссию в III межреберье.
Высота стояния правого атриовазалыгого угла. Палец-плессиметр устанавливается параллельно ребрам на найденную правую границу таким образом, чтобы I фаланга доходила до правой стернальной линии. Перкутируют тихой перкуссией вверх до легкого притупления. По нижнему краю фаланги делают отметку. В норме она должна находиться на III реберном хряще у нижнего его края, примерно на 0,5 см правее от правого края грудины. Поясним; правая граница сердца определялась глубокой перкуссией по притуплению звука. При определении атриовазального угла используется поверхностная перкуссия, при которой звук здесь становится легочным. Притупление звука на уровне атриовазального угла дают структуры сосудистого пучка, в частности верхняя полая вена и близко расположенная аорта. Если описанный метод определения высоты правого атриовазального угла не дает результата, можно использовать второй метод: продолжить вправо верхнюю границу сердца и тихой перкуссией перкутировать справа от срединно-ключичной линии по III ребру к грудине до притупления. Если и этот метод не дает убедительных данных, можно взять условную точку: нижний край III реберного хряща у правого края грудины. При хорошей технике перкуссии первый метод дает неплохие результаты. Практическая ценность определения правого атриовазального угла состоит в необходимости измерения длинника сердца.
Источник: krasgmu.net
Проводится в том же межреберье, где располагается верхушечный толчок. Палец-плессиметр прижимают боковой поверхностью к грудной клетке по средней подмышечной линии параллельно искомой границе сердца и постепенно передвигают по направлению к сердцу до появления притупления. Перкуторный удар наносят спереди назад, чтобы не захватить боковой профиль сердца.
Определение верхней границы относительной тупости сердца: перкуссия проводится по левой парастернальной линии сверху вниз, начиная с 1-го межреберья до появления укороченного перкуторного звука.
Правая граница относительной тупости сердца образована правым предсердием и определяется на 1 см кнаружи от правого края грудины. Левая граница относительной тупости образована ушком левого предсердия и частично левым желудочком. Она определяется на 2 см кнутри от левой срединноключичной линии, в норме в V межреберье. Верхняя граница расположена в норме на III ребре. Поперечник относительной тупости сердца составляет 11–12 см.
Митральная конфигурация сердца встречается при митральных пороках (недостаточность митрального клапана, далеко зашедшие стадии митрального стеноза), но такая же форма часто может быть и при других поражениях сердца. Митральная конфигурация сердца человека отличается от нормальной шарообразной формой, при которой отсутствует угол между сосудистым пучком и силуэтом сердца. В таких случаях говорят о сглаживании «талии сердца» за счет резкого увеличения левого предсердия, левого желудочка и правых отделов сердца. Аортальная конфигурация сердца человека сердца встречается при поражениях аортальных клапанов, самой аорты, а также при выраженных формах гипертонической болезни. Она характеризуется значительным расширением границы сердца влево за счет изолированного увеличения левого желудочка. «Талия сердца» становится подчеркнутой за счет изменения угла между верхней частью левого сердечного контура (образованного сосудистым пучком и ушком левого предсердия) и нижней частью его (образованного левым желудочком). При нормальной конфигурации сердца этот угол тупой и выражен нерезко, а при аортальной оказывается почти прямым. Сердце приобретает вид «сапога» или «сидячей утки».
Абсолютная тупость сердца: понятие, методика определения. Границы абсолютной тупости сердца в норме. Изменения границ абсолютной тупости сердца в патологии.
Абсолютная тупость сердца– область сердца, плотно прилегающая к грудной стенке и не прикрытая легочной тканью, поэтому перкуторно определяется абсолютно тупой звук. Для определения абсолютной тупости сердца применяется методика тихой перкуссии. Границы абсолютной тупости сердца определяют, исходя из границ относительной тупости. По тем же ориентирам продолжают перкутировать до появления тупого звука. Граница определяется по краю пальца, обращенному к более ясному звуку. Для удобства границу можно отмечать легко смывающимися чернилами. Правая граница соответствует левому краю грудины. Левая граница расположена на 2 см кнутри от границы относительной тупости сердца, т. е. на 4 см от левой срединноключичной линии. Верхняя граница абсолютной тупости сердца расположена на IV ребре.
Табл 3.2 Струтынского( изменение относительной и абсолютной тупости сердца)
Осмотр и пальпация области сердца. Верхушечный толчок сердца, методика его выявления. Характеристика верхушечного толчка в норме и патологии. Сердечный толчок, клиническое значение его выявления. Дрожание в области сердца («кошачье мурлыканье»), клиническое значение.
С помощью осмотра можно обнаружить так называемый сердечный горб (выпячивание грудной клетки), развивающийся в результате врожденных или приобретенных пороков сердца в детском возрасте, т. е. когда еще не произошло окостенение хрящей.
Ритмически возникающее синхронно с деятельностью сердца выпячивание ограниченного участка грудной клетки в области его верхушки носит название верхушечного толчка. Он вызывается ударом верхушки сердца при его сокращении о грудную стенку.
Если в области сердца вместо выпячивания наблюдается ритмическое втяжение грудной клетки, говорят об отрицательном верхушечном толчке. Он отмечается при сращении париетального и висцерального листков перикарда в случае облитерации или сращения последнего с соседними органами.
Если область верхушечного толчка у худощавых людей располагается напротив ребра, толчок незаметен; отмечается лишь систолическое втяжение (несколько правее и выше места обычной локализации верхушечного толчка) соседних участков грудной стенки, которое ошибочно можно принять за отрицательный верхушечный толчок (ложный отрицательный толчок). Причиной этого может быть уменьшение в объеме и отхождение от передней грудной стенки левого желудочка при его сокращении, а также расширение правого желудочка, который вместе с правым предсердием оттесняет кзади узкую полоску левого желудочка. В результате верхушка сердца не достигает грудной стенки и вместо выпячивания последней видно втяжение ее в области IV—V межреберий около левого края грудины.
Пальпация области сердца дает возможность лучше охарактеризовать верхушечный толчок сердца, выявить сердечный толчок, оценить видимую пульсацию или обнаружить ее, выявить дрожание грудной клетки (симптом «кошачьего мурлыканья»).
Для определения верхушечного толчка сердца правую руку ладонной поверхностью кладут на левую половину грудной клетки больного в области от пригрудинной линии до передней подмышечной между III и IV ребрами (у женщин предварительно отводят левую грудную железу вверх и вправо). При этом основание кисти должно быть обращено к грудине. Сначала определяют толчок всей ладонью, затем, не отрывая руки, — мякотью концевой фаланги пальца, поставленного перпендикулярно к поверхности грудной клетки.
При пальпации обращают внимание на локализацию, распространенность, высоту и резистентность верхушечного толчка.
В норме верхушечный толчок располагается в V межреберье на расстоянии 1—1,5 см кнутри от левой срединно-ключичной линии. Смещение его может вызывать повышение давления в брюшной полости, приводящее к повышению стояния диафрагмы (при беременности, асците, метеоризме, опухоли и т. д.). В таких случаях толчок смещается вверх и влево, так как сердце совершает поворот вверх и влево, занимая горизонтальное положение. При низком стоянии диафрагмы вследствие понижения давления в брюшной полости (при похудании, висцероптозе, эмфиземе легких и т. д.) верхушечный толчок смещается вниз и кнутри (вправо), поскольку сердце поворачивается вниз и вправо и занимает более вертикальное положение.
Сердечный толчок пальпируется всей ладонной поверхностью кисти и ощущается как сотрясение участка грудной клетки в области абсолютной тупости сердца (IV—V межреберье слева от грудины). Резко выраженный сердечный толчок указывает на значительную гипертрофию правого желудочка.
Большое диагностическое значение имеет симптом «кошачьего мурлыканья»: дрожание грудной клетки напоминает мурлыкание кошки при ее поглаживании. Оно образуется при быстром прохождении крови через суженное отверстие, в результате чего возникают ее вихревые движения, передающиеся через мышцу сердца на поверхность грудной клетки. Для выявления его необходимо положить ладонь на те места грудной клетки, где принято выслушивать сердце. Ощущение «кошачьего мурлыканья», определяемое во время диастолы на верхушке сердца, является характерным признаком митрального стеноза, во время систолы на аорте — аортального стеноза, на легочной артерии — стеноза легочной артерии или незаращения боталлова (артериального) протока.
Источник: megaobuchalka.ru
Анатомия
Обычно человеческое сердце располагается в левой части груди, немного наискось, и по внешнему виду напоминает конус. Сверху и с боков орган частично прикрывают легкие, спереди – грудная клетка, снизу – диафрагма, а сзади – органы средостения.
Анатомия границ сердца выявляется по звуку, который слышит доктор при простукивании грудной стенки:
- перкуссия сердечной области обычно сопровождается глухим звуком;
- простукивание области легких – ясным легочным.
Во время процедуры специалист постепенно перемещает пальцы от передней части грудины к ее центру, и отмечает границу в тот момент, когда на смену легочному звуку приходит характерный глухой.

Виды границ
Принято выделять два вида границ тупости сердца:
- Абсолютная граница образуется открытым участком сердца, и при ее простукивании слышен более глухой звук.
- Границы относительной тупости расположены в местах, где сердце слегка прикрыто участками легких, и звук, который слышен при простукивании, притупленный.
Норма
Границы сердца в норме имеют примерно такие значения:
- Правая граница сердца обычно обнаруживается в четвертом межреберье в правой части грудной клетки. Определяется она передвижением пальцев справа налево по четвертому промежутку между ребрами.
- Левая располагается по пятому межреберью.
- Верхняя находится по третьему межреберью в левой части грудной клетки.
Верхняя сердечная граница указывает на местонахождение левого предсердия, а правая и левая — желудочков сердца соответственно. При простукивании не представляется возможным выявить только местонахождение правого предсердия.
У детей
Норма границы сердца у детей варьируется согласно стадиям взросления, и становится равной значениям взрослых по достижении ребенком двенадцати лет. Так, до двух лет левая граница находится на 2 см к наружи в левой части среднеключичной линии, правая – по правой окологрудинной линии, а верхняя – в районе второго ребра.
От двух до семи лет левая граница находится на 1 см кнаружи с левой части среднеключичной линии, правая смещается к внутренней части правой парастернальной линии, а верхняя располагается во втором межреберном промежутке.
С семи лет и до двенадцатилетия, левая граница находится слева по среднеключичной линии, правая – по правому краю грудной клетки, а верхняя смещается в область третьего ребра.

Причины отклонений
Норма границ сердца у взрослых и детей дает понятие о том, где должны находиться сердечные границы. Если же границы сердца расположены не там, где им положено, можно предположить гипертрофические изменения в какой-либо части органа вследствие патологических процессов.
Причины сердечной тупости обычно бывают следующими:
- Патологическое увеличение миокарда или правого сердечного желудочка, которое сопровождается значительным расширением правой границы.
- Патологическое увеличение левого предсердия, следствием которого является смещение верхней сердечной границы.
- Патологическое увеличение левого желудочка, из-за которого происходит расширение левой границы сердца.
- Гипертрофические изменения в обеих желудочках одновременно, при которых смещаются как правая, так и левая сердечная границы.
Из всех перечисленных отклонений чаще всего встречается смещение левой границы, и зачастую оно бывает вызвано стойким высоким давлением, на фоне которого развивается патологическое увеличение левой части сердца.
Помимо этого, изменение сердечных границ могут спровоцировать такие патологии, как врожденные сердечные аномалии, перенесенный инфаркт миокарда, воспалительный процесс в мышце сердца или кардиомиопатия, которая развилась вследствие нарушения нормального функционирования эндокринной системы и гормонального дисбаланса на этом фоне.
Во множестве случаев, расширение сердечных границ бывает обусловлено заболеванием сердечной сорочки и отклонениями в работе соседних органов – например, легких или печени.
Равномерное расширение границ нередко вызывается перикардитом – воспалением перикардиальных листков, которое характеризуется избыточной жидкостью в полости перикарда.
Одностороннее смещение границ сердца в здоровую сторону чаще всего возникает на фоне избытка жидкости или воздуха в плевральной полости. Если сердечные границы сдвинуты в пораженную сторону – это может свидетельствовать о спадении определенного участка ткани легкого (ателектаз).
Вследствие патологических изменений в печени, которые сопровождаются значительным увеличением органа в размерах, зачастую имеет место сдвиг правой сердечной границы влево.

Сердечна тупость
Если на осмотре специалист выявляет у пациента ненормально измененные границы сердца, он старается как можно более точно определить, имеются ли у больного проявления, характерные для сердечных патологий или болезней близлежащих органов.
Симптомы сердечной тупости в большинстве случаев бывают следующими:
- Болезни сердца характеризуются отеками лица и ног, нарушениями сердцебиения, болевыми ощущениями в груди и симптомы одышки как при ходьбе, так и в спокойном состоянии.
- Патологии легких сопровождаются синюшностью кожных покровов, одышкой и кашлем.
- Нарушения в работе печени могут проявляться увеличением живота, нарушением стула, отеками и желтухой.
Даже в том случае, если у больного не обнаружено никаких из вышеперечисленных симптомов, нарушение границ сердца – явление ненормальное, поэтому специалист должен назначить пациенту необходимое дообследование.
Обычно дополнительная диагностика включает в себя электрокардиограмму, рентген грудной клетки, ультразвуковое исследование сердца, эндокринных желез и органов брюшной полости, а также исследование крови пациента.
Лечение
Лечение расширенных или смещенных границ сердца невозможно в принципе, поскольку основная проблема заключается не столько в нарушении границ, сколько в заболевании, которое его спровоцировало. Поэтому в первую очередь необходимо определить причину, которая вызвала гипертрофические изменения сердечных отделов или же смещение сердца вследствие болезней близлежащих органов, и только потом назначать подходящую терапию.
Пациенту может потребоваться хирургическое вмешательство с целью устранения сердечных пороков, стентирование или шунтирование сосудов для исключения повторного инфаркта.
Кроме этого, иногда назначается и медикаментозное лечение – мочегонные препараты, лекарства для урежения сердечного ритма и снижения артериального давления, которые применяются для предупреждения дальнейшего увеличения сердечных отделов.
Источник: SostavKrovi.ru
Источник: prososudy.com
Для определения границ абсолютной тупости сердца следует пользоваться тихой перкуссией. Палец-плессиметр располагают параллельно искомой границе. Перкуссию ведут от границ относительной тупости к границам абсолютной до получения абсолютно тупого звука. Сначала определяют правую, затем левую и, наконец, верхнюю границы абсолютной тупости сердца.
С целью определения правой границы абсолютной тупости сердца палец-плессиметр ставят на правую границу относительной тупости сердца параллельно правому краю грудины и, нанося тихий перкуторный удар, передвигают его постепенно кнутри до появления абсолютно тупого звука. На этом месте делают отметку по наружному краю пальца, обращенному к границе относительной тупости. В норме правая граница абсолютной тупости сердца идет вдоль левого края грудины.
При определении левой границы абсолютной тупости сердца палец-плессиметр ставят параллельно левой границе относительной тупости, несколько отступив от нее кнаружи. Наносят тихий перкуторный удар, постепенно передвигая палец кнутри до появления тупого звука. Левую границу абсолютной тупости сердца проводят по наружному краю пальца-плессиметра. В норме она находится в V межреберье и на 1,5—2 см смещена кнутри от левой срединно-ключичной линии.
Для установления верхней границы абсолютной тупости сердца палец-плессиметр ставят на верхнюю границу относительной тупости сердца у края грудины параллельно ребрам и, производя тихую перкуссию, спускаются вниз до появления тупого звука (с целью лучшей дифференциации перкуторного звука перкуссию начинают на I межреберье выше относительной тупости). Отметку верхней границы абсолютной тупости делают по краю пальца, обращенному кверху. В норме она располагается на IV ребре по левой окологрудинной линии (рис. 41, а, б).

Рис. 41. Границы относительной (а), абсолютной (б) тупости сердца и определение границ последней (в).
Иногда трудно отграничить абсолютную тупость от относительной (если перкутировать от легких к сердцу). В таких случаях палец-плессиметр ставят в центре абсолютной тупости (рис. 41, в), а потом передвигают его по направлению к границам относительной (т. е. от тупого звука к притупленному). Первое присоединение к перкуторному звуку легочного тона и будет указывать на переход из области абсолютной тупости в область относительной. При этом целесообразно применить тишайшую перкуссию: палец-плессиметр помещают на перкутируемую поверхность не в прямом, а в согнутом под прямым углом в первом межфоланговом суставе виде. Устанавливают его перпендикулярно к перкутируемому участку и по месту сгиба перкутирующим пальцем правой руки производят очень тихие удары. В норме вся площадь абсолютной тупости сердца образуется передней поверхностью правого желудочка.
Изменение площади абсолютной тупости сердца как в сторону увеличения, так и уменьшения зависит от трех факторов: от изменений в легких, от высоты стояния диафрагмы и от величины сердца. Например, уменьшение площади абсолютной тупости сердца отмечается при низком стоянии диафрагмы, эмфиземе легких, пневмотораксе, накоплении воздуха в околосердечной сумке, приступе бронхиальной астмы и др. Увеличение площади абсолютной тупости сердца наблюдается при высоком стоянии диафрагмы, сморщивании или при воспалительном уплотнении передних краев легких, при экссудативном плеврите, больших опухолях заднего средостения, при экссудативном перикардите. В случае значительного накопления экссудата в плевральной полости передние края легких совершенно отходят от поверхности сердца, и тогда абсолютная тупость обусловливается самим сердцем и принимает форму трапеции.

Рис. 42. Границы относительной (а) и абсолютной (б) перкуторной тупости при экссудативном перикардите.
Увеличение размеров сердца, как правило, приводит к увеличению площади абсолютной тупости. Например, при недостаточности трехстворчатого клапана или при стенозе левого предсердно-желудочкового отверстия увеличение правого желудочка вызывает значительное увеличение площади абсолютной тупости сердца, что нередко предшествует увеличению относительной тупости. Когда в перикарде скапливается жидкость, создается впечатление, что границы относительной и абсолютной тупости сердца сливаются и оно приобретает трапециевидную или треугольную форму (рис. 42).
Источник: www.plaintest.com
Перкуссия сердца – метод определения его границ
Анатомическое положение любого органа в организме человека определяется генетически и следует определенным правилам. Так, например, желудок у подавляющего большинства людей находится слева в брюшной полости, почки по бокам от средней линии в забрюшинном пространстве, а сердце занимает положение левее от срединной линии тела в грудной полости человека. Строго занимаемое анатомическое положение внутренних органов необходимо для их полноценной работы.
Врач во время исследования пациента может предположительно определить расположение и границы того или иного органа, и сделать это он может с помощью своих рук и слуха. Такие методы обследования называются перкуссия (простукивание), пальпация (прощупывание) и аускультация (выслушивание с помощью стетоскопа).
Границы сердца определяются в основном с помощью перкуссии, когда врач с помощью своих пальцев “простукивает” переднюю поверхность грудной клетки, и, ориентируясь на разницу звуков (глухие, тупые или звонкие), определяет предположительное расположение сердца.

Метод перкуссии часто позволяет заподозрить диагноз еще на этапе осмотра пациента, до назначения инструментальных методов исследования, хотя последним все же отдается главенствующая роль в диагностике заболеваний сердечно-сосудистой системы.
Перкуссия – определение границ сердца (видео, фрагмент лекции)
Перкуссия – советский обучающий фильм
Нормальные значения границ сердечной тупости
В норме сердце человека имеет конусообразную форму, направлено косо вниз, и располагается в грудной полости слева. По бокам и сверху сердце слегка закрыто небольшими участками легких, спереди – передней поверхностью грудной клетки, сзади – органами средостения, и снизу – диафрагмой. Небольшой “открытый” участок передней поверхности сердца проецируется на переднюю грудную стенку, и как раз его границы (правую, левую и верхнюю) можно определить с помощью простукивания.
Перкуссия проекции легких, чья ткань обладает повышенной воздушностью, будет сопровождаться ясным легочным звуком, а простукивание области сердца, чья мышца является более плотной тканью, сопровождается тупым звуком. На этом основано определение границ сердца, или сердечной тупости – во время перкуссии доктор передвигает пальцы от края передней грудной стенки к центру, и когда ясный звук сменится на глухой, отмечает границу тупости.
Выделяют границы относительной и абсолютной тупости сердца:
- Границы относительной тупости сердца располагаются по периферии проекции сердца и означают края органа, которые слегка прикрыты легкими, в связи с чем звук будет менее глухим (притупленным).
- Абсолютная граница обозначает центральную области проекции сердца и образована открытым участком передней поверхности органа, в связи с чем перкуторный звук получается более глухим (тупым).
Примерные значения границ относительной сердечной тупости в норме:
- Правую границу определяют путем передвижения пальцев вдоль четвертого межреберного промежутка справа в левую сторону, и отмечают, как правило, в 4-м межреберье по краю грудины справа.
- Левую границу определяют путем передвижения пальцев вдоль пятого межреберного промежутка слева к грудине и отмечают по 5-му межреберью на 1.5-2 см внутрь от срединно-ключичной линии слева.
- Верхнюю границу определяют путем передвижения пальцев сверху вниз по межреберным промежуткам слева от грудины и отмечают по третьему межреберью слева от грудины.

Правой границе соответствует правый желудочек, левой границе – левый желудочек, верхней границе – левое предсердие. Проекцию правого предсердия с помощью перкуссии определить невозможно в силу анатомического расположения сердца (не строго вертикально, а наискосок).
У детей границы сердца изменяются по мере роста, и достигают значений взрослого человека после 12-ти лет.
Нормальные значения в детском возрасте составляют:
| Возраст | Левая граница | Правая граница | Верхняя граница |
|---|---|---|---|
| До 2-х лет | На 2 см кнаружи от средне-ключичной линии слева | По правой парастернальной (окологрудинной) линии | На уровне II ребра |
| С 2-х до 7-ми лет | На 1 см кнаружи от средне-ключичной линии слева | Кнутри от правой парастернальной линии | Во II межреберном промежутке |
| С 7-ми до 12-ти лет | По средне-ключичной линии слева | По правому краю грудины | На уровне III ребра |

Причины отклонений от нормы
Ориентируясь на границы относительной сердечной тупости, которая дает представление об истинных границах сердца, можно заподозрить увеличение той или иной сердечной полости при каких-либо заболеваниях:
- Смещение вправо (расширение) правой границы сопровождает гипертрофию миокарда (увеличение) или дилатацию (расширение) полости правого желудочка, расширение верхней границы – гипертрофию или дилатацию левого предсердия, а смещение левой – соответствующую патологию левого желудочка. Чаще всего встречается расширение левой границы сердечной тупости, а наиболее частое заболевание, приводящее к тому, что границы сердца расширены влево – это артериальная гипертония и формирующуюся вследствие этого гипертрофия левых отделов сердца.
- При равномерном расширении границ сердечной тупости вправо и влево речь идет об одновременной гипертрофии правого и левого желудочков.

К дилатации полостей сердца или к гипертрофии миокарда могут привести такие заболевания, как пороки сердца врожденного характера (у детей), перенесенный инфаркт миокарда (постинфарктный кардиосклероз), миокардит (воспаление сердечной мышцы), дисгормональная кардиомиопатия (например, из-за патологии щитовидной железы или надпочечников), длительная артериальная гипертония. Поэтому увеличение границ сердечной тупости может натолкнуть врача на мысль о наличии какого-либо из перечисленных заболеваний.
Кроме увеличения границ сердца, обусловленных патологией миокарда, в ряде случаев наблюдается смещение границ тупости, вызванное патологией перикарда (сердечной сорочки), и соседних органов – средостения, легочной ткани или печени:

- К равномерному расширению границ тупости сердца часто приводит перикардит – воспалительный процесс перикардиальных листков, сопровождаемый скоплением жидкости в перикардиальной полости, иногда в достаточно большом объеме (более литра).
- Одностороннее расширение границ сердца в сторону поражения сопровождает ателектаз легкого (спадение невентилируемого участка легочной ткани), а в здоровую сторону – скопление жидкости или воздуха в плевральной полости (гидроторакс, пневмоторакс).
- Смещение правой границы сердца в левую сторону редко, но все же, наблюдается при тяжелых поражениях печени (цирроз), сопровождаемых значительным увеличением печени в объеме и смещении ее кверху.
Могут ли проявляться изменения границ сердца клинически?
Если врач выявляет на осмотре расширенные или смещенные границы сердечной тупости, он должен более подробно выяснить у пациента, нет ли у него некоторых симптомов, специфичных для заболеваний сердца или соседних органов.

Так, для патологии сердца характерны одышка при ходьбе, в состоянии покоя или в горизонтальном положении, а также отеки, локализующиеся на нижних конечностях и лице, боли в грудной клетке, нарушения ритма сердца.
Легочные заболевания проявляются кашлем и одышкой, а кожный покров приобретает синеватое окрашивание (цианоз).
Заболевания печени могут сопровождаться желтухой, увеличением живота, нарушениями стула и отеками.
В любом случае, расширение или смещение границ сердца не является нормой, и врач должен обратить внимание на клиническую симптоматику в случае, если он обнаружил данное явление у пациента, с целью дальнейшего обследования.
Дополнительные методы обследования
Скорее всего, после обнаружения расширенных границ сердечной тупости врач назначит дообследование – ЭКГ, рентгенографию органов грудной клетки, УЗИ сердца (эхокардиоскопию), УЗИ внутренних органов и щитовидной железы, анализы крови.
Когда может потребоваться лечение?
Непосредственно расширенные или смещенные границы сердца лечить нельзя. Сначала следует выявить причину, которая привела к увеличению отделов сердца или к смещению сердца из-за болезней соседних органов, и только после этого назначать необходимое лечение.
В этих случаях может понадобиться хирургическая коррекция пороков сердца, аорто-коронарное шунтирование или стентирование коронарных сосудов для предупреждения повторных инфарктов миокарда, а также медикаментозная терапия – мочегонные, гипотензивные, ритмоурежающие и другие препараты для предупреждения прогрессирования увеличения отделов сердца.
Топография сердца – обучающая лекция (видео)
Пальпация, перкуссия, аускультация – советский обучающий фильм
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник: sosudinfo.ru
Границы относительной тупости сердца.
Правая граница. Вначале находят уровень стояния диафрагмы справа с целью определения общего положения сердца в грудной клетке. По срединно-ключичной линии глубокой перкуссией определяют притупление перкуторного звука, соответствующее высоте купола диафрагмы. Делают отметку по краю пальца-плессиметра, обращенному к ясному звуку. Подсчитывают ребро. Далее тихой перкуссией определяют нижнюю границу легочного края. Тоже делают отметку и подсчитывают ребро. Это делается для того, чтобы определить положение сердца. Дальнейшее описание методики относится к нормальному положению купола диафрагмы. Обычно граница легкого находится на уровне VI ребра, а купол диафрагмы расположен выше на 1,5-2 см в V межреберье. Следующий этап исследования — палец-плессиметр устанавливают вертикально, параллельно искомой границе сердца по срединно-ключичной линии, в IV межреберье, а перкутируют глубокой пальпагорной перкуссией по направлению к грудине до притупления звука. Предварительно рекомендуется подсчитать ребра и убедиться, что перкуссия проводится в IV межреберье. Далее, не убирая палец-плессиметр, делают отметку по его наружному краю и измеряют расстояние этой точки до правого края грудины. В норме оно не превышает 1,5 см. Теперь поясним, почему перкуссию надо проводить не выше IV межреберья. Если купол диафрагмы расположен на уровне VI ребра, правую границу надо определять и по V межреберью, V ребру, по IV межреберью и IV ребру. Соединив полученные точки, мы можем убедиться, что IV межреберье — это наиболее отстоящая вправо точка относительной тупости сердца. Выше перкутировать не следует, так как там уже близко основание сердца, III реберный хрящ, правый атриовазальный угол.
Верхняя граница сердца. Глубокой пальпаторной перкуссией исследуют от I межреберья вниз по линии, параллельной левому краю грудины и отстоящей от нее на 1 см. Обнаружив притупление, делают отметку по наружному краю пальца-плессиметра. В нормальных условиях верхняя граница расположена на III ребре (верхний, нижний край или середина). Далее нужно вновь подсчитать ребра, убедиться в правильности исследования повторной перкуссией. Верхняя граница образована ушком левого предсердия.
Левая граница сердца. Перкуссию начинают с передней аксиллярной линии в V межреберье и передвигаются медиально в зону, где был найден верхушечный толчок. Палец-плессиметр располагается вертикально, т. е. параллельно искомой границе. При получении отчетливого притупления перкуторного звука делают отметку по наружному краю пальца, обращенному к ясному легочному звуку. В нормальных условиях эта точка находится кнутри от срединно-ключичной линии. Левый контур сердца можно получить, перкутируя аналогичным способом в IV межреберье, по IV, V, VI ребрам. В тех случаях, когда верхушечный толчок сердца не определяется, рекомендуется перкутировать не только в V межреберье, но также на уровне V и VI ребер, и если нужно, по IV и VI межреберьям. При патологии можно выявить различные патологические конфигурации сердца, если еще добавить перкуссию в III межреберье.
Высота стояния правого атриовазалыгого угла. Палец-плессиметр устанавливается параллельно ребрам на найденную правую границу таким образом, чтобы I фаланга доходила до правой стернальной линии. Перкутируют тихой перкуссией вверх до легкого притупления. По нижнему краю фаланги делают отметку. В норме она должна находиться на III реберном хряще у нижнего его края, примерно на 0,5 см правее от правого края грудины. Поясним; правая граница сердца определялась глубокой перкуссией по притуплению звука. При определении атриовазального угла используется поверхностная перкуссия, при которой звук здесь становится легочным. Притупление звука на уровне атриовазального угла дают структуры сосудистого пучка, в частности верхняя полая вена и близко расположенная аорта. Если описанный метод определения высоты правого атриовазального угла не дает результата, можно использовать второй метод: продолжить вправо верхнюю границу сердца и тихой перкуссией перкутировать справа от срединно-ключичной линии по III ребру к грудине до притупления. Если и этот метод не дает убедительных данных, можно взять условную точку: нижний край III реберного хряща у правого края грудины. При хорошей технике перкуссии первый метод дает неплохие результаты. Практическая ценность определения правого атриовазального угла состоит в необходимости измерения длинника сердца.
Источник: krasgmu.net
Перкуссия – основной клинический метод определения границ сердца и сосудистого пучка, их размеров и положения. При перкуссии над областью сердца возникает тупой звук, так как сердце – мышечный орган. Но сердце с двух сторон окружено легкими и частично прикрыто ими, поэтому при перкуссии над этой частью возникает притупленный звук, то есть относительная тупость сердца, определение которой соответствует истинным размерам сердца.Перкуссия – основной клинический метод определения границ сердца и сосудистого пучка, их размеров и положения. При перкуссии над областью сердца возникает тупой звук, так как сердце – мышечный орган. Но сердце с двух сторон окружено легкими и частично прикрыто ими, поэтому при перкуссии над этой частью возникает притупленный звук, то есть относительная тупость сердца, определение которой соответствует истинным размерам сердца.
Тупость, которая определяется при перкуссии над участком передней поверхности сердца, не прикрытого легкими, называется абсолютной тупостью сердца и образована правым желудочком.
Порядок проведения перкуссии сердца
Сначала определяют границы относительной тупости сердца, конфигурации сердца и измеряют его поперечный размер, затем – границы абсолютной тупости сердца, сосудистого пучка и его размеры.
Общие правила перкуссии сердца
(1) положение больного – сидя или стоя, у тяжелых больных – лежа;
(2) применяется посредственная пальце-пальцевая перкуссия;
(3) сила перкуторного удара при перкуссии границ относительной тупости – тихая, абсолютной тупости – тишайшая;
(4) перкутируют от ясного легочного звука до притупленного при определении границ относительной тупости, и от ясного легочного звука до тупого при определении границ абсолютной тупости;
(5) при получении изменения перкуторного звука границу отмечают по наружному (обращенному к легким) краю пальца-плессиметра;
(6) палец-плессиметр устанавливается параллельно искомым границам.
Определение границ относительной тупости сердца
Выделяют правую, верхнюю и левую границы сердца.
При определении относительной тупости сердца сначала определяют правую границу, предварительно определив нижнюю границу правого легкого по срединно-ключичной линии. Затем поднимаются на одно межреберье выше (IV) и перкутируют от средне-ключичной линии по направлению к сердцу до перехода ясного легочного звука в притупленный, при этом палец-плессиметр располагается вертикально. В норме правая граница находится по правому краю грудины или на 1 см кнаружи от него в 4-м межреберье.
Левая граница относительной тупости сердца определяется в том межреберье, где предварительно пальпируется верхушечный толчок. При этом палец-плессиметр располагают вертикально кнаружи от верхушечного толчка и перемещают кнутри. Если верхушечный толчок не пальпируется, перкуссию проводят в 5-м межреберье от передней подмышечной линии вправо. В норме граница относительной тупости сердца располагается в 5-м межреберье на 1-1,5 см кнутри от срединно-ключичной линии.
При определении верхней границы относительной тупости сердца перкуссия проводится слева от ключицы вниз между стернальной и парастернальной линиями, палец-плессиметр располагается параллельно искомой границе. В норме верхняя граница располагается на III ребре.
Определив границы относительной тупости сердца, измеряют его поперечный размер. Для этого линейкой измеряют расстояние от крайних точек относительной тупости сердца до передней срединной линии. В норме расстояние от
правой границы относительной тупости (4-е межреберье) до передней срединной линии равно 3-4 см, от левой (5-е межреберье) – 8-9 см, сумма этих величин составляет поперечный размер сердца (11-13 см).
| границы сердца | относительная тупость | абсолютная тупость |
| правая | 4 межреберье по правому краю грудины | 4 межреберье по левому краю грудины |
| верхняя | 3 ребро слева | 4 ребро слева |
| левая | 5 межреберье на 1-1,5 см кнутри от среднеключичной линии | 5 межреберье на 1-1,5 см кнутри от границы относительной тупости или совпадает с ней |
Определение границ абсолютной тупости сердца
Правую границу абсолютной тупости определяют, установив палец-плессиметр вертикально в IV межреберье кнаружи от границы относительной тупости и передвигая его влево до появления тупого звука (используют тишайшую перкуссию). В норме она расположена по левому краю грудины.
Левая граница абсолютной тупости определяется по V межреберью. Палец-плессиметр устанавливают несколько кнаружи от левой границы относительной тупости, перемещают его кнутри до появления тупого звука. В норме левая граница абсолютной тупости расположена на 1-1,5 см кнутри от границы относительной тупости или совпадает с ней.
Для определения верхней границы абсолютной тупости палец-плессиметр располагают кнаружи от верхней границы относительной тупости, передвигая его вниз между стернальной и парастернальной линиями. В норме она располагается на 4-м ребре.
Увеличение абсолютной тупости сердца у здоровых людей наблюдается при высоком стоянии диафрагмы. В момент глубокого выдоха, при наклонах верхней части туловища вперед происходит смещение кнаружи передних краев легких, что увеличивает площадь абсолютной тупости сердца.
Такие изменения, как пневмосклероз, обтурационный ателектаз, спаечный процесс приводят к увеличеню абсолютной тупости сердца за счет смещения ее границ в сторону поражения. При наличии в плевральной полости жидкости или газа границы абсолютной тупости сердца смещаются в сторону, противоположную поражению. Увеличение границ абсолютной тупости сердца также может быть обусловлено за счет гипертрофии и дилатации правого желудочка.
Уменьшение абсолютной тупости сердца в физиологических условиях выявляется при глубоком вдохе. К экстракардиальным причинам можно отнести эмфизему легких, приступ бронхиальной астмы, низкое стояние диафрагмы (спланхноптоз).
Определение границ сосудистого пучка
Сосудистый пучок образуют справа верхняя полая вена и дуга аорты, слева – легочная артерия.
Границы сосудистого пучка определяются во 2-м межреберье тихой перкуссией. Палец-плессиметр ставят во второе межреберье справа по срединно-ключичной линии параллельно ожидаемой тупости, тихо перкутируя, постепенно передвигают его к грудине до появления притупленного звука. Границу отмечают по стороне пальца, обращенной к ясному звуку. Таким же образом производят перкуссию слева. В норме размер поперечника сосудистого пучка равен 6 см.
Расширение тупости сосудистого пучка может наблюдаться при опухолях средостения, увеличении вилочковой железы. Увеличение тупости во II межреберье вправо имеет место при расширении аорты, влево – при расширении легочной артерии.
Источник: bgmy.ru
