Основной причиной смертей в развитых странах являются заболевания сердечно-сосудистой системы. В подавляющем большинстве случаев летальным исходом заканчивается инфаркт. Инфаркт миокарда – это некроз сердечной мышцы и окружающих ее тканей, вследствие резкого ухудшения кровоснабжения сердца. В статье пойдет речь о трансмуральном некрозе сердца, прогнозе для жизни человека, признаках и особенностях кардиограммы, восстановлении человека после заболевания.
Инфаркт трансмуральный – что это такое? Сердце имеет три слоя: эндокард, эпикард и миокард. Эндокард выстилает полости сердца: предсердия и желудочки. Эпикард покрывает сердце снаружи и представляет собой серозную оболочку из клеток мезотелия. Миокард – это сердечные мышечные волокна – основа сократительного аппарата.
В зависимости от локализации некротического очага, относительно стенок различают такие виды поражений, как:
- трансмуральный;
- интрамуральный;
- субэндокардиальный;
- субэпикардиальный.
Слово «трансмуральный» означает буквально «сквозь стенку». Трансмуральный некроз поражает сердечную стенку насквозь: от эпикарда до эндокарда, он представляет главную опасность для здоровья и жизни человека.
Острый трансмуральный инфаркт миокарда
Острый период некроза миокарда представляет основную угрозу для жизни. Если рассмотреть патофизиологию процесса, то в этот период происходит основная гибель сердечных миоцитов, влекущая за собой нарушение проводимости миокарда и сбой в его работе. Длится этот период с начала развития некроза и до 10 дней.
Симптоматика инфаркта выражается в первую очередь в выраженном болевом синдроме. Человека начинает беспокоить сильная боль за грудиной. Иногда болевые ощущения могут иррадиировать преимущественно в левую сторону, в лопатку, живот, горло или руку. В некоторых случаях боль отсутствует, что характерно для больных сахарным диабетом. Может подняться температура, появиться тошнота.
Если имеет место распространенный некроз, происходит остановка сердца, которая может повлечь за собой смерть. При выполнении ЭКГ в этот период будет наблюдаться формирование патологического зубца Q. Некоторые признаки на ЭКГ и эхоКГ могут указать на более четкую локализацию повреждения сердечной мышцы. Согласно размещению локализаций, трансмуральный инфаркт имеет несколько форм:
- некроз левого желудочка (передней стенки, задней стенки и т. д.);
- ограниченное поражение верхушки сердца;
- повреждение миокарда межжелудочковой перегородки;
- некроз правого желудочка;
- сочетанные очаги некроза (например, нижней стенки правого желудочка в сочетании с поражением перегородки).
Причины инфаркта миокарда:
- атеросклероз сосудов, питающих сердце;
- хирургическая обтурация сосудов при выполнении операций;
- закупорка просвета коронарных артерий тромбом, частичками жира;
- сужение сосудов вследствие спазма.
Все эти причины, кроме хирургических, обычно имеют место при наличии ишемической болезни сердца и гипертонии. Профилактика заключается, прежде всего, в предупреждении ишемической болезни сердца. Пациентам, имеющим ИБС в анамнезе или предрасположенным к этой болезни, следует отказаться от табакокурения, алкоголя, жирной и обогащенной холестерином пищи. Не следует также пренебрегать приемом медикаментов, назначенных кардиологом.
ЭКГ при трансмуральном инфаркте миокарда
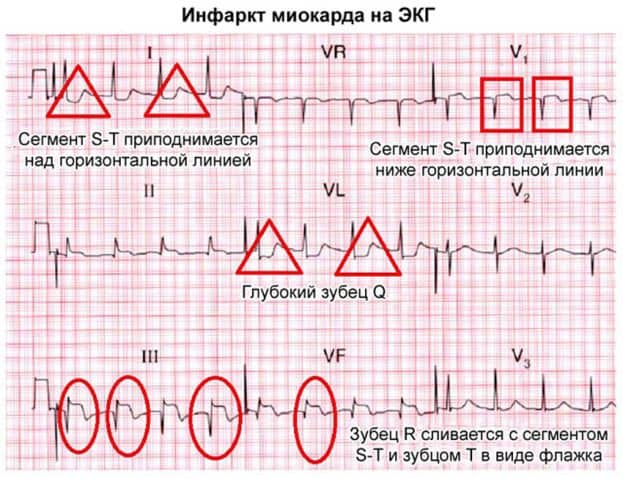
Электрокардиограмма – это одно из первых неотложных исследований, которое проводят любому больному с сердечным приступом. Картина, которую показывает кардиограмма при трансмуральном поражении миокарда, дала этому заболеванию дополнительное название Q- инфаркт.
Работа сердца на ЭКГ описывается при помощи пяти зубцов, которые отмечены буквами латинского алфавита: P, Q, R, S, T. Эти зубцы на кардиограмме образуют интервалы и комплексы, отражающие проведение электрического импульса в сердечной стенке. В частности, комплекс QRS – это показатель процессов проведения электрического импульса в желудочках.
Параметры зубцов, интервалов комплексов имеют постоянную величину при нормальной работе. При трансмуральном некрозе основной деформации подвергается комплекс QRS, сопровождающийся формированием патологического зубца Q. Зубец Q по сравнению с нормой выражено углубляется.
В общем можно выделить следующие ЭКГ признаки острого трансмурального поражения сердечной мышцы:
- сегмент ST находится выше изолинии и сначала имеет куполообразную форму;
- зубец Т – отрицательный;
- уменьшается амплитуда зубца R;
- углубление зубца Q.
Важно! ЭКГ должна измеряться несколько раз. Именно этот вид обследования позволяет определить фазу развития некроза. Каждой стадии ишемического поражения соответствует свой комплекс медицинских мероприятий.
Может ли трансмуральный инфаркт быть несчастным случаем?
Ишемическая болезнь сердца при нормальных условиях существования, без чрезмерных нагрузок и эмоциональных потрясений может очень длительное время себя не проявлять. В таких условиях риск развития некротического поражения миокарда значительно ниже. Однако существуют и обратные ситуации, которые чаще связаны с профессиональной деятельностью. Болезни, связанные с тяжелым нарушением кровообращения, являются особой категорией перечня условий для получения инвалидности.
Трансмуральный некроз миокарда в некоторых случаях может рассматриваться как несчастный случай на производстве. В особенности это касается работников, у которых не выявлены патологии сердца и сосудов при медосмотре и приеме на работу.
Когда инфаркт считается поражением на производстве:
- если ранее уже была присвоена инвалидность, связанная с производством. Обязательным условием является действующий трудовой договор;
- экстремальные условия трудовой деятельности;
- получение дополнительных обязанностей, которые повышают риск развития сердечного приступа.
Обязательным условием для правильного оформления несчастного случая является официальное оформление сотрудника.
Важно! Если при профилактических обследованиях ранее были обнаружены отклонения в работе сердечно-сосудистой системы, пациенту могут отказать в компенсации. Это объясняется тем, что не будет доказана связь между работой и инфарктом.
ЛФК при трансмуральном инфаркте миокарда
После стабилизации состояния человека очень важно постепенно возобновлять двигательную активность. Движения положительно влияют на коллатеральное кровообращение, а также психоэмоциональную сферу пациента. Физическую реабилитацию условно можно разделить на несколько этапов: стационарный, санаторный и амбулаторный (поликлинический).
Стационарный этап проводится в больничных условиях и ставит перед собой определенные задачи:
- предупреждение осложнений (тромбоэмболии, пневмонии и т. д.);
- стимуляция периферического кровообращения;
- улучшение психического состояния пациента;
- восстановление двигательных навыков пациента после постельного режима.
Курс лечебной физкультуры проводят под контролем инструктора. Первые упражнения заключаются в разработке суставов, обучении переворотам тела набок. Затем больного учат правильно вставать с постели. С улучшением состояния становится возможным осуществлять прогулки между этажами отделения, которые по мере продолжения курса увеличиваются до 2–3 км в день.
Все тренировки проводятся под контролем пульса. В постельном режиме частота сердечных сокращений не должна превышать 12 ударов в минуту от первоначального значения. Когда больной начинает ходить, частота пульса не должна выходить за 100 ударов в минуту.
Цели санаторного лечения пациента:
- восстановление навыков, необходимых для самостоятельной жизни;
- психологическая адаптация;
- возвращение работоспособности.
Все упражнения должны проводиться в специализированном кардиологическом центре для реабилитации под присмотром специалистов. Занятия включают в себя длительные прогулки, усложненную ходьбу, упражнения с предметами. После выписки из больницы и завершения курса ЛФК в санатории или специализированном кардиологическом центре ишемическая болезнь сердца никуда не исчезает, остается довольно высокая вероятность повторных сердечных приступов.
Задачи ЛФК в постстационарный период:
- Закрепление результатов предыдущей терапии.
- Частичная отмена некоторых медикаментов.
- Профилактика рецидивов обострений ишемической болезни.
- Восстановление трудоспособности и профессиональных навыков.
Этот этап может отличаться у людей с различной степенью тяжести постинфарктного состояния. Нагрузки могут иметь большее разнообразие. К ходьбе добавляют легкий бег и занятия на велоэргометре.
Важно! Есть разные категории людей по общему состоянию. Без назначения специалистов не следует самостоятельно придумывать упражнения. Для людей, имеющих какие-либо осложнения, определенные нагрузки могут быть смертельно опасны.
Прогноз при трансмуральном инфаркте миокарда
Прогнозы при обширном трансмуральном инфаркте не слишком хорошие. Особенно они усугубляются возрастом больного. Приблизительно треть пациентов умирает в течение года после крупноочаговых некрозов. Обстоятельства летального исхода бывают разные. Люди могли не соблюдать диету, не выполнять рекомендации относительно двигательной активности, отказаться от необходимых операций. Очень большое значение имеет также участок сердечной мышцы, затронутый некрозом. Если в нем сосредоточены основные проводящие элементы, выживаемость ухудшается.
Originally posted 2017-06-26 10:31:41.
Источник: allvarik.ru
ЭКГ признаки инфаркта миокарда
Электрокардиограмма при остром нарушении коронарного кровотока отражает неспособность функционирования омертвевшей ткани и изменения возбудимости клеток из-за выхода калия. В связи с тем, что часть функционирующего миокарда при инфаркте погибает, электрод над этой зоной не может зафиксировать процесс прохождения электрического сигнала.
Поэтому на записи не будет R, но появится отраженный импульс от противоположной стенки – патологический зубец Q, имеющий отрицательное направление. Этот элемент есть и в норме, но он крайне короткий (менее 0,03 секунды), а при инфаркте он становится глубоким, длинным.

Из-за разрушения кардиомиоцитов внутриклеточные запасы калия выходят из них и концентрируются под наружной оболочкой сердца (эпикард), вызывая электроток повреждения. Это нарушает процесс восстановления (реполяризации) сердечной мышцы и изменяет элементы ЭКГ таким образом:
- над зоной некроза SТ повышается, а на противоположной стенке – снижается, то есть инфаркт проявляется дискордантными (несогласованными) нарушениями ЭКГ;
- Т становится отрицательным из-за нарушенной реполяризации в зоне разрушения мышечных волокон.
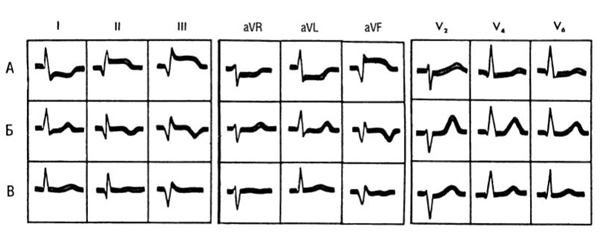
Локализация патологии: передний, задний, боковой
Если на первом этапе анализа ЭКГ нужно обнаружить 5 признаков инфаркта (нет R или низкий, появился Q, повысился SТ, есть дискордантный SТ, отрицательный Т), то следующей задачей является поиск отведений, где эти нарушения проявляются.
Передний
При поражении этой части левого желудочка характерные нарушения формы и величины зубцов отмечаются в:
- отведении 1 и 2, от левой руки – глубокий Q, ST повышен и сливается с положительным Т;
- 3, от правой ноги – ST снижен, Т отрицательный;
- грудных 1-3 – R, QS широкий, ST поднимается над изоэлектрической линией более чем на 3 мм;
- грудных 4-6 – Т плоский, ST или немного ниже изолинии.

Задний
При локализации очага некроза по задней стенке на ЭКГ можно увидеть во втором и третьем стандартном и усиленном отведении от правой ноги (aVF):
- углубленный и расширенный Q;
- повышенный ST;
- Т положительный, слитый с ST.

Боковой
Инфаркт боковой стенки приводит к типичным изменениям электрокардиограммы в третьем, от левой руки, 5 и 6 грудных:
- углубленный, существенно расширенный Q;
- повышенный ST;
- Т сливается с ST в одну линию.
Первое стандартное отведение и грудные фиксируют депрессию ST и негативный, деформированный Т.

Стадии при обследовании
Изменения ЭКГ не являются статичными при разрушении сердечной мышцы. Поэтому можно определить давность процесса, а также остаточные изменения после перенесенного острого нарушения питания миокарда.
Острейшая и острая
Очень редко можно зафиксировать инфаркт в первые минуты (до 1 часа) от возникновения. В это время изменения ЭКГ либо отсутствуют полностью, либо имеются признаки субэндокардиальной ишемии (повышение ST, деформация Т). Острая стадия продолжается от часа до 2 — 3 дня от начала развития некроза сердечной мышцы.
Этот период характеризуется выходом ионов калия из погибших клеток и возникновением токов повреждения. Их можно увидеть на ЭКГ в виде повышения ST над местом инфаркта, а зубец Т из-за слияния с этим элементом перестает определяться.

Подострая
Эта стадия продолжается примерно до окончания 20 дня от момента приступа. Калий из внеклеточного пространства постепенно вымывается, поэтому ST медленно приближается к изоэлектрической линии. Это способствует появлению очертаний зубца Т. Окончанием подострой фазы считается возврат ST на нормальное положение.
Рубцевание
Длительность восстановительного процесса и замещения места некроза соединительной тканью может быть около 3 месяцев. В миокарде в это время формируется рубец, он частично прорастает сосудами, образуются новые клетки сердечной мышцы. Основной ЭКГ-признак этих процессов – движение Т к изолинии, переход его из отрицательного в положительный. Также постепенно увеличивается R, исчезает патологический Q.

Перенесенный
Остаточные явления после перенесенного инфаркта проявляются в виде постинфарктного кардиосклероза. Рубцы имеют различную форму и расположение, они не могут участвовать в сокращении миокарда и проведении импульса. Поэтому возникают разнообразные блокады и аритмии. На ЭКГ пациентов, перенесших инфаркт, обнаруживают деформаций желудочковых комплексов, неполный возврат ST и Т к норме.
Варианты инфаркта на ЭКГ
В зависимости от распространенности инфаркт сердечной мышцы может быть крупноочаговым или мелкоочаговым. Каждый из них имеет свои ЭКГ-особенности.
Крупноочаговый, q инфаркт: трансмуральный и субэпикардиальный

Трансмуральным называется разрушение миокарда, которое распространяется на всю глубину стенки. Он характеризуется полным исчезновением R, глубоким и широким Q, повышенным SТ, переходящим в Т, а в отведениях на противоположной стенке дискордантно меняется ST (опускается книзу от изолинии).
Если же осталась неповрежденной какая-то часть стенки, то инфаркт называется субэпикардиальным. В этом случае R присутствует, но он уменьшен. Степень этого снижения основного зубца желудочкового комплекса можно считать индикатором глубины разрушения сердечно мышцы. Параллельно снижению R отмечается возрастание Q.
Мелкоочаговый: субэндокардиальный и интрамуральный
Если зона некроза расположена под внутренней оболочкой сердца (эндокардом), то вектор возбуждения не изменяет свое направление, а импульсы благополучно достигают эпикарда (внешнего слоя). Такие инфаркты не сопровождаются снижением R и появлением аномального Q.
Скопления калия также недостаточно значительные, токи повреждения можно зарегистрировать только в месте проекции зоны разрушения на грудную клетку (смещение ST и Т ниже линии). На противоположной стороне нет отраженных сигналов от этих токов, так как они не в состоянии пройти через кровь и перегородку между желудочками.

Интрамуральный инфаркт возникает при локализации очага повреждения внутри самой стенки желудочка. В таком случае нет выраженного изменения направления движения биоэлектрического сигнала, а калий не доходит до внутренних или внешних слоев сердца. Это означает, что из всех признаков остается только отрицательный Т, который постепенно меняет свое направление. Поэтому диагностировать интрамуральный инфаркт возможно только на протяжении 2 недель.
Нетипичные варианты
Все признаки некроза миокарда в большинстве случаев можно обнаружить на ЭКГ, исключения составляют особые варианты расположения – базальные (передний и задний) в месте соприкосновения желудочков с предсердиями. Также есть определенные сложности диагностики при одновременной блокаде ножки пучка Гиса и острой коронарной недостаточности.
Базальные инфаркты
Высокий передний некроз миокарда (переднебазальный инфаркт) проявляется только негативным Т в отведении от левой руки. В такой ситуации есть вероятность распознать заболевание, если установить электроды на 1 — 2 межреберных промежутка выше обычного. Заднебазальный инфаркт не имеет ни одного типичного признака. Возможно исключительное возрастание амплитуды желудочкового комплекса (особенно R) в правых грудных отведениях.
Смотрите на видео об ЭКГ при инфаркте миокарда:
Блокада пучка Гиса и инфаркт
Если нарушено проведение сигнала по левой ножке Гиса, то импульс по желудочку движется не по проводящим путям, это искажает всю картину инфаркта на кардиограмме. Помочь диагностике могут только косвенные симптомы в грудных отведениях:
- аномальный Q в 5 и 6 (в норме его там нет);
- нет нарастания R от первого к шестому;
- положительный Т в 5 и 6 (обычно он отрицательный).
Инфаркт миокарда на ЭКГ проявляется нарушением высоты зубцов, появлением аномальных элементов, смещением сегментов, изменением их направленности по отношению к изолинии. Так как все эти отклонения от нормы имеют типичную локализацию и последовательность появления, то при помощи ЭКГ можно установить место разрушения сердечной мышцы, глубину поражения стенки сердца и время, которое прошло от начала инфаркта.
Помимо типичных признаков, в некоторых ситуациях можно ориентироваться на косвенные нарушения. После перенесенного инфаркта в мышечном слое формируется рубцовая ткань вместо функционирующих клеток, что приводит к торможению и искажению проведения сердечных импульсов, аритмии.
Источник: CardioBook.ru
Трансмуральный инфаркт миокарда на ЭКГ определяют, обращая внимание на длительность сохранения негативных зубцов Т и патологического зубца Q. Электрокардиограмма всегда проводится при подозрении на инфаркт. Исследование позволяет определить наличие патологического процесса, глубину некроза и локализацию очага.
Во время электрокардиограммы определяют состояние синусового ритма и сердечных сокращений. По результатам врач может сделать выводы, нормально ли работает орган или возникла патология.

ЭКГ дает изображение в виде сегментов, зубцов и интервалов между ними. Во время исследования обращают внимание на расположение этих элементов и расстояние между ними, а также их высоту.
В ходе электрокардиографии можно определить уровень сократительных способностей сердца, наличие повреждений в тканях.
В конце исследования врач определяет индивидуальную норму для пациента и наличие отклонений. В заключение каждый больной получает информацию о:
- нормах и отклонениях синусового ритма;
- регулярности и частоте сокращений сердца;
- размещении сердечной оси.
По этим показателям врач определяет проблему или исключает ее. С помощью ЭКГ можно узнать о:
- нарушениях ритма;
- проблемах в электрической проводимости;
- чрезмерной нагрузке на желудочки и предсердия;
- наличии или отсутствии повреждений тканей органа.
Сердце может быть повреждено в результате инфаркта или оперативного вмешательства.
Самым опасным считается трансмуральный инфаркт. Он возникает в результате острого нарушения кровоснабжения и характеризуется сквозным поражением сердечной мышцы. Патологический процесс отличается ускоренной динамикой и острым развитием. С таким диагнозом выживает очень мало пациентов.
Это вид инфаркта чаще проявляется крупными очагами поражения. Он распространяется на переднюю, заднюю и нижнюю стенки левого желудочка.
Протекает патологический процесс в несколько стадий:
- Острейшая. Ее продолжительность составляет несколько часов.
- Острый период может продолжаться в течение двух-трех недель.
- Подострая стадия характеризуется продолжительностью в 2 недели или 2 месяца.
- Рубцовая начинается через два месяца и позже после начала развития патологического процесса.
В острейшем периоде сегмент ST поднимается, и через час-два после начала приступа формируется патологический зубец Q.
При подъеме сегмента SТ наблюдается положительный, двухфазный или отрицательный зубец Т. Отрицательный зубец называют коронарным, он при инфаркте будет глубоким, заостренным, равносторонним.
На ЭКГ признаки трансмурального инфаркта миокарда в острой стадии, если патология сопровождается очаговыми поражениями, характеризуются подъемом сегмента ST. При этом наблюдается сначала положительная, а позже отрицательная форма Т зубца. Также формируется патологический зубец Q или комплекс QS.
По истечении нескольких суток происходит приближение сегмента ST к изолинии. Если этот сегмент начинает быстро снижаться до изолинии, считают, что лечение методом тромболизиса дает хорошие результаты.
Сегмент ST в поднятом состоянии сохраняется в течение двух суток или четырех недель после начала некротического процесса.
Если через месяц после приступа сегмент ST будет в подъеме больше миллиметра в отведениях ЭКГ, и при этом будет наблюдаться патологический зубец Q или QS, то подозревают растяжение стенки левого желудочка. Для более подробной информации проводят другие виды обследований.
Исследование сердечной мышцы с помощью кардиограммы в период подострого развития инфаркта или рубцевания покажет появление патологического зубца Q, наличие на изолинии сегмента ST, отрицательного, изоэлектрического, двухфазного или положительного Т.
Если поражения затронули боковую стенку желудочка, то наблюдают наличие реципрокных изменений в отведениях V1 и V2. Эти отведения в острой стадии определяются снижением сегмента ST, появлением положительного Т и увеличением амплитуды R. Последний признак сохраняется до рубцовой стадии.
Если инфарктные поражения затронули боковую стенку, постановка диагноза осуществляется по признакам на ЭКГ. При нарушениях в отведениях с V5 по V7 и в V9 выявляют распространение патологического процесса на близрасположенные стенки левого желудочка.
В редких случаях показатели электрокардиографии при инфаркте миокарда в боковой стенке левого желудочка с трудом отличают от недостаточности клапанов аорты, идиопатического миокардита, кардиомиопатий, субаортального стеноза.
Благодаря электрокардиограмме можно обнаружить развитие трансмурального инфаркта и вовремя предпринять меры. При таком диагнозе прогноз часто неблагоприятный, но своевременное лечение позволит повысить шансы на выживаемость.
Инфаркт миокарда – острый некроз сердечной мышцы. Он возникает в результате спазма или тромбоза коронарных артерий, измененных атеросклеротическими наложениями в результате резкого прекращения кровообращения в бассейне коронарных артерий или их веточек.
Факторы риска развития инфаркта миокарда. Наследственная предрасположенность, избыточная масса тела, малоподвижный образ жизни, наличие сахарного диабета и атеросклероз, вредные привычки
Периоды заболевания. Первые 2 ч – острейший период заболевания. Возможные осложнения – острая недостаточность кровообращения и нарушения сердечного ритма. Острый период длится до 10 дней. Осложнения многообразны: выключение из функционирования участка миокарда приводит к появлению острой недостаточности левого желудочка (возникает отек легкого), кардиогенный шок, нарушения сердечного ритма и проводимости (аритмии и блокады сердца), разрыв сердца, тромбоэмболия по большому или малому кругу кровообращения, острая аневризма сердца. Подострый период продолжается до 4–8 недель. Возможные осложнения: синдром Дресслера (плеврит, перикардит, пневмонит), хроническая левожелудочковая недостаточность, тромбоэмболические осложнения и некоторые другие. Постинфарктный период продолжается до 2–6 месяцев, в течение которых сердечная мышца привыкает к новым условиям существования.
Клиника. В подавляющем большинстве случаев заболевание развивается внезапно. Возникает острая, жгучая, раздирающая боль за грудиной, иррадиирующая в левую руку, плечо, левую лопатку, левую половину нижней челюсти. Если приступ стенокардии не купируется в течение 20 мин, а продолжается несколько часов и даже дней, это помогает поставить диагноз инфаркта миокарда. В отличие от приступа стенокардии приступ боли при инфаркте не снимается с помощью расширяющих коронарные артерии лекарственных препаратов. Часто возникают страх смерти, резкая слабость, бледность кожи, холодный пот.
Данные клинического и инструментального обследования. При осмотре кожа бледная, может быть покрыта холодным липким потом . Артериальная гипертензия сменяется гипотензией, тахикардия, повыш темпе тела.
Аускультация. Тоны глухие, возможны нарушения ритма, причем выделяют даже аритмический вариант инфаркта, отличающийся от классического преобладанием в клинической картине аритмии.
Лабораторные методы исследования. ОАК: увеличение СОЭ, лейкоцитоз. Биохимическое исследование крови: повышение уровня ферментов (КФК, ЛДГ, аминотрансферазы и тропонины). Варианты течения инфаркта миокарда: астматический, гастралгический, безболевой, с атипичной локализацией боли, аритмический, церебральный.
37Определения понятия и симптоматология артериальной гипертонии-синдром повышения АД при
Артериальная гипертония —это хроническое заболевание, сопровождающееся стойким повышением артериального давления выше допустимых пределов (систолическое давление выше 139 мм рт.ст. или (и) диастолическое давление выше 89 мм рт.ст.).
Симптомы артериальной гипертонии
Сначала увеличивается толщина стенки левого желудочка, а в дальнейшем наступает и расширение этой камеры сердца. Нужно обратить пристальное внимание на то, что гипертрофия левого желудочка является неблагоприятным прогностическим признаком. В ряде эпидемиологических исследований было показано, что появление гипертрофии левого желудочка значительно увеличивает риск развития внезапной смерти, ИБС, сердечной недостаточности, желудочковых нарушений ритма. Прогрессирующая дисфункция левого желудочка приводит к появлению таких симптомов, как: одышка при нагрузке, пароксизмальная ночная одышка (сердечная астма), отек легких (нередко при кризах), хроническая (застойная) сердечная недостаточность. На этом фоне более часто развиваются инфаркт миокарда, фибрилляция желудочков.
Характерные особенности ЭКГ в период возбуждения гипертрофированного левого желудочка:
1в правых грудных отведениях V1, V2 регистрируется ЭКГ типа rS: зубец rV1 обусловлен возбуждением левой половины межжелудочковой перегородки; зубец SV1 (его амплитуда больше нормы) связан с возбуждением гипертрофированного левого желудочка; 2в левых грудных отведениях V5, V6 регистрируется ЭКГ типа qR (иногда qRs): зубец qV6 (его амплитуда выше нормы) обусловлен возбуждением гипертрофированной левой половины межжелудочковой перегородки; зубец RV6 (его амплитуда и длительность выше нормы) связан с возбуждением гипертрофированного левого желудочка; присутствие зубца sV6 связано с возбуждением основания левого желудочка.
Характерные особенности ЭКГ в период реполяризации гипертрофированного левого желудочка:сегмент STV1 находится выше изолинии; зубец TV1 положительный; сегмент STV6 находится ниже изолинии; зубец TV6 отрицательный ассиметричный.
Диагноз «гипертрофия левого желудочка» ставится на основании анализа ЭКГ в грудных отведениях:высокие зубцы RV5, RV6 (RV6>RV5>RV4 — четкий признак гипертрофии левого желудочка); глубокие зубцы SV1, SV2; чем больше гипертрофия левого желудочка, тем выше RV5, RV6 и глубже SV1, SV2; сегмент STV5, STV5 с дугой, обращенной выпуклостью кверху, расположен ниже изолинии; зубец TV5, TV6 отрицательный ассиметричный с наибольшим снижением у конца зубца T (чем больше высота зубца RV5, RV6, тем больше выражено снижение сегмента ST и негативность зубца T в этих отведениях); сегмент STV1, STV2 с дугой, обращенной выпуклостью книзу, расположен выше изолинии; зубец TV1, TV2 положительный; в правых грудных отведениях наблюдается довольно значительный подъем сегмента ST и увеличение амплитуды положительного зубца T; переходная зона при гипертрофии левого желудочка часто смещена к правым грудным отведениям, при этом зубец TV1 положительный, а зубец TV6 отрицательный: синдром TV1>TV6 (в норме наоборот). Синдром TV1>TV6 служит ранним признаком гипертрофии левого желудочка (при отсутствии коронарной недостаточности).
Электрическая ось сердца при гипертрофии левого желудочка часто умеренно отклонена влево или расположена горизонтально (резкое отклонение влево для изолированной гипертрофии левого желудочка нехарактерно). Реже наблюдается нормальное положение э.о.с.; еще реже — полувертикальное положение э.о.с.
Характерные признаки ЭКГ в отведениях от конечностей при гипертрофии левого желудочка ЭКГ в отведения I, aVL похожа на ЭКГ в отведениях V5, V6: имеет вид qR (но при этом зубцы меньшей амплитуды); сегмент STI, aVL часто расположен ниже изолинии и сопровождается отрицательным ассиметричным зубцом T I, aVL; ЭКГ в отведения III, aVF похожа на ЭКГ в отведениях V1, V2: имеет вид rS или QS (но при этом зубцы меньшей амплитуды); сегмент STIII, aVF часто приподнят над изолинией и сливается с положительным зубцом T III, aVF; зубец TIII положительный, а зубец TI низкий или отрицательный, поэтому для гипертрофии левого желудочка характерно TIII>TI (при отсутствии коронарной недостаточности). Характерные признаки ЭКГ в отведениях от конечностей при гипертрофии левого желудочкав отведениях III, aVF наблюдается высокий зубец R; а также снижение сегмента ST и отрицательный зубец T; в отведениях I, aVL наблюдается зубец r малой амплитуды; в отведении aVR ЭКГ имеет вид rS или QS; зубец TaVR положительный; сегмент STaVR расположен на изолинии или несколько выше ее.
Для трансмурального инфаркта миокарда характерны ишемия и, в итоге, частичный некроз стенки ЛЖ (или всей его толщины). Не удивительно, что обширный трансмуральный инфаркт миокарда обычно нарушает как деполяризацию миокарда (комплекс QRS), так и его реполяризацию (комплекс ST-T).
Самые ранние изменения при остром трансмуральном инфаркте миокарда обычно происходят в комплексе ST—T и включают две последовательные стадии.
Подъём сегмента ST, иногда высокие положительные зубцы T.
Занимает часы или дни. Для неё характерны глубокие отрицательные зубцы Т в отведениях, где ранее был подъём сегмента ST.
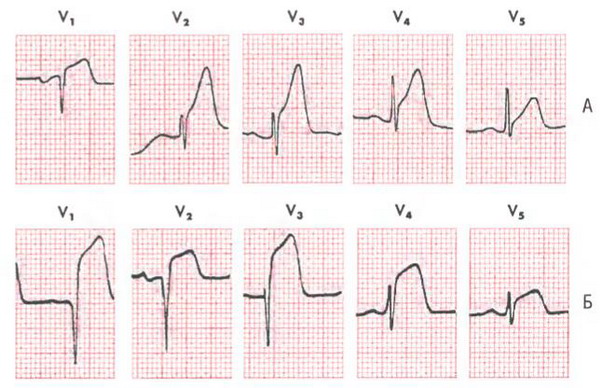
Трансмуральный инфаркт миокарда классифицируют в зависимости от его расположения. При переднем инфаркте миокарда происходит некроз передней и/или боковой стенки ЛЖ, при нижнем инфаркте – нижней (диафрагмальной) стен- ки (рис. 8-3).
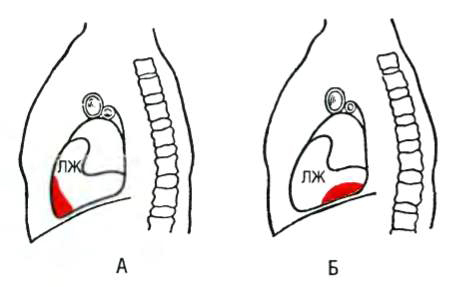
От анатомического расположения инфаркта миокарда зависит, в каком отведении будут видны ЭКГ-изменения. Например, при остром переднем инфаркте миокарда ЛЖ подъём сегмента ST и высокие положительные зубцы T возникают в одном или более передних отведениях (отведения V1-V6, I, aVL), что отражено на рис. 8-4.
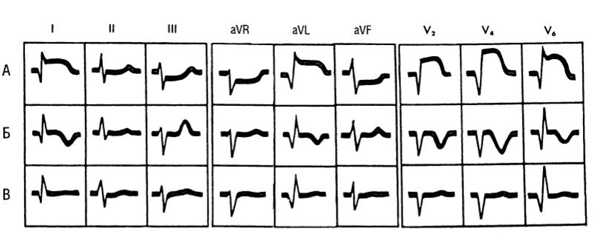
При инфаркте миокарда нижней стенки ЛЖ подъём сегмента ST и высокие зубцы T регистрируют в нижних отведениях II, III и aVF (рис. 8-5).
Один из наиболее важных признаков изменений сегмента ST-T при инфаркте миокарда – их реципрокность. Электрокардиограммы отведений, отражающих состояние передней и нижней стенок ЛЖ, выглядят как зеркальное отражение. Таким образом, при переднем инфаркте миокарда подъёму сегмента ST в отведениях V1-V6, I, aVL часто соответствует депрессия сегмента ST в отведениях II, III, aVF. Наоборот, при остром нижнем инфаркте миокарда в отведениях II, III, aVF возникает подъём сегмента ST, а в одном или более из отведений V1-V3, I, aVL – часто реципрокная депрессия сегмента ST (см. рис. 8-4,8-5).
Подъём сегмента ST при остром инфаркте – признак повреждения миокарда. Он указывает, что повреждение произошло в эпикардиальном слое миокарда в результате трансмуральной ишемии. Точные причины подъёма сегмента ST при остром инфаркте миокарда сложны и не полностью изучены. В норме сегмент ST изоэлектрический (ни положительный, ни отрицательный), так как в это время электрический ток в сердце отсутствует. При инфаркте миокарда изменяется электрическое состояние мембран миокардиоцитов и патологический электрический ток вызывает отклонение сегмента ST от изолинии.
| Подъём сегмента ST при остром инфаркте миокарда может быть различным: в форме плато или купола (рис. 8-6), иногда косым. |
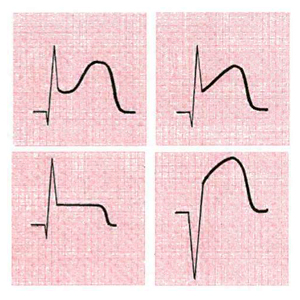
Подъём сегмента ST и его реципрокная депрессия – самые ранние ЭКГ-признаки инфаркта, которые возникают в первые минуты его развития. Одновременно появляются высокие положительные зубцы T (рис. 8-7, 8-8).
| Они имеют то же значение, что и подъём сегмента ST. Иногда высокие зубцы Т могут предшествовать подъёму сегмента ST. |
Через определённое время (от нескольких часов до нескольких дней) приподнятые сегменты ST начинают возвращаться к изолинии. При этом зубцы Т становятся отрицательными в отведениях, где ранее был подъём сегмента ST. Эта стадия инверсии зубца Т – подострая стадия инфаркта миокарда.
| Таким образом, при переднем инфаркте миокарда возникают отрицательные зубцы T в одном или более передних отведениях (V1-V6, I, aVL). При инфаркте миокарда нижней стенки зубцы T отрицательные в одном или нескольких нижних отведениях (II, III, aVF) (см. рис. 8-4, 8-5). |
Инфаркт миокарда, особенно обширный и трансмуральный, часто вызывает изменения комплекса QRS (деполяризации).
Чрезвычайно важно, что восстановление кровотока с помощью чрескожных хирургических методов и тромболитической терапии эффективно только при остром инфаркте миокарда с подъёмом сегмента ST.
Источник: serdce-moe.ru
Причины трансмурального инфаркта
Причиной инфаркта миокарда всегда является ишемия, патофизиологической основой для которой служит острейшая гипоксия – нехватка кислорода. Клетки сердечной мышцы, не считая клеток головного мозга, в большей степени, по сравнению с другими внутренними органами, постоянно нуждаются в кислороде, как в источнике энергии для полноценной сократимости миофибрилл. Ишемия, в свою очередь, обусловлена резким, внезапным, полным прекращением кровотока к данному участку миокарда. Другими словами, за некроз того или иного участка миокарда ответственна та коронарная артерия, которая и питает этот участок. Причиной прекращения кровотока является полная закупорка просвета артерии изнутри атеросклеротической бляшкой и/или тромботическими наложениями, либо частичная закупорка бляшкой и/или тромбом в совокупности с ангиоспазмом.

Таким образом, патофизиологической основой ишемической болезни сердца (ИБС) вообще, и её острой формы – трансмурального инфаркта, в частности, является атеросклероз, в совокупности с другими факторами риска (высокие цифры артериального давления, стрессовые ситуации, наличие преморбидных и коморбидных состояний – ожирения, сахарного диабета).
Для того, чтобы понимать, почему именно трансмуральный инфаркт является более опасным, чем, к примеру, мелкоочаговый, необходимо представлять строение сердечной стенки в разрезе. Стенка сердца состоит из наружного слоя (эпикарда), среднего (непосредственно мышцы, или миокарда) и внутреннего (эндокарда). В зависимости от того, какая веточка коронарной артерии будет окклюзирована, ишемия, а затем и некроз, распространяются либо субэндокардиально (ближе к внутреннему слою), либо субэпикардиально (сквозь толщу всего миокарда к наружному слою). Разумеется, второй вариант опаснее, потому что некроз охватил не маленькую зону миокарда, как при субэндокардиальной ишемии, а распространился через всю сердечную стенку к эпикарду. Это влечет за собой не только нарушения локальной сократимости сердечной мышцы, но и нарушения проведения электрических импульсов по данному участку, что чревато развитием фатальных нарушений ритма сердца. То есть на пути следования электрического возбуждения по сердечной мышце, в том или ином месте вдруг возникает блок, из-за чего нарушается нормальный цикл сердечных сокращений. Именно поэтому трансмуральный инфаркт является более опасным как в остром периоде, так и в дальнейшем.
Любой пациент с патологией сердечно-сосудистой системы, в том числе и с факторами риска развития некроза сердечной мышцы, перечисленными выше, должен знать и уметь распознать у себя или у другого человека симптомы трансмурального инфаркта. Это диктуется необходимостью как можно более раннего оказания неотложной медицинской помощи, ведь чем раньше начато лечение, тем больше шансов улучшить выживаемость и прогноз в дальнейшем.
На какие симптомы обратить внимание?

О развитии трансмурального повреждения сердечной мышцы могут свидетельствовать следующие признаки:
1. Острейшая, внезапная, сильная боль типичной локализации, сопровождающаяся страхом смерти. Тем не менее, у разных пациентов индивидуальная болевая чувствительность, поэтому кажущаяся интенсивная боль на самом деле может быть спровоцирована банальным приступом стенокардии. И, наоборот, у пациентов с низкой болевой чувствительностью болевые ощущения могут быть не столь сильными, чтобы задуматься об инфаркте. В последнем случае врач, увидев грубые рубцовые изменения на ЭКГ, может сделать вывод о том, что пациент успешно перенес некроз миокарда “на ногах”. Но если при мелкоочаговых инфарктах так чаще всего и бывает, то при трансмуральных это наблюдается в единичных случаях.
К типичной локализации боли относятся такие зоны, как:

- область грудины и межреберий слева,
- межлопаточная зона,
- левые рука и лопатка,
- левая часть шеи и нижней челюсти.
Кроме этой локализации, необходимо помнить и о том, что болевые ощущения могут локализоваться в непривычных местах – в эпигастральной области и в животе, в межреберьях справа, а также быть незначительной и сопровождаться выраженной одышкой. Такие варианты называются соответственно абдоминальным и астматическим. Существует еще кардио-церебральный синдром, когда пациент теряет сознание при нормальных или повышенных цифрах АД.
2. Связь с нагрузкой. Любое, даже малейшее движение, не говоря уже о ходьбе или о беге, усиливает боль, превращая ее в нетерпимую. Со стороны это выглядит так – человек, идя по улице, внезапно хватается ладонью за левую часть грудной клетки, останавливается, падает или прислоняется к стене. Всегда при таких признаках необходимо подойти и узнать, что случилось, а затем (при выраженном плохом самочувствии и состоянии) вызвать бригаду СМП.
3. Другие симптомы. Боль в сердце часто сопровождается чувством удушья, кашлем с пенистой мокротой или без таковой, хрипящим дыханием, потерей сознания (на фоне низких цифр артериального давления). Появление любого из этих симптомов значительно утяжеляет прогноз и требует немедленного прибытия кардиореанимационной бригады по скорой помощи.
Диагностика и лечение на догоспитальном этапе
После вызова бригады СМП начинается диагностика и оказание неотложной помощи в том случае, если диагноз Q-позитивного инфаркта подтвердился. Для диагностики применяются ЭКГ и тест на тропонины (тропотест). Тропонины – это острофазовые белки, которые выбрасываются в кровь при острейшем повреждении миокарда. Любая бригада СМП в настоящее время оснащена тропотестами. Но тропотест является достоверным только тогда, когда прошло не менее 6-ти часов от начала возникновения болевого синдрома, в противном случае он может оказаться ложноотрицательным.
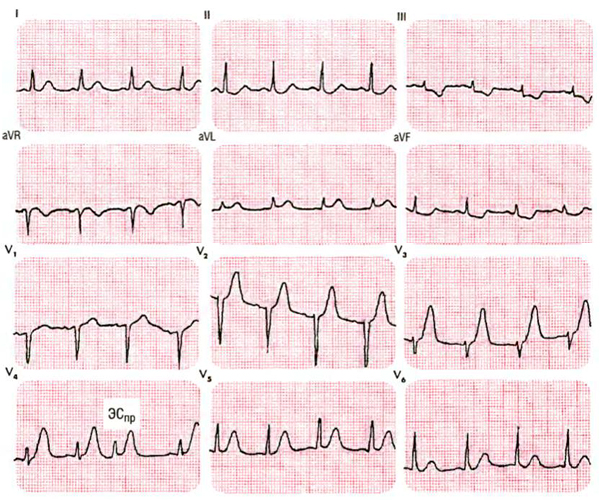
Основные ЭКГ-признаки трансмурального повреждения миокарда отличаются в разные периоды инфарктного повреждения:
- В острейшем периоде (первые 2-3 часа) наблюдается так называемая “спинка кошки” – широкий и уширенный зубец Q, изгиб сегмента ST с высоким подъемом его над изолинией, а также высокий, остроконечный зубец Т,
- В остром периоде (10-14 дней) – сегмент ST приближен к нормальному положению, но сохраняется небольшой подъем, зубец Q сохраняется на всю оставшуюся жизнь,
- В подостром периоде (с двух недель до окончания шестой недели) – формируется широкий Q,
- В рубцовой стадии (более 1.5-2-х месяцев) отмечается сохранение лишь уширенного и глубокого зубца Q.

Кроме временных рамок, изменения на ЭКГ различаются и в зависимости от локализации некроза:
- Острый трансмуральный инфаркт передней стенки левого желудочка (код по МКБ-10 I21.0) характеризуется вышеописанными признаками в грудных отведениях 1-2,
- Острый некроз других уточненных локализаций (код по МКБ-10 I21.2) – перегородочно-верхушечной области ЛЖ – в 3-4-м, боковой области – в 5-6 отведениях.
- Для острого трансмурального инфаркта нижней (задней) стенки ЛЖ (код по МКБ-10 I21.1)такие признаки характерны в отведениях AVL и в III стандартном.

Видео: трансмуральный инфаркт на ЭКГ
В том случае, когда врач СМП диагностировал у пациента Q-позитивный инфаркт, начинается оказание неотложной помощи и транспортировка в профильный стационар. В крупных городах в последние годы инфаркты и инсульты лечатся в региональных сосудистых центрах (РСЦ) или в первичных сосудистых отделениях (ПСО). В населенных пунктах помельче такие заболевания лечатся в РБ, в городских клинических больницах, но обязательно в реанимационном отделении в первые 2-3 суток.
Неотложная помощь на догоспитальном этапе складывается из трех основных моментов:
 Адекватное обезболивание с применением наркотических анальгетиков (морфин),
Адекватное обезболивание с применением наркотических анальгетиков (морфин),- Внутривенное введение антикоагулянтов (альтеплаза) и антиагрегантов (брилинта) и/или прием их через рот (разжевать таблетку аспирина, выпить 75 мг клопидогреля) с целью реваскуляризации миокарда и предотвращения дальнейшего образования тромба в просвете коронарных сосудов,
- Препараты нитроглицерина под язык с целью предупреждения спазма коронарных артерий и купирования болевого синдрома в совокупности с анальгетиками.
Диагностика и лечение в стационаре
После того, как пациент был доставлен в РСЦ или в ПСО, незамедлительно и параллельно продолжаются диагностические и лечебные мероприятия. Из диагностических методов пациенту выполняются повторная ЭКГ (с динамикой не реже раз в сутки), УЗИ сердца и анализ крови на тропонины и другие острофазовые белки (КФК, КФК-МВ фракция, АлАТ и АСАТ).

В первые 24 часа должно быть принято решение о проведении коронароангиографии (КАГ) с последующим стентированием. Если стеноз коронарных артерий не является критичным и гемодинамически значимым ( не более 75% от просвета), стентирование не показано, и продолжается консервативное ведение пациента с подбором кардиотропных и гипотензивных препаратов на регулярной основе. В том случае, если стентирование пациенту показано, но по каким либо причинам не выполнено в первые сутки, то оно должно быть проведено не ранее, чем спустя две недели от начала заболевания. Почему именно эти сроки? Потому что в первые сутки действительно улучшается кровоснабжение миокарда, и предотвращается расширение зоны некроза. А вот не ранее, чем через две недели, потому что позднее 24 часов предотвратить расширение зоны некроза уже не получится, а риск осложнений возрастает. В любом случае, решение врачей о проведении чрескожных коронарных вмешательств (ЧКВ), включающих КАГ, чрескожную внутрисосудистую коронарную ангиопластику (ЧВКА) и стентирование, принимается индивидуально для каждого пациента.
Осложнения и прогноз Q-позитивного инфаркта миокарда
Осложнения при трансмуральном повреждении сердечной мышцы встречаются довольно часто (более, чем в 50% случаев), вот почему так важно оказать первую медицинскую помощь своевременно. Чаще всего возможно развитие фатальных нарушений ритма, отека легких, острой сердечной недостаточности и внезапной коронарной смерти.
Прогноз при Q-позитивном инфаркте благоприятный для жизни и здоровья, но только при условии регулярного наблюдения у кардиолога с ежегодным обследованием, а также при условии постоянного приема препаратов, которые достоверно повышают 5-летнюю выживаемость и улучшают прогноз. К таким препаратам относятся бета-блокаторы (конкор, коронал, бисопролол, метопролол и др) и ингибиторы АПФ (как аналоги – блокаторы рецепторов к ангиотензиногену II – БРА, АРА II, сартаны (периндоприл, лизиноприл, лозартан, валсартан)).
А вот трудовой прогноз неблагоприятен – пациентам после перенесенного некроза сердечной мышцы устанавливается группа инвалидности, причем степень нарушения трудоспособности (I, II или III группа) зависит от множества факторов, которые определяются на клинико-экспертной комиссии (КЭК) или медико-социальной экспертной комиссии (МСЭК).
Образ жизни после инфаркта

Дальнейший трудовой прогноз и прогноз для здоровья во многом зависят от грамотной реабилитации пациента сразу же после перенесенной сердечно-сосудистой катастрофы. Медицинская реабилитация должна быть начата в течение двух-четырех недель после нее, и проводиться совместно реабилитологами и кардиологами. Для этого пациент уже из стационара может быть переведен в местный санаторий или в больницу восстановительного лечения, специализирующуюся на восстановлении больных кардиологического профиля.
От пациента же, в свою очередь, всецело зависит коррекция образа жизни. В том случае, если он будет продолжать неправильно питаться, курить, подвергаться психоэмоциональным нагрузкам и постоянным стрессам, у него неизбежно прогрессирование атеросклероза, скачки артериального давления, возникновение и развитие сахарного диабета (как риска инфарктов и инсультов), что часто провоцирует повторные сердечные приступы, каждый из которых может оказаться последним.
Таким образом, благоприятное течение трансмурального инфаркта возможно при соблюдении всех условий, перечисленных выше, а именно – своевременной диагностики и неотложной помощи, привлечения высокотехнологичных видов медицинской помощи (ЧКВ) по показаниям, а также грамотной медицинской реабилитации и коррекции образа жизни.
Видео: учебный фильм об остром инфаркте миокарда
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник: sosudinfo.ru
