Если малыш здоров и весел, он играет, хорошо кушает и растет. Наступает время планового посещения педиатра, и вдруг диагноз – открытое овальное окно. Сначала паника и переживания, потом понимание того, что это не самая страшная болезнь – с ней можно жить полноценной жизнью, но с небольшими ограничениями.
Иногда мама узнает об открытом овальном «окошке» своего малыша, пока он еще младенец. Важно понять, что это не приговор, а особенность строения органа, в определенных случаях требующая лечения. Малышу нужно помочь принять свое состояние и особенность и стараться не оказывать на него лишнего давления.

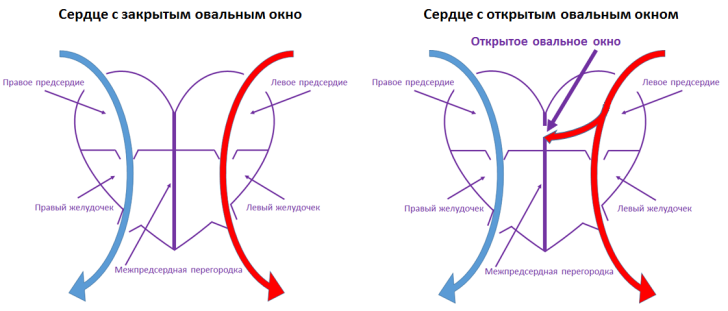
Что такое открытое овальное окно в сердце?
В утробе матери плод растет и развивается. С сердцем происходят следующие перемены, оказывающие такое важное значение для его дальнейшего развития:
- Между левым и правым предсердием у еще не рожденного малыша есть небольшая «дырочка» – это вариант нормы. Когда размер ее недостаточный, или она отсутствует, возможна гибель малыша до его рождения.
- Со стороны левого предсердия формируется клапан.
- В момент рождения клапан закрывается создавшимся давлением от первого крика младенца.
- Клапан прирастает к стенке межпредсердной перегородки, изолируя правое предсердие от левого.
Иногда клапан не успевает сформироваться, и его размер слишком мал для изоляции правого и левого предсердия — открытое овальное окно в сердце не зарастает. И теперь при работе сердца кровь будет перетекать из одного предсердия в другое. Такому новорожденному ставится диагноз «малая аномалия развития сердца» (МАРС).
Открытое овальное окно – это не порок, не нужно чрезмерно оберегать ребенка и лишать его возможности познавать мир. Если отверстие не закрылось сразу, не нужно переживать и ограничивать малыша – возможно, оно закроется позже.
Нормы размеров ООО у новорожденных
Существуют общие нормативные показатели размеров открытого овального окна. Важно понимать, что наличие патологии может определить только врач после комплексного обследования. Основные показатели нормы:
- при диагностике с помощью УЗИ размер отверстия между левым и правым предсердием — до 2 мм;
- при контрастной эхокардиографии – при данном методе УЗИ во время внутривенного введения взболтанного физраствора не должно происходить попадание микроскопических пузырьков в левое предсердие из правого;
- при эхокардиографии через пищевод размер щели между двумя предсердиями — до 2 мм;
- при рентгенографии грудной клетки – отсутствие расширений тени сердца с правой стороны.
Эти показатели субъективны, каждый организм индивидуален, и поставить диагноз или говорить о вероятности оперативного вмешательства можно только после тщательного обследования.
В каком возрасте овальное окно должно полностью закрыться?
У половины новорожденных детей овальное окно в сердце закрывается в первый год жизни, обычно — не ранее 3 месяцев после рождения, реже процесс растягивается до 5 лет. Бывают случаи, когда закрытое овальное окно открывается под воздействием негативных факторов в более взрослом возрасте. Многие дети при открытом овальном окне чувствуют себя комфортно и ведут активную жизнь.
В 1930 г. проведено исследование, в ходе которого изучили деятельность тысячи детских сердец, из них у 350 было обнаружено открытое овальное окно. По результатам недавнего исследования это число уже увеличилось на 40%, чему способствует и плохая экология.
Когда это можно считать патологией?
Есть существенная разница между особенностью строения сердца и его патологией. Заслуживает особого внимания и тщательного медицинского наблюдения ребенок, размер окна сердца которого составляет более 2 мм.

Что считается патологией? Перечень характерных симптомов у детей от 0 до 7 лет:
- шумы в сердце;
- частое прерывистое дыхание;
- учащенное сердцебиение;
- инертность и вялость малыша, слабость и быстрая утомляемость;
- замедленность развития;
- сильные головные боли, головокружение;
- обмороки, особенно при недостатке кислорода;
- одышка при физических нагрузках;
- посинение кожи на лице в области носогубного треугольника.
Причины несвоевременного закрытия овального окна
Основной фактор, оказывающий влияние на возникновение патологии сердца в виде открытой щели между правым и левым предсердием – особенности внутриутробного развития. Врачи не просто так говорят о вреде алкоголя во время беременности, а пачки сигарет пестрят соответствующими предупреждениями.
Причины несвоевременного закрытия овального окна:
- Злоупотребление беременной женщиной алкоголем и сигаретами.
- Взаимодействие с ядовитыми, вредными веществами.
- Плохая экология.
- Переживания и стрессы будущей матери.
- Негативное воздействие медицинских препаратов во время внутриутробного развития.
- Наследственность, генетическая предрасположенность. Открытое овальное окно в сердце у ребенка не соответствует размеру клапана. Малыш будет расти, а несоответствие в сердце — увеличиваться.
- Новорожденный появился на свет недоношенным (раньше срока). Открытое овальное окно у новорожденных – норма, но если малыш родился не вовремя, то орган еще не сформировался, и существует риск несоответствия отверстия в сердце нормативному показателю в 2 мм.
- Сильный кашель, вызванный заболеваниями дыхательных путей и легких. От кашля и давления щель не закрывается, а может увеличиться в размере.
- Активные физические нагрузки. Увеличивая нагрузку на сердце, особенно если ей предшествовали перенесенные недавно заболевания, повышается вброс крови из одного предсердия в другое. При нагрузке давление увеличивается, и щель между левым и правым предсердием разрастается.
- Иные сердечные заболевания (например, открытый артериальный проток, пороки митрального или трехстворчатого клапанов).
- Непропорциональный рост ребенка и клапана его сердца, отчего «дырка» между левым и правым предсердием увеличивается.
Чем опасна патология?
Опасность развития патологии для грудничка невелика – осложнения в деятельности сердца обычно проявляются либо внутриутробно или непосредственно после рождения. В младшем возрасте диагностировать осложнения врачи не торопятся – индивидуальные особенности такого сложного органа позволяют ждать до наступления 5 лет, прежде чем всерьез начинать беспокоиться.
«Дырочка» в сердце ребенка между обоими предсердиями вызывает гипертонию, если она большого размера, то возможны осложнения и нарушения в деятельности детского организма:
- Образование тромбов. Сгусток в полости сердца увеличивается и отрывается от стенок сосуда, что приводит к закупорке кровеносных сосудов.
- Нарушения кровообращения мозга. Провоцируются гипертонией вследствие незакрытого овального окна.
- Инфаркт – последствие нарушения кровообращения, тромбоза и недостатка кислорода. Проявляется в омертвении органа.
- Инсульт – форма острого нарушения кровяных потоков мозга, более широкое понятие инфаркта.

Особенности лечения и прогноз
При отсутствии патологии обычно нет необходимости в медикаментозном лечении — старайтесь не давать ребенку сильную физическую нагрузку, своевременно лечите ОРВИ и ОРЗ, при сопутствующих заболеваниях сердца обязательна терапия и наблюдение врача. Пока особенность организма малыша не признана патологией, необходимо снизить риск возникновения сопутствующих заболеваний и факторов, которые бы могли это спровоцировать.
Если размер овального окна у ребенка превышает 4 мм, это повод для тщательного исследования. В случаях, когда он более 9 мм, и выброс крови превышает норму, показана операция по эндоваскулярной методике, которая включает следующие этапы:
- через бедренную артерию вводится специальный катетер;
- осуществляя контроль с помощью УЗИ и ЭКГ, склеиваются створки, и дырочка овального окна закрывается специальным пластырем;
- катетер аккуратно выводят;
- оставшийся внутри пластырь скрепляет щель между клапаном и перегородкой;
- пластырь рассасывается;
- в течение 6 месяцев проводится противовирусное лечение – назначается курс антибиотиков.
Этот метод действенный и эффективный, он позволит ребенку вести полноценную активную жизнь. Особый уход необходим в течение первого месяца после процедуры. Первые полгода после операции необходим физический покой, нужно исключить вероятность возникновения вирусных заболеваний, избегать посещения публичных мест. Следует обеспечить маленькому пациенту психологическую поддержку и быть к нему внимательным, предотвращая стрессы и волнения.
Источник: VseProRebenka.ru
Какими симптомами проявляется открытое овальное окно у грудничка?

Как правило, открытое овальное окно у младенца не проявляется никакой характерной симптоматикой. Зачастую данная патология обнаруживается совершенно случайно, когда ребенку проводят плановое УЗИ. Но есть некоторые определенные признаки, позволяющие специалисту заподозрить наличие этой аномалии:
Во время физических нагрузок, при кашле либо плаче у малыша появляется цианоз, выраженный несущественно. Цианоз проявляется образованием синюшного оттенка кожи носогубного треугольника, губ и любых слизистых оболочек. Регулярные простудные заболевания у младенца, включая воспалительные болезни дыхательных органов. Естественные темпы физического развития малыша сильно замедленны. Ребенок неспособен к любым физическим нагрузкам, в частности, если присутствует дыхательная недостаточность. Младенец систематически теряет сознание либо у него имеются симптомы, указывающие на нарушение мозгового кровообращения.
Если лечащий врач вашего ребенка заподозрил наличие данного диагноза, он непременно отправит малыша на УЗИ. Кроме того вам потребуется консультация кардиолога.
Источник: womanjournal.org
Немного анатомии
 Каркас всех внутренних органов ребенка состоит из особой, соединительной ткани — она формируется внутриутробно. Соединительная ткань придает органу его характерную форму, помогает выпол-нять функции и не дает растянуться и деформироваться при воздействиях. Соединительная ткать может быть представлена в двух видах — грубоволокнистая, примером могут служить хрящи, и нежноволокнистая — это своего рода губка, внутри которой находятся специфические клетки того или иного органа.
Каркас всех внутренних органов ребенка состоит из особой, соединительной ткани — она формируется внутриутробно. Соединительная ткань придает органу его характерную форму, помогает выпол-нять функции и не дает растянуться и деформироваться при воздействиях. Соединительная ткать может быть представлена в двух видах — грубоволокнистая, примером могут служить хрящи, и нежноволокнистая — это своего рода губка, внутри которой находятся специфические клетки того или иного органа.
В структуре сердца эта самая соединительная ткань формирует клапаны и сам каркас сердца, между волокнами которого расположены мышечные клетки — кардиомиоциты. За счет этого ткань сердца эластичная, но довольно прочная. Кроме того, соединительная ткань формирует еще и стенки крупных сосудов — аорты, легочного ствола, легочных вен и их клапанов (см. рис.). Малые аномалии сердца (или МАРС) — это одно из проявлений такого состояния, как дисплазия (не совсем правильное развитие) этой самой соединительной ткани. При таком состоянии соединительная ткань или слишком слабая, или формируется в избытке, не в тех местах, где надо в норме. Как результат появляются незначительные анатомические образования внутренних органов, в том числе и сердца.
Причины и механизмы развития
Малыми аномалиями развития сердца считают наличие анатомических врожденных изменений сердца и его крупных сосудов — то есть нарушение в строении самого сердца, формирующееся у плода. Однако эти изменения или незначительны, или расположены так, что не нарушают функцию сердечно-сосудистой системы — доставку кислорода к тканям.
Многие МАРС имеют временный характер и с ростом ребенка исчезают — например, за счет роста сердца может нормализоваться пролапс (провисание) клапанов (ПМК), гребешковых мышц или закрыться овальное окно, нормализоваться длина хорд и диаметр сосудов сердца. В основном в современных условиях МАРС выявляется в подавляющем большинстве случаев уже в первые
Считается, что причиной развития МАРС является сочетание множества факторов. Выделяются две большие группы — внешние и внутренние факторы. К внешним факторам относят влияние экологии, питание беременной, ее болезни и прием медикаментов, облучение, курение, прием алкоголя, стрессы и прочее. К внутренним факторам относят генетические, хромосомные аномалии, наследственность.
Обычно такие аномалии в сердце появляются при зачатии (переданы по наследству), во время беременности (врожденные), очень редко — при рождении ребенка.
Сердце закладывается на самых ранних этапах внутриутробного развития. Примерно в
Какие они бывают
Малых аномалий развития сердца достаточно много и иногда они трудно отличимы от пороков сердца с незначительными изменениями кровообращения в ранней стадии. Поэтому решать — требуют они хирургической коррекции и относятся к пороку или к МАРС, должен врач-кардиолог, после детального обследования. Есть такие пограничные состояния, при которых отнесение дефекта к той или иной группе зависит от размеров и клинических данных.
Малыми аномалиями принято считать:
- Пролапс клапанов сердца минимальной, первой степени — это состояние патологического прогибания, провисания створок из-за их избыточной растяжимости или слабости.
- Аномальное (не в тех местах, где нужно) расположение хорд сердца — своеобразных хрящевых нитей, которые придают прочность сердцу.
- Нарушения строения особых сердечных мышц — сосочковых мышц.
- Измененные количество или размер клапанов сердца, их зазубренность.
- Зачаточные клапаны синусов.
- Незначительные по размерам отверстия в межпредсердной или межжелудочковой перегородке, не закрывшиеся в первые полтора года жизни.
- Открытое овальное окно маленьких размеров, до
2-3 мм. - Незначительное увеличение диаметра отходящих сосудов.
- Небольшие аневризмы перегородок сердца.
- «Порхающие» или ложные хорды.
Как выявляются?
Чаще всего МАРС выявляют на плановом осмотре у врача-педиатра. Обычно у малыша выслушиваются шумы в сердце при общем удовлетворительном состоянии и отсутствии жалоб. Обычно доктор поликлиники ограничивается записью в карте — функциональная кардиопатия, что не совсем верно отражает суть происходящих с малышом явлений. По большому счету это не диагноз, а просто констатация факта — в сердце есть какие-то минимальные отклонения от норм, которые невозможно отнести к конкретному, более серьезному диагнозу.
На состояние ребенка обнаруженные явления не влияют, однако для ясности картины требуется проведение полного обследования и уточнения клинического диагноза — это нужно для разработки мер по наблюдению за малышом и его реабилитации. Для этого стоит отправиться на осмотр детского кардиолога — специалиста по болезням сердца и сосудов.
Доктор будет задавать вам вопросы. Вы расскажете, как кушает малыш, не устает ли он, когда сосет, нет ли посинения, приступов одышки, как происходят прибавки в весе. А если кроха уже может говорить — нет ли у него боли в сердце, не кружится ли головка, нет ли чувства сердцебиения, были или нет обмороки.
Затем он внимательно осмотрит кроху — нет ли у него периорального цианоза (синющности носогубного треугольника), посчитает частоту сердечных сокращений и дыханий, чтобы определить — нет ли тахикардии и одышки. Рассмотрит кончики пальцев и ногти, форму грудной клетки, проперкутирует (простучит) границы сердца — чтобы определить его размеры. Врач прощупает животик — область печени и селезенки, крупные сосуды, пульс.
Затем он приступит к выслушиванию (аускультации) сердца. Первое, что обычно обнаруживает-ся при выслушивании сердечка крохи — это так называемый систолический шум функционального характера. Слово «функциональный» свидетельствует о том, что данный шум не вызван какой-то серьезной патологией сердца, например, пороком. Доктор вы-яснит — откуда проводится шум, какие сердечные тоны с ним связны, послушает кроху спереди и сзади.
На основании всего этого он сделает заключение — есть или нет у ребенка нарушение кровооб-ращения, при МАРС обычно кроме шума никаких изменений не отмечается. На этом ваше обследова-ние не закончится, вам предстоит еще и инструментальное исследование — на различных аппаратах.
Идем на исследования
Для подтверждения МАРС у ребенка необходимо провести ряд исследований, и первым из них будет ЭКГ — регистрация электрических сигналов сердца на специальной пленке. Этим методом можно определить наличие нарушений ритма сердца, его проводимости и признаки избыточной нагрузки на разные отделы. Обычно при МАРС все изменения минимальны или не выходят за рамки возрастных норм.
Кроме этого нужно провести параллельное исследование шумов, называемое ФКГ — фонокар-диограммой. Это графическое отражение патологических шумов на бумаге, параллельно с записью ЭКГ. Это исследование позволят отдифференцировать функциональные шумы от органических, возни-кающих при пороках.
Самым основным в диагностике МАРС является, конечно, ультразвуковое исследование сердца — УЗИ. Этот метод позволяет визуально увидеть и саму аномалию, и степень нарушения кровотока, который она вызывает. Кроме этого, на УЗИ очень просто определить относится ли данное явление к пороку или нет.
Так как же себя проявляют МАРС?
В большинстве случаев МАРС никак себя не проявляют, и дети ничем не отличаются от своих сверстников. Реже основными жалобами малышей будут являться непостоянные боли в области серд-ца, аритмии, чувства перебоев в сердце, скачки артериального давления.
Часто аномалии сердца сочетаются с аномалиями строения нервной, мочевыделительной, пище-варительной системы, зрения, дыхания, скелета или кожи, могут быть некоторые особенности строения других органов — печени, желчного пузыря, почек.
В начале материала мы говорили, что МАРС относится к дисплазии соединительной ткани, а со-единительная ткань присутствует во всех органах и системах в большем или меньшем количестве. По-этому и проявления будут так называемыми системными, то есть на уровне всего организма. Они мо-гут быть от совсем минимальных до достаточно выраженных.
При внимательном осмотре скелета можно обнаружить удлинение конечностей относительно тела, вдавление грудины, сколиоз (искривление) нижне-грудного отдела позвоночника, различные формы плоскостопия, гипермобильность (избыточная подвижность) суставов. Самые часто встречающиеся сочетания с МАРС — это поликистоз почки, гастроэзофагальный рефлюкс (обратный заброс содержимого желудка в пищевод), перегиб желчного пузыря, мегауретер (расширение мочеточника).
Кроме того, МАРС часто сопровождают так называемые нейровегетативные расстройства — не-сбалансированно работает периферическая и центральная нервная система. Это может проявляться эну-резом, дефектами речи, вегето-сосудистой дистонией, нарушениями поведения. Однако все эти сочета-ния ни в коем случае не приводят к тяжелым нарушениям функции органов и систем и не ухудшают общую жизнедеятельность организма крохи.
А могут ли быть осложнения?
Не всегда, но в отдельных случаях МАРС могут сопровождаться нарушениями сердечного рит-ма, нарушениями проведения импульса, которые могут проявляться незначительными изменениями на ЭКГ и периодическими болями в сердце и сердцебиениями. Это требует дополнительного обследования у кардиолога и довольно просто лечится назначением препаратов, поддерживающих работу сердца. Обычно эти нарушения характерны для пролапса митрального клапана. Нарушения ритма могут давать аномально расположенные хорды и трабекулы сердца, аневризма межпредсердной перегородки или увеличение евстахиева клапана.
Некоторые МАРС могут сопровождаться нарушением переносимости физических нагрузок, у таких малышей несколько больше риск развития инфекционного эндокардита — воспаления внутренней оболочки сердца как осложнения ОРВИ или других инфекций.
С чего начать терапию?
Для того чтобы МАРС-синдром проявлялся минимально или не проявлялся вообще, нужно по-добрать оптимальный режим дня, адекватную возрасту и состоянию нагрузку, чередование занятий и отдыха. Многие родители считают, что ребенку с МАРС нужно резко ограничить нагрузки, что в корне неверно. После консультации с врачом можно в большинстве своем вообще никак не ограничивать ма-лыша в движении. Сердце правильно развивается тогда, когда ему дают адекватную нагрузку. Не нужно ни ограничений в активности, ни чрезмерных усилий. Если кроха изъявляет желание заниматься каким-либо видом спорта — предварительно проконсультируйтесь с кардиологом: возможна ли для него такая степень нагрузки, которую будут давать спортивные занятия. А вот обычных ежедневных нагрузок — прогулок на улице, катания на велосипеде, бега вполне достаточно для пра-вильного развития.
Для ребенка с МАРС-синдромом важно соблюдать режим дня, достаточно спать, правильно пи-таться, получая все положенные по возрасту питательные вещества и витамины. Важно изначально на-строить себя на длительное грудное вскармливание, это поможет крохе меньше болеть и сведет риск осложнений со стороны сердца в раннем возрасте к минимуму. Кроме этого, нужно правильно и вовре-мя ввести в питание ребенка прикормы, а в дальнейшем следить за поступлением в питание достаточного количества белковых продуктов и продуктов, богатых кальцием и магнием.
Малышам, имеющим неврологические проблемы и эмоционально неустойчивым, хорошо помогают работа с психологом и седативная терапия. Успокаивающим и общеукрепляющим действием кроме того обладают физиолечение — различные ванны, курортотерапия, массажи.
Наблюдение за такими малышами совместно осуществляют врач-педиатр и детский кардиолог. Сроки осмотров выбираются индивидуально — в зависимости от вида МАРС и наличия или отсутствия связанных с ним нарушений. Обычно для большинства малышей достаточно немедикаментозных мер либо нечастых курсов кардиотрофических (поддерживающих правильную работу сердца) препаратов.
Только единичные случаи МАРС могут потребовать хирургической коррекции. В таких случаях малыша направят к кардиохирургу для решения вопроса об объеме и сроке операции. Бояться этого не нужно — при МАРС очень редко делаются операции на открытом сердце. Обычно это так называемые эндоскопические операции — через небольшие проколы или через крупные сосуды в полость сердца вводится инструмент и исправляется дефект. Обычно в клинике малыши лежат недолго и после выписки ведут образ жизни обычных детей.
А если нужны таблетки?
Иногда бывают ситуации, когда врач порекомендует курс определенных препаратов. Основными в лечебных воздействиях являются препараты магния. Этот микроэлемент является компонентом соединительной ткани и потому улучшает ее строение и работу сердца. Выбор препаратов магния зависит от возраста пациента. Есть жидкие и таблетированные формы. Особо популярными являются «Магнерот» — он в дополнение содержит еще и оротовую кислоту, способствующую всасыванию и более полному усвоению магния, «Магне В6» в виде сиропа или в таблетках, «Калия оротат». Обычно рекомендуется
Вторым направлением терапии является кардиотрофическая — питающая сердечную мышцу. Это такие препараты, которые улучшают кровоснабжение и питание ткани сердца и других органов, влияют на метаболизм в организме и являются активными антиоксидантами. Обычно назначаются «Элькар», «Убихинон» или «Коэнзим Q10», «Кудесан», «Цито-мак». Кроме этих препаратов подобным эффектом обладают некоторые витамины — РР, В2, В1, лимонная и янтарная кислоты (препарат «Лимонтар»), биотин. Их назначают в виде поливитаминного комплекса или каждый отдельно курсами по
В случае возникновения инфекций малышу рекомендуются превентивные (упреждающие развитие осложнений) курсы антибиотикотерапии, чтобы не допустить осложнений на сердце в виде эндокардита.
Показаны регулярные осмотры ЛОРа и стоматолога для санации очагов хронической инфекции — кариозные зубы, миндалины, аденоиды.
При наличии аритмий показано назначение антиаритмической терапии, но она подбирается ин-дивидуально в стационаре под контролем врача.
Проводятся курсы седативных препаратов, которые нормализуют работу нервной системы, снимают тревожность, повышенную нервную возбудимость и лечат неврозы.
Немного о конкретных видах
Наиболее известная и распространенная МАРС — это пролапс митрального клапана. Это про-висание двустворчатого клапана в момент сокращения (систолы) сердца в полость левого желудочка, за счет чего возникает небольшое завихрение тока крови в сердце. Это завихрение и дает систолические шумы, которые фонендоскопом услышит врач. К МАРС относят только первую степень пролапса. Все остальные степени сопровождаются выраженными нарушениями кровообращения и должны считаться пороками сердца.
Пролапс митрального клапана обычно выявляется на УЗИ или при обращении к врачу с жалобами на непостоянные боли в сердце. Обычно у таких малышей выявляют периодические сердцебиения, плохую переносимость активных физических нагрузок, быструю утомляемость, астению, головокружения, психо-эмоциональную нестабильность. Такие дети тяжело адаптируются в коллективе, они скованы, стеснительны, плаксивы.
Довольно распространены ложные хорды в левом желудочке. Это МАРС, которая проявляется в наличии внутри полости желудочка дополнительных тяжей из соединительной ткани или мышц, прикрепленных к стенкам желудочка или межжелудочковой перегородки. В норме же они должны крепиться к створкам атриовентрикулярного клапана. Чаще такое обнаруживается у мальчиков, ложные хорды бывают единичными, множественными, встречаются как отдельно, так и в сочетании с другими аномалиями. Расположение их может быть вдоль тока крови, поперек его или по диагонали — от этого будет зависеть степень выраженность шума в сердце.
Эти хорды могут давать нарушения ритма сердца, поэтому пациенты требуют особого наблюде-ния кардиолога.
Третьей распространенной МАРС является открытое овальное окно (ООО). Вариантом нормы считается наличие незначительного дефекта до
Проявляется ООО выраженной психо-эмоциональной неустойчивостью — дети капризны, плаксивы, они плохо адаптируются в коллективе. Малыши плохо переносят интенсивные нагрузки, быстро утомляются, у них могут отмечаться головокружения, перебои в работе сердца, изредка боли в нем. При обследовании отмечается шум в сердце. Диагноз обычно подтверждается при УЗИ.
Подведем итог
МАРС-синдром — это не приговор, это особое состояние ребенка, требующее только наблюдения и незначительной коррекции. Для мам и пап наличие такого диагноза — это не повод ограничивать ре-бенка и паниковать, это всего лишь повод изменить свой образ жизни, подстроив его под возможности крохи. Большинство МАРС не приносят никакого вреда малышу, и его жизнь ничем не отличается от сверстников. Не нужно относиться к такому малышу как к больному, а уж тем более инвалиду — это беспочвенно. Основное, что нужно запомнить родителям — это заключение врача: «нарушений гемоди-намики не выявляется». Это говорит о том, что МАРС малышу никак не мешает.
Источник: www.ourbaby.ru
