Воспаление лимфоузлов на лице (лимфаденит) часто возникает в результате простудных, инфекционных заболеваний. При распространении в лимфе челюстно-лицевой зоны возбудителей инфекции происходят патологические процессы, которые вызывают увеличение и болезненность лимфоузлов. С чем связано воспаление челюстно-лицевых лимфатических узлов? Какое лечение необходимо?
Роль лимфатической системы
Главной функцией лимфатической системы является формирование защитных свойств иммунитета и выведение микробов и вирусов из организма. Если происходит обезвоживание и снижение иммунной защиты, то по лимфатическим сосудам возможно распространение инфекций, инвазий.
Лимфа участвует в возвращении белков, воды из тканей в кровь, её нормальная циркуляция способствует образованию мочи с нужной концентрацией. С помощью лимфы происходит всасывание питательных веществ, которые поступают в организм с пищей. Защитная работа лимфы заключается в выведении из тканей эритроцитов.

Лимфа является своего рода фильтром для крови, удаляющим излишки жидкости, продукты распада из межклеточного пространства и транспортирующим их в лимфоузлы. Движение лимфы происходит за счет мышц дыхательной скелетной системы. Скорость её циркуляции ниже, чем крови, но если движение лифы замедляется, то происходит застой жидкости в межклеточном пространстве. Это вызывает различные заболевания и воспаления. Чаще всего увеличиваются челюстно-лицевые лимфатические узлы.
Причины
Основными причинами воспаления лимфоузлов в челюстно-лицевой зоне являются следующие:
- заболевания инфекционного характера (ОРЗ, ОРВИ и другие);
- нарушение защитных функций иммунитета;
- опухоли;
- травмы, переохлаждение;
- пародонтоз, кариес;
- болезнетворные микроорганизмы (стафилококки, стрептококки, синегнойная палочка и другие);
- аллергии.
При челюстно-лицевом лимфадените происходит скопление в клетках болезнетворных микроорганизмов. Они проникают в лимфоузлы, проходя по лимфатическим сосудам из первичного участка заражения.
Симптомы
Челюстно-лицевой лимфаденит является симптомом воспалительных процессов, протекающих в организме, и редко бывает самостоятельным заболеванием. Наиболее часто при воспалениях в челюстно-лицевой области поражаются лимфоузлы, расположенные спереди и позади уха, на шее, нижне- и надчелюстные, подбородочные и возле глаза.
Начальные проявления лимфаденита таковы:
- быстрое увеличение лимфоузлов;
- лихорадочное состояние из-за высокой температуры, потливость;
- болезненность области лимфатических узлов при пальпации;
- головные боли.
Классификация лимфаденитов
По скорости протекания лимфаденит имеет острую или хроническую фазу развития. Для острой формы характерно быстрое прогрессирование и нарастание симптомов. Но если проведено квалифицированное лечение, то заболевание быстро проходит.
Хроническая форма лимфаденита может продолжаться несколько месяцев и даже лет.
По типу возбудителей инфекции лимфаденит бывает специфическим и неспецифическим, гнойным и негнойным. Неспецифическая форма воспаления челюстно-лицевых лимфатических узлов вызвана болезнетворными микроорганизмами, токсинами, продуктами распада, которые образуют гнойный очаг воспаления. На неспецифический характер воспаления может указывать появление аллергии. Специфический лимфаденит возникает на фоне туберкулеза, сифилиса, СПИДа и других заболеваний с характерными для них признаками.
Гнойное воспаление лимфатических узлов вызывает отек и покраснение тканей. В самом узле образуется гнойный инфильтрат, который по мере «созревания» может вскрыться. Негнойное воспаление лимфоузлов остается в его тканях, при этом они увеличены и болезненны.
Локализация и причины лимфаденита
В челюстно-лицевой области лимфоузлы имеют следующее расположение:
- на шее – задние и поверхностные узлы;
- сзади уха – сосцевидные, затылочные узлы;
- около уха спереди находятся предушные;
- подбородочные и подчелюстные лимфатические узлы имеют соответственное расположение.
Область шеи
Наиболее часто встречается шейный лимфаденит. Основным возбудителем, который вызывает их воспаление, является вирус гриппа. Лимфоузлы на шее могут увеличиваться при пневмонии, фолликулярной ангине, кори, краснухе, заболеваниях ротовой полости.
Подчелюстная область
Воспаление подчелюстных узлов на лице, как правило, является следствием заболеваний ротовой полости. Причиной может быть тонзиллит, кариес на зубах, гингивит, пародонтоз. Через ранку в лимфоток попадают болезнетворные микроорганизмы, в узле скапливается гной. Это вызывает отек и покраснение тканей вокруг него. Человек чувствует боль в шее и в зоне челюсти. Ему сложно и больно открывать, закрывать рот. Если не провести лечение, то могут появиться более серьезные проблемы.
Лимфаденит околоушный
Обычно лимфаденит около уха проявляется у детей во время краснухи, аденовирусной инфекции. Они являются специфическими формами воспаления. Неспецифическая форма увеличения околоушных узлов может развиться при аллергии на вакцинацию или стать симптомом экземы, псориаза уха.
Во время продолжительной аллергии выводится большое количество токсинов из очагов поражения, что даёт значительную нагрузку на лимфатические сосуды. Начинается разрастание ткани лимфатических сосудов, замедляется лимфоток, скапливаются патогенные микроорганизмы в лимфоузлах.
Диагностика
Челюстно-лицевые лимфатические узлы при поверхностном остром лимфадените легко обследуются. Прежде всего, необходимо определить нахождение гнойного очага воспаления, чтобы начать лечение. Для диагностики применяют клинические и лабораторные методы исследования крови.
При необходимости проводят УЗИ, рентгенографию с контрастным веществом воспаленных областей (например, в случае подозрения на туберкулез), лимфографию. Если есть подозрения на злокачественные образования в челюстно-лицевой области, на шее, то назначают термографическое исследование.
Лечение
Лимфаденит – заболевание, которое невозможно победить без квалифицированного лечения. Прежде всего надо понимать, что воспаление лимфоузлов – это симптом, который свидетельствует о появлении патологических процессов в организме. Они могут нанести серьезный вред его здоровью. Поэтому при первом подозрении на лимфаденит необходимо обратиться в клинику к профессиональному специалисту.
Лечение начинается с устранения заболевания, которое вызвало патологию. Если было диагностировано аллергическое воспаление, то назначают антигистаминные препараты. В случае инфекционного характера увеличения лимфоузлов (краснуха, гнойная ангина, корь), лечение проводят противовирусными лекарственными средствами.
Обычно при инфицировании бактериями назначаются антибиотики широкого спектра действия. Особенно они показаны в том случае, если не выявлен возбудитель болезни. Положительный эффект от назначенного препарата позволит снизить температуру тела, уменьшить размер и болезненность узла.
Для устранения болевых ощущений применяются противовоспалительные нестероидные средства (нурофен, парацетамол, аспирин). Если лимфоузлы воспалились из-за аллергии, то для устранения проблемы назначаются антигистаминные средства, которые способствую снижению отека тканей.
Профилактика
Профилактические меры должны быть направлены на укрепление защитных функций организма. Необходимо своевременно проводить лечение инфекционных заболеваний, травм. Чтобы избежать острой или хронической формы лимфаденита, нужно следить за здоровьем зубов и полости рта.
Источник: provospalenie.ru
Воспаление лимфоузлов на шее: причины
Как мы уже сказали выше – в разном возрасте превалируют разные причины лимфаденитов. У детей до 5 лет основную роль играют острые респираторные вирусные инфекции (грипп, пневмонии, ангины, отиты, риниты), а также очаги хронической инфекции в области миндалин, внутреннего и среднего уха. Реже развитие лимфаденита в этом возрасте связано с гнойничковыми поражениями кожи лица и головы, а также с воспалением слизистой оболочки полости рта при стоматите или в результате травматического ее повреждения. Развитие лимфаденита также может спровоцировать БЦЖ-вакцина от туберкулеза.
Диагностику и лечение всех вышеперечисленных неодонтогенных лимфаденитов (т.е. не связанных с зубами) – чаще осуществляют педиатры и инфекционисты. А вот что касается возраста от 6 до 12 лет – тут до 70% случаев воспаления лимфоузлов у ребенка связанно уже именно с очагами гнойного воспаления в области корней зубов. Лимфаденит, причиной которого является воспаление зубов – называют термином «одонтогенный». И поэтому первым врачом, к которому вы должны обратиться для того, чтобы найти источник инфекции – должен быть хирург-стоматолог.
Причины одонтогенного лимфаденита у детей и взрослых –
Отличия одонтогенного и неодонтогенного лимфаденита –
Что касается одонтогенного лимфаденита, то чаще всего предъявляются жалобы на одностороннее воспаление лимфоузлов на шее, что соответствует поднижнечелюстной группе лимфоузлов (подчелюстной лимфаденит).
ли начать расспрашивать пациента, то очень часто можно обнаружить, что воспалению лимфоузла предшествовала боль в одном из зубов, или на десне мог перед этим образоваться флюс, или один из зубов совсем недавно лечили у стоматолога. Т.е. обычно всегда прослеживается точная связь между воспалением лимфоузла и причинным зубом (с одной и той же стороны), либо с заболеванием слизистой оболочки полости рта.
При остром неодонтогенном лимфадените пациенты предъявляют жалобы на появление не одного, а обычно сразу нескольких «шариков» в подчелюстной области или верхних отделах шеи. Причем пациенты четко связывают это с перенесенной недавно ангиной, отитом или ОРВИ. Особенностью неодонтогенного лимфаденита является то, что воспаление лимфоузлов идет сразу в нескольких анатомических областях, часто симметричных (кстати, это является одним из отличительных признаков неодонтогенного лимфаденита). Кроме того, неодонтогенный лимфаденит всегда сопровождается общим воспалительным процессом в организме, связанным с основным заболеванием, например, отитом или ангиной.
Какие лимфоузлы чаще воспаляются –
Причем, приблизительно всегда можно определить источник воспаления лимфоузла, если знать пути оттока лимфы от различных областей лица – в лимфатические узлы определенной локализации. Чаще всего у детей и взрослых происходит воспаление подчелюстных лимфатических узлов, расположенных вдоль нижнего края нижней челюсти. В подчелюстные узлы оттекает лимфа от костной ткани, надкостницы и зубов нижней челюсти (от клыка до третьего моляра), а также от миндалин, кожи наружного носа и передних отделов слизистой оболочки полости носа.
Кроме того, в подчелюстные лимфоузлы частично попадает лимфа и от костной ткани, надкостницы и зубов верхней челюсти (от четвертого премоляра до третьего моляра). Важный момент – немного глубже подчелюстных лимфоузлов располагаются заглоточные лимфатические узлы, к которым оттекает лимфа от среднего уха, от задних отделов полости носа, и также частично от миндалин, и от твердого и мягкого нёба.
Еще одна важная группа – подбородочные лимфоузлы, в которые оттекает лимфа от кожи верхней и нижней губ, от корней нижних резцов и клыков, от кости и надкостницы подбородочного отдела нижней челюсти. Соответственно, воспаление этой группы лимфоузлом может быть вызвано, например, очагом гнойного воспаления у одного из нижних передних зубов. А вот к околоушным лимфатическим узлам оттекает лимфа от кожи лба, ушных раковин, наружных слуховых проходов, щек и верхней губы. Соответственно, воспаление околоушных лимфоузлов может быть спровоцировано воспалительным процессом в этих тканях.
Классификация лимфаденитов –
Существует несколько вариантов классификаций лимфаденитов. Например, по локализации воспаления лимфаденит может быть – подчелюстным, подподбородочным, позадичелюстным, околоушным, шейным и т.д. По пути проникновения инфекции лимфадениты делят на – 1) «одонтогенные», т.е. в этом случае инфекция связана с зубами, 2) «неодонтогенные», т.е. связанные с вирусным или бактериальным инфекционным процессом не стоматологической природы (это может быть в том числе и сепсис, и специфическая инфекция типа туберкулеза, сифилиса, актиномикоза, СПИД).
Наиболее важная классификация учитывает остроту воспалительного процесса, и делит лимфадениты на острые и хронические. В свою очередь острый лимфаденит может быть серозным и гнойным. Нужно сказать, что острый серозный лимфаденит, при котором в ткани лимфатического узла еще нет очага гнойного воспаления (а имеет быть только серозная инфильтрация) – является единственной формой лимфаденита, которая может быть вылечена консервативно без хирургического вмешательства. Но очень часто пациенты обращаются к врачу слишком поздно, когда в тканях лимфоузла формируются очаги некроза и формируется полость с гноем.
Что касается хронических форм лимфаденитов, то здесь выделяют – гиперпластический, гнойный и обострившийся хронический. При хронической гиперпластической форме происходит медленное постоянное увеличение объема лимфоузла (вследствие замещения лимфоидной ткани – соединительной). Однако в случае, когда на фоне ослабленного иммунитета или высокой вирулентности инфекции воспаление распространяется уже за границу капсулы лимфоузла – может сформироваться аденофлегмона. Нужно отметить, что для каждой из острых и хронических форм характерны свои особые симптомы.
Острый и хронический лимфаденит: симптомы
Для лимфаденитов характерна определенная сезонность заболевания – чаще всего они возникают в осенне-зимний период и ранней весной. В первом случае вспышка объясняется прежде всего активным состоянием иммунной системы в этот период, и слишком острой реакцией на любую инфекцию. А весной, наоборот, связано со слабостью иммунной системы, и не способностью лимфоузлов противостоять большому объему патогенных микроорганизмов. Итак, переходим к симптомам разных форм лимфаденита…
1) Острый серозный лимфаденит –
для него характерно увеличение лимфатического узла (иногда достаточно значительного), а также появление болезненности. Общее состояние удовлетворительное, температура обычно не выше 37,5, изменения в крови и моче отсутствуют. При пальпации прощупывается увеличенный болезненный узел обычно округлой формы, кожа с ним не спаяна (т.е. кожа над лимфоузлом собирается в складку), а ее цвет не изменен. При стихании воспаления лимфоузел уменьшается, постепенно становится мягче, болезненность исчезает (24stoma.ru).
2) Острый гнойный лимфаденит –
если ребенок на протяжении 5-7 суток не попал на прием к хирургу-стоматологу или педиатру, то серозное воспаление обычно переходит в гнойное. Этому также способствует активное домашнее самолечение в виде различных компрессов и прогреваний. Быстрому переходу серозного воспаления в гнойное способствует неправильно поставленный диагноз педиатрами, которые сразу же назначают тепловые компрессы, тем самым ускоряя трансформацию серозного воспаления в гнойное (в результате чего такие дети быстро попадают в челюстно-лицевое отделение).
При остром гнойном лимфадените жалобы обычно предъявляются на увеличенный лимфоузел, в котором появляется пульсирующая боль, значительное повышение температуры тела до 38,0 °С, потерю аппетита (у детей при этом происходит изменение поведения, ребенок становится капризным, беспокойным). В проекции воспаленного лимфатического узла появляется припухлость тканей, причем при пальпации прощупывается болезненный инфильтрат округлой формы. Кожа в проекции лимфоузла становится красной, постепенно спаивается с лимфатическим узлом (т.е. не будет собираться в складку). В центре инфильтрата со временем может появиться очаг размягчения, т.е. симптом флюктуации.
Если воспаление локализуется в заглоточных или околоушных лимфатических узлах, то глотание обычно болезненно, а открывание рта чаще всего ограничено. Что касается взрослых, то симптоматика у них может протекать и по вышеописанному варианту, но часто может быть и стертой. В последнем случае формирование гнойного абсцесса внутри лимфоузла происходит медленно (иногда в течение 2-3 недель), и не сопровождается выраженной общей и местной симптоматикой. Отсутствие лечения острого гнойного лимфаденита может привести к выходу гноя за пределы капсулы лимфоузла, т.е. в окружающие ткани, и развитию тяжелого осложнения – аденофлегмоны.
3) Хронический гиперпластический лимфаденит –
эта форма лимфаденита возникает преимущественно только у взрослых, развивается она медленно (иногда в течение 1-2 месяцев и даже более). Пациенты обычно жалуются на наличие какого-то округлого образования в мягких тканях, а также иногда на слабость и недомогание. Общее состояние обычно удовлетворительное, и только к вечеру может повышаться температура до 37-37,5 °C. Вначале в глубине тканей лица или шеи появляется безболезненная или слабо-болезненная горошина, которая постепенно увеличивается и уплотняется.
При пальпации прощупывается лимфоузел округлой формы, с четкими контурами, подвижный и не спаянный с подлежащими тканями. Иногда в лимфоузле происходит значительное разрастание грануляционной ткани, которая выходит за пределы капсулы лимфоузла и прорастает к коже, истончая ее. При прорыве истонченной кожи обычно образуется свищевой ход, из которого выбухают грануляции. Эта форма лимфаденита может периодически обостряться, и тогда в период обострения симптомы будут соответствовать острому гнойному лимфадениту.
4) Хронический гнойный лимфаденит –
эта хроническая форма лимфаденита встречается и у детей, и у взрослых. Пациенты обычно жалуются на длительно существующий «шарик» (чаще в подподбородочной или подчелюстной области), который не вызывает особых неудобств. Из опроса обычно можно выяснить, что шарик вперые появился несколько недель или месяцев назад – чаще всего после возникновения боли в зубе на стороне воспалившегося лимфоузла. В дальнейшем боль в зубе исчезла, а незначительно увеличенный лимфоузел остался.
Также пациенты могут отмечать, что в течение нескольких месяцев были один или несколько случаев обострения хронического воспаления, что проявлялось незначительным повышением температуры, увеличением размеров лимфоузла и его болезненности. В этом случае при пальпации прощупывается плотное, болезненное, ограниченно подвижное, не спаянное с кожей образование округлой формы, в центре которого можно обнаружить очаг размягчения (флюктуации).
5) Аденофлегмона –
возникает при расплавлении капсулы лимфоузла, когда содержащийся в нем гной проникает в окружающую рыхлую клетчатку. Т.е. возникает разлитое гнойное воспаление. Пациенты обычно предъявляют жалобы на чаще всего интенсивные, самопроизвольно возникающие боли в какой-либо области, а также ухудшение самочувствия, озноб, увеличение температуры тела до 38-38,5 °C. В редких случаях аденофлегмоны развиваются медленно, симптоматика стертая, а температура тела не превышает 37,5-38 °C.
Пациенты всегда обычно рассказывают, что заболевание началось с появление болезненного шарика (горошины), постепенно увеличивавшегося. Со временем в тканях появился разлитой инфильтрат, кожа на которым стала красной, постепенно перестала собираться в складку. Выход гноя из лимфоузла в окружающую клетчатку сопровождается увеличением площади инфильтрата, кожа постепенно становится багровой, а в центре инфильтрата может появиться очаг размягчения. Лечение аденофлегмон только хирургическое, показано срочное вскрытие, а локализация наружных разрезов будет зависть от локализации воспаления.
Постановка диагноза –
Диагностика одонтогенного лимфаденита достаточно проста, т.к. всегда прослеживается связь с зубной болью и воспалением десен. При осмотре зубов в этом случае можно найти или разрушенный зуб, или зуб под пломбой или коронкой. Накусывание на такой зуб может быть болезненным, либо в нем еще совсем недавно были болевые ощущения. На десне в проекции причинного зуба может быть свищ или шишка, а надавливание на десну может быть болезненным. Если же воспаление в области зубов носит хронический характер и протекает почти бессимптомно – тут нам поможет проведение панорамной рентгенографии.
Сложнее бывает поставить правильный диагноз при неодонтогенном лимфадените, который в этом случае нужно суметь отличить от абсцесса, флегмоны, сиалоденита, слюнно-каменной болезни, нагноившейся атеромы, а также от специфического лимфаденита при сифилисе, туберкулезе и актиномикозе. При острых формах лимфаденита решающее значение для постановки правильного диагноза играет пункция. Исследование пунктата позволяет поставить правильный диагноз и отличить обычный неспецифический инфекционный лимфаденит от специфических поражений (актиномикоза, туберкулеза, сифилиса, а также от онкологии).
Кроме того, хронический гиперпластический лимфаденит нужно отличать от врожденных кист и свищей лица и шеи, опухолей, а также от лимфогранулематоза (тут также нам поможет пункция). Не менее важно при обследовании обращать внимание и на другие лимфатические узлы, т.к. увеличение сразу нескольких групп лицевых и шейных лимфоузлов – должно насторожить в отношении некоторых заболеваний крови, ВИЧ-инфекции.
Лимфаденит: лечение
В лечении лимфаденита главным является устранение причины его возникновения. Соответственно, при одонтогенном лимфадените в зависимости от состояния зуба и возраста ребенка – надо лечить или удалять причинный зуб. Если у взрослых сохранение зуба желательно проводить во всех возможных случаях, то у детей ситуация значительно сложнее. У детей воспаление у верхушки корня лечат только у постоянных зубов, молочные зубы подлежат обязательному удалению. Это связано с широкими корневыми каналами молочных зубов, несформированностью верхушек корней молочных зубов, на которых зияют огромные апикальные отверстия.
Такие зубы невозможно качественно запломбировать, плюс существует слишком большой риск травмы зачатка постоянного зуба. Многочисленные попытки лечения таких зубов заканчиваются почти в 100% случаев осложнениями – развитием гнойного периостита, воспалением и потерей зачатка постоянного зуба, иногда – сепсисом и даже летальными случаями. И это уже не говоря о том, что длительное наличие очага гнойного воспаления у ребенка влияет на весь организм, подавляет его иммунитет, способствуя возникновению частых инфекционных заболеваний, аллергических реакций, бронхиальной астмы и др. патологии. Об этом стоит помнить, когда не слишком компетентный врач предлагает не удалять такой зуб, мотивируя это возможными проблемами с прикусом в будущем.
Соответственно, если имеется возможность сохранить постоянный зуб у ребенка или у взрослого – проводится вскрытие зуба (удаление кариозных тканей, старой пломбы или коронки, ревизия корневых каналов) – для создания оттока гноя через корневой канал. Далее назначается общая терапия, и после прекращения гноетечения воспалительный очаг у верхушки корня зуба лечится стандартно, как при хроническом периодонтите, т.е. с закладкой в корневые каналы специальной лечебной пасты. Все эти действия позволят предотвратить дальнейшее поступление инфекции из очага воспаления – в лимфатические узлы.
1) Лечение серозного лимфаденита –
Тактика лечения серозного лимфаденита будет зависеть от того – на какой день после начала заболевания пациент обратился к врачу (чем раньше, тем больше шансов на успех консервативного лечения). В этом случае вначале используют консервативное лечение – компрессы с 5% раствором димексида, в котором растворяют противовоспалительные медикаментозные средства. Для этого надо к 10 мл 5% раствора димексида добавить по 1 мл раствора гидрокортизона, 50% раствора анальгина и 1% раствора димедрола.
Далее делают классический компресс на тот участок, где находится пораженный лимфатический узел. Раствором обильно смачивают марлевую салфетку, поверх нее накладывают полиэтиленовую пленку (для изоляции раствора от воздуха). Ни в коем случае не стоит делать компресс тепловым, накладывая поверх пленки какой-либо материал или полотенце. Тепловые процедуры, если это не 1-2 день развития заболевания, только усугубят застойные явления в лимфоузле и будут способствовать развитию патогенных микроорганизмов, т.е. переходу серозного воспаления в гнойное (по этой же причине не стоит делать УВЧ, повязки с мазью Вишневского).
Если ребенок или взрослый обращается к врачу в первые 2-3 суток от начала заболевания, наиболее эффективным является применение методов физиотерапии – фонофореза гидрокортизона, электрофореза димексида с антибиотиком и димедролом, лазеротерапии.
2) Лечение гнойных форм лимфаденитов –
Для лечения острого гнойного лимфаденита, обострения хронического гнойного лимфаденита, аденофлегмоны – применяется хирургия. Операция делается в условиях стационара под общим наркозом, причем обязательно выскабливание некротизированных тканей лимфатического узла из раны. При хроническом гиперпластическом лимфадените лимфоузел лучше удалить с последующим гистологическим исследованием (причем, если имеется свищевой ход с прорастанием грануляций к поверхности кожи – лимфоузел удаляют вместе со свищевым ходом).
После вскрытия абсцесса назначают физиопроцедуры — электрофорез ферментов, УВЧ, магнитотерапию, гелий-неоновое облучение, УФО. В зависимости от выраженности воспаления, интоксикации и состояния иммунитета – применяют различные медикаментозные препараты. Прежде всего это дезинтоксикационные и антигистаминные средства, иногда антибиотики. Антибиотики при воспалении лимфоузлов применяются не любые, а те, которые имеют свойство накапливаться именно в лимфатических узлах, например, ампициллин/ сульбактам, цефазолин, клафоран).
Удаление лимфоузла при гиперпластическом лимфадените –

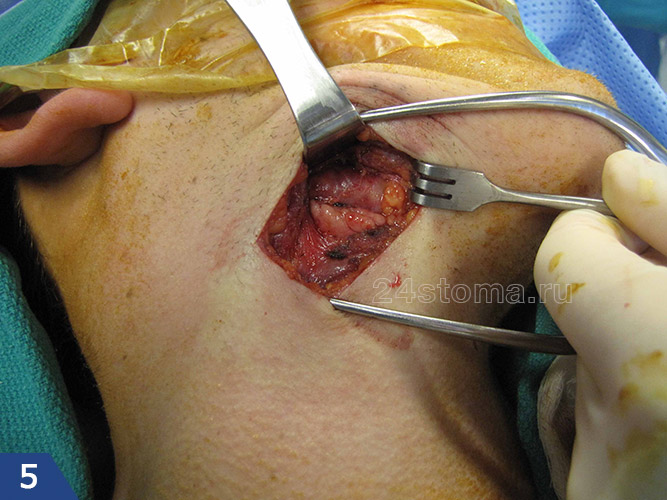
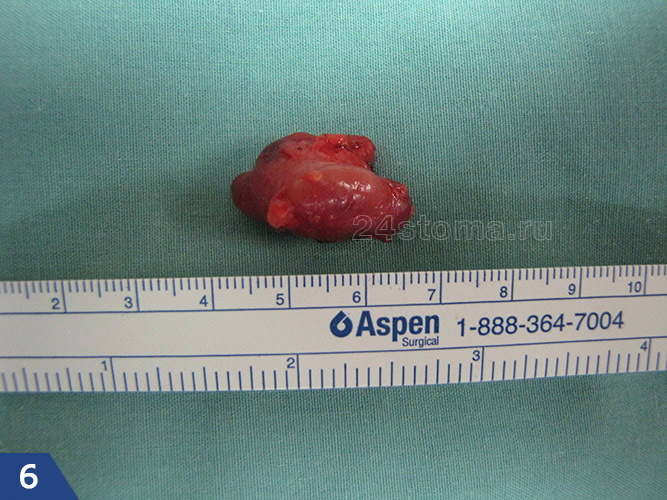
Осложнения лимфаденита –
Что касается осложнений, то лимфаденит может осложниться аденофлегмоной, а последняя – привести к развитию флебита, тромбофлебита, сепсиса. Причинами осложнений обычно выступают:
Профилактикой лимфаденита является своевременная санация полости рта, а также очагов острой и хронической инфекции в организме. Надеемся, что наша статья: Как лечить лимфаденит шеи – оказалась Вам полезной!
Источники:
1. Высшее проф. образование автора по хирургической стоматологии,
2. На основе личного опыта в челюстно-лицевой хирургии и хирургической стоматологии,
3. National Library of Medicine (USA),
4. The National Center for Biotechnology Information (USA),
5. «Амбулаторная хирургическая стоматология» (Безруков В.),
6. «Детская хирургическая стоматология и челюстно-лицевая хирургия» (Топольницкий О.).
Источник: 24stoma.ru
Особенности
Происходящие в организме нарушения представляют собой не что иное, как воспалительный процесс, затрагивающий лимфатическую систему. Капсулы-фильтры представляют собой так называемые периферические органы, которые вырабатывают важные клетки, отвечающие за иммунитет. Они тесно связаны с кровеносной системой. Лимфатические узлы являются своеобразными фильтрами, которые не допускают распространение по организму патогенных микроорганизмов и метастаз.
Воспаление лимфатических структур происходит вследствие воздействия на организм инфекции – патогенных микроорганизмов, вызывающих развитие различных заболеваний. Бактерии распространяются по организму с лимфой и кровью, оседая в капсулах-фильтрах, что приводит к их воспалению. В соответствии с тем, какая часть организма инфицирована, происходит увеличение определенной группы лимфоузлов.
Можно сделать вывод, что лимфаденит является последствием инфекционного заболевания. Не следует путать лимфаденопатию и лимфаденит. В первом случае речь идет о безболезненном увеличении капсул, что наблюдается, как правило, при таких серьезных патологических процессах, как сифилис и СПИД. Диагноз может быть поставлен только после проведения комплексной диагностики.
Расположение
Размещаются лимфоузлы по ходу лимфатических сосудов. Они необходимы для того чтобы выводить наружу токсины, продукты обмена, создавая препятствия на пути инфекционных процессов.

В лицевой области располагается несколько групп лимфатических узлов:
- Околоушные (глубокие и поверхностные).
- Лицевые – нижнечелюстные и щечные.
- Поднижнечелюстные и подбородочные.
Последние 2 группы располагаются не в области лица, а на шее и в районе подбородка. Но, несмотря на это, они имеют прямую связь с лимфатическими структурами лица. Лимфа из лицевых лимфатических узлов протекает в околошейные.

Лимфоузлы на лице располагаются нетипично. Зависит это в первую очередь от вида лицевых мышц, толщины подкожной клетчатки и генетических факторов. Большие скопления капсул-фильтров находятся в области скул и щёк.
Причины развития
Если воспалился лимфатический узел в области лица, то речь идет не о развитии самостоятельного заболевания, а о том, что в организме протекает и прогрессирует патологический или инфекционный процесс.
Среди основных причин, которые провоцируют такие изменения, как увеличенный и болезненный узел в районе лица, следует выделить:
- Инфекционные заболевания, например, ангина, герпес, простуда, мононуклеоз и др.
- Понижение защитных функций в организме.
- Развитие онкологических заболеваний, лейкозов и опухолей.
- Сильное переохлаждение или травмы в области лица.
- Стоматологические заболевания и внедрение патогенных бактерий в организм.
- Аутоиммунные нарушения и аллергические реакции.
Воспаляться лимфоузлы на щеке могут по различным причинам. Самостоятельно определить, что именно привело к изменениям в организме невозможно. Для этого следует обратиться к специалисту, который назначит целый ряд лабораторных и инструментальных исследований.
Классификация и клиническая картина
Лимфаденит может развиваться в следующих областях, что имеет свои причины и проявления:
- На лицевых узлах. Происходит при акне и угревой болезни, когда кожный покров инфицируется пропинобактериями. Среди предрасполагающих факторов в данном случае следует выделить состояние гормональной системы и иммунитета.
- В заушных и околоушных капсулах. Причиной служит паротит, мастоидит и отит. Любой воспалительный процесс в данной области может спровоцировать развитие лимфаденита.
- В нижней части лица. При инфицировании подбородочных структур чаще всего выделяются такие предрасполагающие факторы, как кариес и иные стоматологические заболевания.
Симптоматика лимфаденита лица
Воспалительный процесс в области лимфатических структур сопровождается характерными проявлениями, среди которых следует выделить покраснение и отечность кожного покрова в области поражения. Капсула увеличивается в размерах и появляется боль, которая увеличивается при поворотах головы и при нажатии.
В запущенных случаях наблюдается загноение, когда лимфатический узел расплавляется гнойным содержимым. Спустя некоторое время происходит его прорыв, что требует проведения хирургической коррекции. В противном случае существуют большие риски развития сепсиса. При воспалении лимфоузлов на лице происходит повышение температуры тела, появляется слабость и начинает болеть голова.
Среди осложнений воспаления лимфатической системы следует выделить энцефалит и менингит. Именно поэтому при воспалительных процессах ни в коем случае нельзя медлить с визитом к врачу. Это позволит предупредить загноения и исключить вероятность развития осложнений.
Постановка диагноза
Поражение лимфатической структуры – это преимущественно последствия основной болезни. Без установления истиной причины происходящих в организме изменений устранить симптоматику в виде воспаления лимфоузлов на лице будет невозможно. Все, что удастся сделать – уменьшить выраженность симптоматики лимфаденита.
На приеме у врача проводится полное обследование пациента. В обязательном порядке специалист делает пальпацию проблемных участков и воспаленных желез. Тщательно осматривается область слюнных желез и ротовая полость. Собирается анамнез заболевания – симптоматика, длительность течения и степень дискомфорта. В обязательном порядке врач интересуется о перенесенных недавно заболеваниях. Это позволяет быстрее установить диагноз.
Обратите внимание, что под видом воспалительного процесса в лимфе могут протекать иные болезни. К примеру, воспаление в области уха развивается на фоне эпидермического паротита. Лимфаденит в районе скул возникает при атероме, подкожных абсцессах и глубоких угрях.
Основные меры диагностики:
- Общий анализ крови (ОАК) и общий анализ мочи (ОАМ).
- Рентгенография или компьютерная томография.
- Осмотр стоматолога и проведение ортопантомограммы (снимок зубов).
- Титр АСЛ-О для определения стрептококкового поражения.
- Рентген пазух лицевого черепа или пораженного лимфатического узла.
Только врач может определить есть ли необходимость в проведении того или иного исследования. Если речь идет о стойком воспалении, то возникает необходимость в проведении лабораторных исследований на СПИД и ВИЧ.
Если возникают такие осложнения, как слабоумие, нарушение глотательного рефлекса и движений глаз, то пациент нуждается в госпитализации. В условиях стационара будет проведены все необходимые исследования, среди которых следует выделить определение активности бета-глюкоцереброидазы и хитотриозидазы в крови.
В том случае, когда воспаление лимфатических капсул является стойким и сопровождается сыпью на лице или ливедо (участков красного и синего цвета), то речь идет о развитии красной волчанки. В данном случае присоединяются и такие симптомы, как слабость, утомляемость, скачки температуры, мышечная и головная боль.
Лечебные мероприятия
Если возникает подозрение на лимфаденит лица, то в обязательном порядке нужно обратиться к врачу за помощью. Только врач может определить истинную причину возникновения воспалительного процесса и после проведения комплексной диагностики назначить эффективную терапию, направленную на устранение провоцирующих факторов и снятие симптоматики. Самолечение в данном случае может только привести к развитию опасных для здоровья и даже жизни осложнений.
При воспалении лимфатических структур в области подбородка, лица и уха, пациент направляется к челюстно-лицевому хирургу. Врач проводить обследование и назначает лечение, которое включает в себя следующие компоненты:
- Этиологическое лечение (устранение причины болезни).
- Симптоматическая коррекция (снятие проявлений лимфаденита).
- Укрепление иммунитета (восстановление защитных функций организма)
Этиотропное лечение
Для устранения воспалительного процесса в области лимфатической системы принимаются меры для устранения первопричины развития лимфаденита. Если заболевание развилось на фоне инфицирования организма, то прописываются антибактериальные препараты, обладающие системным воздействием.
Если причиной является герпес, корь, мононуклеоз или паротит, то назначаются противовирусные лекарства. Аллергические реакции снимаются при помощи глюкокортикостероидов и антигистаминных средств.
При развитии подбородочного лимфаденита, который появляется при пародонтозе и кариесе, в обязательном порядке больные зубы санируются. Чтобы снять воспаление с области десен, назначаются полоскания антисептическими растворами и настоями лекарственных трав.
Симптоматическая терапия
Для облегчения состояния пациента при лимфадените лица и исключения вероятности развития осложнений проводится вспомогательная терапия, направленная на устранение симптоматики заболевания.
Симптоматическое лечение включает в себя следующие меры:
- Прием жаропонижающих, обезболивающих и противовоспалительных препаратов, например «Парацетамол», «Ибуфен», «Анальгин» и др.
- Использование дезинтоксикационных лекарственных средств.
Дезинтоксикация проводится только тогда, когда имеют место яркие проявления реакций организма на происходящие изменения. Принимаемые меры дают возможность снять отеки и гиперемию, уменьшить боль и восстановить нормальные показатели температуры тела. При помощи симптоматического лечения часто удается уменьшить выраженность основного заболевания.
Укрепление иммунитета
Лимфадениты чаще всего имеют прямую связь с ослаблением защитного барьера организма. Именно поэтому при назначении лекарственной терапии в обязательном порядке врач прописывает препараты, такие как иммуномодуляторы и витаминно-минеральные комплексы. В качестве дополнительных лекарственных средств назначают общетонизирующие лекарства.
Хирургическая коррекция
При неэффективности медикаментозной терапии и в случае загноений возникает необходимость в принятии кардинальных мер. Операция проводится под общим или местным наркозом, что зависит от уровня ее тяжести. Обратите внимание, что на начальных стадиях образования гнойников достаточно провести вскрытие капсулы и очистить ее содержимое. После чего обработать антисептиком и при необходимости установить дренаж.
Если речь идет о запущенных случаях, когда капсула разрывается и гнойное содержимое выходит внутрь, то избежать серьезного хирургического вмешательства невозможно. В противном случае существуют огромные риски развития сепсиса, который в большинстве случаев дает летальный исход.
Пациент в обязательном порядке остается в стационаре для того, чтобы врач мог оценить эффективность проводимого лечения. На протяжении реабилитационного периода больной получает необходимые медикаменты и сдает анализы. Домой пациента выписывают только после того, как в полной мере будут устранены основные причины развития лимфаденита и его последствия.
Источник: ProLimfo.ru
Анатомические особенности и локализация
Фото 1. На фото видно строение лимфатического узла и локализация их в теле (фото: www. Babyzzz.ru)
Группа лимфатических узлов на лице представлена околоушными (предушными) образованиями, расположенными ближе всего к щекам. Предушные лимфоузлы разделяются на поверхностные и глубокие, локализируясь спереди от ушной раковины. Их размер в нормальном состоянии не превышает 5 мм поверхность гладкая. Сами узлы безболезненные и не пальпируются при отсутствии патологий. Лимфа с предушных узлов собирается с близлежащих органов:
- носа и носовой полости;
- лобных пазух и висков;
- внешнего уха;
- нёба;
- слюнной железы.
Щечные, носогубные, скуловые и нижнечелюстные узлы также принято считать лицевыми. Они собирают лимфу с кожи и мимических мышц лица, глаз, ротовой полости, ЛОР-органов и слюнных желез. Однако воспаление лимфоузлов на лице зачастую протекает с участием предушной группы.
Причины увеличения и воспаления околоушных лимфоузлов
Фото 2. Сиалоаденит – частая причина воспаления околоушных лимфоузлов (фото: www. Likar.ru)
Лимфатическая система одна из первой реагирует на проникновение в организм чужеродных бактерий. Узлы играют роль фильтра, предотвращая распространение патогенов с током крови дальше по организму. Накапливаясь в лимфоузлах, инфекционный агент вступает в реакцию с лимфоцитами и вызывает местный воспалительный процесс. Однако не только инфекция может стать причиной лимфаденита. Воспаляться узлы могут вследствие таких заболеваний:
- туберкулез;
- токсоплазмоз;
- сифилис;
- стоматологические недуги (кариес, пульпит);
- респираторные заболевания (ринит, фронтит, гайморит, ангина);
- аллергическая реакция;
- ЛОР-заболевания (отит);
- инфицированные раны;
- онкология;
- кожные заболевания (фурункулез, демодекоз);
- физические, химические и механические факторы (обморожение, травма).
В области лица лимфаденит протекает с характерными симптомами и редко остается незамеченным. Основной причиной воспаления служат заболевания уха, носовых и лобных пазух, кожные инфекции и травмы. Лимфоузел на щеке зачастую предшествует стоматологическим недугам.
Клинические признаки воспаления предушных лимфоузлов
Околоушной лимфаденит имеет два вида: острое гнойное воспаление и негнойная форма. Для каждого характерен свой комплекс симптомов и длительность протекания. При не оказанном вовремя лечении негнойная форма можем перейти в гнойную. Острое воспаление лимфатических узлов проявляется:
- ухудшением общего состояния, слабостью;
- повышением температуры тела;
- сильной болезненностью воспаленного участка;
- покраснением кожи над узлом;
- отечностью участка;
- спаянностью лимфоузла с окружающими тканями;
- характерным звуком при надавливании на узел.
Негнойное воспаление лимфатических узлов протекает не так выражено. Однако при тщательном обследовании опытный специалист способен выявить заболевание. Для негнойного лимфаденита характерны:
- безболезненность воспаленного лимфоузла (только при надавливании);
- удовлетворительное общее состояние;
- воспаленные узлы увеличены, эластичны, твердые на ощупь;
- местная температура в пределах нормы.
Протекание лимфаденита лица осложняется симптомами болезни-первопричины. Поэтому, помимо признаков воспаления, может отмечаться снижение слуха, болезненность зубов, насморк и абсцессы близлежащих участков.
Заболевания, протекающие с увеличением и воспалением околоушных лимфоузлов
Лицевые лимфоузлы сигнализируют о патологических процессах в органах головы. Как правило, узлы первыми реагируют на заболевания. Поэтому симптомы воспаления предшествуют проявлению болезни-первопричины. Увеличением лимфоузлов сопровождаются:
- заболевания слухового аппарата (отит);
- стоматологические недуги и патологии слюнной железы (сиалоаденит, пульпит);
- офтальмологические заболевания (конъюнктивит, блефарит);
- поражения близлежащих участков кожи (дерматит);
- раны и гнойные воспаление (абсцесс щек);
- онкология;
- общие инфекционные заболевания (корь, лейкемия).
Лимфоузлы могут воспалиться вследствие переохлаждения. Эта патология не всегда сопровождается развитием простуды, однако узлы могут оставаться увеличенными несколько дней. Устранение заболевания-первопричины – ключевой фактор в избавлении от лимфаденита.
Какие обследования придется пройти при увеличении и воспалении околоушных лимфоузлов
Дополнительные обследования назначает лечащий врач или семейный терапевт. Прежде чем выбрать способ диагностики, доктор проводит осмотр пациента. При лицевом лимфадените пальпируются определенные точки перед ушами, в щеке и на подбородке. Врач определяет болезненность, степень увеличения и консистенцию узлов. Это дает возможность предположить причину заболевания и выбрать необходимый метод обследования:
- ультразвуковая диагностика (УЗД);
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- клинический и биохимический анализ крови;
- рентген;
- биопсия узла;
- тест на онкомаркеры.
Дополнительные исследования необходимы для выяснения причины воспаления лимфоузлов. Они дают возможность выявить вторичные заболевания, осложняющие диагностику этиологического фактора. Тест на онкомаркеры помогает выявить онкологию, которая может быть причиной лимфаденита и его осложнением.
Какие врачи лечат околоушной лимфаденит
Терапией воспаления лимфатических узлов занимается доктор, специализирующийся на заболевании-первопричине. Врач назначает препараты для лечения этиологического фактора, одновременно контролируя течение лимфаденита. После обращения к семейному терапевту, есть вероятность получить направление к таким докторам:
- инфекционист;
- отоларинголог;
- хирург;
- дерматолог;
- офтальмолог;
- онколог;
- гематолог.
Если воспалился лимфоузел перед ухом, однако симптомы заболевания еще не проявились, следует незамедлительно обратиться к врачу. Это дает возможность купировать заболевание еще до того, как оно разовьется.
Важно! Даже незначительная болезненность в области лимфатических узлов является поводом немедленного обращения к доктору
Основные принципы лечения воспаления околоушных лимфоузлов
Если воспалились лимфоузлы, не следует лечить недуг самостоятельно. Причина лимфаденита может скрываться намного глубже, а купирование симптомов вызовет ряд осложнений. Терапия воспаления лимфатических узлов перед ухом включает такие фармакологические средства:
|
Группа препаратов |
Цель применения |
Примеры |
|
Антибиотики и антибактериальные средства |
Для борьбы с бактериальной, вирусной или грибковой причиной недуга |
При серозном сиалоадените: |
|
Обезболивающие |
Для устранения болевых ощущений в области лимфоузла |
Саридон по 1 таблетке 2 раза в день |
|
Противовоспалительные |
Для борьбы с признаками воспаления лицевых лимфоузлов |
Пенталгин по 1 таблетке 1 раз в день взрослым не дольше 5 дней |
|
Противоаллергические препараты |
Если причиной воспаления лимфоузлов стала аллергия |
Супрастин по 1 таблетке 3-4 раза в день взрослым во время еды |
Каждое заболевание нуждается в индивидуальном подходе и тщательном подборе препаратов. При некоторых недугах может потребоваться специфическая терапия (химиотерапия при онкологии).
Важно! Прием лекарственных препаратов осуществляйте только по рекомендации врача и после ознакомления с инструкцией
Физиопроцедуры при лицевом лимфадените
Физиопроцедуры в комбинации с лекарственными препаратами ускоряют выздоровление. Хорошие результаты показало использование электрофореза, ультрафиолетового облучения и ультравысокочастотной терапии. Применение таких методов улучшает местное кровообращение, ускоряет и борется с симптомами воспаления. Такая комплексная терапия возвращает лимфоузлы на лице в норму, одновременно борясь с первичным недугом.
Источник: SimptomyInfo.ru
