Паратгормон – это белковое вещество, которое производится в околощитовидных (паращитовидных) железах. Этот гормон отвечает за правильный обмен кальция и фосфора в человеческом организме. Повышение уровня паратгормона в крови может сигнализировать о серьёзных нарушениях обменных процессов.
Околощитовидные (или как их ещё называют, паращитовидные) железы продуцируют гормон, называемый паратгормоном. У этого белкового вещества несколько синонимических названий, чаще всего используют краткое название «паратирин» или аббревиатуру ПТГ.
Что такое паратиреоидный гормон, его функции

Главная задача паращитовидных желез – регулировать обменные процессы в организме с помощью вырабатываемого ими гормона. Паратирин является одним из главных инструментов управления обменом фосфора и кальция в человеческом организме: он способствует эффективному усваиванию кальция организмом, препятствуя его выделение с мочой.
Если паратгормон повышен, это значит, что в организме произошли некие сбои. Хотя интенсивность выработки паратгормона зависит от многих факторов, в том числе естественных: так, ночью паратирин выделяется гораздо интенсивнее, чем в дневное время. Поэтому не таким уж наивным кажется утверждение о том, что дети растут во сне: поскольку «рабочее поле» паратгормона – формирование здоровой костной ткани, то именно в ночное время этот процесс происходит наиболее продуктивно. Кроме того, это вещество входит в состав препаратов, применяемых для лечения остеопороза.
«Сфера влияния» паратгормона также охватывает:
- почки,
- опорно-двигательный аппарат (костная ткань),
- усваивание кальция в тонком кишечнике,
- усваивание углеводов,
- состав сыворотки крови (уровень содержания липидов),
- половую сферу (либидо, потенция),
- состояние эпидермиса (здоровая кожа либо проявления дерматитов).
Почему происходит повышение уровня паратгормона
В норме уровень кальция должен укладываться в величину от 9 до 11 миллиграмм на 100 мл крови. Если происходит повышение паратгормона, это значит, что в организме происходит снижение уровня кальция в крови.

Человеческий организм устроен таким образом, что в случае дефицита каких-либо веществ он срочно начинает искать кратчайшие пути для пополнения баланса, и неважно, внутренние ли это резервы либо внешние источники. В случае с кальцием — организм прекрасно осведомлён о том, что у него этого добра много, и делать нужно то, что сделать проще всего: переложить его с одного места в другое.
Практически весь человеческий запас кальция содержится у него в костной ткани, на остальные нужды (например, участие в биохимических процессах) приходится лишь одна сотая доля всего этого запаса. И когда в крови кальций понижается, организм автоматически начинает забирать его из костей. И в этом всём тоже участвует паратгормон, уровень которого значительно повышается.
Если описывать происходящее упрощённо, то околощитовидные железы, получая от организма сигнал о понижении уровня кальция в крови, начинают усиленно продуцировать паратирин, который, в свою очередь, «экспроприирует» кальций из костной ткани – перебрасывает нужное вещество с одного участка организма на другой.
Если при нормальной, не авральной работе этих желез паратгормон выделяется в количестве, необходимом для обновления костной ткани, то избыточное выделение гормона приводит к нарушению этого баланса, и наступает остеопороз: костная ткань не обновляется, кости, лишаясь необходимого количества кальция, становятся пористыми и хрупкими.
Но необязательно повышенный уровень паратирина может являться симптомом какого-либо заболевания околощитовидных желез: эти органы могут быть в норме, а причиной гиперпаратиреоза могут стать другие нарушения.
Другие неприятные следствия повышения уровня паратгормона:
- Кальций, который в огромных количествах проходит через мочевыделительную систему, «застревает» в почках, образуя камни.
- Избыточный кальций в крови оседает на стенках кровеносных сосудов. Этот процесс называется кальцификацией и может захватывать весь организм, не только сердечнососудистую систему.
Остаётся только добавить, что повышение уровня паратгормона называется гиперпаратиреозом.
Симптоматика заболевания и лечение

Другое название этого заболевания — болезнь Реклингхаузена. К сожалению, болезнь эта не так уж редка, болеет гиперпаратиреозом, согласно статистике, каждый тысячный человек, причём среди женщин заболеваемость почти в три раза выше, чем среди мужчин. Болеют люди далеко не преклонного возраста, а наоборот, самые что ни на есть трудоспособные, в возрасте от 20 до 50 лет.
Как понять, что паратгормон повышен? Наиболее характерны при этом состоянии следующие симптомы:
- общая слабость,
- значительное снижение мышечного тонуса,
- сильная слабость нижних конечностей,
- боль локализуется в отдельных группах мышц,
- у больных гиперпаратиреозом начинаются проблемы с координацией движений и двигательной активностью (встают и ходят с трудом),
- меняется характер походки: она становится разболтанной, а при ходьбе человек как бы переваливается с ноги на ногу, как утка,
- здоровые зубы с неповреждённой эмалью начинают расшатываться, и при отсутствии лечения впоследствии выпадают – это симптом челюстного остеопороза,
- кожа становится сухой и приобретает землистый оттенок,
- в тяжёлых случаях наблюдаются деформации скелета и переломы костей даже от незначительных нагрузок или при самых лёгких травмах,
- пациент испытывает постоянную сильную жажду и позывы к мочеиспусканию (это основная причина того, что нужно проводить дифференциальную диагностику с другими заболеваниями – например, сахарным диабетом),
- развивается почечная недостаточность, которая сопровождается образованием камней в почках и нефрокальцинозом (отложением кальция непосредственно в тканях почек),
- в отдельных случаях наблюдаются поведенческие изменения: истеричность, раздражительность, склонность к беспричинным слезам,
- психологическая утомляемость, сонливость.

Первое, что нужно делать, если наблюдается один из симптомов или в комплексе – обращаться к врачу, который направит на обследование.
Если не предпринимать меры по лечению гиперпаратиреоза, то может наступить наиболее тяжёлое осложнение – гиперпаратиреоидный криз.
Симптомы, которые наблюдаются у пациента в состоянии криза:
- внезапное ухудшение самочувствия,
- неукротимая рвота,
- сильная жажда,
- любое движение сопровождается сильной мышечной и суставной болью,
- пациент жалуется на болт в животе,
- температура повышается до 40 градусов.
Это состояние может являться симптомом какого-либо заболевания либо патологии, оно наблюдается в основном при:
- так называемых спонтанных переломах, то есть переломах, происходящих без каких-либо видимых причин,
- лечении тяжёлых инфекций,
- тяжёлых интоксикациях,
- избыточном потреблении кальция с пищей,
- отклонениях в протекании беременности,
- лечении желудочно-кишечного тракта с применением антацидов и ощелачивающих медикаментов.

Точнее и достовернее всего гиперпаратиреодный криз обнаруживается с помощью анализа крови (кровь берётся из вены). Уровень кальция в крови в этом терминальном состоянии почти в два раза выше нормы.
Если не принять необходимые меры, то наступает сумеречность сознания, после чего весьма высока вероятность летального исхода: приблизительно в половине случаев с тяжёлым кризом больные умирают.
Лечение гиперпаратиреоза – оперативное.
Повышение уровня паратирина при патологиях
Повышение уровня паратгормона может являться симптомом патологических состояний:
- злокачественных опухолей околощитовидной железы,
- гиперплазии (увеличения) околощитовидных желез,
- хронической почечной недостаточности,
- множественных новообразований в органах внутренней секреции,
- дефицита витамина D и развивающегося вследствие этого рахита,
- болезни Крона и других заболеваний, в том числе желудочно-кишечного тракта.
Источник: GormonOff.com
Функции гормона

ПТГ или паратгормон продуцируется паращитовидными железистыми структурами и представляет собой белковую молекулу, активно участвующую в кальциевом метаболизме и частично – в фосфорном обмене. Содержание паратиреоидного гормона взаимосвязано с уровнем кальциевых ионов в плазме крови. Чем ниже содержание кальция, тем активнее паращитовидные железы продуцируют ПТГ.
Паратиреоидный гормон выполняет в организме задачи вроде:
- Снижения кальциевых потерь с мочеиспусканием;
- Повышения вывода фосфорных соединений с водой;
- Если кальций в организме находится в избытке, то паратгормон способствует отложению этого микронутриента в костных структурах;
- Если же кальция и фосфора недостаточно, то ПТГ вытягивает эти вещества из костей в системный кровоток;
- Регулирует уровень Д-витамина;
- Паратиреоидный гормон регулирует почечную и половую деятельность, опорно-двигательные функции;
- ПТГ препятствует развитию надпочечниковых и почечных патологий, предотвращает развитие рахита и диабета, благоприятно сказывается на состоянии и функциональности эндокринной системы, предупреждает тиреотоксикоз;
- ПТГ помогает в усвоении кальциевых соединений через кишечные стенки, поддерживает липидный уровень в крови и способствует правильному углеводному расщеплению;
- Отвечает ПТГ и за эпидермис, потому повышенный паратгормон часто сопровождается нездоровым состоянием кожи.

В течение суток уровень гормона может колебаться, что вполне нормально и обуславливается биоритмами конкретного пациента, особенностями его кальциевого обмена. Обычно минимальный уровень паратгормона у пациентов наблюдается утром в 7 ч, а суточный максимум достигается примерно к 15 часам.
Нормы
Специалисты установили определенные нормы для содержания ПТГ в крови пациентов различного возраста:
- До 20-22 лет – 12-95 пг/мг;
- В 23-70 – 9,5-75 пг/мг;
- После 70-летнего возраста – 4,7-117 пг/мг;
- При беременности – 9,5-75 пг/мл.
Если же паратгормон повышен, то это незамедлительно сказывается на кальциевом уровне. При кальциевой недостаточности задействуются запасы этого микроэлемента из костных структур, что чревато развитием остеопороза, нарушением почечных функций и функциональных расстройств прочих органов.
Но при подобных отклонениях причина не всегда кроется в функциональных нарушениях паращитовидных желез, ведь они начинают повышать паратгормон только тогда, когда получают сигнал, что в какой-то части организма недостаточно кальция. Потому повышение паратгормона может происходить по разным причинам.
Почему повышается
Причины повышения паратгормона обычно заключаются в кальциевом дефиците.
заключаются в кальциевом дефиците.
енно по причине нехватки кальциевых соединений в организме происходит резкое повышение ПТГ. Причины высокого паратгормона в данном случае просты. Основные кальциевые резервы располагаются в костных структурах, а для его извлечения и доставки необходим паратгормон, который и переводит этот минерал в нужные органы, где происходит кальциевая недостаточность. А выработкой ПТГ занимаются паращитовидные железы, которые получают сигнал о кальциевой недостаточности.
Причины высокого паратгормона тесно взаимосвязаны с уровнем кальция. Если паратгормон повышен, то начинает повышаться и содержание кальция. Значит, происходит ослабление костных структур, ведь ПТГ вытягивает недостающее именно оттуда. Если не провести лечение высокого паратгормона, то критически повышаются риски развития остеопороза.
Существуют такие патологии, которые провоцируют причины повышения паратгормона. Сюда можно отнести опухолевые образования в паращитовидных железах, гиперпластические процессы в этом органе, недостаточность почек хронического характера или болезнь Крона, рахиты, прочие патологии ЖКТ.
Иногда бывает, что паратгормон повышен, а кальцитонин (кальций) в норме. Такое происходит обычно по причине приема некоторых медикаментозных препаратов. К примеру, невозможно обойтись без медикаментозной терапии, если у пациента туберкулез. Таким больным назначается Ионидаза и Циклоспорин, при приеме которых паратиреоидный гормон повышается, а кальций остается в норме. Также спровоцировать повышение ПТГ может терапия эстрогенами или медикаментами с литием, прием Кортизола или Нифедипина.
Причины высокого паратгормона могут обуславливаться не только заболеванием паращитовидных желез, но и патологическими процессами в иных внутриорганических структурах. В результате накопление кальцитонина в почечных тканях приводит к камнеобразованию, перекрывающему протоковые каналы. Когда в организме начинает расти содержание кальция, то минерал скапливается буквально везде – на сосудистых стенках или прочих органах, что в результате приводит к сердечно-сосудистым сбоям. Поэтому лечение повышенного паратгормона должно быть своевременным.
Признаки повышения
Гиперпаратиреоз – именно так называется болезнь, когда паратиреоидный гормон повышен, встречается примерно у каждого тысячного жителя планеты. При этом заболевших женщин примерно втрое больше, нежели мужчин. Чаще всего недуг выявляется у пациентов среднего, 20-50-летнего возраста.

Понять, что паратгормон повышен, помогают характерные симптомы вроде:
- Слабости ног или общеорганической обессиленности;
- Снижения тонуса мышечных тканей и выраженной болезненности в отдельных мышцах;
- При гиперпаратиреозе пациенты утрачивают нормальную координацию и двигательную активность, потому встают и самостоятельно ходят с большим трудом;
- Когда паратиреоидный гормон выше нормы, то походка пациента изменяется, становится похожей на утиную, пациент передвигается, переваливаясь;
- Кожные покровы приобретают землистый оттенок и иссыхаются;
- Зубы начинают крошиться, расшатываются и выпадают, эмаль трескается, что говорит о челюстном остеопорозе;
- Если гормональный дисбаланс беспокоит пациента длительное время, то патология приобретает более тяжелые масштабы, когда наблюдаются скелетные деформации и костные переломы, причем даже при незначительных ушибах;
- Больные отмечают, что они постоянно хотят пить, испытывают частые мочеиспускательные позывы, что может стать причиной ошибочного диагноза (например, диабет);
- Постепенно происходит формирование недостаточности почечных структур, в них запускаются камнеобразующие процессы, развивается нефрокальциноз;
- У некоторых пациентов в клинике присутствуют изменения поведенческого характера вроде раздражительности и истеричности, беспричинной плаксивости или сонливости, психологической усталости и пр.
Подобная клиническая картина явно указывает на наличие у пациента определенных проблем и требует проведения грамотной диагностики. Если подобное состояние не лечить, то может развиться гиперпаратиреоидный криз, при котором беспокоит неукротимая рвотная реакция и выраженное ощущение жажды, ухудшение самочувствия и абдоминальные боли, при любом движении возникают суставно-мышечные боли и гипертермия до 40 градусов. Обычно подобное состояние возникает при спонтанных переломах или сложных интоксикациях, тяжелых инфекциях, отклонениях при вынашивании или при терапии ЖКТ щелочными или антацидными препаратами. При гиперпаратиреоидном кризе наблюдается превышение содержания кальция практически вдвое. Если и дальше бездействовать, то сознание затуманивается, повышается риск смертельного исхода. Примерно 50% пациентов в подобном состоянии умирают.
Анализ на паратиреоидный гормон
При наличии подозрительных симптомов пациента направляют на лабораторное исследование крови и общее обследование. В процессе диагностики делают ультразвуковое исследование щитовидки, надпочечников и почек. Иногда показано проведение КТ, помогающей обнаружить в эндокринных органах опухолевые образования и узлы. Чтобы результаты были достоверными, следует соблюсти ряд требований перед сдачей крови на исследование:
- За трое суток до забора крови минимизировать физнагрузки и исключить спиртное;
- Последний прием пищи должен произойти примерно за 10-12 ч до забора биоматериала, кровь должна браться только натощак;
- Перед процедурой нужно полноценно выспаться, чтобы организм нормально отдохнул;
- Если пациент принимает кальций- или фосфорсодержащие медикаменты, то за 3 суток до диагностики следует прекратить их прием. При невозможности прекращения терапии нужно уведомить об этом факте специалиста;
- При сдаче крови следует успокоиться, не нервничать и не бояться, а за 3-4 ч до забора биоматериала нужно исключить табакокурение.
Как нормализовать
Коррекция гормонального фона производится консервативными или хирургическими методами. Как понизить паратгормон, если его избыточность незначительная. Обычно в подобных случаях применяется консервативный подход посредством приема лекарств, щадящего питания и обильного питья.
Специалисты рекомендуют таким пациентам кушать больше кальцийсодержащих продуктов, но мясо следует ограничить. Если развивается состояние криза, то пациента помещают в эндокринологический стационар или в реанимационное отделение.
Основной целью терапии выступает снижение кальция, для чего проводят диурез, при котором капельно вводится Фуросемид и хлорид натрия в течение 3 ч. Затем назначается Комплексон, который вводят больному на протяжении 6 ч по 50 мг/кг веса. Для стабилизации нормализовавшегося кальция в костях назначается Кальцитрин. Состояние паращитовидных желез нормализуется в течение нескольких месяцев или лет. Весь контрольный период пациента наблюдает врач, регулярно исследуется кровь на кальций. Если он все равно остается на критическом уровне, несмотря на терапию, то проводится хирургическое удаление паращитовидных желез.
Врачи более компетентны в вопросе, как понизить повышенный паратгормон в крови, потому самолечением заниматься недопустимо. Иногда снизить паратгормон без операции не удается, тогда специалисты прибегают к удалению желез, продуцирующих ПТГ. Обычно полностью удаляется три железы, а четвертая – лишь частично. Часть органа оставляют для достаточного снабжения организма паратгормоном. При этом вероятность рецидива после такого вмешательства остается минимальной и составляет всего 5%.

Чем опасно долгое повышение ПТГ
В результате долгого превышения уровня паратгормона концентрация кальция в кровотоке растет, а вот в костях, где этот микроэлемент очень нужен, его уровень катастрофически снижается. В дальнейшем происходит формирование негативных последствий для всего организма:
- Формируется остеопороз;
- Уплощаются позвонковые отделы и деформируются грудноклеточные структуры;
- Развивается мочекаменная патология, пиелонефрит или недостаточность почек хронического течения;
- Может возникнуть анорексия и желчнокаменная патология, язвенные процессы в ЖКТ или панкреатит кальцифицирующего типа;
- Возможно развитие психозов, нарушение памяти или хронической усталости;
- Иногда на фоне долгого превышения паратгормона у пациентов развивается брадикардия, аритмия или сосудистый кальциноз;
- У женщин вследствие гиперсекреции паратгормона страдают репродуктивные структуры, особенно при вынашивании, когда может произойти нарушение имплантации оплодотворенной яйцеклетки, ведь сосудистые каналы из-за кальциноза становятся чересчур плотными.
Источник: gormony.guru
За какие процессы отвечает паратгормон
Главнейшей функцией паратгормона, как уже отмечалось ранее, является оказание его содействия на переход ионов кальция из костей в кровь, а также торможение процесса всасывания фосфора в почках.
Данный гормон паратгормон способствует (более детально):
- снижение вывода ионов Са при мочеиспускании;
- рост процесса вывода Р (фосфор) при мочеиспускании;
- содержание нормального уровня витамина D в организме;
- здоровое функционирование почек, надпочечников и эндокринной системы в целом;
- отложение Ca в костях при том, когда показатель его выработки повышен;
- препятствие развитию рахита, сахарного диабета и тиреотоксикоза.
Колебания содержания гормона в организме могут происходить в течение дня, происходит это в основном благодаря содержанию уровня кальция и фосфора, а также из-за уникальных особенностей организма человека.
Причины и механизмы нарушений во время сбоев выработки паратгормона
При нарушениях содержания степени паратгормона могут возникнуть две дисфункции: гиперпаратиреоз (излишний уровень гормона) и гипопаратиреоз (его недостача).
Гипопаратиреоз
Основными причинами появления гипопаратиреоза медики называют следующие:
- на фоне общего поражения паращитовидных желез;
- вследствие поражения шейной области метастазами;
- в случае хирургического вмешательства в шейные органы (либо в щитовидные железы), что сопровождается повреждением самих паращитовидных желез;
- на фоне аутоиммунных (или же систематических) заболеваний – таких, как, к примеру, амилоидоз или гемохроматоз (другое название бронзовый диабет);
- радиационное воздействие на щитовидные железы и эндокринную систему в целом.
Так как в данном случае наблюдается повышение выработки гормона, прилагаются все усилия для того, чтобы снизить это количество.
Гиперпаратиреоз
Основные причины возникновения гиперпаратиреоза:
- возникновение аденомы (доброкачественной опухоли) паращитовидных желез – к слову, данная причина является наиболее встречаемой при отклонении;
- образование карциномы (злокачественная опухоль);
- длительный сниженный уровень содержания кальция в крови, а также повышенный уровень фосфатов – как следствие – хроническая почечная недостаточность;
- развитие доброкачественной опухоли паращитовидных желез – данный процесс является следствием запущенного положения первых двух (перечисленных выше);
- возникновение псевдогиперпаратиреоза – паратгормоны вырабатываются опухолями, которые возникают не из клеток паращитовидных желез.
При такой дисфункции назначается лечение, направленное на увеличение выработки гормона. Как правильно сдать кровь на гормоны щитовидной железы?

О том, как проявляются расстройства связанные с нарушениями выработки паратгормона можно узнать на видео:
Показания к анализу
При возникновении подозрений на патологии паратиреоидных гормонов в целом, нарушения их взаимодействия и выработки по рекомендации врача следует обратиться в медицинскую лабораторию для проведения забора крови. Основными показателями для выполнения анализа крови выделяют следующие:
- гиперкальциемия (повышенное содержание Ca);
- гипокальциемия (пониженный уровень кальция);
- остеопороз, кистозные изменения в костях, псевдопереломы долгих костей;
- мочекаменная болезнь (камни рентгено – позитивные);
- подозрения на множественную эндокринную неоплазию, тип 1,2;
- диагностированный нейрофиброматоз;
- диагностированные склеротические процессы изменений в районе тел позвонков.
Как и при многих других случаях забора крови, перед текущим анализом необходимо ничего не употреблять в пищу (и желательно не пить воду), в день анализа не курить, от физических нагрузок различной степени тяжести и алкогольных напитков следует отказаться за три дня до проведения исследования.

На данный момент есть ряд исследований, которые позволяют определить с точностью, повышен или понижен уровень гормона. Все это определяют путем проведения одного безболезненного анализа.
В каких пределах определяются нормы содержания гормона?
Опытным путем специалисты вывели точные маркеры, которые отображают норму содержания гормона в организме. Уровень содержания паратиреоидного гормона в крови человека зависит от нескольких факторов, основные из которых — это возрастная категория и половая принадлежность исследуемого. Это касается взрослых людей, у детей эти нормы несколько отличаются и диагностика проводится с использованием других маркеров.
Для мужчин нормативными значениями паратгормона являются:
- от двенадцати до девяносто пяти пг/мл (до 20 – 22 л.);
- от девяти с половиной до семидесяти пяти пг/мл (от 23 лет до 70);
- от четырех целых семи десятых до ста семнадцати пг/мл (более 71 года).
Норма паратиреоидного гормона у женщин является идентичной содержания данного гормона у мужчин, однако при беременности содержание паратгормона колеблется от девяти с половиной до семидесяти пяти пг/мл. Как восстановить функцию щитовидной железы?
Способы коррекции гормональной нормы
При диагностике гиперпаратиреоза лечение может происходить операбельным путем (к примеру, удаление опухолей) либо увеличенных в объеме паращитовидных желез. Возможен безоперабельный вариант лечения, который происходит с применением лечащих препаратов и диеты, также показано обильное питье. Но щадящий метод уместен только в случае, когда гормон повышен или понижен незначительно.
При диагностировании гипопаратиреоза главное, на что следует сделать упор – это диета с высоким содержанием кальция, при этом ограничивая употребление мясных продуктов. Очень важно проводить лечение самостоятельно ни в коем случае не рекомендуется, за состоянием здоровья и протеканием лечения должен следить врач – эндокринолог.
Источник: vashaschitovidka.com
Общие сведения о паратгормоне
В медицине паратгормон – это гормон, который производится околощитовидными железами. По химическому строению он относится к группе одноцепочечных полипептидов и является веществом белковой природы, состоящим из 84 аминокислот, лишенных цистеина. Паратгормон имеет еще несколько взаимозаменяемых названий, таких как:
- паратирин;
- паратиреоидный гормон;
- ПТГ;
- parathyroid hormone (сокращенно PTH).
Паратгормон – самый сильный из 3 гормонов (наряду с кальцитонином и витамином Д3), которые регулируют уровень кальция и фосфора в крови. Вырабатывается он паращитовидными железами (ПЩЖ) – у каждого человека их 4. Отмечаются случаи и большего или меньшего количества этих органов – примерно у 3% людей. Железы расположены симметрично – по паре снизу и сверху щитовидки (на задней поверхности или внутри).
Паратирин образуется из своего предшественника с более низкой биологической активностью – пропаратгормона (проПТГ). Он синтезируется околощитовидными железами, где за счет протеолитического расщепления превращается в ПТГ. Уровень последнего под действием негативных факторов может изменяться:
- увеличиваться, что ведет к гиперкальциемии, провоцирующей развитие камней в почках, язвы желудка и 12-перстной кишки, панкреатита;
- уменьшаться, из-за чего формируется гипокальциемия, которая становится причиной судорог (вплоть до летальной тетании), болей в животе и мышцах, ощущений покалывания в конечностях.
Функции паратгормона в организме
Основными функциями паратирина являются регуляция кальциевого обмена и контроль уровня фосфора в плазме крови. С последним микроэлементом ПТГ связан опосредовано. Это обусловлено тем, что при понижении уровня кальция количество фосфора, наоборот, повышается. К функциям паратирина также относятся:
- увеличение количества витамина Д3, который дополнительно стимулирует всасывание кальция в кровь;
- отложение излишков кальция в костях;
- выведение из костных структур кальция и фосфора при их дефиците в крови;
- снижение объема выводимого с мочой кальция и одновременное повышение уровня фосфора в крови.
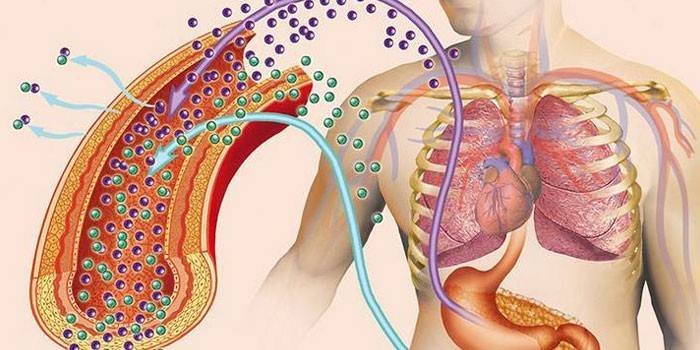
Чем опасно изменение уровня паратгормона
Когда повышается секреция паратирина, развивается гиперпаратиреоз. При этом состоянии усиливается активность остеокластов – клеток, которые удаляют костную ткань посредством растворения минеральной составляющей и разрушения коллагена. Вследствие этого начинают преобладать процессы резорбции: кости размягчаются, развивается их остеопения (потеря плотности). Вымывание из костной ткани кальция при гиперпаратиреозе называется паратиреоидной остеодистрофией. Основные признаки этой патологии: выраженные боли и частые переломы.
При повышенной секреции паратирина вымываемый из костей кальций начинает усиленно всасываться в кишечнике и накапливаться в крови. Следствием становится гиперкальциемия, на которую указывают следующие признаки:
- нарушение свертываемости крови;
- аритмии;
- панкреатит;
- запоры;
- пептические язвы желудка и 12-перстной кишки;
- мышечная гипотония;
- камни в почках и желчном пузыре;
- заторможенность;
- расстройства психики;
- утомляемость.
При снижении количества вырабатываемого паратирина в крови повышается уровень фосфатов и развивается гипокальциемия. Из-за этого могут наблюдаться следующие признаки:
- ранняя седина;
- выпадение волос;
- ранняя катаракта;
- частые перепады настроения;
- боли в мышцах и животе;
- проблемы с зубами;
- ломкость ногтей;
- аритмии.
Причины нарушений выработки паратгормона
Состояние организма, при котором наблюдается избыточное продуцирование паращитовидными железами паратгормона в ответ на повышение уровня кальция в крови, называется гиперпаратиреозом. Он бывает первичным, вторичным и третичным. Каждая форма гиперпаратиреоза развивается по определенным причинам. Первичная образуется в результате следующих патологий:
- диффузной гиперплазии желез;
- новообразований (карцином, аденом, гиперплазий), затрагивающих паращитовидные железы.
Вторичный гиперпаратиреоз развивается на фоне заболеваний других внутренних органов, которые не связаны с околощитовидными железами. К таким относятся следующие патологии:
- хронический дефицит витамина D (кальциферола);
- деминерализация костей;
- хроническая почечная недостаточность (ХПН);
- миелома;
- нарушения всасывания кальция в кишечнике из-за того, что почки не могут обеспечить нормальное образование кальцитриола.
Самой редкой формой гиперпаратиреоза является третичная. Она встречается при аденоме (опухоли) околощитовидных желез или их гиперплазии. Причинами третичной формы могут выступать и следующие патологии:
- врожденные пороки ПЩЖ;
- недостаточное кровоснабжение желез;
- удаление или повреждение ПЩЖ;
- инфекционное поражение околощитовидных желез.
Показания к анализу на паратгормоны
Определение уровня этого вещества не входит в стандартный список исследований крови. По этой причине анализ на паратгормон назначают при наличии у пациента признаков, указывающих на недостаток или избыток данного вещества. К показаниям относятся следующие патологии:
- кистовидные изменения костей;
- частые переломы, остеопороз;
- пониженный или повышенный уровень кальция, выявленный при анализе крови;
- кальциево-фосфатные камни в почках;
- склероз позвоночника;
- нейрофиброматоз;
- хронические заболевания почек;
- аритмия неясной этиологии;
- мышечная гипотония;
- множественная эндокринная неоплазия;
- новообразования в щитовидной и паращитовидных железах.
Симптомы повышенного паратгормона
При недостатке и избытке паратирина у человека наблюдаются разные симптомы. Появление одного или нескольких признаков отклонения количества этого гормона от нормы тоже является показанием к проведению анализа. Направление на него может дать эндокринолог. Если паратиреоидный гормон повышен, то пациент имеет жалобы на следующие признаки:
- постоянную жажду;
- частые позывы к мочеиспусканию;
- мышечную слабость, из-за которой движения становятся неуверенными, случаются частые падения;
- боль в мышцах, вызывающей «утиную походку»;
- частые переломы, деформация скелета;
- отставание в росте (у ребенка);
- ослабление здоровых зубов, которые затем выпадают;
- почечная недостаточность из-за формирования камней.

Признаки пониженного паратгормона
Если паратгормон понижен, то характерным признаком этого являются мышечные судороги и подергивания, которые не поддаются контролю и напоминают идентичные эпилептические приступы. На фоне этого могут наблюдаться следующие симптомы:
- боль в сердце;
- тахикардия;
- бессонница;
- озноб, сменяющийся сильным жаром;
- проблемы с памятью;
- спазмы бронхов, трахеи, кишечника;
- депрессия.
Норма паратгормона
Существуют интервалы показателей паратгормона, значения в которых считаются нормальными. Они разнятся в зависимости от возраста, но пол на уровень этого гормона не влияет. Иногда показатели нормы отличаются у разных лабораторий, поэтому ориентироваться нужно на выданный специалистом бланк. Для полноты картины кровь пациента дополнительно исследуют на содержание фосфора и кальция. Кроме того, уровень этих показателей определяют и в моче больного. Норма паратгормона для женщин и мужчин представлена в таблице:
|
Возраст |
Норма паратирина у мужчин, пг/мл |
Норма паратирина у женщин, пг/мл |
Норма паратирина для беременных, пг/мл |
|
До 20-22 лет |
12-95 |
12-95 |
9,5-75 |
|
23-70 лет |
9,5-75 |
9,5-75 |
|
|
От 71 года |
4,7-117 |
4,7-117 |
Особенности сдачи крови
Сдача анализа происходит утром натощак. Специалист для исследования забирает венозную кровь. Чтобы результат был достоверным, накануне вечером нельзя есть позже 8 часов вечера. В целом, последний прием пищи должен быть не позднее 8 ч до взятия крови для исследования. Разрешается употреблять только негазированную очищенную воду. Дополнительно перед анализом необходимо:
- за 3 дня до сдачи исключить алкоголь и уменьшить физическую активность;
- не курить за час до исследования;
- непосредственно перед анализом полчаса посидеть спокойно;
- предупредить специалиста, который берет кровь, о наличии инфекций, беременности и лактации, поскольку они могут повлиять на результаты;
- отказаться от Л-тироксина за 10 часов до процедуры.
Лекарства, вызывающие отклонения
L-тироксин не относится к лекарствам, которые сильно влияют на результаты анализа на паратгормон. Кроме того, он очень медленно выводится из организма – за 8-10 дней. В связи с этим отказываться от него за 1-2 дня до исследования нерационально, потому как часть препарата все равно будет в крови. Концентрация Л-тироксина достигает в организме максимума спустя 6-7 часов после приема, из-за чего от данного препарата и рекомендуют отказаться за 10 часов до анализа на паратгормон. Более существенно на концентрацию паратгормона влияют следующие лекарственные средства:
- тиазидные диуретики;
- противосудорожные препараты;
- фосфаты;
- витамин D;
- стероиды;
- комбинированные оральные контрацептивы;
- Рифампицин;
- Изониазид;
- препараты лития.
Причины пониженного паратгормона
Первичный гипопаратиреоз, при котором снижены уровни кальция и паратирина, развивается только на фоне нарушения функций паращитовидных желез. Вторичная форма указанной патологии связана с заболеваниями или особыми состояниями других внутренних органов, такими как:
- идиопатическая гиперкальциемия;
- аутоиммунные заболевания;
- активное разрушение костной ткани;
- миеломная болезнь, саркоидоз;
- гипервитаминоз витамина А или Д;
- понижение уровня магния в крови;
- осложнения после хирургического лечения заболеваний щитовидной железы или после резекции паращитовидных желез;
- тяжелый тиреотоксикоз;
- болезнь Коновалова-Вильсона;
- гиперхроматоз.
Причины повышенного паратгормона
Гиперпаратиреоз, при котором усилена выработка паратгормона, бывает вызван компенсаторными механизмами, т. е. как ответная реакция на снижение уровня кальция в крови. В такой ситуации увеличение секреции паратирина необходимо для усиления абсорбции этого микроэлемента и мобилизации его из депо. По результатам анализа на такое состояние указывают гипокальциемия и повышенный уровень ПТГ.
Одновременное увеличение в крови количества кальция и паратгормона указывает на первичный гиперпаратиреоз. Фосфаты при этом остаются в норме или снижаются, что зависит от тяжести состояния пациента. Причины первичного гиперпаратиреоза следующие:
- гиперплазия тканей околощитовидных желез;
- рак или аденома ПЩЖ;
- множественная эндокринная неоплазия.
Все эти патологии связаны непосредственно с околощитовидными железами. Когда гиперпаратиреоз развивается на фоне заболеваний других внутренних органов, он называется вторичными. Причинами его являются следующие патологии:
- хроническая недостаточность почек;
- неспецифический язвенный колит;
- болезнь Крона;
- семейные формы рака щитовидной железы;
- травма спинного мозга;
- рахит, гиповитаминоз D;
- синдром мальабсорбции.
Выделяют и третичную форму гиперпаратиреоза. Она развивается при автономных гормоносекретирующих опухолях в околощитовидных железах, легких и почках. Среди редких причин повышения паратгормона выделяют следующие патологии:
- метастатическое поражение костной ткани;
- синдромы Олбрайта, Золлингера-Эллисона с периферической тканевой резистентностью;
- наследственная дистрофия.
Нормализация паратгормона
Отклонения уровня паратгормона от нормы опасно для жизни человека, поэтому такие состояния требуют обязательного специализированного лечения. После проведения полного обследования эндокринолог назначает адекватную терапию для стабилизации гормонального баланса. Коррекция уровня паратирина происходит под лабораторным контролем показателей кальция и фосфатов.
При дефиците ПТГ назначается заместительная гормонотерапия, которая может длиться от нескольких месяцев до десятков лет или даже быть пожизненной. Если уровень паратирина повышен незначительно, то пациенту прописывают диетическое питание с уменьшением количества фосфатов. В противном случае используется консервативная терапия, включающая в зависимости от причины гиперпаратиреоза следующие меры:
- прием витамина Д – при его недостатке;
- лечение заболеваний почек – при их хронической недостаточности;
- борьбу с патологиями желудочно-кишечного тракта – при нарушении всасывания кальция в кишечнике.
Из этих схем терапии можно понять, что для снижения уровня паратирина необходимо лечить основное заболевание, которое вызвало повышение жтого гормона. Если консервативная терапия не помогла или у пациента первичный гиперпаратиреоз, то используют хирургические методики. Во время операции удаляют часть паращитовидных желез или их опухоли, что помогает нормализовать уровень ПТГ. Радикальное лечение требуется и при повышении паратгормона на фоне злокачественных новообразований в ПЩЖ. В этом случае опухоли удаляют и назначают гормонозаместительную терапию.
Медикаментозная терапия
Для восстановления механизмов регуляции кальциевого обмена в организме пациенту назначают гормонозаместительную терапию. Она показана при недостатке паратиреоидного гормона и гипокальциемии. Устранить эти состояния помогает препарат Паратиреоидин, который стимулирует функционирование околощитовидных желез. Основой препарата является гормон, получаемый из околощитовидных желез убойного скота. Краткая характеристика данного лекарства:
- Форма выпуска: ампулы по 1 мл, флаконы объемом 5 или 10 мл.
- Фармакологическое действие: устраняет приступы тетании при гипопаратиреозе.
- Показания к применению: гипопаратиреоз, другие виды тетании, спазмофилия, бронхиальная астма, крапивница и другие аллергические заболевания.
- Дозировка: внутримышечно или подкожно по 2 мл до 3 раз ежедневно для взрослых, по 0,25-0,5 мл – для детей до 1 года, 0,5-0,15 мл – для малышей 2-5 лет, 1,5-2 мл – для ребенка 1,5-2 мл.
- Побочные эффекты: общая слабость, тошнота, рвота, диарея, вялость.
- Противопоказания: рахит, почечнокаменная болезнь, гиперпаратиреоз.
Препарат может вызвать привыкание, поэтому при появлении прогнозируемого эффекта его отменяют. Далее пациенту прописывают витамин D и диетотерапию с большим количеством кальция и минимальным содержанием фосфора. Часто применяются препараты, указанные в таблице:
|
Препараты кальция |
Препараты витамина D |
||
|
Хорошо растворимые |
Плохо растворимые |
Активные |
Неактивные |
|
|
Альфакальцидол |
|
Для лечения женщин во время менопаузы назначается препарат Терипаратид, содержащий рекоменбинантный человеческий паратиреоидный гормон. Показания к использованию лекарства – остеопороз. Для активизации минерализации костей используется препарат Форстео. Он аналогичен Терипаратиду по составу и эффекту. Форстео влияет на фосфорно-кальциевый обмен в почка и костной ткани. Он показан при остеопорозе не только у женщин, но и мужчин, страдающих гипогонадизмом. Краткая инструкция к препарату Форстео:
- Лечебное действие: стимулирует остеобласты, увеличивает кишечную абсорбцию и канальцевую реабсорбцию кальция и экскрецию фосфатов почками.
- Дозировка: 20 мкг 1 раз в сутки подкожно в область бедра или живота.
- Длительность лечения: 18 месяцев.
- Побочные эффекты: боли в конечностях, анемия, депрессия, головная боль, головокружение, одышка, тошнота, рвота.
- Противопоказания: тяжелая почечная недостаточность, метастазы и опухоли в анамнезе, предшествующая лучевая терапия, беременность, лактация, метаболические заболевания костей.
- Преимущества: снижает риск развития переломов вне зависимости от возраста и исходного уровня костного метаболизма.

Диета
Нормализовать уровень паратиреоидного гормона помогают не только медикаменты. Эндокринолог дополнительно дает рекомендации об организации оптимального рациона. При повышенном паратирине необходимо снизить количество пищи, содержащей фосфаты:
- плавленого сыра;
- молочных консервов;
- маринованных, копченых и соленых блюд;
- газированных напитков;
- консервированных морепродуктов;
- чипсов, сухариков, соленого арахиса;
- сладостей.
Ограничить необходимо и употребление соли. Вместо указанных продуктов в меню нужно включить полиненасыщенные жиры, которые содержатся в растительных маслах. Ими заправляют салаты из овощей. В рацион рекомендуется добавить и больше фруктов. При гиперпаратиреозе важно ограничить количество продуктов, богатых кальцием, таких как:
- молоко и молочные продукты;
- кунжут;
- сыр;
- брынза;
- семена подсолнечника;
- базилик, брокколи, кресс-салат;
- бобы, фасоль.
На эти продукты делают упор при гипопаратиреозе, когда уровень кальция, наоборот, понижен. Полезна и пища с большим количеством витамина D: печень трески, яичные желтки. Они улучшают усвоение организмом кальция. Дополнительно стоит включить в рацион эргокальциферол. Он содержится в сельди и рыбьем жире. Ограничить же при гипопаратиреозе необходимо мясные продукты.
Источник: sovets.net
Что такое паратиреоидный гормон?
Паратиреоидный гормон (птг, паратгормон, паратирин) — это гормон, вырабатываемый паращитовидными железами (это четыре маленькие эндокринные железы, расположенные позади поверхности щитовидной железы).
ПТГ отвечает за регулирование уровня кальция, витамина D и фосфора в крови и костях.

Слишком много кальция может быть признаком гиперпаратиреоза. Что это значит? Это состояние, как раз таки, возникает в следствии сверхактивности паращитовидных желез, которые продуцируют слишком огромное количество ПТГ.
Избыток кальция в крови может привести к почечным камням, нерегулярным сердечным сокращениям и аномалиям головного мозга.
Содержание паратирина в организме женщины совершенно не отличается от содержания у мужчин. Но в большей мере, паратгормон вырабатывается у женщин с возрастом.
О чем говорит повышенный уровень паратгормона
Повышенный уровень паратирина в организме может говорить об опасных нарушениях процессов обмена веществ, свидетельствует о понижении уровня кальция в крови человека.
В случае нехватки нужных веществ, организм ищет способ пополнить дефицит за счет любого доступного источника.
Почти весь кальций находится в костях, откуда организм автоматически забирает его при пониженной концентрации кальция в кровеносных сосудах. В этом процессе участвует паратиреоидный гормон и происходит увеличение его уровня.
Паратгормон повышенный у женщин замедляет возникновение новых костных клеток, что способствует разрушению костей, которое приводит развитию остеопороза, патологическому размягчению костей.
Также длительный избыток кальция в крови влияет на почки и мочевыделительную систему: увеличивается риск формирования камней.
Оказывается значительное влияние и на сердечно-сосудистую систему: повышенный уровень гормона благоприятствует развитию кальциноза, при котором появляются соленые отложения в различных тканях и органах. Повышается риск появления язвы желудка, возникают перебои кровообращения.
На интенсивность вырабатывания ПТГ влияют многие факторы, например, естественные: в ночное время гормон вырабатывается обильнее, чем днем. Максимальная концентрация паратирина достигается около 3-х часов дня, минимальная около 7-ми часов утра.
Причины повышения паратгормона
Следствием повышенного уровня ПТГ может стать гипопаратиреоз:
- Первичный гиперпаратиреоз – представляет собой новообразование доброкачественного характера паращитовидки, также синдром может возникнуть из-за злокачественных вирусных клеток или гиперплазии.
- Вторичный гиперпаратиреоз – объясняется нарушенным обменом минералов или недостаточной концентрацией кальция в кровеносных сосудах. Причиной также может стать переизбыток фосфора в крови. Данные сбои могут возникнуть по следующим причинам: костные заболевания, патологии почек.
- Псевдогипопаратиреоз (наследственная остеодистрофия Олбрайта) – онкология.
Для лечащего специалиста важно правильно определить диагноз, так как их лечение сильно разнится – в одном случае требует вмешательства хирурга, в другом лишь применение медикаментозной терапии.
Первичный гиперпаратиреоз лечат при помощи хирургического вмешательства. Данное заболевание чаще влияет на людей преклонного возраста. Стоит обращать внимание на показания врача по лечению болезни.
Вторичный гиперпаратиреоз лечат проведением витаминного курса D, а также при помощи препаратов, которые содержат элемент кальций. Если проведенная терапия не оказывает нужного эффекта, медицинские специалисты проводят хирургическое вмешательство.
Показанием для проведения операции служит повышенная в три раза превышенная норма паратиреоидного гормона.
Третичный гиперпаратиреоз является одним из возможных осложнений в результате пересадки почки пациенту. Лечат осложнение при помощи субтотальной паратиреоидэктомии.
Симптомы повышенного ПТГ в крови
При повышенном паратирине возможны следующие симптомы:
- мышечная слабость;
- боль в конечностях;
- сухость кожи, землистый оттенок;
- разболтанность суставов;
- грузная походка;
- сонливость;
- раздражительность;
- сильная эмоциональность.
Уровень ПТГ в крови сильно влияет на здоровье человека. Поэтому при появлении первых симптомов отклонения уровня гормона от нормы следует обратиться к врачу.
Низкий уровень ПТГ в крови
Но и понижение уровня паратиреоидного гормона не стоит оставлять без внимания. Данное отклонение может поспособствовать нервной возбудимости, возникновению мышечных спазмов и судорог. На понижение уровня птг в крови человека могут повлиять следующие причины.
- саркоидоз легких (саркоидоз Бека, болезнь Бенье — Бека — Шауманна), патология, которая поражает легкие.
- нехватка магния в кровеносных сосудах (головокружения и головные боли).
- хирургическая операция, проведенная на щитовидной железе.
- остеолиз – патология, которая полностью рассасывает элементы, содержащиеся в костной ткани.
Норма паратгормона в крови у женщин, у мужчин и детей
Нормы для мужчин:
- До 23 лет: минимальное значение 12,0 пг/мл, максимальное – 95,0 пг/мл.
- От 23 до 70 лет: минимальное значение 9,5пг/мл, максимальное – 75,0пг/мл.
- От 70 лет – минимальное значение 4,7 пг/мл, максимальное 117,0 пг/мл.
Нормы для женщин:
- До 20 лет: минимальное значение 12,0 пг/мл, максимальное – 95,0 пг/мл.
- От 20 до 70 лет: минимальное значение 9,5 пг/мл, максимальное – 75,0 пг/мл.
- От 70 лет: минимальное значение 4,7 пг/мл, максимальное – 117,0 пг/мл.
- В период беременности: минимальное значение – 9,5 пг/мл, 75,0 пг/мл.
Нормы для детей:
- Неизменно с момента рождения до полного взросления в возрасте 22 лет.
- Минимальное значение 12,0 пг/мл, максимальное – 95,0 пг/мл.
Уровень ПТГ в крови у женщин при беременности
Во время вынашивания плода анализ кровеносных частиц на содержание паратгормона является необходимым.
При беременности возможность каких-либо нарушений в организме возрастает, следовательно, появляются риски развития осложнений и у ребенка в будущем.
Пониженный уровень ПТГ в крови беременных женщин является обычным явлением. Уменьшение уровня гормона происходит из-за понижения уровня альбумина (человеческий сывороточный альбумин, белок, содержащийся в плазме крови).
В различные периоды беременности норма уровня паратирина в крови женщины варьируется.
- Первый триместр: 10-15 пг/мл.
- Второй триместр: 8-25 пг/мл.
- Третий триместр: 9-26 пг/мл.
Для чего назначается анализ крови на Паратгормон?

- При постановки диагноза гипопаратиреоза.
- Для наблюдения за пациентами с хроническим сбоем обмена кальция в организме.
- Для выяснения причин нарушения обмена кальция.
- Для оценки эффекта от лечения патологии.
Также, доктора может назначить сдачу анализов на птг, при обнаружении следующих патологий:
- Склеротические изменения позвоночника.
- Мочекаменная болезнь.
- Отклонение концентрации кальция в кровеносных сосудах от допустимой нормы.
- Подозрения на остеопороз.
Как правильно подготовиться к сдаче венозной крови?
Внимание! Перед тем как отправиться сдавать анализы на обнаружение возможного нарушения концентрации паратгормона в кровеносных сосудах человека, стоит посетить эндокринолога, ортопеда или терапевта.
- За сутки до анализа не употреблять алкогольные напитки.
- В течение 12 часов до проведения анализа не есть.
- Не перенапрягаться физически и эмоционально за день до исследования.
- Если человек курит, требуется забыть о данной вредной привычке за 3 часа до сдачи анализа.
Как держать ПТГ в норме
Одним из наиболее важных видов профилактики является своевременное лечение вирусных и инфекционных болезней. Немаловажно и ведение здорового образа жизни. При нехватке витамина D следует регулярно устраивать прогулки на свежем воздухе, соблюдать витаминосодержащую диету.
Также обязателен специальных уход и правильное лечение людей, которые перенесли операцию на паращитовидных железах, которые помогают снизить шанс возникновения непоправимых процессов в железах.
После такой операции пациент должен соблюдать определенную диету, состоящую из продуктов, которые богаты кальцием. Из особой диеты должны быть исключены продукты, содержащие большое количество фосфора, такие как морепродукты, творог и сыр.
Интересное
Источник: tvojajbolit.ru
