Сердце – главный орган человеческого организма, реализующий нормальный процесс кровообращения и питания кислородом, а также другими питательными веществами, остальных его органов и тканей. С течением времени работа сердца усложняется. Это вызвано сужением просветов сосудов и артерий, усталостью и омертвением клеток ткани миокарда (среднего слоя сердечной мышцы), а также развитием приобретённых пороков сердца.
Приобретённый порок сердца – патология, связанная с изменением сердечной анатомии, развитие которой приводит к нарушению внутрисердечного кровообращения, строения клапанного аппарата, а также функционирования сердечных камер.
Нормальная физиология строения человеческого сердца предусматривает наличие двух желудочков и двух предсердий, разделённых слизистыми оболочками, которые называют клапанами. Благодаря сократительным движениям сердечной мышцы кровь транспортируется из камер предсердий к желудочкам, проходя через клапанную систему, элементы которой попеременно открываются и закрываются, удерживают кровяную массу и создают опору для придания кровотоку направленного движения. Нарушение такого внутрисердечного кровообращения, а также деформация или поражение клапанов, неизбежно приводит к расстройству всей кровеносной системы организма.
Приобретённые пороки сердца в 25% всех сердечных патологий выступают причинами преждевременной смерти.

Основные причины приобретённых пороков
Приобретенные пороки выступают последствиями различных болезнетворных процессов, протекающих в организме человека, а также вызываются травмами и ранениями сердечной мышечной ткани.
Наиболее распространённые причины:
- развитие ревматических патологий – системных заболеваний соединительных (эпителиальных) тканей, поражающих элементы сердца;
- развитие воспалительных процессов на внутренних стенках желудочков и предсердий, например – инфекционного или бактериального эндокардита;
- развитие атеросклероза – патологии, которая характеризуется уплотнением стенок сосудов и артерий с утратой ими эластичности, а также сужением их внутреннего просвета;
- последствия поражения организма сифилисом;
- инфекционные процессы, протекающие на основе массы крови;
- травмы и ранения тканей сердечной мышцы;
- системные проявления склеродермии.
Основная причина приобретенных пороков сердца это ревматические патологии, которые выступают причиной более чем 90% случаев развития пороков. Достаточно отметить, что ревматические лихорадки могут развиваться в организме человека при заболевании ангиной, скарлатиной или хроническим тонзиллитом. В 5% случаев причиной выступает образование на мышечной ткани сердца рубца от перенесённого приступа инфаркта.
Клиническая картина развития приобретённых пороков
Клиническая картина приобретённых пороков зависит от состояния гемодинамики и особенностей нарушения нормального процесса движения крови (кровообращения). С учётом этого критерия классификация стадий развития болезнетворного процесса различается в зависимости от того влияния, которое патология оказывает на здоровье человека и функционирование организма.

Первая стадия, или стадия компенсации, характеризуется отсутствием явных симптомов и внешних проявлений патологии в связи с выработкой организмом механизмов компенсации развивающихся функциональных нарушений, позволяющих адаптировать работу сердца к изменению внутрисердечного кровообращения.
Вторая стадия, или стадия субкомпенсации, характеризуется ухудшением состояния здоровья и проявлением после физических нагрузок внешних признаков патологического процесса, так как выработанные организмом механизмы компенсации уже не справляются с нарушениями гемодинамики.
Третья стадия, или стадия декомпенсации, характеризуется значительным ухудшением состояния здоровья, а также истощением возможностей механизмов компенсации, выработанных организмом в ответ на развитие нарушений гемодинамики, наряду с явным внешним проявлением патологии.
Характеристика стадии субкомпенсации
Приобретенные пороки сердца на стадии субкомпенсации проявляют себя после перенесённых организмом физических нагрузок. На этой стадии характерными признаками патологического процесса выступают:
- одышка;
- учащение сердечных сокращений более 100 в минуту (появление тахикардии);
- болевые ощущения в левой половине грудины;
- развитие цианоза – посинения (или фиолетового окрашивания) кожного покрова губ, пальцев, ушей и лица;
- головокружения;
- потеря сознания;
- отёки нижних конечностей.

В большинстве случаев симптомы проявляют себя после быстрой ходьбы, бега или значительных физических нагрузок, требующих от организма увеличения кровообращения.
Характеристика стадии декомпенсации
Приобретенные пороки на стадии декомпенсации проявляют себя симптомами характерными для второй стадии патологического процесса, однако они наблюдаются как в состоянии покоя организма, так и в состоянии его бытовой активности. Главный признак третьей стадии – это выраженная одышка, которая наблюдается даже при положении больного в лежачем положении или в состоянии его покоя. В этом состоянии больной стремится занять положение полусидя, что облегчает процесс дыхания. Кроме того, выраженная декомпенсация характеризуется застоем массы крови в органах и тканях.
Для третьей стадии также характерны симптомы:
- кашель;
- повышение (или понижение) артериального давления на фоне учащения сердечных сокращений;
- отёки конечностей или участков тела.
Стадия декомпенсации требует адекватной терапевтической помощи, так как развитие патологического процесса и значительное нарушение кровоснабжения органов и тканей приводит к наступлению преждевременной смерти (терминальной стадии организма).

Основная классификация приобретённых пороков
Основная классификация приобретённых пороков проводится с учётом таких категорий:
- причина появления;
- особенности поражения элементов клапанной системы – аортальные, митральные, трикуспидальные пороки и порок клапана ствола лёгочной артерии;
- количество клапанов, поражённых болезнетворным процессом – изолированные при поражении одного клапана и сочетанные пороки при поражении двух и более клапанов;
- особенности функционального нарушения – стенозы (сужения внутреннего просвета), недостаточности (наблюдается при неполном смыкании клапанных створок), пролабирования (выпячивания);
- степень выраженности приобретённого порока внешними симптомами и проявлениями.
Приобретённыё пороки сердца имеют свои индивидуальные черты, которые зависят от свойств и особенностей организма больного. У некоторых пациентов патология может протекать на первой стадии клинической картины изменения гемодинамики длительное время, а затем резко развиться до стадии декомпенсации.
Особенности нарушения анатомии клапанов
Изменения, вызываемые патологическими процессами в строении сердечных клапанов, являются наиболее опасными и скоротечными в своём развитии.
Выделяют такие нарушения их анатомии:
- сращивание (ригидность) створок клапана;
- деформация створок клапана.
При сращивании уменьшается внутренний просвет артерий (вен), который вызывает их сужение, стеноз. Механическое сопротивление нормальному кровотоку увеличивается, а нагрузка на сердечную мышцу непропорционально возрастает, так как часть массы крови не проходит в просвет сосуда (артерии). В результате сердечные камеры увеличиваются в объёме, а их мышечная масса разрастается, однако нормализовать процесс кровообращения без терапевтического влияния уже становиться невозможно.
В случае с деформацией (укорочением и разрушением или сморщиванием) створок клапанов наблюдается их неполное смыкание, которое в медицинской науке носит название клапанной недостаточности. В этом случае воспалительный процесс, протекающий на тканях клапана, приводит к дистрофии сосудов и образованию на клапанных створках рубцов, значительно уменьшающих их работоспособность.
Виды стенозов и недостаточности
Приобретенные пороки развиваются на протяжении всей жизни человека, поэтому проявляются чаще всего в пожилом и зрелом возрасте. В отличие от врождённых пороков на их развитие оказывают влияние такие факторы как питание и образ жизни человека, а также испытываемые им психологические нагрузки, стрессы, эмоциональные перенапряжения. Очень важно беречь здоровье органов сердечно-сосудистой системы с молодого возраста, когда створки клапанов демонстрируют эластичность и реализуют свою функциональность в полном объёме, без явлений стенозов и эффектов недостаточности.

В зависимости от сердечного клапана, поражённого патологией, выделяют такие виды стенозов:
- трикуспидальный – сужение просвета правых сердечных камер;
- митральный – сужение просвета между правым желудочком и предсердием (стеноз атриовентрикулярного отверстия слева);
- аортальный – сужение просвета главного артериального русла.
Аналогично стенозам выделают и виды недостаточности: трикуспидальная, аортальная и митральная.
Изолированные стеноз и недостаточность клапана лёгочного ствола относятся к редким видам развития патологии. В большинстве случаев они появляются в сочетании с развитием иных сердечных пороков. Наиболее редкими видами развития заболевания являются митральный стеноз и трикуспидальная недостаточность. Наиболее распространённый приобретенный порок сердца у взрослых – недостаточность митрального клапана. С возрастом эпителиальные ткани створок изнашиваются, что приводит к стеканию некоторого количества массы перекачиваемой крови в предсердие и нарушению нормального кровообращения.
Очень важно, чтобы при первом появлении признаков патологии больной незамедлительно обратился за помощью в специализированное медицинское учреждение. Только своевременная диагностика и выявление заболевания может стать залогом успеха лечения и профилактики.
Основные диагностические мероприятия
Для выявления патологии в современной медицине используют комплекс инструментальных, аппаратных и лабораторных исследований. Приобретенные пороки проявляют себя характерными изменениями состояния организма и успешно распознаются специалистами. По причине своего развития на фоне иных характерных патологий органов сердечно-сосудистой системы только ничтожно малая часть пороков остаётся нераспознанными.
В специализированных клиниках и центрах для выявления патологического процесса:
- проводят анализ анамнеза и пояснений больного о появившихся жалобах на состояние здоровья, изучают его образ жизни, питания и сведения о перенесённых заболеваниях;
- изучают наследственную предрасположенность;
- проводят осмотр и прослушивание сердечных шумов;
- проводят общий анализ крови, а также мочи;
- проводят биохимический анализ крови;
- используют возможности электрокардиографии (ЭКГ);
- проводят фонокардиографию – аппаратное прослушивание и анализ шумов;
- проводят эхокардиографию и ультразвуковое обследование сердца;
- используют методы рентгенографии;
- выполняют исследования с применением мультиспиральной компьютерной томографии (послойного сканирования);
- используют диагностические возможности магнитно-резонансной томографии.
В случае необходимости проводят консультации профильных специалистов, таких как хирург или терапевт, а также иных врачей, обладающих специализированными теоретическим знаниями и практическими навыками. Если поставлен диагноз приобретенный порок сердца, лечение всегда определяется специалистом с учётом особенностей организма пациента. Самолечение при такой патологии недопустимо и может привести к неконтролируемому развитию болезнетворного процесса, а в дальнейшем – преждевременной смерти.
Источник: CardioPlanet.ru
Классификация
Приобретённые пороки сердца классифицируются по различным характеристикам, но чаще всего разделяют:
- по степени выраженности клиники ППС (без существенных проявлений, умеренная клиника и ярко выраженная);
- по этиологии (атеросклеротические, ревматические, бактериальные, сифилитические и пр.)
- по степени нарушения системы кровообращения (компенсированные, субкомпенсированные и декомпенсированные).
По расположению пораженного клапана выделяют следующие пороки:
- моноклапанные (определяется порок митрального, трикуспидального либо аортального клапана);
- комбинированные, которые могут быть двухклапанными и трехклапанніми.
Существует 8 типов пороков, которые связаны с четырьмя клапанами:
- Аортальный клапан — может быть стеноз аортального клапана и недостаточность аортального клапана.
- Митральный клапан — бывает стеноз митрального клапана и недостаточность митрального клапана.
- Трикуспидальный клапан — может быть стеноз трикуспидального клапана и недостаточность трикуспидального клапана.
- Клапан легочного ствола — выделяют стеноз и недостаточность клапана легочного ствола.
Причины
В большинстве случаев приобретённые пороки сердца развиваются на фоне инфекционных процессов, при этом 50% больных на ППС становятся таковыми из-за ревматизма. Это заболевание почти в 90% случаев приводит к формированию стеноза или недостаточности митрального клапана, также могут пострадать аортальный и трикуспидальный клапаны.
К другим причинам ППС инфекционного генеза относится сифилис и бактериальный эндокардит, при которых поражается аортальный клапан, реже — трикуспидальный.
Клиническая картина атеросклероза и ишемической болезни сердца также нередко дополняется приобретёнными пороками сердца. На фоне атеросклероза в основном поражается аортальный клапан, а при ИБС нередко образуется митральная недостаточность.
В редких случаях ППС формируются по причине опухолевого процесса, травмы сердца или из-за скопления паразитов.
Образование приобретённых пороков происходит несколькими путями:
- Формирование стеноза вследствие рубцевания пораженных створок клапана. Также образовывается рубцовая ригидность створок вместе с подклапанными структурами.
- Недостаточность клапана возникает в результате образования на нем рубцов, деформаций, также может происходить его разрушение или повреждение.
Стеноз клапана приводит к образованию анатомических препятствий току крови в сердечных полостях, а недостаточность — к динамическим препятствиям, которые способствуют возвращению части крови через поврежденный клапан. Поэтому пороки сердца опасны развитием различных серьезных осложнений.
Виды / фото
Приобретённые пороки сердца классифицируются на 8 типов, которые связаны с четырьмя клапанами сердца:
- стеноз и недостаточность аортального клапана;
- стеноз и недостаточность митрального клапана;
- стеноз и недостаточность трикуспидального клапана;
- стеноз и недостаточность клапана легочного ствола;
Самые распространенные из перечисленных ППС будут детально рассмотрены.
Недостаточность митрального клапана
Порок характеризуется возвращением некоторой части крови из левого желудочка в левое предсердие через плохо закрываемые створки митрального клапана. Расстройство может быть относительным, тогда сами створки не повреждены, но предсердно-желудочковое отверстие по ряду причин расширено, из-за чего развивается подобная патология.
Органический порок по типу недостаточности митрального клапана в основном связан с ревматоидным эндокардитом. При этом нарушении створки клапана деформируются, на них могут образовываться различные язвочки и полипы. Часто этот порок сочетается со стенозом митрального отверстия.

Митральный стеноз
Нарушение еще известно под термином “стеноз левого венозного отверстия”. В основном формируется на фоне ревматизма и представляет собой сужение митрального отверстия. Из-за этого току крови трудно пройти из одного отдела сердца в другой. Длительное развитие порока приводит к дилатации полости правого желудочка и, как следствие, увеличению кровяного давления. В тяжелых случаях формируется правожелудочковая недостаточность.
Видео Митральный стеноз. Гемодинамика при пороках сердца. — «Просто о сложном»
Недостаточность аортального клапана
Образование представленного порока основывается на неполном смыкании створок аортального клапана. Часть крови, выбрасываемой в аорту левым желудочком, возвращается назад, из-за чего патология способна привести к недостаточности левого желудочка. Формирование недостаточности аортального клапана может происходить на фоне сифилиса, септического эндокардита, артрита и ревматизма.
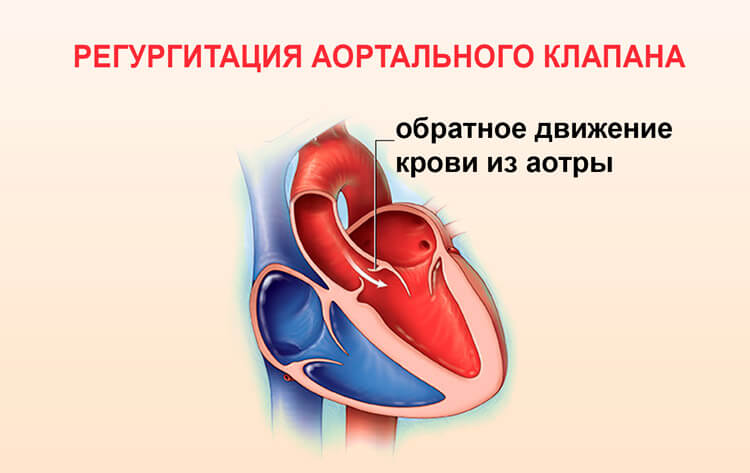
Стеноз устья аорты
По различным причинам аортальное отверстие сужается, в результате чего левому желудочку становиться трудно выбросить кровь в аорту. Со временем порок приводит к увеличению левого желудочка, которое в тяжелых случаях осложняется левожелудочковой недостаточностью и остановкой сердца. Пороку свойственно ревматическое происхождение.

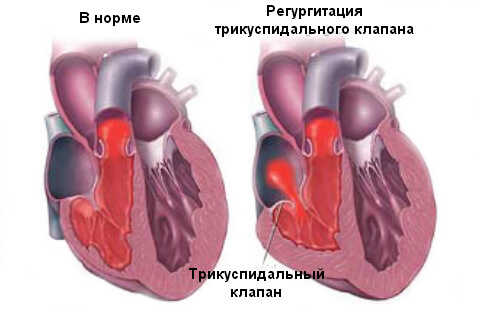
Недостаточность трикуспидального клапана
При нарушении развития трехстворчатого клапана часть крови из правого желудочка возвращается в правое предсердие, поскольку этот клапан находиться между правыми отделами сердца. Отверстие между предсердием и желудочком может не полностью закрываться из-за склерозирования створок клапана. При расширении полости правого желудочка также нередко растягивается предсердно-желудочковое отверстие, что способствует развитию относительной недостаточности трикуспидального клапана. Подобный порок нередко сочетается с изменениями аортального и митрального клапанов.
Митрально-аортальный порок
При этом патологическом изменении одновременно поражаются два клапана — митральный и аортальный. Чаще всего определяется сужение митрального отверстия, совмещаемое с нарушением функционирования аортального клапана. Также может формироваться сочетанный порок в виде стенозов аортального и митрального клапанов.
Диагностика
Сегодня используются различные способы определения локализации, разновидности и тяжести порока сердца. В первую очередь проводится опрос больного, потом его объективный осмотр, который в некоторых случаях может натолкнуть на мысль о типе порока. Также важное значение имеет пальпация, перкуссия и аускультация, когда, например, при митральном стенозе может быть услышан “ритм перепела”, известный еще как трехчленный ритм.
Клиника
Многое зависит от тяжести порока, часто выражаемой степенью гемодинамических нарушений. Легче протекают компенсированные формы ППС, сложнее и тяжелее — декомпенсированные пороки, когда наблюдаются органические изменения различных отделов сердца.
Клиническая картина пролапса митрального клапана
Жалобы чаще всего проявляются в фазу декомпенсации порока. Во время выполнения физической работы возникает одышка, которая при тяжелом состоянии начинает проявляться в состоянии покоя. Нередко больных беспокоит сердцебиение, сухой надсадный кашель, при гипертрофии правого желудочка ощущается боль в области сердца.
При объективном осмотре у больного может быть заметно посинение носогубного треугольника, набухание вен на шее. У детей при увеличении и расширении правого желудочка образовывается “сердечный горб”. При прослушивании сердечной деятельности нередко отмечается шум во время систолы и акцент второго тона над легочной артерией.
Клиническая картина митрального стеноза
Больных может беспокоить одышка, которая поначалу появляется только при упражнениях или физической работе, а при прогрессировании болезни развивается в покое. Также нередко отмечается охриплость голоса, сухой кашель, который может доходить до кровохарканья. Дополнительно больные могут жаловаться на боли в сердце и слабость.
При объективном осмотре определяется бледная кожа, на щеках может быть румянец, в то время как губы и кончик носа имеют синеватый оттенок. В области сердца могут ощущаться сильные толчки. Для этого порока характерен трехчленный ритм и шум на верхушке сердца. При определении пульсации на левой руке она будет слабее чем на правой, при этом артериальное давление нередко снижается из-за недостатка сердечного выброса.
Клиническая картина стеноза аорты
На протяжении длительного времени практически никак не проявляется, разве что произошло сужение аортального отверстия на ⅔ от нормального состояния. В таких случаях больные предъявляют жалобы на загрудинные боли, особенно при физической работе. Также может ощущаться головокружение, в тяжелых случаях возникают обморочные состояния.
Прогрессирование левожелудочковой недостаточности проявляется выраженной одышкой, сильной слабостью и утомляемостью. В стадии декомпенсации порока отмечаются отеки нижних конечностей и тяжесть в области печени.
При объективном осмотре заметна бледность кожи, отеки, акроцианоз, вены на шее набухают. При прощупывании в области сердца ощущается сильный толчок, пульсация на руках нередко ослаблена, систолическое давление также может быть снижено.
Клиническая картина недостаточности аортального клапана
Компенсированная форма порока практически не проявляется. Изредка больные отмечают увеличенную частоту сердечных сокращений, сочетаемую с пульсацией за грудиной. В период декомпенсации появляется боль в сердце, схваткообразная, по типу стенокардической, при этом она слабо купируется нитратами. Состояние усугубляется присутствием отеков, одышки, слабости и головокружения.
При объективном осмотре кожа у больного бледная, периферические артерии пульсируют, из-за чего возникает симптом “пляски каротид”. Изменены границы сердца в сторону увеличения, толчок на верхушке часто усилен и смещен. При аускультативном прослушивании тоны ослаблены, определяются органические и функицональные шумы. Также выслушивается патологический тон Траубе, двойной шум Виноградова-Дюрозье. Дополнительно наблюдается повышение пульсового и систолического давления, при этом диастолическое зачастую снижено.
Инструментальные методы обследования
Всем больным с подозрением на порок сердца рекомендуется прохождение эхокардиоскопии, которая обязательно дополняется доплерографией. В результате получается определить степень выраженности расстройства и декомпенсации.
Дополнительные методы обследования:
- электрокардиограмма;
- рентгенография сердца, которая выполняется в трех позициях (боковой, косой и прямой);
- фонокардиограмма;
- компьютерная томография;
- лабораторные анализы.
Лечение
Существует несколько путей решения вопроса с приобретёнными пороками сердца. Менее эффективным считается медикаментозное лечение, тогда как полное излечение возможно при успешном проведении оперативного вмешательства.
Медикаментозная терапия
Подходит тем больным, у которых определяется компенсированный порок. Также нередко проводится перед операцией. Основные группы препаратов, используемые во время медикаментозной терапии при приобретённых сердечных пороках следующие:
- бета-адреноблокаторы;
- антикоагулянты;
- кардиопротекторы;
- противовоспалительные препараты;
- сердечные гликозиды;
- ингибиторы АПФ.
Если больному противопоказано хирургическое лечение, тогда также составляется схема медикаментозного лечения.
Хирургическое лечение
Проводится в тех случаях, когда у больного имеется субкомпенсированный или декомпенсированный порок сердца. В зависимости от показаний выбирается подходящая методика из следующих возможных:
- пластическая операция;
- клапаносохраняющая;
- ангиопластическая.
В тяжелых случаях может потребоваться замена клапана, что предполагает установку механического или биологического протеза. При необходимости может выполняться реконструкция корня аорты, атриопластика или восстановление нормального ритма.
Все больные, которые подверглись оперативному вмешательству, обязательно проходят курс реабилитации. Он может состоять из лечебной физкультуры, дыхательной гимнастики, приема медикаментов. В период реабилитации проводятся анализы и исследования с целью контроля самочувствия пациента. Особенно это необходимо при использовании в послеоперационном периоде непрямых коагулянтов.
Видео Приобретенный порок сердца: хирургическое лечение
Осложнения
Нарушение работы клапанного аппарата приводит к изменению тока крови в отделах сердца, из-за чего проявляется расстройство системы кровообращения. Длительное развитие болезни провоцирует застойные явления в малом и большом круге кровообращения.
Осложнения, связанные с ППС:
- увеличение правого желудочка;
- увеличение правого предсердия;
- увеличение левого желудочка.
Отдаленные последствия развития приобретенных пороков сердца:
- недостаточность сердечной деятельности, сначала в компенсированной форме, а потом в декомпенсированной;
- остановка сердца.
Прогноз и профилактика
Благоприятное прогностическое заключение относится к бессимптомным приобретенным порокам сердца, а также своевременно скорректированным консервативным или хирургическим лечением.
Неблагоприятный прогноз ставится в случае наличия серьезных гемодинамических изменений, которые заметно влияют на работу сердца и организма в целом. В стадии декомпенсации также может значительно нарушаться физическая активность, из-за чего больной признается временно или постоянно нетрудоспособным.
Профилактика ППС заключается в следующем:
- Инфекционные и воспалительные заболевания следует своевременно устранять соответствующей терапией.
- Иммунитет нужно укреплять подходящими препаратами, назначенными врачом.
- Важно прекратить курить и употреблять кофеиносодержащие, алкогольные напитки в повышенном количестве.
- Вес тела должен находится в пределах нормы.
- Физическую активность следует поддерживать на допустимом уровне.
Приобретенные пороки сердца во время беременности
Среди беременных встречаемость ППС нередко достигает 6%, при этом на долю митрального стеноза приходится 3%. В зависимости от степени нагрузки на отдельные клапаны происходит их поражение в большей или меньшей мере. Чаще всего расстройство функции наблюдается со стороны митрального клапана, затем по частоте поражения следует аортальный клапан, трехстворчатый и самый последний — клапан легочного ствола.
В 1991 году Ванина Л.В. предложила оценивать риск беременности и родов у беременных с сердечными пороками по следующей схеме (при этом другие патологии должны отсутствовать):
- Первая степень риска — прохождение беременности благоприятное, поскольку ревматический процесс находится в стадии ремиссии, а выраженные симптомы сердечной недостаточности отсутствуют.
- Вторая степень риска — ревматизм находится в активной фазе развития, дополнительно определяются начальные признаки сердечной недостаточности.
- Третья степень риска — сердечный порок находится в стадии декомпенсации, с активно протекающим ревматизмом, есть признаки правожелудочковой недостаточности и других расстройств по типу трепетания предсердий или гипертензии в легочной артерии.
- Четвертая стадия риска — порок сердца декомпенсирован, сердечная недостаточность тотальная либо отмечается выраженная левожелудочковая недостаточность. Ревматический процесс активен, дополнительно может отмечаться легочная гипертензия, тромбоэмболия или мерцательная аритмия.
Беременность допускается при первой и второй степени риска и не рекомендуется при третьей и четвертой.
Протекание беременности на фоне ППС может осложняться по следующим причинам:
- В первые три месяца нередко усиливается активность ревматического процесса, в частности ревмокардита.
- Во второй триместр беременности отмечается увеличение объема циркулирующей крови, также повышается минутный объем сердца, может заметно снизиться гемоглобин.
- После 32 недель идет активный набор веса, дно матки высоко расположено, поэтому может затрудняться кровообращение в легочной артерии. Возможности диафрагмы также снижаются.
Родовой процесс приводит к увеличению артериального давления, минутного и систолического объема сердца. После родов отмечается резкое изменения давления внутри матки и брюшной полости, что способно привести к коллапсам.
Перечисленные выше факторы, а также многие другие причины, способны заметно осложнить течение беременности на фоне приобретенных пороков сердца. Из-за этого стоит крайне внимательно относиться к своему здоровью и состоянию малыша. Важно не медлить с постановкой на учет, выполнением всех медицинских рекомендаций.
Беременная с ППС может предъявлять следующие жалобы:
- слабость в мышцах и во всем теле;
- быстрая утомляемость;
- сонливость и слабость;
- одышка с учащенным сердцебиением;
- тяжесть в ногах.
Подобные симптомы могут появляться только при физической нагрузке, но при прогрессировании порока нередко наблюдаются в спокойном состоянии.
Обследование беременных с ППС проводится такое же, как и в обычном состоянии. В зависимости от показаний могут назначаться консультации смежных специалистов (кардиолога, кардиохирурга). При ухудшении состояния больной, появлении признаков гестоза, ФПН или преждевременных родов проводится неотложная госпитализация.
Лечение беременных с приобретёнными пороками сердца
Лечение беременных с ППС зависит от степени выраженности порока и наличия сопутствующих заболеваний. При благоприятном течении проводится немедикаментозная терапия, основанная на диете, соблюдении режима работы и отдыха. В случае расстройства венозного возврата рекомендуется ношение эластических чулок.
Медикаментозное лечение проводится с обязательным участием кардиолога. В зависимости от индивидуальных показаний используются диуретики, сердечные гликозиды, тромболитики. При неактивной форме ревмокардита проводится профилактика обострения, для чего используется гентамицин или ампициллин. Дополнительно используются профилактические меры снижения систолической функции левого желудочка, для чего может приниматься нифедипин.
Хирургическое лечение используется в тех случаях, когда состояние беременной с ППС сильно ухудшилось. Решение по выбору радикального метода принимает кардиохирург. Единственное, следует понимать, что установка искусственного клапана не дает полного предостережения от развития сердечной недостаточности.
Плановые госпитализации беременных с ППС:
- До 12 недель — для проведения оценки общего состояния беременной, для чего проводятся соответствующие анализы и исследования.
- В период 28-32 недели — в это время организм женщины испытывает большую нагрузку, и особенно сердечно-сосудистая система, поэтому для укрепления женщины проводится поддерживающая терапия.
- За 2-3 недели до ПДР — осуществляется противоревматическая и кардиальная терапия с целью подготовки женщины к родам.
Естественное родоразрешение возможно только при благоприятном течении основного заболевания, и то во время потуг могут прибегать к рассечению промежности или наложению акушерских щипцов. В других случаях, когда имеются неблагоприятные признаки развития патологического процесса, родоразрешение проводят оперативным путем.
Видео Порок сердца не приговор. Моя беременность
Источник: arrhythmia.center
Причины ППС
Основные причины приобретенных пороков:
- Возраст – в тканях клапанов сердца со временем возникают дегенеративные изменения.
- Ревматизм – это воспалительное заболевание, являющееся осложнением стрептококковой инфекции, которое может поразить суставы, кожу, сердце и головной мозг.
- Инфекционный эндокардит – бактериальное поражение внутренней оболочки сердца (эндокарда) и клапанов.
Развитие ППС реже может быть вызвано многими другими заболеваниями, включая:
- Аутоиммунные болезни – например, системная красная волчанка, ревматоидный артрит.
- Инфаркт миокарда, повредивший мышцы, которые контролируют клапан.
- Карциноидные опухоли, которые распространились из пищеварительного тракта в печень или лимфатические узлы.
- Синдром Марфана – врожденное заболевание, при котором наблюдается патология соединительной ткани.
- Лучевая терапия, проводимая в области грудной клетки.
- Инфаркт миокарда, повредивший мышцы, которые контролируют клапан.

Симптомы ППС
Симптомы поражения сердечных клапанов могут возникать внезапно или развиваться медленно, в зависимости от того, как быстро прогрессирует болезнь. Кроме этого, тяжесть симптомов не всегда отвечает серьезности порока. Например, у одних пациентов с тяжелыми ППС почти отсутствуют какие-либо симптомы болезни, а у других даже небольшой порок приводит к яркой клинической картине.
Главным симптомом наличия одного из пороков сердца является появление признаков сердечной недостаточности, к которым относятся одышка после незначительной физической нагрузки, отеки на ногах, появление асцита. Другие симптомы включают:
- Сердцебиение.
- Боль в грудной клетке.
- Усталость.
- Расширение вен на шее.
- Головокружения или обмороки (особенно при аортальном стенозе).
- Повышение температуры тела (при инфекционном эндокардите)
- Быстрое увеличение веса, связанное с задержкой жидкости в организме.
В тяжелых случаях эти симптомы настолько выражены, что не дают пациенту выполнять любые повседневные действия, связанные с малейшей физической нагрузкой.

Диагностика
Во время осмотра врач проводит аускультацию сердца, во время которой при наличии клапанных пороков может услышать патологические шумы. Для точного установления диагноза и тяжести болезни используют следующие инструментальные обследования:
- Эхокардиография – ультразвуковой метод получения изображения сердца в режиме реального времени. Один из основных методов диагностики пороков сердца, позволяющий определить размеры и форму клапанов и камер сердца, оценить их функционирование, выявить различные структурные нарушения.
- Электрокардиография – позволяет записать электрическую активность сердца, выявить нарушения сердечного ритма и утолщение миокарда.
- Стресс-тесты – это методы, во время которых проводят измерение артериального давления, сердечного ритма и запись ЭКГ после физической или фармакологической нагрузки на сердце.
- Рентгенография органов грудной полости – позволяет оценить размеры сердца, а также выявить застой жидкости в легких.
- Катетеризация сердца – позволяет измерить давление по разные стороны клапана (оценка степени стеноза клапана), а также выявить обратный ток крови (обнаружение недостаточности клапана).
- МРТ сердца – метод, использующий для получения детального изображения сердца магнитное поле и радиоволны.

Лечение
В настоящее время препаратов, которые могли бы устранить структурное нарушение клапанов сердца, не существует. Однако здоровый образа жизни и прием определенных лекарственных средств могут успешно облегчить симптомы и улучшить состояние пациента.
Врачи при ППС чаще всего назначают следующие медикаменты:
- Средства для снижения артериального давления и уровня холестерина в крови.
- Антиаритмические препараты.
- Медикаменты, предотвращающие образование тромбов (антикоагулянты и антиагреганты).
- Средства для лечения сердечной недостаточности.
Полностью устранить порок сердца можно лишь с помощью хирургического вмешательства. Чаще всего при ППС проводят следующие операции:
- Операции на открытом сердце с искусственным кровообращением – эти хирургические вмешательства выполняются через большой разрез грудной клетки. Как правило, кардиохирурги проводят пластику или замену поврежденного клапана.
- Малоинвазивные операции – это хирургические вмешательства по пластике или замене клапанов, которые проводят с помощью специальных устройств, заведенных в полость сердца через кровеносные сосуды.
Прогноз при ППС
Прогноз при ППС зависит от многих факторов, включая вид и тяжесть порока, причины его возникновения, своевременность выявления болезни, проведение хирургического лечения, возраст пациента, общее состояние его здоровья. Применение современных методик восстановления или замены пораженного клапана позволяет существенно улучшить качество жизни и продлить ее длительность у большинства пациентов.
При поддержке: http://okardio.com
Источник: www.vkonline.ru
