
Сложнейшие функции головного мозга могут выполняться только при условии нормальной жизнедеятельности его живого вещества. Ткани нуждаются в бесперебойном жизнеобеспечении, питании и дыхании, и такое снабжение может обеспечить лишь нормально сформированная и неповрежденная сосудистая система.
Малейшие сбои, даже в сосудах небольшого калибра, приводят к голоданию и угнетению дыхания клеток, из-за чего снижается их жизнеспособность. Внешне такие процессы проявляются потерей навыков, мыслительной способности, возможности выполнять разнообразные движения. Подобные патологии объединяют в единую группу – цереброваскулярные заболевания. Их распространенность в последнее время настолько увеличилась, что вызывает серьезные опасения у специалистов.
Свойства и разновидности патологии
Даже при наличии развивающихся признаков человек может не иметь понятия о том, что такое цереброваскулярная болезнь. Под таким термином объединяют целую группу заболеваний. Эти недуги коварны, они приводят к нарушениям многих жизненных функций, обеспечиваемых головным мозгом.
Их суть состоит в угнетении жизнедеятельности клеток из-за недостаточного кровоснабжения при поражении сосудов головного мозга.
К группе цереброваскулярных болезней относятся несколько серьезных патологий:
- Геморрагический инсульт.
- Внутричерепные кровоизлияния.
- Хроническая дисциркуляторная энцефалопатия.
- Ишемический инсульт.
- Гипертоническая энцефалопатия.
Исследованием особенностей протекания цвб и терапии таких расстройств занимается неврология.
Причины

Цереброваскулярные нарушения имеют различное происхождение.
Но можно выделить общие провоцирующие факторы, способные изменить состояние сосудов головного мозга:
- Гормональные сбои (в том числе при проведении гормональной терапии медикаментами).
- Отклонения в метаболизме.
- Воздействие табака и алкоголя.
- Гипертония.
- Стрессовые ситуации.
- ИБС.
- Травмы черепа и позвоночника.
- Гиподинамия.
- Наследственная предрасположенность к развитию цереброваскулярных нарушений.
Многие такие факторы постоянно или периодически воздействуют на организм человека, и с возрастом последствия этих влияний накапливаются.
Поэтому у пожилых людей более вероятна цереброваскулярная недостаточность головного мозга, хотя в последнее время патологии данной группы стали встречаться чаще и у молодого населения.
Заболевания провоцирующие цереброваскулярную недостаточность
Из-за длительного и сильного влияния провоцирующих факторов развиваются заболевания, которые впоследствии приводят к появлению цереброваскулярной недостаточности:
- Атеросклероз. Этот общераспространенный недуг вызывает налипание холестериновых бляшек на внутреннюю поверхность сосудистых стенок. Впоследствии такие сосуды не могут полноценно осуществлять свои функции.
- Васкулит. Сопровождается воспалительными явлениями, препятствующими нормальному кровообращению.
- Остеохондроз. Сопровождается развитием вертебро-базилярной недостаточности с угнетением кровотока в позвоночных сосудах.
- Гипертония. Повышение в артериях давления провоцирует их спазм.
- Образование тромбов также приводит к цереброваскулярной недостаточности из-за закупоривания сосудов.
Нередко бывает трудно определить основную причину возникновения цереброваскулярной болезни. Так что в некоторых случаях диагноз остается неуточненным.
Симптомы и стадии
Цереброваскулярная недостаточность симптомы имеет различные, их классификация осуществляется по времени и интенсивности проявления с учетом стадии прогрессирования патологии.
Начальные проявления, свойственные для 1 стадии цереброваскулярной болезни головного мозга, появляются обычно медленно.
К основным симптомам нарушения относятся:
- Сниженная работоспособность.
- Сложность концентрации внимания.
- Затруднения в запоминании только что усвоенной информации.
- Излишняя суетливость.
- Непостоянство эмоций.
- Раздражительность.
- Сухость во рту.
- Ощущение приливов жара.
- Нарушения сердечного ритма.
Патологические явления, которые сопровождают цереброваскулярные расстройства, отражаются на физических и умственных способностях человека, вызывают сложности в выполнении деятельности, которой ранее пациент занимался без особого труда. Из-за искаженного восприятия событий и неготовности человека воспринимать мнения других людей часто возникают конфликты даже с ближайшими родственниками, которые не сразу понимают причину таких перемен в характере.
Хроническая цереброваскулярная болезнь (ХЦВН) 2 степени проявляется еще более яркими мозговыми симптомами, поэтому на данной стадии уже становится понятно, что причиной изменений психики человека является его заболевание.
Проявляются множественные нарушения психоэмоциональной сферы, угнетение интеллекта и двигательных возможностей. Начинаются проблемы с координацией и ориентацией, чувствительностью разных анализаторов (в частности, снижается зрительная способность).
Дальнейшее прогрессирование ЦВЗ вызывает приступы судорог и снижение качества речи.
К чему может привести ЦВП
Цереброваскулярная патология (ЦВП), в конечном счете, может привести к таким явлениям, как:
- Деменция.
- Инсульт.
- Цереброваскулярная кома.
- Транзиторная ишемическая атака.
Тяжелая форма этой болезни, определяемая как третья стадия цереброваскулярной недостаточности (или цереброваскулярной ангиодистонии), описывается безвозвратной потерей способностей человека к мышлению и осознанной деятельности. По сути, человек становится инвалидом (хотя инвалидность иногда целесообразно присваивать уже на второй стадии, при бурном проявлении симптомов). Пациент беспомощен, нуждается в постоянном наблюдении.
Ему нужно помогать во всем, даже в удовлетворении базовых потребностей (он не способен самостоятельно пить и есть, ходить в туалет). Общаться с ним невероятно сложно, так как поражается речевой центр и речь теряется, однако теперь больной уже не в состоянии конфликтовать. Зато он может причинить себе вред неловкими попытками к движению, причем любые травмы для него крайне опасны.
Диагностика

Цереброваскулярный синдром может быть выявлен только при диагностике в медицинском учреждении. Даже при наличии подозрений на подобное заболевание ни сам больной, ни его близкие не смогут определить патологию в домашних условиях. Поэтому следует подыскать хорошего сосудистого хирурга, который сможет распознать вид расстройства и назначить лечение.
Диагноз ЦВБ может быть поставлен после проведения таких диагностических мероприятий:
- Анализы крови (очень важен протромбиновый индекс, биохимия), мочи.
- Анализы на инфекции (сифилис).
- ЭЭГ.
- ЭКГ.
- Рентгенография грудной клетки.
- Ангиосканирование – очень информативный метод для выявления цереброваскулярной недостаточности.
- Сцинтиграфия.
- Ангиография.
- Транскраниальная допплерография.
- МРТ.
Только результаты диагностики подскажут, что это такое на самом деле происходит с человеком, какие анатомические изменения приводят к нарушениям.
Могут возникнуть и проблемы расшифровки цереброваскулярного заболевания, но выбор квалифицированного специалиста позволит быстро определить разновидность недуга и разработать лечение.
Лечение
Чтобы помочь больному оптимизировать качество жизни и отодвинуть во времени наступление необратимых нарушений, следует организовать лечение цереброваскулярной болезни таким образом, чтобы снизить степень влияния причин расстройства и подавить его симптомы.
Лечить цереброваскулярные болезни нужно с использованием разных подходов.
К оным относится:
- Медикаментозная терапия против заболеваний, спровоцировавших болезнь ЦВБ (атеросклероз, ишемический инсульт и прочие).
- Лекарственная терапия, направленная на предупреждение опасных состояний, способных привести к осложнениям (гипертонический криз, кома).
- Лечение ЦВБ препаратами, нормализующими жизненные процессы в организме (метаболики, антиоксиданты, ангиопротекторы, антикоагулянты, защищающие от повреждения церебральные сосуды, гипохолестеринемические препараты, спазмолитики и лекарства для расширения сосудов).
- Применение медикаментов для лечения психоэмоциональных отклонений, которые вызывает цереброваскулярная болезнь головного мозга (антидепрессанты).
- Применение лечебных процедур. В частности, при диагнозе “хроническая цереброваскулярная недостаточность” хорошо помогает гипербарическая оксигенация. Это методика, при которой больной дышит чистым кислородом в барокамере, таким образом можно добиться повышения выдачи кислорода клеткам из артериальной крови.
- Такие патологические явления, как ожирение, атеросклероз, диабет, ишемический инсульт, требуют обязательного соблюдения диеты.
- Если церебральная недостаточность вызвана дефектом, который может быть устранен с помощью операции, применяют хирургические методы. Например, можно вставить стенты в сосуды, страдающие от спазмов, или удалять холестериновые бляшки, если у пациента атеросклероз. Существуют и методы, способные устранять опасные последствия, если у больного было внутримозговое кровотечение.
- Цереброваскулярная болезнь требует изменения жизненного уклада пациента. Следует таким образом организовать свой распорядок дня, чтобы уменьшить длительность и интенсивность умственных нагрузок и увеличить физическую активность. Нужно отказаться от курения и потребления алкоголя.
Церебрально-васкулярные недуги могут поддаваться лечению, если его начать на первых стадиях. Причем во многих случаях удается даже вернуть потерянные способности и избежать раннего присвоения инвалидности.
Заключение

Каждый человек может столкнуться с таким расстройством в реальной жизни и не понаслышке узнать, что такое ЦВБ. Следует понять, что при цереброваскулярной болезни очень важно правильное психологическое восприятие окружающими диагноза и самого больного человека.
Нужно стараться не замечать дефектов в его мышлении и не стараться доказывать правоту вплоть до развития конфликтов.
Они усугубляют настроение пациента и его физиологические отклонения. Каждый стресс провоцирует еще больший недостаток кислорода и отмирание еще большего числа клеток.
Если же человек в целом настроен оптимистично, родственники заботятся о больном в достаточной степени, терапия начата вовремя, тогда эффективность лечения повышается в разы, угнетенные психологические функции восстанавливаются, и появляется возможность вести счастливую жизнь при соблюдении предписаний врачей.
Источник: golovnie-boli.com
Описание
Васкулит (лат. vasculum — сосуд, -itis — суффикс, обозначающий воспаление) означает “воспаление кровеносных сосудов”. заболевание в медицинской терминологии еще известно как артериит и ангиит.
Воспаление — это естественный ответ иммунной системы на травматическое повреждение тканей или внедрение инфекционных агентов. Подобная защитная реакция характеризуется местным отеком тканей, что иногда может помочь организму справиться с вторжением микробов.
При васкулите, по какой-то причине иммунная система атакует здоровые кровеносные сосуды, вызывая их набухание и разрушение. Это может быть вызвано инфекцией или лекарством, хотя часто причина окончательно не установлена.
Васкулит может варьироваться от незначительной проблемы, которая влияет только на кожные покровы, до более серьезных заболеваний, способных вызвать проблемы с жизненно важными органами по типу сердца или почек.
Основное разделение васкулитов — на первичные и вторичные.
- Первичные васкулиты возникают из-за воспалительного процесса, затрагивающего непосредственно сами сосуды.
- Вторичные васкулиты сопровождаются воспалительным поражением сосудов на фоне другого (основного) заболевания.
Также выделяют первичный системный васкулит — это аутоиммунная болезнь, возникающая без какой-либо известной причины, хотя генетическая предрасположенность может сделать некоторых людей более восприимчивыми.

Типы васкулитов
Существует много видов васкулитов, среди которых нередко встречается эозинофильный гранулематоз с полиангиитом. Заболевание, также называемое синдромом Чурга-Стросса, представляет собой тип васкулита, который в основном поражает взрослых в возрасте от 30 до 45 лет.
На фоне поражения сосудов неправильно поводящимися эозинофилами может возникнуть:
- астма;
- аллергический ринит (холодоподобные симптомы, вызванные аллергией);
- высокая температура (лихорадка);
- боли в мышцах и суставах;
- усталость;
- потеря аппетита и снижение веса.
Васкулит также может влиять на нервные волокна, вызывая слабость, ощущение покалывания или онемение. В тяжелых случаях он повреждает почки или сердечную мышцу.
Обычно патологию лечат стероидными препаратами.

Гигантский клеточный артериит — это тип васкулита, который часто поражает артерии в районе головы и шеи. В основном определяется у взрослых старше 50 лет.
Патологию иногда называют временным артериитом.
При тяжелом течении заболевание может вызвать:
- боль и болезненность в области шеи и головы;
- боли в мышцах челюсти во время еды;
- двойное зрение или потерю зрения;
Патология также обычно встречается наряду с ревматической полимиалгии, когда начинают болеть различные мышцы.
Основное лечение — стероидные препараты.

Гранулематоз с полиангитом, также называемый гранулематозом Вегенера, представляет собой тип васкулита, который в основном поражает кровеносные сосуды в носу, придаточных пазухах, ушах, легких и почках. Болезнь чаще всего определяется у людей среднего или пожилого возраста.
При отсутствии своевременного лечения течение болезни может осложнить:
- высокая температура (лихорадка);
- ночные поты;
- воспаление пазух (синусит);
- носовые кровотечения и корка в носу;
- одышка и кашель с кровью;
- проблемы с почками.
Это серьезное заболевание может быть фатальным, поскольку нередко приводит к органной недостаточности. Этот тим васкулита обычно лечат стероидными лекарствами или другими лекарствами, которые уменьшают активность иммунной системы.
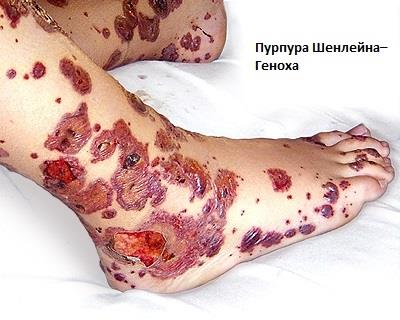
Пурпура Шёнлейна-Ге́ноха — это редкий тип васкулита, который обычно встречается у детей и может влиять на кожные покровы, почки или кишечник. Считается, что патология вызвана реакцией организма на инфекцию.
В запущенных случаях может вызвать:
- сыпь, которая выглядит как маленькие синяки или красновато-фиолетовые пятна;
- суставную боль;
- боли в животе;
- диарею и рвоту;
- кровь в моче или кале.
Протекает обычно без серьезных последствий и имеет тенденцию улучшаться без лечения.
Болезнь Кавасаки — редкое заболевание, которое может возникать у детей в возрасте до пяти лет. Основной причиной считается инфекция, хотя достоверно определить не всегда удается.
Основные проявления:
- высокая температура (лихорадка), которая длится более пяти дней;
- высыпания;
- опухшие железы в области шеи;
- красные пальцы рук или ног;
- красные глаза;
- покраснение губ, языка или рта.
Болезнь Кавасаки может поражать коронарные артерии, кровеносные сосуды, которые снабжают кровью сердце, поэтому у некоторых детей возникают проблемы с работой этого органа.
Обычно болезнь нужно лечить в больнице аспирином и специальной иммуноглобулиновой терапией.

Микроскопический полиангиит — редкий и потенциально серьезный долгосрочно протекающий тип васкулита, который чаще всего развивается у людей среднего возраста. Он может воздействовать на любой орган, но особенно влияет на легкие, почки и нервные волокна.
Основные проявления:
- сыпью;
- одышкой и кашлем с кровью;
- красными и больными на вид глазами;
- ощущением покалывания или онемения;
- проблемами с почками.
Этот тип васкулита обычно лечат стероидными лекарствами или другими препаратами, которые уменьшают активность иммунной системы.

Номатоза полиартериита — это редкий тип васкулита, который особенно влияет на артерии, питающие кишечник, почки и нервы. Он имеет тенденцию развиваться в детстве или у людей среднего возраста. Иногда может быть вызван инфекцией, такой как гепатит B, но точная причина неясна.
Основные проявления:
- боли в мышцах и суставах;
- боли в животе (брюшной полости), особенно после еды;
- сыпь;
- ощущением покалывания или онемение;
- кровотечение и язвы в кишечнике.
Патология может протекать очень серьезно, если отсутствует лечение.
Терапия основывается на стероидных препаратах, а иногда и другие лекарствах, снижающих активность иммунной системы.
Диагностика
Большинство из процедур, используемых во время обследования и лечения больного васкулитом, проводятся при диагностике и терапии других заболеваний, поэтому они не являются специфическими для васкулита. Однако без них невозможна достоверная и точная диагностика воспаления сосудов.
В ходе обследования больного используются различные современные методы.
- Абдоминальное ультразвуковое исследование
Основано на использовании звуковых волн, с помощью которых создается картина органов и анатомических структур, находящихся в животе. Этот тест может показать, имеются ли аномалии в брюшной полости.
- Ангиография
Этот способ позволяет оценить структуру и прохождение кровеносных сосудов, в результате чего идентифицируются блокировки, воспаления или другие аномалии. Существует много способов проведения ангиографии. Ультразвук чаще всего используется для осмотра больших сосудов без использования рентгеновских лучей или красителей. Магнитно-резонансная томография (МРТ) использует магнитное поле для создания подробных изображений некоторых кровеносных сосудов и при необходимости может сочетаться со специальными красителями (контрастными веществами), вводимые пациенту посредством инъекции. С помощью компьютерной томографии (КТ), которая использует рентгеновские лучи, оценивается структура кровеносных сосудов. Обычно она проводится с применением контрастных красителей. Сканирование позитронно-эмиссионной томографии (ПЭТ) требует инъекции радиоактивных препаратов и может быть полезным при определении мест воспаления кровеносных сосудов.
- Биопсия
Во время процедуры берется небольшой участок ткани из пораженного участка или органа, например кожи или почки. Затем ткань под микроскопом исследует патологоанатом. При необходимости могут быть проведены специальные тесты для выявления болезни, затрагивающей орган.
- Бронхоскопия
Процедура, в ходе которой врач осматривает дыхательные пути больного (трахею и бронхи). Целью исследование является определение области повреждения, также могут быть собраны биологические образцы для проведения биопсии или промывки. Это позволяет уточнить причину болезни, особенно если она развилась из-за инфекции. Трахея и бронхи — основные трубки, которые переносят воздух в легкие. Обычно используется волоконно-оптический бронхоскоп (тонкий, гибкий, с телескоп на конце).
- Компьютерная томография (КТ)
Дает более подробную информацию о внутренних органах, чем обычная рентгенография (рентген).
- DEXA-сканирование
Еще известно как двухэнергетическая рентгеновская абсорбциометрия. Это тест, который позволяет измерить плотность костей. Может быть использован для идентификации или мониторинга прочности костной ткани, особенно при долгосрочном лечении пациентов стероидными препаратами.
- Электрокардиограмма
Простой и безболезненный метод диагностики для записи электрической активности сердца. Нередко предоставляет полезную информацию о состоянии сердца и может дать информацию, связан ил орган с васкулитом.
- Электромиография
Проводится оценка электрической стимуляции мышц (обычно в руках или ногах), что позволяет найти доказательства аномальной мышечной функции, например, при васкулитах. Часто тест выполняется в сочетании с исследованием нервной проводимости.
- Эхокардиография
Ультразвуковой тест с использованием звуковых волн для создания изображений сердца. В ходе исследования указывается размер и форма сердца, а также порядок работы камер и клапанов.

- Положительная эмиссионная томография
Исследование еще известно как ПЭТ-сканирование. В ходе его проведения производятся трехмерные снимки, которые показывают уровень метаболической активности, являющийся показателем воспаления.
- Спирометрия
Относится к тестам функции легких. Определяется объем легких, количество воздуха, вдыхаемого и выдыхаемого, и насколько хорошо происходит передача кислорода из легких в кровь. Это может быть полезно для мониторинга пациентов, чьи легкие или дыхательные пути были затронуты васкулитом.
- Трахеостомия
Трахеостомия иногда необходима для пациентов, у которых основные дыхательные пути заблокированы или сужены в результате повреждения, вызванного васкулитом. Таким образом обеспечивается прямой доступ к трахее путем выполнения хирургического отверстия в передней части шеи. В результате воздух проникает непосредственно в легкие, что позволяет пациентам дышать должным образом при закупорке верхних дыхательных путей.
Трахеостомия может быть временной мерой, особенно для пациентов, которые тяжело болеют васкулитом. Также может использоваться постоянно, если в организме произошли необратимые изменения. Пациентам с постоянной трахеостомией вставляют специальную пробирку, держащую отверстие открытым и допускающую нормальную речь. Это позволяет жить более-менее нормальной жизнью.
- Анализ мочи
Простой, но очень важный тест на качество мочи позволяет идентифицировать аномальные уровни белка или клетки крови в моче. Если определяются подобные признаки, тогда диагностируется поражение почек.
Направления лечения при васкулите
- Пластическая операция на сосудах
Лечение суженных, зарубцеванных или “оборванных” кровеносных сосудов включает в себя расширение одной или нескольких суженных артерий, чтобы кровь могла легче течь через орган или конечность, которые он питает. Стент может также являться частью ангиопластики. В этом случае узкая металлическая трубка вводится в кровеносный сосуд в месте сужения и расправляется, что помогает открыть кровеносный сосуд и предотвратить повторное сужение.
- Антикоагулянтная терапия
С целью разжижения крови назначаются антикоагулянты. С их помощью уменьшается риск тромбообразования и закупорки сосудов.
Пациентам, принимающим антикоагулянты, например, варфарин, нужно помнить о важности периодической проверки свертывания крови. Это позволит избежать осложнений в виде непредвиденных кровотечений.
- Антигипертензивное лечение
Основывается на приеме препаратов, которые позволяют контролировать артериальное давление. Необходимо при наличии у больного гипертонической болезни. В общем артериальное давление должно контролироваться во всех случаях васкулита. Возникновение гипертонии при васкулите может привести к повреждению почек.
- Диализ
Когда почки не работают должным образом и устраняют из организма токсины, кислоты и жидкость накапливаются. Процесс диализа помогает очистить кровь и поддержать пациентов с тяжелой почечной недостаточностью. Иногда это лечение проводится временно (через несколько дней, недель или месяцев), что позволяет дать время почкам восстановиться при наличии обратимых повреждений. Если повреждение почек не является обратимым, лечение диализом выполняется постоянно. Пациентам, нуждающимся в долгосрочном диализе, процедура делается дома или в амбулаторных условиях.
- Плазменный обмен или плазмаферез
Это лечение иногда используется у пациентов с тяжелым васкулитом, когда считается, что антитела играют важную роль в причинении заболевания. Лечение включает удаление антител из крови с помощью аппаратуры и возвращение “очищенной” крови обратно в кровяное русло пациента. При этом может потребоваться передача продуктов крови пациенту, включая плазму, альбумин или иммуноглобулин. Также могут использоваться лекарства для очистки крови и предотвращения ее свертывания в аппарате.
- Вакцинация
Пациенты с васкулитом, особенно иммунокомпрометированные, не должны получать живые вакцины. Если взять препараты против гриппа и пневмонии, то они не являются живыми вакцинами, поэтому рекомендуются к использованию больным с васкулитом.
Видео: Васкулит — лечение заболевания сосудов
Источник: arrhythmia.center
Свойства и разновидности патологии
Даже при наличии развивающихся признаков человек может не иметь понятия о том, что такое цереброваскулярная болезнь. Под таким термином объединяют целую группу заболеваний. Эти недуги коварны, они приводят к нарушениям многих жизненных функций, обеспечиваемых головным мозгом.
Их суть состоит в угнетении жизнедеятельности клеток из-за недостаточного кровоснабжения при поражении сосудов головного мозга.
К группе цереброваскулярных болезней относятся несколько серьезных патологий:
- Геморрагический инсульт.
- Внутричерепные кровоизлияния.
- Хроническая дисциркуляторная энцефалопатия.
- Ишемический инсульт.
- Гипертоническая энцефалопатия.
Исследованием особенностей протекания цвб и терапии таких расстройств занимается неврология.
Причины

Цереброваскулярные нарушения имеют различное происхождение.
Но можно выделить общие провоцирующие факторы, способные изменить состояние сосудов головного мозга:
- Гормональные сбои (в том числе при проведении гормональной терапии медикаментами).
- Отклонения в метаболизме.
- Воздействие табака и алкоголя.
- Гипертония.
- Стрессовые ситуации.
- ИБС.
- Травмы черепа и позвоночника.
- Гиподинамия.
- Наследственная предрасположенность к развитию цереброваскулярных нарушений.
Многие такие факторы постоянно или периодически воздействуют на организм человека, и с возрастом последствия этих влияний накапливаются.
Поэтому у пожилых людей более вероятна цереброваскулярная недостаточность головного мозга, хотя в последнее время патологии данной группы стали встречаться чаще и у молодого населения.
Заболевания провоцирующие цереброваскулярную недостаточность
Из-за длительного и сильного влияния провоцирующих факторов развиваются заболевания, которые впоследствии приводят к появлению цереброваскулярной недостаточности:
- Атеросклероз. Этот общераспространенный недуг вызывает налипание холестериновых бляшек на внутреннюю поверхность сосудистых стенок. Впоследствии такие сосуды не могут полноценно осуществлять свои функции.
- Васкулит. Сопровождается воспалительными явлениями, препятствующими нормальному кровообращению.
- Остеохондроз. Сопровождается развитием вертебро-базилярной недостаточности с угнетением кровотока в позвоночных сосудах.
- Гипертония. Повышение в артериях давления провоцирует их спазм.
- Образование тромбов также приводит к цереброваскулярной недостаточности из-за закупоривания сосудов.
Нередко бывает трудно определить основную причину возникновения цереброваскулярной болезни. Так что в некоторых случаях диагноз остается неуточненным.
Симптомы и стадии
Цереброваскулярная недостаточность симптомы имеет различные, их классификация осуществляется по времени и интенсивности проявления с учетом стадии прогрессирования патологии.
Начальные проявления, свойственные для 1 стадии цереброваскулярной болезни головного мозга, появляются обычно медленно.
К основным симптомам нарушения относятся:
- Сниженная работоспособность.
- Сложность концентрации внимания.
- Затруднения в запоминании только что усвоенной информации.
- Излишняя суетливость.
- Непостоянство эмоций.
- Раздражительность.
- Сухость во рту.
- Ощущение приливов жара.
- Нарушения сердечного ритма.
Патологические явления, которые сопровождают цереброваскулярные расстройства, отражаются на физических и умственных способностях человека, вызывают сложности в выполнении деятельности, которой ранее пациент занимался без особого труда. Из-за искаженного восприятия событий и неготовности человека воспринимать мнения других людей часто возникают конфликты даже с ближайшими родственниками, которые не сразу понимают причину таких перемен в характере.
Хроническая цереброваскулярная болезнь (ХЦВН) 2 степени проявляется еще более яркими мозговыми симптомами, поэтому на данной стадии уже становится понятно, что причиной изменений психики человека является его заболевание.
Проявляются множественные нарушения психоэмоциональной сферы, угнетение интеллекта и двигательных возможностей. Начинаются проблемы с координацией и ориентацией, чувствительностью разных анализаторов (в частности, снижается зрительная способность).
Дальнейшее прогрессирование ЦВЗ вызывает приступы судорог и снижение качества речи.
К чему может привести ЦВП
Цереброваскулярная патология (ЦВП), в конечном счете, может привести к таким явлениям, как:
- Деменция.
- Инсульт.
- Цереброваскулярная кома.
- Транзиторная ишемическая атака.
Тяжелая форма этой болезни, определяемая как третья стадия цереброваскулярной недостаточности (или цереброваскулярной ангиодистонии), описывается безвозвратной потерей способностей человека к мышлению и осознанной деятельности. По сути, человек становится инвалидом (хотя инвалидность иногда целесообразно присваивать уже на второй стадии, при бурном проявлении симптомов). Пациент беспомощен, нуждается в постоянном наблюдении.
Ему нужно помогать во всем, даже в удовлетворении базовых потребностей (он не способен самостоятельно пить и есть, ходить в туалет). Общаться с ним невероятно сложно, так как поражается речевой центр и речь теряется, однако теперь больной уже не в состоянии конфликтовать. Зато он может причинить себе вред неловкими попытками к движению, причем любые травмы для него крайне опасны.
Диагностика

Цереброваскулярный синдром может быть выявлен только при диагностике в медицинском учреждении. Даже при наличии подозрений на подобное заболевание ни сам больной, ни его близкие не смогут определить патологию в домашних условиях. Поэтому следует подыскать хорошего сосудистого хирурга, который сможет распознать вид расстройства и назначить лечение.
Диагноз ЦВБ может быть поставлен после проведения таких диагностических мероприятий:
- Анализы крови (очень важен протромбиновый индекс, биохимия), мочи.
- Анализы на инфекции (сифилис).
- ЭЭГ.
- ЭКГ.
- Рентгенография грудной клетки.
- Ангиосканирование – очень информативный метод для выявления цереброваскулярной недостаточности.
- Сцинтиграфия.
- Ангиография.
- Транскраниальная допплерография.
- МРТ.
Только результаты диагностики подскажут, что это такое на самом деле происходит с человеком, какие анатомические изменения приводят к нарушениям.
Могут возникнуть и проблемы расшифровки цереброваскулярного заболевания, но выбор квалифицированного специалиста позволит быстро определить разновидность недуга и разработать лечение.
Лечение
Чтобы помочь больному оптимизировать качество жизни и отодвинуть во времени наступление необратимых нарушений, следует организовать лечение цереброваскулярной болезни таким образом, чтобы снизить степень влияния причин расстройства и подавить его симптомы.
Лечить цереброваскулярные болезни нужно с использованием разных подходов.
К оным относится:
- Медикаментозная терапия против заболеваний, спровоцировавших болезнь ЦВБ (атеросклероз, ишемический инсульт и прочие).
- Лекарственная терапия, направленная на предупреждение опасных состояний, способных привести к осложнениям (гипертонический криз, кома).
- Лечение ЦВБ препаратами, нормализующими жизненные процессы в организме (метаболики, антиоксиданты, ангиопротекторы, антикоагулянты, защищающие от повреждения церебральные сосуды, гипохолестеринемические препараты, спазмолитики и лекарства для расширения сосудов).
- Применение медикаментов для лечения психоэмоциональных отклонений, которые вызывает цереброваскулярная болезнь головного мозга (антидепрессанты).
- Применение лечебных процедур. В частности, при диагнозе “хроническая цереброваскулярная недостаточность” хорошо помогает гипербарическая оксигенация. Это методика, при которой больной дышит чистым кислородом в барокамере, таким образом можно добиться повышения выдачи кислорода клеткам из артериальной крови.
- Такие патологические явления, как ожирение, атеросклероз, диабет, ишемический инсульт, требуют обязательного соблюдения диеты.
- Если церебральная недостаточность вызвана дефектом, который может быть устранен с помощью операции, применяют хирургические методы. Например, можно вставить стенты в сосуды, страдающие от спазмов, или удалять холестериновые бляшки, если у пациента атеросклероз. Существуют и методы, способные устранять опасные последствия, если у больного было внутримозговое кровотечение.
- Цереброваскулярная болезнь требует изменения жизненного уклада пациента. Следует таким образом организовать свой распорядок дня, чтобы уменьшить длительность и интенсивность умственных нагрузок и увеличить физическую активность. Нужно отказаться от курения и потребления алкоголя.
Церебрально-васкулярные недуги могут поддаваться лечению, если его начать на первых стадиях. Причем во многих случаях удается даже вернуть потерянные способности и избежать раннего присвоения инвалидности.
Заключение

Каждый человек может столкнуться с таким расстройством в реальной жизни и не понаслышке узнать, что такое ЦВБ. Следует понять, что при цереброваскулярной болезни очень важно правильное психологическое восприятие окружающими диагноза и самого больного человека.
Нужно стараться не замечать дефектов в его мышлении и не стараться доказывать правоту вплоть до развития конфликтов.
Они усугубляют настроение пациента и его физиологические отклонения. Каждый стресс провоцирует еще больший недостаток кислорода и отмирание еще большего числа клеток.
Если же человек в целом настроен оптимистично, родственники заботятся о больном в достаточной степени, терапия начата вовремя, тогда эффективность лечения повышается в разы, угнетенные психологические функции восстанавливаются, и появляется возможность вести счастливую жизнь при соблюдении предписаний врачей.
Источник: golovnie-boli.com
Дисциркуляторная энцефалопатия
Остановимся на таком конкретном проявлении ЦВЗ, как дисциркуляторная энцефалопатия. Очень часто ей сопутствуют когнитивные нарушения. Они связаны не только с перенесенными обширными инфарктами мозга, но могут возникать при ограниченных лакунарных церебральных инфарктах, если их локализация касается стратегически значимых зон (таламус, гиппокамп). В ряде случаев когнитивные нарушения встречаются как следствие гипоперфузии обширных корковых зон из-за патологического ремоделирования интрацеребральных артериол при АГ.
По определению Е. В. Шмидта (1985), ДЭ — это результат нарушения мозгового кровообращения во внутричерепном бассейне из-за нарушения микроциркуляции, Последнее обычно связано с повреждением механизма ауторегуляции мозгового кровотока на фоне АГ, прокоагулянтного сдвига, увеличения вязкости крови. О церебральной микроангиопатии как причине ДЭ при АГ говорится и в более поздних работах.
Морфологически дисциркуляторная энцефалопатия проявляется диффузными изменениями в белом веществе мозга, церебральной атрофией, реже — очаговыми изменениями. При этом нарушаются связи между отдельными областями коры, корковыми и субкортикальными структурами, происходит их разобщение, что отрицательно сказывается на памяти, мышлении и других психофизиологических особенностях личности. Эти когнитивные нарушения постепенно приводят к деменции, сходной по клинике с болезнью Альцгеймера.
Изменения позитронно-эмиссионной томографии при этом заболевании были описаны еще в 80-х гг. ХХ в. Происходит симметричное снижение энергетического метаболизма в височно-теменной коре, таламусе, базальных ганглиях и мозжечке. В дальнейшем, по мере прогрессирования болезни, гипометаболизм проявляется и в лобной коре. У больных сосудистой деменцией с изменениями в подкорковых узлах без признаков кортикальных повреждений доказано последующее появление и кортикального гипометаболизма. Таким образом, повторные лакунарные инсульты в области таламуса или других узлов подкорки осложняются гипометаболизмом в лобных долях с последующим развитием деменции.
Е. В. Шмидт клинически дифференцирует три стадии ДЭ: на первой стадии — стадии субъективных расстройств — больные жалуются на головные боли, головокружения, быструю утомляемость, снижение внимания и памяти; вторая стадия характеризуется прогрессирующим ухудшением памяти, внимания, безотчетной тревогой; в третьей стадии ухудшаются слух и зрение, нарушается сон, снижается критика к своему состоянию, появляется очаговая неврологическая симптоматика, развивается паркинсоноподобный синдром, наступает социально-бытовая дезадаптация. Когнитивные нарушения весьма характерны для хронически текущей цереброваскулярной недостаточности. По наблюдениям М. М. Одинака и сотрудников, у таких больных они наблюдаются чаще, чем деменция у больных после ишемических инсультов.
Подобные поражения весьма сходны с клиникой болезни Альцгеймера, в обоих случаях развивается деменция. Толчок к развитию деменции у больного с ДЭ может дать любой острый сосудистый эпизод, свойственный цереброваскулярному заболеванию.
Болезнь Альцгеймера и, очевидно, некоторые типы дисциркуляторной энцефалопатии, осложнившиеся деменцией, в большинстве случаев связаны каким-то образом с особенностями дислипидемии. В частности, существуют доказательства того, что лица, имеющие генетически детерминированный гомозиготный апопротеин Е-2/Е-2 или Е-4/Е-4, обладают значительно большей склонностью к развитию деменции по сравнению с лицами, у которых генотип апопротеина Е иной: гомозиготный — Е-3/Е-3 либо гетерозиготный тип Е-2/Е-3 или Е-3/Е4.
Практический вывод из вышеизложенного таков: как на дислипидемию, так и на АГ должны быть активно направлены все средства, позволяющие привести эти показатели к норме.
Транзиторные ишемические атаки
ТИА напоминают гипертонические кризы, которые часто протекают с головокружениями, рвотой, парестезиями, кратковременно при этом могут возникать нарушения зрения, невнятность речи, нарушение координации движений, бывают внезапные потери сознания, иногда с падениями и даже травмами. Однако эти нарушения сравнительно быстро, обычно на другой день, проходят, не оставляя после себя серьезных последствий. Тем не менее, ТИА нередко являются предтечей грядущего МИ с развернутыми и стойкими последствиями.
У лиц, перенесших МИ, транзиторные ишемические атаки в анамнезе отмечаются в 7 — 40 %. По данным этих авторов, симптоматика ТИА чаще всего держится около 1 ч. Если последующее инструментальное обследование выявляет гемодинамически значимый атеросклеротический стеноз (просвет сосуда закрыт на 65 — 70 %), надо направлять больного к сосудистому хирургу для проведения эндартерэктомии.
Ишемический мозговой инсульт
Ишемические МИ почти у 70 % больных развиваются без предвестников, заметных для больного, их симптоматика зависит от локализации возникшего повреждения. В 20 % у обследуемых с ЦВЗ без МИ в анамнезе МРТ выявляет так называемые «немые» инфаркты мозга, о которых больные ничего не знали. Очень часто последствия мозгового инсульта бывают довольно стойкими: это параличи, гемипарезы, моторная или сенсорная афазия и другие, не говоря об очаговой неврологической микросимптоматике.
На протяжении ближайших 5 лет, как показывают наблюдения, повторный ишемический МИ возникает у 30 — 50 % больных, перенесших первичный МИ. Как указывалось, опасность нового нарушения мозгового кровообращения подстерегает и тех больных, которые перенесли ТИА.
Последующее течение ЦВЗ (после МИ) во многом определяется топографией поражения или той стратегической значимостью, которую имеет пострадавшая зона. Например, повреждения в области таламуса, гиппокампа имеют плохой прогноз.
По данным проспективного эпидемиологического обследования, смертность от МИ в открытой популяции г. Читы у мужчин составила 81 на 100 тыс. человек в год, у женщин — 77. Летальность от МИ у мужчин составила 20 %, у женщин — 16 %. Наиболее частыми факторами риска ЦВЗ в этом исследовании, как и в большинстве других, оказались АГ и атеросклероз.
В Великобритании примерно 40 % всех случаев мозгового инсульта связаны с повышением систолического АД от 140 мм рт. ст. и выше.
По мнению ряда зарубежных исследователей, критический уровень систолического АД должен быть понижен до 115 — 120 мм рт. ст.: уровень АД выше 120/85 мм рт. ст. у некоторых лиц может стать причиной цереброваскулярного заболевания. По-видимому, здесь немалое значение принадлежит наследственному предрасположению к ЦВЗ и индивидуальной чувствительности мозга к ишемии.
АГ у лиц пожилого возраста довольно часто провоцирует развитие мелких (лакунарных) бессимптомных инфарктов мозга. В связи с этим эффективная терапия даже изолированной систолической АГ должна рассматриваться как профилактика ишемических инсультов и деменции.
В английской медицинской литературе используется термин «Бирмингемский парадокс». Имеется в виду, что АГ, как правило, приводит со стороны мозга не к геморрагическим инсультам, а к тромбозам церебральных сосудов с ишемическими ОНМК.
В разных географических регионах, по-видимому, существует своя специфика развития ЦВЗ. А. В. Покровский (2004) однозначно полагает, что в основе ишемического МИ в России (в противоположность Великобритании) в 90 % случаев первопричиной является атеросклероз, приводящий к критическому стенозу или окклюзии экстракраниальных сегментов магистральных артерий головного мозга. Какая-то часть ишемических МИ может быть связана и с эмболией из нестабильных бляшек, локализующихся в аорте или в сонных артериях (мы не касаемся здесь тех случаев эмболического МИ, при которых источник эмболии имеет своим происхождением первичную патологию со стороны сердца).
Связь атеросклероза, ДЛП и ЦВЗ
Если считать главным виновником нарушений мозгового кровообращения атеросклероз, то, казалось бы, в подавляющем большинстве случаев цереброваскулярного заболевания должна определяться и гиперхолестеринемия (ГХС) как ведущий фактор риска атеросклероза. Между тем, мета-анализ 45 когортных исследований не обнаружил взаимосвязи между повышенным уровнем холестерина (ХС) крови и риском мозгового инсульта. Однако в работе G. Blauw (1997) было продемонстрировано, что среди больных, получавших статины по поводу коронарной болезни, риск МИ достоверно снизился. В большом проспективном исследовании в Великобритании (Heart Protection Study, 2002) было четко показано, что лечение статинами уменьшает риск не только инфарктов миокарда, но и мозговых инсультов на 30 % (больные получали статины в течение 5 лет).
Неоднозначность данных в отношении роли ГХС в развитии ЦВЗ скорее всего связана с тем, что большинство исследователей обращало внимание только на уровень общего ХС, игнорируя при этом концентрацию ХС ЛПВП и ТГ, т. е. степень атерогенного сдвига учитывалась далеко не всегда.
По нашим наблюдениям, атерогенная дислипидемия определяется у 85 — 90 % больных ЦВЗ. При этом IIa тип ГЛП (по классификации Фредриксона) — ГХС — выявился у 30 % больных, IIb тип (сочетанное повышение уровней ХС и ТГ) — также у 30 % больных, IV тип ГЛП (ГТГ) — у 20 % больных, избирательно низкий уровень антиатерогенных липопротеидов (ЛПВП) в отсутствие гиперлипидемии (ГЛП) — также у 20 % (Липовецкий Б. М., 2008). Таким образом, ГХС была обнаружена у 60 % обследованных, у остальных же 40 % ДЛП распределилась примерно поровну между ГТГ и низким уровнем ХС ЛПВП (ГЛП в последнем случае отсутствует, но атерогенный сдвиг при этом достаточно выражен).
В работе Miller М. (2008) подтверждено, что не только повышенный уровень ХС ЛПНП, но и повышенный уровень ТГ увеличивает частоту сердечно-сосудистых событий. Авторы показали, что частота таких эпизодов, как летальный исход, острый инфаркт миокарда, рецидив острого коронарного синдрома (за 2 года наблюдения за больными, впервые перенесшими коронарный приступ), при ТГ < 150 мг/ дл (и ХС ЛПНП < 70 мг/дл) составляла 11,7 %, тогда как при ТГ > 150 мг/ дл (и ХС ЛПНП > 70 мг/дл) она оказалась равной 16,5 %. Низкий уровень ТГ снижает риск развития новых осложнений у больных с уже имеющимися проявлениями атеросклероза, т. е. фактор ГТГ должен учитываться при проведении вторичной профилактики.
Каковы причины отрицательного воздействия ГТГ на сосуды? ГТГ приводит к обогащению ЛПВП триглицеридами, что сопровождается частичной потерей их антиатерогенных свойств. Кроме того, установлено, что при ГТГ увеличивается содержание в плазме мелких плотных ЛПНП-частиц, которые обладают наибольшей атерогенностью. Таким образом, сочетанное повышение уровней ТГ и ХС ЛПНП удваивает риск осложнений при атеросклерозе и ИБС.
Когда цитируются работы, опубликованные до 2000 г., надо учитывать нормативы уровня ХС, на которые тогда опирались исследователи; ведь в то время они были значительно завышены по сравнению с современными представлениями.
Как указывалось, сама по себе ГЛП (независимо от наличия атеросклероза) отрицательно сказывается на мозговом кровотоке за счет изменяющихся при этом реологических свойств крови, сопутствующего прокоагулянтного сдвига, негативного влияния на эндотелий сосудов и уменьшенную способность мелких артерий к вазодилатации за счет угнетения продукции оксида азота.
По нашим наблюдениям, у многих больных с выраженной гиперлипидемией (ГЛП) капилляроскопия обнаруживает деформацию капилляров ногтевого ложа, а также феномен так называемой «тепловой ампутации» на предплечьях и кистях рук. Этот феномен удавалось выявить методом тепловидения, которое позволяет измерять уровень инфракрасного излучения кожи; при снижении этого излучения регистрируются темные поля. Полярография подтвердила сниженное напряжение кислорода в периферических кожных зонах с пониженным инфракрасным излучением у лиц с ГЛП.
В той же работе описаны результаты эксперимента на кроликах с алиментарной ГЛП, которым проводили 10-минутную кардиостимуляцию, искусственно вызывая у них высокую частоту сердечных сокращений. Последующее гистологическое исследование миокарда этих кроликов показало глубокие (необратимые) дистрофические изменения в сердечной мышце. Аналогичная кардиостимуляция у кроликов, находившихся на стандартном рационе, т. е. у кроликов без ГЛП, приводит к весьма умеренным изменениям миокарда, которые носили обратимый характер. Эти эксперименты подтверждают, что ГЛП затрудняет диффузию кислорода, нарушает микроциркуляцию и вызывает гипоксические повреждения миокарда. Очевидно, что такой же механизм повреждения возможен у больных ГЛП и для церебральных зон.
Наблюдения, проведенные у наших больных совместно с сотрудниками лаборатории нейровизуализации ИМЧ РАН З. Л. Бродской и Т. Ю. Скворцовой, показали, что 3-месячная терапия статинами у больных с ЦВЗ и ГХС выявляет положительную динамику перфузии мозга, доказанную повторным ПЭТ-исследованием (рис. 7).

Рисунок 7. Результаты ПЭТ-исследования РМК у больной О. с ХЦВН: а — до лечения; б — после 3-месячного курса лечения зокором
Приводим пример двух ПЭТ-исследований, сделанных больной с цереброваскулярным заболеванием и гиперлипидемией, которой в течение 3 месяцев проводилась эффективная гиполипидемическая терапия, после чего ПЭТ-исследование повторили.
В верхней части снимка представлены 2 среза головного мозга на уровне зрительного бугра (аксиальный и фронтальный) до проведения лечения. Линия и стрелка показывают, что левый таламус выглядит гораздо бледнее правого, т. е. кровоснабжается хуже.
В нижней части рисунка аналогичные срезы мозга представлены у той же больной после эффективной терапии гиполипидемическими средствами, которая проводилась в течение 3 месяцев. Хорошо видно, что левый и правый таламусы практически сравнялись по интенсивности, кровоснабжение левого таламуса улучшилось.
Что определяет ход естественного течения ЦВЗ? Прежде всего, представляется, что главная причина осложнений ЦВЗ — это выраженная степень стеноза магистральных артерий мозга. В то же время практика показывает, что прямая зависимость между степенью сужения церебральных артерий и выраженностью клинических проявлений прослеживается далеко не всегда. При одной и той же степени стеноза магистральных артерий головного мозга вероятность эпизодов острого нарушения мозгового кровообращения у разных лиц неодинакова.
Некоторые неврологи наблюдали больных с окклюзией трех крупных церебральных артерий при относительно удовлетворительном состоянии больного, т. e. возможности компенсации недостаточного мозгового кровотока у некоторых индивидов довольно велики. Это зависит от целого ряда факторов. Одностороннее пережатие сонной артерии приводит к возрастанию кровотока по сонной артерии с другой стороны на 13 — 38 %. Надо полагать, что при постепенном сужении сонной артерии с одной из сторон развивающийся коллатеральный кровоток может оказаться довольно эффективным.
Ключевым механизмом сохранения адекватности мозгового кровотока надо считать его ауторегуляцию, которая ни в одном органе не достигает такого совершенного уровня, как в головном мозге.
Гемодинамический резерв мозгового кровотока действительно довольно значителен. Для дистальных отделов сосудистого русла коллатеральный кровоток осуществляется через сосуды мягкой мозговой оболочки. Ишемия мозга немедленно приводит к высвобождению вазоактивных метаболитов, которые включают механизмы вазодилатации и повышенной утилизации кислорода. Коллатеральный кровоток, главным образом, идет через внутримозговые артерии, артериолы и капилляры, что позволяет поддерживать перфузию мозга в течение некоторого времени на удовлетворительном уровне. О перераспределении капиллярного кровотока, который в такой ситуации в первую очередь направляется в капилляры с высокой пропускной способностью эритроцитов, уже упоминалось.
Если мозговой кровоток снижается на 30 — 50 %, экстракция кислорода из крови резко нарастает, но этот компенсаторный механизм рассчитан на короткий временной отрезок.
О. Grohn (1998) дифференцируют 3 фазы дефицита мозгового кровотока:
1) редукцию кровотока на 4 — 15 % — гипоперфузию;
2) гипоперфузию с обратимой ишемией;
3) гипоперфузию с необратимой ишемией.
Представляется, что определение «необратимая ишемия» не вполне корректно. Видимо, более правильно такое состояние рассматривать как проявление инфаркта мозга.
Доказана «отсроченность» необратимых повреждений мозга от начала симптомов ОНМК, что дало возможность сформулировать концепцию «терапевтического окна». Это позволяет в ближайшие часы после развития признаков ОНМК проводить активные тромболитические и нейропротекторные мероприятия в условиях специализированного отделения интенсивной терапии.
Прогноз при ЦВЗ
Большую роль в определении прогноза при цереброваскулярном заболевании играет характер атеросклеротических бляшек: стабильны они или нестабильны. Ведь именно это обстоятельство определяет их «тромбогенность» и «эмбологенность». В чем причина нестабильности бляшек? Прежде всего, здесь играет роль интенсивность инфильтрации модифицированных липидов и образование большого липидного ядра, что сопровождается дисфункцией сосудистого эндотелия. В этом участке возникает воспалительная реакция, которая привлекает макрофаги, вырабатывающие активные металлопротеазы. Эти ферменты разрушают бляшечную покрышку, вызывая ее истончение и разрыв.
Характер атеросклеротических бляшек в сонных артериях помогает определить дуплексное сканирование (у соответствующих больных желательно проводить его ежегодно) и мультиспиральная компьютерная томография (ангиография) — МСКТ.
На Западе делаются попытки более точной идентификации бляшек, касающейся их нестабильности, путем введения больному изотопов фтор-дезоксиглюкозы с последующим их исследованием методом позитронно-эмиссионной томографии/КТ. Уже упоминался новый метод определения нестабильности бляшек с помощью биохимического маркера — липопротеин-ассоциированной фосфолипазы А2.
Таким образом, в обозримом будущем уточнение стабильности или нестабильности бляшек в сонных и позвоночных артериях станет вполне реальным, что позволит более аргументированно определять прогноз и отбирать больных ЦВЗ для хирургической коррекции. Нельзя не сказать, что атеросклероз протекает волнообразно, т. е. в его течении можно различать фазы прогрессирования, стабилизации и регрессии. Фаза регрессии в редких случаях наступает спонтанно, но в настоящее время ее нередко наблюдают на фоне агрессивной и длительной терапии статинами.
С помощью одного из самых современных методов обследования — внутрисосудистого ультразвукового сканирования, позволяющего оценить объем атеросклеротической бляшки, была неоспоримо доказана возможность регрессии атеросклероза и увеличения ранее суженного сосудистого просвета.
Б.М. Липовецкий
Источник: medbe.ru
