На самом деле лейкоз в последнее время стал все больше поражать именно взрослое население. И сейчас около 75 % всех заболевших старше 40 лет. Ежегодно по всему миру данным заболеванием болеют более 280 000 человек, а умирают приблизительно 190 000. С каждым годом появляются все новые способы и типы лечения, которые уменьшили процент смертности.
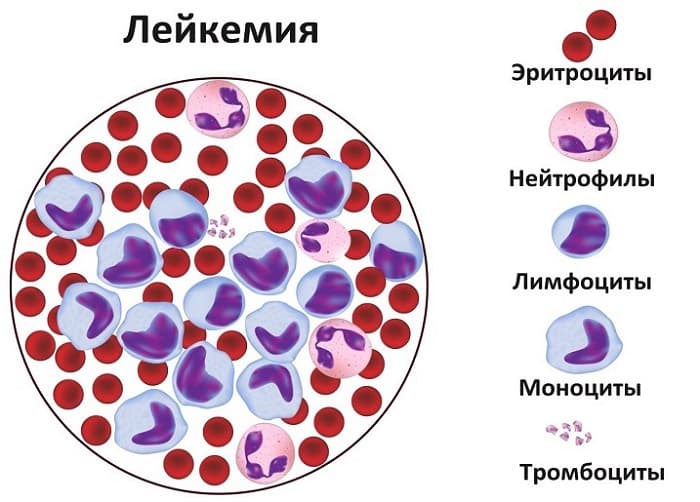
Лейкоз крови или как ее еще называют лейкемия — это онкологическое заболевание, патологический процесс которого поражает кроветворную систему, находящуюся в костном мозге. При этом в крови начинает увеличиваться количество незрелых и мутированных лейкоцитов. В простонародье эту болезнь еще называют белокровием. Разделяют острый и хронический лейкоз.
Обычно частота этим заболеванием растет у более взрослых людей старше 55-60 лет. Чаще всего пожилые люди болеют острым миелобластным лейкозом. Более молодые, на 10-20 лет, страдают уже хронической лимфобластной патологией. Для лиц старше 70 лет, обычно характерна другая форма рака крови — миелобластным лейкозоз.
Если брать детей, то у них встречается одна из самых опасных видов онкологии крови — острый лимфобластный лейкоз и чаще ею белеют мальчишки от 2 до 5 лет. Острая форма миелобластного лейкоза уже имеет 27 % от всех онкологических заболеваний среди детей и ими болеют детки от 1 до 3 лет. И чаще всего прогноз очень неутешительный, так как болезнь очень агрессивная и быстро протекает.
Хронический
| Формы рака | Болезнь |
| Лимфопролиферативный | миеломная патология |
| болезнь тяжелых цепей | |
| хронический лимфолейко | |
| миеломная болезнь | |
| Миелопролиферативный | эссенциальная тромбоцитемия |
| эритремия | |
| сублейкемический миелоз | |
| хронический миелолейкоз |
Причины возникновения
Ученые, медики до сих пор спорят, что именно влияет на возникновение раковых и злокачественных клеток. Но большинство докторов уже на пути открытия, так как большинство считают, что как острая, так и хроническая форма лейкоза возникает в результате патологии на уровне хромосом внутри клеток.
Недавно ученые открыли так называемую «филадельфийскую хромосому», которая находится в костном мозге и может привести к раку крови — мутации клеток красного костного мозга. Но как показали исследования, данная хромосома становится приобретенной в течение жизни человека, то есть ее нельзя получить от родителей.
Острый миелобластный лейкоз появляется у людей с синдромами Блума, Дауна, при Анемии Фанкони и у пациентов с синдромом Вискотта-Олдрича. Давайте поподробнее рассмотрим все остальные факторы, которые могут влиять на возникновение этой болезни:
- Курение. Дым от сигарет содержит в себе огромное количество химических реагентов, которые напрямую влияют на клетки крови при вдыхании.
- Алкоголь и питание. Один из эндогенных факторов, которые влияют на весь организм и на каждую клетку. У людей с плохим питание и проблемами с алкоголем риск возникновения рака любого класса, повышается в полтора раза.
- Работа с опасными химическими реагентами. У людей, которые работают на заводе, в лабораториях, с пластиком, бензином или другими нефтяными продуктами, шанс заболеть увеличивается.
- Химиотерапия и Радиотерапия. Бывает, что при лечении опухоли возникают осложнения и появляется другой рак.
- Иммунный дефицит. Любые болезни, которые ослабляют иммунитет, могут привести к раку.
- Генетика. У детей, чьи родители болели лейкозом, шанс заболеть выше чем у обычного ребенка. Таких людей обычно вносят в группу риска, и они должны ежегодно проходить необходимые обследования.
Если говорить проще, то сначала происходит какое-то внешнее или внутреннее воздействие на клетку. Потом внутри на хромосомном уровне, она меняется и мутируют. После деления этой клетки, их становится больше. При мутации программа деления ломается, сами клеточки начинают делиться быстрее. Так же ломается программа смерти, и в итоге они становятся бессмертными. И все это происходит в тканях в красном костном мозге, которые воспроизводит клетки крови.
В итоге сама опухоль начинает вырабатывать недоразвитые лейкоциты, которые просто заполняют всю кровь. Они мешают работе эритроцитов и тромбоцитов. А позже красных кровяных клеток становится в разы меньше.
Симптомы
Симптоматика в первую очередь зависит от вида лейкоза и стадии самого рака. Понятно, что на более поздних стадиях симптомы более яркие и проявляются сильнее. Плюс могут появляться и другие симптомы болезни. Общие признаки лейкоза у взрослых:
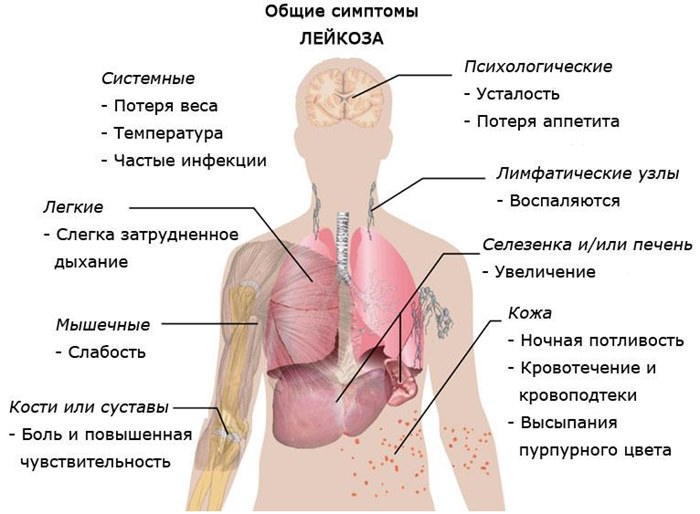
- Боли в костях и мышцах.
- Лимфатические узлы по всему телу сильно увеличиваются и при надавливании болят.
- Больной чаще начинает болеть обычным простудными, вирусными заболеваниями — из-за ухудшения состояния иммунной системы.
- Из-за поражения инфекциями — повышенная температура, появляется озноб.
- Резкая потеря веса до 10-15 кг у взрослого.
- Потеря аппетита.
- Слабость и быстрая усталость.
- Постоянно хочется спать.
- Кровотечения долго не останавливаются и раны на теле плохо заживают.
- Боли в ногах.
- Синяки на теле.
- У взрослых женщин могут появляться кровотечения из влагалища.
Первые симптомы
Проблема в том, что на начальном этапе болезнь слабо себя проявляет, а больной думает, что это обычная болезнь. Из-за чего идет потеря времени. Первые симптомы лейкоза у взрослых:
- Увеличение размеров печени и селезенки.
- Можно заметить небольшое вздутие живота.
- Появление сыпи, красных пятен на теле.
- Могут появляться кровоподтеки.
- Симптоматика схожа с простудой.
- Небольшое головокружение.
- Боли в суставах.
- Общее недомогание.
Первые признаки лейкоза не такие яркие, поэтому в первую очередь нужно обратить внимание на резкий упадок иммунитета и частые болезни. Больной может заболеть, вылечиться, а через пару дней опять начать болеть. Связано это с тем, что в крови много незрелых лейкоцитов-мутантов, которые не выполняют свою функцию.
Понижение количества тромбоцитов приводит к кровоточивости, сыпи, на кожных покровах появляются звездочки или подкожных кровотечений. У острой формы лейкоза сначала появляется озноб, повышение температуры, а после начинают болеть кости и мышцы.
Симптомы острого лейкоза
Острый лейкоз обычно протекает стремительно и агрессивно. Зачастую до 4 стадии болезнь может развиться уже за 6-8 месяцев, из-за чего процент смертности у данной патологии выше чем у хронической формы. Но при этом рак начинает проявлять себя раньше, поэтому в этом случае нужно вовремя попасть к врачу и диагностировать рак. Симптомы острого лейкоза у взрослых:
- Слабость, тошнота, рвота.
- Головокружение
- Судороги в теле
- Ухудшение памяти
- Частые головные боли
- Диарея и понос
- Бледная кожа
- Сильное потоотделение
- Учащенное сердцебиение. ЧСС 80 -100
Симптомы хронического лейкоза
Это медленный и не агрессивный рак, который развивается в течение нескольких лет. На первых стадиях его распознать практически невозможно.
- Частые простудные заболевания
- Твердый и увеличенный живот — из-за увеличенной селезенки и печени.
- Больной быстро худеет, без всяких диет.
Симптомы хронического лимфобластного лейкоза
Лимфолейкоз возникает чаще во взрослом возрасте после 50 лет. При этом идет увеличение в крови лимфоцитов. При увеличении -лимфоцитов имеет форму лимфоцитарного лейкоза.
- Нарушение всей лимфатической системы.
- Анемия.
- Долгие простудные заболевания.
- Боль в селезенке.
- Нарушение зрения.
- Шум в ушах.
- Может привести к инсульту.
- Желтуха.
- Кровотечение из носа.
Диагностика
Обычно при любом раке в крови сильно падает уровень тромбоцитом и эритроцитов. И это отлично видно на общем анализе крови. Плюс обычно сдается дополнительный анализ на биохимию, и там можно увидеть отклонения при увеличенной печени и селезенки.
Далее при диагностировании врач обычно назначает МРТ и рентген всех костей, чтобы выявить очаг самого заболевания. Как только рак будет найден, нужно выяснить характер злокачественного новообразования. Для этого проводится пункция спинного или костного мозга.
Очень болезненная процедура, когда толстой иглой протыкают кость и берут образец костной ткани. Далее сами ткани идут на биопсию, где смотрят степень дифференцированности рака — то есть на сколько сильно отличаются раковые клетки от обычных. Чем больше отличий, тем агрессивнее и опаснее рак. И уже потом назначается лечение.
Терапия
Само лечение в основном направлено на уничтожение раковых клеток, а также снижение уровня незрелых лейкоцитов в крови. Сам характер лечения может зависеть от стадии рака, вида и классификации лейкоза, а также от размера поражения костного мозга.
Самыми основными методами лечения являются: химиотерапия, иммунотерапия, облучение и трансплантация костного мозга. Если идет полное поражение селезенки, то ее могут полностью удалить.
В первую очередь больной проходит полную диагностику, для того, чтобы выяснить степень поражения и стадию заболевания. Все же самым основным методом является именно химиотерапия, когда в тело больного вводят вещество, направленное на уничтожение только патологических клеток рака.
Химиотерапия
Перед этим врач проводит биопсию и исследование самих тканей и клеток на чувствительность к разным реагентам. Но делается это не всегда, иногда врач уже изначально пробует вводить какой-то из видов химических веществ, а дальше смотрит на реакцию самого рака.
К химиотерапии пациентам назначаются препараты, которые уменьшают рвотные позывы и обезболивающие, при сильной симптоматики. Обычно назначают несколько препаратов, как в качестве таблеток, так и в качестве инъекций.
При поражении спинного мозга, используют спинномозговую пункцию, когда сам препарат вводят в нижнюю часть спины спинномозговой канал. Резервуар Оммайя — похожая процедура, которая устанавливает катетер в ту же область, а конец закрепляют на голове.
Сама химиотерапия делается курсами в течение длительного времени 6-8 месяцев. Между инъекциями обычно идет восстановительный период, когда больному дают отдохнуть. Больного могут отпускать домой, если у него нет сильного снижения иммунитета, в противном случае его могут поместить стерильную палату с постоянным наблюдением.
Побочные эффекты
- Понижение иммунитета. В результате — инфекционные осложнения.
- Риск внутреннего кровотечения.
- Анемия.
- Выпадение волос и ногтей. Позже они вырастают.
- Тошнота, рвота, понос.
- Снижение веса.
Иммунотерапия
Направлено на повышение иммунной системы больного для борьбы с раковыми клетками. Обязательная процедура после химиотерапии, так как после нее иммунитет пациента сильно падает. Используют моноклинальные антитела, которые нападают на раковые ткани и Интерферон — он уже тормозит рост и снижает агрессию рака.
Побочные эффекты
- Появление грибка
- Заеды на губах, небе и слизистых оболочках
- Сыпь
- Зуд
Радиотерапия
Облучение больного приводит к разрушению и смерти лейкемоидных клеток. Часто используют перед пересадкой костного мозга, чтобы добить остатки опухолевых тканей. Обычно данный тип лечения применяется только как вспомогательный метод, так как имеет небольшую силу в борьбе с лейкозом.
- Усталость
- Сонливость
- Сухость кожи, слизистых оболочек.
Пересадка костной ткани
Для начала врачам нужно полностью уничтожить раковые ткани в костном мозге, для этого используют хим. реагенты. После чего остатки уничтожаются лучевой терапией. Позже происходит пересадка костного мозга.
После этого еще используют пересадку стволовых клеток периферической крови, через любую из крупных вен. Как только клетки попадают в кровь, через небольшой промежуток времени они превращаются в обычные клетки крови.
Побочные эффекты
- Отторжение донорских клеток
- Поражение печени, ЖКТ и кожи.
Последующее лечение
Врачи назначают: Соблюдение диеты.
- Обезболивающие препараты.
- Противорвотные лекарства.
- Комплекс витаминов.
- Антианемического терапия.
- Противовирусные, антигрибковые препараты, антибиотики, при понижении иммунитета.
Прогноз и выживаемость
Пятилетняя выживаемость – срок, в течение которого живет пациент после обнаружения болезни.
| Тип лейкоза | Процент |
| Хронический миелобластный | 58 % |
| Хронический лимфобластный | 85% |
| Острый миелобластный | 24% |
| Острый лимфобластный | 65% |
Врачи не используют понятие «вылечиться», так как болезнь всегда может снова вернуться. Именно поэтому после полной терапии пациент ежегодно раз в полгода сдает биохимический, общий и окномаркерный анализ крови.
ПРИМЕЧАНИЕ! Взрослые гораздо хуже поддаются лечению чем дети при лейкозе. Связано это с тем, что молодой организм быстрее адаптируется, регенерирует. Также восстановление при химиотерапии происходит значительно быстрее, особенно это важно при острой форме, так как частота курсов выше из-за высокой скорости развития болезни.
Источник: OncoVed.ru
Что такое рак крови
Лейкоз по-другому называют – раком крови, лимфосаркомой, также белокровием, лейкемией, все это семейство злокачественных заболеваний крови различной этиологии. Для лейкоза характерно бесконтрольное размножение измененных клеток крови и вытеснение нормальных.
 Кровь является разновидностью соединительной ткани, там наличествуют три типа клеток: эритроциты (красные кровяные тельца – осуществляют транспортную функцию), лейкоциты (белые кровяные тельца — обеспечивают защиту) и тромбоциты (кровяные пластинки – помогают процессу свертывания крови). Каждый из этих типов клеток выполняет свою функцию и при сбое в работе одного из типа клеток начинает нарушаться работа всего организма.
Кровь является разновидностью соединительной ткани, там наличествуют три типа клеток: эритроциты (красные кровяные тельца – осуществляют транспортную функцию), лейкоциты (белые кровяные тельца — обеспечивают защиту) и тромбоциты (кровяные пластинки – помогают процессу свертывания крови). Каждый из этих типов клеток выполняет свою функцию и при сбое в работе одного из типа клеток начинает нарушаться работа всего организма.
При лейкемии перерождаются клетки, из которых формируются лейкоциты и атипичные клетки вытесняют нормальные, а это вызывает затруднение в нормальном функционировании крови.
Классификация лейкоза
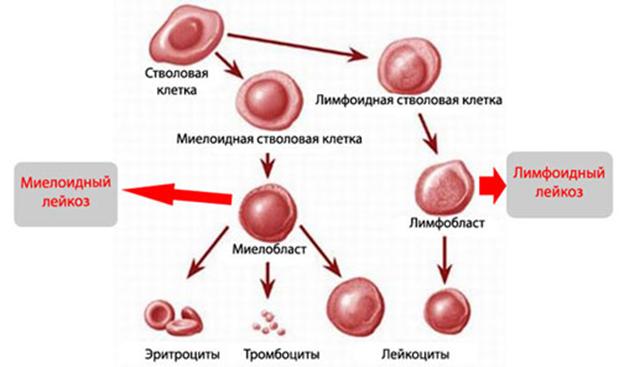
Заболевание лейкоз делится на следующие виды: острый и хронический. Клеточный субстрат острого лейкоза – это вид бластных клеток (они бывают двух типов лимфоциты и миелоциты). Клеточный субстрат хронического лейкоза — клетки зрелых элементов.
Острый лейкоз характеризуется быстрым течением заболевания, появлением красных пятен, синяков, возникновением общей слабости, недомогания, рвоты, возникновением судорог. Хронический лейкоз характерен медленным развитием заболевания, которое сложно сразу заметить. При таком течении болезни можно наблюдать повышенную потливость, кровоточивость десен, кровь из носа, появление частых заболеваний инфекционного характера, потеря в весе.
Что характерно для лейкемии и отличает ее от других заболеваний это то, что под терминами «хронический» и «острый» имеются в виду не стадии одного и того же заболевания, а два совершенно разных патологических процесса. Хронический лейкоз не может перейти в острый и наоборот.
В чем заключается разница в патогенных процессах этих двух течений болезни:
- При остром лейкозе поражаются незрелые (бластные) клетки и происходит их стремительное размножение. Если не последует лечение, то это заболевание может быть смертельным;
- При хроническом лейкозе в процесс вовлечены созревшие лейкоциты или лейкоциты в стадии созревания. Прогрессирование болезни идет медленно и часто обнаруживается случайно.
В клинической практике встречаются такие виды:
- Острый лимфобластный лейкоз (ОЛЛ). Часто осложнениями такого заболевания бывают синдром нейролейкоза – поражения ЦНС головного мозга, его оболочки. Чаще встречается у детей, у взрослых намного реже;
- Хронический лимфоцитарный лейкоз (ХЛЛ). Чаще такому заболеванию подвержены люди старше 55 лет, редко – дети. Есть случаи такой аномалии у членов одной семьи;
- Острый миелоидный лейкоз (ОМЛ). Встречается одинаково часто в любом возрасте;
- Хроническая миелоидная лейкемия (ХМЛ) (алейкемический миелоз). Эта форма лейкоза характерна для взрослых пациентов.
Симптомы заболевания
На начальных стадиях это заболевания не имеет специфичных симптомов и многие его ранние признаки схожи с симптомами совершенно других заболеваний (к примеру, с редкой болезнью Стилла):
- Первый признак — склонность к частым простудам (часто объясняют понижением иммунитета, погодными условиями и т.д.);
- Повышенное потоотделение, особенно по ночам (связывают с нарушениями неврологического характера);
- Болезненные ощущения в суставах и костях;

Нажмите для увеличения - Увеличение лимфатических узлов;
- Постоянные скачки температуры тела;
- Серость кожи;
- Слабость, общее недомогание, сонливость;
- Нарушение скорости регенерации ткани.
Эти общие признаки должны подтолкнуть вас обратиться к гематологу, чтобы подтвердить или исключить подозрение на лейкемию.
На последних стадиях рака могут появляться следующие симптомы:
- Сильная головная боль;
- Желтушность кожи и белков глаз;
- Потеря зрения;
- Проблемы с дыханием, возможна пневмония легких;
- Тошнота и позывы к рвоте;
- Боль в костях, суставах, постоянно усиливающаяся и непрекращающаяся;
- Частичное и полное онемение лица;
- Ухудшение работы сердца (у более пожилой категории пациентов).
Также на более поздних стадиях заболевания у пациента может развиться гипохромная анемия. Сосуды могут стать хрупкими и поэтому легко повреждаются, могут возникать кровоизлияния под кожу, внутренние кровоизлияния, у женщин могут быть обильные месячные.
Одним из тяжелых проявлением лейкемии является язвенно-некротическое осложнение, сопровождающееся тяжелой формой ангины.
Запомните! Для любой формы лейкемии типичен рост селезенки, который связан с разрушением лейкозных клеток. Пациенты часто жалуются на тяжесть на левой стороне живота.
Подробнее о симптомах лейкоза
- Потливость, возникающая внезапно, особенно ночью. Профузная потливость является следствием поражения вегетативной системы, когда лейкозные клетки инфильтруют кожу и потовые железы.
- Увеличение лимфатических узлов, особенно в паху, под мышками, в области шеи, над ключицей, под челюстью, то есть в тех местах, где есть физиологические складки кожи, является очень важным признаком заболевания. Так как лейкоциты находятся в лимфатических узлах, то образование этих видимых опухолей при заболевании неизбежно.
- Боль в костях и суставах может относиться не только к заболеванию лейкемия, но и к другим болезням, но на данный признак дети реагируют чаще всего. У ребенка боль в ногах может быть настолько сильной, что теряется способность ходить. Подобного рода боли возникают в случае излишнего уровня лейкоцитов, потерявших способность развиваться и функционировать, а постоянно увеличивающееся их количество заставляет их перемещаться в ткани, где присутствует интенсивное кровообращение – в метаэлифизраный отдел трубчатой кости.
- Еще одним признаком лейкоза считается проявление гипертермии. Высокая температура (39-40С), сохраняющаяся продолжительное время, должна обратить на себя внимание, так это нельзя считать нормальным явлением.
- Простудные заболевания, которые слишком долго не проходят, могут быть вызваны анемией. Но если для детей затяжные простуды довольно обычное явление, то у взрослых оно может быть симптомом лейкоза. Это объясняется тем, что лейкоциты не могут полноценно работать – защищать организм от заболеваний.
- Ощущение слабости и общее недомогание являются признаками не только лейкемии, но появление таких симптомов может говорить и о поражении органов пищеварения, так как организму требуются большие запасы для трансформации опухолевых кровяных клеток, и он быстро слабеет.
- Головная боль и неврологические нарушения в организме являются самыми тяжелыми признаками острого лейкоза. Эти симптомы возникают уже тогда, когда атипичные клетки начинают проникать в мозг и их точное местоположение может вызывать еще и другие, кроме головной боли, симптомы – нарушения речи, зрения, координации движения и т.д.
- Боль в области правого подреберья вызывается переполнением кровью с опухолевыми клетками селезенки и печени. Часто такой симптом возникает у взрослых людей.
- Анемия, процесс снижения количества эритроцитов и последующее за ним нарушение свертываемости крови может вызывать увеличенную кровоточивость, появление синяков и гематом при наименьшем повреждении.
Причины возникновения заболевания
Причины возникновения лейкоза и факторы, провоцирующие его, могут быть следующие:
- Воздействие ионизирующего излучения. Рост риска не зависит от дозы полученного излучения, и шанс получить лейкоз возникает даже при незначительном облучении;
- Прием некоторых препаратов, в том числе, часто применяющихся в химиотерапии. Наиболее опасные – антибиотики из рода пенициллина, левомицетин, бутадион. Лейкозный эффект возможен для бензола и некоторых пестицидов;
- Вирусная инфекция, она может спровоцировать мутацию, а при определенных обстоятельствах клетки могут переродиться в злокачественные. Наибольшая заболеваемость лейкозом отмечена при инфицировании ВИЧ;
- Наследственное заболевание. Хотя механизм наследования окончательно не изучен, но наследственность является распространенной причиной развития лейкоза у детей;
- Генетические патологии и курение.
Лейкоз и беременность
 Пристальное внимание надо уделить наличию лейкоза у беременных, хотя такое совмещение встречается очень редко. Забеременеть тем, у кого есть лейкоз, очень сложно. Беременность при хроническом лейкозе (лейкобластоме) имеет более благоприятные прогнозы для матери, чем при остром его течении. Но и при остром и хроническом лейкозе беременность будет сопровождаться анемией, которая бывает нормохромная и гиперхромная. Анемия идет как следствие, поэтому важно выяснить причину ее возникновения. При уровне гемоглобина меньше 110 г/л беременность считается сложной, это состояние вызывает железодефицитную анемию. Анемия ведет к тяжелым родам и может быть основанием для появления дефицита железа у новорожденного.
Пристальное внимание надо уделить наличию лейкоза у беременных, хотя такое совмещение встречается очень редко. Забеременеть тем, у кого есть лейкоз, очень сложно. Беременность при хроническом лейкозе (лейкобластоме) имеет более благоприятные прогнозы для матери, чем при остром его течении. Но и при остром и хроническом лейкозе беременность будет сопровождаться анемией, которая бывает нормохромная и гиперхромная. Анемия идет как следствие, поэтому важно выяснить причину ее возникновения. При уровне гемоглобина меньше 110 г/л беременность считается сложной, это состояние вызывает железодефицитную анемию. Анемия ведет к тяжелым родам и может быть основанием для появления дефицита железа у новорожденного.
Есть несколько форм анемии, при которых беременность является противопоказанной, и ее прерывают:
- Хроническая железодефицитная анемия 3 и 4 степени;
- Гемолитическая анемия;
- Гипо- и аплазия костного мозга;
- Острый лейкоз.
Диагностика заболевания
Методы диагностики лейкемии включают: исследование крови, ее биохимический анализ, общий анализ, генетический анализ. Также используют УЗИ для определения работы внутренних органов. Томография показывает послойную картину внутренних органов человека, с ее помощью также выявляются метастазы (вторичные очаги заболевания).
При выявлении признаков, которые могут говорить о подозрении на лейкоз, проводят исследования для дифференцирования этого заболевания от других видов патологий:
- Цитогенетическое исследование – для выявления атипичных хромосом, которые характерны для этой формы заболевания;
- Иммунофенотипический анализ – позволяет дифференцировать лимфобластомные и миелоидные формы болезни;
- Цитохимический анализ дает возможность отличить острую форму лейкоза;
- Миелограмма дает возможность сделать вывод об уровне тяжести болезни и динамике процесса;
- Пункция определяет чувствительность к химиотерапии.
Запомните! Перечень назначаемых исследований у каждого пациента может отличаться, все зависит от симптомов и формы заболевания.
Лечение заболевания
Назначение лечения происходит с учетом типа заболевания, фазы его развития, возраста пациента. Существуют различные методы лечения. К основным можно отнести:
- Радиотерапию (лучевую терапию). Она помогает в лечении раковых опухолей, удаляя опухолевые клетки, но повреждая при этом и здоровые окружающие ткани. Гибнет сама опухоль, но могут возникать побочные эффекты – лучевые ожоги, выпадают волосы, могут ломаться ногти, появляется слабость, тошнота;
- Пересадка стволовых клеток (костного мозга). Обычно это практикуется при рецидиве заболевания;

- Химиотерапия. Предполагает введение препаратов через иглу в зону спинномозгового канала. Процедура химиотерапии делится на три этапа – индукция, консолидация, поддерживающая терапия. Первый этап ставит целью уничтожить популяцию мутировавших клеток, второй – закрепляет результат предыдущего этапа и третий этап может длиться до трех лет, периодически пациенту проводят контрольные обследования. Если химиотерапия не может проводиться по каким-либо причинам, то проводят переливание эритроцитарной массы по установленной схеме;
- Моноклональная терапия. Метод терапии заболевания, при котором избирательно воздействуют специфичными моноклональными антителами на антигены лейкозных клеток. Здоровые лейкоциты не затрагиваются.
Питание при лейкозе
Так как при лечении лейкоза пациент теряет много энергии, проявляются различные побочные эффекты от облучения, и надо полноценно питаться, разнообразить пищу витаминами. Рекомендуется отказаться от употребления жареной, копченой пищи, алкоголя, употреблять минимум соли. Также желательно не потреблять кофеин, чай, кока-колу, так как эти напитки мешают усвоению железа, которого так не хватает при лейкозе. В рацион питания обязательно надо включить продукты, которые богаты антиоксидантами: яблоки, морковь, чеснок, ягоды.
Профилактика заболевания
Профилактика заболевания заключается в потреблении достаточного количества цинка (он участвует в процессе кроветворения), стоит включить в питание морепродукты, а также говяжью печень. Правильным будет употреблять достаточное количество жиров и углеводов, находящихся в орехах, авокадо, жирной рыбе. Количество селена необходимо пополнять, потребляя бобовые, овсяную и гречневую кашу (селен защищает от токсических веществ). Также в организме должно присутствовать достаточное количество витамина C, кобальта, меди, марганца – они нужны для регенерации кровяных телец.
Среди первичных мер профилактики можно назвать:
- Соблюдение рекомендаций врача при лечении других болезней;
- При работе с опасными веществами строгое соблюдение мер безопасности и индивидуальной защиты;
- Своевременная консультация врача и прохождение профилактического осмотра у профильных специалистов.
Прогноз
Если у пациента диагностирована хроническая форма заболевания, то при своевременном лечении вероятность благоприятного составляет 85% случаев.
 Но при диагностировании острого лейкоза прогнозы заболевания менее благоприятны. При отсутствии лечения продолжительность жизни может составлять около 4 месяцев.
Но при диагностировании острого лейкоза прогнозы заболевания менее благоприятны. При отсутствии лечения продолжительность жизни может составлять около 4 месяцев.
Миелобластный лейкоз дает шанс на продолжительность жизни в пределах 3 лет (и этот срок не зависит от возраста пациента). Шансы на выздоровление при этом диагнозе расцениваются как один к десяти.
Лимфобластный лейкоз характерен частыми рецидивами, которые могут происходить в течение пары лет, если ремиссия не менее 5 лет, то больного относят к числу излечившихся (такие случаи выздоровления могут происходить в 50 процентах диагнозов).
В общем, прогноз лейкоза может зависеть от стадии развития заболевания, его формы, типа клеток, подвергшихся мутации. Если не начать лечение во время, то больной может умереть спустя пары недель (на последних стадиях больным назначают обезболивающие лекарства для снятия болей), это касается острой формы лейкемии. По статистике заболеваний, при своевременно начатом лечении у 40% взрослых больных может наступить стойкая ремиссия, у детей процент ремиссии достигает 95%.
Вопрос-ответ
Что такое лейкома, откуда она берется и можно ли вылечить?
Лейкома или бельмо на глазу, это нарушение оболочки глаза, наступающее вследствие рубцовых изменений в роговице после воспаления. Лечение проводят физиотерапевтическими методами, рассасывающими средствами, лекарствами (дионин и другими).
Источник: pro-rak.com
Что собой представляет: виды и формы
Лейкемия – специфическая разновидность онкопроцесса. Основным ее проявлением считается появление в крови мутировавших клеток, с их бесконтрольным делением и постепенным вытеснением здоровых элементов.
Онкопроцесс дебютирует с нарушения в целостности ДНК – атипия появляется в одной клетке костного мозга. Затем негативный процесс распространяется, формируется целая серия атипичных структур – лейкоз крови. Ранее его еще именовали белокровием.
На самых ранних этапах своего появления патология никоим образом может не давать о себе знать. Первые признаки обнаружить может только высококвалифицированный специалист.
Принято различать две основные формы лейкемии – хроническую и острую. Обе требуют ранней диагностики и соответствующего лечения. При позднем обращении или отсутствии должной медицинской помощи высок риск летального исхода.
Специалистами выделяются следующие виды патологии:
- лимфобластный острый лейкоз: чаще обнаруживается у детской категории пациентов и в подростковом возрасте, быстро прогрессирует, требует незамедлительного комплексного лечения;
- острый миелолейкоз – преобладание патологически незрелых элементов крови, присущеля взрослой категории пациентов, характеризуется высокой восприимчивостью больных к различным инфекциям;
- хронический вариант течения лимфобластного лейкоза – в кровяном русле наблюдается переизбыток зрелых лейкоцитов, зачастую встречается у пожилой категории пациентов, среди которых преобладают мужчины;
- хроническая форма миелолейкоза – характеризуется медленным прогрессированием, клинические проявления отсутствуют многие годы.
Могут быть выявлены и иные виды рака крови, но намного реже. При любой разновидности онкозаболевания для выставления адекватного диагноза лейкоза необходимо проведение ряда диагностических исследований.
Как распознать острый лейкоз
Предположительный диагноз формируется специалистом при первичном обращении человека за медицинской помощью – тщательно учитываются предъявляемые жалобы, проводится физикальный осмотр.
Распознать патологию на раннем этапе весьма затруднительно – проявления и симптомы минимальны, человек может вовсе не обращать на них внимания, приписывая иным негативным состояниям, к примеру, переутомлению, авитаминозу. Могут присутствовать лишь нехарактерная ранее слабость, сонливость, усиление потоотделения в период ночного отдыха.
В общем анализе крови может наблюдаться умеренное повышение СОЭ, легкая анемия.
Диагностика рака крови в момент развернутой симптоматики не представляет затруднений. Пациентом предъявляется множество жалоб – кровоточивость десен и подкожные мелкоточечные кровоподтеки, а также иные различные кровотечения, затрудненность остановки кровоточивости даже из мелкой царапины.
Патологическое состояние вполне объяснимо значительным понижением количества тромбоцитов в кровяном русле – атипичные клетки блокируют их появление и развитие.
Повышенная склонность к инфекционным поражениям – обычная ангина сопровождается язвенно-некротическими осложнениями, а ОРЗ заканчивается тяжелой пневмонией из-за того, что мутируют и разрушаются клетки-защитники – лейкоциты. В результате человек оказывается абсолютно незащищенным перед агрессивными инфекционными агентами.
Визуально можно определить повышенную сухость и бледность покровов, а также ломкость ногтевых пластинок и волос. Все это проявление анемии, обязательно присутствующей при лейкозе. Из жалоб пациент указывает на упорные головокружения, определенные изменения обонятельных и вкусовых восприятий, предобморочные состояния.
По мере прогрессирования рака крови, диагностика еще более облегчается – мутировавшие клетки быстро размножаются и распространяются по всему организму. В первую очередь агрессивной атаке подвергаются селезенка, печень, а также лимфоузлы и кости. Нарастает болевой синдромокомплекс.
Как распознать хронический лейкоз
Выявить патологию при ее хроническом варианте развития бывает затруднительно – человека годами ничего не беспокоит. Выработка мутировавших клеток происходит малыми порциями. Деятельность здоровых клеток нарушается понемногу, незаметно для самочувствия больного.
На раннем этапе адекватная диагностика лейкозов такой формы не существует. Зачастую они выявляются при профилактических медицинских осмотрах либо при обращении человека за консультацией по другому поводу.
Настораживать должны изменения формулы крови – присутствие большого количества незрелых элементов на фоне пониженного объема тромбоцитов, эритроцитов. Требуется всестороннее обследование и консультация гематолога, а также онколога.
Лабораторная диагностика
Чтобы диагностировать патологию крови обязательно проводится ряд лабораторных исследований:
- развернутый общий анализ крови – способен показать повышение лейкоцитов и параметров СОЭ, с одновременной недостаточностью тромбоцитарной и эритроцитарной массы;
- цитогенетический анализ – позволяет специалистам установить присутствие атипичных хромосом, уточнить вид онкопроцесса, с этой целью берутся клетки непосредственно из костного мозга, а также кровяного русла и лимфоузлов, к примеру, при хроническом варианте миелолейкоза обнаруживаются филадельфийские хромосомы;
- основанное на реакции специфических антител с антигенами исследование – иммунофенотепирование, позволяет различить хронический либо острый лимфобластный рак крови с миелоидной формой патологии: по приобретаемой мутировавшими элементами специальной метки после помещения в раствор антигена;
- с помощью тонкой длиной иглы проводится такое исследование, как пункция костного мозга – из районов, менее всего покрытых мышечными волокнами, как правило, из грудины: при этом выявляется хронический лейкоз у больного или же острая форма, провести идентифицирование по морфологическим характеристикам и цитогенетическому типу, а также к каким химиопрепаратам заболевание восприимчиво;
- соотношение атипичных и здоровых элементов в кровяном русле будет показывать миелограмма – о наличии лейкоза будет свидетельствовать увеличение объема бластных клеток свыше 5%, вплоть до тотального поражения ими;
- цитохимической анализ для лейкоза диагностика крайне необходимая, особенно для острой формы заболевания, позволяет выделить специфические ферменты, к примеру, для острого лимфобластного варианта характерно присутствие положительной ШИК-реакции на гликоген при одновременно отрицательной на липиды.
Проведение вышеописанных лабораторных исследований, как правило, осуществляется в специализированных онкологических больницах. Необходимое количество диагностических процедур определяется врачом индивидуально для каждого человека.
Инструментальная диагностика
Какая бы форма лейкоза ни была предположена специалистом, помимо лабораторных методик диагностирования, обязательно рекомендуются инструментальные:
- Самой информативной на сегодняшний момент признается компьютерная томография – с ее помощью выявляется локализация патологического очага, его распространенность, присутствие отдаленных метастазов, к примеру, в лимфоузлах, пени, селезенке.
- Рентгенография – общедоступный и недорогостоящий метод исследования, проводится при предъявлении пациентом жалоб на упорный, неподдающийся лечению кашель, порою с кровянистыми прожилками в выделяемой мокроте. Позволяет исключить иные патологии, к примеру, туберкулез.
- При необходимости провести дифференциальную диагностику может назначаться МРТ – помогает обнаружить причину появления непонятных ухудшений в самочувствии: онемений конечностей, головокружений, нарушений со стороны зрения. Патологический процесс может распространиться и в головной мозг, и во внутренние органы, с формированием в них опухолевого очага.
- В сомнительных случаях проводится биопсия – выявленный либо отсутствующий признак атипии клеток в органах.
Каждый из вышеперечисленных инструментальных методов важен для выставления адекватного диагноза. В каждой ситуации специалист определяет оптимальное количество их к проведению.
Дифференциальная диагностика
При острых видах лейкоза наблюдается значительное увеличение количества лейкоцитов в кровяном русле. Подобное состояние требуется дифференцировать от реактивных вариантов лейкоцитоза.
Чрезмерный нейтрофильный лейкоцитоз с существенным омоложением состава форменных элементов, к примеру, сопровождает тяжелых инфекционные поражения – менингококковую патологию. Однако, бластные элементы при этом не выявляются. В костномозговом биоматериале атипии не обнаруживается.
Лейкемоидные видоизменения нейтрофильного типа с лейкоцитозом или же без такового формируются при различных озлокачествлениях – гепатоцеллюлярной форме рака, мелкоклеточной саркоме легочных структур или нефробластоме.
Качественная дифференциальная диагностика затруднена, если отсутствует доступный для проведения биопсии раковый очаг – элементы метастазов этих новообразований в костный мозг будет иметь выраженное морфологическое сходство с лейкозными бластами. Диагностика больше опирается на клинические проявления и информацию от иных диагностических процедур.
При подозрении на инфекционный мононуклеоз в клинической картине наблюдается явное сходство симптоматики с острым лейкозом – фарингит, лихорадочные состояния, увеличение лимфоузлов, гепато- и спленомегалия, а также геморрагические различные высыпания.
В лабораторных исследованиях отмечается умеренный лейкоцитоз, максимальный лимфоцитоз с присутствием бластнотрансформированых лимфоцитов, и даже с маркерами Т-клеток. Однако, анемии и тромбоцитопении не обнаруживается, либо же они выражены минимально.
С инфекционным лимфоцитозом дифференциальная диагностика заключается в выявлении зрелых полноценных лимфоцитов, они легко различимы с лимфобластами.
Затруднения могут возникнуть у специалистов в дифференцировании острой формы лейкоза с проявлениями гиперспленизма, различными вариантами гранулоцитопений тромбоцитопений, а также апластических анемий. В ряде случаев требуется врачебный консилиум с привлечением высококвалифицированных специалистов онкологического и гематологического профиля.
Источник: zen.yandex.ru
Характеристика заболевания
Лейкемия развивается в органах кроветворения. Провоцирует болезнь увеличение главных клеток кровоснабжения, сохраняющих способность к дифференциации. Хронический лейкоз представляет собой лимфопролиферативную или миелопролиферативную патологию, характеризующуюся увеличением дифференцированных клеток крови. Отличается от острой формы тем, что в формировании участвует зрелая или созревающая клетка. Острый лейкоз формируется из низкодифференцированных клеток крови.
На первой стадии образуется опухоль доброкачественного типа. Новообразование способно несколько лет присутствовать у человека в организме, не принося дискомфорта и других побочных эффектов. В процессе развития происходит трансформация в злокачественный вид. Развитие протекает медленно.
Диагностируется данный вид лейкемии у взрослых после 40 лет и у пожилых людей. Мужчины больше подвержены заболеванию, чем женщины. Дети также подвержены хроническому лейкозу, но реже – встречается у 2% больных.
Причины развития патологии
Точной причины, вызывающей хроническую лейкемию, врачам не известно. Болезнь изучается, появляются новые теории развития. Учёные выделяют ряд факторов, которые способны спровоцировать развитие опухоли:
- Может развиваться из-за присутствия в организме вируса, влияющего на геном клеток – вирус Эпштейна-Барра, ретровирус, папилломы и другие.
- Наследственная предрасположенность.
- Хронический миелолейкоз провоцирует нарушения в хромосомном ряду (мутация 22 хромосомы и фрагмента длинного плеча).
- Онкологический процесс может спровоцировать воздействие на организм радиоактивного облучения в высокой дозе.
- Взаимодействие с токсичными химическими соединениями и канцерогенными веществами – краски, продукты нефтепереработки, бензол и другие.
- Влияние специфических лекарственных средств – из группы цитостатиков и антибиотиков, соли золота.
- Злоупотребление никотином и спиртными напитками.
Хронический лимфоцитарный лейкоз вызывает взаимодействие с токсичными гербицидными и пестицидными средствами на протяжении длительного времени. Хронический миелоидный лейкоз чаще развивается при влиянии на организм высоких доз радиационного облучения.
Клиника болезни связана с иммунными нарушениями в гематологической структуре – анемия, снижение уровня тромбоцитов, коллагенозом.
В медицинской практике есть примеры, когда установить причину развития опухоли не удалось. Присутствовало нескольких провоцирующих факторов.

Разновидности хронического лейкоза
Опухолевый процесс, поражающий кроветворение, изучает гематология. Хроническую лейкемию формирует зрелый вид клеток и ряд созревающих элементов. Хронический вид лейкоза подразделяют на две большие группы – хронический лимфоцитарный лейкоз и хронический миелоидный лейкоз.
Форма опухоли зависит от клетки-субстрата, которая сформировала патологию – лимфобластный, миелоидный и моноцитарный вид.
Хронический лимфоцитарный рак включает следующие типы заболеваний:
- Лимфоматоз кожи, или болезнь Сезари;
- Хронический лимфолейкоз;
- Различные виды парапротеинемических гемобластоз – патологии лёгких или тяжёлых цепей с макроглобулинемией Вальденстрема, миеломная болезнь;
- Волосатоклеточный лейкоз.
К миелоидной форме относят хронический миелолейкоз, истинную полицитемию с эритромиелозом и другие.
Моноцитарная группа подразделяется на гистиоцитоз и миеломоноцитарный лейкоз.
Течение патологии проходит две стадии:
- Первая – это доброкачественная форма (моноклоновая).
- Вторая – злокачественная (поликлоновая).
Развитие онкологического процесса условно делят на три стадии:
- На начальной стадии злокачественный процесс протекает в области поражённого участка, не выходя за границы – симптомов болезни нет.
- Развёрнутая стадия может характеризоваться увеличением опухоли в размерах, поражением соседних тканей – появляются первые признаки патологии.
- На терминальной стадии опухолевый процесс распространяется на весь организм, присутствуют метастазы в отдаленных участках – наблюдается клиническая картина онкологии.
Симптомы миелоидной формы заболевания
На начальной стадии миелолейкоз протекает бессимптомно. Иногда могут наблюдаться признаки, несвойственные патологии. Присутствуют структурные изменения в крови, но выявить их можно только при проведении анализа. Больные жалуются на мышечную слабость, увеличение потоотделения, температура тела колеблется от 37 до 38 градусов, болевые ощущения в области правого ребра.
Развернутая стадия может отличаться более выраженными признаками:
- Селезёнка с печенью увеличиваются в размерах;
- Пострадавший начинает резко худеть;
- В костных тканях и суставах присутствуют боли;
- На кожных покровах и слизистых присутствуют лейкемические инфильтраты;
- В каловых массах и моче наблюдаются примеси крови;
- У женщин в период менструации отмечается сильная кровопотеря;
- Влагалищные кровотечения, не связанные с менструальным циклом;
- Удаление зуба сопровождается сильным кровотечением.
На последней стадии симптомы приобретают острый характер с признаками интоксикации организма. Симптоматика напоминает острую форму лейкоза – кожные поражения, сильная кровопотеря, инфекционные поражения организма, температура тела повышается до 40 градусов. В тяжёлой форме возможно наступление разрыва селезёнки.
Симптомы лимфоидной формы болезни
Главным признаком болезни этой формы считается увеличение лимфатических узлов. Происходит это в развернутый период протекания болезни. Начальная стадия протекает без выраженных признаков. На второй стадии увеличиваются пораженные лимфоузлы, постепенно распространяется на остальные виды лимфатических узлов. Лейкоцитоз провоцирует увеличение селезёнки с печенью. Лимфоузлы, превышающие нормальные размеры, передавливают желчевыводящие пути и полую вену. Внешне наблюдаются признаки желтухи, отекание мягких тканей лица и шеи с руками. Больной жалуется на болевые ощущения в суставах, зудящий эффект на коже и вторичное инфекционное поражение.
Интоксикационные симптомы проявляются – мышечной слабостью, повышенным потоотделением, лихорадочным состоянием, отсутствием позывов к мочевыделению, увеличение сердечного ритма сопровождается головокружением и одышкой, могут присутствовать глубокие обмороки.
Терминальная стадия характеризуется геморрагическим и иммунодефицитным синдромами. В верхних слоях дермы и слизистых наблюдаются точечные кровоизлияния, у больного присутствуют носовые кровотечения, кровоточат десны, у женщин продолжительные маточные выделения крови. Иммунная система, пораженная опухолевым процессом, не способна выполнять защиту организма, что проявляется частыми инфекционными осложнениями – бронхит, пневмония, туберкулез, грибок кожи, воспалительные процессы в тканях, болезни почек и герпес.
Внутренние органы претерпевают серьёзные структурные изменения. Организм переносит сильнейшую истощённость. Развивается почечная недостаточность. Продолжительные кровотечения, инфекции и дефицит гемоглобина могут спровоцировать смерть пациента. Хронический лимфолейкоз способен трансформироваться в острый лейкоз с лимфосаркомой.
Диагностика заболевания
Точный диагноз врач сможет поставить после тщательного обследования больного. Диагностика лимфолейкоза включает следующие процедуры:
- Проводится физикальный осмотр пациента и собирается полный словесный анамнез о течении болезни.
- Кровь нужно сдать на общий анализ и онкомаркеры – характеристиками рака считаются анемия, присутствие миелоцитов с гранулоцитами, бластный криз, лейкоцитоз с лимфоцитозом, выявляются лимфобласты и клетки Боткина-Гумпрехта.
- Проводится процедура стернальной пункции костного мозга, которая покажет состояние клеточного ряда крови и жировой ткани.
- Трепанобиопсия с биопсией лимфатических узлов покажет степень злокачественности новообразования и стадию болезни.
- Ультразвуковое исследование покажет степень поражения лимфатических узлов с печенью, почками и селезёнкой.
- Органы грудной клетки изучаются при помощи рентгенографии.
- Дополнительно для уточнения состояния пациента назначается лимфосцинтиграфия и МСКТ органов брюшной полости.
При получении всех результатов анализов врач сможет установить вид опухоли, степень поражения органов. На основании этого будет принято решение о курсе терапии и сроке проводимых мероприятий.
Источник: onko.guru
