9. Если катетер поставлен правильно, то при насасывании шприцем должна быть получена струя крови. Если этого нет, то следует немного подтянуть катетер, если крови нет и в этом случае, то положение катетера выясняется рентгенологически. Для этого в катетер вводят 2—3 мл рентгеноконтрастного вещества и делают снимок в переднезадней проекции. Случайное выхождение катетера из вены не исключено и в процессе его эксплуатации. В связи с этим перед каждой трансфузией необходимо убедиться в нахождении катетера в вене. Если получить из катетера кровь не удается, что он должен быть удален.
10. Катетер у детей легко провести слишком глубоко—в правое предсердие или в правый желудочек сердца, что может вызвать тяжелые расстройства сердечной деятельности
(экстрасистолию, брадикардию и т. д.). При глубоком введении катетер может попасть во внутреннюю яремную вену, как на стороне пункции, так и в вену противоположной стороны.
и всяком подозрении на неправильное положение катетера в вене следует произвести рентгенологический контроль. Э. К. Цыбулькин и соавт. (1976) предложили определять глубину введения катетера по разнице между общей длиной катетера и суммой длины части иглы, введенной под кожу при пункции, и длины наружной части катетера. Авторы рекомендуют в качестве оптимальной следующую глубину введения катетера: у недоношенных детей 1,5—2 см, у доношенных новорожденных 2—2,5 см, у грудных детей 2—3 см, у детей в возрасте 1—7 лет 2,5-4 см, у детей в возрасте 8-14 лет 3,5-6 см. Пункция левой подключичной вены при этом предпочтительнее в связи с ее большой протяженностью. Следует иметь в виду, что у детей раннего возраста осложнения при пункционной катетеризации возникают очень легко, особенно осложнения, связанные с повреждением катетером стенок вен и сердца.
ОШИБКИ, ОПАСНОСТИ, ОСЛОЖНЕНИЯ И ИХ ПРОФИЛАКТИКА ПРИ ПУНКЦИОННОЙ КАТЕТЕРИЗАЦИИ ПОДКЛЮЧИЧНОЙ ВЕНЫ.
Пункционная катетеризация подключичной вены является небезопасной процедурой, в связи с чем, к ее выполнению может быть допущен лишь специально обученный и достаточно опытный врач. Анализу опасностей и осложнений пункционной катетеризации верхней полой вены через подключичную вену посвящены многочисленные сообщения в отечественной и зарубежной литературе. Все осложнения могут быть подразделены на осложнения, возникающие при пункции вены, связанные с введением катетера, и осложнения, вызванные присоединением инфекции.
Грубым нарушением техники являются попытки изменения направления иглы в тканях в процессе пункции. В этом случае колюще-режущее острие иглы описывает некоторую амплитуду и рассекает ткани, в которые оно введено (мышца, нервные стволы, легкое и др.). В связи с этим при неудачном введении иглы ее необходимо вначале полностью извлечь и лишь затем, пунктировать в новом направлении.
Серьезным осложнением пункции является прокол иглой плевры и легкого. Введение иглы в легкое распознается по свободному поступлению в шприц воздуха при насасывании. Главная опасность этого осложнения заключается в развитии пневмоторакса, гемоторакса и подкожной эмфиземы. В связи с этим больные, у которых при пункции было повреждено легкое, нуждаются в тщательном клиническом и рентгенологическом наблюдении для своевременного выявления пневмо- или гемоторакса.
Довольно частым осложнением является прокол подключичной артерии. Это осложнение распознается по появлению в шприце пульсирующей струи алой крови. Обычно кровотечение из пунктированной артерии быстро останавливается после извлечения иглы. Иногда возможны подкожные гематомы. У новорожденных и детей младшего возраста гематомы могут быть значительными и не только при ошибочной пункции артерии, но и при повторных попытках пунктировать подключичную вену. Кровоизлияние при этом может распространяться в переднее средостение, в капсулу вилочковой железы, вплоть до перикарда. Способствует широкому распространению гематомы рыхлость клетчатки, слабое развитие фасциальных покрытий.
Источник: vunivere.ru
Пункцию и катетеризацию подключичной вены обычно производит хирург или анестезиолог, иногда — специально обученный терапевт. Многие больные из отделений интенсивной терапии, хирургических стационаров переводятся для дальнейшего лечения в терапевтические отделения, где продолжается их интенсивное лечение, в том числе и через катетер в подключичной вене. В любом случае врачу-терапевту необходимо владеть навыками ухода за таким катетером. Показания к катетеризации подключичной вены: 1) недоступность периферических вен; 2) длительные операции с большой кровопотерей; 3) необходимость в многосуточной и интенсивной инфузионной терапии; 4) необходимость парентерального питания; 5) потребность в диагностических и контрольных исследованиях (измерение центрального венозного давления, давления в полостях сердца, рентгеноконтрастные исследования, многократные взятия проб крови); 6) проведение сеансов плазмафереза или гемосорбции. Противопоказания к катетеризации: 1) синдром верхней полой вены; 2) резкие нарушения свертывающей системы крови; 3) локальные воспалительные процессы в местах катетеризации вены; 4) выраженная дыхательная недостаточность с эмфиземой; 5) двусторонний пневмоторакс; 6) травма области ключиц. Техника проведения манипуляции довольно проста. Подключичная вена проходит под передне-верхней поверхностью 1 ребра и задней поверхностью ключицы. Ее протяженность 2-3 см, диаметр — до 2 см и более. Стенки подключичной вены в промежутке между 1 ребром и ключицей фиксируются к этим костным образованиям отрогами шейных фасций и фасций, покрывающих подключичную вену. В связи с этим стенки вены не спадаются. Это и обеспечивает относительную легкость катетеризации, а высокая объемная скорость кровотока в подключичной вене препятствует образованию тромбов и выпадению на катетере фибрина. При пункции подключичной вены больной должен лежать на спине. Под лопатки ему подкладывают валик высотой до 10 см. Голова должна быть повернута в сторону, противоположную пункции. Для профилактики воздушной эмболии головной конец кровати опускают или ногам придается возвышенное положение. Руки больной располагает вдоль туловища. Кожу в месте пункции обрабатывают так же, как при любой хирургической операции. Проводят местную анестезию раствором новокаина (допустим и внутривенный наркоз). Наиболее удобной для пункции считается точка Обаньяка, располагающаяся под ключицей (на 1 см ниже ее), на границе ее внутренней и средней третей. Указательным пальцем левой руки нащупывают под ключицей 1 ребро, выступающее в этом месте из-под ключицы. Точка прокола находится между пальпирующим пальцем и ключицей (Рис. 1). Специальную иглу продвигают по направлению вверх и внутрь на заднюю иверхнюю части грудино-ключичного сочленения.Ее конец должен скользить по задней поверхности ключицы. По окончании каждой трансфузии в катетер вводят иглой до 0,5 мл гепарина. В перерывах между вливаниями катетер закрывают пробкой. Ежедневно перед началом трансфузий в шприц из катетера берут кровь. Если кровь поступает в шприц легко и обильно, значит, катетер находится в вене. Обычно длительность пребывания катетера в подключичной вене не должна превышать 5—10 дней. При длительном пребывании катетера в вене возникает опасность развития инфекционных осложнений, клинически протекающих в виде местного воспаления кожи и подкожной клетчатки, сепсиса, лихорадки. Для предупреждения этих осложнений рекомендуется строго соблюдать правила асептики, постоянно контролировать место укола иглы, ежедневно менять асептические повязки. Если известно, что катетеризация подключичной вены будет проводиться длительно, катетер рекомендуется фиксировать не лейкопластырем, а шелковыми швами. Лейкопластырь вызывает мацерацию кожи, что может провоцировать инфекционные осложнения. В случае фиксации катетера лейкопластырем, который следует ежедневно менять. К зоне вхождения катетера в кожу ежедневно прикладывают марлевый шарик, смоченный антисептическим раствором. Катетер немедленно удаляют при подозрении на его бактериальное инфицирование. У возбужденных, психически неадекватных больных конец катетера тщательно фиксируют лейкопластырем к коже, чтобы исключить возможность его выдергивания. Осложнения: флебит и тромбофлебит. Их первыми симптомами могут быть чувство неловкости, тяжести или боли в надключичной области и плече, отечность тканей в области ключицы, отек соответствующей руки, лихорадка. Появление подобных симптомов служит абсолютным показанием к удалению катетера из вены. Катетер удаляют также при подозрении на наличие тромба. При этом больному назначают антикоагулянты, проводят противовоспалительную терапию.
Источник: studopedia.info С одной стороны, врач или фельдшер СМП обязан обеспечить венозный доступ, если того требует состояние пациента, в любой ситуации. С другой, он не имеет достаточного навыка осуществления центрального венозного доступа, а значит, и вероятность развития осложнений у него выше, нежели, скажем, у реаниматолога стационара, выполняющего еженедельно по 5-10 "подключичек”. Этот парадокс полностью разрешить на сегодняшний день практически невозможно, но снизить риск осложнений при постановке центрального венозного катетера можно и нужно, работая по общепринятым стандартам безопасности. Напомнить об этих самых стандартах и систематизировать имеющуюся на сегодняшний день информацию по обсуждаемому вопросу призвана эта статья. Во-первых, коснемся показаний для центрального венозного доступа в аспекте догоспитального этапа. Сразу замечу, что они существенно уже стационарных показаний и это справедливо. Итак, начнем сначала с показаний для катетеризации центральных вен, принятых в условиях стационара: Для догоспитального этапа из всего этого списка целесообразно оставить только предпоследнее и последнее показания. Я думаю, это понятно — роль ЦВД сейчас значительно переосмыслена и его нецелесообразно использовать на ДГЭ; введение гиперосмолярных растворов на ДГЭ не проводится (за исключением 7,5% р-ра натрия хлорида и гипер-ХАЭСа, но их можно вводить в крупную периферическую вену); вазоактивные и инотропные агенты также можно вводить короткое время в периферию. Итак, у нас остается два показания для катетеризации центральных вен на ДГЭ: недоступность периферических вен или несоответствие суммарного диаметра установленных периферических катетеров планируемому темпу и объему инфузионной терапии, а также необходимость проведения трансвенозной электрокардиостимуляции. Обилие в настоящее время разнообразных периферических катетеров и использование внутрикостного пути введения способны решить проблему доступа к сосудистому руслу без задействования центральных вен в большинстве случаев. инфекция, травма или ожог предполагаемого места катетеризации; Анатомические соображения Строго говоря, под термином «катетеризация центральной вены» подразумевают катетеризацию верхней (чаще) или нижней полой вены, так как вены, которые непосредственно используются для доступа к указанным участкам сосудистого русла (подключичная, внутренняя яремная или бедренная), не являются центральными в полном смысле этого слова. Кончик катетера при катетеризации центральной вены должен находиться либо в верхней, либо в нижней полой вене, это необходимо понимать.
Рисунок 1. Анатомические взаимоотношения подключичных и внутренних яремных вен. Анатомические взаимоотношения структур, окружающих подключичную и внутреннюю яремную вены необходимо очень четко себе представлять, для этого полезнее всего сходить несколько раз в морг и попрепарировать шейную и подключичную область. В общем плане они таковы (взято мной из книги М. Роузена, Я.П. Латто и У.Шэнга «Чрескожная катетеризация центральных вен»): С бедренной веной несколько проще – в непосредственной близости от нее нет структур, повреждение которых несет в себе прямую угрозу для жизни и с этой точки зрения ее катетеризация безопаснее. Бедренная вена сопровождает бедренную артерию на бедре и заканчивается на уровне паховой связки, где она переходит в наружную подвздошную вену. В бедренном треугольнике бедренная вена располагается медиальнее артерии. Здесь она занимает среднее положение между бедренной артерией и бедренным каналом. Большая подкожная вена ноги впадает в нее спереди, чуть ниже паховой связки. В бедренном треугольнике в бедренную вену впадают несколько менее крупных поверхностных вен. Латеральное бедренной артерии расположен бедренный нерв. От кожи бедренная вена отделяется глубокой и поверхностной фасциями бедра, в этих слоях расположены лимфатические узлы, различные поверхностные нервы, поверхностные ветви бедренной артерии и верхний отрезок большой подкожной .вены ноги перед ее впадением в бедренную вену. Выбор вены для катетеризации определяется рядом факторов: опытом, анатомическими особенностями, наличием повреждений (ожогов) шейной, подключичной или бедренной области. Мы рассмотрим самые распространенные доступы к центральным венам, проверенные временем. Общие принципы катетеризации центральных вен на ДГЭ Общая последовательность действий при катетеризации центральных вен (общий алгоритм) Теперь мы рассмотрим отдельные доступы. Катетеризация подключичной вены Подключичный доступ.Ключицу мысленно разделяют на 3 части. Места пункции располагаются на 1-1,5 см ниже ключицы в точках: Пункция из всех точек производится по направлению к одинаковым ориентирам.
Рис. 2. Пункция подключичной вены: а – точки введения иглы: 1 – Джилеса, 2 – Обаньяка, 3 – Вильсона; б – направление иглы при пункции. Надключичный доступ — считается более безопасным, но он менее распространен. Точка вкола иглы (точка Йоффа) располагается в вершине угла (или на расстоянии до 1 см от неё по биссектрисе) между верхним краем ключицы и местом прикрепления к нему латеральной ножки кивательной мышцы. После прокола кожи иглу направляют под углом 40°-45° по отношению к ключице и 10°-20° по отношению к передней поверхности бокового треугольника шеи. Направление движения иглы примерно соответствует биссектрисе угла, образованной ключицей и кивательной мышцей. Вена находится на глубине 2-4 см от поверхности кожи. Хочу заметить, что часто использую этот доступ, но не для катетеризации, а для пункции вены при необходимости немедленного доступа к сосудистому руслу. Дело в том, что при этом доступе расстояние до вены очень короткое и достичь ее можно даже обычной внутримышечной иглой. Пункционная катетеризация внутренней яремной вены. Сопряжена со значительно меньшим риском повреждения плевры и органов в грудной полости. Авторами методик катетеризации ВЯВ подчеркивалось, что в период разработки этих самых методик не было получено ни одного летального осложнения. Между тем, технически пункция ВЯВ значительно сложнее из-за выраженной подвижности вены; требуется "идеально" острая пункционная игла. Обычно реаниматологи осваивают этот доступ после освоения катетеризации подключичной вены. Для пункции идеальна укладка больного в положение Тренделенбурга (опущенный головной конец) с наклоном 15-20°, но лично я никогда этим не пользуюсь. Голову слегка поворачиваем в сторону, противоположную пункции. Известно несколько способов (доступов) для пункции внутренней яремной вены. По отношению к основному анатомическому ориентиру их делят на 3 группы: При наружном доступе иглу вводят под задний край грудино-ключично-сосцевидной мышцы на границе между нижней и средней третями её (в месте пересечения веной латерального края этой мышцы). Иглу направляют каудально и вентрально (под небольшим углом к коже) к яремной вырезке грудины. При этом игла идет почти перпендикулярно ходу вены. При внутреннем доступе II и III пальцами левой руки отодвигают сонную артерию медиально от грудино-ключично-сосцевидной мышцы. Точка прокола кожи проецируется по переднему краю грудино-ключично-сосцевидной мышцы на 5 см выше ключицы. Иглу вводят под углом 30°-45° к коже в направлении границы между средней и внутренней третью ключицы. При центральном доступе находят анатомический ориентир — треугольник, образованный двумя ножками грудино-ключично-сосцевидной мышцы и ключицей. Из угла между ножками кивательной мышцы мысленно опускают биссектрису до ключицы. Точка вкола при верхнем, среднем и нижнем доступе будет находиться соответственно в вершине угла, на середине биссектрисы и в месте пересечения её с ключицей. Очень полезно прощупать пульсацию сонной артерии, она находится медиальнее вены. Лично мне больше всего нравится высокий центральный доступ, его я практически всегда и использую. В точку пункции вводят иглу, которую направляют к области сердца под углом 30°-45° к коже и под углом 5°-10° от сагиттальной плоскости (срединной линии), то есть по направлению к ипсилатеральному соску (передней верхней подвздошной ости у женщин). Можно вначале использовать методику поисковой пункции с обычной внутримышечной иглой. Иглу продвигают при постоянной аспирации поршнем шприца. Отчётливо ощущается прокол шейной фасции, под которой сразу находится вена; обычно это происходит на глубине 2-3 см от кожи. Если игла введена на 5-6 см, а вены нет, то иглу осторожно извлекают при постоянном разрежении в шприце. Достаточно часто удается «поймать» вену только при извлечении иглы. Если и это заканчивается неудачей, то иглу перенаправляют сначала несколько латеральнее, а при отсутствии вены и там – медиальнее (осторожно, так как медиально проходит сонная артерия). После попадания в вену целесообразно развернуть иглу несколько по ходу вены, это облегчает введение проводника. Требует наличия длинного катетера, так как он должен пройти в нижнюю полую вену. Для облегчения запоминания расположения компонентов сосудисто-нервного пучка бедра целесообразно запомнить слово «ИВАН» (интра – вена – артерия – нерв). Точка вкола располагается на 1-2 см ниже пупартовой связки и на 1 см кнутри от пульсации бедренной артерии. Иглу направляют под углом в 20°-30° к поверхности кожи и несколько кнаружи. При этом можно ощутить 2 провала — при проколе фасции и при проколе собственно вены. Из-за смещаемости вены в нее чаше попадают на выходе. Осложнения при катетеризации бедренной вены обычно связаны с длительным стоянием катетера, эта катетеризация не связана с такими серьезными осложнениями как пневмоторакс или гемоторакс, которые могут иметь место при катетеризации подключичной или внутренней яремной вены, поэтому катетеризация бедренной вены достаточно привлекательна для догоспитального этапа. Единственное условие – относительная сохранная гемодинамика у пациента, так как для нахождения точки для пункции должен прощупываться пульс на бедренной артерии. Осложнения катетеризации центральных вен 2. При введении проводника или катетера на избыточную глубину: При возникновении жизнеопасного осложнения необходимо предпринять все возможные меры по его устранению. При развитии напряженного пневмоторакса производят пункцию толстой иглой во втором межреберье по среднеключичной линии; можно поставить в плевральную полость несколько катетеров 16 или 14 G. Следует всегда помнить, что при неудаче катетеризации на одной стороне грудной клетки следует попытаться катетеризировать эту же вену другим доступом, сменить вену (например, при неудачной пункции подключичной попробовать пунктировать яремную на той же стороне). Переходить на другую сторону следует в самом крайнем случае, так как двухсторонний напряженный пневмо- или гемоторакс практически не оставляет пациенту шансов, особенно на догоспитальном этапе. Еще одна важная деталь – при наличии у пациента исходного пневмоторакса, гемоторакса, гидроторакса, пневмонии, травмы грудной клетки, плеврита или проникающего ранения грудной клетки, пункция подключичной или внутренней яремной вены всегда должна начинаться на пораженной стороне. Несколько слов о наружной яремной вене Автор Швец А.А. (Граф) http://www.feldsher.ru Источник: www.feldsher.ru Поэтому ее можно пунктировать и при шоке. Прокол стенки вены производят так же, как и прокол твердой мозговой оболочки при люмбальной пункции, а положение внутри сосуда контролируют легким засасыванием в шприц, соединенный со стилетом во время всей процедуры.
Когда кровь появляется из стилета, его, поскольку это возможно, оставляют в неизменном положении, а пластиковую канюлю продвигают далее внутрь до тех пор, пока не останется снаружи 5-8 см ее длины. Стилет удаляют и шприц соединяют вместо него с концом канюли, которая также имеет наконечник типа «Люер». Окончательно внутрисосудистое положение верифицируется аспирацией. В это время удобно взять пробы крови для исследований. Если шприц или капельница не соединены с канюлей, последняя должна быть перекрыта трехходовым краником так, чтобы засасывание воздуха в вену было невозможным, если ЦВД станет отрицательным. Канюлю фиксируют так. Иногда после пункции вены возможны трудности при продвижении канюли вперед (после удаления стилета) к желаемому положению, так как ее передний конец упирается во внутреннюю стенку вены. Однако леска, введенная в канюлю, легко изгибает ее передний конец (после удаления стилета) и проводится внутрь вены. После этого канюлю Легко продвигают вперед к желаемому положению. Помимо всегда имеющегося риска воздушной эмболии, при попытке пункции подключичной вены возможны также перфорация легкого и возникновение пневмоторакса. Это происходит при так называемом клапанном или напряженном типе. Когда больной делает вдох, воздух поступает из перфорированного легкого внутрь плевральной полости благодаря отрицательному давлению в последней, а во время выдоха, когда давление плевральной полости становится положительным, отверстие в легком закрывается и воздух не может выйти из плевральной полости. Последняя прогрессивно наполняется с каждым вдохом и в конечном итоге легкое может быть полностью сжато, а средостение целиком сдвинуто в противоположную сторону. Легкое на этой стороне (будет также сжато. Обычно повреждения бывают невелики и пневмоторакс сохраняется несколько дней. Если пневмоторакс значителен, через стенку грудной клетки должен быть проведен дренаж. При пункции подключичной вены возможно также пунктирование артерии, в результате чего возникает кровотечение из ее дефекта. При подключичных инфузиях нужно также следить за тем, чтобы жидкость не поступала под кожу. Необходимо отметить риск воздушной эмболии, если капельница случайно отсоединится от канюли при открытом трехходовом кране. Трансфузии через подключичную вену должны проводиться только в тех отделениях, где персонал полностью знаком с техникой этой процедуры. Источник: uprava-mitino.ru Пункция и катетеризация магистральных вен (врачебная манипуляция) Показания: интенсивная инфузиоино-трансфузионная терапия, парентеральное питание, дезинтоксикационная терапия, внутривенная антиби-отикотерапия, зондирование и контрастирование сердца, измерение ЦВД, имплантация кардиостимулятора, невозможность катетеризации периферических вен и т.д. Использование пункции и катетеризации магистральных вен стало методом выбора в условиях отделений интенсивной терапии и реанимации. Преимущества состоят в возможности длительного (до нескольких дней и недель) использования единственного доступа к венозному руслу, возможность массивных инфузий и введения концентрированных растворов, неограниченная подвижность больного в постели, удобство обслуживания больного и др. Противопоказания: нарушения свертывающей системы крови, воспалительные процессы в месте пункции и катетеризации, травма в области ключиц, двухсторонний пневмоторакс, выраженная дыхательная недостаточность с эмфиземой легких, синдром верхней полой вены, синдром Педжета-Шреттера.
Для венепункции и катетеризации центральных вен можно использовать верхнюю и нижнюю полые вены. Предпочтительнее проводить катетеризацию верхней полой вены, т.к. при этом сохраняется подвижность больного, обеспечивается измерение ЦВД, уменьшается опасность тром-боэмболических осложнений. Преимущественно для катетеризации верхней полой вены используют подход через подключичную вену. Широкое использование этого доступа, по мнению В.А. Гологорского (1972), В.А.Журавлева (1985), Е.А.Вагнера (1986), Ю.Ф.Исакова и Ю.М. Лопухина (1989), Е.Л.Булановой и П.А.Воробьева (1996) и др., обусловлено анатомо-физиологическими особенностями подключичной вены: вена отличается большим диаметром, постоянством расположения и четкими топографо-анатомическими ориентирами; влагалище вены сращено с надкостницей ключицы и I ребра. клгочично-грудной фасцией, что обеспечивает неподвижность вены и препятствует ее спадению даже при резком уменьшении объема крови, когда все другие периферические вены спадаются; расположение вены обеспечивает минимальную опасность внешнего инфицирования, не ограничивает подвижности больных в пределах постельного режима; значительный просвет вены и быстрый ток крови в ней препятствуют тромбообразо-ваниго, позволяют вводить гипертонические растворы, обеспечивают возможность одномоментного введения значительных количеств жидкости и длительное время. Сюда же относят отсутствие клапанов в просвете вены, что обеспечивает адекватность физических параметров при измерении ЦВД. Однако, такое утверждение можно подвергнуть сомнению, если познакомиться с трудами В.Adachi (1933), В.Н. Шевкуненко(1949),А.Н.Макси-‘ менкова (1955). Низкое давление в вене и плотность окружающих ее тканей препятствует возникновению постинъекционных гематом. Подключичная вена является непосредственным продолжением подмышечной, границей между ними служит наружный край I ребра. Здесь она лежит на верхней поверхности I ребра позади ключицы, располагаясь в предлестничном промежутке впереди передней лестничной мыш-, цы, затем отклоняется кнутри вниз и подходит к задней поверхности грудино-ключичпого сочленения, где сливается с внутренней яремной веной, образуя с нею плечеголовую вену. Слева в венозный угол впада-
ет грудной лимфатическийпроток, а справа — правый лимфатическийпроток. Слияние правой и левой плечеголовпыхвен образует верхнюю полую вену.Спереди на всем протяженииподключичная вена отделенаоткожиключицей, достигая своей наивысшей точки на уровнесередины ее.Латеральнаячасть вены расположена кпередии книзу от подключичной артерии. Медиально вену и артериюразделяет передняя лестничная мышца с расположеннымна ней диафрагмальным нервом, уходящим завену, азатем в переднее средостение. У новорожденных и детей до 5лет подключичная вена проецируется на середину ключицы, в болеестаршем возрасте — на границу между внутренней и среднейтретями ключицы. Диаметрвены у новорожденных 3-5 мм, у детей до 5 лет — 3-7 мм, у детейстарше 5 лет — 6-11 мм, у взрослых11-26 мм в конечном участке сосуда. Длина вены у взрослых2-3 см.
Для пункции и катетеризации подключичной вены предложены под-и надключичные доступы (рис. 26).
Рис. 26. Схема пункционной катетеризации черезподключичную вену. 1 — яремная вена; 2— грудино-ключичцо-сосцевиднаямышца; 4 — ключица; 5 — подключичная вена; 6-1-е ребро; 7— верхняя полая вена; 8 — 2-е ребро. 1. Подключичный способ: Пункция вены книзу от ключицы более обоснована, т.к. через верхнюю стенку впадают крупные венозные стволы, грудной или яремный
лимфатический протоки, выше ключицы подключичная вена находится ближе к куполу плевры, в то время, какснизу она отделена от плевры 1 ребром, выше вены и кнаружи проходят подключичная артерия и плечевое сплетение. Больного укладывают на спину с приведенными к туловищу руками. Ножной конец кровати целесообразно приподнять на 15-25° для увеличения венозного притока, что облегчает попадание крови в шприц даже при минимальной аспирации ,и уменьшает опасность воздушной эмболии. Следует помнить, что положение Тренделенбурга не всеми больными переносится хорошо. Голова больного повернута в противоположную от пункции сторону для натяжения задней лестничной мышцы, что способствует набуханию вены. Катетеризацию подключичной вены лучше проводить справа, т.к. слева имеется опасность повреждения грудного лимфатического протока, впадающего в левый венозный угол. Кроме того, путь через нее к сердцу короче, прямее, вертикальнее. Плевра от правой вены находится дальше, чем слева. Пупкционной иглой длиною 10-12 см, с внутренним просветом 1,5-2 мм и срезом острия под углом 40-45°, соединенной со шприцем, наполненным раствором новокаина или изотонического раствора хлорида натрия, прокалывают кожу па 1 см книзу от нижнего края ключицы па границе ее внутренней и средней трети (по Абуниаку, 1952). Иглу устанавливают под углом 45° к ключице и 30-40° к поверхности грудной клетки и медленно проводят в пространство между ключицей и I ребром, направляя кончик иглы позади ключицы к верхнему краю гру-дино-ключичпого сочленения. Игла обычно попадает в конечный участок подключичной вены на глубине 1-1,5 см у новорожденных, 1,5-2.5 см у детей до 5 лет, 3-4 см у взрослых. Продвижение иглы в глубину мягких тканей прекращается с момента появления крови в шприце. Осторожно потягивая поршень на себя, под контролем поступления крови в шприц, иглу проводят в просвет на 1-1,5 см. Следует помнить, что просвет подключичной вены, вопреки бытовавшему долгое время мнению, меняется в зависимости от фазы дыхания: увеличивается на выдохе и уменьшается на вдохе вплоть до его исчезновения (Р.Н.Калашников, Э.В. Недашковский, П.П.Савин, А.В.Смирнов, 1991). Амплитуда колебаний может достигать 7-8 мм. Для контроля правильного положения среза иглы в вене помогает нанесение зарубки или напайки на павильоне иглы соответственно сто-
роне ее заточки. Для профилактики воздушной эмболии в момент отсоединения иглы или катетера от шприца или системы для вливания больного просят сделать глубокий вдох, задержать дыхание и закрывают канюлю иглы пальцем, а во время ИВЛ увеличивают давление в дыхательном контуре. Целесообразно избегать проведения пункции кашляющим больным или когда больной находится в полусидячем положении. Отсоединив шприц, павильон иглы немедленно перекрывают пальцем. Через просвет цглы вводят проводник (леска из полиэтилена диаметром 0,8-1 мм и дли-пою 40 см) на глубину 12-15 см, не менее, чем на длину катетера, после чего иглу осторожно удаляют. Насадив на проводник полиэтиленовый катетер, его продвигают в просвет вены на 8-12 см вращательно-поступательными движениями, проводник извлекают (катетеризация методом Сельдингера) (рис. 27). Катетер должен проникнуть в вену свободно, без усилия, а конец его располагаться в верхней части верхней полой вены, над перикардом, в зоне максималь-
Источник: studopedia.su |

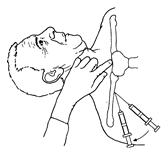 Медленно продвигая иглу вглубь по избран-ному направлению, стараются оттягивать пор-шень шприца на себя. Появление в шприце струи крови свидетельствует о том, что игла попала в подключичную вену. После попадания в вену иглу продвигают вперед еще на 2-3 см под контролем поступления крови в шприц. Затем шприц снимают. Канюлю иглы немедленно перекрывают пальцем для профи-лактики воздушной эмболии. Через просвет иглы в момент выдоха больного или на задержке дыхания в вену вводят проводник (рыболовная леска) на глубину примерно 15 см. После этого иглу извлекают, а проводник оставляют в подключичной вене. По нему вращательно-поступательными движениями проводят полиэтиленовый катетер на глубину 5-10 см до верхней полой вены. После этого проводник удаляют и шприцем контролируют нахождение катетера в вене. Его надежно фиксируют лейкопластырем или шелковым швом к коже. Измеряют длину свободной части катетера (в последующем ее периодически перепроверяют для контроля в связи с возможной его дислокацией).
Медленно продвигая иглу вглубь по избран-ному направлению, стараются оттягивать пор-шень шприца на себя. Появление в шприце струи крови свидетельствует о том, что игла попала в подключичную вену. После попадания в вену иглу продвигают вперед еще на 2-3 см под контролем поступления крови в шприц. Затем шприц снимают. Канюлю иглы немедленно перекрывают пальцем для профи-лактики воздушной эмболии. Через просвет иглы в момент выдоха больного или на задержке дыхания в вену вводят проводник (рыболовная леска) на глубину примерно 15 см. После этого иглу извлекают, а проводник оставляют в подключичной вене. По нему вращательно-поступательными движениями проводят полиэтиленовый катетер на глубину 5-10 см до верхней полой вены. После этого проводник удаляют и шприцем контролируют нахождение катетера в вене. Его надежно фиксируют лейкопластырем или шелковым швом к коже. Измеряют длину свободной части катетера (в последующем ее периодически перепроверяют для контроля в связи с возможной его дислокацией). 