Эмбриональное развитие
Развитие В. в. тесно связано с развитием печени и форм кровообращения организма: желточного, плацентарного и окончательного — дефинитивного. На ранних стадиях (рис. 1) развития отток венозной крови из первичной кишки происходит через желточные вены (vv. vitellinae), несущие в сосудистое русло эмбриона питательные вещества из желточного мешка. Желточные вены, соединяясь друг с другом и с венами кишки, образуют парные желточно-брыжеечные вены (vv. vitellomesentericae), впадающие в венозный синус сердца. По мере развития зачатка печени растущие тяжи печеночной ткани разделяют среднюю часть желточно-брыжеечных вен на сеть мелких венозных сосудов и капиллярное русло. Дистальные отделы желточно-брыжеечных вен составляют приносящие вены печени (vv. advehentes hepatis). Они соединяются тремя поперечными анастомозами, из к-рых первый (проксимальный) находится внутри печени, второй (средний) лежит вне печени позади средней кишки, третий (дистальный) располагается впереди кишки также внеорганно.
стадии плацентарного кровообращения с исчезновением желточного мешка желточные вены редуцируются, а брыжеечная часть желточнобрыжеечных вен в связи с интенсивным развитием кишечника значительно усложняется. Пупочные вены, к-рые первоначально впадали в венозный синус сердца, вступают в соединение с дистальными отделами желточно-брыжеечных вен. Центральные отделы между сердцем и печенью уже в начале 6-й нед. развития исчезают. Правая пупочная вена на 7—8-й нед. развития облитерируется, а анастомоз левой пупочной с левой желточно-брыжеечной веной разрастается и превращается в венозный проток [ductus venosus (Arantii)], к-рый непосредственно соединяет пупочную вену с нижней полой (см. Венозный проток). В этой же стадии развития правая желточно-брыжеечная вена на участке между средним и дистальным венозными анастомозами редуцируется, а левая превращается в ствол В. в.
Желточно-брыжеечные вены каудальнее дистального анастомоза преобразуются в селезеночную, верхнюю и нижнюю брыжеечные вены. Наиболее интенсивное увеличение диаметра ствола В. в., ее корней и ветвей наблюдается у плодов от 8 мес. до рождения. В это же время отмечается замедление развития пупочной вены. После рождения плацентарное кровообращение прекращается, и левая пупочная вена перестает функционировать. Ее внутриорганная часть входит в состав левого ствола В. в.
Анатомия
Корнями В. в. являются три вены: селезеночная, верхняя брыжеечная и нижняя брыжеечная.
рмирование ствола В. в. происходит позади поджелудочной железы путем слияния ее корней (цветн. рис. 1). Ствол В. в. проходит в печеночно-двенадцатиперстной связке (lig. hepatoduodenale) до ворот печени, где и разветвляется на долевые и секторальные, а затем на сегментарные вены, к-рые в свою очередь разделяются на междольковые и септальные вены. Последние распадаются в печени на синусоидные капилляры («чудесная сеть»). Взаимоотношения ствола В. в. и поджелудочной железы бывают различными: в 35% наблюдений начальная часть В. в. лежит позади головки поджелудочной железы, в 42% В. в. проходит на задней поверхности железы в довольно глубокой борозде, в 23% — находится внутри железы (Г. Е. Островерхое и В. Ф. Забродская, 1972). Порядок соединения корней В. в. индивидуален (рис. 2). Наиболее часто (90%) обнаруживается слияние селезеночной и верхней брыжеечной вен. При этом нижняя брыжеечная вена впадает или в верхнюю брыжеечную (52%), или в селезеночную вену (38%). Лишь в 10% ствол В. в. образуется всеми тремя корнями. По И. Л. Серапинасу (1972), нижняя брыжеечная вена в 60,7% наблюдений впадает в селезеночную вену, в 39,3% — в угол слияния верхней брыжеечной и селезеночной вен или в верхнюю брыжеечную. Верхняя поджелудочно-двенадцатипeрстная вена, препилорическая, правая и левая желудочные вены (vv. pancreaticoduodenalis sup., prepylorica, gastricae dext, et sin.) обычно впадают в ствол В. в. Длина ствола В. в. варьирует в пределах 2 —14 см (чаще 4—8 см), а диаметр — 9—28 мм.
лиц брахиморфного телосложения В. в. короче и толще, чем у людей с долихоморфным телосложением. От головки поджелудочной железы В. в. идет вверх и вправо сначала позади верхней части двенадцатиперстной кишки (pars superior duodeni), а выше нее следует к воротам печени в печеночно двенадцатиперстной связке, залегая позади общего желчного протока (справа) и печеночной артерии (слева). Возможны иные взаимоотношения В. в. с окружающими органами: расположение ее впереди двенадцатиперстной кишки или впереди общего желчного протока и печеночной артерии. Сзади и слева В. в. перекрещивается с нижней полой веной. Их продольные оси обычно составляют очень острый угол (менее 15°), реже они идут параллельно или под большим углом (45°), что важно учитывать при операции наложения порто-кавального анастомоза. Проецируется начало В. в. справа от тела L2 (редко L1), а место разветвления — на уровне Th11-12.
Положение В. в. подвержено существенным различиям, обусловленным влиянием патологических процессов. При атрофическом циррозе ворота печени поднимаются высоко, ствол В. в. удлиняется и место ее деления проецируется на уровне Th10. При энтероптозе, увеличении размеров печени ее ворота опускаются и проекция места деления В. в. определяется на уровне L1-2.
Разделение ствола В. в. на ветви происходит в воротах печени и бывает индивидуально различным. Наиболее часто (до 86%) внутрипеченочное ветвление В. в. осуществляется следующим образом (рис.
. Ствол В. в. разделяется на две ветви: правую (г. dexter) и левую (г. sinister), идущие к правой и левой долям печени (долевые вены). Зона разделения В. в. расширена и составляет портальный синус (sinus portae). Правая ветвь В. в. отдает две ветви: переднюю (r. anterior) — к правому латеральному сектору, разделяющуюся на сегментарные вены к VI и VII сегментам печени, и заднюю (г. posterior) — к правому парамедианному сектору, разделяющуюся соответственно на сегментарные вены к V и VIII сегментам печени. Иногда правая ветвь В. в. дает ветви к I сегменту. В левой ветви В. в. выделяют две части: поперечную (pars transversa) и пупочную (pars umbilicalis). От поперечной части левой ветви отходят хвостатые ветви (rr. caudati) к I сегменту, а пупочная часть разделяется на медиальные ветви (rr. mediales) — к левому парамедианному сектору и III, IV сегментам, и на латеральные ветви (rr. laterales) — ко II сегменту. Реже (в 14—25%) отмечается атипичное деление ствола В. в. Вместо одной правой ветви В. в. к правой половине печени непосредственно отходят две (трифуркация — в 7— 10%) или три правые ветви (квадрифуркация — в 2—5%). Кроме того, возможно атипичное ответвление секторальных вен. Ствол В. в. при трифуркации делится на левую и две правые секторальные ветви (к правым парамедианному и латеральному секторам), а при квадрифуркации — на левую, ветвь к правому парамедианному сектору и две сегментарные ветви к VI и VIII сегментам правой половины печени. Указанное атипичное ветвление правой ветви В.
важно учитывать при резекциях правой доли печени. При атипичном отхождении секторальных вен встречается транспозиция вены правого парамедианного сектора справа налево. Данная вена в этих случаях отходит от левой ветви В. в. (2—8%). Наконец, возможно проксимальное смещение начала вены правого латерального сектора на общий ствол В. в. (до 8%). Нередко (до 20%) наблюдаются добавочные воротные вены (vv. portae accessoriae), к-рые проходят в печеночнодвенадцатиперстной связке параллельно В. в. При портальной гипертензии перечисленные добавочные В. в. могут значительно расширяться. Трифуркация и квадрифуркация В. в. рассматриваются как рассыпная форма ее ветвления, а бифуркация — магистральная. По данным Б. А. Недбая (1967), формы ветвления В. в. не зависят от возраста.
Могут встречаться случаи несоответствия участков ветвления В. в. и зон дренирования желчных протоков (Э. П. Когерман-Лепп, 1973). Поэтому в хирургии печени приобретает важное значение как портография (см.), так и холангиография (см.).
Внутрипеченочные ветвления В. в. не анастомозируют между собой, но существуют анастомозы между венами, составляющими ее корни, а также между корнями В. в. и венами систем верхней и нижней полой вен — порто-кавальные анастомозы (см.).
Кровоснабжение ствола В. в. осуществляется ветвями ближайших артерий: начальная часть — от верхней и нижней поджелудочно-двенадцатиперстной и желудочно-двенадцатиперстной артерий (aa. pancreaticoduodenales sup. et inf., gastroduodenalis), внутрисвязочная часть — от ветвей общей и собственной печеночных артерий (aa. hepaticae communis et propria). По B. Я. Бочарову (1968), в стенке В. в. определяются кровеносные и лимф, сосуды. По ходу В. в. располагаются параортальные венозные и артериальные тракты.
Ствол В. в. иннервируется печеночным нервным сплетением (plexus hepaticus), а вены, образующие ее корни,— селезеночным сплетением (plexus lienalis), иннервирующим селезеночную вену, и верхним и нижним брыжеечным (plexus mesenterici sup. et inf.), иннервирующим одноименные вены. По В. М. Годинову (1949), В. в. и ее корни составляют портальную рефлексогенную зону. Нервы, подходящие к В. в», образуют в ее стенке сплетение пучков мякотных и безмякотных нервных волокон. Эфферентные волокна выходят из чревного и печеночного сплетений. Стенка В. в. богато снабжена рецепторами различных видов.
Источник: xn--90aw5c.xn--c1avg
Воротная вена собирает кровь от всех непарных органов брюшной полости, за исключением печени: от всего желудочно-кишечного тракта, где происходит всасывание питательных веществ, которые поступают по воротной вене в печень для обезвреживания и отложения гликогена; от поджелудочной железы, откуда поступает инсулин, регулирующий обмен сахара; от селезенки, откуда попадают продукты распада кровяных элементов, используемые в печени для выработки желчи. Конструктивная связь воротной вены с желудочно-кишечным трактом и его крупными железами (печень и pancreas) обусловлена, кроме функциональной связи, и общностью их развития (генетическая связь).
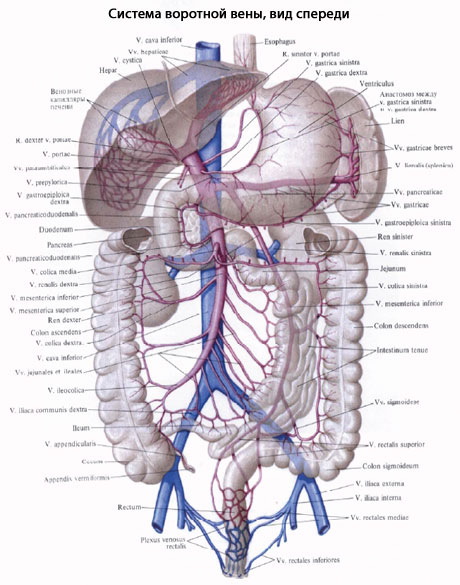
V. portae, воротная вена, представляет толстый венозный ствол, расположенный в lig. hepatoduodenale вместе с печеночной артерией и ductus choledochus. Слагается v. portae позади головки поджелудочной железы из селезеночной вены и двух брыжеечных — верхней и нижней. Направляясь к воротам печени в упомянутой связке брюшины, она по пути принимает vv. gastricae sinistra et dextra и v. prepylorica и в воротах печени разделяется на две ветви, которые уходят в паренхиму печени. В паренхиме печени эти ветви распадаются на множество мелких веточек, которые оплетают печеночные дольки (vv. inter lobulares); многочисленные капилляры проникают в самые дольки и слагаются в конце концов в vv. centrales, которые собираются в печеночные вены, впадающие в нижнюю полую вену.
Таким образом, система воротной вены в отличие от других вен вставлена между двумя сетями капилляров: первая сеть капилляров дает начало венозным стволам, из которых слагается воротная вена, а вторая находится в веществе печени, где происходит разделение воротной вены на ее конечные разветвления. V. lienalis, селезеночная вена, несет кровь из селезенки, желудка (через v. gastroepiploica sinistra и vv. gastricae breves) и из поджелудочной железы, вдоль верхнего края которой позади и ниже одноименной артерии она направляется к v. portae.
Vv. mesentericae superior et inferior, верхняя и нижняя брыжеечные вены, соответствуют одноименным артериям. V. mesenterica superior на своем пути принимает в себя венозные ветви от тонкой кишки (vv. intestinales), слепой кишки, восходящей ободочной и поперечной ободочной кишки (v. colica dextra и v. colica media), и, проходя позади головки поджелудочной железы, соединяется с нижней брыжеечной веной. V. mesenterica inferior начинается из венозного сплетения прямой кишки, plexus venosus rectalis. Направляясь отсюда вверх, она на пути принимает притоки от сигмовидной ободочной кишки (vv. sigmoideae), от нисходящей ободочной кишки (v. colica sinistra) и от левой половины поперечной ободочной кишки. Позади головки поджелудочной железы она, соединившись предварительно с селезеночной веной или самостоятельно, сливается с верхней брыжеечной веной.
Источник: www.eurolab.ua
Анатомия кровообращения воротной вены
Для начала ответим на вопрос, где находится ВВ. Другое название воротной вены – портальная. Ее система выполняет очень важную задачу – она собирает кровь от органов, расположенных в животе. Анатомически ВВ – это соединение верхней брыжеечной вены и нижней вены селезенки.
У некоторых людей строение несколько другое. У них нижняя брыжеечная вена соединяется с селезеночной. Ствол воротной вены образуется, когда селезеночная и верхняя брыжеечная вена объединяются.

Этот дополнительный круг представляет собой инструмент, который устраняет из плазмы крови излишки метаболитов и вредные токсины.
При отсутствии подобного механизма очистки метаболиты и токсины сразу же проникали бы непосредственно в полую вену. Далее их путь пролегал бы через сердце и легочный круг в большой круг кровообращения, а точнее – в его артериальный сектор.
Такая патология наблюдается, если у человека поражена печеночная паренхима. Это явление характерно для людей, у кого диагностированы тяжелые печеночные поражения.
Очень часто патология паренхимы наблюдается при циррозе печени. В этом случае у больного нет фильтра, который бы очищал кровь, поступающую по венам из ЖКТ. Продукты обмена становятся агентами, проводящими токсины.
Норма функционирования и строения воротной вены
Большинство вен в организме выполняют задачу выведения из органов отработанной крови, которая до этого была доставлена в органы артериями.
Система ВВ имеет несколько иное устройство. Она отличается от большинства венозных систем именно тем, что при норме функционирования, она образует дополнительный кровоток.
Венозный сосуд, входящий печень, выводит кровь, которая затем поступает в другие вены. Эти вены – печеночные, и они проходят через паренхиму. От того, насколько хорошо работает кровоток печеночных вен, зависит состояние всех остальных систем органов.
Портальные вены образуются из соединения крупных стволов. Последние соединяются в печеночной области – в непосредственной близи от органа.
За транспортировку крови от кишечных петель отвечают брыжеечные вены. Кровь из желудочных вен и вен поджелудочной железы выводит вена селезенки.
Венозные магистрали, которые являются началом системы портальной вены, соединяются за головкой поджелудочной железы.
В воротную вену попадают околопупочные, желудочные и препилорические вены. Соединение с системой происходит между двумя листками панкреатодуоденальной связки, где печеночная артерия закрывает собой портальную вену с внешней стороны.
Здесь же располагается желчный проток. Он сопровождает ВВ до печеночных ворот.
В печеночной системе воротная вена делиться на две ветви. Это происходит за сантиметр до ворот печени. Каждая ветвь приходится на каждую из долей печени, где и происходит обезвреживание переносимых ВВ переработанных продуктов.
Если соблюдается норма функционирования, то кровь из печени попадает в нижнюю полую вену. При отклонении от нормы, то есть при нарушении гемодинамики, организмом предусмотрен защитный механизм, когда излишки крови поступают в другие вены.
Если размеры воротной вены изменились, то имеет смысл в процессе диагностики подразумевать наличие одной из нескольких возможных патологий. При норме длина будет составлять от восьми до десяти сантиметров.
Нормальный диаметр – чуть менее или чуть более полутора сантиметров. В идеале нормальные диаметральные показатели – 1.4 сантиметра.
Патологии портальной системы: причины и виды
Воротниковая вена – один из сосудов организма человека, который склонен часто и очень подвергаться различного рода поражениям.
Причины патологий:
- Врожденный стеноз;
- Врожденная аплазия;
- Кавернома;
- Аневризма;
- Тромб в ВВ и впадающих в нее венах;
- Гиперплазия регенеративного узелкового типа.
Отдельно стоит уточнить про каверному. Обычно она становится следствием тромбов образовавшихся после родов. Еще одной причиной каверномы могут стать сосудистые образования.

Основные виды патологий:
- Тромбоз воротной вены;
- Портальная гипертензия;
- Кавернозная трансформация;
- Воспаления.
Тромбоз ВВ: причины и симптомы

Для начала сделаем пояснение, что это такое – тромбоз, не касаясь именно портальной вены.
Это образование сгустка крови, которое может не только частично, но и полностью перекрывать сосуды на пути кровотока.
Если же сгусток крови появляется в одной из вен печени, в органах желудочно-кишечного тракта произойдет существенное нарушение гемодинамики
Существует несколько факторов развития этой патологии:
- Локального типа;
- Системного типа.
К локальным факторам относятся воспалительные процессы, имеющие место в брюшной полости. Механические и травматические повреждения вены будут также относиться к локальной категории факторов.
Системный характер тромбоза возможен при тромбофилии или плохой свертываемости. Эти явления могут быть как врожденными, так и приобретенными.
Причины тромбообразования внутри портальной вены:
- Цирроз;
- Злокачественные новообразования в кишечнике;
- Воспаления в органах ЖКТ;
- Травматические повреждения;
- Шунтирование;
- Спленэктомия;
- Трансплантация печени;
- Новообразования в поджелудочной железе;
- Инфекционные заболевания.
К редким причинам тромбоза относят длительное употребление средств контрацепции в таблетках и беременность. Но это утверждение справедливо лишь для женщин средних лет.
Тромбоз ВВ проявляет себя тошнотой болями в области живота, рвотой, повышением температуры. Если явление имеет хронические и прогрессирующий характер, то кровоток будет частично проходит по сосуду. В этом случае наблюдаются спленомегалия и скопление жидкости в брюшной полости.
Человек чувствует боль. Если расширены пищеводные вены, появляется риск кровотечения.
Лучший способ диагностики тромбоза ВВ – УЗИ в сочетании с исследованием Допплера. В этом случае тромб будет отчетливо виден в портальной вене. Одновременно с этим устанавливается его размер.
Портальная гипертензия: причины и симптомы
Портальная гипертензия – явление, когда давление внутри ВВ увеличивается. Это может привести к очень тяжелым патологиям в каждом из органов. Чаще всего поражаются печень и органы желудочно-кишечного тракта.
Портальная гипертензия и тромбоз ВВ очень часто становятся следствием друг друга.
Нормальные показатели давления воротной вены – это 10 миллиметров ртутного столба. Если этот показатель превышен хотя бы на два миллиметра, можно вести речь о том, что у пациента развился синдром портальной гипертензии. Следствием гипертензии становится варикоз коллатеральных путей оттока.
Причины портальной гипертензии:
- Печеночный цирроз;
- Вирусные гепатиты;
- Сердечные пороки высокой степени тяжести;
- Тромбоз печеночных вен;
- Тромбообразования в селезеночных венах.
Проявления портальной гипертензии – это тяжесть в подреберье справа, потеря веса, ощущение слабости по всему телу.
При спленомегалии в селезенке образуется застой крови в венах, из-за невозможности последней выйти из вены селезенки. В нижнем сегменте пищевода наблюдает варикозное расширение вен.
Если в брюшной полости провести ультразвуковое исследование, оно покажет, что печень и селезенка расширены, и в полости присутствует жидкость.
Дополнительное проведение исследования Допплера позволяет оценить гемодинамику, а также то, что воротная вена расширена в диаметре, как и селезеночные вены.

Трансформация кавернозного типа
Кавернома – это зона кавернозной трансформации. Она представляет собой множество маленьких сосудов, переплетающихся между собой. Эти сосуды восполняют недостаток кровообращения в воротной системе.
Кавернома – явление, возникающее вследствие генетических пороков печеночных вен, когда последние частично или полностью отсутствуют или заметно сужены.
Внешне трансформация данного типа напоминает действие новообразований.
Если кавернозную трансформацию диагностируют у детей, то часто она является одним из признаков врожденных аномалий развития печеночных сосудов.
Когда кавернома обнаруживается у взрослого человека, это говорит о том, что портальная гипертензия находится в процессе своего развития. Обычно гипертензии предшествует появление гепатитов и цирроза.
Воспаления
Острое гнойное воспаление – пилефлебит – одно из наиболее редких поражений портальной вены. Клиническая картина и дополнительные исследования отчетливо демонстрируют, что поражение может стать причиной тромбообразования в воротной вене.
Причина возникновения пилефлебита – гнойный перитонит, ставший следствием острого аппендицита. Исход пилефлебита, не выявленного вовремя – летальный.
Своевременная диагностика такого гнойного воспаления практически невозможна ввиду того, что симптомы его – неспецифичны. До разработки магниторезонансных томографов установить болезнь было возможно только по результатам аутопсии. Сейчас МРТ позволяет установить проблему и предотвратить летальный исход.
Из-за редкости пилефлебита мало специалистов стремятся проверять своих пациентов на предмет гнойного воспаления в воротной вене.
Но лабораторные исследования позволяют вовремя выявить очевидный признаки инфекционного поражения, после чего больной направляется на МРТ, КТ, ультразвуковое исследование и исследование Допплера.

Диагностика патологий
Кроме осмотра пациента и сбора анамнеза диагностирование заключается в использовании визуальных методик исследований:
- Ультразвуковое исследование;
- Исследование Допплера;
- КТ и МРТ;
- Рентгенография с контрастным веществом;
- Портография с контрастным веществом;
- Ангиография.
Еще один метод, который применяется для установления наличия патологии в воротной вене – это воротная сцинтиграфия. В ее процессе используется радиофармацевтический датчик, который внедряется в тело человека. Датчик фиксируется в сосуде.
Но основным диагностическим методом было и остается УЗИ с таким дополнением, как исследование Допплера.
Они позволяют увидеть:
- Насколько велика дилатация (расширение) портальной вены;
- Скорость кровотока;
- Направление кровотока.
Каждая из перечисленных выше патологий, за исключением пилефлебита, быстро обнаруживается с помощью ультразвукового исследования. Допплерометрия позволяет увидеть место образования тромба при полной закупорке сосуда.
Еще одна отличная возможность обнаружить тромб – ангиография. Этот метод является одним из наиболее верных и точных, наряду с КТ и МРТ.
Инструментальные методы исследования всегда сопровождаются результатами анализов крови, внешними симптомами.
Лечение патологий: общие терапевтические меры
Основная терапия при любой патологии воротной артерии – медикаментозная. Оперативное вмешательство обычно применяется, когда консервативная терапия не дала результатов. Еще одна причина применения хирургических методов – ликвидация осложнений, вызванных патологией.
Среди назначаемых медикаментов при тромбозе обязательно присутствуют антикоагулянты. Чаще всего используется традиционный гепарин. Одновременно с этим применяются препараты из группы тромболитиков – стрептокиназа.
Антикоагулянты потребуется для профилактики образования новых тромбов. Тромболитики позволяют ликвидировать уже существующие.

Прогнозирование патологий ВВ
Прогноз напрямую зависит от того, какой вред нанесла патология. Оперативное вмешательство – это всегда значительный риск для пациентов.
Если результатами патологии стали осложнения, приведшие к хроническим последствиям, прогноз может быть неутешительным. При оказании соответствующей помощи течение заболеваний может измениться к лучшему.
Положительное прогнозирование возможно при своевременной и точной постановке диагноза.
В этом случае механизмы компенсации пациента будут самостоятельно препятствовать тому, что патология приведет к необратимым последствиям.
Современные средства и новые лекарства позволяют продлить человеку жизнь даже при наличии тяжелых поражений, вызванных патологией.
Источник: moyakrov.info
Особенности кровоснабжения печени
Такая система представляет собой дополнительный контур венозного кровообращения, который выполняет функцию очистки плазмы от вредных микроэлементов.

Отдел формируются из больших сосудистых стволов, соединяющихся возле печени. Через брыжеечные вены кровь поступает из кишечника, селезеночная артерия отходит от желудка, поджелудочной. В воротах печени основной сосуд делится на два ответвления, которые транспортируют кровь по левой и правой долям. Доходя до печеночной доли, вены оплетают ее по периферии, потом углубляются внутрь органа. После обработки гепатоцитами кровь направляется в центральные вены обеих долей. Такие сосуды объединяются в один более крупный, переводящий кровь из печени.
Система воротной вены изолирована от других сосудистых бассейнов. Когда возникают проблемы с гемодинамикой в этом отделе кровеносной системы, для нормальной циркуляции активизируются другие сосуды. Но они не могут проводить через себя необходимый объем крови. Поэтому их работа ограничена. Организм может компенсировать затруднение кровоснабжения частично при печеночной паренхиме или закупорке воротной вены.
Давление в сосудах нарастает, кровь начинает циркулировать через анастомозы, перетекает полую вену.
Возможные заболевания
Перечислим распространенные патологии:
- Портальная гипертензия.
- Пилефлебит.
- Образование тромбов.
- Кавернозная трансформация.

Причины возникновения болезней:
- цирроз;
- злокачественные опухоли желудочно-кишечного тракта;
- воспаляется пупочная вена, когда вживляются катетеры младенцам.;
- инфекция в пищеварительном тракте;
- травмы внутренних органов;
- плохая свертываемость крови;
- инфекционные процессы.
К редким провоцирующим факторам относится продолжительное употребление оральных контрацептивов.
Признаки портальной гипертензии:
- сильная боль в животе;
- тошнота;
- рвотные позывы;
- диспепсические нарушения;
- высокая температура.

Когда развивается хронический тромбоз, наблюдается частичная проходимость сосудов, возникают такие симптомы:
- В животе скапливается много жидкости.
- Селезенка распухает.
- Просвет кровеносных сосудов пищевода увеличивается.
Тромбоз диагностируется при ультразвуковом обследовании. На мониторе четко отображается плотное образование в венозном просвете. Точные причины заболевания помогают определить компьютерная томография и МРТ.
Кавернозная трансформация
Болезнь развивается на основе врожденных аномалий формирования сосудов. В районе ствола воротной вены появляется кавернома. Это множество маленьких капилляров, компенсирующих проблемы кровоснабжения на данном участке. Такая трансформация диагностируется у детей, указывает на аномалию формирования сосудов печени. У взрослых пациентов кавернозные образования свидетельствуют о другом расстройстве, развивающемся из-за цирроза или гепатита.
Портальная гипертензия
Расстройство возникает при повышении давления в портальной системе в результате образования тромбов. Нормальный показатель не превышает 10 мм рт. ст.
Перечислим факторы, провоцирующие такое заболевание:
- Цирроз.
- Тромбоз сосудов печени.
- Гепатиты.
- Болезни сердца.
- Проблемы с обменом веществ.
- Закупорка селезеночных сосудов.

Симптомы:
- тяжесть в животе справа под ребрами;
- желтуха;
- ощущение слабости;
- снижение массы тела.
При портальной гипертензии селезенка увеличивается по причине застоя крови в венах. Жидкость в большом объеме скапливается в брюшной полости.
Пилефлебит
Это один из наиболее сложных воспалительных процессов, протекающих в области воротной вены. Если не лечиться, ткани начинают отмирать, расстройство заканчивается летальным исходом.
Перечислим признаки заболевания:
- симптомы отравления;
- кровоизлияние сосудов желудка, кишечника;
- желтуха;
- озноб.

При обследовании удается определить повышение количества лейкоцитов, интенсивность оседания эритроцитов увеличивается. Такое состояние является признаком гнойного воспаления. Подтвердить диагноз удастся при проведении ультразвуковой диагностики, МРТ, компьютерной томографии.
Кавернозная трансформация
Каверномы появляются в печени в результате действия разных факторов. Новообразование начинает формироваться в капиллярах. Такие проблемы появляются при понижении объемов крови, проходящей через печень. Чаще всего опухоли выявляют возле ствола воротной вены. Такое состояние может развиваться в результате врожденных дефектов формирования системы кровоснабжения, симптомов гепатита или цирроза.
Воспаления
Сложные патологические состояния возникают из-за действия вирусов. Раздражение тканей сосудов портальной системы отличается повышенной опасностью. Пиелонефрит представляет собой нагноение, которое появляется при острой форме аппендицита. Если оказать помощь пациенту не вовремя, пиелонефрит перерастает в абсцесс. Повышается вероятность летального исхода. Лихорадка является характерным признаком воспаления. У пациента болит живот, возникает озноб, сосуды в пищеварительной системе кровоточат. В печени могут формироваться гнойные полости, кожный покров желтеет.
Диагностика
Перечислим основные способы оценки состояния пациентов:
- Ультразвуковое сканирование.
- Допплерометрия.
- Магнитно-резонансная томография.
- Ангиография.
- Анализ крови.

Анализ крови считается классическим способом выявления патологии сосудов. Если наблюдается отклонение от нормы, концентрация лейкоцитов и продуктов распада кровяных телец повышается, у специалистов появляется подозрение на развитие болезни. Если наблюдаются значительные отклонения от нормы, врач проводит дополнительное обследование, выбирает подходящий курс лечения для борьбы с заболеванием.
Воспалительные процессы
Пилефлебит считается одним из самых редких расстройств портальной вены. Симптомы и дополнительная диагностика показывают, что патология может провоцировать тромбы. Пилефлебит появляется из-за нагноения, после которого воспаляется аппендицит. Если своевременно не заняться лечением болезни, пациент умрет. Из-за особенностей симптоматики диагностировать такое нагноение затруднительно. Определить расстройство без использования оборудования для МРТ нельзя. Современные технические приспособления помогают предотвращать летальный исход.
Терапия
Воспаление портальной вены лечится комплексными методами:
- Употребление медикаментов.
- Хирургическое вмешательство.

Медикаментозное лечение подразумевает употребление таких препаратов:
- Антикоагулянты предотвращают появление тромбов, повышают проходимость вен.
- Тромболитики разрезают сгустки крови, очищают просвет сосудов.
- Лекарство назначают только специалисты. Всегда учитываются симптомы заболевания. Если медикаменты не дают желаемого результата, приходится проводить операцию.
Выполняются такие процедуры:
- Тромболизис.
- Ангиопластика.
Главным осложнением после хирургического вмешательства является кровотечение, ишемическое расстройство.
При таких заболеваниях нужно обращаться к квалифицированным врачам.

Печень очищает тело от токсинов, попадающих в кровеносную систему из ЖКТ. Перерабатывает и удаляет продукты распада эритроцитов. Печень обеспечивает свертываемость крови. Прекращение работы такого органа приводит к летальному исходу.
Источник: zdravpechen.ru
Анатомическое и гистологическое строение
Собственно воротная вена анатомически устроена довольно просто — это толстый сосудистый ствол, который входит в печень. Такая вена имеет очень толстую стенку с развитым адвентициальным (соединительнотканным) слоем, что позволяет ей при ряде патологий выдерживать давление в несколько раз выше, чем норма для таких сосудов.
При изучении анатомии сосуда, исследовании патологических процессов и т.д., воротная вена рассматривается не изолированно, а говорят о том, что есть система воротной вены.
На уровне головки поджелудочной железы воротная вена принимает два мощных сосудистых ствола – верхнюю и нижнюю брыжеечную вену, которые несут кровь от кишечника, а также селезеночную вену.
Далее, в сосуд, практически на уровне вхождения ее в ворота печени, впадают левая и правая желудочные венозные стволы. В печени сосуд распадается на мелкие веточки, которые окружают такие структурные единицы, как дольки печени, формирует центральные сосуды дольки, которые далее несут очищенную печенью кровь в нижнюю полую вену и правые отделы сердца человека.
Тромбоз воротной вены и другие патологические процессы, приводят к тому, что резко возрастает кровяное давление во всех сосудах, которые относятся к системе v. portae. Это приводит к открытию клапанов, так называемых анастомозов (порто-кавальных, кава-кавальных), что и приводит к сбросу крови вне печени в общую систему кровотока.
 Развитие таких анастомозов выглядит как увеличение сосудистой сети передней брюшной стенки («голова медузы»), геморроидальных узлов с соответствующей клинической картиной.
Развитие таких анастомозов выглядит как увеличение сосудистой сети передней брюшной стенки («голова медузы»), геморроидальных узлов с соответствующей клинической картиной.
Поэтому такие патологии как тромбоз воротной вены, опухоли органов ЖКТ, сердечная недостаточность и все причины, которые ведут к циррозу печени, должны быть своевременно диагностированы, приняты все меры для предупреждения развития портальной гипертензии и как следствие ряда осложнений, которые ведут к летальному исходу.
к оглавлению ↑
Диагностика состояния сосуда
«Золотым стандартом» как морфологической, так и функциональной диагностики состояния v. portae и сосудов печени является ультразвуковое исследование (УЗИ) с доплеровским исследованием кровотока. УЗ исследование позволяет оценить такие показатели:
 общее строение сосуда, наличие аномалий развития, дополнительных ветвей и т.д. Норма для него – это один сосудистый ствол;
общее строение сосуда, наличие аномалий развития, дополнительных ветвей и т.д. Норма для него – это один сосудистый ствол;- толщину сосудистой стенки, наличие патологических изменений в ней (утолщений, отложений солей кальция и т.д.);
- наличие образований в просвете сосудов, например тромбов, которые будут сопровождать тромбоз воротной вены;
- параллельно исследованиям морфологии сосудов, проводится оценка морфологии печени.
Доплерография позволяет оценить показатели кровотока не только в сосудах брюшной полости, но и непосредственно в печени. Также благодаря доплеру, можно оценить и рассчитать ориентировочное давление в сосуде, что позволяет установить диагноз — портальная гипертензия. Норма диаметра v. portae – не более 13 мм. Норма портального давления – 5-10 мм. рт. ст.
Реже, в случаях диагностики тяжелой сопутствующей патологии (опухолевого процесса, травмы и т.д.) применяют КТ исследование. Оно позволяет оценить общую морфологию органов и сосудов, а также обнаружить патологический процесс, который часто может находиться вне зоны досягаемости УЗ-датчиков.
По данным КТ снимков врач и делает достоверное заключение о том, норма или патология присутствует в структуре органа. Тромбоз воротной вены также может выявляться на КТ.
к оглавлению ↑
Заболевания
Патологические процессы, поражающие сосудистую систему печени и брюшной полости часто имеют неблагоприятный прогноз. Это связано с тем, что механизмы развития заболеваний часто ведут к печеночной и сердечной недостаточности. Среди всех болезней, поражающих сосуд, ведущими являются такие заболевания:
 Портальная гипертензия. Повышения давления в сосуде. Причиной такого заболевания являются опухоли печени и ЖКТ; цирроз печени, вызванный приемом алкоголя, вирусами гепатита и т.д.
Портальная гипертензия. Повышения давления в сосуде. Причиной такого заболевания являются опухоли печени и ЖКТ; цирроз печени, вызванный приемом алкоголя, вирусами гепатита и т.д.- Тромбоз воротной вены. Причины формирования тромба в сосуде разнообразны и связаны как с вредными привычками, так и с патологиями свертывания крови, травмами, опухолями и т.д.
- Застойная сердечная недостаточность. Система воротной вены тогда испытывает застой крови, что и ведет к патологическим изменениям в печени и других органов.
Главной опасностью патологий сосуда является развитие осложнений:
- Цирроза печени.
- Кровотечения из варикозных узлов пищевода и геморроидальных узлов.
- Острое формирование тромба и, как следствие тромбоз воротной вены.
Источник: prososudi.ru
