Легочная регургитация является патологией сердечной мышцы, которая возникает вследствие повышения давления в артериях легких. Это заболевание диагностируют редко, во многих случаях оно появляется у людей, перенесших сердечные болезни ранее. При появлении признаков регургитации требуется проведение диагностики, и часто удается определить наличие сопутствующих заболеваний и провоцирующих факторов развития патологии.
Что такое регургитация клапанов сердца?
Регургитация сердечных клапанов — патологический процесс в организме, при котором во время сокращения сердечной мышцы кровяной поток частично возвращается в тот отдел, из которого начинал движение. За счет этого происходит сбой в системе кровообращения, вызванный поражением сердечной мышцы.
Регургитация может затронуть любой из 4 сердечных клапанов:
- митральный;
- аортальный;
- пульмональный;
- трикуспидальный.
В зависимости от места поражения сердечной мышцы, а также от причин возникновения патологии, регургитация может быть осложнением сердечно-сосудистого заболевания или отдельной патологией, не представляющей угрозы для жизни.
Причины возникновения
СПРАВКА! Наиболее частой причиной возникновения патологии в сердечных клапанах является стремительное и значительное повышение давления в их артериях.
В зависимости от поражения того или иного клапана существуют причины развития каждого вида заболевания. Наиболее распространенным видом данной патологии является регургитация легочной артерии, появление которой провоцируют такие факторы:
- первичная и вторичная стадии легочной гипертензии;
- хронические и тяжелые заболевания легких;
- наличие коронарных патологий;
- тромбоэмболия легочной артерии;
- синдром Пиквика;
- эндокардит инфекционного характера;
- ревматическая болезнь сердца;
- поражения створок клапана легочной артерии;
- карциноидный синдром;
- применение инъекций с наркотическими веществами.
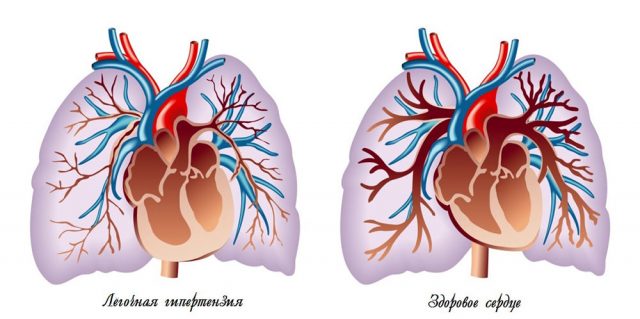
Регургитация митрального клапанного отдела возникает вследствие одной из таких причин:
- нарушениеработы и поражение сосочковых мышц;
- гипертрофиялевого желудочка;
- ИБС;
- эндокардит;
- ревматическиезаболевания;
- поражениямитрального клапана.
Возвращение кровяного потока в диастолическое состояние вследствие поражения трикуспидального сердечного клапана может возникнуть из-за причин, вызывающих регургитацию артерии легких и митрального клапана. Также к их перечню относятся:
- пролапс трикуспидального клапана;
- синдром Марфана;
- пороки клапанных створок и других приклапанных отделов;
- тяжелые травмы грудной клетки;
- долгосрочный прием активно действующих препаратов;
- кардиопатия;
- врожденные пороки сердца;
- непроходимость артерии легких.
Чаще всего трикуспидальная регургитация развивается в виде осложнения других видов данной патологии.
Симптомы
Пульмонологическая (легочная) регургитация 1 степени, которая наиболее распространена, часто проявляется бессимптомно. Развитие патологии может повлечь за собой возникновение симптоматики из-за осложнений и последствий нарушенного кровообращения, к которым относятся:
- проявления сердечной недостаточности;
- расстройства гемодинамического характера, возникающие вследствие значительного обратного потока крови и нагрузки на правый желудочек;
- развитие дистрофии правого желудочка сердца.
ВАЖНО! Важно знать, что регургитация на клапане легочной артерии продолжительное время может развиваться и провоцировать возникновение других сердечных заболеваний, даже если нарушения патологии гемодинамически незначимые или отсутствуют.
Сбои кровотока при 1-ой стадии регургитации проходят в умеренном темпе и не перегружают сердце, что исключает гемодинамические сбои. Такое развитие болезни чаще всего проходит при приобретенной регургитации.

Врожденная патология артерии легких уже в детском возрасте сопровождается внешними признаками, часто присутствующими при заболеваниях сердца. Внешняя симптоматика регургитации сердечных клапанов проявляется в виде:
- цианоза —синюшности и побледнения кожных покровов;
- одышки, затруднений с дыханием;
- приступов аритмии;
- возникновения отечности;
- увеличения объемов печени.
Такие признаки развития патологического процесса сердечной мышцы проявляются только при его стремительном развитии. Физиологическая регургитация на клапане легочной артерии, к которой относят только 1-ю стадию болезни, не опасна для здоровья. В этот период важно пройти диагностику и приступить к терапии, предупреждающей развитие симптоматики и осложнение регургитации.
Поражения митрального и трикуспидального клапанов также не имеют ярко выраженной симптоматики, и продолжительный период могут не доставлять больному каких-либо неудобств и болезненных ощущений. При этом отсутствие лечения провоцирует развитие сердечной недостаточности, при которой уже появляются все сопутствующие внешние признаки и нарушения работы сердца.
Стадии заболевания
В зависимости от пораженного участка сердца регургитация сердечных клапанов делится на 4 основных типа (согласно названиям и количеству клапанов), каждый из которых проходит 4 стадии:
- 1-я стадия не имеет симптоматики, из-за чего выявить ее возможно только в ходе диагностики.
- 2-я стадия, при которой возникают первые признаки патологии, объемы обратного потока крови умеренные, скорость развития заболевания увеличивается.
- 3-я стадия, которая характеризуется значительным усилением симптоматики, объемы обратного кровяного потока становятся большими и ведут к развитию гипертрофии правого желудочка.
- 4-я стадия, переходящая в хроническую форму патологии, при которой симптоматика становится ярко выраженной и тяжелой, развиваются заболевании сердечной мышцы, последствия являются необратимыми.
Легочная регургитация может быть как врожденной, так и приобретенной патологией, в связи с чем продолжительность каждой стадии может отличаться: чем раньше возникла болезнь, тем скорее она будет развиваться. Особо важно учесть это во время беременности и родителям новорожденных и младенцев. Рекомендуется в первые месяцы после рождения малыша пройти диагностику, чтобы предотвратить развитие патологии.

Регургитация у детей
Диагностировать легочную регургитацию возможно до появления ребенка на свет, при этом патология не является противопоказанием к родам и в большинстве случаев не осложняет течение беременности.
У новорожденного малыша врожденная регургитация проявляется внешне в первые дни после рождения такими признаками:
- синюшность кожных покровов;
- появление одышки, трудностей с дыханием;
- развитие недостаточности в правом желудочке.
ВНИМАНИЕ! Детям, страдающим патологией в острых и тяжелых формах, иногда не удается избежать летального исхода. Беременной женщине важно своевременно пройти диагностику и при первой возможности начать лечение, чтобы сохранить здоровье ребенка.
Диагностические мероприятия
К диагностическим мероприятиям рекомендуется прибегать регулярно, чтобы предотвратить развитие осложнений и патологий, сопутствующих легочной регургитации. Первые признаки патологии требуют незамедлительного обращения к специалистам и обязательного прохождения обследований.
К мерам диагностики относят следующие:
- Ультразвуковое исследование (УЗИ) сердца, позволяющее определить состояние сердечных клапанов, а также работоспособность сердца, его размеры и структуру.
- Эхокардиография (ЭхоКГ), результаты которой позволяют узнать о характере кровотока по сосудам и сердечным полостям, что помогает определению степени регургитации.
- Электрокардиограмма (ЭКГ), которая дает возможность установить наличие регургитации артерии легких и других развивающихся и имеющихся аномалий сердечных клапанов.
- Осмотр и опрашивание у врача, которые помогут уточнить стадию течения патологического процесса, установить сопутствующую симптоматику и возможные причины возникновения заболевания.
- Изучение врачом анамнеза пациента, в котором поможет определению причины патологии информация о перенесенных сердечно-сосудистых заболеванияхи операциях сердечного отдела.
- Допплерография (как отдельное исследование или как часть УЗИ), по результатам которой можно узнать о возможных нарушениях кровяного давления.
- Кардиография, позволяющая определить расстройства сердечного ритма, проконтролировать приступы аритмии.

- Сдача анализа крови, результаты которого позволяют определить содержание глюкозы, холестерина и антител в крови, установить наличие инфекций и воспалительных процессов миокарда.
- Рентгенография грудной клетки, по результатам которой можно установить заболевания легких, их отечность, а также развитие гипертрофии правого желудочка, возникающей вследствие регургитации.
- Катетеризация сердца, позволяющая выявить наличие ишемической болезни сердца, провоцирующей развитие патологии.
ВАЖНО! Для беременных женщин допустимо прохождение только ультразвуковой диагностики, этого достаточно для подтверждения врожденной регургитации у ребенка.
Лечение и прогноз
Начинать лечение регургитации легочной артерии необходимо только после устранения ее основной причины. Его схема должна учитывать наличие у пациента других хронических заболеваний и патологий сердечно-сосудистой системы, в частности, сердечной недостаточности и врожденных пороков сердца. Первое, что необходимо для больных с любой степенью течения болезни — постоянный контроль врача-кардиолога.
Физиологические стадии патологии требуют медикаментозного лечения, действие которого направлено на нормализацию кровотока и излечение аритмии и недостаточности кровообращения. В перечень необходимых препаратов для предупреждения развития и лечения тяжелых и острых форм заболевания включают:
- Мочегонные средства и диуретики —для выведения лишней жидкости и предупреждения развития осложнений путем снижения нагрузки на организм («Фуросемид», «Лазикс», «Трифас»).
- Ингибиторы АПФ —для нормализации кровяного давления («Каптоприл», «Моноприл», «Лизиноприл»).
- Антагонисты ангиотензина-2— применяют только при наличии противопоказаний к приему ингибиторов АПФ («Кандесартан», «Ирбесартан», «Диован»).
- Нитраты, вазодилататоры и сердечные гликозиды —для снижения нагрузки на правый желудочек сердца («Кардикс», «Оликард», «Нитроминт»).
- Антиаритмические препараты —для снижения или повышения частоты сердечных сокращений («Лидокаин», «Хинидин», «Ритмонорм»).
- Метаболические средства —для инициации репаративных и энергообменных процессов в волокнах миокарда («Апилак», «Глицин», «Милайф»).
- Бета-адреноблокаторы —применяют при гипертонии («Карведилол», «Надолол», «Лабеталол»).

СПРАВКА! Курс и продолжительность приема препаратов назначает врач. При наличии сопутствующих инфекций и заболеваний в терапевтический курс включают прием препаратов для симптоматического лечения. Для 1-й степени заболевания консервативного лечения достаточно.
Действенный и необходимый метод терапии при наличии стремительно развивающейся регургитации 2–4-й стадий — хирургическое вмешательство. Операции разделяют на 2 типа:
- Восстановление работоспособности сердечного клапана.
- Пластика и замена сердечного клапана при невозможности восстановления его функциональности.
В случае крайней стадии регургитации артерии легких с сопутствующими нарушениями гемодинамики врачи могут прибегнуть к пересадке сердца и легких.
Прогноз жизни при патологии в большинстве случаев благоприятный при проведении своевременной диагностики и лечения. Также рекомендуется вести здоровый образ жизни.
Врожденные случаи регургитации без оперативного вмешательства часто имеют неблагоприятный прогноз, ведут к летальному исходу.
Заключение
Легочная регургитация может возникнуть после ранее перенесенных заболеваний сердца, а также при развитии сердечно-сосудистых патологий. Из-за отсутствия симптомов в начале заболевания важно регулярно проходить диагностику, при которой возможно обнаружить и предупредить развитие симптоматики, осложнений.
Своевременное установление диагноза, а также поддержание терапевтического режима в большинстве случаев позволяет не только сохранить жизнь пациента, но и продлить ее.
Источник: ritmserdca.ru
Легочная регургитация: степени, причины, симптомы и лечение

Регургитация – этот термин часто встречается в профессиональной жизни врачей разных специальностей, например, терапевтов, кардиологов, функциональных диагностов.
И многие пациенты сталкивались с ним, но не представляют, о чем идет речь.
Пора разобраться в этом вопросе, чтобы, когда врач говорит, что присутствует «регургитация на клапане легочной артерии», четко знать, что это такое и с какими опасностями связано.
Под регургитацией понимается обратный кровяной ток из одной сердечной камеры в другую.
Это значит, что, когда мышца сердца сокращается, какой-то кровяной объем по некоторым причинами возвращается в ту сердечную полость, из которой двигался.
Нельзя сказать, что регургитация является самостоятельным заболеванием, поэтому в качестве диагноза этот термин выступать не может. Однако он характеризует иные патологические изменения и состояния, примером является порок сердца.
Важно понимать, что кровь без перерывов двигается из одного сердечного отдела в другой. Она поступает из легочных сосудов, уходит в главный круг обращения крови.
Но термин «регургитация» применяется ко всем четырем клапанам, на которых может возникать обратный ток. Обратно возвращается разный ток крови, что позволяет выделять степени регургитации.
Такие степени включают в себя определение клинических признаков состояния. Для лучшего понимания регургитации легочного типа необходимо разобраться в анатомии.
Как известно, сердце – это полый мышечный орган, которые имеет 4 камеры, а именно: по паре желудочков и предсердий. Между сердечными камерами и сосудистым руслом находятся клапаны, которые играют роль ворот.
Они пропускают кровь лишь в одном направлении. Благодаря такой системе, обеспечен нормальный ток крови из одного круга в другой, так как мышца сердца сокращается ритмично.
Она проталкивает кровь в сосуды и внутри сердца.
Когда клапанный аппарат и миокард работает нормально в период сокращения какой-либо полости, клапанные створки смыкаются плотно. При разных сердечных поражениях механизм способен нарушаться. Существуют следующие клапаны:
- митральный;
- трикуспидальный;
- клапаны легочной артерии и аорты.
В зависимости от проблемного места дается точное определение состояния: митральная, трикуспидальная или аортальная регургитация. Это значит, что, если нарушен механизм, связанный с клапаном легочной артерии, то возникла регургитация легочного типа определенной степени. Недостаточность этого клапана вызывает кровяной ток из легочной артерии в ПЖ во время диастолы.
Причины
Самой частой причиной является легочная артериальная гипертензия. Что это такое? Так называется повышение давления в системе легочной артерии. Это заболевание встречается нечасто.
Оно возникает на фоне высокого давления в артериях, которые ведут от сердца к легким. Они называются легочными артериями. Высокое кровяное давление – это сильное напряжение сердца.
С течением времени оно вызывает остановку его правой половины.
Наиболее частой причиной регургитации легочного типа является вторичная легочная артериальная гипертензия.
Первичная легочная гипертензия – это самостоятельное заболевание, а вторичная является осложнением разных болезней дыхательных органов и систем кровообращения, это не самостоятельная болезнь. Выделяется четыре степени легочной гипертензии.
Среди наиболее распространенных болезней, которые могут привести к появлению вторичной гипертензии и соответственной регургитации, можно выделить:
Есть мнения, согласно которому вторичная гипертензия легочного типа может развиться у людей, принимающих наркотики или имеющие ВИЧ-инфекцию.
Ясно, что в некоторых случаях заболевания, которые вызывают вторичную легочную гипертензию и соответствующую регургитацию, могут возникать не случайно, а из-за неправильного образа жизни человека.
В него включается и малоподвижный образ жизни, и злоупотребление алкоголем, и курение, и частые стрессы, и некоторые другие причины. Кроме того, если вовремя не лечить основные заболевания, они будут прогрессировать, что может легко привести к развитию регургитации.
К сожалению, не каждый человек понимает, что, ведя нездоровый образ жизни или не леча вовремя свои болезни, он только усугубляет свое состояние. Поэтому первое, что нужно сделать, если выявлена регургитация, — привести в порядок свою жизнь, а также приступить к лечению основных заболеваний.
Есть и другие причины регургитации легочного типа:
- инфекционный эндокардит;
- врожденная патология клапана;
- идиопатическая дилатация легочной артерии;
- хирургическое лечение тетрады Фалло;
- ревматическая лихорадка;
- сифилис;
- травматизация зондом;
- карциноидный синдром.
Последние три причины являются наиболее редкими. Некоторые из перечисленных заболеваний напрямую связаны с состоянием сердца и клапанов. Например, инфекционный эндокардит – это воспаление внутренней сердечной оболочки, а именно, клапанов, эндокарда и основных прилегающих сосудов.
Под идиопатической дилатацией легочной артерии понимается порок развития магистрального ствола, который проявляется аневризматической дилатацией, но при этом функция легочного клапана не нарушается.
Тетрада Фалло – это группа четырех пороков, а именно: стеноза легочной артерии, большого дефекта межжелудочковой перегородки, «верхом сидящей аорты» и препятствия току крови. Обычно радикальная операция осуществляется в возрасте до трех лет. Если же такое вмешательство происходит в боле старшем возрасте, особенно после двадцати лет, отдаленные результаты хуже.
Острая ревматическая лихорадка – это воспалительное заболевание соединительной ткани, которое вызывается бета-гемолитическим стрептококком группы А у лиц, генетически предрасположенных к этому. Эти и другие заболевания, так или иначе, могут быть причастны к тому, что в процессе обследования выявляется регургитация легочного типа.
Регургитация легочного типа может внести вклад в развитие гипертрофии ПЖ, а, в конце концов, сердечной недостаточности, индуцированной дисфункцией ПЖ.
Но чаще всего более существенным в появлении такого осложнения является значение именно легочной артериальной гипертензии.
В редких случаях острая сердечная недостаточность, которая вызывается дисфункцией ПЖ, начинает развиваться при эндокардите, приводящем к острой регургитации легочного типа.
Иногда врачи используют такой термин, как физиологическая регургитация. В этом случае имеется в виду незначительное изменение тока крови у клапанных створок.
То есть у клапанного отверстия происходит как бы завихрение крови, при этом миокард и створки остаются здоровыми. В целом такое состояние не влияет на обращение крови, поэтому нет каких-то симптомов. Физиологической считается регургитация 0-1 степени.
Но важно понимать, что она не применяется к клапану легочной артерии, а только к трикуспидальному клапану.
Симптомы
В основном регургитация по легочному типу протекает без симптомов. У некоторых пациентов появляются признаки сердечно недостаточности, которая вызывается дисфункцией ПЖ.
Регургитация начальной степени на клапане легочной артерии не вызывает существенных гемодинамических расстройств. Однако значительный возврат крови в ПЖ и предсердие приводит к развитию гипертрофии и расширению полостей правой сердечной половины.
Эти изменения связаны с выраженной сердечной недостаточностью в основном круге и венозным застоем.
Пульмональная регургитация проявляется следующими симптомами:
- цианозом;
- одышкой;
- аритмией;
- выраженной отечностью и так далее.
При врожденной клапанной патологии признаки того, что кровообращение нарушено, начинают проявляться в раннем возрасте. Часто они являются необратимыми и носят тяжелый характер. Выраженная регургитация определенной степени в случае неправильного сердечного строения проявляется почти сразу после рождения малыша. При этом наблюдаются дыхательные расстройства, синюшность и недостаточность ПЖ.
К сожалению, есть немало случаев, когда значительные нарушения заканчиваются летальным исходом. Поэтому каждая будущая мама должна заботиться не только о себе до того, как забеременеет, но о своем малыше во время его ношения, поэтому ей важно вовремя проводить УЗИ-диагностику.
Диагностика
Сегодня диагностика серьезно развивается. Благодаря ультразвуковому исследованию, можно точно обнаруживать различные заболевания. С помощью Эхо КГ допплерографией можно дать оценку характеру кровотока по сосудам, сердечным полостям, движению клапанных створок в период сокращений миокарда, определить степени регургитации и так далее.
Можно сказать, что Эхо КГ является самым достоверным и наиболее информативным способом исследования сердечной патологии в режиме реального времени. В то же время этот диагностический метод недорогой и доступный.
ЭКГ-диагностика — возможность определить регургитацию на клапане легочной артерии
Некоторые признаки регургитации можно выявить с помощью ЭКГ в процессе тщательной сердечной аускультации.
Очень важно выявить нарушения клапанного аппарата сердца с регургитацией как у взрослых, так и у детей.
Благодаря УЗИ беременных, на различных сроках можно обнаружить наличие пороков, не вызывающих сомнений даже при первичном исследовании, а также выявить регургитацию, которая является косвенным симптомом возможных хромосомных аномалий и образующихся клапанных дефектов.
Лечение
Лечение регургитации определенной степени зависит от причины, которая вызвала это состояние. Также имеет значение конкретная степень выраженности. При определении лечения врач учитывает, есть ли сердечная недостаточность и сопутствующая патология.
Может быть принято решение об оперативной коррекции нарушений клапанного строения, что включает в себя протезирование клапанов и разные виды пластики, или медикаментозной консервативной терапии. Такая терапия нацелена на нормализацию тока крови в органах, лечение аритмии и недостаточности обращения крови.
Большей части пациентов, у которых регургитация носит выраженный характер и поражены оба круга обращения крови, нужно постоянное наблюдение кардиологов. Они нуждаются и в приеме мочегонных препаратов и других средств, которые подбирает специалист.
Очень важно не прибегать к самостоятельному лечению. Если понадеяться на себя вместо того, чтобы проконсультироваться с врачом, можно сделать только хуже. При назначении врач учитывает не только состояние пациента, но и его анамнез, результаты всех исследований, противопоказания и другие факторы.
Прогноз клапанной регургитации зависит от различных факторов, например, степени, причин, возраста и так далее. Если заботиться о своем здоровье и регулярно посещать врача, можно сильно снизить риск развития осложнения или вообще предотвратить его появление. Необходимо всегда и вовремя лечиться и вести здоровый образ жизни, именно так можно продлить ее и сделать счастливее!
Источник: https://cardio-life.ru/zabolevaniya-serdca/legochnaya-regurgitaciya.html
Легочная регургитация 1 степени

Регургитацией называется обратное движение крови из одной полости сердца в другую через клапаны.
Появляться она может быть на любом клапане (митральный, аортальный, трикуспидальный, клапан легочной артерии) и быть предвестникам как нормы, так и патологического состояния.
Ниже пойдет речь о регургитации на клапане легочной артерии 1 степени и что это такое.
При регургитации на клапане легочной артерии происходит обратный ток крови из легочной артерии в правый желудочек в диастолу. Наблюдаться подобное отклонение может из-за многих факторов:
- Первичная легочная гипертензия.
- Вторичная легочная гипертензия.
- Заболевания бронхо-легочной системы (хроническая обструктивная болезнь легких, эмфизема);
- Коронарная патология (врожденные пороки сердца, ишемическая болезнь сердца, кардиомиопатии);
- Тромбоэмболия легочной артерии;
- Гипоксические состояния (синдром Пиквика).
- Сифилитическое поражение створок клапана.
- Инфекционный эндокардит.
- Хроническая ревматическая болезнь сердца.
- Карциноидный синдром.
- Инъекционное употребление наркотиков.
У большинства пациентов регургитация на клапане легочной артерии не сопровождается клиническими проявлениями.
Симптомы наблюдаются в случае значительного обратного заброса крови в правые отделы сердца, что приводит к гипертрофии и дилатации правого желудочка с последующими гемодинамическими нарушениями.
Они выражаются признаками сердечной недостаточности в большом круге кровообращения, а именно:
- Изменением цвета кожных покровов (цианозом).
- Одышкой в покое и при физической активности.
- Отеками нижних конечностей.
- Увеличением печени.
- Расстройствами сердечного ритма.
Наряду с этим, у пациентов имеются жалобы, характерные для основного заболевания, которое сопровождается несостоятельной работой клапана легочной артерии.
Регургитация 1 степени часто является физиологическим состоянием и клиническими признаками не проявляется.
Обратный заброс крови в таком случае незначительный и он не способен создать нагрузку на правый желудочек, а вследствие этого размеры миокарда и полости сердца не страдают и гемодинамические нарушения отсутствуют.
Трикуспидальная регургитация 1 степени — что это такое и в чем заключается лечение?
Никогда не делайте этого в церкви! Если вы не уверены относительно того, правильно ведете себя в церкви или нет, то, вероятно, поступаете все же не так, как положено. Вот список ужасных.
Зачем нужен крошечный карман на джинсах? Все знают, что есть крошечный карман на джинсах, но мало кто задумывался, зачем он может быть нужен. Интересно, что первоначально он был местом для хр.
11 странных признаков, указывающих, что вы хороши в постели Вам тоже хочется верить в то, что вы доставляете своему романтическому партнеру удовольствие в постели? По крайней мере, вы не хотите краснеть и извин.
Как выглядеть моложе: лучшие стрижки для тех, кому за 30, 40, 50, 60 Девушки в 20 лет не волнуются о форме и длине прически. Кажется, молодость создана для экспериментов над внешностью и дерзких локонов. Однако уже посл.
Непростительные ошибки в фильмах, которых вы, вероятно, никогда не замечали Наверное, найдется очень мало людей, которые бы не любили смотреть фильмы. Однако даже в лучшем кино встречаются ошибки, которые могут заметить зрител.
Наши предки спали не так, как мы. Что мы делаем неправильно? В это трудно поверить, но ученые и многие историки склоняются к мнению, что современный человек спит совсем не так, как его древние предки. Изначально.
Легочная регургитация 1 ст
Дисфункция клапана лёгочной артерии При осмотре терапевт сказала что у меня шумы в.
Результат УЗИ сердца расшифровка В прошлом году сделала УЗИ сердца, в заключение написано.
Тактика грамотных действий при недостаточности аортального клапана (по данным УЗИ) Прошу Вас прокомментировать результаты УЗИ сердца. Предыдущее обследование проходила полгода назад. Результаты похожи, но отличается величина v. contracta. (ранее она была 0.4см). За давлением, весом, холестерином, сахаром слежу. Жалоб особых нет.
Беспокоит слышимая пульсация в ушах (или это в голове). При переменах положения тела (даже ночью при поворотах с одного бока на другой) пульсация обычно учащается. Как срочно мне надо к кардиохирургу? Есть ли показания к операции по данным УЗИ? Каковы мои дальнейшие грамотные действия? Спасибо. И всего Вам наилучшего. Корень аорты 3.3см, восходящая аорта 3.
5см, дуга аорты 3.2см. Стенки уплотнены, гиперэхегенны. Фиброзное кольцо 2.2 см, открытие створок 2.4 см. ФК кальцинировано, створки клапана значительно уплотнены, частично кальцинированы, несколько деформированы. Градиент пиковый 8.4 мм рт ст, средний 3.3 мм рт ст. Регургитация регистрируется средней степени тяжести (2-3 степени), v. contracta 0.
61 см, процентное отношение перешейка АР к ширине LVOT=29%). Поток не ускорен, ламинарный. Левое предсердие — не расширено 3.8см (3.9х3.6), объем 40 мл. Левый желудочек не расширен КДР 4.9см КДО 112мл КСР 3.0 см КСО 36 мл Толщина миокарда МЖП 0.9 см, ЗС 1.0 см, ММЛЖ 100 г ИММЛЖ 52 гм2.
Зона гипокеза на доступных визуализации сегментах не выявлены, миокард не утолщен, Фв 67% ФС 38% Митральный клапан не изменен. Створки тонкие, движение разнонаправленное. Градиент пиковый 1.1 мм рт ст, ЕА 1.1 ЕЕм 7 (TDI) Регургитация 1 степени Правое предсердие не расширено 4.2х2.9 см, объем 31мл ВТПЖ 3 см Базальный отдел правого желудочка 3.1 см.
Трикуспидальный клапан градиент пиковый 1 мм рт ст. Регургитация 1 степени, градиент 10 мм рт ст. КСДЛА 15 мм рт ст. Легочная артерия ФК 2.6 см, градиент средний 1.1 мм рт ст. Регургитация физиологическая. НПВ в устье 1.6 см, коллабирует на вдохе более, чем на 50% Сепарация листков перикарда в диастолу без особенностей. Заключение.
Дегенаративные изменения аортального клапана с кальцинозом ФК, частичным кальцинозом и утолщением створок, формированием аортальной региргутации средней (2-3) степени тяжести. Камеры сердца не расширены. Миокард не утолщен, активен. Глобальная систолическая функция хорошая. Митральная регургитация 1 степени. Трикусп. Регургитация 1 степени.
Легочная регургитация физиологическая. Расслабление миокарда левого желудочка своевременное. Расчетное давление в легочной артерии нормальное. Полость перикарда без патологической жидкости.
Аневризма сердца у ребенка В 1,5 мес сделали УЗИ сердца ребенку. Заключение: аневризма.
УЗИ сердца ребенка Моей дочке сделали УЗИ сердца в 2 месяца 10 дней. Результат УЗИ.
Трикуспидальная регургитация 2-3 ст Сегодня делала УЗИ сердца. Так как долгое время.
Расшифровка ЭХО КГ Помогите, пожалуйста, расшифровать Эхо КГ. Вот результаты Эхо КГ.
Расшифровка ЭхоКг Ребенку 2 месяца. Делали ЭХОКГ. Левое предсердие: диаметр 15 мм.
Расшифровка узи после инфаркта Доктор. Сегодня сделал узи, мне 53, перенес инфаркт.
Регургитация и беременность У меня вторая беременность, первая в третьем тримместре.
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса .
Также не забывайте благодарить врачей.
Источники: http://vseoserdce.ru/pathology/regurgitation/regurgitaciya-na-klapane-legochnoj-arterii-stepeni-chto-eto-takoe.html, http://.ru/article/163095/trikuspidalnaya-regurgitatsiya-stepeni—chto-eto-takoe-i-v-chem-zaklyuchaetsya-lechenie, http://03online.com/news/legochnaya_regurgitatsiya_1_st/2014-11-29-49237
Источник: http://kardiologmed.ru/legochnaya-regurgitatsiya-1-stepeni.html
Лёгочная регургитация 1 степени: описание, диагностика, лечение

Легочная регургитация 1 степени — что это такое и каковы причины возникновения этого заболевания сердечно-сосудистой системы? Так называют отклонение, при котором ток крови идет в обратную сторону, из одного отдела сердечной системы в другой. Этой патологией страдают как дети, так и взрослые.
Также стоит отметить, что она не возникает сама по себе, поэтому самостоятельным диагнозом рассматриваемый термин в медицине не считается.
Регургитация является одним из симптомов других сложных заболеваний сердечно-сосудистой системы (например, симптомом сердечной недостаточности).
Краткое описание
Как известно, основная работа сердечной мышцы заключается в непрерывной транспортировке крови по телу человека и в насыщении ее кислородом.
В самом сердце кровь в определенном порядке перемещается из одного отдела в другой, после чего продолжает свое движение по венам в большом круге кровообращения.
При регургитации возникает обратное движение крови в различных объемах, и именно от показателей последних зависит степень выраженности симптомов.
Регургитация — патологический процесс, свидетельствующий о неправильной работе сердечной мышцы в связи с серьезным заболеванием. Данное состояние имеет 5 стадий развития. Необходимо рассмотреть каждую из них:
- Регургитация 1 степени. Именно эта стадия называется легкой и в этот момент представляет больший интерес. Описать патологический процесс, происходящий в сердце при первой стадии, можно следующим образом: кровь, поступающая в сердечный желудочек, вытекает из него в предсердие через створки клапана.
- Регургитацию 2 степени нельзя игнорировать, ее необходимо лечить. Струя притока крови из клапанов превышает 25 мм.
- Регургитацию 3 степени диагностируют, если струя крови превышает 2 см. Такое явление ни в коем случае нельзя оставлять без внимания, больного ставят на учет.
- 4 степень болезни — поток кровяной струи превышает 2,5 см.
- 5 степень считают физиологической особенностью человека. То есть если патология не развивается, угрозы для человеческой жизни она не представляет.
Факторы развития заболевания
Врачи выделяют следующие наиболее распространенные причины развития этого недуга:
- Повышенное давление при артериальной гипертензии. Это обусловлено сильной нагрузкой на сердце, правая сторона которого со временем начинает неправильно функционировать. В большинстве случаев причиной возникновения патологии становится именно вторичная гипертензия. Ее могут вызывать как сопутствующие сложные заболевания (например, ВИЧ), так и вредные привычки (употребление наркотиков).
- Инфекционный эндокардит — присутствие в сердечной мышце патогенных возбудителей и, как следствие, поражение ими клапана.
- Дилатация легочной артерии — сильное расширение сосудов с сохранением функциональности клапана. Это состояние считается патологией.
- Различные венерические заболевания, например, сифилис.
- Ревматизм.
- Образование злокачественных опухолей (онкологические заболевания).
- Тетрада Фалло — синдром, при котором человек одновременно страдает четырьмя пороками сердца. В их число входят: сужение легочной артерии, дефекты в строении перегородки между желудочками органа, нарушения кровотока и аортальная недостаточность.
Обычно тетраду Фалло диагностируют в раннем детстве благодаря выраженным симптомам у ребенка, которого сразу же оперируют. Рассматриваемое заболевание нередко становится причиной утолщения стенок правого сердечного желудочка. Это, в свою очередь, может привести к развитию сердечной недостаточности. В другом случае уже имеющаяся патология способна спровоцировать возникновение этого недуга.
В медицине имеется понятие физиологической регургитации. Физиологическим это состояние называют только в том случае, если изменения, возникшие из-за патологии, незначительны. То есть ток крови у клапана замедляется, однако при этом сердечная мышца не претерпевает никаких негативных изменений и остается здоровой. Обычно физиологическим явлением считают регургитацию 1 степени.
Симптоматика заболевания
В большинстве случаев 1 стадия болезни не имеет четко выраженных симптомов. Некоторые пациенты могут наблюдать у себя признаки сердечной недостаточности.
В том случае, если этого недуга у больного человека нет, такие симптомы могут возникать из-за нарушения функционирования правого сердечного желудочка. Регургитация 1 степени как самостоятельная патология не вызывает существенных нарушений в кровеносной системе человека.
Если человек имеет 2 или 3 стадию болезни, то попадание большого количества крови в правый сердечный желудочек может привести к недостаточности органа.
Это обусловлено расширением камер и утолщению стенок сердечной мышцы.
Несмотря на скрытость дефекта сердца на первой стадии, у некоторых больных наблюдаются следующие признаки:
- сильная одышка;
- посинение кожных покровов;
- легкая гипертония;
- отеки;
- слабость;
- головокружения.
В тех случаях, когда этот порок легочной артерии имеет врожденную форму, заболевание проявляет себя в первые несколько месяцев жизни ребенка. Большинство больных детей имеют выраженную симптоматику из-за тяжелой формы недуга.
Если новорожденный страдает 4 степенью регургитации, то заболевание не поддается коррекции, в этом случае возможен летальный исход.
Именно по этой причине как взрослые, так и дети должны ежегодно проходить соответствующие процедуры и сдавать анализы, которые помогут выявить болезнь на ранней стадии.
Регургитация: диагностика и лечение
Современные технологии способны сделать все возможное для того, чтобы пульмональная регургитация была как можно скорее диагностирована. Это можно сделать с помощью ультразвукового исследования, которое выявит любые изменения в работе сердца.
Допплерография предназначена для определения характера движения крови в сердечных камерах у конкретного человека. После получения результатов лечащий врач сопоставляет их с нормами. Эхокардиография — наилучший способ определить болезнь. Она показывают работу сердечной мышцы в режиме реального времени.
ЭКГ — еще один помощник в постановке диагноза. Она способна выявить некоторые признаки болезни, которые не проявляются симптоматично. УЗИ определит данную патологию у еще не родившегося ребенка. В большинстве случаев причиной ее являются хромосомные аномалии.
Лечение может назначать только врач, который сопоставил симптомы и самочувствие больного со степенью патологии. Также назначение определенного списка медикаментов и процедур должно происходить с учетом хронических заболеваний, имеющихся у человека, и наличия сердечной недостаточности.
Наиболее высокие результаты дает хирургия. С помощью оперативного вмешательства больному заменяют дефектный клапан здоровым. 1 степень недуга чаще всего не предполагает сложных терапевтических схем лечения, и последнее обусловлено лишь приемом препаратов.
С помощью медикаментозных средств больной сможет нормализовать кровоток, устранить аритмию и улучшить кровообращение тканей. Обычно подобными заболеваниями занимается кардиолог. Именно он сможет назначить подходящее лечение с учетом всех особенностей пациента.
Самостоятельная терапия при легочной регургитации недопустима.
Отсутствие квалифицированной помощи или неправильно подобранные препараты только ухудшат положение и самочувствие больного, могут привести к осложнениям.
Перед началом лечения кардиолог проводит целый ряд анализов, сопоставляет их результаты и противопоказания, имеющиеся у человека. Только после этого больному выписывается подходящий для него перечень препаратов.
Источник: https://VseOSerdce.ru/pathology/regurgitation/l-gochnaya-regurgitaciya-stepeni-chto-eto-takoe.html
Легочная регургитация: причины возникновения, симптомы, лечение

Легочная регургитация является патологией сердечной мышцы, которая возникает вследствие повышения давления в артериях легких.
Это заболевание диагностируют редко, во многих случаях оно появляется у людей, перенесших сердечные болезни ранее.
При появлении признаков регургитации требуется проведение диагностики, и часто удается определить наличие сопутствующих заболеваний и провоцирующих факторов развития патологии.
Что такое регургитация клапанов сердца?
Регургитация сердечных клапанов — патологический процесс в организме, при котором во время сокращения сердечной мышцы кровяной поток частично возвращается в тот отдел, из которого начинал движение. За счет этого происходит сбой в системе кровообращения, вызванный поражением сердечной мышцы.
Регургитация может затронуть любой из 4 сердечных клапанов:
- митральный;
- аортальный;
- пульмональный;
- трикуспидальный.
В зависимости от места поражения сердечной мышцы, а также от причин возникновения патологии, регургитация может быть осложнением сердечно-сосудистого заболевания или отдельной патологией, не представляющей угрозы для жизни.
Причины возникновения
СПРАВКА! Наиболее частой причиной возникновения патологии в сердечных клапанах является стремительное и значительное повышение давления в их артериях.
В зависимости от поражения того или иного клапана существуют причины развития каждого вида заболевания. Наиболее распространенным видом данной патологии является регургитация легочной артерии, появление которой провоцируют такие факторы:
Регургитация митрального клапанного отдела возникает вследствие одной из таких причин:
- нарушениеработы и поражение сосочковых мышц;
- гипертрофиялевого желудочка;
- ИБС;
- эндокардит;
- ревматическиезаболевания;
- поражениямитрального клапана.
Возвращение кровяного потока в диастолическое состояние вследствие поражения трикуспидального сердечного клапана может возникнуть из-за причин, вызывающих регургитацию артерии легких и митрального клапана. Также к их перечню относятся:
- пролапс трикуспидального клапана;
- синдром Марфана;
- пороки клапанных створок и других приклапанных отделов;
- тяжелые травмы грудной клетки;
- долгосрочный прием активно действующих препаратов;
- кардиопатия;
- врожденные пороки сердца;
- непроходимость артерии легких.
Чаще всего трикуспидальная регургитация развивается в виде осложнения других видов данной патологии.
Стадии заболевания
В зависимости от пораженного участка сердца регургитация сердечных клапанов делится на 4 основных типа (согласно названиям и количеству клапанов), каждый из которых проходит 4 стадии:
- 1-я стадия не имеет симптоматики, из-за чего выявить ее возможно только в ходе диагностики.
- 2-я стадия, при которой возникают первые признаки патологии, объемы обратного потока крови умеренные, скорость развития заболевания увеличивается.
- 3-я стадия, которая характеризуется значительным усилением симптоматики, объемы обратного кровяного потока становятся большими и ведут к развитию гипертрофии правого желудочка.
- 4-я стадия, переходящая в хроническую форму патологии, при которой симптоматика становится ярко выраженной и тяжелой, развиваются заболевании сердечной мышцы, последствия являются необратимыми.
Легочная регургитация может быть как врожденной, так и приобретенной патологией, в связи с чем продолжительность каждой стадии может отличаться: чем раньше возникла болезнь, тем скорее она будет развиваться. Особо важно учесть это во время беременности и родителям новорожденных и младенцев. Рекомендуется в первые месяцы после рождения малыша пройти диагностику, чтобы предотвратить развитие патологии.
Регургитация у детей
Диагностировать легочную регургитацию возможно до появления ребенка на свет, при этом патология не является противопоказанием к родам и в большинстве случаев не осложняет течение беременности.
У новорожденного малыша врожденная регургитация проявляется внешне в первые дни после рождения такими признаками:
- синюшность кожных покровов;
- появление одышки, трудностей с дыханием;
- развитие недостаточности в правом желудочке.
ВНИМАНИЕ! Детям, страдающим патологией в острых и тяжелых формах, иногда не удается избежать летального исхода. Беременной женщине важно своевременно пройти диагностику и при первой возможности начать лечение, чтобы сохранить здоровье ребенка.
Диагностические мероприятия
К диагностическим мероприятиям рекомендуется прибегать регулярно, чтобы предотвратить развитие осложнений и патологий, сопутствующих легочной регургитации. Первые признаки патологии требуют незамедлительного обращения к специалистам и обязательного прохождения обследований.
К мерам диагностики относят следующие:
- Ультразвуковое исследование (УЗИ) сердца, позволяющее определить состояние сердечных клапанов, а также работоспособность сердца, его размеры и структуру.
- Эхокардиография (ЭхоКГ), результаты которой позволяют узнать о характере кровотока по сосудам и сердечным полостям, что помогает определению степени регургитации.
- Электрокардиограмма (ЭКГ), которая дает возможность установить наличие регургитации артерии легких и других развивающихся и имеющихся аномалий сердечных клапанов.
- Осмотр и опрашивание у врача, которые помогут уточнить стадию течения патологического процесса, установить сопутствующую симптоматику и возможные причины возникновения заболевания.
- Изучение врачом анамнеза пациента, в котором поможет определению причины патологии информация о перенесенных сердечно-сосудистых заболеванияхи операциях сердечного отдела.
- Допплерография (как отдельное исследование или как часть УЗИ), по результатам которой можно узнать о возможных нарушениях кровяного давления.
- Кардиография, позволяющая определить расстройства сердечного ритма, проконтролировать приступы аритмии.
- Сдача анализа крови, результаты которого позволяют определить содержание глюкозы, холестерина и антител в крови, установить наличие инфекций и воспалительных процессов миокарда.
- Рентгенография грудной клетки, по результатам которой можно установить заболевания легких, их отечность, а также развитие гипертрофии правого желудочка, возникающей вследствие регургитации.
- Катетеризация сердца, позволяющая выявить наличие ишемической болезни сердца, провоцирующей развитие патологии.
ВАЖНО! Для беременных женщин допустимо прохождение только ультразвуковой диагностики, этого достаточно для подтверждения врожденной регургитации у ребенка.
Лечение и прогноз
Начинать лечение регургитации легочной артерии необходимо только после устранения ее основной причины.
Его схема должна учитывать наличие у пациента других хронических заболеваний и патологий сердечно-сосудистой системы, в частности, сердечной недостаточности и врожденных пороков сердца.
Первое, что необходимо для больных с любой степенью течения болезни — постоянный контроль врача-кардиолога.
Физиологические стадии патологии требуют медикаментозного лечения, действие которого направлено на нормализацию кровотока и излечение аритмии и недостаточности кровообращения. В перечень необходимых препаратов для предупреждения развития и лечения тяжелых и острых форм заболевания включают:
- Мочегонные средства и диуретики —для выведения лишней жидкости и предупреждения развития осложнений путем снижения нагрузки на организм («Фуросемид», «Лазикс», «Трифас»).
- Ингибиторы АПФ —для нормализации кровяного давления («Каптоприл», «Моноприл», «Лизиноприл»).
- Антагонисты ангиотензина-2— применяют только при наличии противопоказаний к приему ингибиторов АПФ («Кандесартан», «Ирбесартан», «Диован»).
- Нитраты, вазодилататоры и сердечные гликозиды —для снижения нагрузки на правый желудочек сердца («Кардикс», «Оликард», «Нитроминт»).
- Антиаритмические препараты —для снижения или повышения частоты сердечных сокращений («Лидокаин», «Хинидин», «Ритмонорм»).
- Метаболические средства —для инициации репаративных и энергообменных процессов в волокнах миокарда («Апилак», «Глицин», «Милайф»).
- Бета-адреноблокаторы —применяют при гипертонии («Карведилол», «Надолол», «Лабеталол»).
СПРАВКА! Курс и продолжительность приема препаратов назначает врач. При наличии сопутствующих инфекций и заболеваний в терапевтический курс включают прием препаратов для симптоматического лечения. Для 1-й степени заболевания консервативного лечения достаточно.
Действенный и необходимый метод терапии при наличии стремительно развивающейся регургитации 2–4-й стадий — хирургическое вмешательство. Операции разделяют на 2 типа:
- Восстановление работоспособности сердечного клапана.
- Пластика и замена сердечного клапана при невозможности восстановления его функциональности.
В случае крайней стадии регургитации артерии легких с сопутствующими нарушениями гемодинамики врачи могут прибегнуть к пересадке сердца и легких.
Прогноз жизни при патологии в большинстве случаев благоприятный при проведении своевременной диагностики и лечения. Также рекомендуется вести здоровый образ жизни.
Врожденные случаи регургитации без оперативного вмешательства часто имеют неблагоприятный прогноз, ведут к летальному исходу.
Источник: bolserdce.ru
Что такое регургитация клапанов сердца

Существует много заболеваний связанных с сердечно-сосудистой системой, все они являются опасными для жизни, поскольку именно эта система доставляет питательные вещества и кислород во все части тела.
Одним из патологических процессов, связанных с кровотоком является регургитация клапанов сердца. Это определение многие слышали, но плохо понимают, что это и на сколько влияет она на жизнедеятельность.
Регургитация клапанов сердца определяет процесс течения крови в обратную сторону. Такое бывает по разным причинам. В зависимости от объема проходящего потока выделяют степени регургитации, например, кровь может обратно вытечь из одного отдела сердца в другой, а может, задеть весь круг кровообращения.
Обнаружение такой патологии стало легче с использованием УЗИ (ультразвуковое исследование) сердца. Метод показывает, как смыкаются и смыкаются клапаны и куда течет при этом кровь.
Отделы сердца
Сердце состоит из четырех отделов: два предсердия и два желудочка. Соединяются они с помощью клапанов. И так же обеспечивают движение крови в правильном направлении.
Строение сердца человека
Выделяют следующие виды клапанов сердца:
- Митральный клапан сердца, который находится в левой части сердца меж предсердием и желудочком. Он состоит из двух створок. Именно этот участок подвергается различным перепадам давления самым первым, поэтому патологии развиваются чаще здесь.
- Трехстворчатый клапан сердца располагается в правой части, соединяя предсердие и желудочки. Состоит их трех створок. При осложнениях на третьей стадии страдает этот участок.
- Артериальные и аортные сердечные клапаны соединяют соответствующие сосуды с сердечной мышцей. Каждый имеет по 3 створки.
В норме, клапаны закрываются очень плотно при попадании внутрь отдела крови, но в ряде случаев их работа может нарушаться, и кровь просачивается сквозь них.
Бывает, заболевание ни как себя не выдает и отмечается случайно при плановом осмотре или при лечении других заболеваний. Не до конца закрывающиеся клапаны создают некоторое завихрение, следствием чего возникает обратный ток жидкой ткани по сосуду, но он на столько незначителен, что никак не влияет на организм в целом. По статистике, такое отмечают у семидесяти процентов здорового населения.
Первопричинами могут быть нарушения стенок отделов сердца, клапанов, папиллярных мышц.
Классификация
В соответствии с локализацией нарушения сердечных клапанов, их разделяют на классификации:
- Митральная регургитается заключается в том, что кровоток из левого желудочка сердца попадает обратно в предсердие. Это приводит к его растяжению и усиленной работе и износу. Первое время это никак не замечается человеком, поскольку сердце возмещает патологию изменением своей формы. К причинам ее относят болезни сердца и сосудов, суставов и мышц, нарушение функций клапанов, отложения холестерина и кальция на внутренних стенках сосудов и миокарда, некоторые патологии соединительной ткани, аутоимунные процессы, неправильная работа обменных процессов, уменьшение кровоснабжения некоторых участков тела;
- Аортальная регургитация образуется при неполном закрытии створок или патологиях, связанных со строением самого большого непарного сосуда, когда, расширяясь, кольцо клапана тоже увеличивается и клапан просто не может сомкнуться полностью. Здесь происходит обратный ток крови в желудочек, который начинает излишне заполняться, растягиваясь, он забирает больше крови, а в сосуд поступает ее гораздо меньше. При этом сердце начинает качать кровь все быстрее и сильнее. Как следствие, кислородное голодание, застой крови в крупных сосудах;
- Трикуспидальная регургитация встречается реже. Возникает при завышенном давлении в малом круге. Приводит к опустошению правого отдела сердца, после чего происходит застой в венах большого круга. Внешне это может проявиться в посинении кожных покровов, увеличение размеров печени, взбухание вен на шее, мерцательная аритмия;
- Регургитация легочной артерии может возникать при атеросклерозе, сифилисе, эндокардите, или же быть врожденной. Не редко такая патология возникает при болезнях легочной системы. Представляет собой неполное закрытие клапана в артерии малого круга обращения крови.
Формы митральной недостаточности
Степени
Существует четыре степени переливания крови в обратную сторону:
- При 1 степени регургитации клапанов симптомы отсутствуют на протяжении нескольких лет. Большое количество возвращающейся крови увеличивает отдел сердца, что может вызвать, если должного лечения не последовало при выявлении, стойкое повышение артериального давления. При обследовании пациента выявляют шум в сердце, УЗИ показывает небольшое расхождение в клапане и незначительное нарушение кровотока.
- 2 степень регургитации клапанов сердца характеризуется большей выраженностью возвращающегося потока. Происходит застой в малом кругу.
- 3 степень регургитации клапанов характеризуется большой обратной струей, поток которой доходит до задней стенки предсердия. Здесь развивается повышение АД в легочной артерии, из-за которого происходит перегрузка на правую сторону сердечной мышцы. В следствии такого нарушения происходит недостаточность в большом круге кровообращения.
При последней стадии появляется одышка, нарушение ритма сердца, астма, отёк легкого. Если не обратиться к врачу за помощью появляется отечность, посинение кожных покровов (акроцианоз кожи), слабость, быстрая утомляемость, болевые ощущения в области груди.
Оценка тяжести стадий определяется по мощности струи крови, которая возвращается в желудочек или предсердие:
- не выходит за переднюю створку клапана, соединяющего левый желудочек с предсердием;
- достигает или переходит створку;
- по величине потока подходит к половине длины желудочка;
- струя касается его верхушки.
Еще выделяют пролапс двухстворчатого сердечного клапана, из-за которого происходит обратное перетекание жидкой ткани организма различной степени. Раньше этот диагноз ставился не часто. Это связано с более новыми способами выявления заболевания. Использование метода допплерометрии помогло устанавливать точное количество возвращающейся струи.
Пролапс клапанов сердца обнаруживают у худых, высоких людей, подростков. В большем количестве случаев заболевание не вызывает никаких недомоганий у пациента и выявляется у молодых людей случайно, проходя разные медкомиссии, например, при поступлении в институт, или перед призывом в армию.
Если степень первая или даже нулевая, то в лечении нет необходимости. Главное не пропустить переход образование осложнения, для этого необходимо обследоваться у врача.
У детей
Регургитация сердечного клапана у детей в основном происходит по врожденным причинам. Такие случаи отмечаются довольно часто. Выраженное проявление заболевания отмечают почти сразу после рождения.
Признаки на лицо: синий цвет кожи, сложности дыхания, сердечная недостаточность в правом отделе сердца. Такие нарушения могут привести к смерти новорожденного, поэтому при беременности необходимо посещать плановые обследования у специалиста.
Диагностика
В настоящее время существует достаточно способов точно обозначить наличие заболевания.
Диагностика регургитации клапанов сердца включает:
- Ультразвуковое исследование позволяет оценить характер кровотока по сосудам и сердцу, движение створок и если выявляется заболевание, то возможно установить его степень уже после первого осмотра. Данный метод является наиболее доступным и не дорогим;
- Электрокардиограмма (ЭКГ сердца) обнаруживает косвенные признаки патологии, поэтому менее применима.
Очень важно выявление недуга не только у взрослого населения, но и у еще не родившихся детей. Выделенные способы диагностики способны выявить нарушения на разных сроках беременности матери, что помогает с решением вопроса о сохранении плода.
Результаты диагностики регургитации клапанов сердца на доплер эхокардиографии
Лечение
Лечение регургитации клапанов сердца зависит от ее выраженности, первопричины возникновения, наличием невозможности плотного закрытия клапанов сердца.
Возможны два варианта — хирургическое вмешательство (пластика, протезирование) и традиционная медицинская терапия:
- Проводят пластику митрального и артериального клапанов с разрезом грудины или введением катетера через крупные сосуды. При отрывании клапанных створок есть возможность их пришить, с помощью нео – нитей.
- Во втором случае используют мочегонные средства, бета – адреноблокаторы, гипотензивные, антиаритмические средств.
При пролапсе не большой выраженности достаточно наблюдения со стороны специалиста. Главное не пропускать процедуры, чтобы, возникшие осложнения, не остались не замеченными.
При первой степени лечение не проводится. При второй и выше, хирургическое вмешательство может спасти человеку жизнь и продлить ее на несколько лет.
Прогноз
Прогноз при регургитации клапанов сердца первой степени благоприятный. При постоянном наблюдении у лечащего врача, осложнения выявляются сразу и при необходимости назначается лечение.
При второй степени дело обстоит иначе. После установления диагноза, только шестьдесят процентов продолжают оставаться на ногах и то, только в течение пятнадцати лет. Смерть приходит по причине инфаркта, недостаточность сердца, эмболии, легочной пневмонии.
Профилактические мероприятия направлены на снижение рисков возникновения обратного кровотока в сердце.
При выявлении патологии проводят лечение операционными методами или медикаментозным. Главное не опоздать, поэтому рекомендуют систематическое обследование организма у специалиста.
Источник: https://SostavKrovi.ru/sosudy/serdca/chto-takoe-regurgitaciya-klapanov-serdca.html
Регургитация на клапане легочной артерии 1 степени — симптоматика, диагностика и лечение

Регургитация – это явление в кровеносной системе человека, при котором наблюдается обратное нормальному кровотоку переливание крови из одного отдела сердечной системы в другой. Данная патология не считается самостоятельным недугом. Так что регургитацию нельзя называть диагнозом. Зато выявление ее признаков позволяет судить о наличии иных заболеваний, связанных с сердцем.
Процесс регургитации
Кровь постоянно циркулирует из одного сердечного отдела в другой. Она направляется из легочных артерий к легким, потом, обогатясь кислородом, возвращается в сердце и поступает в большой круг кровообращения.
Понятие «регургитация» применимо к различным видам сердечных клапанов, на которых возможно возникновение обратного тока крови.
Возвращаться может разный объем крови – с учетом ее количества определяется степень регургитации.
Как появляется легочная регургитация?
Когда миокард и весь клапанный аппарат нормально функционирует, во время сокращения сердечной камеры клапанные створки закрываются плотно. Из-за различных заболеваний сердечных клапанов данные функции могут быть нарушены.
Появление легочной регургитации обычно связано с нарушением функционирования клапана легочной артерии. В таком случае кровь во время расслабления сердца отправляется обратно в желудочек из легочной артерии.
Причины развития
Во время регургитации пульмонарного клапана легочной артерии происходит обратное переливании крови из артерии в желудочек и предсердие правого отдела сердца в состоянии диастолы. Данное отклонение может развиться по разным причинам:
- Первичная и вторичная легочная гипертензия,
- Хронические и острые болезни системы легких и бронхов, в том числе и эмфизема, обструктивные заболевания дыхательной системы,
- Патологическое изменение строения сердца в результате ишемии, врожденных и приобретенных пороков, кардиомиопатии,
- Образование тромбов в легочной артерии,
- Синдром Пиквика, характеризующийся дыхательной недостаточностью,
- Митральный стеноз,
- Поражение клапанных створок сифилисом,
- Эндокардит инфекционного происхождения,
- Ревматическое хроническое заболевание сердца,
- Карциноидный синдром,
- Употребление наркотических веществ посредством инъекций.
Проявление дисфункции клапана легочного ствола
Регургитация на клапане легочной артерии 1 степени зачастую протекает без особых признаков. В отдельных случаях отмечаются симптомы функциональной недостаточности сердца, связанные с нарушением работы правого желудочка.
Первая стадия трикуспидальной регургитации не вызывает значительных изменений в системе сосудов человека. Попадание существенных объемов крови в желудочек может привести к увеличению толщины его стенок, а впоследствии дилатации.
Данные изменения провоцируют возникновение признаков острой недостаточности клапана легочной артерии и сердца, застойные явления в венозной системе.
Главными признаками регургитации легочной артерии считаются:
- Посинение кожи,
- Частая одышка,
- Отечность,
- Учащенный пульс.
На фоне врожденных патологий сердца признаки болезни могут быть обнаружены на протяжении первых месяцев после появления ребенка на свет. В большей части случаев они проявляются в тяжелой форме и не поддаются компенсации.
Болезнь сопровождается цианозом кожи, недостаточностью дыхательной функции, симптомами нарушения работы правого желудочка. В самых тяжелых проявлениях данная патология приводит к остановке сердца.
По этой причине беременным женщинам назначается УЗ диагностика, при которой можно определить пороки и патологическое развитие плода.
Внимание: физиологическая пульмонарная регургитация (вне патологий) протекает без явных клинических признаков и не опасна для здоровья.
Такие явления возникают и на других клапанах сердца. Симптомы трикуспидальной регургитации и недостаточности клапана могут себя проявить только при забросе большого объема крови в правое предсердие, что вызывает дилатацию и гипертрофию правого желудочка с дальнейшими нарушениями гемодинамики.
Недостаточность митрального клапана приводит к перегрузке левого предсердия в первую очередь, а затем и желудочка.
Внимание! При регургитации 1 степени обратное возвращение крови в характеризуется незначительным объемом, и само по себе не может чрезмерно нагрузить желудочек. Поэтому во время данного процесса размеры полостей и толщина миокарда не нарушается, нет негативных гемодинамических изменений.
Способы диагностики
Диагноз может быть поставлен с учетом анамнеза, жалоб, осмотра и исследования пациента. В случае отсутствия клинических проявлений недостаточного кровоснабжения жалобы пациентами не предъявляются. Поэтому многие люди часто даже не знают, что у них присутствует пульмональная регургитация.
При нарушении кровообращения жалобы могут быть на учащенное сердцебиение, одышку, резкое беспричинное изменение сердечного ритма, боль в левой стороне груди, отечность конечностей, особенно по вечерам, боли в области брюшины по причине роста размера печени.
Анамнез дает возможность выявить хронические болезни, ранее пережитые операции, которые могли стать причиной эндокардита, травмы предсердий, узнать, не делал ли пациент наркотических уколов.
С использованием инструментальных диагностических методов можно получить точную информацию о регургитации. Применяется эхокардиографическое и электрокардиографическое исследование, а также метод допплерографии. Кардиограмма показывает наличие признаков перегруженности или увеличения размеров правых отделов сердца, нарушения ритма, функциональность клапана ЛА.
Лабораторные анализы показывают патологии, сопровождающиеся регургитацией легочной артерии и пульмонарного клапана: нарушения обмена липидов, положительные анализы на ревматизм, наличие реакции Вассермана.
Выбор способа лечения
Лечение зависит от того, по какой причине появилась регургитация на легочной артерии и пульмонарном клапане. Если у человека нет нарушений гемодинамики и изменений в сердечной системе, то он не нуждается в специальном лечении. Такому пациенту достаточно наблюдаться у кардиолога
Важно! Если нарушается сердечная функция на фоне регургитации, то появляется необходимость в обеспечении хирургического и консервативного лечения. Выбор терапевтической тактики зависит от состояния больного, наличия противопоказаний и показаний для тех или иных способов.
Загрузка…
Источник: https://dlja-pohudenija.ru/serdcze/osobennosti-i-oczenka-opasnosti-dlya-zdorovya-pri-regurgitaczii-na-klapane-legochnoj-arterii-1-stepeni
Легочная регургитация: патофизиология, причины, симптомы, лечение

Легочная регургитация или некомпетентность легочного клапана происходит в результате одного из трех основных патологических процессов: дилатация кольца легочного клапана, приобретенное изменение морфологии створки легочного клапана, или врожденное отсутствие или порок развития клапана. ЛР приводит к перегрузке объема правого желудочка, что впоследствии приводит к увеличению правого желудочка и егомдисфункции. Со временем пиар приведет к трикуспидальной регургитации.
Значительная легочная или легочная регургитация происходит по-разному как осложнение различных состояний.
Наиболее частыми причинами протекающего легочного клапана является легочная гипертензия или врожденный порок сердца (чаще всего тетралогия Фалло).
Менее распространенные причины ЛР включают в себя следующее:
- Инфекционный эндокардит
- Карциноидный синдром
- Осложнения после хирургического восстановления тетралогии Фалло
- Ревматическая лихорадка
Первичная легочная гипертензия встречается примерно в 1 на 500 000 случаев. Этот диагноз может быть поставлен только после исключения всех других причин. Первичные причины включают ятрогенный, инфекционный эндокардит, системный (карциноидная болезнь), иммуноопосредованный (ревматический порок сердца) и врожденный порок сердца.
Вторичная легочная гипертензия (множественные причины) является наиболее частой причиной легочной регургитации у взрослых. Вторичная или функциональная ЛР встречается у пациентов с нромальным клапаном легочной артерии, которые имеют тяжелую легочную артериальную гипертензию и / или дилатацию легочной артерии.
Тетралогия Фалло, в особенности при врожденном отсутствии легочного клапана или послеоперационном периоде после хирургического восстановления этого состояния (например, легочная вальвотомия), обычно вызывает значительной ЛР.
В редких случаях инфекционный эндокардит приводит к значительной легочной регургитации. Это может произойти у потребителя наркотиков внутривенно / инъекционно или у человека с дефектом межпредсердной перегородки и большим внутрисердечным шунтом слева направо.
При ревматической болезни сердца, приводящей к значительной ЛР, поражается легочный клапан после поражения митрального, аортального и трикуспидального клапанов.
Лекарственные препараты
Лекарства, которые действуют через серотонинергические пути, могут привести к значительному PR (например, метизергид, перголид, фенфлурамин).
Расстройства, которые расширяют кольцо клапана легочной артерии для создания клапанной некомпетентности, являются наиболее частой причиной PR и включают первичную или вторичную легочную гипертензию, дилатацию легочного ствола при синдроме Марфана или артериале Такаясу и идиопатические причины.
Приобретенные условия, которые изменяют морфологию легочного клапана, включают следующее:
- Ревматическая болезнь сердца: в большинстве случаев другие клапаны (то есть митральный, аортальный, трикуспидальный) также существенно поражены.
- Травма от катетера Лебедя-Ганца: эта причина необычна, но она может возникнуть, если кончик катетера вытащить через легочный клапан с надутым баллоном.
- Осложнения, связанные с расширением терапевтического баллонного катетера стенотического легочного клапана (например, легочная баллонная вальвулопластика): такие осложнения не являются редкостью; тем не менее, в большинстве случаев степень регургитации является клинически незначимой, что делает расширение баллонного катетера легочным клапаном безопасным и эффективным методом лечения стеноза легких от средней до тяжелой степени у взрослых и детей.
- Осложнения хирургического восстановления легочного стеноза или врожденного порока сердца, такого как тетралогия Фалло
- Карциноидная болезнь сердца: у 60% пациентов, у которых карциноидная болезнь сердца метастазировала в печень, сердце поражается, чаще всего проявляясь в виде клапанной болезни. В серии из 74 пациентов легочный клапан был вовлечен в 88%. Из них, 49% имели значительный стеноз легочной артерии, а у 81% был значительная ЛР.
К ним относятся полное отсутствие легочного клапана и клапанные аномалии (например, фенестрации).
Симптомы
Легочная или легочная регургитация редко клинически значимы. Обычно нет никаких ранних симптомов, которые были бы замечены пациентом. В конце концов, нижняя правая камера сердца может стать увеличенной и дисфункциональной из-за проблемы с клапаном или легочной гипертонии. Редко это может прогрессировать до сердечной недостаточности.
Симптомы правосторонней сердечной недостаточности могут возникать, когда тяжесть и продолжительность регургитации приводят к увеличению и декомпенсации правого желудочка. Одышка при физической нагрузке является наиболее распространенной жалобой.
Легкая утомляемость, головокружение, периферические отеки, боль в груди, учащенное сердцебиение и откровенный обморок могут возникать у пациентов с любой причиной правосторонней сердечной недостаточности и мало что делают для выяснения их этиологии.
Могут возникнуть другие симптомы, характерные для основного заболевания, вызывающего ЛР.
Такие болезненные процессы включают заболевание соединительной ткани, инфекционный эндокардит, карциноидную болезнь сердца, ревматическую болезнь сердца и первичную или вторичную легочную гипертензию.
Например, кровохарканье, как правило, не связано с ЛР само по себе, но при тяжелой легочной гипертензии, вызывающей ЛР, оно может возникать в результате разрыва легочной артериолы и кровоизлияния и / или воспаления паренхимы.
Физикальное обследование
Кардиологическое исследование легочной или легочной регургитации зависит от тяжести и причины болезни.
Яремное венозное давление обычно повышено. Часто наблюдается усиление А-волны, но это может быть менее очевидно, когда также присутствует значительная трикуспидальная регургитация с доминирующей В-волной.
При наличии увеличения правого желудочка на левой нижней границе грудины обычно присутствует ощутимый импульс (подъем или подъем). Пальпируемая пульсация легочной артерии на левой верхней части грудины может присутствовать при значительном расширении легочной артерии.
При значительной легочной гипертонии закрывается легочный клапан.
Признаки легочной регургитации, которые могут быть обнаружены при клиническом обследовании, включают уникальный шум. В правом желудочке шумы начинаются с ранней диастолы, и они наиболее заметны в левой, второй и третьей промежутках. Интенсивность шума увеличивается во время вдохновения.
Легочный компонент второго тона сердца (P2) не слышен при отсутствии легочного клапана, врожденного или вторичного по отношению к хирургической резекции.
У ПЖ, связанного с легочной гипертензией, есть более высокий и дующий шум декресендо с усиленным P2 компонентом второго тона сердца; с увеличением конечного диастолического объема правого желудочка время выброса увеличивается, P2 задерживается и S2 увеличивается .
Регургитантный поток низкого давления через клапан легочной артерии, возникающий при нормальном давлении в легочной артерии, слышен как краткий, ранний диастолический шум на верхней левой границе грудины.
Это становится громче приседанием или вдохом и мягче маневрами Вальсальвы или выдохом.
При более значительной ЛР может быть слышен систолический шум при выбросе, слышимый в левой верхней части грудины из-за увеличенного ударного объема ПЖ. Усиленный импульс правого желудочка может присутствовать.
Шум Грэма Стила от легочной гипертонии – это высокочастотный, ранний диастолический шум декресендо, отмеченный в левой верхней левой части средней части груди, и является результатом высокоскоростного отрыживающего потока через некомпетентный легочный клапан.
Шумы отрыгивающего потока могут присутствовать в течение всей диастолы, потому что в течение этого периода времени существует градиент давления от легочной артерии к ПЖ.
Как правило, шум возникает при тяжелой легочной гипертонии, когда систолическое давление в легочной артерии составляет более 60 мм рт. Качество этого высокого раннего decrescendo диастолического шума идентично тому из аортальной недостаточности.
Однако периферические проявления аортальной недостаточности отсутствуют. Часто встречаются связанные с этим результаты трикуспидальной регургитации.
Хирургическая терапия
Когда правосторонняя сердечная недостаточность из-за легочной или легочной регургитации от аномального легочного клапана не может быть улучшена медицинским лечением, соответствующие варианты включают хирургическую реконструкцию или замену легочного клапана, предпочтительно с биопротезным клапаном.
Биопротезные клапаны со сроком службы до 15 лет после имплантации обычно предпочтительнее механических протезов клапанов.
Непрерывные технологические достижения включают в себя исследование новых клапанов для использования в более крупных, непроводящих трактах оттока (по сравнению с трубопроводами фиксированного размера) и добавление гибридного хирургического и транскатетерного подхода к имплантации легочного клапана.
Источник: https://cardio-bolezni.ru/legochnaya-regurgitatsiya-patofiziologiya-prichiny-simptomy-lechenie/
Регургитация на клапане легочной артерии 1 степени: что это такое

Регургитацией называется обратное движение крови из одной полости сердца в другую через клапаны.
Появляться она может быть на любом клапане (митральный, аортальный, трикуспидальный, клапан легочной артерии) и быть предвестникам как нормы, так и патологического состояния.
Ниже пойдет речь о регургитации на клапане легочной артерии 1 степени и что это такое.
Причины
При регургитации на клапане легочной артерии происходит обратный ток крови из легочной артерии в правый желудочек в диастолу. Наблюдаться подобное отклонение может из-за многих факторов:
- Первичная легочная гипертензия.
- Вторичная легочная гипертензия.
- Заболевания бронхо-легочной системы (хроническая обструктивная болезнь легких, эмфизема);
- Коронарная патология (врожденные пороки сердца, ишемическая болезнь сердца, кардиомиопатии);
- Тромбоэмболия легочной артерии;
- Гипоксические состояния (синдром Пиквика).
- Сифилитическое поражение створок клапана.
- Инфекционный эндокардит.
- Хроническая ревматическая болезнь сердца.
- Карциноидный синдром.
- Инъекционное употребление наркотиков.
Источник: gipertoniik.ru
