Саркома Капоши — это злокачественный рак, появляющийся, преимущественно на коже. Выглядит саркома Капоши, как множество темных коричневых или и фолетовых пятен, разбросанных по телу.
Впервые злокачественные опухоли кожи, чаще всего называемые саркомой Капоши, получили название в честь венгерского ученого, впервые описавшего этот недуг – Морица Капоши. Образования развиваются из эндотелия проходящих в кожи сосудов – венозных и лимфатических. Во многих случаях недуг поражает слизистую полости рта и лимфатические узлы.
Эта болезнь также встречается под названиями множественной геморрагической саркомы Капоши, ангиосаркомы Капоши или ангиоэндотелиомой кожи. Независимо от названия, первые признаки всегда одинаковы – на коже появляется множество пятен, обычно красно-синих оттенков. Затем эти пятна перерастают в узлы саркомы и достигают размеров в 5 сантиметров. Обследование заболевания состоит из диагностики образца из зоны поражения (образец получают при биопсии), а также оценки состояния иммунитета и анализа крови пациента на наличие ВИЧ-инфекции. Лечат саркому Капоши комплексно, с применением химио- и лучевой терапии, а также криотерапии.

Чаще всего это заболевание обнаруживают у людей, больных СПИДом – статистика гласит, что такой вид онкологии, как саркома Капоши, встречается у 50-60% этой категории людей. В остальных случаях этот тип сарком не так распространен. У людей с ВИЧ-инфекцией среди всех злокачественных образований именно саркома Капоши встречается чаще всего. Также дерматологические исследования показали, что представители сильно пола заболевают саркомой Капоши около 8-ми раз больше, чем дамы.
В группе риска этого заболевания, в первую очередь, находятся мужчины со СПИДом (ВИЧ-инфекцией). Также сюда попадают мужчины пожилого возраста средиземноморского происхождения; еще одна группа — выходцы из Центральной Африки; люди, пережившие трансплантацию органов или же те, кто уже давно лечится иммунодепрессантами.
Причины появления саркомы Капоши
При всем прогрессе современной науки, медики до сих пор до конца не узичили патогенез этого недуга, поэтому точно назвать причины, по каким появляется саркома Капоши, пока нельзя. Пока известно, что развитию заболевания способствует сильный иммунодефицит, а также наличие прочих патологических, не связанных с онкологией, процессов в организме – например, микозы, лимфосаркомы, болезни Ходжкина и подобных. В последнее время стало известно, что саркома Капоши связана с наличием в организме больного особых антител, появляющихся в случае, если человек заражен герпесом 8 типа.
Сейчас ученые смогли выделить цитокины, которые стимулируют клеточные структуры этого типа сарком. К таким цитокинам относятся:
- 3FGF — наличие фактора роста фибробластов;
- IL-6 — наличие интерлейкина 6;
- TGFp — наличие трансформирующего фактора роста.
При диагностировании саркомы Капоши у ВИЧ-инфицированных людей, большое значение придают онкостатину как усилителю иммуностимулирующей активности человеческих эпителиальных клеток.
Вирус герпеса 8 типа также считается одной из возможных причин появления злокачественных образований на коже. В первую очередь, опасаться этого заболевания стоит:
- Мужчины, больные СПИДом или ВИЧ-инфицированные;
- Мужчины пожилого возраста со Средиземноморья;
- Представители народностей экваториальной Африки;
- Пациенты, которым недавно пересадили внутренние органы.
Саркому Капоши можно охарактеризовать как вид опухоли с не совсем типичным развитием. Злокачественное образование сильно зависит от уровня иммунитета больного, а это говорит о том, что оно само по себе может развиться обратно. У саркомы слабая митотическая активность, нет атипичных клеток, имеется мультицентрическое развитие. Гистологическая картина включает симптомы воспалительного процесса, а это дает основания предполагать, что в самом начале развития саркома Капоши – это скорее реактивный процесс, чем злокачественная опухоль как таковая.
Признаки саркомы Капоши
Первыми симптомами, которые намекают пациенту, что с организмом что-то не то, обычно являются пятна. Такие пятна имеют синеватый, красноватый или фиолетовый оттенок; потом в них формируются опухолевые узлы и округлые диски. Очень редко о начале саркомКапоши сигнализируют папулы, похожие на проявления красного плоского лишая. Новообразования со временем начинают расти, и в конечном итоге могут достигать размеры фундука или даже грецкого ореха. Узлы плотные, но вместе с тем весьма эластичные; поверхность их шелушится и покрыта сосудистыми звездочками. Злокачественные образования болят, особенно, если на них надавить. Случается и так, что с течением времени саркомы рассасываются сами по себе, а в том месте. Где они были, остается вдавленный гиперпигментированный рубец.

Типы и стадии саркомы Капоши
Врачи определят четыре типа саркомы Капоши:
1. Классический.
2. Эпидемический.
3. Эндемический.
4. Иммунносупрессивный.
Классическая саркома Капоши
Первый тип больше всего распространен в странах Центральной и Восточной Европы – сюда особенно входят Россия, Украина и Белоруссия. Обычно классический тип поражает кожу на боковой части голеней и стоп, а также кисти рук. Опухолевый очаг имеет четкие границы и весьма симметричен. Что же касается субъективных симптомов, то есть тех, на которые обычно жалуются пациенты, то их практически нет – только в отдельных, редких случаях кожа в месте поражения чешется или печет. Также крайне редко этот вид саркомы Капоши поражает слизистые оболочки.
Классический тип этого недуга развивается в трех стадиях: пятнистой, папулёзной и опухолевой.
Первая, начальная стадия заболевания – пятнистая. Это время, когда на коже появляются красные, бурые, синюшные пятна, имеющие неровный внешний вид и размером не более 5 мм. На ощупь эти пятна гладкие.
Вторая стадия развития – папулезная, то есть характеризируется возникновением папул – красных, фиолетовых, синюшных элементом, имеющих форму сферы или полусферы и выступающих над кожей. Размер таких новообразований может быть от 2 миллиметров до 1 сантиметра в диаметре; они имеют плотную и эластичную структуру уплощенных бляшек, а на ощупь могут быть гладкими или слегка шероховатыми. Иногда такие новообразования сливаются между собой, но все-таки чаще всего остаются изолированными друг от друга.

Последняя стадия – опухолевая – именно та, на которой образовавшиеся полусферы превращаются в узлы размером от 1-го до 5-ти сантиметров. Цвет их примерно такой же, как и прежде – оттенки бордового, бурого, красного или даже синего и фиолетового. Эти узлы по мере своего развития объединяются друг с другом и изъязвляются.
Эпидемическая саркома Капоши
Следующий тип сарком Капоши – эпидемический. Он обычно проявляется у людей с ВИЧ-инфекцией, и считается одним из первых признаков СПИДа вообще (ведь вначале человек может и не знать об этой болезни). Этот вид сарком чаще всего поражает молодых людей (обычно возраст пациентов не превышает 37 лет); новообразования яркие и находятся в необычных местах: на слизистых оболочках, руках, твердом нёбе и кончике носа. Также эпидемический тип характеризуется тем, что очень быстро поражает внутренние органы и лимфатические узлы.
Эндемическая саркома Капоши
Третий тип – эндемическая саркома Капоши – обычно распространена в центральноафриканских странах. В первую очередь от этого недуга страдают маленькие дети – чаще всего эндемический тип развивается в первый год жизни ребенка. Саркома поражает лимфоузлы и внутренние органы, а вот изменения на коже обычно редкие и не особо заметные.
Иммуносупрессивная — хроническая саркома Капоши
Последний, иммунносупрессивный тип, имеет хронический характер, но в тоже время считается наиболее доброкачественным видом саркомы Капоши. Возникает это заболевание у людей, которые длительное время проходят лечение иммунодепрессантами (обычно у тех, кто лишь недавно перенес пересадку органов). Во многих случаях, если пациент перестает принимать препараты, подавляющие иммунитет, имунносупрессивный тип саркомы Капоши регрессирует.
Характер саркомы Капоши бывает хроническим, подострым и острым. В первом случае опухоль развивается очень медленно, и поэтому заболевание может длиться от 8-ми до 10-ти лет и даже больше. Подострый характер течения может длиться около 3-х лет, если вовремя не начать лечение. Самое опасное – острое течение саркомы. В этом случае злокачественный процесс развивается очень стремительно; начинаются интоксикация и кахексия. Пациент с острым течением саркомы Капоши может погибнуть уже спустя два месяца от начала заболевания.
У саркомы Капоши, как и у любого заболевания, бывают осложнения. Пораженные конечности могут деформироваться и плохо двигаться (движение может сопровождаться болью). При распаде опухолей возможны кровотечения. Развивается лимфостаз и лифедема, если опухоль начинает давить на лимфатические сосуды. Большую опасность представляет изъязвление опухоли, ведь в таком случае через открытую рану в организм может попасть сторонняя инфекция; это, в свою очередь, грозит быстрым развитием сепсиса на фоне иммунодефицита, и существует большой риск летального исхода.
Симптомы саркомы Капоши
Что же касается гистологии и патогенеза саркомы Капоши, то мнения медиков по этому поводу неоднозначны. Различаются они и по поводу происхождения веретенообразных клеток, которые являются важной составляющей опухолевого очага. Некоторые ученые полагают, что эти клетки трансформировались из клеток эндотелия – и ультраструктурные и иммуногистохимические исследования с с маркерами CD31 и С34 это подтвердили. Вместе с тем, существует мнение, что саркома происходит из эндотелия не кровеносных, а лимфатических капилляров. Также группа медиков полагает, что опухолевые клетки трансформируются и дермальных (кожных) дендроцитов, но эта гипотеза не подтвердилась в ходе исследований с использованием маркеров XI Па фактора против других маркеров факторов — von Willebrand VIII (хотя дендроциты все же присутствовали в районе очага опухоли и новообразований). И хоть сама гипотеза подтверждения не получила, все же принято считать, что дермальные дендроциты играют далеко не последнюю роль в начале формирования саркомы Капоши.

Несколько последних лет длятся исследования факторов промоции при развитие этого типа опухолей.
спериментальное изучение неоангиогенеза в культуре клеток раковой опухоли (он характерен для саркомы Капоши) показало важную роль цитокинов – они стимулируют рост опухолевых клеток. Среди этих цитокинов – трансформирующий фартор роста, фактор роста фибробластов и интерлейкин. Также большое влияние на развитие саркомы Капоши имеет онкостатин (М-цитокин), который производят макрофаги и активированные Т-лимфоциты. Сначала именно онкостатин появляется в веретенообразных клетках этой злокачественной саркомы, и по сути является аутокринным фактором роста опухоли (сопряженной с ВИЧ-инфекцией).
Если этот цитокин нейтрализировать, то уменьшится и рост самой опухоли. Онкостатин действует не непосредственно, а через тирозинкиназы, действие которых, в свою очередь, можно нейтрализовать ингибитором тирозинкиназ — генистеином. В ходе опытов было замечено, что регуляторный генный продукт tat (он имеет, кстати, ВИЧ-происхождение), может провоцировать развитие подобных саркоме Капоши опухолей у мышей. При этом хотя ВИЧ-инфекция сама по себе не считается этиологическим фактором данного заболевания. Генный продукт tat стимулирует рост клеток cаркомы Капоши на основе сосудистых клеток in vitro. Но его также можно нейтрализировать – для этого используют анти-1а1-антитела.
Чаще всего, как уже упоминалось ранее, пораженные участки – ранки имеют оттенок от красного до фиолетового, но основной цвет чаще всего можно описать, как пурпурный.
ркома Капоши может проявится как в виде плоских, так и несколько приподнятых над кожей (полусфер) узелков, которые обычно не болят. Чаще всего такие образования находятся именно на коже и весьма редко ими покрыты и внутренние органы. Доктора часто диагностируют саркому Капоши вместе с болезнями лимфатических узлов или слизистой неба. В большинстве случаев обнаружение у пациента саркомы Капоши сопряжено с наличием ВИЧ-инфекции и в итоге ставят диагноз СПИД. Заболевание протекает медленно, злокачественные образования медленно растут.
У некоторых больных может появится не несколько пятен-новообразований, а лишь одна – и это часто останавливает людей по пути к врачу, и лечение откладывается. В основном, чем больше пятен, тем более выражен иммунодефицит.
Со временем, если лечение игнорировать, то узелком саркомы становится все больше, и в конечном итоге они начинают болеть. Особенно это касается тех опухолей, которые расположены внутри, а не на внешней коже: например, новообразования на слизистой оболочке рта могут мешать жевать и глотать; саркома Капоши на легких вызывает проблемы с дыханием. Самой опасной можно считать развитие опухолей на кишечнике – это сопровождается интенсивными болями, диареей, кровотечением и может составлять риск для жизни человека.
Диагностика саркомы Капоши
Обследование при подозрении на саркому Капоши проводится в соответствии с ее клиническими признаками. Также проводят биопсию очагов заболевания. Гистологическая диагностика показывает, что в коже больного имеется большое количество новообразованных сосудов, а также выявляет молодые фибробласты – типичные для саркомы Капоши веретенообразные клетки. От фиброскаркомы саркому Капоши отличает наличие гемосидерина и экстравазатов, типичных именно для последнего вида сарком.

Людям с подозрением на саркому Капоши обязательно нужно сдать общий анализ крови и анализ крови на наличие ВИЧ-инфекции. Чтобы исключить поражение внутренних органов злокачественными новообразованиями, проводят ультразвуковую диагностику тех органов, которые обычно подвержены этому недугу больше всего. Обследование включает УЗИ сердца, флюорографию, УЗИ брюшной полости, компьютерную томографию почек, МРТ надпочечников, сцинтиграфию склета и другие процедуры.
Обязательно проводят дифференциальную диагностику данного заболевания – оно может быть похоже на красный лишай, саркоидиоз или гемодероз, грибковидный микор, а также высокодифференцированную ангиосаркому и другие недуги. Такая диагностика поможет исключить не подходящие по каким-либо приметам, фактам или же — симптомам похожие заболевания и поставить точный диагноз.
Иногда у пожилых людей развивается так называемая псевдосаркома Капоши типа Мали (медицинское название — акроангиодерматит). Обычно такой процесс имеет двусторонний характер и возникает как следствие хронической венозной недостаточностью. Внешние признаки очень похожи с симптомами саркомы Капоши – на коже появляются красно-синие пятна, полусферы или узлы (обычно – на коже стоп или лодыжек). На самом же деле это заболевание являет собой застойный дерматит, с увеличенным количеством толстостенных сосудов с отекшими клетками эндотелия внутри них, а также экстравазатами эритроцитов, отложениями гемосидерина. Патологические изменения характерны лишь для верхней половины кожи. Отличает этот вид заболевания от истинной саркомы Капоши то, что в этом случае нет кровеносных сосудов неправильной формы, со звёздочкообразными контурами.
Также существует и псевдосаркома Капоши (тип Стюарта-Блюфарба), которая, напротив, преимущественно встречается у пациентов в пубертатном периоде. Такой недуг имеет ассиметричное расположение на фоне артериовенозного шунта ног. Первые признаки схожи с самой саркомой Капоши – это все те же папулы и пятна красного, бурого, синего цвета, но уже с коричневым оттенком. Во время прощупывания нога может быть горячей, а также, при надавливании, отмечается пульсация вен, страдающих от варикоза. Болезнь поражает все слои кожи, а на срезе бывает видно артериовенозные шунты. Но, в отличие от истинной саркомы Капоши, у этого заболевания нет пролиферации неправельных кровеносных сосудов, которые, при этом, устланы тонкими клетками эндотелия и располагаются вдоль бывших венул и придатков кожи.
Саркому Капоши можно спутать и с мишенеподобной гемосидеротической гемангиомой. Периферическое кольцо и папулы имеют оттенок от фиолетового до красного, и потому первые признаки можно спутать с начальной стадией развития саркомы. Пятна этой гемангиомы окружены тонким и бледным кольцом, которое спонтанно регрессирует. Также схожи неправильные сосудистые пространства угловатой формы и избыточное количество гемосидерина. Отличить эти два недуга можно по самой опухоли: при мишенеподобной гемосидеротической гемангиоме в центре новообразования есть широкие сосудистые просветы, внутри которых – папиллярные выросты, выступающие клетки эндотелия и частые фибриновые тромбы.
Дифференциация нужна и с редким недугом у детей и подростков – веретеноклеточной гемангиоэндотелиомой – которая проявляется в виде узлов сине-фиолетового цвета, которые обычно появляются на дистальных отделах конечностей. Что касается развития, то оба эти недуга схожи щелевидными сосудистыми пространствами, а также — наличием веретенообразных клеток, в которых содержатся эритроциты. Различить их можно по сосудам: при веретеноклеточной гемангиоэндотелиоме они расширены, а клетки эпителия характеризируются заметным интрацитоплазматическим формированием просвета. Такой признак у саркомы Капоши отсутствует.
Капошиформная гемангиоэндотелиома очень похожа на начальную стадию саркомы Капоши, когда опухолевые узелки только начинают появляться. Отличительной чертой является то, что гемангиоэндотелиома появляется у детей в младенческом возрасте, и представляет собой солитарную опухоль. Новообразование имеет дольчатое строение с гемангиомоподобными участками, особенно в периферических отделах этих долек.
Существует еще микровенулярная гемангиома, похожая на саркому Капоши появлением красно-фиолетовых папул или бляшей на конечностях у молодых людей. Для нее также характерны диффузная пролиферация сосудов, которые устланы отекшими клетками эндотелия, а также слабо выраженный воспалительный инфильтрат и меньшее, чем при развитии саркомы Капоши, количество щелевидных сосудов. Хороший результат дает венозная дифференциация: она показывает, что при микровенулярной гемангиоме есть положительная реакция на гладкомышечный актин, а при саркоме Капоши ее нет.
Важно отличить саркому Капоши от капиллярной ангиомы. Выстилающие сосуд отечные клетки эндотелия округлой формы характерны именно для последнего заболевания. Они могут находиться на поверхности без вовлечения в патологический процесс более глубокий отделов. Также эти сосуды обычно не возникают непосредственно возле первичных сосудов или придаточных структур кожи. Также, не составит труда диагностировать эту опухоль, ведь от прогрессирующей лимфангиомы саркому Капоши отличает наличие воспалительных клеток, в частности – плазматических.

Бациллярный ангиоматоз и пиогенная гранулема характеризируются отсутствием веретеноподобных клеток, а это является отличительной чертой саркомы Капоши.
Бывают случаи, когда течение саркомы Капоши по первичным признакам можно принять за ангиосаркому.
В таком случае важно помнить, что при высокодифференцированной ангиосаркоме у пациента наблюдается гиперхромазия ядер клеток эндотелия, а также наличие злокачественный клеток в просвете сосудов. Неопластические клетки в таком случае могут свободно перемещаться в просвете сосудов. Подобно никогда не случается при саркоме Капоши. Вместе с этим, при саркоме Капоши сосудистые пространства устланы гонкими клетками эндотелия, а такое очень нетипично для ангисаркомы. А вот наличие веретенообразных клеток возможно в обоих случаях заболевания.
Также проводят дифференцировку саркомы Капоши с гломусной опухолью, сифилисом, лишаем, лепрой и лифомой кожи, поскольку их первичные признаки весьма схожи. Иногда случается, что нужно проводить дифференциацию и с несосудистой опухолью. Рассмотрим их различия подробнее:
1. Дерматофиброма характеризируется круглыми сосудами с толстыми стенками. Они окружены инфильтратами из фибробластов и гистиоцитов, которые могут быть многоядерными. Возможно возникновение эпидермальной гиперплазии в месте над пораженным участком.
2. Аневризматическая доброкачественная фиброзная гистиоцитома – в этом случае опухоль отличается от саркомы Капоши тем, что у нее есть периферические участки, похожие по строению на простую дермальную фиброзную гистиоцитому. Также в этом случае отсутствует реакция на специальные маркеры дифференцировки. Эту опухоль можно описать как несосудистое ветененоподобное образование с псевдососудистыми пространствами и отложением гемосидерина.
При применении маркеров CD31 и CD34 положительная реакция говорит о том, что это именно саркома Капоши, а не фибросаркома, лейомиосаркома, десмопластическая меланома и другие подобные кожные заболевания.
После того, как диагноз на основе всех обследований и диагностик был поставлен, необходимо определить стадию развития недуга. Это делают на основе:
- Результатов УЗИ лимфатических узлов и брюшной полости.
- Результатов эзофагогастродуоденоскопии (ее необязательно проводить, если поражена только кожа, но если есть нообразования и на слизистых, то включить нужно обязательно).
- Ректороманоскопии (применение происходит в тех же случаях, что описаны выше).
- Рентгена грудной клетки/флюорография.
- Результатов диагностики на наличие лимфоцитов CD4.
- Определения вирусной нагрузки (это нужно, чтобы знать, нужна ли в этом случае антиретровирусная терапия).
Лечение саркомы Капоши
Одним из важнейших компонентов и факторов лечения этой формы рака является повышение иммунитета организма, ведь именно на фоне иммунодефицита и развивается саркома Капоши. У пациентов, не страдающих от многочисленных симптомов недуга, и имеющий достаточный иммунитет, назначают системное лечение. Чаще всего это – интенсивная полихимиотерапия. Людям с иммунодефицитом такое лечение не подходит. Дело в том, что есть риск получить токсическое отравление костного мозга, потому как у организма в этом случае чрезвычайно снижен иммунитет. На начальных стадиях развития болезни оптимальная терапия – это лечение проспидином. Его свойства не угнетают защитную систему организма и производство крови. При наличии классического или эпидемического типов саркомы Капоши применяют интерфероны: такие, как α-2a, α-2b и β. Они препятствуют делению клеток в опухоли и даже способны провоцировать их гибель (апоптоз).
Стоит отметить, что лечение сакромы Капоши можно поделить на два типа: системное и локальное.
Локальное лечение данного заболевания представляет собой терапию именно пораженного участка. Пациенту делают уколы интерферонов и различных химиотерапевтических лекарств непосредственно в место опухолевого очага; также назначают криотерапию и аппликации с динитрохлорбензолом и мазью проспидина. Если пораженный участок имеет большую площадь и очень болит, то проводят местное облучение. Этот же метод используют для достижения наилучшего косметического эффекта при лечении.
Локальное лечение саркомы Капоши не обходится без аппликаций мазью проспидина (30%), лучевой и криотерапии, уколов в опухолевый очаг химиотерапевтических медикаментов и инъекций инферферонов. Возможны также и другие методы лечения, которые назначают в каждом конкретном случае. Лучевое лечение назначают тогда, когда опухоль очень большая, или очень болит. Случается, что при терапии данного недуга раны начинают изъязвляться, а это очень опасно на фоне иммунодефицита больного, ведь через открытую рану в организм могут попасть всевозможные инфекции.
Что же касается системного лечения, то оно возможно в случае благоприятного иммунологического фона и отсутствии симптомов течения заболевания. При таких показателях прогноз при саркоме Капоши самый благоприятный. Но некоторые пациенты с плохими шансами на излечение также могут проходить системную терапию – это в индивидуальном порядке решает лечащий врач. Системная терапия включает полихимиотерапию или паллиативную (то есть направленную лишь на уменьшение симптомов, когда полное излечение невозможно) монохимиотерапию. Людям с иммунодефицитом системная полихимиотерапия назначается в исключительных случаях – существует слишком большая вероятность токсического отравления костного мозга, ведь препараты действуют на организм очень сильно (особенно на фоне лечения препаратами при ВИЧ-инфекции). Очень хорошо проводится лечение проспидином на начальных стадиях развития недуга. За курс монотерапии пациент принимает от 3-х до 6-ти грамм проспидина. Обычно такие курсы больным с саркомой Капоши назначают около 4-х раз в году.
Очень важно проводить иммунотерапию, повышая защитные функции организма. При классическом и эпидемическом типе саркомы Капоши очень успешно применяют инъекции интерферонов (интерферон α-2a, интерферон α-2b, интерферон β). Ремисиия на фоне лечения таким способом достигает 70%. Кроме того, что интерфероны отлично укрепляют иммунитет, они также заставляют клетки в опухоли погибать, а также нейстрализируют фактор роста фибробластов и, в конечном итоге, препятствуют делению и размножению клеток в злокачественных образованиях.
В современной медицине нет каких-либо стандартизированных схем лечения интерферонами при саркоме Капоши. Однако существует два основных подхода к терапии: это могут быть высокие или низкие дозы интерферона. Первый вариант используют довольно редко, поскольку высок риск побочных эффектов. В большинстве случаев доза не превышает 6 млн МЕ/сут (п/к). Когда наступает ремиссия (то есть
опухолевые узлы перестают расти, становятся плоскими, изменяют цвет с синюшно-красного на коричневатый) лечение интерферовани сводится к трем инъекциям в неделю. Полная ремиссия наступает не раньше, чем через 2 месяца после лечения (в большинстве случаев – гораздо позже).
Профилактика саркомы Капоши
При профилактике очень важно постоянное наблюдение у врача и дальнейшая помощь. Если недуг развивается медленно, и новообразования поражают только кожу, периодичность наблюдения зависит от течения ВИЧ-инфекции и ВААРТ. Впрочем, даже при положительном состоянии иммунитета клеток и низкой вирусной нагрузке поражение кожи может разрастаться и поражать внутренние органы больного. Очень важно наблюдать за состоянием кожи, слизистой и лимфоузлов – самостоятельно и каждые 3 месяца у врача. Проводить диагностику состояния желудочно-кишечного тракта и легких можно реже – от полугода до года, в зависимости от индивидуальных показателей. Впрочем, пока не доказано, что частота ремиссий саркомы Капоши зависит от строгого наблюдения у доктора.
Если иммунитет больного довольно высок (больше 400 клеток CD4 на мкл), то саркома может не только медленно и нестабильно развиваться, но и начать регрессировать вовсе. Это является дополнительным доказательством того, что для избавления от саркомы Капоши очень важно лечить сам иммунодефицит и повышать защитную функцию организма, а не симптоматические проявления саркомы.
Первичная профилактика данного заболевания – это, в первую очередь, активное выявление больных и обследование людей, находящихся в группе риска по развитию саркомы Капоши. Особенно важно обращать внимание на тех больных, которые лечатся иммунодепрессантами. Здесь нужно держать на контроле людей с наличием герпеса-8 человека.
Вторичная профилактика – это наблюдение за пациентами во избежание рецидивов саркомы Капоши, а также возникновения потенциальных осложнений после непосредственного лечения. Также диспансерное наблюдение предполагает и реабилитацию больных.
Прогноз саркомы Капоши
Прогноз при этом заболевании полностью зависит от иммунной системы больного, а также типа заболевания и стадии развития, на которой оно находится. Если иммунитет больного довольно высок, то поражения кожи могут быть обратимыми, а системная терапия в таком случае позволяет полностью избавиться от саркомы Капоши в 70% случаев. Но если у больного лимфоциты составляют меньше, чем 200 CD4 на мкл, то ремиссия случается только у 7% пациентов.
Источник: med100.pro
Эпидемиология заболевания
У ВИЧ-инфицированных лиц саркома Капоши встречается в 300 раз чаще, чем у больных, принимающих иммуносупрессивную терапию, и в 2000 раз чаще, чем среди населения в целом. В начальном периоде пандемии (с 1980 по 1990 годы) заболевание встречалось у 40 — 50% больных СПИДом (в основном, у гомосексуалистов и бисексуалистов). С применением комбинированной высокоактивной антиретровирусной терапии, особенно с момента применения ингибиторов протеаз, отмечалось снижение числа больных до 9 — 18%. У женщин с синдромом приобретенного иммунодефицита опухоль развивается в случае половых контактов с партнерами бисексуальной ориентации.
Возбудитель саркомы Капоши
Предполагается, что причиной развития заболевания является вирус герпеса 8 типа (HHV8) в сочетании со значительным снижением иммунной системы человека, что встречается при ВИЧ-инфекции в стадии СПИДа. Данный вирус обнаруживается у каждого третьего бисексуала или гея, у гетеросексуалов — в 5% случаев. Постоянно HHV-8 обнаруживаются в тканях, пораженных саркомой Капоши. В соседних участках вирусы не выявляются.
Патогенез заболевания
Резкое снижение работы иммунной системы приводит к активации вирусов герпеса 8 типа, которые вызывают целый ряд нарушений в организме больного. В дерме, подкожной клетчатке и слизистых оболочках отмечается разрастание эндотелия внутренней стенки сосудов. Разрушается структура самих сосудов, они становятся похожими на «сито». Эритроциты начинают проникать в окружающие ткани, в их скоплениях откладывается гемосидерин. Отмечается выраженная пролиферация молодых фибробластов, которые имеют веретенообразную форму, некоторые их них приобретают признаки атипии. Обнаружение веретенообразных клеток является гистологическим маркером опухоли. В очагах поражения в большом количестве появляются макрофаги и лимфоциты. Очаги поражения имеют вид пятен (розеол), бляшек, узелков и опухолевидных образований, которые со временем нагнаиваются и изъязвляются.
Рост СПИД-ассоциированной саркомы Капоши стимулируется:
- глюкокортикоидами и иммуносупрессами (циклоспорин),
- цитокинами, которые продуцируют инфицированные ВИЧ мононуклеары,
- интерлейкином-6 (ИЛ-6) и интерлейкином-1бета (ИЛ-1b),
- основным фибробластическим фактором роста,
- сосудистым эндотелиальным фактором роста,
- трансформирующим фактором роста-бета,
- tat-белком ВИЧ и др.
Иммуносупрессия у СПИД-больных — главный фактор развития саркомы Капоши.
Клинические проявления
Иммуносупрессия является одним из условий развития заболевания. При относительно высоком количестве CD4-лимфоцитов у ВИЧ-больных опухоль развивается медленно, при количестве CD4-лимфоцитов ниже 200 в 1 мкл — быстро. При развитии пневмоцистной пневмонии или при длительном употреблении кортикостероидов саркома Капоши у больных развивается стремительно.
Особенности саркомы Капоши у больных СПИДом
Основные особенности заболевания у больных СПИДом:
- Молодой возраст — до 35 — 40 лет.
- Развитие опухолевого процесса отмечается у каждого третьего больного. В основном, это лица гомосексуальной ориентации и больные с наличием заболеваний, передающихся половым путем.
- Саркома развивается вместе с другими оппортунистическими инфекциями (часто с пневмоцистной пневмонией).
- Локализация первичных элементов на голове, шее, верхней половине туловища и половых органах.
- Распространенный характер очагов поражения (многоочаговость). Симметричность не характерна.
- Геморрагические пятна чаще всего ярко-красного цвета, бляшки и узелки — основные элементы сыпи.
- Высыпания часто нагнаиваются и изъязвляются.
- Быстрая генерализация опухолевого процесса с поражением лимфатических узлов, легких, желудочно-кишечного тракта и слизистой оболочки полости рта.
- Ярко выраженный лимфостаз.
- Высокая смертность (срок жизни 80% больных не превышает полутора лет).
Появление саркомы Капоши у ВИЧ-больного говорит о переходе заболевания в стадию СПИДа.
Вид опухоли
При ВИЧ-инфекции высыпания на коже и слизистых оболочках имеют вид пятен (розеол), папул, бляшек или узелков чаще пурпурной окраски, реже имеют фиолетовую или бурую окраску. Границы очагов четкие. Элементы опухоли безболезненные, зуд и жжение больного беспокоят редко. Со временем высыпания становятся многочисленными, местами сливаются, образуя опухолевидные образования, которые со временем начинают кровоточить, нагнаиваются и изъязвляются.
Локализация
У больных СПИДом элементы опухоли локализуются на лице, носу, на коже верхней половине туловища, половых органов и вокруг ануса. Реже — на нижних конечностях, ступнях и ладонях. Часто в патологический процесс вовлекается слизистая оболочка полости рта, легких, желудочно-кишечного тракта. Вовлечение в патологический процесс внутренних органов связывают с наличием HHV-8.
При обильных высыпаниях, когда высыпания появляются на нижних конечностях, развивается лимфостаз, поражаются суставы с последующим развитием контрактур.
Формы заболевания
Поражение кожных покровов. Поражение кожных покровов регистрируется в 2/3 случаев. Процесс характеризуется высыпаниями в виде розеол, папул, бляшек и узелков, чаще пурпурной или бурой окраски. Лицо, шея, верхняя половина туловища и аногенитальная область — самая частая локализация. Высыпания безболезненные, но при появлении воспаления появляется отек и боли. Большие опухолевидные образования часто нагнаиваются и изъязвляются.
Поражение слизистых оболочек. Высыпания чаще всего носят распространенный характер, локализуются на слизистой носа (22% случаев), рта и горла. Во рту элементы опухоли появляются на мягком и твердом небе (5% случаев), щеках, дужках, языке, гортани и глотке. При генерализации процесса очаги становятся резко болезненными.
Поражение внутренних органов. Поражение внутренних органов отмечается у 75% больных. Поражаются пищевод, кишечник, селезенка, печень, почки, легкие, сердце и головной мозг, где возникают инфильтраты. При распространении патологического процесса на легочную ткань у больных появляется одышка. Более половины больных не доживает до 6 месяцев. Поражение желудочно-кишечного тракта (45% случаев) часто осложняется кровотечениями, которые носят смертельный характер. В 61% случаев поражаются лимфатические узлы.
Стадии заболевания
Пятнистая. Вначале появляются пятна (розеолы). При СПИДе они имеют пурпурную или буро-красную окраску, неправильной округлой формы, 1 — 5 мм в диаметре, с гладкой поверхностью, безболезненные, не сопровождаются зудом. Чаще всего располагаются на лице, носу, вокруг глаз, ладонях, половых органах, на коже верхней половины туловища.
Папулезная. Элементы сыпи начинают возвышаться над поверхностью кожи и превращаются в папулы до 1 см в диаметре. Они имеют полусферическую форму, плотные, эластичные, изолированные. При слиянии образуются бляшки с шероховатой поверхностью («апельсиновая корка»).
Опухолевая. При слиянии папул и бляшек образуются опухолевые образования. Крупные узлы плотные на ощупь, синюшно-красного цвета, от 1 до 5 см. в диаметре. Со временем покрываются язвами и начинают кровоточить.
Применение высокоактивной антиретровирусной терапии замедляет прогрессирование саркомы Капоши.
Диагностика саркомы Капоши
Постановка диагноза заболевания не представляет трудностей из-за характерного вида опухоли. Подтверждается диагноз саркомы с помощью гистологического исследования образца материала. Под микроскопом можно увидеть многочисленные тонкостенные сосудистые просветы, выраженную пролиферацию молодых фибробластов веретенообразной формы, некоторые их них с признаками атипии, участки геморрагий с отложениями гемосидерина, множество макрофагов и лимфоцитов.
Обнаружение в очагах поражения клеток веретенообразной формы является маркером заболевания.
Гистологическая картина заболевания
Диагноз саркомы Капоши у ВИЧ-больных можно поставить безошибочно без биопсии.
Прогноз заболевания
Прогностическими критериями саркомы Капоши у больных СПИДом являются клинические проявления заболевания и показатели лабораторных методов исследования.
Клинические проявления, определяющие прогноз заболевания:
- Степень выраженности патологического процесса.
- Вовлечение в инфекционный процесс внутренних органов.
- Степень выраженности интоксикационного синдрома.
- Наличие оппортунистических инфекций.
Лабораторные показатели:
- Гематокрит.
- Количество CD4 лимфоцитов.
- Соотношение CD4/CD8 лимфоцитов.
- Уровень альфа-интерферона.
Оценить прогноз саркомы Капоши помогает уровень Т-клеток:
При количестве Т-хелперов более 300 в 1 мкл у больных, выживших более 1-го года, оценивается как хороший, от 300 до 100 — удовлетворительный, менее 100 — плохой.
Соотношение CD4/CD8 лимфоцитов у больных, выживших более 1-го года, более 0,5 — хороший, 0,5 — 0,2 — удовлетворительный, менее 0,2 — плохой.
У больных СПИДом прогноз саркомы Капоши неблагоприятный. 99 — 100% больных с распространенной формой заболевания умирает в первые 3 месяца заболевания.
Лечение саркомы Капоши у больных СПИДом
На выбор метода терапии оказывает влияние форма заболевания, локализация процесса и общая характеристика ВИЧ-инфекции. При Саркоме Капоши у больных СПИДом применяется местное лечение и системная химиотерапия.
Местное лечение
Местное лечение саркомы Капоши у ВИЧ-больных применяется при локализованной опухоли и направлено на улучшение внешнего вида больного. Применяется радиационная, криотерапия, электрокоагуляция. Опухоль можно удалить хирургическим путем с последующим введением в очаг поражения Винбластина.
Системная химиотерапия
Применения данного вида лечения диктуется агрессивным течением саркомы у большей части больных СПИДом, вовлечением в патологический процесс лимфатических узлов и внутренних органов. Однако наличие оппортунистических заболеваний, анемии и иммунодефицита ограничивают ее применения для многих нуждающихся больных. При умеренно выраженных проявлениях клиники применяется монотерапия, при выраженных проявлениях — комбинированная химиотерапия. Единого подхода к применению химиотерапии у больных СПИДом нет.
Для лечения саркомы Капоши у больных СПИДом имеется множество химиопрепаратов: Винбластин (эффект 26% эффект), Этопозид (76%), Винкристин (61%), Блеомицин (77%), Винкристин + Винбластин (45%), Блеомицин + Винбластин (62%), Винбластин + Метотрексат (77%), Доксорубицин + Блеомицин + Винбластин (66 — 86%).
Иммуномодуляторы
При саркоме Капоши применяются стимуляторы эндогенного интерферона и альфа-интерферон. Эффект применения препаратов этой группы зависит от состояния иммунной системы больного, развившейся анемии и наличия оппортунистических заболеваний.
Цитостатики широкого спектра действия
Доказано, что весьма эффективны у больных СПИДом с саркомой Капоши цитостатики широкого спектра действия — липосомальные антрациклины Дауноксом и Доксил. Терапия Доксилом по эффективности превосходит эффективность применения «золотого стандарта» лечения саркомы Капоши — Адриамицин + Блеомицин + Винкристин.
Источник: microbak.ru
Что такое Саркома Капоши (СК)?
Саркома Капоши (Kaposi sarcoma, ангиосаркома Капоши, множественный геморрагический саркоматоз или просто СК) — онкодерматологическое заболевание, характеризующееся множественными злокачественными новообразованиями на поверхности дермы и в полости рта.
Поражения кожи образуются из-за разрастания внутренней оболочки лимфатических и кровеносных сосудов – эндотелия, они меняют свою структуру и истончаются.
Клетки сосудов становятся веретенообразными, что подтверждает диагноз Саркомы Капоши по гистологическому маркеру.
Обратить внимание на то, что это за болезнь Капоши саркома можно по наличию у пациентов синюшно-красноватых, ярко-красных, темно-красных или коричневатых пятен на кожных покровах (см. фото ниже), превращающихся потом в образования диаметром 5 мм.

Диагностика включает в себя анализ крови на ВИЧ, проведение биопсии для взятия образца на гистологию, исследование иммунной системы человека.
На начальной стадии образования безболезненные, но с прогрессированием процесса появляются боли.
Причины возникновения
Выделить ряд конкретных причин саркомы Капоши до сих пор невозможно. Но есть болезни и патологии, сопутствующие развитию множественного геморрагического саркоматоза:
- грибовидный микоз;
- миеломная болезнь;
- лимфосаркома;
- синдром Гарднера;
- нейрофиброматоз;
- синдром Вернера;
- болезнь Ходжкина (лимфогранулематоз).
Люди, подвергшиеся воздействию радиации, имеют предрасположенность к развитию саркомы кожи, так риск появления патологии увеличивается в 30-50 раз.
Множественная геморрагическая саркома может развиться при механическом повреждении тканей, быстром гормональном росте, наличии в организме инородных тел или онкогенных вирусов.
Трансплантация органов и, как следствие, полихимиотерапия и иммуносупрессивная терапия при этом повышает риск возникновения саркомы Капоши у мужчин на 10-15%, намного реже у женщин. По статистике в 75% случаев после проведенной операции у пациента диагностируется идиопатическая множественная геморрагическая саркома.
Провоцирующие факторы
Ангиосаркома обнаруживается зачастую параллельно с ВИЧ-инфекцией в организме пациента.
Медики сходятся во мнении, что провоцирующим фактором саркомы Капоши является вирус герпеса 8 типа (Human Herpes Virus 8 type), который активизируется при понижении иммунитета.
Вирус выявляют у трети исследуемых пациентов, большая часть из которых бисексуалы и геи.
Предрасположенность к геморрагическому саркоматозу выявлена у пожилых мужчин, преимущественно из Средиземноморья и Центральной Африки, геев, бисексуалов и реципиентов, живущих с трансплантированными им органами.
Симптомы Саркомы Капоши (фото больных)

Основные симптомы Саркомы Капоши:
- Образования на коже в виде пятен, бляшек, везикул, узелков размером до 5 мм (см. фото выше). Цвет опухолей синюшный темный, но может быть красноватого или фиолетового оттенков, коричневого, не меняет цвет при надавливании. Бляшки блестящие и гладкие на ощупь, в редких случаях могут шелушиться. Опухоли могут сливаться в одну, приобретая зеленый оттенок. Саркома кожи проявляется глубокими язвочками сине-багрового цвета с некротическим налетом и неприятным запахом выделяемого.

- Множественные опухоли образуют отек окружающих тканей, иногда возникает жжение, зуд. Пациента беспокоят боли, тяжесть в одной или обеих конечностях, может развиться слоновость.

- Поражение слизистых оболочек, при которых наблюдается болезненность при жевании, диарея и кровотечения в желудке и кишечнике. Сопровождается болезнь одышкой, кашлем, кровавой мокротой. Саркома Капоши во рту представляет собой фиолетово-красные узелки, увеличивающиеся постепенно в размере.

- Воспаление лимфоузлов в одиночном порядке или группами.
- Поражения печени, ЖКТ и нервной системы, костной ткани, которые легко спутать с другими патологиями. В данном случае без пятен и бляшек на коже багрового цвета Саркома Капоши у пациента может быть диагностирована не сразу.
Медленно прогрессирующая болезнь перерастает в кишечную и легочную форму патологии, что может угрожать жизни.
Классификация (типы саркомы)
Ангиоэндотелиома кожи классифицируется на четыре типа:
1) Классический тип. Идеопатическая саркома поражает пожилых людей, локализуясь на ступнях и в виде пятен или бляшек синеватого, буро-коричневого оттенка.
Новообразования часто покрыты бородавками, участки вокруг них пигментированы (см. фото выше).
Постепенно поражаются другие области кожных покровов, в последнюю очередь могут быть затронуты половые и внутренние органы. Различают 3 стадии: 1. пятнистая 2. папулезная 3. опухолевая:
- Пятнистая. Саркома Капоши начальной стадии, когда дерма покрыта синюшными, фиолетовыми, багровыми пятнами. Диаметр пятен разрастается до 5 см, поверхность их гладкая. Прогрессирование болезни характерно слиянием множественных пятен в сплошную поверхность, которая чешется и жжет.
- Папулезная. При ней образуются узелковые образования, круглой или полукруглой формы, плотные. Одиночные папулы могут разрастаться до 10 мм, приобретают синюшный или коричнево-багровый окрас, а их поверхность напоминает апельсиновую корку. При слиянии нескольких образований появляется бляшка темно бурого оттенка или фиолетового.
- Опухолевая. Узлы и опухоли на данной стадии образуются в единичном порядке или группами. Образования имеют бурый или синюшный цвет и достигают 5 см в длину. При объединении нескольких образований в одно возникают язвы, которые кровоточат.
На каждой стадии опухолевидные образования могут провоцировать возникновение пурпуры или подкожных гематом.
2) Эндемическая ангиосаркома наиболее распространена в Центральной Африке. По статистике чаще всего заболеванию подвержены дети до года, где смертность наступает уже через пару лет.
3) Эпидемическая ангиосаркома, существующая параллельно со СПИДом, встречается у молодых людей до 30 лет.
Патологию легко узнать по пятнам на кончике носа или твердом небе, а также по ярким вкраплениям розового цвета по телу. Лимфатические узлы и внутренние органы быстро поражаются, а узлы становятся болезненными, кровоточащими.
4) Иммуносупрессивная саркома основана на лечении пациентов иммуносупрессивной терапией после трансплантации органов или при наличии онкозаболевания.
Тип болезни характерен для населения среднего возраста, преимущественно у мужчин. Патологию трудно диагностировать на ранней стадии, так как визуальных симптомов может почти не быть.
Диагностика
Первые признаки в виде пятен и бляшек синюшного и бурого цвета на коже, состояние иммунодефицита и наличие у пациента ВИЧ-инфекции дают практически всегда точный диагноз саркомы Капоши.
Сначала проводится лабораторная диагностика для определения наличия вируса герпеса 8 типа. Для этого происходит выделение возбудителя из пораженной опухолью ткани, и после обнаружения вируса находят к нему антитела.
Методы выявления поражения слизистых оболочек:
- Бронхоскопия.
- Рентгенография легких.
- Гастроскопия.
- Колоноскопия.
Диагностика пациента на наличие Саркомы Капоши включает этапы:
- осмотр слизистых оболочек, которые видны;
- проведение иммунограммы;
- анализ крови на наличие половых инфекций;
- УЗИ органов брюшной полости и рентген органов грудной клетки;
- эзофагогастродуоденоскопия;
- КТ почек и МРТ надпочечников.
Лечение ангиосаркомы Капоши

Лечение саркомы Капоши начинается с терапии по повышению иммунитета, после чего уже назначается комплекс мер по устранению симптомов болезни.
Такое лечение как полихимиотерапия активно используется при саркоме Капоши, но при взаимодействии препаратов для лечения ВИЧ-инфекции, оказывается негативное воздействие на костный мозг.
Применение высокоактивной антиретровирусной терапии может полностью подавить жизнедеятельность одного из вирусов герпеса, который является возбудителем синдрома Капоши.
Такая химиотерапия длится год и способствует повышению иммунитета.
Терапия препаратами интерферона для поднятия иммунитета дает эффект, если проводить ее длительными курсами. Помимо этого, используется криотерапия, местная химиотерапия и радиационное облучение.
Медикаментозное лечение
В настоящее время болезнь саркомы Капоши считается в большинстве случаев неизлечимой, а медикаменты могут только временно убрать симптомы и временно улучшить состояние больного.
Наиболее популярные препараты:
- Винкристин (применяется однократно раз в неделю по 1,4 мг/кг внутримышечно);
- Винбластин (схема применения сначала раз в неделю, затем перерыв, после чего еженедельная доза инъекции составляет 0,1 мг/кг);
- Доксорубицин (применяется раз в три недели по 60-70 мг/кг, но при необходимости дозу можно разделить на три приема раз в неделю);
- Проспидин (вводится раз в день внутривенно или внутримышечно, минимальная доза может составлять 0,05 мг/кг, максимальная 0,15 мг/кг);
- Блеомицин;
- Бендамустин;
- Циклофосфан.
На начальной стадии болезни сразу не назначаются противоопухолевые препараты, перед этим принимают общеукрепляющие средства.
Интерфероны применяются для усиления действия лекарств основной терапии.
Если саркома Капоши присутствует совместно с ВИЧ-инфекцией, назначается терапия сразу 3-4 препаратами.
Сильные побочные эффекты от противоопухолевых лекарств компенсируются проведением гормональной терапии.
Хирургия
Использовать хирургическое вмешательство при саркоме Капоши можно, при поверхностных поражениях, если они безболезненны. Но при заболевании более уместны коагуляция и облучение электронами.
При бездействии лучевой терапии используется хирургическое вмешательство, но при удалении одной опухоли возможно распространение пораженных клеток по организму с кровью.
В таких случаях иссечение очага болезни проводится совместно с химиотерапией или облучением, что дает шанс на длительную ремиссию у 30% пациентов.
Альтернативные методы лечения в домашних условиях

К альтернативным методам лечения ангиосаркомы Капоши относятся:
- Питание и добавки к пище.
- Травяные настойки и бальзамы.
Рацион питания должен быть богат витаминами для повышения устойчивости иммунной системы, также следует употреблять легкоусвояемые белки для создания антител.
Клетчатка в продуктах питания будет способствовать опорожнению кишечника и выведению токсинов.
В борьбе с заболеванием в ежедневное меню можно добавить ягоды брусники и абрикосы с косточками.
Чтобы блокировать образование метастаз следует употреблять в пищу:
- чеснок;
- морскую рыбу, такую как сардина, форель, лосось;
- зеленые и желтые овощи.
Исключить из рациона при ангиосаркоме следует копчености, кислые ягоды и цитрусовые, алкогольные напитки, продукты, содержащие большое количество танина, который провоцирует тромбообразование.
Рецепты травяных настоек и бальзамов:
- Настойка на основе алоэ. Для этого необходимо измельчить четыре листа алоэ и залить их 0,5 литрами водки. После настаивания в течение двух недель, лекарство принимать по 1 столовой ложке трижды в сутки перед едой.
- Настойка на основе зверобоя и виноградной водки, которая настаивается две недели и принимается трижды в день по 30-40 капель.
- Бальзам из листьев подорожника. 100 грамм измельченных листьев подорожника следует смешать со 100 граммами сахарного песка, после чего бальзам будет давать сок в течение двух недель. Пить жидкий бальзам следует трижды в день перед едой.
Профилактические меры
Первые профилактические меры при саркоме Капоши заключаются в обнаружении людей, находящихся в группе риска.
Пациенты, использующие иммуносупрессивную терапию должны быть проверены одними из первых, на наличие больных с вирусом герпеса 8 типа.
Дальнейшая профилактика сводится за контролем над больными с целью преждевременного появления рецидива болезни.
К профилактическим мерам относят:
- предотвращение сексуальных контактов без презервативов;
- ежегодные медицинские осмотры стоматолога, хирурга, осмотра слизистых;
- исключение табачных изделий из повседневной жизни;
- запрет на использование кортикостероидов;
- укрепление иммунной системы;
- ограничение пребывания на солнце в летнее время;
- профилактика ВИЧ, СПИД.
Наличие ангиосаркомы у родственника – это повод задуматься и пройти обследование на наличие патологии, так как велика вероятность передачи заболевания по наследству.
Прогноз при ангиосаркоме
Спрогнозировать жизнь пациента при ангиосаркоме можно в зависимости от остроты течения болезни. При прогрессирующем процессе заболевания и молниеносно распространяющихся симптомах пациент может прожить от двух месяцев до двух лет.
Подострая форма саркомы может в некоторых случаях дать возможность прожить пациенту еще три года. Если форма заболевания хроническая и прогрессирует медленно, то при соответствующей терапии жизнь пациента можно продлить на 5-10 лет.
Важным фактором является состояние иммунитета пациента, так при глубоком иммунодефиците в сочетании со СПИДом летальный исход может наступить в течении нескольких месяцев, о регрессировании болезни речи быть не может.
При диагностировании саркомы Капоши сначала проводится курс иммунотерапии, а после этого назначаются основные препараты для лечения. Болезнь в сочетании со СПИДом в большинстве случаев быстро заканчивается летальным исходом, так как процесс быстро прогрессирует. При появлении первых признаков патологии важно ежегодно контролировать наличие пятен и узелков на коже.
Источник: tvojajbolit.ru
Саркома Капоши: фото


Симптомы саркомы Капоши
Первыми проявлениями саркомы Капоши могут быть пятна, геморрагические образования, «синячки» определённой удлиненной формы в виде веретена. В начале процесса они имеют бледную окраску, в последующем приобретая вид пятен и узлов насыщенно багрово-синюшного цвета. Красно-багровые пятна в последующем могут выступать над поверхностью кожи, имея узловатую консистенцию. В дальнейшем геморрагические образования могут темнеть. При пальпации они могут быть различной степени болезненности и чувствительности (как правило, не выраженной).
Пятна изначально расположены на руках, ногах, сначала они изолированы, затем имеют склонность к слиянию.
Локализация веретенообразных элементов – лицо, шея, грудь, спина, реже нижние конечности. При быстром росте образований и геморрагических элементов, а также злокачественном течении Саркомы Капоши, наблюдается одновременное окрашивание кожи в желтый цвет и локальный отёк эпидермиса и дермы в месте поражения.
Часто при саркоме Капоши образования носят характер папул и возвышающихся бляшек, содержащих, помимо лимфоцитарных элементов, отложения гемосидерина, эритроциты, придающие этим образованиям геморрагический характер.
Узловая форма саркомы Капоши характеризуется формированием в толще кожи плотных специфических образований, имеющих буровато-синюшный оттенок. Узлы способны к слиянию, либо могут располагаться изолировано. Узлы могут достигать пятисантиметрового размера. При трении твёрдые узловые образования могут вскрываться с обнажением язвенной раневой поверхности. Края язвы плохо регенерируют, дно может достигать подкожной клетчатки. При вскрытии узлов нередки кровотечения.
Саркома Капоши может сопровождаться отёком пораженной нижней конечности, иногда локальный отёчный синдром опережает развитие типичных папул, узлов, геморрагических образований (гематом, кровоизлияний).
Из-за кровоизлияний в кожу цвет кожных покровов около геморрагий последовательно меняется.
При заживании геморрагические образования постепенно становятся не такими яркими, медленно бледнеют. Со временем, на месте острых кожных явлений остаются пигментированные образования бурого или синюшного цвета. У некоторых больных остаточная пигментация может сохраняться на протяжении всей жизни.
При саркоме Капоши могут поражаться слизистые оболочки, и в частности, твёрдое нёбо, внутренняя поверхность щёк, слизистая языка, миндалин, на которых выявляются плоские бляшки, инфильтраты, геморрагические изменения, папулы. Размер данных образований, а также бляшек, расположенных на слизистой гортани, глотки не превышает 1-2 см.
Одновременно с веретенообразными образованиями на коже, у больного наблюдается повышение температуры, как правило, не достигающее высоких цифр, недомогание, снижение работоспособности, аппетита, боли в ротовой полости. При пальпации можно зафиксировать увеличение нескольких групп лимфоузлов.
При саркоме Капоши нередко поражаются все элементы костной ткани в виде кистозной трансформации и разряжения костной ткани, может вовлекаться костный мозг. Поражение костей сопровождается их болезненностью и переломами.
Диагностика саркомы Капоши, наряду с визуальным осмотром, часто требует дополнительных диагностических вмешательств (биопсия). При исследовании биоптатов отмечается разрастание сосудистых образований (неоангиогенез), грануляций, которые, образуя веретенообразные элементы, инфильтрируются клетками лейкоцитарного ряда.
Лечение саркомы Капоши
Лечение саркомы Капоши проводит онколог совместно с врачом-инфекционистом. Используются цитостатические лекарственные средства, иммунные препараты, криотерапия, иногда хирургическое лечение, лучевая терапия. Одновременно применяют комбинированную антиретровирусную терапию по схеме.
Источник: www.mosmedic.com
Что такое саркома Капоши
Саркома названа по имени венгерского дерматолога Морица Капоши, который первым его комплексно диагностировал и описывал в работах. Синдром Капоши (KSHV, 0491) – это злокачественные новообразования дермы. В большинстве случаев поражается слизистая полости рта, лимфоузлы, но проявления распространены по всему телу и не имеют четкой локализации. Фактически ангиоретикулез – это неправильное развитие эндотелия тонкостенных кожных сосудов.
Как выглядит
Визуально болезнь Капоши определяется как многоочаговые фиолетовые или коричневые пятна, проявляющиеся по всему телу пациента (как на фото). Со временем они перерождаются в узловые образования (саркомы) и могут достигать 5 сантиметров. Важно вовремя отреагировать на появление первой стадии (пятен), сразу обратиться к врачу. В этом случае лечение будет проходить гораздо легче и быстрее.
Причины
Основным фактором риска для развития заболевания является наличие СПИДа. Опасность болезни Капоши у мужчин с синдромом иммунодефицита составляет 50-60%. Для ВИЧ-инфицированных пациентов данный тип рака является самым распространенным. Еще в зоне риска находятся пожилые мужчины средиземноморского региона, жители Центральной Африки. Наименее поражает саркома людей, перенесших трансплантацию органов, когда их состояние находится под постоянным контролем врача.
Из-за того, что причины саркомы Капоши до сих пор точно не определены, ученые могут только определить группы людей, которые теоретически могут заболеть. Факторы, указывающие на возможное развитие ангиосаркомы, следующие:
- вирус герпеса 8-го типа (HHV-8, ВГЧ-8);
- ВИЧ-инфекция у мужчин;
- фактор роста фибробластов – 3FGF;
- интерлейкин 6 – IL-6;
- трансформирующий фактор роста – TGFp.

Симптомы
Признаки саркомы Капоши можно определить самостоятельно, если пациент знает собственные факторы риска. Стоит напомнить, что достоверный диагноз может поставить только врач. Поэтому при обнаружении каких-либо новообразований на коже не стоит паниковать, а просто обратиться к специалисту. Начальные стадии болезни Капоши могут имитировать и другие болезни.
Начальная стадия
Первые признаки саркомы Капоши определяются легко – они выглядят как необычные пятна по всей поверхности тела. Отличаются постоянной локализацией, разными размерами, цвет может варьироваться от пурпурной окраски до фиолетовой или бурой. Редко начальная стадия ангиоретикулеза выглядит как папулы, похожие на симптом красного плоского лишая или диссеминированной саркомы.
При ВИЧ
Болезнь при наличии ВИЧ-инфекции в организме пациента относят к эпидемическому типу. Группа риска – молодые люди до 40 лет. Как правило, узелковый саркоматоз протекает быстро и обязательно повреждает лимфоузлы и внутренние органы. К особенностям данной разновидности множественной геморрагической саркомы можно отнести четкую локализацию образований (слизистые оболочки и нос), ярковыраженный окрас высыпаний. Саркома Капоши при ВИЧ-инфекции имеет три варианта течения:
- Острое. Саркома развивается стремительно, летальный исход наступает уже примерно через 2 года после начала болезни Капоши.
- Подострое. При игнорировании лечения срок жизни пациента – примерно 3 года.
- Хроническое. Считается доброкачественным протеканием саркомы. Пациент может полноценно жить без лечения 10 лет и более.
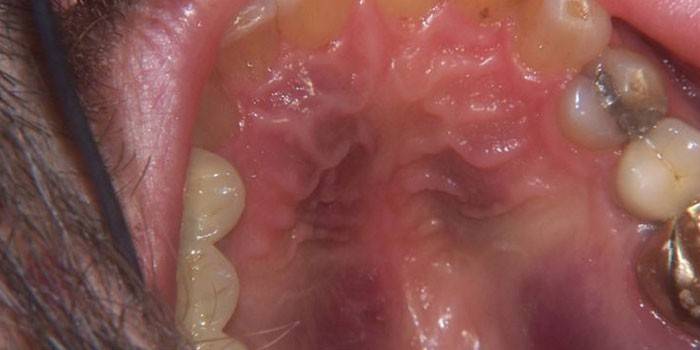
В полости рта
Сосудистые опухоли (гемоваскулярные или лимфоваскулярные) встречаются у 30% больных СПИДом. Саркома Капоши во рту локализируется на нёбе. На первичном этапе она выглядит как плоское пятно красного, фиолетового или черного цвета. Изначально не вызывает дискомфорта и его очень легко не заметить. Постепенно образования возвышаются над плоскостью нёба, образуют доли и покрываются язвами.
В запущенной стадии меняется вся поверхность мягкого и твердого нёбного тела. Она деформируется из-за множественных бугорков, узлов и язвенных элементов. Слизистый покров десен также может подвергаться этому процессу. При отсутствии ВИЧ-инфекции множественный геморрагический саркоматоз протекает малозлокачественно, но это характерно для жителей африканского континента.
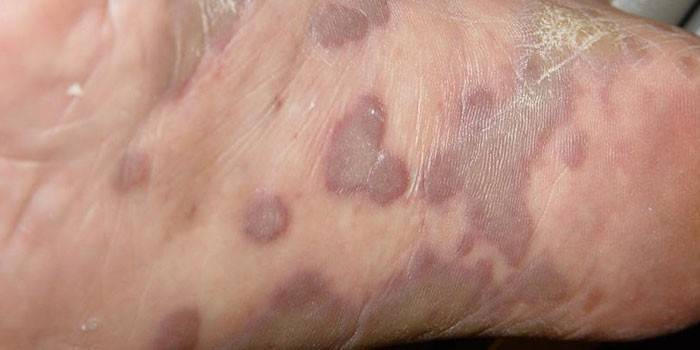
Виды геморрагической сыпи
Геморрагические образования проявляются из-за повреждения капилляров. Они не меняют свой окрас при надавливании, имеют совершенно разные очертания и оттенки. По внешнему виду можно диагностировать причину их появления, поэтому не стоит впадать в панику, если на теле появились нетипичные пятна или высыпания. Они, вполне возможно, могут оказаться доброкачественными (не представляющими угрозы здоровью) или просто временным проявлением инфильтрации. Важнее знать, как выглядят злокачественные новообразования кожи:
- Меланома. Распространенное перерождение родинок или невусов из-за травмирования или переоблучения ультрафиолетом. Может давать метастазы в любые органы и часто рецидивирует. Лечится хирургическим путем и терапией.
- Базалиома. Плоскоклеточный рак кожи, который особо опасен без лечения. Из небольшого образования на коже перерастает в глубокую обширную язву или грибовидный узел.
- Ангиосаркома Капоши (геморрагический саркоматоз). Ей посвящен весь данный материал.
- Липосаркома и фибросаркома. Злокачественные опухоли в жировых и мягких тканях. Редко дают метастазы и медленно развиваются, но имеют высокий процент рецидивности.
Формы
Клинических форм синдрома Капоши выделяют 4 вида. Они характеризуются симптоматикой, территориальной принадлежностью пациента и прогнозом на течение самой болезни. Некоторые из форм характерны для европейского региона, а другие встречаются только у выходцев из африканских или средиземноморских стран. Поэтому определение диагноза возможно только опытным специалистом. Классификация саркомы Капоши выглядит следующим образом:
- Классический тип. Основные пациенты – жители европейских стран. Пятна наблюдаются на кистях, стопах и голенях, практически не сопровождаются жжением или зудом. Ангиоретикулез проходит через три стадии: пятнистая форма, папулезная (пятна уплотняются, сливаются) и опухолевидная (образования переходят в узлы и изъязвляются).
- Эндемический тип. Распространен среди населения Центральной Африки. Проявляется в раннем детстве (до 1 года), локализируется на внутренних органах и лимфоузлах, фактически не проявляется на коже.
- Эпидемический тип. О нем было сказано выше. Ранневозрастное (до 40 лет) заболевание, проявляющееся у ВИЧ-инфицированных пациентов. Характеризуется быстрым течением и высокой опасностью жизни пациента. Диагностирование такой формы автоматически ставит диагноз СПИД у пациента.
- Иммуносупрессивный тип. Ангиосаркома Капоши с максимально положительным прогнозом к излечению. Может проявляться при пересадке почки или любого другого органа пациенту из-за комплексного приема иммуносупрессоров (медикаментов, направленных на предотвращение отторжения тканей).
Диагностика ДИФ
Симптоматика идиопатического синдрома Капоши схожа с множеством заболеваний в своей начальной стадии. Дифференцированное обследование позволяет исключить схожие болезни и диагностировать ту, которой страдает пациент. Комплексный подход выявляет повреждения внутренних органов вследствие развития заболевания, исключить ангиосаркому высокодифференцированного порядка, псевдосаркому, красный саркоматоз. Диагностика саркомы Капоши должна проходить при учете всех факторов, которые могли повлиять на развитие онкологии.
Как лечить
Длиться лечение саркомы Капоши может годами, особенно если это касается эпидемической формы. Современная медицина предлагает рентгенотерапию, химиотерапию (винбластин, проспидин, винкристин и подобные препараты). В поддержку используются инъекции кортикостероидов, интрон, противорецидивные курсы, так как болезнь полностью не вылечивается. Опухолевые образования, в зависимости от формы и объема, разрушаются:
- криодеструкцией;
- хирургическим путем;
- электрокоагуляцией.
Локальное лечение
Для уменьшения опухолевых узлов и предотвращения образования новых используются следующие методики:
- Местное лечение – использование кремов (например, мазь проспидина), гелей для блокировки роста узлов. Имеет слабое воздействие на поздних стадиях, но дает положительный терапевтический эффект при раннем выявлении образований.
- Лучевая терапия – локальное облучение опухолей для снятия болевых синдромов, остановки роста, предупреждения рецидивов.
- Криотерапия. Основывается на прижигании кожных фрагментов опухоли с помощью жидкого азота. Дает хороший показатель по разрушению раковых клеток.
- Хирургическое лечение. Такое вмешательство направлено на крупные опухолевые образования, иссечение единичной опухоли, лечение повреждений внутренних органов.

Системная терапия
Используется системное лечение при обширных поражениях кожи, быстро прогрессирующей болезни, агрессивном повреждении внутренних органов. Комбинированно с местным лечением прописывается курс иммунотерапии на основе биомодуляторов (интерферон альфа и его аналоги) или цикл цитотоксической химиотерапии с введением химиотерапевтических препаратов.
Паллиативное лечение
Как и любое другое паллиативное лечение рака, такой тип терапии классической саркомы направлен на снятие симптоматики болезни. Такие меры, как использование обезболивающих препаратов, кремов и мазей для снятия зуда, применяются в тех случаях, когда противоопухолевое лечение не приносит результатов, а острая форма болезни не дает возможности ее остановить. В этом случае остается попытаться стабилизировать состояние пациента и хоть как-то улучшить его качество жизни.
Лечение народными средствами
Все народные средства от саркомы Капоши лишь дополняют классические медикаменты и, в некоторых случаях, дают лучший эффект для снятия симптомов. Специфика болезни и его этиология до сих пор не определены. Это значит, что применение народных методов должно контролироваться лечащим врачом. Это позволит избежать неожиданных негативных реакций кожных образований. Рецептов в сети можно найти огромное количество, но только некоторые подходят в каждом конкретном случае. Нужно учитывать:
- личную непереносимость;
- вероятность аллергии.

Прогноз
Сколько живут с саркомой Капоши? Все зависит от формы заболевания. Слабо выраженные формы с низкой злокачественностью не препятствуют течению жизни вплоть до пожилого возраста. На фоне ВИЧ-инфекции болезнь может дойти до финальной стадии за несколько недель (средние показатели при лечении – от 2-х до 10-ти лет). В любом случае правильное лечение продлевает жизнь пациента, если он своевременно обратился за помощью.
Часто саркома приводится к стадии ремиссии, после чего назначается курс иммунотерапии (антиретровирусная терапия), который не требует постоянного посещения больницы. Главное, что следует помнить: надо регулярно контролировать наличие новообразований на коже, слизистых и лимфоузлах, проходить диагностику каждые 6-12 месяцев.
Источник: sovets.net
