- Анализ анамнеза заболевания и жалоб (когда (как давно) появились общая слабость, боли в костях, онемение рук и ног, боли и тяжесть в левом и правом подреберье, нарушения мочеиспускания, кровотечения и другие симптомы, с чем пациент связывает их возникновение).
- Анализ анамнеза жизни. Есть ли у пациента какие-либо хронические заболевания, отмечаются ли наследственные заболевания, имеет ли пациент вредные привычки, принимал ли длительно какие-нибудь препараты, выявлялись ли у него опухоли, контактировал ли он с токсическими (отравляющими) веществами.
- Физикальный осмотр. Определяется цвет кожных покровов (возможна бледность, появление кровоизлияний). При пальпации (прощупывании) возможно выявление опухолей в различных частях тела, преимущественно в костях и мышцах. При перкуссии (простукивании) выявляется увеличение печени и селезенки. Пульс может быть учащенным, артериальное давление — сниженным.
- Анализ крови.
жет определяться снижение количества эритроцитов (красных клеток крови, норма 4,0-5,5х109г/л), уменьшение уровня гемоглобина (особого соединения внутри эритроцитов, переносящего кислород, норма 130-160 г/л). Цветной показатель (отношение уровня гемоглобина, умноженного на 3, к первым трем цифрам количества эритроцитов) обычно остается нормальным: в норме этот показатель 0,86-1,05. Количество лейкоцитов (белых клеток крови, норма 4-9х109г/л) может быть нормальным или сниженным. Количество тромбоцитов (кровяных пластинок, склеивание которых обеспечивает свертывание крови) становится сниженным, реже остается нормальным (норма 150-400х109г/л). Скорость оседания эритроцитов (СОЭ, неспецифический лабораторный показатель, отражающий соотношение разновидностей белков крови) значительно повышается с самого начала заболевания. Обнаружение плазматических клеток (зрелых лимфоцитов (вариант лейкоцитов – белых клеток крови), производящих иммуноглобулины – вещества, используемые в защитных реакциях организма) в анализе крови не является признаком множественной миеломы. - Анализ мочи. В моче появляется белок. Примерно в половине случаев он обладает признаками белка Бенс-Джонса (то есть выпадает в осадок при нагревании мочи и растворяется при продолжении нагревания). В моче может появляться кровь при развитии почечного кровотечения или кровотечения из мочевыводящих путей. В моче могут появляться микроорганизмы и большое количество лейкоцитов при развитии инфекции почек и мочевыводящих путей.
- Исследование мочи по Зимницкому – определение плотности мочи, собранной отдельными порциями за каждые три часа в течение суток. Позволяет оценить функцию почек.
- Определение содержания белка в суточной моче. Позволяет оценить потери белка организмом за сутки.
- Биохимический анализ крови. Определяется уровень холестерина (жироподобное вещество), глюкозы (простой углевод), креатинина (продукт распада белка, показатель работы почек), мочевой кислоты (продукт распада веществ из ядра клетки), электролитов (калий, натрий, кальций). Наиболее характерно повышение уровня кальция и креатинина крови.
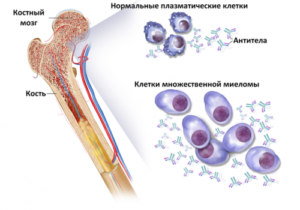
- Определение общего количества белка и его состава при исследовании крови и суточной мочи методом электрофореза (разделение белков на составляющие при движении под воздействием электрического тока) выявляет повышение количества белка в крови и моче и значительное преобладание одной из его разновидностей. Эта разновидность белка производится опухолевыми клетками и называется М-компонентом (особый вид иммуноглобулинов (белков, использующихся в защитных реакциях организма), отсутствующей в норме).
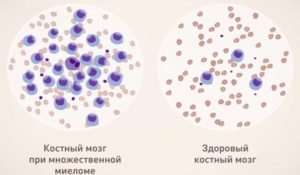
- Исследование костного мозга, полученного при помощи пункции (прокалывание с извлечением внутреннего содержимого) кости, чаще всего грудины (центральной кости передней поверхности грудной клетки, к которой крепятся ребра), позволяет оценить кроветворение и выявить характер опухоли крови.
- Трепанобиопсия (исследование костного мозга в его соотношении с окружающими тканями) выполняется при взятии на исследование столбика костного мозга с костью и надкостницей, обычно из крыла подвздошной кости (область таза человека, расположенная наиболее близко к коже), с помощью специального приборы – трепана. Наиболее точно характеризует состояние костного мозга. При множественной миеломе демонстрирует наличие большого количества одинаковых плазматических клеток (зрелых лимфоцитов (вариант лейкоцитов – белых клеток крови), продуцирующих белок), а также угнетение нормального кроветворения.
- Люмбальная пункция (взятие для исследования ликвора – спинномозговой жидкости) позволяет определить опухолевое поражение нервной системы.
- Ультразвуковое исследование (УЗИ) внутренних органов оценивает размеры печени, селезенки, почек и их структуру на предмет поражения опухолевыми клетками и наличия кровоизлияний.
- Рентгенография всех костей скелета позволяет оценить расположение опухолей и их распространенность.
- Спиральная компьютерная томография (СКТ) – метод, основанный на проведении серии рентгеновских снимков на разной глубине, который позволяет получить точное изображение исследуемых органов и оценить распространенность опухолевого процесса.
- Магнитно-резонансная томография (МРТ) – метод, основанный на выстраивании цепочек воды при воздействии на тело человека сильных магнитов, который позволяет получить точное изображение исследуемых органов и оценить распространенность опухолевого процесса.
- Электрокардиография (ЭКГ). Определяется увеличение частоты сердечных сокращений, нарушение питания мышцы сердца, реже – нарушения ритма сердца.
- Биопсия (взятие небольшого кусочка для исследования) кожи, слизистой полости рта, прямой кишки, мышц выявляет отложение в них М-компонента (особого белка, вырабатываемого опухолевыми клетками).
- Все методы исследования, связанные с введением в организм пациента контраста (особого вещества, делающего ткани пациента видимыми при рентгенологическом исследовании), категорически запрещены, так как йод, входящий в состав контраста, образует нерастворимый комплекс с М-компонентом. Этот комплекс необратимо повреждает почки.
- Возможна также консультация терапевта.
Три основных признака множественной миеломы:
- количество плазматических клеток в костном мозге выше 10%;
- растворение костей с костными болями;
- наличие М-компонента в сыворотке крови и/или моче.
Источник: lookmedbook.ru
| Процедуры и операции | Средняя цена |
| Неврология / Консультации в неврологии | от 500 р. 904 адреса |
| Урология / Консультации в урологии | от 500 р. 888 адресов |
| Кардиология / Консультации в кардиологии | от 650 р. 828 адресов |
| Травматология-ортопедия / Консультации в травматологии и ортопедии | от 563 р. 453 адреса |
| Травматология-ортопедия / Консультации в травматологии и ортопедии | от 563 р. 424 адреса |
| Диагностика / Рентгенография / Рентгенография позвоночника | от 330 р. 338 адресов |
| Диагностика / Рентгенография / Рентгенография позвоночника | от 350 р. 334 адреса |
| Диагностика / Рентгенография / Рентгенография костей туловища | от 350 р. 324 адреса |
| Диагностика / Рентгенография / Рентгенография костей туловища | от 330 р. 315 адресов |
| Диагностика / Рентгенография / Рентгенография костей конечностей | от 300 р. 310 адресов |
Источник: www.KrasotaiMedicina.ru
Причины и факторы риска
Причина, по которой происходит озлокачествление плазматических клеток, не установлена. Предположительно, имеет место генетическая предрасположенность. В качестве мутагенных факторов могут выступать вирусные инфекции, ионизирующая радиация (в том числе лучевая терапия), канцерогены, цитостатические препараты (химиотерапия), хроническая интоксикация. У 10% людей, страдающих моноклональной гаммапатией, она трансформируется в миеломную болезнь.
К предрасполагающим факторам относятся все то, что оказывает подавляющее действие на иммунную систему: ожирение, вредные привычки, нездоровый образ жизни, стрессонеустойчивость и т. д.
Формы
Существует несколько классификаций ММ.
По клиническим проявлениям:
- симптоматическая;
- бессимптомная (тлеющая);
- моноклональная гаммапатия неопределенного значения (MGUS, Monoclonal gammopathy of undetermined significance).
По клеточному составу:
- пламоцитарная;
- плазмобластная;
- полиморфноклеточная;
- мелкоклеточная.
В зависимости от распространенности очагов:
- очаговая;
- диффузно-очаговая;
- диффузная.
В зависимости от типа продуцируемого парапротеина:
- G-миелома (75% всех случаев);
- А-миелома;
- D-миелома;
- Е-миелома;
- миелома Бенс-Джонса;
- М-миелома;
- несекретирующая (последние две относятся к редким формам).
По течению:
- медленно прогрессирующие;
- быстро прогрессирующие.
Рентгенологические формы
По Рейнбергу:
- множественно-очаговая;
- диффузно-поротическая;
- изолированная.
По Лембергу:
- очаговая;
- узловатая;
- сетчатая;
- остеолитическая;
- остеопоротическая;
- смешанная.
Стадии заболевания
В протекании множественной миеломы выделяют три стадии:
- Начальная.
- Развернутая.
- Терминальная.
Существует несколько критериев для их определения.
Международная система стадирования (ISS, International Scoring System) ориентирована на количество бета-2 микроглобулина (β2M) и альбумина в сыворотке крови:
- β2M < 3,5 мг/л, альбумин ≥ 3,5 г/дл.
- β2M < 3,5 мг/л, альбумин < 3,5 г/дл; или β2M 3,5–5,5 мг/л, альбумин – не имеет значения.
- β2M ≥ 5,5 мг/л.
Система ISS имеет ряд ограничений, связанных с тем, что в ряде случаев уровни альбумина и бета-2 микроглобулина могут меняться под влиянием сопутствующих заболеваний, например, сахарного диабета. Поэтому рекомендуется соотносить эту систему стадирования с клинической классификацией Дьюри – Салмона (В. Durie, S. Salmon), в соответствии с которой стадии определяются следующим образом:
- Гемоглобин > 100 г/л; кальций крови – норма; сывороточный парапротеин < 50 г/л для IgG или < 30 для IgA; экскреция белка Бенс-Джонса (легкие цепи иммуноглобулинов) с мочой < 4 г/сутки; одиночная плазмоцитома или остеопороз или отсутствие и того, и другого (для определения I стадии должны быть соблюдены все перечисленные критерии).
- Критерии, не соответствующие ни стадии I, ни стадии III.
- Гемоглобин <85 г/л; кальций крови > 120 мг/л; сывороточный парапротеин >70 г/л для IgG, и > 50 г/л для IgA; экскреция белка Бенс-Джонса с мочой > 12 г/сутки; три или более очага остеолизиса (для определения III стадии достаточно соблюдения лишь одного из перечисленных критериев).
Каждая из трех стадий классификации Дьюри – Салмона делится на подстадии А и В в зависимости от содержания сывороточного креатинина, который служит показателем функции почек:
- Креатинин < 2 г/дл (< 177 мкмоль/л).
- Креатинин > 2 г/дл (> 177 мкмоль/л).
Симптомы миеломной болезни
Прежде чем появятся первые симптомы, заболевание длительно бессимптомно прогрессирует (этот период может составлять от 5 до 15 лет). В это время в анализе крови может быть обнаружена высокая РОЭ, парапротеинемия, а в анализе мочи – протеинурия. Но поскольку количество плазматических клеток в костном мозге не увеличено, диагноз поставить невозможно.
Развернутая стадия характеризуется появлением и нарастанием симптоматики, которая проявляется целым рядом синдромов, которые у разных пациентов имеют разную степень выраженности.
Для терминальной стадии характерно обострение имеющейся симптоматики, быстрое разрушение костей, прорастание опухолей в соседние ткани, нарастающая почечная недостаточность, тяжелая анемия, инфекционные осложнения.
Читайте также:
8 продуктов, помогающих улучшить кровообращение
6 видов рака, которые успешно лечатся
Какие парфюмерно-косметические товары могут быть опасными?
Диагностика миеломной болезни
Основные признаки множественной миеломы – костномозговой плазмоцитоз (> 10%), очаги остеолизиса, М-градиент (моноклональный протеин) или белок Бенс-Джонса в сыворотке или моче. Именно по этим признакам идет диагностический поиск при подозрении на заболевание, причем для диагноза достаточно установления плазмоцитоза и М-градиента (или белка Бенс-Джонса) вне зависимости от наличия костных изменений.
Применяются следующие методы диагностики:
- Рентгенография черепа, грудной клетки, таза, позвоночника, плечевого пояса, плечевых и бедренных костей.
- Спиральная компьютерная томография.
- Магниторезонансная томография.
- Позитронно-эмиссионная томография.
- Аспирационная биопсия костного мозга с целью определения миелограммы.
- Лабораторные анализы крови и мочи.
- Цитогенетическое исследование.
Костные и внекостные поражения при миеломной болезни обозначаются аббревиатурой CRAB:
- С – Calcium (кальций) – гиперкальцемия, содержание Са > 2,75;
- R – Renal (почечные) – нарушения почечной функции, креатинин сыворотки > 2 мг/дл;
- A – Anaemia (анемия) – нормоцитарная и нормохромная, гемоглобин < 100 г/л;
- В – Bone (кость) – очаги остеолизиса, патологические переломы, остеопения и т. д.
Дифференциальная диагностика проводится со следующими патологиями:
- другие моноклональные гаммапатии;
- поликлональная гипергаммаглобулинемия;
- реактивный поликлональный плазмоцитоз;
- костные метастазы.
Лечение миеломной болезни
Миеломная болезнь неизлечима, тем не менее, адекватное лечение позволяет добиться стойкой ремиссии и поддерживать ее длительно.
Терапия проводится по двум направлениям: противоопухолевая (этиотропная) и поддерживающая (симптоматическая).
Противоопухолевое лечение
Назначается с учетом возраста пациента и наличия сопутствующих заболеваний. Пациентам моложе 70 лет, или старше 70 лет без сопутствующей патологии назначают 4–6 циклов полихимиотерапии, после чего проводят мобилизацию гемопоэтических клеток, а затем высокодозную химиотерапию (миелоабляция) с последующей поддерживающей трансплантацией аутологических стволовых клеток. В дальнейшем, через 3-4 месяца, рассматривается целесообразность еще нескольких курсов полихимиотерапии либо еще одной аутотрансплантации стволовых клеток.
Пациентам, имеющим противопоказания к такому лечению (больные старше 70 лет с сопутствующей патологией), назначается полихимиотерапия.
Поддерживающее лечение
Проводится по следующим направлениям:
- лечение почечной дисфункции;
- подавление остеолиза;
- устранение гиперкальциемии;
- лечение синдрома повышенной вязкости крови;
- лечение анемии;
- купирование болевого синдрома;
- антитромботическая терапия;
- профилактика инфекции.
При бессимптомной форме множественной миеломы лечение не требуется, достаточно врачебного наблюдения.
Возможные осложнения и последствия
Миеломная болезнь способна трансформирваться в острый плазмобластный лейкоз или лимфосаркому.
Прогноз
В зависимости от формы миеломной болезни и чувствительности к проводимому лечению 5-летнего выживания удается достичь у 40–80% пациентов. К неблагоприятным прогностическим факторам относятся рецидивы, после каждого рецидива ремиссия достигается сложнее. Смерть в большинстве случаев наступает от тяжелых инфекционных осложнений.
Профилактика
Профилактика миеломной болезни заключается в избегании контакта с канцерогенами и токсичными веществами и поддержании здорового образа жизни.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Источник: www.neboleem.net
Виды миеломы
Различают несколько вариантов миеломной болезни.
Солитарная форма – это единичный очаг инфильтрации, чаще всего сосредоточенный в плоских костях.
Генерализованная форма подразделяется на:
- Диффузную миелому (поражение костного мозга);
- Диффузно-очаговую миелому (поражение и других органов, например, почек);
- Множественную миелому (образование опухолевых инфильтраций по всему организму).
Также миеломы отличаются между собой составом клеток опухоли:
- Плазмоцитарная;
- Плазмобластная;
- Полиморфно-клеточная;
- Мелкоклеточная.
Существуют различные иммунохимические признаки секретируемых парапротеинов:
- Миелома Бенс-Джонса (так называемая болезнь легких цепей);
- Миеломы A, G и M;
- Несекретирующая миелома;
- Диклоновая миелома;
- Миелома М.
В 70% случаев встречается миелома G, в 20% случаев – миелома A, чуть реже (15%) миелома Бенс-Джонса.
Стадии болезни
Течение болезни можно разделить на три стадии:
- I — стадия начальных проявлений;
- II — стадия развернутой клинической картины;
- III — терминальная стадия;
 Стадия I – бессимптомный период, в течение которого не наблюдается клинических признаков и изменений в состоянии пациентов.
Стадия I – бессимптомный период, в течение которого не наблюдается клинических признаков и изменений в состоянии пациентов.
Стадия II – при которой наиболее четко выражены все клинические симптомы, характерные для миеломы.
Стадия III – терминальная. Происходит распространение миеломы в различные внутренние органы.
Существуют подстадии А и В характеризующиеся наличием или отсутствием у пациента почечной недостаточности.
Проявления и симптомы
Зачастую миелома развивается, не привлекая особого внимания, проявляясь болью в костях. В результате развития болезнь распространяется на внутренние части плоских костей (лопаток, грудины, позвонков, черепа) или эпифизы трубчатых костей. Нередки случаи обнаружения миелосаркомы – злокачественных элементов, в основном состоящих из клеток белого кровяного ростка. В дальнейшем на костях появляются образования в виде округлой мягкой субстанции, – это характерно для диффузно-узловатой миеломы (миелобластома), при этом разрушается костная ткань.
Бывают случаи, когда болезнь незаметна до определенного периода и внезапно появляется спонтанный перелом – последствия остеодиструкции.
Выявляются нарушения работы желудочно-кишечного тракта, ухудшение зрения, непостоянная температура тела, общая слабость, анемия, частные инфекционные заболевания: от обычного гриппа до лейкоплакии вульвы или шейки матки. В результате поражения внутренних органов, появляются неприятные ощущения и боли, сердцебиение, чувство тяжести в подреберье. Бывает, что миеломные узлы сдавливают головной мозг, возникают головные боли. Кроме того, возможны патологические изменения позвоночных дисков, приводящие к миелорадикулоишемии, нарушению кровоснабжения спинного мозга.
Причины заболевания. Факторы риска
Причины развития миеломы достоверно неизвестны. Можно выделить лишь общие факторы, способствующие проявлению онкологических заболеваний в целом. Довольно часто миелома обнаруживается у людей пожилого возраста (старше 65 лет), людей, подвергающихся воздействию какого-либо ионизирующего излучения, имеющих длительный контакт с продуктами нефтепереработки, асбестом и другими токсическими веществами. Некоторую роль в появлении миеломы играют расовая принадлежность, вирусные инфекции, стресс и генетическая предрасположенность.
По статистике среди темнокожего населения миелома встречается почти вдвое чаще, чем среди белокожих наций, однако причину такого распределения до сих пор не смогли выявить.
Большую роль в изучении причин возникновения миеломы играет генетическое исследование, имеющее возможность обнаружить гены, способные своими мутациями вызвать опухоль.
Диагностика
 Для диагностики миеломы применяются лабораторные методы исследования. Наиболее характерные изменения можно выявить на основе общего анализа крови и мочи, обратив внимание на следующие показатели: повышенное сверх нормы содержание кальция в моче или в сыворотке крови, вместе с тем высокий уровень белка в моче и низкое количество эритроцитов, тромбоцитов и гемоглобина, увеличенная до 80 мм/ч. и выше СОЭ. Высокое содержание общего количества белка в крови на фоне низкого уровня альбумина.
Для диагностики миеломы применяются лабораторные методы исследования. Наиболее характерные изменения можно выявить на основе общего анализа крови и мочи, обратив внимание на следующие показатели: повышенное сверх нормы содержание кальция в моче или в сыворотке крови, вместе с тем высокий уровень белка в моче и низкое количество эритроцитов, тромбоцитов и гемоглобина, увеличенная до 80 мм/ч. и выше СОЭ. Высокое содержание общего количества белка в крови на фоне низкого уровня альбумина.
Более точный диагноз дает определение моноклональных парапротеинов, исследование мочи на белок Бенс-Джонса. Положительный анализ дает наличие легких цепей парапротеинов, проходящих сквозь канальцы почек. Кроме этого проводят ряд других исследований: рентгенографию, томографию костей, трепанобиопсию костного мозга, цитогенетические исследования, определяют количественные показатели иммуноглобулина в крови.
Проведение единичного анализа недостаточно для верной диагностики, поэтому для окончательного результата исследований необходимо сопоставить все данные с клиническими проявлениями признаков заболевания.
Лечение
Лечение миеломы проводит в стационаре врач-гематолог. Миелома относится к неизлечимым поражениям кроветворных тканей, полное исцеление от которой возможно только при трансплантации костного мозга, но правильное и своевременно назначенное лечение позволяет держать опухоль под контролем.
Этапы курса лечения миеломы:
- Цитостатическая терапия;
- Лучевая терапия;
- Назначение альфа2-интерферона;
- Профилактика и лечение осложнений;
- Трансплантация костного мозга.
Основную часть комплекса по лечению миеломы занимает химиотерпия. Кроме того, применяют и другие новые виды лечения, основываясь на правильном прогнозе заболевания. При бессимптомном течении болезни стадии IА или IIА лечение откладывают, но за пациентом постоянно наблюдают, контролируют состав крови. Если стадия заболевания перешла в развернутую, назначают цитостатики и химиотерапию.
Показания для химиотерапии:
- Анемия;
- Гиперкальциемия (повышение уровня содержания кальция в сыворотке крови);
- Амилоидоз;
- Гипервискозный и геморрагический синдром;
- Поражение костей;
- Поражение почек.
 Различают два вида химиотерапии: стандартную и высокодозную. Применяются как давно известные препараты «Мелферан», «Сарколизин», «Циклофосфан», так и новые, более современные, «Карфилзомиб», «Леналидомид», «Бортезомиб».
Различают два вида химиотерапии: стандартную и высокодозную. Применяются как давно известные препараты «Мелферан», «Сарколизин», «Циклофосфан», так и новые, более современные, «Карфилзомиб», «Леналидомид», «Бортезомиб».
Для лечения пациентов, возраст которых превышает 65 лет, применяют «Преднизолон», «Винкристин», «Алкеран», «Циклофосфан». Они же используются при наиболее агрессивной форме заболевания. При костной миеломе применяют также бифосфонаты («Бонефос», «Аредия», «Бондронат»), тормозящие разрастание самой миеломы, подавляющие активность остеокластов и способные останавливать разрушение костной ткани. Пациентам младше 65 лет после курса стандартной химиотерпии возможно назначение высокодозной химиотерапии, вплоть до трансплантации стволовых клеток (своих или донора).
Лучевая терапия применяется в основном при поражении костей с сильным болевым синдромом и крупными очагами разрушения ткани, при солитарной миеломе, а также у слабых пациентов как паллиативный метод лечения. Как дополнение к лечению назначают «Дексаметазон».
В качестве поддерживающей терапии пациентам в состоянии ремиссии назначают в высоких дозах альфа2-интерферон в течение нескольких лет.
Профилактика и лечение осложнений основана на коррекции функции почек при почечной недостаточности, применении мочегонных средств, диеты, празмафереза (очищение крови от парапротеинов) или гемодиализа в более тяжелых случаях, переливания компонентов крови при анемии. Кроме того, подавления инфекционных заболеваний применением антибиотиков (как правило широкого спектра действия), дезионтоксикационную терапию.
Большое внимание уделяется нормализации содержания кальция применением мочегонных средств, кальцитрина. Различные степени гиперкальциемии лечат гидратацией, употреблением минеральной воды, инфузиями. При переломах применяют остеосинтез, вытяжение, оперативное лечение.

Трансплантация костного мозга из-за высокого риска осложнений (в особенности у пациентов старшего возраста) на данный момент не находит широкого применения при лечении миеломы. Наиболее приемлемый вариант – трансплантация стволовых клеток от донора или же самого пациента, способная привести к излечению приблизительно у 20% пациентов.
Оперативное хирургическое лечение миеломы применяют при поражениях позвоночника, сдавлениях корешков нервов, сосудов, других жизненно важных органов или проводят укрепление и фиксацию костей при переломах.
Диета и питание
Питание при миеломе исключает пирожные, конфеты, борщи и другие жирные, острые, соленые и копченые продукты. Также нежелательны сдобные мучные продукты, пшено, перловка, ржаной хлеб, бобовые, молоко цельное и кисломолочные продукты, соки, газированные напитки и квас.

Питаться нужно небольшими порциями. При нормальном уровне лейкоцитов, в рацион можно вводить яйца, рыбу, нежирную говядину, мясо кролика, курицы, печень. Каши из круп, подсушенный хлеб. Допускаются фрукты и овощи в свежем или отварном виде.
При пониженном количестве сегментоядерных лейкоцитов в крови (нейтрофилов) и диспептических проявлениях в рацион питания можно включать каши из риса на воде или рисовый суп.
Желательно употреблять пищу, содержащую кальций, витамины В и С, с количеством белков до двух грамм на килограмм веса в сутки. При химиотерапии и нормальной работе почек количество употребления жидкости составляет до трех литров. Можно пить компоты, кисель, чай, отвар шиповника.
Например, при химиотерапии на завтрак можно съесть хлеб с маслом, омлет на пару или запеканку из манной крупы, чай зеленый, кофе. В обед – говяжьи котлеты, приготовленные в пароварке, нежирный суп на мясном бульоне, подсушенный хлеб, компот. В перерыве между обедом и ужином можно выпить ягодный кисель, съесть печенье (сухое). На ужин отварное нежирное мясо, рисовый гарнир, отвар шиповника.
Продолжительность жизни при миеломе
В зависимости от формы заболевания и его течения, от стадии, на которой началось лечение, прогнозы по продолжительности жизни пациента различаются от считанных месяцев до десятка лет. Обусловлено это также ответом болезни на лечение, наличием других патологий, возрастом пациентов. Кроме того, при миеломе развиваются, приводящие к летальному исходу, тяжелые осложнения: почечная недостаточность, сепсис, кровотечения, поражение внутренних органов применением цитостатиков.
Продолжительность жизни в среднем, при условии проведения стандартной химиотерпии – 3 года. При высоких дозах химических препаратов – 5 лет. У людей с повышенной чувствительностью к химиотерапии продолжительность жизни не превышает 4 лет. При длительном лечении химическими препаратами не исключено развитие вторичной устойчивости миеломы, которая трансформируется в острый лейкоз. Миелома имеет высокий уровень злокачественности, полное излечение наблюдается очень редко.
При стадии IА продолжительность жизни в среднем составляет около пяти лет, при стадии IIIВ – менее 15 месяцев.
Источник: pro-rak.com
