Причины антифосфолипидного синдрома
Афс — это такое состояние, причины которого на сегодняшний день досконально не выяснены. Есть предположение о наследственном факторе развития недуга. Чаще болезнь имеет не самостоятельный характер, а возникает в результате наличия сопутствующих патологий. Это болезни аутоиммунного характера, злокачественные образования, микроангиопатии, патологии инфекционного и вирусного происхождения и др.
Недуг может развиться в результате приема определенных фармацевтических средств.
При афс синдроме образуется множество аутоиммунных тел на мембранах клеток крови и нервных клеток.
Они пагубно воздействуют на многие структуры организма, вследствие чего кровяные клетки обретают чрезмерную способность к свертыванию. Возникает гипоксия и целый ряд симптомов.
Классификация антифосфолипидного синдрома
Медицина главенствует двумя основными видами, которые базируются на разных критериях. Один вид основан на взаимосвязи патологии с другими болезнями, а второй на характеристиках клиники:
- первичный афс;
- вторичный антифосфолипидный синдром.
Первый вид является состоянием, при котором на протяжении многих лет отсутствуют какие-либо проявления других болезней. Это означает, что были замечены исключительно проявления афс.
Вторичная форма наступает в разгар системной красной волчанки или же какого-то другого заболевания аутоиммунного, инфекционного, вирусного характера.
Симптомы антифосфолипидного синдрома
Болезнь проявляет себя такими кожными симптомами:
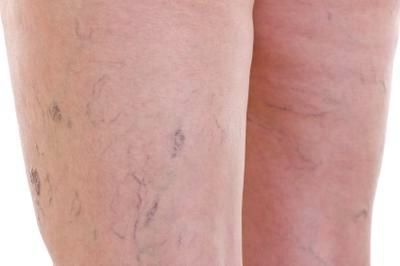
- образование сетки сосудов на руках и ногах;
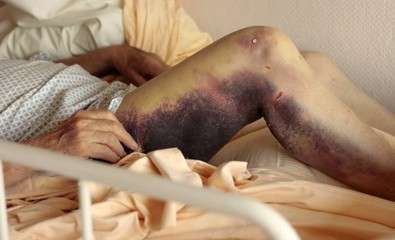
- точечные кровоизлияния;
- синяки под кожей;
- кровоизлияния в зоне локтя;
- омертвевшие частицы кожи;
- покраснения в области ладоней и ступней;
- образование узелков под кожей.
- язвы, которые в течение длительного времени не заживают;
Сосудистые признаки:
- холод конечностей;
- ишемия;
- атрофия мышц;
- некроз тканей;
- тромбозы.
Со стороны костей часто наблюдаются такие проявления:
- отмирание костей сопровождается болезненностью неопределенной зоны, атрофией мышц, возникновением проблем с суставами;
- остеопороз дает о себе знать сильной болезненностью в зоне поражения.
Со стороны органов зрения могут наблюдаться такие признаки:

- атрофия нерва;
- кровоподтеки;
- выделение экссудата;
- тромбозы.
Все эти нарушения негативно сказываются на остроте зрения. Данный процесс может быть, как обратимым, так и необратимым.
Поражение почек выражено такими проявлениями:
- интенсивная острая боль в области поясницы, кровавые частицы в моче;
- снижение диуреза;
- проблемы со стулом.
Болезнь угрожает развитием почечной недостаточности.
Если патологический процесс распространяется на нервную систему, тогда возникают такие симптомы:
- истощение;
- слабость;
- головокружительное состояние;
- сильные головные боли;
- понижение кровяного давления.
Нередко синдром сопровождается различными акушерскими патологиями.
Диагностика антифосфолипидного синдрома
Есть определенные критерии диагностики, которые определяют наличие у пациента данного недуга:
- Трудности вынашивания беременностей.
- Своеобразный сосудистый рисунок на теле.
- Тромбозы.
- Понижение тромбоцитов.
Помимо этого могут быть обнаружены также увеличение показателей СОЭ, снижение тромбоцитов, проявления анемии.
Немаловажное значение играют иммунологические маркеры, которые свидетельствуют о заболевании. Доктора обычно назначают пациентам:

- анализ крови на антиспермальные антитела;
- анализ афс крови на иммунологический профиль;
- комплексное обследование на афс;
- афс скрининг.
Лечение АФС (антифосфолипидного синдрома)
Кто лечит патологию, будет зависеть от первичных жалоб. Как правило, больной идет на прием к терапевту, который определяет, к какому узкопрофильному специалисту ему далее идти.
Рекомендованные препараты при афс:
- гормональные средства;
- прием витаминов группы В;
- лекарства полиненасыщенных жирных кислот.
Некоторые из медикаментов:
- Гепарин 5000 МЕ/мл 5мл фл.№1;
- Аспирин кардио таб. 300 мг №28;
- Варфарин таблетки 5мг №30.
Помимо этого часто практикуется очищение крови. Также в качестве терапии используются и другие лекарственные средства при афс. Это могут быть моноклональные антитела, цитокины и прочее. Нужно уделять внимание основному недугу и лечебные меры направить в эту сторону.
Для более быстрого выздоровления важно блюсти диету при антифосфолипидном синдроме. Она заключаются в том, чтобы полностью исключить из рациона жирную пищу, бобы, твердый сыр, листовые овощи и есть продукты, которые снижают свертываемость крови.
АФС синдром и беременность
Гибель плода возникает на фоне прогрессирования данного заболевания. Ребенок страдает от кислородного голодания и от нехватки питательных компонентов. Признаки недуга точно такие же, как и у всех остальных пациентов. В идеале диагностировать состояние нужно еще до зачатия. Дальнейшую беременность можно планировать в том случае, если все показатели крови придут в норму.
В течение вынашивания назначается несколько раз такая методика, как доплерометрия. Также будущим матерям выписывают средства, которые способствуют улучшению метаболизма.
В случае выявления недуга, лечение при беременности подразумевает введение иммуноглобулина в незначительном количестве.
При подозрении наличия антифосфолипидного синдрома у детей немаловажным фактором является семейный анамнез. То есть, если у одного из родственников был в анамнезе афс, то вероятнее всего, что ребенку передастся генетическая склонность к его появлению.
Прогноз
Из этой статьи вы узнали о таком состоянии, как афс синдром: что это такое. Исход будет зависеть от своевременности предпринятых мер, а также от организованности пациента в плане соблюдения всех принципов лечения.
Источник: xmedicin.com
Причины антифосфолипидного синдрома
Синдром может возникнуть как самостоятельно, так и быть спровоцированным другими заболеваниями. Особенно часто он возникает как следствие аутоиммунных патологий. К ним относятся:
- системная красная волчанка;
- артриты;
- ревматизм;
- злокачественные опухоли;
- гепатиты А, В, С.
Также это могут быть любые инфекции как бактериального, так и вирусного характера. Такие заболевания приводят к изменению вязкости крови, формированию сгустков, которые прикрепляются на стенку кровеносного сосуда, частично или полностью закупоривают его просвет. В результате этого процесса нормальный кровоток по кровеносным сосудам будет нарушен. Ученые, исследующие антифосфолипидный синдром, приводят доказательства, что это состояние может привести к самым тяжелым последствиям: инфаркту, инсульту, летальному исходу.
Кроме первичного и вторичного патологического процесса угнетения фосфолипидов, медики выделяют еще и катастрофическую форму. В этом случае прогнозы на излечение очень неутешительны.
Это сравнительно недавно открытое заболевание. Антифосфолипидный синдром (АФС) как самостоятельная патология был признан в 1994 году, хотя его исследованием занимались за 2 десятилетия до того.
Диагностика антифосфолипидного синдрома
Выявить это патологическое состояние организма возможно только в результате клинического исследования крови из вены на наличие антител. Анализ должен быть выполнен дважды, через определенный промежуток времени. Как правило, стандартный срок для повторного анализа составляет 3 месяца. После этого врач уже может с точностью подтвердить или опровергнуть диагноз и назначить соответствующее лечение.
Показаниями к диагностике будет целый ряд симптомов, обнаруженных при внешнем осмотре либо в результате назначения кардиолога, гинеколога, флеболога и других специалистов.
Симптомы антифосфолипидного синдрома
Заболевание имеет целый комплекс клинических проявлений, которые определяются локализацией процесса, характером поражений. Это может быть тромбоз капилляров, вен и артерий любого органа или системы человеческого организма.
В 80% случаев поражается именно венозная часть кровеносной системы. Следовательно, симптомы могут быть как со стороны сердечно-сосудистой, так и центральной, вегетативной нервных систем.
Со стороны гинекологии возможны проблемы с зачатием и вынашиванием плода.
Дерматологические нарушения проявляются в виде:
- закупорки;
- образования варикозных узлов и сосудистой сетки;
- склонности к синякам без явной причины.
При этом заболевании сбой может дать практически вся сосудистая система организма, хотя чаще имеет место локализация патологии:
- на сетчатке глазного дна;
- в сосудах печени;
- в венах конечностей (зачастую нижних).
Из-за антифосфолипидного синдрома возникает множество заболеваний сердечно-сосудистой систем. К примеру: тромбофлебиты, геморрой, проблемы с клапанами сердечной мышцы, варикозное расширение вен.
Лечение антифосфолипидного синдрома
Это заболевание требует комплексного подхода под руководством соответствующего специалиста. В данном случае – это врач-ревматолог и иммунолог. Общая схема лечения должна включать в себя такие меры:
- Превентивные меры тромбоза сосудов.
- Улучшение биохимических и физических показателей крови. В данном случае необходима ликвидация или значительное уменьшение числа (титров) антител к фосфолипидам.
- Антиагреганты. Это группа препаратов, улучшающая циркуляцию крови, препятствующая ее свертываемости.
При спровоцированном или вторичном синдроме АФС главные усилия должны быть направлены на ликвидацию основной причины развившегося процесса. Доктором назначаются медицинские препараты соответствующей направленности. Таким образом добиваются снижения уровня антител в крови.
Медикаментозная терапия может быть разной. Чаще всего это гормональные и противовоспалительные препараты, которые снижают уровень антагонистов фосфолипидов, следовательно, уменьшается тромбообразование.
По показаниям возможно лечение, направленное на снижение вязкости крови. Такого рода препараты имеют достаточно много противопоказаний. С другой стороны, если нет органических нарушений в деятельности желудка, кишечника, печени и почек, то такие средства имеют хорошее противотромботическое действие.
Врач может порекомендовать и кардинальные меры. Существует специальная технология очищения крови – плазмафарез. Это достаточно эффективная процедура при очень больших величинах антител, хотя ее применение считается исключительным для антифосфолипидного синдрома.
Заболевание сложное, чаще с хроническим течением, возможны периодические рецидивы, но при своевременном лечении и внимательном отношении к своему здоровью прогноз очень благоприятный. Вместе с врачом вы можете добиться если не полного выздоровления, то стойкой ремиссии.
Антифосфолипидный синдром и беременность
К сожалению, эти два состояния организма практически взаимно исключающиеся понятия, так как патология приводит к проблемам с вынашиванием. Из-за нарушенного кровоснабжения у материи плода существует вероятность:
- мертворождения или выкидыша;
- инфаркта эмбриона;
- задержки в развитии плода, плохого набора веса.
Только после успешного лечения и нормализации клинических показателей крови можно говорить о нормальном протекании беременности и рождении здорового малыша. Поэтому, если вы планируете иметь детей, желательно пройти предварительную диагностику. Особенно, это необходимо в том случае, если были самопроизвольные выкидыши. Возможно, АФС – это и есть их причина.
Внимательно относитесь к своему здоровью и тщательно выполняйте рекомендации врача, только в этом случае можно говорить о долгой полноценной и здоровой жизнедеятельности вашего организма.
Источник: sindrom.guru
Комплексное исследование лабораторных маркеров антифосфолипидного синдрома (антинуклеарного фактора, антител к кардиолипину и бета-2-гликопротеину), используемое для диагностики и оценки прогноза этого состояния.
Определяемые показатели:
- Антитела к бета-2-гликопротеину
- Антинуклеарный фактор на HEp-2-клетках
- Антитела к кардиолипину, IgG и IgM
Синонимы русские
Серологические тесты при АФС, анализы крови при АФС.
Синонимы английские
Lab Panel, Antiphospholipid Syndrome (APS), Laboratory Criteria, APS.
Метод исследования
Непрямая реакция иммунофлюоресценции.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Антифосфолипидный синдром (АФС) – это приобретенный аутоиммунный гиперкоагуляционный синдром, характеризующийся венозными и/или артериальными тромбозами и/или осложнениями беременности и наличием антифосфолипидных антител. Антифосфолипидные антитела (АФА) – это гетерогенная группа аутоантител, направленных против белков, связанных с мембранными фосфолипидами. В группу АФА входят антикардиолипиновые антитела (АКА); антитела к бета-2-гликопротеину; волчаночный антикоагулянт; антитела к аннексину V; антитела к фосфатидилсерин-протромбиновому комплексу и другие.
Хотя роль АФА в патогенезе АФС до конца не ясна, предполагается, что они являются причиной возникновения этого синдрома. Диагностика АФС сложна и носит комплексный характер. Лабораторные исследования являются неотъемлемой частью диагностического алгоритма. Во избежание ошибок необходимо понимать, какова роль лабораторных анализов в диагностике АФС и как правильно интерпретировать их результаты.
В настоящее время для диагностики АФС наиболее часто ориентируются на австралийские (сиднейские) критерии 2006 г. Эти критерии включают клинические и лабораторные признаки. К лабораторным критериям АФС относятся:
- наличие волчаночного коагулянта;
- наличие АКА класса IgG или IgM в среднем или высоком титре (более 40 фосфолипидных единиц ФЕ или в титре, превышающем 99 процентиль) при использовании метода иммуноферментного анализа, ИФА (ELISA); 1 ФЕ равна 1 мкг антитела;
- наличие антител к бета-2-гликопротеину классов IgG и/или IgM в титре, превышающем 99 процентиль, при использовании метода ИФА.
Для диагностики АФС необходимо наличие клинических и 1 или более указанных лабораторных критериев в двух или более анализах, выполненных с интервалом по крайней мере 12 недель.
Особенности интерпретации результата исследования
- Анализы на АФС характеризуются достаточно высоким процентом ложноположительных результатов (3-20 %). По этой причине их не используют в качестве скрининга у бессимптомных пациентов, в том числе у беременных женщин. Предложен следующий подход отбора пациентов, которым может быть показан анализ на АФС:
- Группа пациентов, которым целесообразно проводить исследование на АФС: пациенты молодого возраста (менее 50 лет) с необъяснимой и неспровоцированной венозной тромбоэмболией и/или артериальным тромбозом, тромбозом необычной локализации, случаи потери беременности на поздних сроках или любой тромбоз или осложнения беременности у пациентов с аутоиммунными заболеваниями (СКВ, ревматоидный артрит, аутоиммунная тромбоцитопения, аутоиммунная гемолитическая анемия);
- Группа пациентов, которым менее целесообразно проводить исследование на АФС: пациенты молодого возраста с привычным невынашиванием беременности ранних сроков, спровоцированной венозной тромбоэмболией и бессимптомные пациенты, у которых случайно было выявлено удлинение активированного частичного тромбопластинового времени (АЧТВ);
- Группа пациентов, которым наименее целесообразно проводить исследование на АФС: пациенты пожилого возраста с венозной и/или артериальной тромбоэмболией.
- Прием некоторых лекарственных средств и инфекционные заболевания могут приводить к появлению АКА, что, однако, носит транзиторный характер и не связано с повышенным риском тромбоза. По этой причине проводят не менее 2 анализов с интервалом по крайней мере 12 недель. У пациентов с сифилисом, болезнью Лайма, ВИЧ-инфекцией и некоторыми другими инфекционными заболеваниями может быть ошибочно диагностирован АФС на основании положительного результата АФА и сопутствующего инсульта или артериального тромбоза другой этиологии.
- Слабоположительный титр АКА и антител к бета-2-гликопротеину не имеет клинического значения.
- Хотя антитела к бета-2-гликопротеину обычно присутствуют вместе с АКА, некоторые пациенты с АФС могут иметь только антитела к бета-2-гликопротеину. Следует помнить, что чувствительность анализа на антитела к бета-2-гликопротеину невысокая (40-50 %). Поэтому во избежание ошибок диагностики рекомендуется исследовать оба типа антител (АКА и антитела к бета-2-гликопротеину) плюс волчаночный антикоагулянт.
- В практике встречаются случаи, напоминающие по клинической картине АФС, но негативные по «стандартным» лабораторным критериям (серонегативный АФС). Диагностика АФС у таких пациентов особенно сложна. Следует отметить, что действующие критерии АФС основаны преимущественно на мнении специалистов, а не на доказательствах исследований, поэтому к ним стоит относиться критически. Прояснить ситуацию с серонегативным АФС помогут анализы на дополнительные АФА, не входящие в принятые критерии:
- Антитела к фосфатидилсерин-протромбиновому комплексу;
- АФА класса IgA. В настоящее время учитываются только аутоантитела классов IgG и IgM. Антитела класса IgA не принимаются во внимание. С другой стороны, показано, что АФА класса IgA также увеличивают риск тромбоза.
Положительный результат этих дополнительных тестов может указывать на наличие АФС, несмотря на отсутствие «стандартных» критериев состояния.
Анализ на АФА используется не только для непосредственной диагностики АФС, но и для оценки риска тромбоза. По-видимому, разные виды АФА обладают разным тромбогенным потенциалом. Кроме того, риск тромбоза зависит также и от сочетания АФА. Так, наличие трех основных видов АФА (АКА, волчаночного антикоагулянта и антител к бета-2-гликопротеину), так называемая тройная серопозитивность ассоциирована с более высоким риском тромбоза, чем позитивность только по одному из АФА. Для более точной оценки риска тромбоза у пациентов с подтвержденным АФС целесообразно исключить другие известные факторы риска гиперкоагуляции:
- Наличие системной красной волчанки (СКВ). Пациенты с СКВ имеют повышенный риск тромбообразования. Этот риск еще более повышен при сочетании СКВ с АФС. Для скрининга СКВ у пациентов с АФС используют тест на антинуклеарный фактор. Антинуклеарный фактор (АНФ, антинуклеарные антитела, АНА) — это гетерогенная группа аутоантител, направленных против компонентов собственных ядер. АНА является очень чувствительным для СКВ тестом и поэтому используется в качестве скрининга. Существует несколько способов определения АНА в крови. Метод непрямой реакции флюоресценции (РНИФ) с использованием человеческих эпителиальных клеток HEp-2 позволяет определить титр и тип свечения. Для СКВ наиболее характерны гомогенный, периферический (краевой) и крапчатый (гранулярный) типы свечения.
- Врождённая тромбофилия;
- Беременность;
- Продолжительная иммобилизация;
- Хирургическое вмешательство.
В данное комплексное исследование вошли наиболее значимые аутоантитела при АФС (АКА, антитела к бета-2-гликопротеину и АНА). Следует еще раз подчеркнуть, что, хотя лабораторные тесты играют огромную роль в диагностике АФС, их стоит оценивать только в комплексе с клиническими данными. Повторные анализы рекомендуется выполнять с помощью одних и тех же тест-систем, то есть в одной лаборатории.
Для чего используется исследование?
- Для диагностики антифосфолипидного синдрома (АФС).
Когда назначается исследование?
- При наличии симптомов венозного или артериального тромбоза у молодого (до 50 лет) пациента или тромбоза необычной локализации;
- при обследовании пациентки с привычным невынашиванием беременности, то есть при наличии в анамнезе у женщины подряд трех и более самопроизвольных прерываний беременности в сроках до 22 недель;
- при наличии других косвенных признаков антифосфолипидного синдрома: симптомов повреждения клапанов сердца (вегетаций, утолщения, дисфункции), ретикулярного ливедо, нефропатии, тромбоцитопении, преэклампсии, хореи, эпилепсии;
- при наличии тромбоза или потери беременности у пациентов с аутоиммунными заболеваниями (например, СКВ);
- наряду с волчаночным антикоагулянтом при получении увеличенного частичного тромбопластинового времени (АЧТВ);
- при получении положительного результата RPR-теста при скрининге сифилиса.
Что означают результаты?
Референсные значения
Для каждого определяемого показателя:
- Антитела к бета-2-гликопротеину
- Антинуклеарный фактор на HEp-2-клетках
- Антитела к кардиолипину, IgG и IgM
Лабораторные критерии АФС (Sidney, 2006):
- наличие волчаночного коагулянта;
- наличие АКА класса IgG или IgM в среднем или высоком титре (более 40 фосфолипидных единиц ФЕ или в титре, превышающем 99 процентиль) при использовании метода иммуноферментного анализа, ИФА (ELISA); 1 ФЕ равна 1 мкг антитела;
- наличие антител к бета-2-гликопротеину классов IgG и/или IgM в титре, превышающем 99 процентиль, при использовании метода ИФА.
Что может влиять на результат?
- Прием некоторых лекарственных средств и инфекционные заболевания (герпес-зостер, ВИЧ) могут приводить к ложноположительному результату.
Важные замечания
- Положительный результат не всегда означает наличие АФС: анализ рекомендуется повторить с интервалом по крайней мере 12 недель.
- Отрицательный результат не позволяет исключить АФС — следует помнить о наличии «серонегативного» АФС.
Также рекомендуется
[03-004] Волчаночный антикоагулянт
[13-104] Антитела к фосфатидил-протромбину (PS-PT) IgG/IgM суммарно
Кто назначает исследование?
Терапевт, врач общей практики, ревматолог.
Литература
- Rand JH, Wolgast LR. Dos and don’ts in diagnosing antiphospholipid syndrome. Hematology Am Soc Hematol Educ Program. 2012;2012:455-9.
- Lim W. Antiphospholipid syndrome. Hematology Am Soc Hematol Educ Program. 2013;2013:675-80. Review.
Источник: helix.ru
