Сердечно-сосудистая система плода начинает формироваться самой первой, поскольку эмбрион нуждается в самостоятельном кровообращении. Это позволяет другим органам развиваться полноценно. Процесс развития и формирования эмбриональной сердечно-сосудистой системы занимает примерно 5 недель, начинаясь на третьей и заканчиваясь к восьмой.
Сегодня утверждают, что жизнь ребенка начинается не с момента его рождения, а с момента зачатия. Этому есть веские подтверждения, поскольку на 22 день после оплодотворения яйцеклетки отмечается первая пульсация будущего сердца, а на 26 день у плода, который имеет размеры всего 3 мм, кровь начинает циркулировать самостоятельно.
На протяжении тысячелетий сердце считалось одним из самых важных органов в организме. Аристотель даже полагал, что существуют другие органы, чтобы “охладить” его, включая мозг и легкие (которые, как на сегодня известно, выполняют свои собственные жизненные функции). Хотя это может быть не так, как когда-то думал Аристотель, все же сердце действительно выполняет ту роль, которая необходима для выживания.
Видео: 1-9 неделя беременности
Сердечная трубка и эмбриональные сосуды
Развитие сердца начинается на третьей неделе с образования двух эндотелиальных трубок, называемых ангиобластовыми хордами.

Из этих образований развиваются две сердечные трубки, которые сливаются в одну единую к концу третьей недели за счет бокового эмбрионального сгибания.

К четвертой неделе развивающееся сердце получает кровь из трех пар вен:
- Желточных вен.
- Пупочных вен.
- Общих кардинальных вен.
Желточные вены несут кислородсодержащую кровь из желточного мешка и входят в венозный синус. Пупочные вены переносят насыщенную кислородом кровь из хориона, изначальной плаценты. Общие кардинальные вены несут кислородсодержащую кровь из остальной части эмбриона.

Поскольку первичная печень развивается в тесной связи с поперечной перегородкой, печеночные каналы соединяются и окружают эпителиальные оболочки, образуя первичные печеночные синусоиды. Эти первичные синусоиды соединяются с желточными венами, которые проходят через поперечную перегородку и входят в венозный синус, также называемый венозным концом сердца. Левые желточные вены регрессируют, а правые желточные вены образуют печеночные вены, при этом сеть желточных вен вокруг двенадцатиперстной кишки образует портальную вену.
По мере развития печени пупочные вены теряют связь с сердцем и регрессируют. Правая пупочная вена и краниальная часть левой пупочной вены вырождаются на седьмой неделе беременности, оставляя только хвостовую часть левой пупочной вены. Каудальная ее часть переносит кислородную кровь эмбриону из плаценты. Пупочная вена связана с нижней полой веной (НПВ) посредством венозного протока, который развивается в печени. Этот обходной путь направляет большую часть крови прямо к сердцу из плаценты, минуя печень.

Пупочная вена — вентральный вид
Отток крови у зародыша происходит в основном посредством кардинальных вен, при этом передняя кардинальная вена собирает кровь с краниальной части эмбриона, а задняя кардинальная вена дренирует хвостовую часть. Эти два соединения образуют общую кардинальную вену (common cardinal vein), которая входит в венозный синус.
К восьмой неделе передние кардинальные вены соединены сосудом, проходящим наклонно между ними. Это образование позволяет крови перетекать с левой передней кардинальной вены направо. Как только каудальная часть левой передней кардинальной вены вырождается, этот анастомоз становится левой брахицефалической веной (brachiocephalic vein). Правая передняя кардинальная вена и правая общая кардинальная вена в конечном итоге становятся верхней полой веной (ВПВ), а задние кардинальные вены входят в состав общих подвздошных вен и непарной вены (v. azygos).
Как только образуются субкардинальные и супракардинальные вены, они начинают дополнять, а вскоре заменять задние кардинальные вены. Субкардинальные вены появляются в первую очередь и в конечном итоге образуют часть левой почечной вены, надпочечниковой вены, гонадальной вены и нижней полой вены (НПВ). Над почками анастомозы присоединяются к супракардинальным венам, образуя непарную и полунепарную вены. Под почками правая супракардинальная вена входит в состав НПВ, тогда как левая супракардинальная вена дегенерирует.
На четвертой и пятой неделях развития образуются глоточные дуги. Они кровоснабжаются фарингеальными арочными артериями (pharyngeal arch arteries), которые соединяют аортальный мешок с двумя дорсальными частями аорты. Дорсальная аорта проходит вдоль эмбриона, в конечном счете сливаясь в хвостовой его части, образуя нижнюю грудную часть и брюшную часть аорты. Оставшаяся правая дорсальная часть аорты вырождается, а остальная часть левой дорсальной аорты становится изначальной аортой.
В дорсальной аорте выделяют межсегментные артерии, которые кровоснабжают сомиты (первичные сегменты) и их производные. Эти межсегментные артерии превращаются в:
- позвоночные артерии в области шеи;
- межреберные артерии в грудной клетке;
- поясничные артерии и общие подвздошные артерии в брюшной полости;
- боковые сакральные артерии в крестцовой области. Хвостовая часть дорсальной аорты переходит в медиальную крестцовую артерию, при этом любые другие межсегментные артерии регрессируют.
Желточный мешок, аллантоис и хорион снабжаются непарными ветвями дорсальной аорты. Желточный мешок снабжен желчными артериями, и как только определенная его часть образует первичную кишку, эта область также снабжается желчными артериями.
Желчные артерии приводят к развитию чревных артерий, верхняя брыжеечная артерия снабжает кровью среднюю кишку; а нижняя брыжеечная артерия доставляет кровь к задней кишки.
Две пупочные артерии, находящиеся в пуповине, несут лишенную кислорода кровь по направлению эмбрион → плацента. Проксимальная часть этих артерий превращается во внутренние подвздошные и верхние вазические артерии (vesical arteries), а дистальные части регрессируют и становятся медиальными пупочными связками.
Развитие слоев сердца
По мере того как две эндотелиальные трубки сливаются, первичный миокард начинает образовываться из племенной мезодермы вокруг перикардиальной полости. Этот изначальный слой сердца впоследствии становится его средним слоем, миокардом. Из эндотелиальной трубки формируется эндокард, внутренний слой сердца. Эпикард, внешний слой, происходит из мезотелиальных клеток с внешнего слоя венозного синуса.

Гистология сердечной ткани
Рост и сворачивание сердечной трубки
Когда формируется краниальная часть эмбриональной складки, сердечная трубка удлиняется. По мере того, как это происходит, сердечная трубка развивает чередующимися сужениями и расширениями. В результате образуется луковица сердца (bulbus cordis), желудочек, предсердие и венозный синус. Луковица сердца содержит несколько компонентов, включая артериальный ствол (truncus arteriosus), артериальный конус (conus arteriosus) и сердечный конус.
Артериальный ствол располагается краниально по отношению к аортальному мешку, с которым он связан, и от него отходят артерии фарингеальной арки. Именно через них кровь покидает сердце, тогда как возвращается к венозному синусу сердца через пупочные, желточные и общие кардинальные вены.
Луковица сердца и желудочки растут быстрее, чем другие его развивающиеся части, из-за этого орган изгибается и складывается сам по себе, образуя луково-желудочковый контур. По мере того, как формируется изгиб, предсердие и венозный синус перемещаются таким образом, что они оказываются дорсально по отношению к артериальному стволу, bulbus cordis и желудочкам. За это время венозный синус занимает латеральное положение, у него определяются левый и правый рога.
Сердце первоначально прикрепляется брыжейкой к дорсальной стенке перикардиальной полости, называемой дорсальным мезокардием, но по мере роста сердца она начинает заполнять перикардиальную полость, а центральная часть дорсального мезокардия дегенерирует. Потеря части этой брыжейки позволяет сформировать связь между левой и правой сторонами перикардиальной полости за счет образования поперечной перикардиальной пазухи.
Движение крови по примитивному сердцу
В венозный синус поступает кровь из общих кардинальных вен, пупочных вен и желточных вен.
- Общие кардинальные вены несут кровь из эмбриона.
- Пупочные вены несут кровь от плаценты.
- Желточные вены несут кровь из пупочного пузыря.
После поступления в венозный синус кровь течет через синусовый клапан в первичный атриум. Затем она вытекает из предсердия в первичный желудочек через атриовентрикулярный (АВ) канал. Когда первичный желудочек сжимается, он перекачивает кровь в пуповину и через артериальный ствол направляет в аортальный мешок. Оттуда кровь поступает в фарингеальные арочные артерии, а затем в дорсальную аорту. Далее кровь возвращается к эмбриону, плаценте и пупочному пузырю.
Видео: Развитие сердца
Разделение развивающегося сердца
В середине четвертой недели развития плода атриовентрикулярный канал, первичные атриум и желудочек начинают разделяться. Этот процесс завершается к концу восьмой недели. Он начинается с образования эндокардиальных подушек, специализированной ткани внеклеточного матрикса, связанной с миокардиальной тканью. В конце четвертой недели эти подушки появляются на вентральной и дорсальной стенках АВ-канала и начинают расти друг к другу. В конечном итоге они сливаются, разделяя АВ-канал на левый и правый компоненты, частично разделяя атриум и желудочек и действуя как АВ-клапаны.
Первоначальный атриум разделяется на правое и левое предсердия двумя перегородками, перегородкой примум и секундум (primum и secundum). Первичная перегородка появляется сначала в виде тонкой мембраны, растущей из крыши изначального атриума в сторону эндокардиальных подушек, оставляя отверстие между ее краем и эндокардиальной подушкой. Это образование называется отверстие примум (foramen primum), и оно позволяет крови продолжать перетекать из правого предсердия в левое. Оно постепенно сжимается и, в конце концов, закрывается, когда перегородка примум удлиняется и сливается с эндокардиальными подушками, образуя изначальную АВ-перегородку.
До того, как foramen primum полностью закрывается, апоптоз клеток в середине перегородки образует перфорации. Эти перфорационные отверстия формируют новое второе отверстие, внутреннее отделение, которое позволяет кислородосодержащей крови протекать из правого предсердия влево, даже после того, как отверстие примум было закрыто.
Мышечная перегородка, septum secundum, растет вместе с septum primum, справа от нее. Она растет вниз из вентро-краниальной стенки атриума в течение пятой и шестой недель развития, постепенно перекрывая внутреннюю оболочку в перегородке primum. Путем перекрытия внутреннего отверстия без слияния с примум образуется неполный барьер между предсердиями. На этом этапе развития отверстие между предсердиями называется овальным отверстием, и оно позволяет кислородосодержащей крови продолжать течь из правого предсердия в левое.
За счет наличия своеобразного лоскутоподобного клапана предотвращается протекание крови в противоположном направлении, из левого предсердия в правое: тонкая перегородка primum прижимается к более твердой и негибкой перегородке септума, блокируя возвращение крови через овальное отверстие. Хотя краниальная часть перегородки primum медленно регрессирует, некоторые ее части остаются прикрепленными к эндокардиальным подушкам. Эти остаточные части первичной перегородки образуют клапан овальной формы.

После рождения ребенка давление в левом предсердии значительно увеличивается, становясь намного выше давления в правом предсердии. Это приводит к тому, что перегородка примум прижимается к перегородке септум, а клапаны отверстия примум сливаются с перегородкой секундум, функционально закрывая овальное отверстие. Когда это происходит, foramen ovale становится овальной ямкой, а две перегородки образуют полный барьер между предсердиями.
Венозный синус, его производные и развитие правого предсердия
Синоатриальное отверстие, то есть отверстие венозного синуса в первичном предсердии, первоначально расположено на задней стенке изначального атриума. Подобное положение изменяется в конце четвертой недели, когда правый синусовый рог становится больше левого. Этот неравномерный рост перемещает синусовое отверстие вправо, поэтому оно впоследствии будет находиться в правом предсердии. По мере того, как правый синусовый рог продолжает расти, кровь из области головы и шеи эмбриона втекает в него через ВПВ, а кровь из плаценты и остальной части эмбриона втекает в него через НПВ. В дальнейшем венозный синус интегрируется в стенку правого предсердия в виде гладкого участка, синусового венарума (sinus venarum). Остальная внутренняя поверхность правого предсердия и ушко имеет более толстый, трабекулярный вид. Эти части взрослого атриума происходят из первичного предсердия.
Переход от гладкой к грубой внутренней поверхности правого предсердия внутри определен предсердным гребнем, называемым crista terminalis, который происходит от краниальной части правого синоатриального клапана, а снаружи — с помощью канавки, называемой sulcus terminalis. Каудальная часть правого синоатриального клапана образует клапаны НПВ и коронарного синуса.
Левый синуальный рог развивается в коронарный синус; а левый синоатриальный клапан в конечном итоге сливается с перегородкой secundum, становясь частью межпредсердной перегородки.

Межпредсердная перегородка — вид сбоку
Первичная легочная вена, ее производные и развитие левого предсердия
Большая часть внутренней стенки левого предсердия гладкая и образована из первичной легочной вены, которая развивается из дорсальной предсердной стенки, расположенной слева от перегородки primum. По мере того, как левое предсердие растет, первичная легочная вена, а также ее основные ветви интегрируются в предсердную стенку. Это приводит к появлению четырех легочных вен, входящих в левое предсердие. Левое предсердие имеет то же происхождение, что и правое предсердие — первичный атриум. Таким образом, его внутренняя поверхность имеет трабекулярную структуру.
Развитие желудочков
Первоначальный желудочек начинает разделяться на два желудочка с ростом срединного гребня, мускульной межжелудочковой (МЖ) перегородки с верхним свободным краем, который возникает из основания первичного желудочка, ближе к вершине сердца. Расширение развивающихся желудочков по обе стороны от этой перегородки отвечает за первоначальное увеличение высоты перегородки. Дальнейший рост последней происходит за счет желудочковых миоцитов, расположенных с обеих сторон сердца.
Между верхним свободным краем этой перегородки и эндокардиальными подушками остается отверстие под названием IV отверстие. Через него кровь продолжает течь с правого желудочка в левый вплоть до полного закрытия в конце седьмой недели, когда левый и правый бульбарные гребни сливаются с эндокардиальной подушкой, образуя мембранную часть IV перегородки. На пятой неделе бульбарные гребни формируются за счет деления мезенхимальных клеток нервного гребня в стенках бульбуса (сердечной луковицы).
Мембранная часть IV перегородки возникает, когда ткань с правой стороны эндокардиальной подушки простирается до мышечной части IV перегородки, в конечном счете сливаясь с аортально-легочной перегородкой и мускульной IV перегородкой. Как только IV отверстие закрывается и образуется мембранозная часть IV перегородки, аорта становится единственным оттоком крови из левого желудочка, а легочный ствол — единственным оттоком крови из правого желудочка.
По мере развития желудочков кавитация приводит к образованию мышечных пучков. В то время как некоторые из них сохраняются в виде столбцов мышц на внутренней поверхности желудочков (trabeculae carneae), другие образуют сосочковые мышцы и хорды tendinae (сердечные струны), которые соединяют папиллярные мышцы с АВ-клапанами.

Задняя папиллярная мышца — боковое изображение слева
Луковица сердца и артериальный ствол
Бульбарные гребни образуются из мезенхимальных клеток нервного гребня. Миграция этих клеток индуцируется костным морфогенным белком (КМБ) и другими сигнальными путями. Эти бульбарные и стволовые гребни расположены спирально под углом в 180 градусов. Их слияние образует спиральную аортолегочную перегородку, которая делит луковицу сердца и артериозный ствол на аорту и легочной ствол.
По мере того, как сердце продолжает развиваться, bulbus cordis интегрируется в стенки желудочка в их гладкую часть. В правом желудочке луковица сердца становится артериозным конусом, который способствует развитию легочного ствола. В левом желудочке луковица сердца становится преддверием аорты, частью левого желудочка чуть ниже аортального клапана.
Формирование сердечных клапанов
Аортальные и легочные полулунные клапаны развиваются из трех подушечек субэндокардиальной ткани, присутствующей вокруг отверстия аорты и легочного ствола. Они превращаются в три бугорка.
Трехстворчатые и митральные AV-клапаны формируются из пролиферативной ткани, окружающей AV-каналы. В структуру трикуспидального клапана входит три бугорка, а в митральный (то есть двустворчатый) — два. В дальнейшем клапаны имеют три и две створки соответственно.

Передний выступ митрального клапана — краниальный вид
Образование проводящей системы
Первоначально первичный атриум функционирует как кардиостимулятор развивающегося сердца; но венозный синус вскоре перенимает на себя эту роль. На пятой неделе синоатриальный узел (СА) развивается в правом предсердии около входа ВПВ. После того, как венозный синус интегрирован в сердце, клетки из его левой стенки определяются вблизи открытия коронарного синуса у основания межпредсердной перегородки. С добавлением некоторых клеток из АВ-области АВ-узел и пучок образуются чуть выше эндокардиальных подушек. Проводящие пути, происходящие из АВ-пучка, распространяются по направлению из атриума в желудочек и делятся на левые и правые ветви пучка, которые обнаруживаются во всем миокарде желудочка. В конечном итоге СА-узел, АВ-узел и АВ-пучок получают нервную иннервацию, исходящую извне сердца. На этом этапе развитие первичной проводящей системы завершается.
Ключевые моменты:
- Сердечно-сосудистая система начинает развиваться самой первой, поскольку это позволяет полноценно развиваться всему организму.
- Будущее сердце начинает пульсировать уже на 22 день после оплодотворения яйцеклетки.
- На 26 день отмечается самостоятельное циркулирование крови по примитивной кровеносной системе.
- Развитие сердца у плода проходит ряд сложных и строго закономерных этапов. Нарушение одного из них может привести к гибели зародыша или врожденным порокам.
- Каждой женщине, ведущую половую жизнь, нужно быть крайне осторожной и подходить ответственно к возможному зачатию, поскольку в три недели, когда еще нет признаков беременности, у плода уже начинает формироваться сердце. Если в это время он будет подвержен негативным факторам воздействия, тогда у него могут возникнуть пороки развития.
Видео: Эмбриология развития сердца, пороки развития
Источник: arrhythmia.center
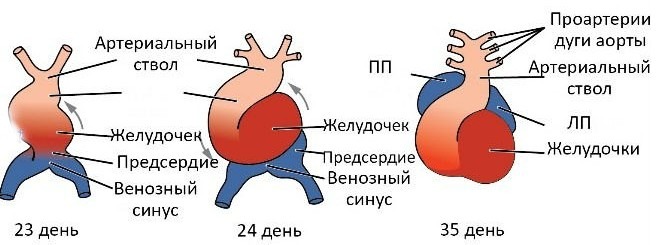
Изучив этот раздел, вы сможете: — Описать эмбриональное развитие сердечных структур; — Определить пять отделов сердца плода; — Соотносить структуры сердца плода и взрослого. Человеческое сердце — первый орган из формирующихся в эмбриогенезе. Оно начинает биться и перекачивать кровь уже на 21 или 22 день, всего через три недели после оплодотворения. Это подчеркивает решающее значение сердца в распространении крови по сосудам и жизненно необходимом обмене питательных веществ, кислорода и продуктов жизнедеятельности, в том числе и у развивающегося в утробе матери ребенка. Раннее развитие сердца начинается с появления выпуклости на передней поверхности эмбриона. Сердце формируется из эмбриональной ткани, называемой мезодерма, около 18-19 дня после оплодотворения. Мезодерма — один из трех первичных зародышевых листков, имеющихся уже на ранних стадиях развития и в совокупности приводящих к образованию всех последующих тканей и органов. Сердце начинает развиваться ближе к головному концу эмбриона в так называемой кардиогенной области. После под действием химических сигналов (факторов) энтодермы (еще один из трех первичных зародышевых листков) в кардиогенной области начинают формироваться две нити — кардиогенные шнуры. По мере развития шнуров внутри них быстро образуется просвет. В этот момент они называются уже эндокардиальными трубками. Трубки мигрируют вместе и сливаются в одну первичную сердечную трубку. Первичная сердечная трубка быстро образует пять различных отделов. Сверху вниз это: артериальный ствол, сердечная луковица, первичный желудочек, первичное предсердие и венозный синус. Изначально вся венозная кровь поступает в венозный синус, и сокращения заставляют кровь двигаться снизу вверх, или от венозного синуса к артериальному стволу. Такая картина очень разнится с кровообращением взрослого.  Рисунок. Развитие человеческого сердца. Эта диаграмма описывает эмбриональное развитие человеческого сердца в течение первых восьми недель и последующее образование четырех камер сердца. В пяти отделах первичной сердечной трубки из едва узнаваемых образований формируется полноценное развитое сердце. Артериальный ствол в конечном итоге разделяется на восходящую аорту и легочный ствол. Сердечная луковица развивается в правый желудочек. Из первичного желудочка образуется левый желудочек. Первичное предсердие становится передней частью правого и левого предсердий, а также формирует ушки предсердий. Венозный синус развивается в заднюю часть правого предсердия, синоатриальный узел и коронарный синус. Когда первичная сердечная трубка удлиняется, она начинает складываться внутри перикарда и в конечном счете образует S-форму, которая заставляет камеры и основные сосуды принять расположение, аналогичное сердцу взрослого. Этот процесс происходит между 23 и 28 днями. Дальнейшее формирование сердца включает развитие в нем перегородок и клапанов, а также ремоделирование уже имеющихся камер. Разделение предсердий и желудочков межпредсердной перегородкой, межжелудочковой перегородкой и атриовентрикулярной перегородкой завершается к концу пятой недели, хотя имеющееся у плода овальное окно закрывается незадолго до рождения или вскоре после него. Атриовентрикулярные клапаны образуются между пятой и восьмой неделями внутриутробного развития, полулунные клапаны образуются между пятой и девятой неделями. Оригинал: https://courses.candelalearning.com/anatomyphysiology/chapter/chapter-19-the-cardiovascular-system-the-heart-2/ Перевод: Даня Ряскина Георгий Борисов
Рисунок. Развитие человеческого сердца. Эта диаграмма описывает эмбриональное развитие человеческого сердца в течение первых восьми недель и последующее образование четырех камер сердца. В пяти отделах первичной сердечной трубки из едва узнаваемых образований формируется полноценное развитое сердце. Артериальный ствол в конечном итоге разделяется на восходящую аорту и легочный ствол. Сердечная луковица развивается в правый желудочек. Из первичного желудочка образуется левый желудочек. Первичное предсердие становится передней частью правого и левого предсердий, а также формирует ушки предсердий. Венозный синус развивается в заднюю часть правого предсердия, синоатриальный узел и коронарный синус. Когда первичная сердечная трубка удлиняется, она начинает складываться внутри перикарда и в конечном счете образует S-форму, которая заставляет камеры и основные сосуды принять расположение, аналогичное сердцу взрослого. Этот процесс происходит между 23 и 28 днями. Дальнейшее формирование сердца включает развитие в нем перегородок и клапанов, а также ремоделирование уже имеющихся камер. Разделение предсердий и желудочков межпредсердной перегородкой, межжелудочковой перегородкой и атриовентрикулярной перегородкой завершается к концу пятой недели, хотя имеющееся у плода овальное окно закрывается незадолго до рождения или вскоре после него. Атриовентрикулярные клапаны образуются между пятой и восьмой неделями внутриутробного развития, полулунные клапаны образуются между пятой и девятой неделями. Оригинал: https://courses.candelalearning.com/anatomyphysiology/chapter/chapter-19-the-cardiovascular-system-the-heart-2/ Перевод: Даня Ряскина Георгий Борисов
Источник: medach.pro
Сердце развивается из двух симметричных зачатков, которые сливаются затем в одну трубку, расположенную в области шеи. Благодаря быстрому росту трубки в длину она
образует Б-образную петлю. Первые сокращения сердца начинаются в весьма ранней стадии развития, когда мышечная ткань едва различима. В 8-образной сердечной петле
различают переднюю артериальную, или желудочковую, часть, которая продолжается в truncus arteriosus, делящийся на две первичные аорты, и заднюю венозную, или
предсердную, в которую впадают желточно-брыжеечные вены, vv. omphalomesentericae. В этой стадии сердце является однополостным, деление его на правую и левую половины
начинается с образования перегородки предсердий. Путем роста сверху вниз перегородка делит первичное предсердие на два — левое и правое, причем таким образом, что
впоследствии места впадения полых вен находятся в правом, а легочных вен — в левом.
Перегородка предсердий имеет в середине отверстие, foramen ovale, через которое у плода часть крови из правого предсердия поступает непоcредcтвенно в левое.
Желудочек также делится на две половины посредством перегородки, которая растет снизу по направлению к перегородке предсердий, не завершая, впрочем, полного
разделения полостей желудочков.
Снаружи соответственно границам перегородки желудочков появляются борозды, sulci interventriculares. Завершение формирования перегородки присходит после того, как
truncus arteriosus в свою очередь разделится фронтальной перегородкой на два ствола: аорту и легочный ствол.
Перегородка, разделяющая truncus arteriosus на два ствола, продолжаясь в полость желудочка навстречу описанной выше перегородке желудочков и образуя pars
membranacea septi interventriculare, завершает разделение полостей желудочков друг от друга.
К правому предсердию примыкает первоначально sinus venosus, который и составляется из трех пар вен: общей кардинальной вены, или кювьерова протока (приносит кровь
со всего тела зародыша), желточной вены (приносит кровь из желточного мешка) и пупочной вены (из плаценты). В течение 5-й недели отверстие, ведущее из sinus venosus в
предсердие, сильно расширяется, так что в конце концов стенка становится стенкой самого предсердия.
Левый отросток синуса вместе с впадающим здесь левым кювьеровым протоком сохраняется и остается как sinus coronarius cordis. При впадении в правое предсердие
sinus venosus имеет два венозных клапана, valvulae venosae dextra еt sinistra. Левый клапан исчезает, а из правого развиваются valvula venae cavae inferioris и valvula sinus
coronarii. В качестве аномалии развития может получиться 3-e предсердие, представляющее или растянутый венечный cинус, в который впадают все легочные вены, или
отделенную часть правого предсердия.
Развитие артерий. Отражая переход в процессе филогенеза от жаберного круга кровообращения к легочному, у человека в процессе онтогенеза сначала закладываются
аортальные дуги, которые затем преобразуются в артерии легочного и телесного кругов кровообращения. У 3-недельного зародыша truncus arteriosus, выходя из сердца, дает
начало двум артериальным стволам, носящим название вентральных аорт (правой и левой).
Вентральные аорты идут в восходящем направлении, затем поворачивают назад на спинную сторону зародыша; здесь они, проходя по бокам от хорды, идут уже в
нисходящем направлении и носят название дорсальных аорт.
Дорсальные аорты постепенно сближаются друг с другом и в среднем отделе зародыша сливаются в одну непарную нисходящую аорту. По мере развития на головном конце
зародыша жаберных дуг в каждой из них образуется так называемая аортальная дуга, или артерия; эти артерии соединяют между собой вентральную и дорсальную аорты на
каждой стороне.
Таким образом, в области жаберных дуг вентральные (восходящие) и дорсальные (нисходящие) аорты соединяются между собой при помощи 6 пар аортальных дуг.
В дальнейшем часть аортальных дуг и часть дорсальных аорт, особенно правой, редуцируется, а из оставшихся первичных сосудов развиваются крупные присердечные и
магистральные артерии, а именно: truncus arteriosus, как отмечалось выше, делится фронтальной перегородкой на вентральную часть, из которой образуется легочный ствол, и
дорсальную, превращающуюся в восходящую аорту. Этим объясняется расположение аорты позади легочного ствола. Следует отметить, что последняя по току крови пара
аортальных дуг, которая у двоякодышащих рыб и земноводных приобретает связь с легкими, превращается и у человека в две легочные артерии — правую и левую, ветви truncus
pulmonalis. При этом, если правая шестая аортальная дуга сохраняется только на небольшом проксимальном отрезке, то левая остается на всем протяжении, образуя ductus
arteriosus, который связывает легочный ствол с концом дуги аорты, что имеет значение для кровеобращения плода. Четвертая пара аортальных дуг сохраняется на обеих сторонах
на всем протяжении, но дает начало различным ссудам. Левая 4-я аортальная дуга вместе с левой вентральной аортой и частью левой дорсальной аорты образуют дугу аорты,
arcus aortae.
Проксимальный отрезок правой вентральной аорты превращается э плечеголовной ствол, truncus brachiocephalicus, правая 4-я аортальная дуга — в отходящее от названного
ствола начало правой подключичной артерии, а. subclavia dextra. Левая подключичная артерия вырастает из левой дорсальной аорты каудальнее последней аортальной дуги.
Дорсальные аорты на участке между 3-й и 4-й аортальными дугами облитерируются; кроме того, правая дорсальная аорта облитерируется также на протяжении от места отхождения
правой подключичной артерии до слияния с левой дорсальной аортой.
Обе вентральные аорты на участке между четвертой и третьей аортальными дугами преобразуются в общие сонные артерии, aа. carotides communes, причем вследствие
указанных выше преобразований проксимального отдела вентральной аорты правая общая сонная артерия оказывается отходящей от плечеголовното ствола, а левая —
непосредственно от arcus aortae. На дальнейшем протяжении вентральные аорты превращаются в наружные сонные артерии, aа. carotides externae.
Третья пара аортальных дуг и дорсальные аорты на отрезке от третьей до первой жаберной дуги развиваются во внутренние сонные артерии, аa. carotides internae, чем и
объясняется, что внутренние сонные артерии лежат у взрослого латеральнее, чем наружные. Вторая пара аортальных дуг превращается в aа. linguales еt pharyngeae, а первая
пара — в челюстные, липевые и височные артерии. При нарушении обычного хода развития возникают разные аномалии.
Из дорсальных аорт возникает ряд мелких парных сосудов, идущих в дорсальном направлении по обеим сторонам нервной трубки. Так как эти сосуды отходят через
правильные интервалы в рыхлую мезенхимную ткань, расположенную между сомитами, они называются дорсальными межсегментарными артериями. В области шеи они по обеим
сторонам тела рано соединяются серией анастомозов, образуя продольные сосуды — позвоночные артерии.
На уровне 6-й, 7-й и 8-й шейных межсегментарных артерий закладываются почки верхних конечностей. Одна из артерий, обычно 7-я, врастает в верхнюю конечность и с
развитием руки увеличивается, образуя дистальный отдел подключичной артерия (проксимальный отдел ее развивается, как уже указывалось, справа из 4-й аортальной дуги, слева
вырастает из левой дорсальной аорты, с которыми 7-е межсегментарные артерии соединяются).
В последующем шейные межсегментарные артерии облитерируются, в результате чего позвоночные артерии оказываются отходящими от подключичных.
Грудные и поясничные межсегментарные артерии дают начало аa. intercostales posteriores и aа. lumbales.
Висцеральные артерии брюшной полости развиваются частью из aа. omphalomesentericae (желточно-брыжеечное кровообращение) и частью из аорты.
Артерии конечностей первоначально заложены вдоль нервных стволов в виде петель.
Одни из этих петель (вдоль n. femoralis) развиваются в основные артерии конечностей, другие (вдоль n. medianus, n. ischiadicus) остаются спутницами нервов.
Развитие вен. В начале плацентарного кровообращения, когда сердце находится в шейной области и еще не разделено перегородками на венозную и артериальную
половины, венозная система имеет сравнительно простое устройство. Вдоль тела зародыша проходят крупные вены: в области головы и шеи — передние кардинальные вены (правая
и левая) и в остальной части тела — правая и левая задние кардинальные вены. Подходя к венозному синусу сердца, передние и задние кардинальные вены на каждой стороне
сливаются, образуя общие кардинальные вены (правую и левую), которые, имея вначале строго поперечный ход, впадают в венозный синус сердца.
Наряду с парными кардинальными венами имеется еще один непарный венозный ствол — первичная vena cava inferior, которая в виде незначительного сосуда впадает также
в венозный синус. Таким образом, на этой стадия развития в сердце впадают три венозных ствола: парные общие кардинальные вены и непарная первичная нижняя полая вена.
Дальнейшие изменения в расположении венозных стволов связаны со смещением сердца из шейной области вниз и разделением его венозной части на правое и левое
предсердия. Благодаря тому, что после разделения сердца обе общие кардинальные вены оказываются впадающими в правое предсердие, кровяней ток в правой общей
кардинальной вене оказывается в более благоприятных условиях. В связи с этим между правой и левой передними кардинальными венами появляется анастомоз, по которому кровь
от головы стекает в правую общую кардинальную вену. Вследствие этого левая общая кардинальная вена перестает функционировать, ее стенки спадаются и она облитерируется,
за исключением небольшой части, которая становится венeчным синусом сеpдца , sinus coronarius cordis. Анастомоз между передними кардинальными венами постепенно
усиливается, превращаясь в vena brachiocephalica sinistra, а левая передняя кардинальная вена ниже отхождения анастомоза облитерируется. Из правой передней кардинальной
вены образуются два сосуда: часть вены выше впадения анастомоза превращается в vena brachiocephalica dextra, а часть ниже его вместе с правой общей кардинальной веной
преобразуется в верхнюю полую вену, собирающую, таким образом, кровь из всей краниальной половины тела. При недоразвитии описанного анастомоза возможна аномалия
развития в виде двух верхних полых вен.
Образование нижней полой вены связано с появлением анастомозов между ими кардинальными венами. Один анастомоз, расположенный в подвздошной области, отводит
кровь из левой нижней конечности в правую заднюю кардинальную вену; вследствие этого отрезок левой задней кардинальной вены, расположенный выше анастомоза,
редуцируется, а сам анастомоз превращается в левую общую подвздошную вену. Правая задняя кардинальная вена на участке до впадения анастомоза (ставшего левой общей
подвздошной веной) преобразуется в правую общую подвздошную вену, а на протяжении от места слияния обеих подвздошных вен до впадения почечных вен развивается во
вторичную нижнюю полую вену. Остальная часть вторичной нижней полой вены образуется из впадающей в сердце непарной первичной нижней полой вены, которая соединяется с
правой нижней кардинальной веной в месте впадения почечных вен (здесь имеется 2-й анастомоз между кардинальными венами, который отводит кровь из левой почки). Таким
образом, окончательно сформировавшаяся нижняя полая вена слагается из 2 частей: из правой задней кардинальной вены (до впадения почечных вен) и из первичной нижней
полой вены (после ее впадения). Так как по нижней полой вене кровь отводится в сердце от всей каудальной половины тела, то значение задних кардинальных вен ослабевает, они
отстают в развитии и превращаются в v. azygos (правая задняя кардинальная вена) и в v. hemiazygos и v. hemiazygos accessoria (левая задняя кардинальная вена). V.
hemiazygos впадает в v. azygos через 3-й анастомоз, развивающийся в грудной области между бывшими задними кардинальными венами.
Воротная вена образуется в связи с превращением желточных вен, по которым кровь из желточного мешка приходит в печень. Vv. omphalomesentericae на пространстве от
впадения в них брыжеечной вены до ворот печени превращаются в воротную вену.
При образовании плацентарного кровообращения появляющиеся пупочные вены вступают в непосредственное сообщение с воротной веной, а именно: левая пупочная вена
открывается в левую ветвь воротной вены и таким образом несет кровь из плаценты в печень, а правая пупочная вена облитерируется. Часть крови, однако, идет, помимо печени.
через анастомоз между левой ветвью воротной вены и конечным отрезком правой печеночной вены. Этот образовавшийся уже ранее анастомоз вместе с ростом зародыш", а
следовательно, и увеличением крови, проходящей через пупочную вену, значительно расширяется и превращается в ductus venosus. После рождения он облитерируется в lig.
venosum.
СЕРДЦЕ
Сердце, соr, представляет полый мышечный орган, принимающий кровь из вливающихся в него венозных стволов и прогоняющий кровь в артериальную систему. Полость
сердца подразделяется на 4 камеры: 2 предсердия и 2 желудочка. Левое предсердие и левый желудочек составляют вместе левое,или артериальное, сердце по свойству
находящейся в нем крови; правое предсердие и правый желудочек составляют правое, или венозное, сердце.
Сокращение стенок сердечных камер носит название систолы, расслабление их — диастолы.
Сердце имеет форму несколько уплощенного конуса. В нем различают верхушку, apex, основание, basis, передневерхнюю и нижнюю поверхности и два края — правый и левый, разделяющие эти поверхности.
Закругленная верхушка сердца, apex cordis, обращена вниз, вперед и влево, достигая пятого межреберного промежутка на расстоянии 8 — 9 cм влево от средней линии;
верхушка сердца образуется целиком за счет левого желудочка. Основание, basis cordis, обращено вверх, назад и направо. Оно образуется предсердиями, а спереди — аортой и
легочным стволом. В правом верхнем углу четырехугольника, образованного предсердиями, находится место вхождения верхней полой вены, в нижнем- нижней полой вены; сейчас же
влево располагаются места вхождения двух правых легочных вен, на левом краю основания — двух левых легочных вен. Передняя, или грудино-реберная, поверхность сердца, facies
sternocostalis, обращена кпереди, вверх и влево и лежит позади тела грудины и хрящей ребер от III до VI. Венечной бороздой, sulcus coronarius, которая идет поперечно к
продольной оси сердца и отделяет предсердия от желудочков, сердце разделяется на верхний участок, образуемый предсердиями, и на больший нижний, образуемый желудочками.
Идущая по facies sternocostalis передняя продольная борозда, sulcus interventricularis anterior, проходит по границе между желудочками, причем большую часть передней
поверхности образует правый желудочек, меньшую — левый.
Нижняя, или диафрагмальная, поверхность, facies diaphragmatica, прилежит к диафрагме, к ее сухожильному центру. По ней проходит задняя продольная борозда, sulcus
interventricularis posterior, которая отделяет поверхность левого желудочка (большую) от поверхности правого (меньшей). Передняя и задняя межжелудочковые борозды сердца
своими нижними концами сливаются друг с другом и образуют на правом краю сердца, тотчас вправо от верхушки сердца, сердечную вырезку, incisura apicis cordis. Края сердца,
правый и левый, неодинаковой конфигурации: правый более острый; левый край закругленный, более тупой вследствие большей толщины стенки левого желудочка.
Считают, что сердце по величине равно кулаку соответствующего индивидуума. Средние размеры его: длинник 12 — 13 см, наибольший поперечник 9 — 10,5 см, переднезадний
размер 6 — 7 см. Масса сердца мужчины равна в среднем 300 г (1/215 массы тела), женщины — 220 г (1/250 массы тела).
Источник: studopedia.ru
