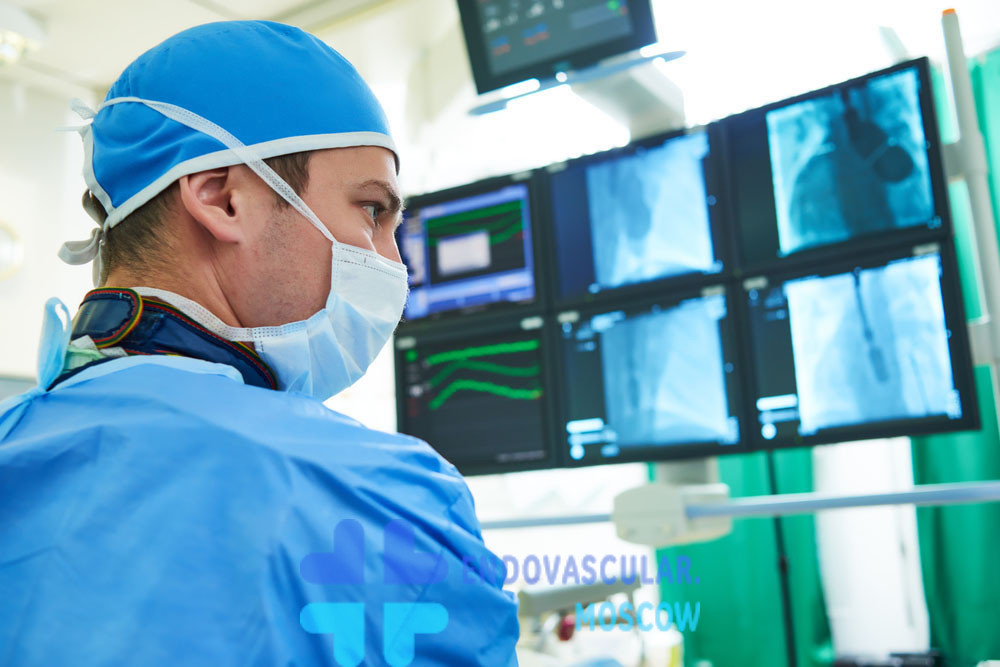
Коронарография на сегодняшний день является золотым стандартом диагностики заболеваний сосудов сердца. При выявлении патологии сосудов (стеноз, окклюзия) возможно выполнение ангиопластики и стентирования коронарных сосудов — малотравматичной методики, позволяющей восстановить кровоток в сердце.
Коронарография
Коронарное обследование сосудов сердца (коронарография) – высокоинформативный современный метод диагностики, позволяющий вовремя отследить патологические процессы, происходящие в коронарных (венечных) артериях. Отложения липидных бляшек на внутренних стенках сосудов приводит к их сужению (стенозу) или полной закупорке (окклюзии), что приводит к инфарктам и инсультам. Раннее обнаружение патологии и адекватное лечение сохраняют больному жизнь.
Как проводится коронароангиография (КАГ)
Ангиография коронарных сосудов – это рентгенографическое исследование, в ходе которого в артерии, обеспечивающие снабжение сердечных тканей кровью, вводится йодсодержащий контраст. Далее осуществляется цифровая запись ряда серий в нескольких проекциях. На экране монитора доктор видит, как функционирует сердце, определяет участки стеноза и наличие иных патологий.
Ангиографическая установка состоит из следующих основных компонентов:
- Ангиографический стол. Изготавливается из карбонового волокна, оснащен съемным матрасом с антистатическим покрытием. Стол свободно перемещается в горизонтальной плоскости.
- Рентгеновская трубка в комплексе с электронно-оптическим преобразователем или плоскопанельным детектором. Аппаратура оснащена монитором для наблюдения за ходом операции, а также системой записи и воспроизведения изображения.
- Источник питания (генератор). Обеспечивает бесперебойную работу основного агрегата и защищает систему от перегрузки.
- Рабочая станция с программным обеспечением для анализа и обработки изображений.
Для проведения процедуры используются коронарные доступы через лучевую (трансрадиальный) или через бедренную (трансфеморальный) артерии. Как делать коронарографию сердца, какой доступ выбрать – решает доктор. КАГ выполняется под местной анестезией растворами лидокаина или новокаина, продвижение катетера безболезненно для пациента, хотя иногда бывает небольшой дискомфорт.
Артерия доступа пунктируется иглой, через которую в просвет целевого сосуда по методике Сельдингера вводится проводник, а затем интродьюсер. Далее в артерию подается контраст. В состав препарата входит йод, поэтому, если у пациента есть на него аллергия, необходимо обязательно предупредить об этом врача.
Результаты КАГ записываются на CD-диск или другой цифровой носитель и выдаются на руки пациенту. По отзывам медиков о коронарографии, это исследование дает наиболее полную диагностическую картину, и позволяет вовремя решить вопрос о тактике лечения – хирургического или медикаментозного.
Нужна ли госпитализация
Если хирург сделал выбор в пользу трансрадиального доступа (a. radialis – лучевая артерия), то процедура в ряде случаев может выполняться амбулаторно, и пациент сможет покинуть клинику в тот же день. В домашних условиях необходимо придерживаться ряда правил относительно места пункции. В случае появления одышки, слабости, гипотонии (низкого давления), припухлости, покраснение и боли в области пункции, онемения и побеления кисти – следует срочно обратиться за медицинской помощью.
Операция, проведенная трансфеморально (через a. femoralis – бедренная артерия), требует строгого постельного режима в течение 24 часов под наблюдением медицинского персонала в стационаре.
Основные правила подготовки к выполнению ангиографии коронарных сосудов
Прежде чем рекомендовать КАГ, кардиолог обязан объяснить больному суть процедуры, ее цель, а также возможные последствия коронарографии сосудов сердца. Пациенту назначают ряд предварительных обследований:
- анализы крови (общий и на биохимию);
- определение группы крови, резус-фактора;
- оценка PH-фактора (кислотности плазмы крови);
- коагулограмма (анализ показателей свертываемости крови);
- анализы на ВИЧ, гепатиты В и С, RW;
- эхокардиограмма и ЭКГ.

Если в анамнезе отмечены сопутствующие заболевания или ранее перенесенные инфаркты или инсульты – потребуются консультации профильных специалистов. Больной должен сообщить врачу о принимаемых им медикаментах.
Ангиография проводится натощак, поэтому с вечера есть нельзя. Показана очистительная клизма. В области введения катетера должны быть удалены все волосы. Необходимо проконсультироваться у врача, можно ли принимать утром обычные лекарства и противодиабетические препараты. Нередко доктор назначает курс специальных медикаментов перед исследованием.
Показания
Основным показанием к проведению КАГ является ишемическая болезнь сердца (ИБС). В этом случае, исследование направлено не столько на диагностику, сколько на решение вопроса о необходимости хирургического вмешательства и на выбор наиболее предпочтительного вида операции. Другие показания:
- стенокардия – постинфарктная или не поддающаяся лечению медикаментами;
- предстоящая операция на сердце (коррекция пороков миокарда, протезирование клапанов и прочее);
- дифференциальная диагностика с другими заболеваниями сердца (некоронарогенными);
- отек легких ишемического происхождения;
- подозрение на бессимптомное течение ИБС, особенно у людей опасных профессий;
- боли за грудиной неясного генеза для исключения диагноза ИБС;
- ухудшение состояния после эндоваскулярных операций (стентирование, ангиопластика);
Показанием для экстренного проведения КАГ является острый коронарный синдром – группа симптомов, по которым можно заподозрить развитие нестабильной стенокардии или инфаркта миокарда.
Противопоказания
Медики утверждают, что абсолютных противопоказаний к КАГ нет. Но есть относительные противопоказания, при которых процедуру придется отложить до улучшения состояния пациента при следующих заболеваниях:
- неконтролируемые желудочковая аритмия или гипертония;
- сахарный диабет в стадии декомпенсации;
- патологии свертываемости крови;
- обострение проявлений язвенной болезни;
- нарушения психики;
- тяжелая почечная недостаточность;
- аллергия на рентген-контрастные препараты (урографин, йод);
- повышенная температура тела;
- обострение прочих хронических болезней.
После стабилизации состояния больного, врач-кардиолог решает вопрос о возможности проведения ангиографического исследования.
Осложнения коронарографии
Отзывы о последствиях коронарографии сосудов сердца со стороны врачей и пациентов позволяют сделать вывод, что это исследование безопасно при правильных действиях хирурга и соблюдении больным всех рекомендаций. Тем не менее, нельзя исключить возможность осложнений, таких как:
- гематома или отек в области введения пункционной иглы;
- кровотечение из места прокола;
- аллергические реакции на контрастные препараты;
- аритмия;
- нефропатия;
- тромбоз коронарных сосудов;
- вегетососудистые проявления (слабость, гипотензия, потливость и прочие);
Угрожающие жизни осложнения (инфаркт или инсульт) бывают крайне редко, но врач должен учитывать их вероятность, принимая решение о проведении КАГ. Специалист оценивает возраст пациента, наличие патологий сердца и хронических болезней в стадии декомпенсации.
Какой врач дает направление на КАГ
Направление на коронарную ангиографию дает врач-кардиохирург. Но попасть к нему можно только после углубленного обследования у терапевта и кардиолога. Непосредственно перед операцией пациента консультируют анестезиолог и рентгенохирург, непосредственно выполняющий вмешательство.
Стоимость коронарографии в Москве
Ангиография коронарных сосудов – это, в основном, платное исследование. Бесплатно ее могут сделать по экстренным показаниям в некоторых государственных клиниках, располагающих соответствующим оборудованием.
Цена коронарографии зависит от расходов клиники на ангиографическую установку и ее обслуживание, от стоимости расходных материалов и медицинских препаратов. Также большое значение имеют:
- статус клиники и ее ценовая политика;
- квалификация доктора, выполняющего процедуру;
- сроки пребывания пациента в стационаре;
- вид коронарного доступа (доступ через бедренную артерию стоит дешевле, чем через лучевую);
- осложняющие процедуру обстоятельства, в результате чего повышается расход материалов и препаратов.
Цена коронарографии сердца в Москве варьируется в пределах от 15000 до 61 000 рублей. Если одновременно с КАГ проводится стентирование или расширение сосудов методом баллонной дилатации, то стоимость операции увеличивается.
Ангиографию коронарных сосудов недаром называют «золотым стандартом» диагностики в кардиологии. Отзывы пациентов о коронарографии сердца, размещенные в сети Интернет, говорят о том, что при грамотном проведении процедуры, негативные последствия для здоровья наблюдаются редко. Малоинвазивная операция переносится легко и позволяет с высокой точностью определить наличие сердечных патологий, выработать правильную тактику лечения и надолго сохранить пациенту здоровье и жизненную активность.
Ангиопластика и стентирование коронарных артерий
Подобного рода операция на сердце (стентирование) — это процесс увеличения диаметра поврежденных сердечных сосудов до их первоначального состояния. При использовании этой методики внутрь артерий помещается специальная сетчатая металлическая структура (стент), которая устанавливается в узком участке артерии и, раскрываясь (для этого служит специальный баллон, временно находящийся внутри стента), расширяет ее стенки, одновременно при этом как бы «вдавливая» в них атеросклеротические бляшки. Благодаря этому практически моментально восстанавливается нормальный кровоток по сосуду, а риск повторного возникновения стеноза у прооперированного пациента снижается во много раз. Кроме этого, стентирование сосудов сердца имеет относительно невысокую стоимость, что позволяет воспользоваться этой операцией большому числу людей.
Плюсы и минусы метода
Благодаря сочетанию нетравматичного хирургического вмешательства и высокой эффективности установка стента в сосуды сердца имеет значительный ряд преимуществ перед другими методиками. К ним относятся:
- вся операция производится через прокол на бедре или предплечье, и не требует выполнения глубоких разрезов тканей;
- проводится под местным наркозом;
- не требует долгого и сложного послеоперационного лечения;
- хорошо переносится большей частью пациентов (более 90%);
- резко снижает вероятность повторного развития стенозов;
- может быть проведена не только планово, но и в экстренных случаях;
- в среднем занимает не более 30 минут;
- невысокая стоимость стентирования сосудов сердца в москве и других регионах.
При этом важно отметить, что, хотя в подавляющем большинстве случаев эта операция прекрасно переносится больными, и они в короткое время начинают идти на поправку, все же у нее имеется и ряд минусов, которые нужно знать:
- нарушение целостности оболочки артериальной стенки;
- возможная большая кровопотеря;
- нарушение работы выводящей системы;
- образование в точке прокола гематом;
- повторный стеноз в месте установки стента (к счастью, крайне редко).
Обследование перед операцией, показания и противопоказания
Основным показанием для того, чтобы установить стент в сердце, является ишемическая болезнь (ИБС), развивающаяся в том числе и после инфаркта миокарда. При этом для постановки наиболее точного диагноза, а также выбора будущего лечения (шунтирование, стентирование либо другие методы), используется коронарография. Для ее проведения внутрь артерий сердца вводят специальное рентгеноконтрастное вещество, после чего проводят просвечивание.
результате этого удается получить четкий и точный снимок коронарных артерий, а также точно установить на них пораженные участки. Результаты коронарографии являются основным материалом при проведении операции шунтирования. Также стоит сразу отметить, что как до обследования, так и после него у пациента могут быть выявлены различные противопоказания, наличие которых исключает возможность стентирования. К ним относятся:
— нарушение функций выводящих органов;
— нарушение функций системы дыхания;
— низкая кровяная свертываемость;
— аллергические реакции на вещества на основе йода;
— внутренний диаметр сосудов, в которых предполагается установить стент, менее 2 миллиметров;
— массовое поражение коронарных артерий, при котором установить конкретный участок для проведения операции не представляется возможным.
Основные виды стентов
Все стенты для коронарных сосудов можно разделить на две большие группы — цельнометаллические и с лекарственным покрытием. Протезы первого типа представляют собой каркасы, изготовленные из хирургических нержавеющих сталей различных марок либо хромо-кобальтового сплава. Они имеют более низкую стоимость, однако их установка связана с риском развития целого ряда осложнений: тромбоза (особенно в первый месяц после операции), а также повторного стеноза.
енно поэтому после их внедрения проводится антитромбоцитарная (двойная антиагрегатная) терапия и требуется длительное наблюдение за пациентом (риск рестеноза возможен в течение года после проведения операции). В свою очередь, стент с лекарственным покрытием позволяет избежать такого типа осложнений и надежно защищает стенку сосуда от повторного сужения. Достигается это благодаря тому, что его хром-кобальтовый каркас покрывается тонким слоем полимера (обладающего биосовместимостью), который после установки стента начинает медленно высвобождать из себя лекарственное вещество, напрямую проникающее в пораженное место и препятствующее повторному образованию стеноза.
Реабилитация после операции и физические нагрузки
Начальная реабилитация после инфаркта миокарда и стентирования сосудов заключается во временном соблюдении малоподвижного (а затем — наоборот) режима, диеты (цель которой — употребление пищи с низким процентным содержанием холестерина) и приема ряда лекарств, целью которых является нормализация кровотока по сосуду, а также окончательное заживление месте пункции, через которое производилась операция. При этом назначаемые лекарства включают в себя следующие категории:
— разжижающие кровь (как правило, на основе ацетилсалициловой кислоты);
— снижающие уровень холестерина (статины);
— понижающие давление (в случае, если у пациента оно стойко повышенное).
Кроме этого, если прошедший операцию пациент является диабетиком, то для него назначают особую диету и ряд дополнительных препаратов.
Что же касается физических упражнений после стентирования коронарных артерий, то они являются обязательной частью восстановительной терапии, но могут быть назначены не раньше, чем через полтора-два месяца после операции (а в течение первой недели следует хранить строгий покой). Такие упражнения должны иметь регулярный характер, но нагрузка при этом должна быть умеренной (более точные рекомендации может дать только лечащий врач, ведущий наблюдение за пациентом).
Еще одним важным вопросом, интересующим всех людей, подвергшихся стентированию сердца, является то, сколько живут после операции. Ответить на данный вопрос точно невозможно — ведь все зависит от самого человека (и большого количества внешних факторов). Стоит лишь отметить, что большинство пациентов, прошедших стентирование сосудов сердца, оставляют о нем лишь хорошие отзывы, а продолжительность жизни (при условии соблюдения указаний и отсутствия чрезмерных нагрузок, как физических, так и нервных), достигает многих лет.
Стоимость такой операции
Стентирование сосудов сердца в разных регионах имеет разную стоимость — так, в Москве цены начинаются от 150.000 рублей, и в среднем составляют около 170. 000 (на эту сумму также влияет и выбор модели и материала стента, их количество).
Источник: endovascular.moscow
Описание операции
Атеросклероз коронарных артерий, проявляющийся образованием в просвете этих сосудов холестериновых бляшек – типичный причинный механизм развития ишемической болезни сердца Эти бляшки имеют вид выпячиваний и бугорков, в которых возникает воспаление, рубцевание, разрушение внутреннего слоя сосуда и образование тромбов. Такие патологические изменения уменьшают сосудистый просвет, частично или полностью закупоривают артерию, снижая приток крови к миокарду. Это грозит его ишемией (кислородным голоданием) или инфарктом (омертвением).

Смысл стентирования сосудов сердца заключается в восстановлении просвета коронарных артерий в местах сужения атеросклеротическими бляшками при помощи специальных расширителей – коронарных стентов. Таким образом можно надежно и полноценно восстановить нормальное кровообращение в сердце.
Стентирование не избавляет от атеросклероза, а лишь на время (несколько лет) ликвидирует его проявления, симптомы и отрицательные последствия ишемической болезни.
Особенности методики коронарного стентирования:
Детальнее о стентах
Стент, установленный в просвет суженной коронарной артерии, должен стать надежным внутренним каркасом, который не даст сосуду повторно сузится. Но такое требование, предъявляемое к нему, не единственное.
Любой имплантат, введенный в организм – чужеродный для тканей. Поэтому избежать реакции отторжения избежать сложно. Но современные коронарные стенты настолько хорошо продуманы и сконструированы, что практически не вызывают никаких дополнительных изменений.
Основные характеристики стентов нового поколения такие:
- Изготавливаются из металлического сплава кобальта и хрома. Первый обеспечивает хорошую восприимчивость тканями, второй – прочность.
- По внешнему виду напоминает трубочку длиной около 1 см, от 2,5 до 5–6 мм диаметром, стенки которой имеют вид сетки.
- Сетчатая структура позволяет изменять диаметр стента от минимального, что нужно во время проведения к месту закупорки, до максимального, что нужно для расширения суженного участка.
- Покрыт специальными веществами, блокирующими свертываемость крови. Они постепенно высвобождаются, предотвращая реакцию свертывающей системы и образование тромбов на самом стенте.

Старые образцы стентов имеют существенные недостатки, основной из которых отсутствие антикоагулянтного покрытия. Это одна из основных причин неудачного стентирования за счет их закупорки тромбами.
Реальные достоинства метода
Стентирование артерий сердца – не единственный способ восстановления коронарного кровотока. Если бы это было так, проблема ишемической болезни уже была бы решена. Но есть такие достоинства, которые позволяют считать стентирование действительно эффективным и безопасным методом лечения.
Конкурирующие с ним методики – аортокоронарное шунтирование и медикаментозная терапия. Каждый из методов обладает теми или иными достоинствами и недостатками. Ни один из них не должен использоваться по шаблонному принципу, а индивидуально сопоставляться с особенностями течения болезни у конкретного больного.

В таблице приведена сравнительная характеристика хирургических методик с целью выделения реальных достоинств коронарного стентирования.
| Критерий оценки | Стентирование | Шунтирующая операция |
|---|---|---|
| Объем операции | Минимальный, операция считаетсяминиивазивной | Большое по объему и сложности вмешательство |
| Продолжительность | От 1 до 3 часов | От 3 до 9 часов |
| Необходимость остановки сердца | Манипуляции проходят на работающем сердце | В 60–70% нужно останавливать сердце |
| Разрез | Не нужен | Рассекается грудная клетка |
| Наркоз | Местное обезболивание, реже поверхностный наркоз | Глубокий многокомпонентный наркоз |
| Восстановление | Дни–недели | Недели–месяцы |
| Выполнение в острых случаях | Возможно лечение инфаркта в остром периоде | Проблематично в связи с тяжестью операции |
| Работа с мелкими артериями | Возможно при диаметре сосуда от 3 мм и более | Проблематична или не возможна |
| Восстановление кровообращения | На несколько лет | Годы–десятилетия |
Как видно из таблицы, стентирование сосудов сердца – это действительно большой прорыв современной медицины в лечении нарушений коронарного кровообращения. Метод позволяет за короткое время без особого вреда и риска для организма на продолжительное время восстановить полноценное кровоснабжение миокарда.
В каких случаях показано коронарное стентирование
Несмотря на все плюсы стентирования коронарных сосудов сердца, выполнять его стоит не всем больным ишемической болезнью, а лишь тем, кому оно принесет максимально положительный результат по сравнению с другими методами. Основные показания для операции такие:
Из всех показаний самый большой интерес представляют острые нарушения коронарного кровообращения – острый коронарный синдром и инфаркт. Это связано с гораздо лучшими результатами лечения по сравнению с медикаментозной терапией (на 70–80%), если вмешательство выполнено в течении 6 часов с момента появления сильной боли за грудиной.

Противопоказания
В некоторых случаях больным, нуждающимся в коронарном стентировании, оно не может быть выполнено в силу противопоказаний. К ним относят:
- Нестабильное или тяжелое общее состояние больного – нарушение сознания, стойкое падение артериального давления, шок, выраженная недостаточность функции внутренних органов (печеночная, почечная, дыхательная).
- Аллергия на препараты йода;
- Болезни и состояния, сопровождающиеся выраженным снижением свертываемости крови (передозировка медикаментов, гемофилия, различные коагулопатии).
- Распространенные, протяженные (более 1–2 см) и множественные атеросклеротические сужения, расположенные в одной или нескольких артериях сердца.
- Поражение артерий мелкого калибра с диаметром менее 3 мм.
- Наличие злокачественных опухолей, признанных неизлечимыми.

Большинство противопоказаний относительные, так как либо являются временными, если есть возможность их полного или частичного устранения, либо могут быть не приняты во внимание, если больной настаивает на операции.
Стентирование не может быть проведено ни при каких обстоятельствах, если у больного есть аллергические реакции на йод и препараты на его основе.
Как проходит оперативное вмешательство
Предоперационная подготовка
Минимальный объем подготовки к стентированию сосудов сердца показан при его выполнении в экстренном порядке. В таком случае нет времени на расширенное обследование. Выполняются:
В особо экстренных случаях (около 5 часов после начала инфаркта) у физически здоровых пациентов молодого возраста проводят забор анализов, а операцию выполняют, не дожидаясь результатов. Если стентирование выполняется в плановом порядке, все больные максимально полноценно обследуются.
Процедура операции
Стентирование коронарных сосудов сердца выполняется в специальной операционной в условиях полной стерильности с использованием высокоточного оборудования и рентгеновского излучения. Основные инструменты оперирующего хирурга – зонды и катетеры-манипуляторы толщиной 2–3 мм, длиной около 1 метра. Последовательно выполняют:

Возможные осложнения
Ранние послеоперационные и осложнения во время операции возникают в 3–5%:
После операции
В первые сутки пациенты, перенесшие стентирование сосудов сердца, должны соблюдать постельный режим, но уже через 3–4 дня могут быть выписаны домой. В целом жизнь после операции в отношении соблюдения лечебных рекомендаций не отличается от таковой до ее выполнения. От того, насколько полноценно будут соблюдены требования зависит срок проходимости сосудов.
Строгая диета
Категорический отказ от жирной пищи животного происхождения и легкоусвояемых углеводов, продуктов с высоким содержанием холестерина, и соли. Их замена на овощи, фрукты, диетические сорта мяса, растительные масла, рыбу и другие источники омега-3 достоверно останавливает прогрессирование атеросклероза.
Щадящий режим нагрузок
На первой неделе противопоказаны любые физические нагрузки, кроме ходьбы по ровной местности. В дальнейшем их объем постепенно расширяется с таким расчетом, чтобы до 4–6 недель человек мог приступить к привычной деятельности. Тяжелый физический труд, работа в ночное время и психоэмоциональное напряжение противопоказаны пожизненно. Быстрее и полноценно восстановиться помогают специальные упражнения и ЛФК.
Обязательный прием медикаментов и обследования
Мониторинг за состоянием больного осуществляют при помощи:
- ЭКГ, включая нагрузочные пробы через 2 недели;
- исследований свертываемости и липидного спектра крови;
- коронарографии (в плановом порядке только через год);
- исследований свертываемости крови.
Показан пожизненный прием медикаментозных препаратов:
Результат стентирования и прогноз
Стентирование восстанавливает кровообращение сердца, избавляя от тягостных симптомов и угрозы инфаркта, но не от первопричины их появления – ишемической болезни и атеросклероза. Ни один специалист не сможет спрогнозировать продолжительность жизни пациента после операции. Но прогноз в 90–95% хороший – в среднем стент обеспечивает проходимость коронарной артерии более 5 лет (максимальные сроки – 10–15 лет, минимальные – несколько дней).
В 50–60% результат стентирования – исчезновение симптомов или остаточные проявления ишемической болезни сердца. У остальных 40–50% отмечается разная степень улучшения самочувствия. Чем больше срок службы стента, выше свертываемость крови и сильнее атеросклеротический процесс, тем выше вероятность его закупорки.
Помните, жизнь коротка, но прекрасна, а коронарное стентирование – это щадящая операция, возвращающая больным людям возможность жить дольше и максимально полноценно!
Источник: okardio.com
Какова результативность коронарографии?
После открытия суженного сосуда улучшается кровоток и снабжение сердечной мышцы, что благотворно сказывается на общем функционировании системы кровоснабжения. Пациент ощущает себя намного лучше, пропадает одышка и стенокардия.
Как осуществляется процедура коронарографии?
В израильской клинике Сураски катетеризация и диагностическая коронарография производится под местной анестезией. При проведении процедуры пациент находится в сознании. Обезболивающие лекарства вводятся через паховые сосуды, в случае если пациент почувствует дискомфорт. При подтверждении необходимости применить анестезию, врач вставляет пластиковый катетер в бедренную артерию. Применяется небольшой катетер диаметром 2 мм. Через катетер врач вводит специальный контрастный реагент — йодосодержащую жидкость, с помощью которой можно видеть изображение артерий. Введение катетера в паховые артерии называется процедурой катетеризации. Контрастный реагент распространяется по всей системе кровообращения. Вся процедура осуществляется под наблюдением при помощи рентгеновских лучей и отображается на специальных экранах. Катетеризация даёт возможность выявить заблокированные области коронарных сосудов, которые блокируют кровоснабжение сердца.
Стентирование в израильском медицинском центре
Расширение сердечных сосудов при проведении процедуры коронарной ангиопластики при помощи раздувного баллона, который располагается на конце катетера. Баллон раздувается в месте, где сосуд сужен и расширяет его. Так израильские кардиологи расширяют суженные артерии, которые блокируют кровоток. Иногда раздувной баллон может вызывать ощущения дискомфорта у пациента. Наиболее часто установка стентов во время коронарной ангиопластике требуется для поддержания уже суженных артерий в открытом состоянии.
Стент по конструкции напоминает зонтик, который раскрывается внутри сосуда и плотно прислоняется к его стенке. Баллон после проведения коронарной ангиографии сдувается и удаляется вместе с катетером, а стент остаётся. Стент изготовлен из металлического каркаса, который надёжно держит просвет сосуда открытым и позволяет системе кровоснабжения нормально функционировать. По окончанию процедуры врач накладывает стерильную повязку на область катетеризации. Процедура стентирования в израильских клиниках длится 30-60 минут.
Насколько эффективна коронарография? Какие осложнения бывают после процедуры?
Коронарография абсолютно безопасна и не вызывает осложнений. При появлении на месте катетеризации гематомы, аллергической реакции или кровотечения необходимо немедленно обратиться в медицинское учреждение. После процедуры пациент может вести привычный образ жизни в тот же день.
В редких случаях после катетеризации бывает кровотечение в паховой области, а также сердечный приступ по причине закупорки коронарных артерий, инсульт, аневризма паховой артерии, аритмия и аллергические реакции. Эти осложнения наступает у 1% пациентов. Для снижения риска тромбообразования после процедуры рекомендуется принимать назначенные врачом препараты — гепарин, аспирин и др.
По окончании коронарографии пациент находится под наблюдением до следующего утра. Первые 6 часов после процедуры пациент должен соблюдать постельный режим. Период восстановления длится не более суток, пациент покидает клинику на следующий день.
Что делать после выписки из клиники?
На протяжении 2-3-х дней необходимо не подвергать себя физическим нагрузкам, избегать травм, ранений. В течение 2-х недель необходимо постоянно наблюдаться у врача-кардиолога. Если у пациента наблюдается повышение температуры более 38 градусов, боли в паховой области или в груди, то необходимо срочно обратиться в лечебное учреждение или вызвать «скорую помощь».
Источник: ArMedical.co.il
Стентирование. Нужно ли стентирование при инфаркте миокарда или сразу после него?
(часто задаваемые вопросы)
Сколько времени продолжается стентирование?
Это зависит от сложности проведения стента в нужное место, что бывает очень индивидуально. В среднем, 30 минут — час.
Можно ли делать стентирование при инфаркте миокарда ?
Стентирование в остром периоде инфаркте миокарда эффективно, если оно проведено как можно раньше, не позже первых 6 часов от момента развития инфаркта, оптимально — до 2-3 часов. Восстановление кровотока в закупорившейся артерии в этом временном промежутке — до развития необратимых изменений в миокарде, резко уменьшает площадь сердечной мышцы, вовлеченной в инфаркт, а иногда позволяет «оборвать» его ход и предотвратить. Нередко стентирование в остром периоде спасает жизнь больному инфарктом.
Если в течение первых часов осуществить стентирование невозможно, то дальнейшей срочности в его применении, как правило, нет. Однако, возвращение стенокардии в любые сроки после инфаркта является показанием для нормализации коронарного кровотока, поэтому необходимо, не затягивая, сделать коронарографию.
Какая реабилитация. где и какой продолжительности нужна после стентирования?
Огромное преимущество внутрисосудистых методов восстановления коронарного кровотока как раз и состоит в том, что они не только не требуют никакой реабилитации, но и сами являются наилучшей реабилитацией (дословно — возвращение возможностей, т.е. адаптация к жизни) пациента с ИБС.
Ограничения в режиме трудоспособности после стентирования заканчиваются на следующие сутки — после заживления места пункции (прокола) бедренной артерии.
В течение первых 3-х недель после имплантации стента нежелательно провоцировать резкие колебания сосудистого тонуса, поэтому нужно воздержаться от приема алкоголя, стрессовых нагрузок и контрастных воздействий типа сауны и холодных купаний. Кроме того, необходим прием плавикса в течение года после стентирования для профилактики тромбоза стента, поскольку при ИБС к коронарному тромбозу существует изначальная предрасположенность.
У меня нашли два стеноза на коронарографии. Но врач говорит, что делать стентирование нельзя, потому что у меня еще язва желудка. Это действительно так?
Проблема в том, что после установки стентов с лекарственным покрытием необходимо в течение года, минимум — 6 месяцев, принимать препараты для профилактики тромбоза стента.
Наличие язвы желудка — это как раз тот случай, когда прием этих препаратов, в первую очередь плавикса, может спровоцировать кровотечение из изъязвившегося сосуда в слизистой желудка. При этом способность тромбоцитов, находящихся под влиянием этих лекарств, к образованию кровяного сгустка в месте изъязвления и, тем самым остановке кровотечения, снижена. В такой ситуации остановить желудочное кровотечение непросто.
Поэтому пока язва не вылечена и не зарубцевалась, стентирование проводить крайне нежелательно. Его нужно отложить на срок, необходимый для проведения противоязвенной терапии, а уже затем, убедившись с помощью ФГС, что язва ликвидирована, сделать стентирование. В арсенале гастроэнтерологов сегодня есть достаточно сильные и эффективные противоязвенные средства.
Коронарография
В медицинской практике существует ряд диагностичекий исследований. Однако такой метод как коронарография является наиболее достоверным способом, при помощи которого можно определить ишемическую болезнь сердца (ИБС). Также применяя это рентгенологическое исследование можно установить участок, выяснить характер и стеноз коронарных артерий.

Данное исследование в медицинскую практику было внедрено в 60-е годы ХХ столетия. И вот уже на протяжении 50 лет его применения эта методика зарекомендовала себя как безопасный, наиболее эффективный и надёжный способ диагностирования.
Когда возникает проблема выбора, объема выполнения впоследствии лечебных процедур, как коронарное шунтирование, стентирование или баллонная ангиопластика именно коронарография поможет решить данный вопрос. При выполнении данной диагностики в сосуды пациента вводят специальное вещество, благодаря которому рентгенограмма получается четкая.
Показания к выполнению коронарографии сердца
Данное исследование применяют для постановки диагноза, в случае если у пациента наблюдаются следующие подозрения:
- выполнение сердечно-легочной реанимации;
- боль за грудиной;
- стенокардия;
- ишемическая болезнь сердца;
- инфаркт;
- ишемический отек легких;
- перед проведением оперативного вмешательства, если наблюдается порок сердца;
- сердечной недостаточности.
Что должен выполнить пациент перед коронарографией?
Перед проведением данной процедуры пациенту обязательно назначают сдать кровь для определения ее группы, общего анализа, а также на ВИЧ-анализ и в качестве исключения вирусов гепатита типа В и С. Больной должен сделать эхо- и электрокардиограмму. Помимо этого доктор-кардиолог тщательным образом собирает анамнез, определяя симптомы и непосредственно сопутствующие болезни.

В некоторых случаях, если есть необходимость, перед выполнением диагностирования пациенту назначают выполнить дополнительные исследования, пройти курс лечения анальгетиками, противоаллергическими препаратами или транквилизаторами.
Пациенту перед процедурой необходимо помнить следующее:
- необходимо выполнить подготовку участка тела, где будет производиться пункция (область паха и запястье), это место должно быть чистым и выбритым;
- диагностирование выполняется натощак;
- плановый прием препаратов, назначенных доктором.
Методы изучений коронарных сосудов сердца
Существует несколько способов выполнения данного исследования. Первый способ выполнения, когда в области паха пунктируется бедренная артерия, через которую вводится эластичный катетер. В некоторых случаях введение катетера выполняется в плечевую артерию.
Как выполняется коронарография?

Перед проведением этого метода диагностирования сердца делают местное обезболивание. Затем, как правило, в коронарную артерию, располагающуюся на бедре, вводят катетер, по которому проходит контраст, распространяющийся по сосудам. Впоследствии этого на специальном оборудовании (ангиографе) сосуды становятся видимыми. Благодаря ангиографу можно выполнять скоростную съемку в крупном формате, а также с его помощью полученные результаты проходят компьютерную обработку. Установив размер поражения сосудов, доктор устанавливает диагноз, а затем назначает соответствующее лечение.
При проведении коронарографии сосудов присутствуют следующие медицинские специалисты: врач-кардиореаниматолог и анестезиолог ведут наблюдение за состоянием больного и при необходимости они пациенту оказывают экстренную помощь.
Осложнения после коронарографии
При выполнении этого метода исследования сердца риск возникновения осложнения крайне редки, однако все же встречались случаи, когда в период процедуры в месте, где выполнялась пункция, у больного открывалось кровотечение, на контрастное вещество появлялась аллергическая реакция, проявляемая в понижении давления, сыпи, проблемах с дыханием, зуде и даже встречался анафилактический шок.
Также существует малая доля вероятности, что в период манипуляции возможно появление тромбоза коронарной артерии и нарушение сердечного ритма.
Однако не лишним будет еще раз подчеркнуть, что такие осложнения наблюдаются крайне редко (менее одного процента) и обычно, дополнительных вмешательств не требуют.
В определенных случаях доктор, согласовав с пациентом вопрос об одновременном выполнении коронарографии с процедурами лечебного характера, принимает решение об осуществлении баллонной дилатацией и стентирование.
Поскольку, как правило, осложнения после катетеризации не возникают и пациент после окончания процедуры в этот день уже возвращается к обычной жизни.
Для того чтобы процесс выведения контрастного вещества из организма был ускорен, пациенту после процедуры следует употреблять большее количество жидкости.
В современных медицинских центрах и клиниках 95% данная процедура осуществляется трансрадиальным доступом.
Какие могут быть результаты ангиографии
Данная процедура может показать:
- какое количество суженных коронарных артерий атеросклеротическими бляшками, и какие из них заблокированы;
- выявить участки сужения кровеносных сосудов и установить объем крови, которая проходит через эти места;
- уточнить результаты оперативного вмешательства аортокоронарного шунтирования.
Коронарография предоставляет ценную информацию доктору, на основе которой он назначает терапию, а также он определяет состояние сердца, устанавливая, какая существует опасность для здоровья пациента.
Стентирование сосудов, стентирование коронарных артерий
Стентирование коронарных артерий с ангиопластикой — это современная малотравматичная операция, проводимая на сосудах, имеющих атеросклеротические изменения, и направленная на восстановление просвета артерий, чаще всего — коронарной артерии. Под ангиопластикой подразумевается медицинская процедура, при которой в поврежденный бляшками сосуд вводится специальный баллон. В месте поражения сосуда баллон раздувается под высоким давлением, разрушает бляшку и вдавливает ее в стенку сосуда. Обычно при этом в коронарную артерию устанавливается дополнительная поддерживающая конструкция — стент. Стент в исходном состоянии имеет вид сетчатого металлического цилиндра, выполненного из специального сплава и надет в сжатом виде на баллон. Когда баллон доставлен к месту расположения бляшки, он раздувается, стент раскрывается вместе с ним, после чего баллончик сдувается и убирается из артерии, а стент остается в ней навсегда.
Показания к стентированию сосудов
Операция стентирования проводится пациентам, у которых просвет коронарных артерий сужен за счет имеющихся атеросклеротических бляшек. Бляшки уменьшают ток крови по артериям, что приводит к дефициту кислорода и питательных веществ, поступающих к сердцу, и как следствие обуславливают возникающие приступы стенокардии у пациента.
Показания к операции определяются для каждого пациента кардиохирургом. Перед стентированием обязательно выполняется коронарография, которая показывает, насколько поражены сосуды, сколько стентов и в какие участки артерий их необходимо установить. Стентирование сосудов. по сравнению с шунтированием, не требует разреза грудной клетки, наложения швов и длительного восстановления после операции. Тем не менее, выбор в пользу шунтирования или стентирования производится лечащим врачом, основываясь на массивности поражения артерий сердца и общего состояния больного. Ни та, ни другая операция не являются панацеей и не освобождают пациента от последующего консервативного лечения у кардиологов.
Подготовка к стентированию сосудов
Перед операцией Вы будете обследованы в стандартных объемах, соответствующих нормативам предоперационной подготовки. В зависимости от наличия у Вас каких-либо дополнительных сопутствующих болезней, лечащий врач может назначить добавочные анализы или исследования. Операция стентирования сосудов проводится на голодный желудок, поэтому за несколько часов до процедуры пациенту запрещают есть, и, соответственно, отменяют все лекарственные препараты, предназначенные для коррекции сахарного диабета. Прием остальных лекарств — на усмотрение лечащего врача. Дополнительно перед стентированием назначают препарат (клопидогрель), препятствующий формированию тромбов в сосудах. Как правило, его назначают за трое суток до операции стентирования, но возможен и прием значительной дозы непосредственно сразу перед процедурой. Правда второй вариант менее желателен, так как может привести к некоторым осложнениям со стороны желудка.
Методика выполнения операции стентирования
В начале операции стентирования коронарных артерий прокалывается крупная артерия на ноге или руке. Выбор доступа зависит от выполняющего операцию врача и конкретного пациента. Как правило, используется доступ через ногу (в паховой области), поскольку он проще и надежнее. В артерию через этот прокол заводится специальная короткая пластиковая трубка (интродьюсер), которая будет выполнять роль «ворот» для всех остальных инструментов. Через интродьюсер заводится длинная пластиковая трубка (катетер), которую подводят к поврежденной коронарной артерии. Катетер устанавливается в артерию и через него к месту атеросклеротической бляшки подводится стент, надетый на специальный баллон в сдутом виде. Стентирование сосудов проводится на самом современном рентгенологическом оборудовании, позволяющем произвести точное позиционирование баллончика со стентом в месте расположения атеросклеротической бляшки.
После проверки позиционирования стента в месте бляшки в коронарной артерии баллончик раздувается посредством нагнетания в него контрастного вещества под высоким давлением. При раздувании баллона стент расправляется и вдавливается в стенки сосуда, где и остается навсегда. Ангиопластика со стентированием занимают обычно не более часа, но общее время операции зависит от каждого конкретного случая. При тяжелом поражении сосудов сердца операция может длиться и по нескольку часов. Когда хирург раздувает в сердечной артерии баллон с надетым на него стентом, кровоток по этой коронарной артерии временно прекращается, что может вызвать появление болей в грудной клетке (приступ стенокардии). Желательно сообщать оперирующему врачу о всех возникающих болевых ощущениях, чтобы он мог спланировать свои дальнейшие манипуляции. После окончания операции стентирования все заведенные внутрь инструменты удаляют, кроме стента, который, как уже было сказано выше, остается в теле человека навсегда. Существуют различные модификации стентов, которые различаются по типу конструкции, по сплаву, из которого он состоит, но обычно выделяют две основные группы: простые («голые») и с лекарственным покрытием («покрытые»). Идеальных стентов на сегодняшний день не существует.
Все их модификации имеют свои плюсы и минусы, поэтому выбор имплантируемого стента в конечном счете остается за хирургом, который основывается на собственном опыте и особенностях данного конкретного пациента. После того, как операция закончена, место прокола ушивается или заклеивается, или прижимается на некоторое время, а на конечность пациента накладывается специальная повязка.
Осложнения стентирования
При выполнении баллонной ангиопластики и стентирования могут возникать самые разнообразные осложнения, наиболее распространенными из которых являются: закупорка прооперированной артерии, повреждение стенки сосуда, развитие кровотечения или формирование гематомы в месте прокола, аллергические реакции на контрастное вещество различной степени выраженности, вплоть до нарушения функции почек.
Учитывая то, что кровоток циркулирует в теле человека, в ряде случаев при выполнении этой операции осложнения могут возникнуть и в других артериях, даже тех, которые операция не затрагивала.
Более высока вероятность развития осложнений после операции стентирования и ангиопластики у людей с тяжелыми заболеваниями почек, нелеченным сахарным диабетом и нарушением системы свертывания крови. Поэтому таких пациентов более тщательно обследуют перед операцией, дополнительно готовят, в том числе посредством назначения специальных лекарственных препаратов, а в дальнейшем после процедуры стентирования наблюдают в условиях палаты интенсивной терапии или реанимации.
Операция стентирования не гарантирует Вам полное избавление от ишемической болезни сердца. Болезнь может прогрессировать, могут формироваться новые атеросклеротические бляшки в артериях или увеличиваться уже имеющиеся. Да и сам стент может рестенозироваться («зарастать») или тромбироваться («закупориваться») со временем. Поэтому все пациенты, прошедшие стентирование коронарных артерий. находятся под постоянным контролем кардиолога, чтобы в случае необходимости вовремя распознать рецидив болезни и повторно направить его к кардиохирургу.
Тромбоз стента — это одно из самых опасных осложнений после операции стентирования. Самое неприятное в нем то, что никто от него не застрахован, и развиться он может в любое время: хоть в раннем, хоть в позднем послеоперационном периоде. Как правило, это осложнение приводит к развитию острого болевого приступа, а при отсутствии лечения, может привести и к инфаркту миокарда. Менее опасное осложнение, но куда как более частое — это рестеноз стента, который развивается из-за «врастания» стента в стенку сосуда. По сути это естественный процесс, но у некоторых людей он протекает настолько активно, что просвет прооперированной артерии сильно сужается, обуславливая возврат стенокардии.
Ну и конечно, при несоблюдении медикаментозной терапии, диеты и режима, назначенных Вам кардиологом, процесс формирования атеросклеротических бляшек в Вашем организме может прогрессировать, что привет к развитию новых участков поражения в здоровых ранее артериях.
После стентирования — рекомендации кардиохирурга
После стентирования пациент находится на постельном режиме в стационаре под наблюдением медицинского персонала. Чтобы не развилось кровотечение из проколотой артерии, пациента после операции стентирования ограничивают в движениях и запрещают двигать конечностью, через которую осуществлялся доступ к сердцу. В последующем, как правило, через 2-3 дня пациент выписывается домой с рекомендациями по определенному режиму и приему лекарственных препаратов. Дополнительно к стандартному комплексу лекарств, подобранному Вам кардиологом, добавляют разжижающий кровь препарат (клопидогрель) на продолжительный промежуток времени (от полугода до 2-х лет). Отказ от приема этого лекарства может привести к формированию тромба в установленном стенте.
Источник: heal-cardio.com
Патогенез стеноза артерий
Сердце не зря сравнивают с насосом, ведь благодаря ему кровь получает возможность двигаться по сосудам. Ритмичные сокращения сердечной мышцы обеспечивают движение физиологической жидкости, которая содержит в себе необходимые для питания и дыхания органов вещества и кислород, а далее уже все зависит от состояния сосудов.
Кровеносные сосуды – это полые органы, ограниченные прочной и эластичной стенкой. В норме внутри артерий, вен и мелких капилляров ничего не должно мешать крови двигаться с задаваемой сердцем скоростью. А вот сужение просвета сосудов, образование на их стенках тромбов и холестериновых бляшек является препятствием для движения физиологической жидкости.
Такие препятствия тормозят ток крови, а от этого страдают органы, за кровоснабжение которых отвечал стенозированный сосуд, ведь они теперь не получают достаточного количества питательных веществ и кислорода, необходимого для нормальной жизнедеятельности.
Сравнивая сердце человека с насосом можно понять, что для осуществления своей важной функции этому органу также нужна энергия. А ее сердцу дает кровь, обеспечивая питание и дыхание миокарда. Кровь к сердцу в свою очередь подает сеть коронарных артерий, любые изменения в состоянии которых, включая стеноз сосудов, негативно сказываются на кровоснабжении и работоспособности сердца, провоцируя ишемию миокарда, сердечную недостаточность, инфаркт.
Какие же причины могут вызывать сужение просвета коронарных артерий? Наиболее распространенной причиной подобного состояния врачи считают атеросклероз сосудов, т.е. образование на внутреннем слое их стенок холестериновых отложений, которые постепенно увеличиваются, оставляя все меньше свободного места для крови.
Другими распространенными причинами считаются закупорка коронарных артерий тромбами (тромбоз) или спазм сосудов сердца вследствие заболеваний ЖКТ, инфекционно-аллергических патологий, ревматоидных и сифилитических поражений.
Факторами риска подобных проблем считаются гиподинамия (малоподвижный образ жизни), лишний вес (ожирение), вредные привычки (например, курение), возраст старше 50 лет, частые стрессы, прием отдельных лекарственных препаратов, наследственная предрасположенность и национальные особенности.
Появление очагов патологического сужения сосудов, в лечении которого и практикуется коронарное стентирование, могут вызывать некоторые заболевания, помимо вышеописанных. К ним относят болезни обмена веществ, эндокринные заболевания, болезни крови и сосудов (например, васкулит), интоксикации организма, артериальная гипертензия, анемия, врожденные пороки развития сердца и сосудов (например, медленно прогрессирующий порок сердца с преобладанием стеноза).
Поскольку наше сердце делится на две части, к желудочкам которых подведены кровеносные сосуды, врачи различают стеноз ствола левой и правой коронарной артерии. В первом случае под удар попадают практически все орган человека, ведь левый сердечный желудочек обеспечивает кровью большой круг кровообращения. Самой распространенной причиной стеноза левой артерии сердца считается атеросклероз, при котором происходит постепенное уменьшение просвета сосуда.
Если речь идет о том, что полость артерии занимает менее 30 % от первоначального просвета, говорят о критическом стенозе, который чреват остановкой сердца или развитием инфаркта миокарда.
При стенозе правой сердечной артерии страдает в первую очередь сам орган, поскольку нарушается кровоснабжение синусового узла, что приводит к сбоям ритма сердца.
В некоторых случаях врачи диагностируют одновременно сужение правой и левой коронарной артерии (так называемый тандемный стеноз). Если при одностороннем стенозе срабатывал компенсаторный механизм и основную часть работы на себя брал неповрежденный желудочек, то при тандемном сужении такое невозможно. Спасти человеку жизнь в этом случае поможет лишь хирургическое лечение, более щадящим вариантом которого считается стентирование.
Концепция лечения сужений сосудов путем расширения стенозированных участкой артерий при помощи специального каркаса была предложена более полвека назад американским радиологом Чарльзом Доттером, но первая удачная операция была проведена лишь спустя год после его смерти. Но доказательная база эффективности стентирования была получена лишь спустя 7 лет после первого опыта. Теперь этот метод помогает спасти жизнь многим пациентам, не прибегая к травматичной полостной операции.
Источник: ilive.com.ua
