Многим родителям известно, что ритм работы сердца у ребенка быстрее, чем у взрослого. Это связано с тем, что во время роста малыша ткани и органы его организма нуждаются в кислороде, а метаболические процессы протекают в ускоренном темпе. При этом иногда скорость сердцебиения у ребенка выходит за верхнюю границу нормы. Одна из разновидностей этого состояния называется синусовой тахикардией.

Общая характеристика патологии
Тахикардией медики называют учащенное сердцебиение, которое может на 10–60% выходить за рамки верхней границы возрастной нормы. О синусовой или синусной тахикардии говорят, если подобное состояние обусловлено повышением активности проводящей системы сердца (синусового узла). Задача этой системы – правильно генерировать импульсы, которые должны без промедления транслироваться к желудочкам.
 При нарушении одного из перечисленных этапов функционирования сердца может возникнуть синусовая тахикардия. Современная медицина не относит это состояние к патологиям, а рассматривает, как признак стресса, физической нагрузки. В то же время, тахикардия у детей иногда оказывается одним из симптомов серьезного заболевания. В связи с этим, учащенное сердцебиение может иметь как физиологические, то есть свойственные организму, так и патологические причины.
При нарушении одного из перечисленных этапов функционирования сердца может возникнуть синусовая тахикардия. Современная медицина не относит это состояние к патологиям, а рассматривает, как признак стресса, физической нагрузки. В то же время, тахикардия у детей иногда оказывается одним из симптомов серьезного заболевания. В связи с этим, учащенное сердцебиение может иметь как физиологические, то есть свойственные организму, так и патологические причины.
Причины синусовой тахикардии
Причины синусовой тахикардии у детей часто обусловлены гормональными скачками, активной деятельностью, эмоциональной реакцией. Большое значение имеет возраст маленького пациента – чем больше ему лет, тем медленнее бьется его «моторчик». Физиологическую тахикардию провоцируют факторы:
- эмоциональные встряски, стрессовое состояние;
- физическая нагрузка;
- активные игры;
- переедание;
- лихорадка (повышение температуры тела вследствие ОРВИ или гриппа).
Ускоренное сердцебиение иногда может быть вызвано и иными причинами. Среди них:
 Порок сердца. Аномальное строение сердечной мышцы может приводить к ухудшению кровообращения внутри миокарда, по малому и большому кругу. В некоторых случаях порок сопровождается периодической или постоянной тахикардией.
Порок сердца. Аномальное строение сердечной мышцы может приводить к ухудшению кровообращения внутри миокарда, по малому и большому кругу. В некоторых случаях порок сопровождается периодической или постоянной тахикардией.- Тиреотоксикоз (заболевание щитовидки). Болезнь возникает в связи с повышенной продукцией щитовидной железой тиреоидных гормонов, которые перенасыщают кровь, что приводит к ускоренному потреблению кислорода тканями и органами. Происходят изменения энергетического и теплового обмена, что провоцирует учащение сердцебиения.
- Кардиопатия (рекомендуем прочитать: кардиопатия у детей: что это такое?). Заболевание может быть врожденным и приобретенным. Характеризуется деформированным строением желудочков.
- Анемия. При малокровии тахикардия возникает как компенсаторный механизм, чтобы снабдить ткани и органы кислородом, предотвратив гипоксию.
У новорожденных детей
Рассмотрим основные причины синусовой тахикардии у новорожденных и грудных детей. В норме число сердечных сокращений новорожденного может быть в пределах 140–160 уд/мин. К 6 месяцам эта цифра немного меньше – 130–135 уд/мин. Если же число ударов сердца за 60 секунд превышает верхний показатель на 10% и больше, можно говорить о тахикардии. Факторы, которые могут спровоцировать такое состояние у грудничка:
 Перегрев. Некоторые мамы стремятся укутать малыша, чтобы избежать переохлаждения. Это плохая привычка, которая может стать причиной тахикардии и других нежелательных реакций организма крохи.
Перегрев. Некоторые мамы стремятся укутать малыша, чтобы избежать переохлаждения. Это плохая привычка, которая может стать причиной тахикардии и других нежелательных реакций организма крохи.- Истеричный плач. Если малыш несколько минут громко кричит, а мама не может его успокоить, сердцебиение его учащается. Это своеобразная нагрузка на организм, при которой у младенца также может подняться давление.
- Испуг. Грудничка и даже годовалого малыша могут испугать резкие звуки (например, шум перфоратора за стенкой), и в этот момент возможно появление учащенного сердцебиения.
Перечисленные факторы не могут заставить главный мышечный орган ребенка стучать быстрее обычного дольше, чем на 10–30 секунд. Малыш успокаивается, и его пульс приходит в норму. Если же приступ тахикардии длится дольше, возникает спонтанно и чаще 1 раза в сутки, есть вероятность, что его причина в чем-то другом:
- нарушение работы ЦНС, возникшие в результате родовой травмы или внутриутробной гипоксии;
- врожденный порок сердца, воспалительные процессы миокарда;
- нарушения метаболизма;
- системные заболевания матери в период вынашивания ребенка (сахарный диабет, патологии функционирования щитовидки, аутоиммунные болезни).
У детей старшего возраста
Если синусовая тахикардия обнаружена у пациента старше 1-2 лет, есть вероятность, что у малыша развивается какая-либо патология. Очень важно вовремя выявить проблему, чтобы диагностировать возможное заболевание. Стоит оценить скорость сердцебиения ребенка в моменты спокойствия и активного движения. Говорить о наличии симптома можно, если тахикардия возникает спонтанно и не связана со стрессом или физическими нагрузками. Возможные причины учащенного сердцебиения у малыша старше года:
- Инфекционное заболевание, сопровождающееся повышением температуры.
- Стресс, переживания. Радостные события или неприятности могут спровоцировать сердцебиение у эмоционального ребенка.
- Сердечная недостаточность.
- Малокровие.
- Поражения ЦНС вследствие перенесенной инфекции.
Характерные симптомы
Тахикардия протекает на фоне других симптомов, о которых следует знать родителям. Заподозрить приступ у ребенка старше года можно по следующим признакам:
 слабость и головокружение;
слабость и головокружение;- изменение цвета кожи в области носогубного треугольника – появление синюшности из-за недостатка кислорода;
- боль с левой стороны груди, ощущение дискомфорта;
- внезапная потливость;
- появление одышки.
У новорожденных наличие аритмии может провоцировать нарушение сна и аппетита. Малыш становится беспокойным, его трудно укачать. В редких случаях тахикардия не имеет внешних проявлений, и ее обнаруживают случайно.
Как диагностируют патологию?
Выслушав жалобы пациента или его родителей, педиатр дает направление к детскому кардиологу. При осмотре ребенка врач внимательно прослушивает сердцебиение. После этого он опрашивает родителей малыша и выясняет, как часто бывают приступы, какие симптомы сопровождают проявления тахикардии. Далее кардиолог направляет ребенка на следующие обследования:
- ЭКГ (электрокардиограмма). Эта процедура нужна для исследования электрической активности различных отделов сердца. По результатам ЭКГ кардиолог сможет оценить сердечный ритм, выявить аритмию, заболевания миокарда. Кардиограмму делают детям в любом возрасте – новорожденным и тем, кто старше. Противопоказаний процедура не имеет.
 УЗИ сердечных отделов или эхокардиограмма. Это исследование наиболее информативно, с его помощью выявляют скрытые патологии, которые невозможно увидеть на электрокардиограмме. Эхокардиограмма показывает размеры сердца, работоспособность и слаженность функционирования его отделов. УЗИ выявит аномалии врожденного или приобретенного характера, нарушения тока крови, воспалительные процессы в оболочках.
УЗИ сердечных отделов или эхокардиограмма. Это исследование наиболее информативно, с его помощью выявляют скрытые патологии, которые невозможно увидеть на электрокардиограмме. Эхокардиограмма показывает размеры сердца, работоспособность и слаженность функционирования его отделов. УЗИ выявит аномалии врожденного или приобретенного характера, нарушения тока крови, воспалительные процессы в оболочках.- Суточный мониторинг ЭКГ. Данный вид исследования грудным детям назначают редко – чаще пациентам от 4-5 лет. Это связано с тем, что для качественного анализа результатов, больной должен в течение 24 часов носить на теле прибор (рекордер), фиксирующий частоту, силу, ритм сердечных сокращений. В результате кардиолог получает информацию о ритме органа и его нарушениях, пароксизмах аритмий и др.
- Анализ крови на гормоны щитовидной железы, консультация эндокринолога.
Методы лечения
Методы терапии тахикардии у детей разнообразны и подбираются в зависимости от возраста пациента, тяжести его состояния и индивидуальных особенностей. Так как это состояние чаще всего является симптомом какого-либо заболевания, перед тем, как его лечить, важно выявить причину. При выявлении нарушения работы щитовидной железы (гипертиреозе) назначают антитиреоидные средства, бета-адреноблокаторы. При малокровии врач назначает препараты железа, витамин В12, токоферол. Если же выявлены заболевания сердца – подбирается специфическая кардиотерапия.
Прогноз этого состояния положительный – есть вероятность, что с возрастом сердцебиение нормализуется. Если же приступы тахикардии сопровождаются другими симптомами, врач назначает курс терапии.
Медикаментозная терапия
Если причина тахикардии не выявлена, но приступы учащенного сердцебиения возникают регулярно, врач назначает курс медикаментозной терапии. Подбор препаратов осуществляется кардиологом, который учитывает анамнез пациента, его вес и возраст. Через 2-3 недели лечения врач может скорректировать назначения. Комплексная терапия синусовой тахикардии у детей может включать в себя следующие типы препаратов:
| Вид препарата | Назначение | Название |
| Седативные | Снижение активности ребенка, снятие эмоционального накала, улучшение сна. | Фенибут, Пантогам, Персен, Тенотен, детские успокоительные травяные сборы. |
| Витамины | Укрепление сосудистых стенок, оптимизация биохимического состава крови, нормализация работы мышечной ткани (в том числе, миокарда). | Детские витаминные комплексы – Алфавит, Мультитабс, Витрум Бэби, Пиковит. |
| Сердечные гликозиды | Группа лекарств растительного происхождения, оказывающих антиаритмичное и кардиотоническое действие. | Дигоксин, Строфантин, Дигидотоксин. |
Помощь при приступе
При возникновении приступа тахикардии у ребенка, ему требуется экстренная помощь. Важно не паниковать, а действовать быстро:
 Обеспечить приток свежего воздуха. Для этого открыть в помещении окно или форточку, снять такие элементы одежды, как шарф, шапка, платок. Расстегнуть воротник и пару верхних пуговиц.
Обеспечить приток свежего воздуха. Для этого открыть в помещении окно или форточку, снять такие элементы одежды, как шарф, шапка, платок. Расстегнуть воротник и пару верхних пуговиц.- Если есть возможность – уложить или усадить ребенка. На лоб положить влажную ткань или другой охлажденный предмет.
- Снизить пульс можно следующим способом – вдохнуть и задержать дыхание на 6-7 секунд. Через пару минут повторить.
Если принятые меры не дали результата, нужно вызывать скорую помощь и везти ребенка в больницу, чтобы избежать негативных последствий. В медицинском учреждении есть возможность быстро купировать такой приступ с помощью сильнодействующих препаратов.
Профилактические меры
Ребенка, страдающего приступами синусовой тахикардии, необходимо оберегать от стрессов и ограничивать физические нагрузки. Другие меры профилактики заболеваний, симптомом которых может быть тахикардия:
- Своевременное выявление патологий. Необходимо проходить регулярные медицинские осмотры – при необходимости делать ЭКГ, УЗИ щитовидки, сдавать анализ крови и т. д.
- Немедленная терапия любого выявленного заболевания, которое может привести к нарушению ритма сердца.
- Здоровый образ жизни. Ребенок должен соблюдать режим дня – вовремя ложиться спать (желательно в 8-9 вечера), ежедневно гулять на свежем воздухе. Имеет значение полноценное питание и ограничение употребления вредных для сердца и сосудов продуктов (фаст-фуда, сладких газированных напитков). Перед сном пища должна быть легкая, чтобы не нагружать органы ЖКТ и сердце.
- Регулярные и строго дозированные физические нагрузки. Бег, активные игры на свежем воздухе укрепляют сердечную мышцу, тренируют сосуды, оздоравливают.
Источник: www.deti34.ru
Причины тахикардии у детей

В 90% случаев тахикардия у ребенка носит физиологический характер. Это приспособительная реакция организма, направленная на поддержание нормального кровоснабжения тканей тела.
У грудничков
При анализе кардиограммы у детей дошкольного возраста используется следующая таблица:
| Возраст, годы | Степени тахикардии (ЧСС/мин) | ||
| Легкая | Умеренная | Выраженная, больше чем | |
| Новорожденные | 161 – 175 | 176 – 190 | 200 |
| 6 месяцев | 156 – 170 | 171 – 185 | 185 |
| 1 | 131 – 145 | 146 – 160 | 160 |
| 2 | 121 – 135 | 136 – 150 | 150 |
| 3 | 116 – 125 | 126 – 140 | 140 |
| 4 | 111 – 120 | 121 – 135 | 135 |
| 5 | 106 – 109 | 111 – 120 | 120 |
| 6 | 101 – 105 | 106 – 115 | 115 |
Вероятные причины учащенного сердцебиения у грудничков:
- патологическое течение родов, сопровождавшееся гипоксией плода (кровотечение у матери, обвитие пуповины);
- обезвоживание;
- анемия;
- перегревание малыша;
- простуда, лихорадка.
Опасные причины тахикардии у грудничка — врожденные пороки сердца. Они диагностируются еще до рождения. Такого новорожденного постоянно наблюдает неонатолог, а впоследствии – детский кардиолог.
У детей дошкольного возраста при регистрации ЭКГ тахикардия обнаруживается, если ребенок беспокоится и плачет. Поэтому лучше исследовать его во время сна или спокойного бодрствования.
У школьников
Нормы ЧСС у детей школьного возраста:
| Возраст, годы | Степени тахикардии (ЧСС/мин) | ||
| Легкая | Умеренная | Выраженная, больше чем | |
| 7 | 96 – 100 | 101 – 110 | 110 |
| 8 — 10 | 91 – 95 | 96 – 105 | 105 |
| 11 | 90 – 94 | 95 – 104 | 104 |
| 12 | 88 – 92 | 93 – 102 | 102 |
Главные причины тахикардии у детей младшего школьного возраста связаны с физическими и эмоциональными нагрузками. Заболевания, вызывающие учащенное сердцебиение в этом возрасте, следующие:
- первичная ревматическая лихорадка;
- миокардит;
- синдром Вольфа – Паркинсона – Уайта;
- синдром удлиненного интервала Q-T.
При двух последних из перечисленных патологий тахикардия не синусовая. В первом случае она суправентрикулярная, и сопровождается увеличением ЧСС более 140 в минуту. При синдроме удлиненного QT возникают пароксизмы желудочковой тахикардии с увеличением ЧСС более 140 в минуту и обмороками.
У подростков
Верхнюю границу нормы ЧСС у детей подросткового возраста определяют по такой таблице:
| Возраст, годы | Степени тахикардии | ||
| Легкая | Умеренная | Выраженная, больше чем | |
| 12 | 88 — 92 | 92 — 102 | 102 |
| 13 | 86 – 90 | 91 – 100 | 100 |
| 14 | 84 – 88 | 89 – 98 | 98 |
| 15 | 80 — 86 | 87 — 98 | 98 |
Учащенное сердцебиение у подростка становится последствием таких состояний:
- физическая и психическая утомляемость;
- недостаточная физическая подготовка у мальчиков;
- увлечение диетами и недоедание у девочек;
- курение, употребление запрещенных препаратов;
- усиленный тонус симпатической нервной системы, сопровождающийся повышением артериального давления;
- хронические болезни легких и сердца;
- железодефицитная анемия в период быстрого роста;
- тиреотоксикоз – чрезмерная выработка гормонов щитовидной железой.
Какие тахикардии встречаются у детей чаще всего

В подавляющем большинстве случаев у детей регистрируется синусовая тахикардия или тахиаритмия. Однако при врожденных пороках сердца или других заболеваниях в практике встречались случаи желудочковой тахикардии при синдроме удлиненного интервала Q-T и трепетание предсердий у новорожденного с пороком сердца.
Синусовая тахиаритмия у ребенка
Это нарушение ритма возникает по физиологическим причинам – эмоциональное возбуждение, физическая нагрузка непосредственно перед регистрацией ЭКГ.
Частые патологические причины синусовой тахиаритмии:
- ангина и обострение хронического тонзиллита;
- нарушение носового дыхания, аденоиды;
- хронические воспалительные очаги – кариес, тонзиллит;
- острые инфекционные заболевания – ОРВИ, бронхит, пневмония.
Если у ребенка раньше на ЭКГ синусовая тахиаритмия не обнаруживалась, скорее всего, она не связана с хроническим заболеванием легких или сердца. В этом случае желательно повторить исследование в спокойных условиях на фоне полного здоровья ребенка.
Как действовать
Регулярно самостоятельно проверять пульс у ребенка не нужно. Тем более не стоит использовать для этого тонометры (аппараты для измерения давления), предназначенные для взрослых, с большой по размеру манжетой.
При регистрации на ЭКГ тахикардии надо показать эту ЭКГ врачу, который направил на исследование (педиатру или кардиологу). Так как тахикардия – это не заболевание, ее выявление требует врачебного осмотра, а при необходимости дополнительных исследований для выявления причины ускоренного сердцебиения.
Когда идти к врачу и как часто проверяться
При удовлетворительном самочувствии и нормальном развитии ребенка периодически возникающее учащенное сердцебиение – не повод для беспокойства. Надо обратиться к врачу, если наблюдаются:
- высокая температура тела, головная боль;
- сухость кожи и западение родничка у младенцев;
- одышка, боли в грудной клетки, затрудненное дыхание;
- перебои в работе сердца, головокружение или обмороки;
- слабость, ухудшение успеваемости в школе, бледность кожи и слизистых, сонливость, отечность лица или голеней.
Первый способ выявления тахикардии у ребенка – электрокардиография. При синусовой тахикардии отмечаются такие ЭКГ-признаки:
- увеличение ЧСС в минуту по сравнению с возрастной нормой;
- присутствуют все зубцы;
- укорочен интервал R-R за счет сокращения диастолической паузы – сегмента TP.
При наджелудочковых пароксизмальных тахикардиях зубец P отрицательный либо вообще не определяется на ЭКГ. Желудочковая тахикардия проявляется регулярными расширенными комплексами QRS без связи с зубцами Р. Опытный врач функциональной диагностики без затруднений проведет дифференциальную диагностику между этими состояниями.
ЭКГ у детей при нормальном самочувствии и отсутствии сердечных шумов регистрируют во время профосмотров в год, 6 лет, 15 и 17 лет. Врач направляет на кардиограмму и при появлении жалоб на боли в области грудной клетки, одышку, синюшность носогубного треугольника, непереносимость нагрузки, либо при выявлении сердечных шумов.
При регистрации тахикардии ребенку может быть назначено суточное мониторирование ЭКГ. Это исследование даст информацию о среднедневной, средненочной и среднесуточной ЧСС, соответствии возрастным нормам, нарушениях ритма, длительности интервала QT и о других показателях.
При возникновении стойкой тахикардии назначается эхокардиография (УЗИ сердца). Она дает информацию о структурном состоянии сердца, например, малых аномалиях развития (открытое овальное окно) или врожденных пороках.
В каких случаях лечиться и как это делать

Тахикардия – это не заболевание, а термин, означающий ускоренное сердцебиение. Поэтому лечить ее саму по себе невозможно. Надо установить причину тахикардии, а уже затем определить, нуждается ли пациент в медицинской помощи или нет.
При функциональном характере ускоренного сердцебиения, которое наблюдается у школьников при перегрузках, врачебные рекомендации — нормальное питание и сон, поливитамины, растительные седативные препараты (валериана, пустырник, мята).
При тахикардии у детей врачи иногда назначают препараты из группы бета-блокаторов (анаприлин). Эти средства замедляют сердечный ритм, но в то же время снижают артериальное давление.
В других случаях необходимо лечение основного заболевания – препараты железа, средства, расширяющие бронхи, антибиотики и другие. Самолечение этими медикаментами категорически не рекомендуется.
При суправентрикулярной тахикардии требуется операция РЧА и установка кардиостимулятора. В случаях рецидивирующей желудочковой тахикардии способом лечения становится имплантация кардиовертера-дефибриллятора, при приступе восстанавливающего нормальный ритм.
Стоит ли переживать родителям
Тахикардия у ребенка бывает как следствием подвижной игры перед кабинетом поликлиники, так и признаком серьезного заболевания. Поэтому при обнаружении частого сердцебиения на ЭКГ доктора дают рекомендацию повторить исследование через 1-2 недели. При выявлении шумов в сердце или других патологических признаков ребенок направляется к соответствующему профильному специалисту.
Родители могут и сами контролировать пульс ребенка, если это посоветовал врач. Делать это надо сразу, как он проснулся, но еще не встал с кровати. Так как для детей характерна аритмия, пульс у них лучше определять за 60 секунд. Записанные результаты показывают педиатру на следующем приеме.
В подавляющем большинстве случаев легкая и умеренная тахикардия, обнаруженная в покое у здорового ребенка 1-2 раза, не становится поводом для беспокойства.
Детский кардиолог М.А. Бабайкина рассказывает о тахикардии у детей:
О нарушениях ритма сердца у ребенка в программе «Жить здорово!» с Еленой Малышевой (см. с 27:22 мин.):
Источник: doctor-cardiologist.ru
Тахикардия у детей
Тахикардия у детей с медицинской точки зрения – это увеличение частоты сердечных сокращений, при котором сохраняется их регулярность. Следует различать физиологическую и патологическую тахикардию.
Физиологическая тахикардия у детей развивается на фоне психоэмоционального и физического перенапряжения, а после исчезновения провоцирующих факторов частота сердечных сокращений возвращается к нормальным показателям.
Патологическая тахикардия у детей формируется при наличии патологических состояний, может продолжаться достаточно долго и в конечном итоге стать причиной длительных сбоев в работе важнейших органов жизнеобеспечения.
О тахикардии у новорожденных следует вести речь тогда, когда частота сердечных сокращений превышает 160-170 ударов в минуту. Тахикардия у детей старшего возраста предполагает повышение частоты сердечных сокращений более 120 ударов в минуту.
Этиология
У 40% новорожденных имеет место повышение частоты сердечных сокращений, выраженное в той или иной степени. Причиной появления подобных состояний считается временная активация автоматизма структур синусового узла. Кроме того, в этом возрасте тахикардия у детей может быть вызвана:
— анемическим синдромом
— изменением показателей кислотно-основного равновесия
— органическими поражениями структур центральной нервной системы.
К наиболее частым причинам тахикардии у детей дошкольного и школьного возраста специалисты относят:
— заболевания нервной системы
— гормональную дисфункцию
— нарушение нормальной работы эндокринной системы
— длительное воздействие стрессогенных факторов.
Тахикардия у детей в зависимости от места генерации патологического ритма может быть разделена на:
- синусовую эктопическую.
Под синусовой тахикардией принято понимать увеличение частоты сердечных сокращений более ста двадцати — двухсот ударов в минуту, причём источником ритма является синусовый узел. Причины, вызывающие синусовую тахикардию, можно условно разделить на
— кардиальные (заболевания сердца, в том числе и инфекционного генеза, дисфункция левых отделов сердца, сердечная недостаточность)
— экстракардиальные (нарушения в работе центральной нервной системы, эндокринные дисфункции, гипертермия при инфекционных и воспалительных процессах в организме, воздействие токсинов и фармакологических средств различных групп)
Также выделяют адекватную и неадекватную синусовую тахикардию. При неадекватной синусовой тахикардии учащенное сердцебиение регистрируется и в состоянии покоя, не поддаётся коррекции лекарственными средствами и свидетельствует о первичном поражении синусового узла.
Клиническая картина
Клинически тахикардия у детей мало отличается от подобного патологического состояния у взрослых. К наиболее характерным симптомам следует отнести одышку, выраженное в различной степени головокружение, бледность кожных покровов, повышенную капризность и немотивированное беспокойство. Дети могут жаловаться на ощущение слабости, потемнение в глазах на фоне резко снизившейся оксигенации тканей головного мозга.
У младенцев тахикардия проявляется повышенным беспокойством и капризностью, учащенными дыхательными движениями и чрезмерной сонливостью.
Следует отметить, что чем старше ребёнок, тем более выражены у него депрессивные настроения на фоне тахикардии, тем чаще регистрируются фобические приступы.
Лечение
Проявляющаяся клинически тахикардия у детей требует обязательной коррекции, что позволяет создать условия для нормального развития ребёнка, предупредить нарушения важнейших процессов жизнедеятельности.
Терапевтическая тактика определяется:
— длительностью приступов учащённого сердцебиения
— характером их клинических проявлений
— теми патологическими изменениями, которые происходят в организме на фоне учащенных сердечных сокращений.
Важнейшим этапом лечения тахикардии считается выявление и устранение причин, повлекших за собой указанные изменения сердечного ритма.
Прогноз
Тахикардия у детей имеет благоприятный прогноз, так как позволяет вести нормальный образ жизни, незначительно влияет на её качество и при своевременном купировании приступов не представляет угрозы для жизни.
Ведение детей с суправентрикулярной тахикардией
У ребёнка с тяжёлым заболеванием ключевым подходом к улучшению состояния является восстановление синусового ритма. Этого можно достичь различными путями.
• Циркуляторной и респираторной поддержкой — корригируется тканевой ацидоз, проводится вентиляция с положительным давлением, если есть необходимость.
• Манипуляцией, стимулирующей блуждающий нерв, например массажем каротид или прикладыванием льда к лицу, — эффективны приблизительно у 80%.
• Внутривенным введением аденозина (препарат выбора). Он безопасен и эффективен, в том числе и при атриовентрикулярной блокаде после быстрой болюсной инъекции. Он останавливает тахикардию путём блокады цикла re-entry, который устанавливается между атриовентрикулярным узлом и дополнительными путями. Он вводится по нарастающей в увеличивающихся дозировках.
• Электрической кардиоверсией с синхронизированным DC (0,5-2 Дж/кг массы тела), если аденозин неэффективен.
После восстановления синусового ритма требуется поддерживающая терапия, например флекаинид или соталолом. Дигоксин может применяться самостоятельно, когда отсутствуют явные волны предвозбуждения (дельта-волны) на ЭКГ в покое, однако может быть дополнительно введён пропранолол при наличии предвозбуждения.
Даже если на ЭКГ в покое сохраняются патологические изменения, у 90% детей в дальнейшем больше не будет атак после младенческого периода. Поэтому лечение прекращается в возрасте 1 года. Тем, у кого впоследствии наступает рецидив, обычно проводятся перкутанная радиочастотная аблация или криоаблация дополнительных проводящих путей.
Врождённая полная блокада сердца — редкое заболевание, которое обычно связано с наличием у матерей в крови антител, присутствующих при СКВ. Такие матери имеют или проявления, или латентные признаки заболеваний соединительных тканей. Последующие беременности часто протекают с поражением плода.
Очевидно, эти антитела предотвращают нормальное развитие системы электрического проведения в развивающемся сердце с атрофией и фиброзом атриовентрикулярного узла. Они могут вызывать водянку плода, внутриутробную гибель плода и сердечную недостаточность в неонатальном периоде. У большинства симптомы отсутствуют на протяжении многих лет, однако у некоторых появляются симптомы в форме пресинкопального или синкопального (обморочного) состояния. Всем детям с симптомами требуется установление эндокардиального пейсмейкера (водителя ритма).
Синдром длинных интервалов Q-T может сопровождаться внезапной потерей сознания во время физической нагрузки, при стрессе или эмоциях, обычно в позднем детском периоде. Он может ошибочно диагностироваться как эпилепсия. Если он не распознаётся, может произойти внезапная смерть вследствие желудочковой тахикардии.
Наследование происходит по аутосомно-доминантному типу, имеются различные фенотипы. Удлинение интервала P-Q. Ha ЭКГ могло быть связано с препаратом цизапридом, который использовался для лечения ГЭР, и с применением антибиотика эритромицина. Фибрилляция предсердий, трепетание предсердий, эктопическая предсердная тахикардия, желудочковая тахикардия и фибрилляция желудочков редко встречаются у детей. Чаще всего они наблюдаются у детей, которые перенесли хирургическую коррекцию сложного врождённого порока сердца.
Аритмия у детей: симптомы и лечение
Интенсивная терапия нарушений сердечного ритма
Вопросы диагностики и терапевтической тактики при аритмиях часто представляют существенные трудности для педиатра. В то же время многие виды аритмий могут вызывать значительные нарушения гемодинамики, следствием чего является недостаточность кровообращения с нарушением перфузии тканей. Остро возникшие нарушения гемодинамики вызывают угрожающие жизни состояния и требуют оказания неотложной помощи.
Диагностика нарушения сердечного ритма у детей
У детей быстрой диагностики и терапии требуют пароксизмальная тахикардия, приступы потери сознания (синдром Морганьи-Адамса-Стокса) при полной поперечной блокаде, обморок и и кардиалгии при некоторых видах эктопического ритма, обусловленные часто синдромом слабости синусового узла.
Неотложная помощь
Неотложные мероприятия зависят от вида аритмии, ее длительности, состояния миокарда, возраста ребенка. наличия симптомов недостаточности кровообращения, причины, обусловившей нарушение ритма (кардит, нейроэндокринные сдвиги, аномалия развития проводящей системы сердца).
Сложности лечения аритмии в детском возрасте обусловлены и многогранным действием противоаритмических препаратов. Большинство из них наряду с основным противоаритмическим действием обладают нежелательными зффектами, которые особенно трудно контролировать у грудных детей (гипотензивное действие, снижение сократительной способности миокарда, замедление проводимости и др.).
Только своевременная диагностика, знание фармакологических свойств противоаритмических препаратов, тщательный контроль за их действием позволяют оказать эффективную помощь ребенку при нарушениях сердечного ритма.
Расстройства ритма чаще всего наблюдаются вследствие нарушения основных функций сердечной мышцы — автоматизма, возбудимости, проводимости, сократительной способности миокарда.
К тяжелым аритмиям относятся пароксизмальная тахикардия, мерцательная аритмия, трепетание предсердий и полная атриовентрикулярная (АВ) блокада с синдромом Морганьи-Эдамса-Стокса. Правильный сердечный ритм зависит от равномерного возникновения импульсов в синусовом узле и такого же равномерного проведения их по проводящей системе сердца.
Возникновение аритмии может быть связано как с поражением различных отделов проводящей системы, так и с нарушением функции различных звеньев сложной нейрогуморальной регуляции деятельности сердца. Особенно большое значение в развитии нарушений ритма придается парасимпатической и симпатической иннервации. В механизме возникновения и динамики течения аритмии определенную роль играют состояния сердечной мышцы, гормональные сдвиги, особенности взаимоотношений различных систем организма. Изменения соотношения калия и натрия в клетке и внеклеточной жидкости непосредственно отражаются на возбудимости и проводимости миокарда: уменьшение концентрации калия в клетке ведет к нарушению возбудимости, снижение натрия — к нарушению проводимости сердечной мышцы.
Пароксизмальная тахикардия у детей
Пароксизмальная тахикардия (ПТ). Приступ учащения сердцебиения при котором частота сердечных сокращений в среднем в 2-3 раза превышает нормальный ритм. Ведущую роль в возникновении ПТ играет ЦНС: кора больших полушарий, дно III желудочка, гипоталамической области, некоторые отделы спинного мозга. Эндокринные нарушения, раздражения слизистой оболочки пищеварительного тракта или дыхательных путей, индивидуальная чувствительность организма к некоторым лекарственным веществам (дигоксин, строфантин, новокаин, адреналин, эфедрин, кофеин, атропин, ацетил-холин и др.). Возникновению ПТ способствуют органические изменения миокарда.
Для появления аритмии необходимо существование эктопического очага возбуждения. ПТ можно рассматривать как поток экстрасистол, следующих друг за другом с правильным частым ритмом. Различают: предсердную (наиболее распространена у детей ), атриовентрикулярную (АВ) и желудочковую формы ПТ.
Симптомы пароксизмальной тахикардии у детей
Клинически признаки ПТ. Характерным признаком является внезапное начало. У ребенка появляются неприятные ощущения в области сердца, как бы удар или укол, отмечается резкое учащение сердечной деятельности (от 150 до 500 сокращений в минуту), головокружение, рвота, судороги, иногда потеря сознания. Особенно характерно учащение мочеиспускания, каждые 10-15 минут. При осмотре отмечается бледность кожи и слизистых, а при длительном приступе — цианоз. Артериальное давление падает, появляется одышка, может развиться сердечная недостаточность. Увеличиваются печень и селезенка. Границы сердца в начале приступа нормальные, а в последующем могут расшириться. Частые сокращения приводят к укорочению диастолы и уменьшению кровенаполнения сердца. Минутный объем сердца, несмотря на частые сокращения также уменьшается. В результате страдает тканевой и органный кровоток. В результате почти одновременного сокращения предсердий и желудочков предсердия в диастолу полностью не опорожняются, что приводит к венозному застою. Выраженные изменения гемодинамики отмечаются только при длительных приступах ПТ. При предсердной форме ПТ на ЭКГ интервал ТР резко укорачивается и зубец Р наслаивается на зубец Т, деформируя его; желудочковый комплекс может быть измененным, но чаще не деформирован. При АВ форме ПТ расположение зубца Р зависит от локализации эктопического очага. Если эктопический очаг расположен в предсердной части узла отрицательный Р предшествует зубцу R, если в средней части — наслаивается на зубец R и неразличим, если в нижней части узла — отрицательны зубец Р располагается после зубца R. При желудочковой форме зубец Р отсутствует, а желудочковый комплекс деформирован. В практике целесообразно различать две формы ПТ: наджелудочковую и желудочковую по наличию или отсутствию зубца Р и деформации желудочкового комплекса. Для уточнения форм ПТ необходимо сопоставить ЭКГ снятой во время и после приступа. Приступ кончается внезапно с переходом на синусовый ритм.
Лечение пароксизмальной тахикардии у детей
Лечение. Прекратить приступ ПТ иногда удается рефлекторным раздражением блуждающего нерва (надавливание на глазные яблоки, синокаротидный массаж справа, пробе Вальсальвы, стимуляции рвоты, прикладывания холода к лицу, прижимания ног к животу для подъема внутрибрюшного давления). Если ваготропные приемы неэффективны вводят аденозин в дозе 0.1 мг/кг быстро внутривенно. Если после этого приступ не купировался дозу препарата повышают до 0,2 мг/кг. Целесообразны к использованию бета-адреноблокаторы (анаприлин), препараты наперстянки (изоланид или дигоксин), блокаторы кальциевых каналов (верапамил), которые замедляя частоту сердечных сокращений иногда устраняют ПТ. В ряде случаев используется чрезпищеводная или эндокардиальная электростимуляция. Верапамил и сердечные гликозиды не следует применять когда невозможно исключить желудочковую ПТ. Возможно использование новокаинамида- эффективного препарата при ПТ. При отсутствии эффекта от лечения следует использовать электрическую дефибриляцию. В случае устойчивой ПТ показано проведение хирургической деструкции участка патологической активности.
Мерцательная аритмия у детей
Мерцательная аритмия (МА). Форма нарушения ритма, характеризующаяся беспорядочными сокращениями, подергиваниями отдельных мышечных групп предсердий вместо нормальных сокращений, чаще возникает при активном ревмокардите, при идиопатическом миокардите и врожденных пороках сердца (ДМПП, ДМЖП, аномалия Эбштейна). Число сокращений предсердий достигает 350-360 в минуту. Желудочки сокращаются в 2-3 раза реже. Соответственно количеству сердечных сокращений выделяют три формы МА: тахи-, бради- и нормоаритмическую.
Симптомы мерцательной аритмии у детей
При тахиаритмической форме МА дети жалуются на боли в области сердца, сердцебиение, ухудшение общего состояния, сна, аппетита. При аускультации выслушивается систолический шум, тоны сердца глухие, слышны хлопающие тоны с неодинаковыми промежутками между ними (это связано с недостаточным наполнением желудочков при резком уменьшении диастолы), отмечается дефицит пульса, что является типичным проявлением этой формы МА. Основными особенностями ЭКГ являются отсутствие зубца Р или появление соответственно мерцанию большого количества очень маленьких зубцов Р и неправильный ритм желудочковых комплексов с различным расстоянием между ними. Желудочковые комплексы правильной формы, но часто деформируются из-за наслоения на них предсердных зубцов. Тахиаритмия приводит к застою в малом круге кровообращения и развитию сердечной недостаточности.
При брадиаритмической форме мерцания предсердий число сердечных сокращений не более 80-90 в минуту. Диагноз устанавливается после внимательного выслушивания сердца и исследования пульса. Дефицит пульса очень невелик. На ЭКГ отмечается отсутствие зубца Р, видны мелкие волны, желудочковый комплекс не изменен (узкий комплекс QRS), но интервалы между комплексами неодинаковы.
Лечение мерцательной аритмии у детей
Для лечения МА используют дигоксин, прокаинамид и хинидин. Наиболее эффективным является дигоксин, который вызвывает замедление проведение импульса по проводящей системе, воздействуя на центр блуждающего нерва повышая его тонус. Высокий тонус блуждающего нерва резко снижает возбудимость атриовентрикулярного узла, который меньше реагирует на огромное число импульсов от мерцающих предсердий. Довольно широко используется дефибрилляция. При этом разряд вызывает одновременно возбуждение всех волокон миокарда и приводит к устранению асинхронности возбуждения и установлению нормального проведения по сердцу.
В ряде случаев используются бета-адреноблокаторы в сочетании с верапамилом. При брадиаритмической форме показан хинидин, сначала один раз в сутки в дозе 3-6 мг/кг, а спустя 3-4 дня эту же дозировку за 2-3 приема.
Если МА сохраняется длительное время, то перед восстановлением ритма назначают антикоагулянты, чтобы снизить риск эмболии предсердными сгустками.
Трепетание предсердий, как и мерцательная аритмия, редко возникает при отсутствии поражений сердца. На ЭКГ регистрируются «пилообразные» предсердные волны с частотой 250-350 в минуту, проведение импульсов к желудочкам варьирует (1:1, 2:1 и т.п.). При трепетании с проведением 2:1 диагностика затруднена, так как каждая вторая предсердная волна накладывается на желудочковый комплекс. Волны трепетания лучше видны в II, III стандартных и aVF- отведении.
В лечении можно использовать дигоксин, который увеличивая степень АВ-блокады и уменьшая ЧСС, устраняет трепетание предсердий. Хинидин и новокаинамид или прокаинамид часто восстанавливают синусовый ритм. Перед использованием этих препаратов необходимо провести дигитализацию, так как они могут внезапно увеличить ЧСС. Дефибриляция всегда позволяет восстановить синусовый ритм. Иногда используется электрокардиостимуляция (чрезпищеводная или внутрисердечная). Для предупреждения повторных приступов применяют дигоксин, бета-адреноблокаторы или хинидин в комбинации с дигоксином.
Полная АВ блокада с синдромом Морганьи-Эдамса-Стокса у детей
Полная АВ блокада развивается при нарушении проводимости от предсердий к желудочкам, в результате чего предсердия и желудочки сокращаются независимо друг от друга. Предсердия сокращаются по ритму, исходящему из синусового узла, а желудочки из центра автоматизма желудочков. Частота сокращений предсердий приближена к норме, а желудочков в 2 раза ниже. Полная АВ блокада может иметь врожденный или приобретенный характер (результат перенесенного миокардита и т.п). При определении полной АВ блокады у новорожденного следует заняться поиском сопутсвующих пороков сердца. В зависимости от уровня блокады АВ соединения желудочки могут сокращаться с частотой 40-50 или 20-30 в минуту. Уменьшение сокращений сердца до 20-30 в минуту приводит к анемизации головного мозга и развитию синдрома Морганьи-Эдамса-Стокса.
Симптомы полной АВ блокады с синдромом Морганьи-Эдамса-Стокса у детей
Внезапно появляется беспокойство, головокружение, затем наступает потеря сознания. Лицо вначале краснеет, затем отмечается резкая бледность с цианозом. Появляются подергивания мышц лица, конечностей, непроизвольная дефекация и мочеотделение. Шейные вены набухают, пульс не прощупывается, дыхание становится глубоким и редким. Приступ продолжается от нескольких секунд до 2 минут. Более длительный приступ может вызвать смерть. На ЭКГ зубец Р и желудочковый комплекс располагаются независимо друг от друга. Зубцы Р находятся на одинаковом расстоянии друг от друга, а желудочковые комплексы встречаются редко и как и предсердные комплексы расположены на одинаковом расстоянии друг от друга. Интервал Р-Р значительно увеличен. Зубец Р может находиться в различных участках ЭКГ, наслаиваясь на желудочковый комплекс, следуя за ним или предшествуя ему. Желудочковый комплекс имеет нормальную конфигурация при расположении источника ритма в пучке Гиса выше его разделения на ножки. В случае расположения источника в одной из ножек — желудочковый комплекс деформируется, расширяется, зубец Т становится отрицательным, на зубце R появляются зазубрины или утолщения.
Лечение полной АВ блокады с синдромом Морганьи-Эдамса-Стокса у детей
Лечение полной АВ блокады патогенетическое. Используется введение раствора атропина или адреналина (подкожно в дозе 0,1-0.5 мл 0,1% раствора). В случае повторения приступов используется вживление кардиостимулятора.
Источник: heal-cardio.com
Что такое синусовая тахикардия, и по каким причинам она возникает?
Тахикардией называется сердцебиение, ускоренное более чем на 20 ударов в минуту по сравнению с нормативным показателем. Считается, что это нарушение возникает только во взрослом возрасте. Однако дети младшего возраста (в том числе новорожденные) и подростки страдают им не реже.
Нормы частоты сердечного ритма зависят от возраста:
| Возраст | Норма, ударов в минуту | Границы нормы, ударов в минуту |
| Новорожденные | 140 | 110-170 |
| 1-12 месяцев | 132 | 102-162 |
| 1-2 года | 124 | 94-154 |
| 2-4 года | 115 | 90-140 |
| 4-6 лет | 106 | 86-126 |
| 6-8 лет | 98 | 78-118 |
| 8-10 лет | 88 | 68-108 |
| 10-14 лет | 80 | 60-100 |
По каким причинам возникает учащение пульса? Существует 2 вида тахикардии: синусовая и пароксизмальная. Синусовая тахикардия у детей делится на:
- Физиологическую. Она возникает при стрессе, изменении положения тела, тревоге, после приема пищи и питья, при недостатке кислорода. В подростковом возрасте учащение пульса возникает по причине переходного возраста, когда происходит активный рост организма. Большие нагрузки в школе, недосыпание и гормональные изменения вызывают ускорение сердечного ритма.
- Патологическую. Причинами ее возникновения являются: гипертермия, интоксикация организма, гипогликемия, анемия, расстройства эндокринной системы.
- Кардиальную. Она появляется при органическом поражении сердца и сохраняется даже в состоянии покоя, независимо от внешних условий. Это нарушение характерно для миокардита, эндокардита, перикардита, ИБС, инфаркта миокарда и прочих заболеваний.
Пароксизмальная тахикардия присуща детям младшего школьного возраста и часто диагностируется в возрасте 7 лет. Ей свойственно внезапное появление и исчезновение. Возникает пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта, вегето-сосудистой дистонии, неврозах, органических поражениях сердца.
У новорожденных и грудничков
У новорожденного ребенка приступ синусной тахикардии вызывает любой раздражитель. Малыш еще не адаптировался к новой среде — его может потревожить осмотр врача, пеленание, кормление или повышенное газообразование. Увеличение частоты пульса у грудничка считается нормой и не дает особых поводов для беспокойства. Когда учащенное сердцебиение появляется у новорожденного без явных причин, это может свидетельствовать о нарушениях работы сердца.
Как понять, что грудного ребенка 1 года жизни мучает синусовая тахикардия:
- учащается дыхание;
- малыш плачет и беспокоится или, наоборот, становится вялым, сонливым;
- отказ от груди или бутылочки.
У дошкольников
Постановка диагноза у маленьких детей вызывает трудности — они еще не могут описать симптомы. Чтобы приступы тахикардии не повторялись, можно попробовать ограничить все возможные факторы: активные шумные игры, стрессовые ситуации и пр. Нужно больше бывать на свежем воздухе, соблюдать диету.
У детей старше 7 лет
Когда тахикардия не проходит в 10 лет и старше – это серьезный повод обратиться за консультацией к кардиологу. В 9-11 лет детям свойственно появление аритмии при физических нагрузках, например, на уроках физкультуры. Девочки подвержены ей в большей степени, при этом наблюдается умеренное нарушение ритма.
В 14-16 лет происходит быстрый рост миокарда, который приводит к его гипертрофии. На этом фоне и возникает учащение пульса. По мере взросления подростка сосуды адаптируются к новым условиям, и учащенный пульс проходит. Нарушения работы сердца в этом возрасте может спровоцировать неправильный образ жизни, раннее курение и употребление алкоголя.
Разновидности и симптомы патологии сердца
Симптомы патологии классифицируют по причинам, которые ее вызывают. Одни признаки будут характерны для физиологической, естественной тахикардии. Другие – для патологических изменений работы миокарда. Ориентируясь на клиническую картину заболевания и результаты ЭКГ, врач сможет предварительно определить причину недуга и оказать первую медицинскую помощь вовремя приступа.

Легкая, умеренная и выраженная
Врачи выделяют 3 вида тахикардии:
- Легкая — сердечный ритм на 20% выше нормы. Она диагностируется чаще всего и не несет опасности для детского организма. При соблюдении рекомендаций лечащего врача расстройство быстро проходит.
- Умеренная — сокращения становятся чаще на 20-40%. Также хорошо поддается терапии, иногда человек даже не замечает, что у него аритмия.
- Выраженная — при увеличении частоты биения сердца более чем на 50%. Такое состояние требует экстренной медицинской помощи.
Адекватная и неадекватная
Адекватная (физиологическая) тахикардия возникает при естественных состояниях:
- инфекционных заболеваниях;
- физической нагрузке;
- стрессах, страхе, эмоциональном напряжении.
В этом случае учащенное сердцебиение проходит после того, как устраняется его источник. Обычно для этого требуется немного времени.
Бывает, что причина аритмии лежит в области патологических процессов в организме — это неадекватная тахикардия. Она не проходит в состоянии покоя, не зависит ни от каких внешних факторов и приема медикаментов.

Признаки тахикардии различны для разных типов нарушения. Синусовая тахикардия, физиологическая и патологическая, характеризуется следующими симптомами:
- учащенное сердцебиение;
- резкая слабость;
- ощущение тяжести за грудиной;
- нарушения сна;
- переменчивость настроения, капризность;
- вялость, сонливость, утомляемость;
- побледнение кожи;
- чрезмерная потливость;
- головокружение;
- понижение давления;
- тошнота;
- чувство нехватки воздуха, одышка;
- приступы стенокардии;
- судорожный синдром при поражении сосудов;
- ощущение холода в руках и ногах;
- различная частота пульса на сонной и лучевой артерии;
- увеличение шейных вен.
Диагностические методы
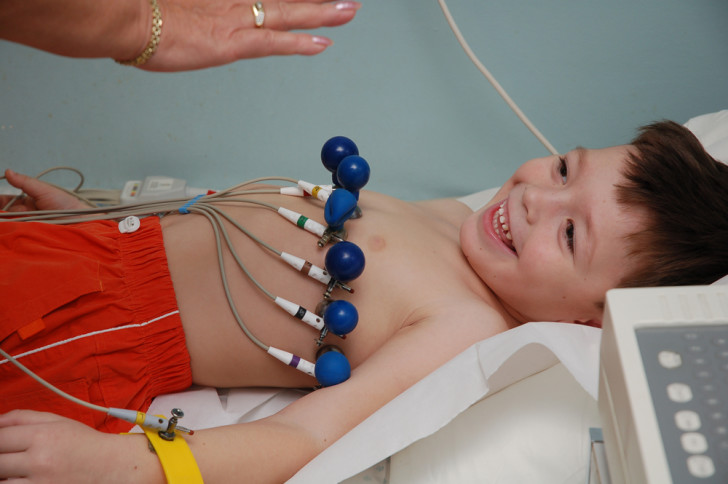
Для постановки точного диагноза врач назначает следующие виды обследований:
- Общий анализ крови и исследование на гормоны щитовидной железы для выявления анемии, лейкемии, эндокринных нарушений.
- Анализ мочи. В ней могут присутствовать продукты распада адреналина.
- ЭКГ поможет выявить, где находится очаг поражения. Если после хорошего результата ЭКГ у ребенка продолжают появляться приступы тахикардии, они учащаются, становятся сильнее, проводится исследование по Холтеру.
- Эхо-КГ. Это УЗИ сердца, с его помощью можно увидеть патологические изменения в сердце.
- Холтеровское исследование — суточный мониторинг ЭКГ в обычных условиях жизни ребенка.
- Электрофизиологическое исследование (ЭФИ). Выявляет даже самые небольшие изменения сердечного ритма.
Если причина не связана с сердечно-сосудистой системой, будут назначены консультации узких специалистов. Подросткам следует пройти обследование у эндокринолога.
Первая помощь ребенку
Внезапное появление приступа тахикардии у ребенка требует незамедлительных действий со стороны взрослых:
- обеспечить доступ свежего воздуха – открыть окно, вынести больного на улицу;
- положить на лоб прохладное мокрое полотенце;
- вызвать скорую помощь.
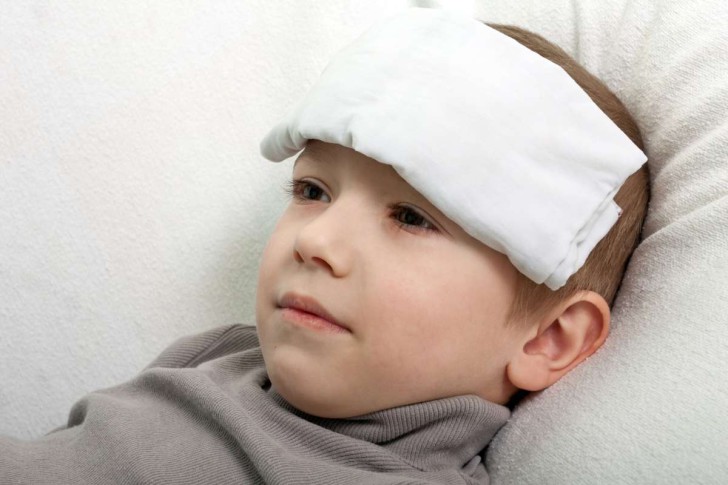
Дальнейшие действия будут зависеть от расположения очага тахикардии и возраста ребенка. Врач определит, нужно ли давать какие-либо лекарственные средства или достаточно провести специальные упражнения для купирования приступа.
Особенности лечения детей разного возраста
Лечение назначается детским кардиологом в зависимости от возраста пациента и причины тахикардии. Лечить младенца до годовалого возраста рекомендуется безопасными гомеопатическими средствами, не вызывающими побочных действий. Детям постарше назначается более эффективная терапия, которая включает в себя прием лекарственных средств, специальные дыхательные упражнения и соблюдение сбалансированной диеты.
Медикаментозная терапия
Детям до 6 лет врачи назначают натуральные седативные средства:
- валериану;
- пустырник;
- боярышник.
По достижении 7 лет назначаются синтетические препараты:
- Седуксен;
- Люминал.

Аспаркам применяется при лечении даже самых маленьких пациентов. Он является источником калия и магния, регулирует процесс обмена веществ.
Когда указанные выше препараты не помогают, назначаются более серьезные лекарственные средства для нормализации сердечного ритма:
- Верапамил;
- Амиодарон;
- АТФ;
- Дигоксин.
Хирургическое вмешательство
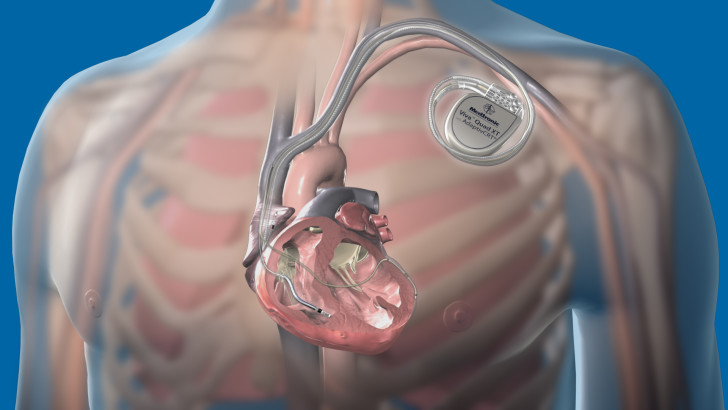
Оперативное вмешательство проводится только в крайнем случае, когда медикаментозные средства не дают результата. Для назначения операции должны быть веские основания, например, пороки сердца или тяжелые формы патологического процесса. Неотложные оперативные вмешательства проводятся при наджелудочковой тахикардии. Иногда ребенку ставят электрокардиостимулятор, который будет искусственно регулировать сердечный ритм.
Питание
Питанию ребенка, страдающего тахикардией, должно уделяться особое внимание:
- в пище должно быть много клетчатки и легких углеводов;
- употребление белковой пищи в пределах нормы;
- соблюдение питьевого режима, обильное питье;
- в рацион необходимо включить продукты, содержащие калий и магний: курагу, мед, орехи, лимон и др.;
- нельзя употреблять стимулирующие напитки (кофе, чай, энергетики).
Народные средства
Самолечением при тахикардии заниматься опасно, поскольку в некоторых случаях она приводит к острой сердечной недостаточности.
Из легких и безопасных способов успокоить сердечный ритм можно отметить чаи:
- с боярышником или мелиссой;
- с валерианой или пустырником;
- с добавлением меда, лимона, миндаля и настоек герани, валерьяны, боярышника.
При использовании таких средств следует внимательно наблюдать за состоянием малыша, поскольку они могут спровоцировать аллергическую реакцию. Детям-аллергикам лучше подобные рецепты не использовать.
Возможные последствия тахикардии
В зависимости от источника тахикардии и длительности ее течения существует риск возникновения острой сердечной недостаточности. Неоказание первой медицинской помощи в таком случае может привести к летальному исходу. Особую опасность представляет желудочковая форма заболевания, которая редко встречается у детей.
При своевременном обращении за медицинской помощью и строгом следовании всем рекомендациям кардиолога прогноз лечения тахикардии благоприятен. Со временем многие малыши ее просто «перерастают».
Источник: VseProRebenka.ru

 Порок сердца. Аномальное строение сердечной мышцы может приводить к ухудшению кровообращения внутри миокарда, по малому и большому кругу. В некоторых случаях порок сопровождается периодической или постоянной тахикардией.
Порок сердца. Аномальное строение сердечной мышцы может приводить к ухудшению кровообращения внутри миокарда, по малому и большому кругу. В некоторых случаях порок сопровождается периодической или постоянной тахикардией. Перегрев. Некоторые мамы стремятся укутать малыша, чтобы избежать переохлаждения. Это плохая привычка, которая может стать причиной тахикардии и других нежелательных реакций организма крохи.
Перегрев. Некоторые мамы стремятся укутать малыша, чтобы избежать переохлаждения. Это плохая привычка, которая может стать причиной тахикардии и других нежелательных реакций организма крохи. слабость и головокружение;
слабость и головокружение; УЗИ сердечных отделов или эхокардиограмма. Это исследование наиболее информативно, с его помощью выявляют скрытые патологии, которые невозможно увидеть на электрокардиограмме. Эхокардиограмма показывает размеры сердца, работоспособность и слаженность функционирования его отделов. УЗИ выявит аномалии врожденного или приобретенного характера, нарушения тока крови, воспалительные процессы в оболочках.
УЗИ сердечных отделов или эхокардиограмма. Это исследование наиболее информативно, с его помощью выявляют скрытые патологии, которые невозможно увидеть на электрокардиограмме. Эхокардиограмма показывает размеры сердца, работоспособность и слаженность функционирования его отделов. УЗИ выявит аномалии врожденного или приобретенного характера, нарушения тока крови, воспалительные процессы в оболочках. Обеспечить приток свежего воздуха. Для этого открыть в помещении окно или форточку, снять такие элементы одежды, как шарф, шапка, платок. Расстегнуть воротник и пару верхних пуговиц.
Обеспечить приток свежего воздуха. Для этого открыть в помещении окно или форточку, снять такие элементы одежды, как шарф, шапка, платок. Расстегнуть воротник и пару верхних пуговиц.