Аорта представляет собой главнейшую артерию человеческого тела, ведь через нее кровь поступает в другие органы. Коарктация аорты – это врожденный порок сердца, характеризующийся сужением (стенозом) просвета этой артерии. Эта патология приводит к нарушению функционирования большого круга кровообращения, что влечет за собой нарушение питания всех органов тела и самого сердца.
О патологии
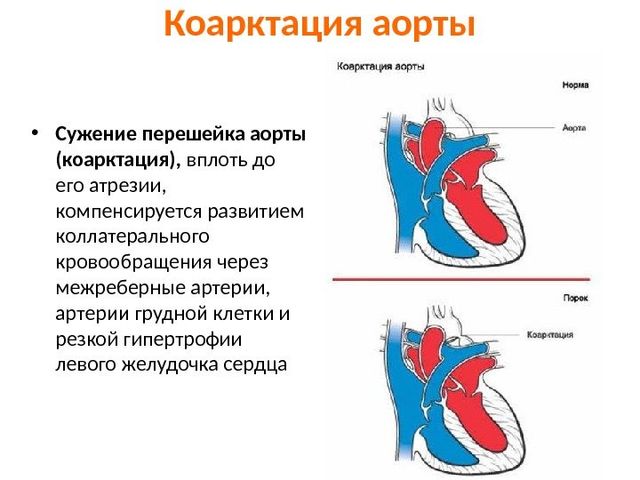
Коарктация также называется сужением или стенозом. Это тяжелая патология, развивающаяся во внутриутробный период формирования сердечно-сосудистой системы. Тем не менее, порок сердца может быть обнаружен не сразу, а в старшем детском или даже во взрослом возрасте – все зависит от степени сужения просвета артерии. Однако в подавляющем большинстве случаев патология сопровождается яркой и тяжелой клинической картиной, по которой диагностировать врожденный порок сердца (ВПС) можно уже в первые часы жизни.
Коарктация аорты в МКБ-10 обозначается кодом Q25.1. Патология проявляется сужением артерии в месте изгиба в аортальном перешейке, реже в брюшной или грудной части этого крупнейшего сосуда. Опасность врожденного порока заключается в том, что из-за стеноза артерия пропускает меньшее количество крови, что влечет за собой нарушение функционирования кровеносной системы. При коарктации аорты гемодинамика нарушается, ткани испытывают дефицит кислорода, сердце подвергается сильной нагрузке.
Основные нарушения, наблюдающиеся при стенозе аорты, следующие:
- Изменение показателей артериального давления над местом сужения и сразу под ним. В верхней части наблюдается повышенное значение, в нижней давление заметно ниже.
- Из-за изменения давления и ухудшения кровотока сердце вынуждено работать с повышенной нагрузкой, чтобы обеспечить “проталкивание” крови в месте изгиба или сужения артерии. Результатом становится гипертрофия левого желудочка.
- Нарушение кровообращения по большому кругу приводит к тому, что нижние конечности не получают кровь в необходимом объеме. Это приводит к нарушению развития скелета, а также чревато хроническими заболеваниями, впервые проявляющимися уже в раннем возрасте.
- Сильное давление крови приводит к растяжению стенок всех артерий, в результате они расширяются.
Следует отметить, что организм человека может приспособиться к врожденной патологии. В ходе компенсации нарушения кровотока в месте сужения аорты наблюдается разрастание дополнительных сосудов. Это обеспечивает движение крови, однако гемодинамика все равно нарушена, и наличие дополнительных сосудов приводит к сопутствующим нарушениям в работе сердечно-сосудистой системы.
Оставлять патологию без внимания нельзя, даже если организм адаптировался к пороку сердца. Без лечения более половины детей с таким диагнозом умирают в первый год жизни. Если же дополнительные сосуды смогли обеспечить кровоток, близкий к нормальному, перераспределение нагрузки приводит к образованию тромбов, развитию тяжелой сердечной недостаточности и другим патологиям, которые неминуемо ведут к гибели в раннем возрасте.
Причины развития
Основной причиной развития коарктации аорты у плода является внутриутробная аномалия развития сердца. В норме, во время формирования сердечно-сосудистой системы аорта с легочной артерией соединяется протоком. Этот проток закрывается очень быстро, при первых самостоятельных вдохах новорожденного. В случае аномалии развития ткани протока могут переходить на часть аорты, чаще всего ее изгиб. В результате процесс закрытия протока происходит нормально, но ткани, закрывающие его, закрывают и часть аорты, вызывая ее сужение в определенном месте.
Еще одной прямой причиной коарктации аорты у детей является врожденная патология межжелудочковой перегородки. Достаточно часто врожденный порок сердца отягощается другими патологиями, тогда говорят о смешанном ВПС. Это также может быть связано с неправильным соединением аортальных дуг во время внутриутробного развития.
Другие факторы, влияющие на развитие порока, касаются непосредственно организма матери. Среди таких причин:
- действие мутагенов;
- инфекционные заболевания;
- прием сильнодействующих препаратов во время беременности;
- тяжелые формы токсикоза на ранних сроках;
- сахарный диабет и другие хронические заболевания;
- вредные привычки и пагубные зависимости;
- возраст роженицы старше 35-37 лет.
Женщины часто недооценивают влияние различных мутагенных веществ на организм матери и ребенка. Вызвать аномалии развития плода могут химикаты, лакокрасочная продукция, некоторые сильнодействующие препараты, пестициды и вредные вещества из почвы. Спровоцировать опасную патологию могут любые сильнодействующие препараты для лечения различных заболеваний. Важно не принимать лекарства во время беременности без назначения врача и обязательно изучать аннотацию к препарату, особенно раздел, посвященный влиянию на плод.
Еще одним фактором является генетическая предрасположенность. Исключить или подтвердить его может только генетическая экспертиза, проводимая до зачатия.
Приобретенная коарктация аорты
Принято считать, что сужение просвета артерии является исключительно врожденным заболеванием. В подавляющем большинстве случаев так оно и есть, однако патология может быть и приобретенной. Она развивается вследствие тяжелых травм и повреждений грудной клетки. Другими словами, сужение артерии происходит из-за механического повреждения или компрессии. Причем такая форма коарктации аорты у детей тоже не исключена. Например, коарктацию аорты у новорожденных может спровоцировать родовая травма.
Причины развития такой патологии у взрослых:
- удары в грудь, например, вследствие ДТП;
- атеросклероз сосудов с поражением аорты;
- травма сосудов, расположенных вблизи сердца;
- воспаление аорты.
Патология очень редкая. Приобретенная форма имеет те же симптомы, что и врожденный порок сердца.
Симптомы
Под ВПС или коарктацией аорты подразумевают тяжелую врожденную патологию. Признаки врожденной коарктации аорты зависят от тяжести патологии. Выделяют четыре формы заболевания:
- изолированный стеноз артерии, других патологий не наблюдается;
- сужение главной артерии с дефектом межжелудочковой перегородки;
- стеноз с открытым аортальным протоком;
- стеноз с другими аномалиями развития сердца и сосудов.
По локализации сужения аорты выделяют две формы патологии – типичную и атипичную. Под типичной понимается стеноз в месте изгиба артерии. При атипичной коарктации сужение просвета происходит в грудной или брюшной части артерии. Такая форма встречается достаточно редко.
Клиническая картина и особенности кровообращения при такой патологии зависят от возраста пациента. При врожденной форме патологии кровообращение подобно внутриутробному, так как аортальный проток не закрывается. Организму необходимо много времени, чтобы приспособиться. Часто этого не происходит, результат летальный. В большинстве случаев необходима срочная операция.
Коарктация аорты во взрослом возрасте отличается быстрой адаптацией организма к затруднению кровотока. Это проявляется формированием дополнительных сосудов.
В целом, клиническую картину и вероятные риски в случае врожденной коарктации аорты целесообразно рассматривать по возрасту пациента:
- Самый критический период – с первых минут жизни до 12 месяцев. Именно в первый год больше половины детей (65%) с врожденным пороком сердца погибают. Врожденный порок сердца, такой как коарктация аорты, приводит к нарастающей сердечной недостаточности, что влечет за собой нарушение работы почек и легких.
- В период с одного года до пяти лет организм постепенно приспосабливается. Это адаптационный период, во время которого симптомы сглаживаются.
- В возрасте с 6 до 13-14 лет пациент практически забывает о своей болезни. Это период так называемой компенсации – симптомов нет, сердечная недостаточность не прослеживается. О врожденной патологии может говорить только повышенная утомляемость и частые беспричинные головные боли.
- Стадия декомпенсации начинается примерно в 15 лет и длиться в течение 5-7 лет. Начинается с нарастания симптомов сердечной недостаточности, приводит к выраженному кислородному голоданию тканей и органов.
- Окончательная декомпенсация происходит примерно к 30 годам. Проявляется осложнениями, высок риск инсульта и инфаркта, часто диагностируются аневризмы.
Несмотря на то что организму удается приспособиться к аномальному кровотоку, при коарктации аорты гемодинамика всегда остается патологической. Чтобы не столкнуться с декомпенсацией в возрасте 20-30 лет, пациент должен своевременно проходить обследования у врача.
Симптомы начальной стадии
Начальная, или первая стадия, длится первый год жизни. Она имеет несколько специфических симптомов:
- увеличение массы тела;
- одышка;
- астения;
- бледность кожи;
- нарушение роста;
- большая потребность во сне.
Следует отметить, что прибавка в весе сочетается с недостаточно активным ростом и общим развитием. Это объясняется тем, что масса тела увеличивается не за счет жира, а из-за отечности тканей. Также из-за аномальной гемодинамики печень испытывает серьезные нагрузки и увеличивается в размере, что также сказывается на прибавке веса. При этом новорожденный медленно растет, родничок долго не закрывается, физическое развитие заметно не дотягивает до нормы.
Астения проявляется отсутствием слез и плача, длительным сном, минимумом реакций на раздражители.
Еще одним симптомом этой стадии является бледность кожных покровов. Также можно заметить побледнение слизистых оболочек, например, в ротовой полости.
Признаки второй стадии
Вторая стадия начинается после первого года. Организм постепенно адаптируется, поэтому симптомы сглаживаются. На второй стадии присутствует одышка, общая слабость и бледность. Одышка проявляется при физической активности, но уже не мешает процессу приема пищи. Однако игровая деятельность ограничена, ребенок старается меньше двигаться, отказывается от подвижных игр.
На второй стадии также сохраняется бледность кожных покровов. В носогубной области отмечается выраженный цианоз – синюшность кожи, связанная с нарушением кровообращения.
Также сохраняется общая слабость, астения и сонливость. Большую часть времени ребенок предпочитает лежать или спать. Физическое и умственное развитие нарушается. Дети с коарктацией аорты заметно уступают сверстникам по физическим показателям.
Задержка умственного развития связана с тем, что ребенок не может обучаться новым навыкам и слабо интересуется окружающим миром из-за астении.
Третья стадия
Эта стадия начинается примерно в возрасте 4-5 лет и длится почти десять лет. Называется компенсаторной стадией, так как организм уже полностью адаптировался к пороку сердца, а значит справляется со своими функциями в условиях нарушения гемодинамики.
Специфические симптомы отсутствуют, ребенок живет практически полной жизнью. Наблюдается упадок сил и общий низкий уровень жизненной энергии – малыш быстро устает, все же ограничивает подвижные игры, предпочитая проводить время за просмотром мультфильмов или другим неактивным хобби. Сохраняется увеличенная потребность во сне, ночной отдых длится не меньше 10 часов. Иногда случаются приступы мигреней, нередко дети становятся очень метеозависимыми. В остальном же, это достаточно спокойная и стабильная стадия коарктации аорты.
Четвертая стадия
Следующий этап начинается примерно в 14-15 лет и характеризуется новым витком обострения симптомов. Для этой стадии характерны следующие симптомы:
- периодические боли в области сердца;
- брадикардия;
- одышка;
- бледность и цианоз;
- парестезии;
- онемение пальцев руки и ног;
- ухудшение слуха, шум в ушах;
- нечеткость зрения;
- кашель;
- судороги;
- ломкость капилляров.
Все эти симптомы относятся к нарушенному кровотоку, так как с возрастом коарктация аорты не проходит и гемодинамика не нормализуется. По сути, это обострение патологии обусловлено активным ростом организма в конце периода полового созревания и нарушением адаптивных механизмов, благодаря которым достигла компенсация врожденного порока сердца ранее.
Пятая стадия
Последняя стадия является терминальной или конечной. Проявляется в возрасте 30 лет и старше, завершается летальным исходом. Сопровождается симптомами тяжелой сердечной недостаточности, к которой присоединяются признаки нарушения работы внутренних органов:
- почечная недостаточность: дизурия, высокое артериальное давление, отечность лица и конечностей;
- дисфункция печени: чувство распирания в правом подреберье, желтуха;
- нарушение пищеварения: диарея, тошнота, рвота, отсутствие аппетита.
Патология также сопровождается нарушением менструального цикла и критическим снижением либидо у мужчин.
Диагностика
Диагностика коарктации аорты проводится с помощью УЗИ или эхокардиографии. Этот метод позволяет точно визуализировать место сужение артерии, а также выявить сопутствующие патологии, такие как дефект межжелудочковой перегородки.
С помощью ультразвуковой диагностики коарктации аорты также удается оценить сократительную способность сердца.
Еще одно обязательное обследование – ЭКГ. Позволяет диагностировать аритмию и сопутствующие нарушения, характерные для сердечной недостаточности.
Врач обязательно измеряет артериальное давление и частоту пульса. Прослушивает сердце, проводит визуальных осмотр слизистых оболочек. Дополнительно может быть назначен осмотр неврологом для проверки рефлексов, а также рентгенография грудной клетки и УЗИ почек.
Лечение коарктации аорты
Коарктация аорты лечится только с помощью хирургии. Операция при коарктации аорты должна проводится в срочном порядке, выжидательная тактика не применяется.
Под резекцией коарктации аорты понимается операция, в ходе которой формируется новый просвет, задействую подключичную артерию. По сути, это одна из разновидностей пластик, при которой место сужения удаляется, и замещается соседней сосудистой тканью.
Помимо резекции коарктации аорты может применяться типичная пластика – операция, при которой врач формирует “новую” область аорты с помощью ее же тканей. Сложная процедура, которую не всегда можно провести.
Еще одним методом является расширение пораженного участка с помощью катетера. Однако такой метод используют сравнительно редко из-за риска рецидива в будущем.
Проблема коарктации аорты после операции успешно решается, позволяя добиться увеличения продолжительности жизни человека. Реабилитационный период заключается в приеме ряда препаратов – антиаритмических, кардиопротекторных, антигипертензивных лекарств и медикаментов других групп. Схему поддерживающей терапии подбирает врач индивидуально для каждого пациента.
Прогноз и осложнения
Если патология не выявлена в первые дни жизни пациента, в 65-70% случаев наступает смерть от сердечной недостаточности в первый год жизни. Остальные 30-35% детей, которые адаптировались, сохраняют риск летального исхода во второй пик заболевания.
Без лечения, пациент проживет максимум до 30-35 лет. В случае успешной операции, проведенной в детском возрасте, риски для жизни сохраняются, но значительно снижаются.
При коарктации аорты осложнения заключаются в сердечной, печеночной и почечной недостаточности. На пятой стадии высок риск инсульта, инфаркта, отека легких. Все эти осложнения влекут за собой смерть.
При коарктации аорты клинические рекомендации следующие:
- своевременно провести операцию;
- принимать препараты, назначенные врачом;
- снизить потребление соли;
- адекватно дозированные физические нагрузки;
- соблюдение режима дня;
- сон не меньше 7 часов;
- регулярное обследование у врача;
- диета, отсутствие вредных привычек.
Человеку с таким диагнозом предстоит всю жизнь внимательно относиться к собственному здоровью и придерживаться ряда ограничений. Курение и прием алкоголя полностью запрещены, ведь эти вещества влияют на сердечно-сосудистую систему и могут спровоцировать опасные осложнения. Также подбирается диета, потребление соли ограничивается до 5-7 г в день, воды следует употреблять не больше 1.7 л.
Даже после успешной операции важно не забывать о регулярных обследованиях. Помимо ЭКГ и ЭхоКГ (УЗИ сердца) дважды в год, пациенту с коарктацией аорты необходимо самостоятельно контролировать величину артериального давления и изменения пульса.
Источник: gipertoniya.guru
Чем грозит патология
Коарктацию выявляют чаще всего по сравнению с другими пороками. Она может являться отдельной болезнью или сочетается с нарушениями сердца и других органов.
Если не принять меры, то постепенно болезнь приводит к опасным патологическим состояниям, которые заканчиваются гибелью ребенка.
При коарктации:
- происходит повышение давления крови в артериях;
- развиваются патологические изменения в аорте и появляются коллатерали;
- возникают бактериальные и инфекционно-аллергические воспаления.
Из-за этих процессов:
- могут отечь легкие;
- нарушается ток крови в сосудах мозга;
- повышается вероятность множественных кровоизлияний в спинном и головном мозге;
- происходит развитие гипертонии и сердечной астмы;
- сердце и почки теряют свои основные функции;
- появляются и разрываются аневризмы;
- происходит бактериальное поражение эндокарда;
- на стенках аорты появляются отложения кальция.
Все эти состояния могут стать причиной гибели больного.
Почему и как развивается
Аорта в период внутриутробного развития формируется неправильно:
- при наличии генетической предрасположенности к проблеме;
- если женщины перенесла вирусные или бактериальные болезни;
- если будущая мать курит, употребляет спиртные напитки и наркотические вещества в период беременности;
- в результате проживания в условиях неблагоприятной экологии;
- если женщина контактировала с токсическими веществами.
Процесс формирования коарктации происходит на десятой неделе эмбрионального развития. Негативные факторы способствуют тому, что ткани в артериальной протоке прикрепляют аорту к левой легочной артерии. Сразу после рождения в дыхании начинают участвовать легкие и проток должен закрыться. Во время его закрытия аорта растягивается и становится похожей на песочные часы. Поврежденный участок может быть разного размера. В месте сужения начинают образовываться дополнительные сосуды, которые называют коллатералями. Они появляются, чтобы поддерживать кровообращение на необходимом уровне.
Классификация
Коарктация аорты у плода бывает разных типов:
- Инфантильная. При этом большая часть большой артерии подвержен сужению, а проток не закрылся, когда это должно было произойти.
- Взрослая. Сосуд при этом незначительно сужен, а проток артерии закрылся.
Патология может иметь разную степень выраженности. Из-за того, что просвет сужен, сердце не может протолкнуть достаточное количество крови, что нарушает гемодинамику. Эти изменения негативно отражаются на работе всего организма. Особенно, страдают левые отделы сердца. Насколько серьезными будут нарушения, зависит от того, как сильно сужена аорта.
При этом артерии ребер расширяются и извиваются, из-за чего ребра малыша покрываются искривлениями и неровностями.
Выделяют такие стадии:
- Скрытой гипертензии. Повышение давления в сосудистом русле верхней части тела происходит в период физического напряжения.
- Транзиторных изменений. Наблюдается изменение внешнего вида пациентов, ребра покрываются неровностями, независимо от уровня нагрузок давление крови на стенки артерий постепенно нарастает.
- Склероза. Аорта уплотняется и склерозируются. Левый желудочек в этой ситуации подвергается гипертрофическим изменениям.
- Осложнений. В результате нарушенного тока крови поражаются сосуды и сердце, развиваются опасные для жизни патологии.
Как проявляется
Коарктация аорты у новорожденных и более старших детей будет проявляться по-разному. Это зависит от того, насколько сужена крупная артерия и есть ли другие патологии.
Если сосуд сузился немного, то на протяжении многих лет симптомы могут отсутствовать и появляются только у подростков. Тяжелые формы болезни проявляются с первых дней жизни. Маленький ребенок при этом:
 бледнеет;
бледнеет;- становится беспокойным и раздражительным, так как у него болит голова;
- во время кормления активно двигается или страдает от одышки;
- быстро устает во время сосания груди;
- страдает от гипергидроза;
- медленно набирает вес и физически развивается;
- часто болеет пневмонией.
Заподозрить проблему врач может на внешнем осмотре:
- стопы у ребенка синего цвета;
- на ребрах широкие и извилистые вены;
- на руках и ногах показатели давления значительно отличаются.
Если ребенок родился с выраженным сужением аорты, то развивается циркуляторный шок, сопровождающийся метаболическим ацидозом и почечной недостаточностью. Постепенно состояние будет ухудшаться и приведет к гибели.
При умеренном сужении, симптомы появляются, когда ребенок уже становится подростком:
- он страдает от слабости и быстро устает;
- беспокоит головная боль и шумит в ушах;
- возникает чувство, что кровь прилила к лицу, голова тяжелая и пульсирует;
- нагрузки сопровождаются болезненными ощущениями в грудной клетке;
- хорошо слышно сердцебиение;
- повышается давление;
- часто появляются кровотечения из носа;
- при любых физических усилиях возникает чувство нехватки воздуха;
- ноги холодные и немеют;
- раны на ногах долго не заживают;
- ухудшается способность к запоминанию, зрение и слух;
- снижаются умственные способности.
Более взрослые дети страдают от септического эндокардита, что проявляется:
- сильной слабостью;
- гипергидрозом;
- значительным повышением температуры.
 Также у ребенка сильно кружится голова, бледнеют кожные покровы, снижается уровень гемоглобина, органы и ткани страдают от недостатка кислорода.
Также у ребенка сильно кружится голова, бледнеют кожные покровы, снижается уровень гемоглобина, органы и ткани страдают от недостатка кислорода.
Это опасное состояние, которое способствует тромбоэмболическим осложнениям. Поэтому симптомы коарктации аорты у детей нельзя оставлять без внимания.
Методы диагностики
Если наблюдаются признаки болезни, кардиолог прибегает к ряду диагностических исследований. Назначают рентгенографию ЭКГ, артериографию, МРТ, катетеризацию сердца и другие процедуры.
Что касается диагностики в период беременности, то коарктация аорты у плода на УЗИ выявляется в единичных случаях. Визуализация болезни удается очень редко.
Но если нарушения выражены, то коарктация аорты у плода на 33 неделе выявляется вторичными изменениями во время изучения среза сердца. При этом отмечают дилатацию и гипоплазию левого желудочка.
Лечение
Иногда патология настолько незначительная, что самочувствие ребенка при этом не ухудшается. В этом случае за пациентом наблюдают и операцию не назначают.
В остальном, нужно только оперативное вмешательство. Для улучшения состояния прибегают к:
 Аортопластике с сосудистыми протезами. Если артерия сильно сужена, то участок стеноза отрезают и заменяют протезом.
Аортопластике с сосудистыми протезами. Если артерия сильно сужена, то участок стеноза отрезают и заменяют протезом.- Резекции коарктации с анастомозом. Эта процедура применима, если сосуд сужен немного. При этом поврежденный участок удаляют и сшивают концы аорты.
- Пластике с подключичной артерией. В этом случае для протезирования используют небольшое количество подключичной артерии.
- Шунтированию. В ходе процедуры формируют пути для нормального кровообращения выше и ниже участка стеноза. Для этого устанавливают сосудистый протез.
- Баллонной ангиопластике. В сосудистый просвет вводят баллон, который раздувает место сужения. Для закрепления результата вводят стент который сохраняет аорту в необходимом виде.
Если обнаружена коарктация аорты у новорожденных в тяжелой форме, то нет других вариантов, которые могли бы исправить ситуацию, кроме хирургического лечения.
Особенности реабилитации
Даже успешное проведение операции не гарантирует мгновенное восстановление. Поэтому при коарктации аорты у детей клинические рекомендации должны соблюдаться со всей строгостью:
- Необходимо давать ребенку лекарства. Они используются для устранения артериальной гипертензии, которая может сохраняться после операции.
- Составить правильный режим дня и рацион. Малыш должен употреблять продукты с содержанием витаминов и кальция. Соль и жидкость должны быть ограничены.
- Вместо грудного вскармливания следует перейти на искусственное, чтобы ребенок не тратил силы при сосании. Взрослые дети освобождаются от физкультуры.
- Важно давать иммуностимуляторы и витамины, чтобы избежать заражения вирусами или бактериями.
Восстановительный период у каждого длится разный период.
Прогноз
Коарктация аорты у новорожденных последствия имеет разные. Если патология протекает без симптомов и сужение не прогрессирует, то ограничения не вводят и на качество и продолжительность жизни это не влияет.
Значительный стеноз и отсутствие лечения приводит к гибели в возрасте около 30 лет, возможно и раньше. Максимальная продолжительность жизни будет составлять 35 лет. К смерти больного приводят нарушения вроде недостаточности сердца, инсульт и другие осложнения коарктации. В этой ситуации половина детей не доживает до конца первого года жизни.
Если вовремя обнаружить проблему и провести подходящее оперативное вмешательство, то прогноз улучшается. Но важно это сделать до десяти лет. В таком случае около 65% детей выживают на протяжении пяти лет и дольше.
Источник: KardioPuls.ru
Характер и степень проявлений при коарктации аорты у детей определяется выраженностью стенозирования сосуда и присутствием другой патологии сердечно-сосудистой системы. При небольшом стенозе обогащенная кислородом кровь, выходящая из камеры левого желудочка, продолжает в достаточном объеме поступать в ткани и органы, поэтому проявления порока остаются скрытыми или малозаметными. У этих детей возникновение симптомов может происходить в более старшем или уже подростковом возрасте. Если же степень сужения магистральной артерии значительная, то проявления становятся заметными сразу же после рождения малыша или до годовалого возраста.
Родителей и специалистов, наблюдающих за маленьким ребенком, должны насторожить следующие проявления:
- беспокойство и капризность;
- бледность кожи;
- потливость;
- быстрая утомляемость при сосании соски или груди;
- появление одышки после переодевания, кормления, плача или других активных действий;
- носовые кровотечения;
- синюшность кожи на стопах;
- непропорциональность между развитием верхней и нижней частей туловища;
- замедленное физическое развитие;
- склонность к воспалительным заболеваниям верхних дыхательных путей.
После проведения врачебного осмотра могут выявляться следующие симптомы коарктации:
- ослабленная пульсация сосудов на ногах;
- прощупываемые на поверхности реберных костей неровности (узуры);
- разные показатели АД при измерении на руках и ногах;
- шумы при прослушивании сердца.
По мере взросления все вышеописанные признаки становятся более выраженными. В итоге, если лечение так и не было проведено, они могут быть причиной развития опасных осложнений, которые способны привести к летальному исходу.
Если симптомы коарктации аорты выражены в максимальной степени, то у ребенка развивается так называемый циркуляторный шок, который проявляется признаками почечной недостаточности и метаболического ацидоза, сопровождающихся нарастающей одышкой, цианозом и бледностью, тахикардией и приглушенность тонов сердца. Также у маленького пациента снижается АД и развивается брадиаритмия.
Если коарктация аорты при рождении была минимально выражена, то к более старшему возрасту или пубертатному периоду у ребенка появляются такие признаки:
- чувство слабости и снижение толерантности к нагрузкам;
- учащенное сердцебиение;
- боли и периодическое ощущение пульсации в голове;
- покраснение лица из-за приливов крови;
- звон в ушах;
- кардиалгии во время нагрузок;
- нарастающая при активности одышка;
- снижение слуха и зрения;
- боли в икроножных мышцах после ходьбы;
- носовые кровотечения;
- ухудшение способностей к запоминанию и решению интеллектуальных задач;
- долгое заживление ожогов или травм на ногах.
Все вышеописанные симптомы прогрессируют и нарастают по мере постоянного ухудшения кровоснабжения органов и систем, а отсутствие правильного лечения лишь усугубляет заболевание. Нарушенная внутрисчердечная гемодинамика при коартации аорты у детей может способствовать развитию септического эндокардита, который иногда осложняется тромбоэбмолиями и инфарктом органов.
При осмотре специалист выявляет:
- разные характеристики пульса и АД на нижних и верхних конечностях;
- пульсацию артерий на груди и животе – заметную визуально, усиливающуюся при наклоне туловища вперед или нагрузке ;
- усиленный сердечный толчок;
- шумы при прослушивании крупных сосудов в области между лопатками и на груди;
- расширение границ левого желудочка;
- при прослушивании сердца: определение так называемого «кошачьего мурлыканья» между II и III ребром, акцент второго тона над аортой, систолический шум во II-III (иногда IV) межреберье.
Выраженность вышеописанных изменений зависит от степени коарктации, наличия сочетанных аномалий сердца или магистральных сосудов.
Источник: www.baby.ru
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ: определение критериев операбельности, исключение сопутствующей патологии препятствующих оперативному вмешательству, профилактика осложнений послеоперационного периода. При возможности одномоментная радикальная коррекция порока в период новорожденного и раннего грудного возраста. Предоперационная подготовка: дообследование, установление точного диагноза, выбор способа хирургического лечения, проведение операции, послеоперационное ведение, подбор консервативной терапии.
Немедикаментозное лечение:
- Режим: постельный, полупостельный, палатный, либо кроватка.
- Диета: стол №10(либо по показаниям при наличии сопутствующей патологии), грудное, либо искусственное вскармливание.
Медикаментозное лечение:
Консервативная терапия в дооперационном периоде:
- У новорожденных:
- кислородотерапия не показана при наличии дуктузависимой системной циркуляции;
- соблюдение точного гидробаланса с ограничением поступления жидкости;
- титрование простагландина E1. При кардиогенном шоке необходимо начинать с относительно высокой дозы 0.1мкг/кг/мин, далее доза снижается до 0,01-0,03мкг/кг/мин;
- коррекция кислотно-щелочного баланса;
- при ИВЛ: оптимизация легочного сопротивления к системному сопротивлению, путем снижения FiO2 до21% и поддержкой PCO2 выше 45 мм рт.ст.;
- при необходимости ИВЛ – проведение ее воздухом;
- оптимизация сердечного выброса путем титрования кардиотоников;
- диуретическая терапия;
- осторожно наращивать энтеральное питание и проводить почасовое наблюдение для выявления симптомов некротического колита (вздутие живота, гемопозитивный стул) как следствие обкрадывания системной перфузии.
- При наличии сердечной недостаточности, артериальной гипертензии вне периода новорожденности (после 28 дней жизни): см.п.3.2
Другие виды лечения:
Рекомендации для интервенционных методов лечения:
- Градиент давления >20 мм рт.ст. (класс 1, УД – С).
- Градиент давления >20 мм рт.ст., при наличии визуальных анатомических доказательств, отображающих сужение с радиологическими доказательствами наличия коллатерального кровотока (класс 1, УД – С).
- Выбор чрескожного интервенционного вмешательства вместо хирургической коррекции должен быть определен консилиумом детского кардиолога, интервенционного кардиолога и хирурга (класс 1, УД – С).
- Чрескожное интервенционное вмешательство показано при рекоарктации с градиентом более 20 мм рт.ст. (класс 1, УД – В).
Интервенционное вмешательство:
- Баллонная дилатация с установкой стентграфта или хирургическая коррекция у детей с возрастом >6 месяцев.
- Баллонная дилатация и стентирование может рассматриваться в качестве способа лечения у детей в возрасте >10 лет (класс IIb).
- Плановое стентирование аорты может рассматриваться у детей в возрасте <10 лет при установке стентграфта с изменяемым диаметром стента.
Хирургическое вмешательство: хирургическая коррекция, как традиционный метод.
Сроки оперативной коррекции:
- При наличии дисфункции левого желудочка/ застойной сердечной недостаточности или тяжелой гипертензии верхней половины тела (значительное превышение возрастной нормы): оперативная коррекция в срочном порядке (класс I).
- Нормальная функция левого желудочка без застойной сердечной недостаточности с умеренной гипертензией верхней половины тела: коррекция в возрасте 3-6 месяцев (класс IIа).
- При отсутствии гипертензии, сердечной недостаточности: коррекция в возрасте 1-2 лет (класс IIа).
Коррекция не показана, если во время допплеровского исследования градиент давления на уровне коарктации не превышает 20 мм рт.ст., и у пациента нет признаков дисфункции левого желудочка (класс III).
Критерии операбельности: наличие коарктации аорты является абсолютным показанием к хирургической коррекции в любом возрасте при условии
- Отсутствие кардиогенного шока у новорожденных;
- Отсутствие абсолютных противопоказаний при имеющейся сопутствующей патологии.
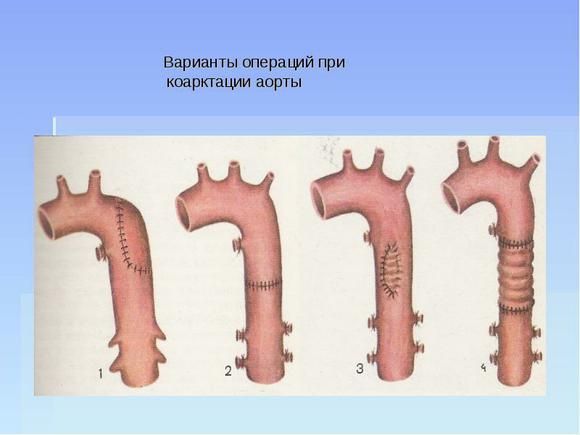
Виды хирургической коррекции:
- Резекция коарктации аорты с формированием анастомоза «конец в конец», либо «конец в бок»;
- Резекция коарктации аорты с формированием анастомоза «конец в конец» на протяжении;
- Истмопластика синтетической заплатой;
- Истмопластика лоскутом левой подключичной артерии;
- Резекция коарктации с протезированием грудной аорты;
- Аорто-аортальное шунтирование.
Таблица 1 – Уровень сложности по базовой шкале Аристотеля
Таблица 2 –Значимость баллов по базовой шкале Аристотеля
Профилактические мероприятия:
Специфических методов профилактики не существует.
При наличии высокого риска возникновения патологии (наследственная, генетическая предрасположенность), по желанию можно пройти медико-генетическое исследование в антенатальном периоде с последующим решением вопроса о риске возникновения данной патологии у ребенка.
Дальнейшее ведение:
Послеоперационное наблюдение:
Новорожденные и дети раннего возраста:
- Наблюдение осуществляется каждые 3-6 месяцев (оценивается риск рекоарктации, состояние бикуспидального клапана аорты).
- Медикаментозная коррекция резидуальной артериальной гипертензии.
- Профилактика бактериального эндокардита продолжается и после коррекции порока в течение 6 месяцев (при использовании синтетического материала), независимо от типа выполненного вмешательства (при проведении хирургических операций или стоматологических манипуляций антибиотик в возрастной дозировке за 1 час до и через 6 часов после манипуляции).
Дети старшего возраста:
- Наблюдение осуществляется каждые 6-12 месяцев длительно (оценивается риск рекоарктации и состояние бикуспидального клапана).
- Медикаментозная коррекция резидуальной артериальной гипертензии.
- Профилактика бактериального эндокардита продолжается и после коррекции порока в течение 6 месяцев при использовании синтетической заплаты, независимо от типа выполненного вмешательства (при проведении хирургических операций или стоматологических манипуляций антибиотик в возрастной дозировке за 1 час до и через 6 часов после манипуляции).
- Допустимость занятиями физкультурой: градиент давления между верхними и нижними конечностями в покое менее 20 мм.рт.ст и нормальное систолическое давление на руках в покое и при нагрузке – все состязательные виды спорта через 3-6 месяцев после операции.
Индикаторы эффективности лечения:
- нормализация внутрисердечной гемодинамики;
- исчезновение симптомов сердечной недостаточности;
- отсутствие признаков воспаления;
- первичное заживление послеоперационной раны.
Источник: diseases.medelement.com
