Почему антитела матери атакуют эритроциты плода
Причиной этому является иммунный конфликт (несовместимость) крови ребенка и матери. В основе этого процесса лежит реакция антиген-антитело.
Антиген — это определенное вещество, которое размещено на поверхности клеток (также и на клетках возбудителей инфекций — бактерий, вирусов, грибков). Он несет информацию о клетке.
Антитело — это иммунная клетка, которая защищает организм от чужеродных агентов. А именно по антигену они получают информацию о клетке. Антитело соединяется с антигеном и определяет как «свой» или «чужой». Когда клетка прошла контроль, то антитела отпускают ее. В противном случае происходит уничтожение чужеродного агента.
Так почему антитела атакуют эритроциты плода (они же не являются чужеродными)? Дело в том, что несовместимость крови может быть по двум причинам: из-за несовместимости за группой крови или за резус-фактором.
В первом случае иммунологический конфликт возникает в связи с индивидуальным набором антигенов на эритроцитах каждой группы крови. Если говорить простым языком, то:
- I группа крови не имеет антигенов, а значит антителам нечего атаковать. Таких людей еще называют универсальными донорами, то есть эту кровь с данной группой можно переливать всем пациентам.
- ІІ группа крови имеет свой антиген А.
- ІІІ группа — свой антиген В.
- IV группа — антигены А и В. То есть, таким людям можно переливать любую кровь.
Как говорилось выше, антигены являются чужеродными для организма и иммунная система должна уничтожить этих агентов. Поэтому несовместимость за группой крови, в большинстве случаев, возникает когда мать имеет І группу, а ребенок — ІІ. Это значит, что антиген А попадает в организм матери, а для ее иммунной системы данное вещество является чужеродным. То же самое и с ІІІ группой — антиген В также является чужим. Так как эти антигены находятся на поверхности эритроцита, то антитела их атакуют.
Этого не произошло бы в случае, когда мать имела бы II группу крови. Потому, как при проникновении антигена А (II группа крови) плода в кровоток матери, ее иммунная система приняла бы данный антиген за своего.
В случае резус-конфликта принцип примерно такой же. Резус — это антиген (именуется D-антиген), располагающийся на внутренней поверхности эритроцита. Люди, у которых он есть, считаются резус-положительными, а те, кто нет — резус-отрицательными. Поэтому иммунологический конфликт за резус-фактором возникает при резус-отрицательной крови матери и резус-положительной крови плода. То есть, при проникновении эритроцитов ребенка с D-антигеном в организм матери, последний начинает синтезировать антитела против чужеродного вещества.
Когда возникает гемолитическая болезнь плода
Несовместимость за группой крови возникает в том случае, когда:
- У матери І группа, а у плода ІІ, ІІІ или ІV.
- У матери ІІ группа, а у ребенка ІІІ.
- У матери ІІІ группа, а у ребенка ІІ.
Какая группа крови будет у ребенка зависит от группы крови родителей. Так как каждая группа имеет свой набор генов, которые передаются по наследству. К примеру, если у матери ІІ группа, а у отца ІІІ, то у ребенка может быть ІІ, ІІІ и ІV группа. И конфликт возникнет только когда у плода будет ІІІ группа (и небольшая вероятность при IV) потому, что антиген В будет чужим для организма беременной.
В случае несовместимости за резус-фактором конфликт будет только при условии резус-отрицательной матери и резус-положительного плода. Если ситуация будет наоборот, то гемолитическая болезнь не возникнет. Потому, как если плод резус-отрицательный (есть антиген D), то атаковать иммунной системе матери просто нечего.
Почему возникает гемолитическая болезнь плода
Главным условием развития данного заболевания является проникновение эритроцитов плода в организм матери. Данное условие может возникнуть:
- При рождении ребенка. Во время родов всегда есть контакт с кровью. Обычно в кровоток матери попадает около 3-4 мл крови, но этого достаточно для синтеза антител.
- При выполнении диагностических манипуляций (повреждение плаценты при получении через пункцию околоплодных вод, кордоцентез — получение пуповинной крови с помощью пункции).
- При преждевременном отслоении нормально расположенной плаценты.
- В случае предлежания плаценты.
- Когда происходит нарушение целостности тканей плаценты при поздних гестозах (преэклампсии), сахарном диабете, высоком артериальном давлении, оперативных вмешательствах во время родов (кесарево сечение, ручное отделение остатков плаценты) и угрозе прерывания беременности.
- Во время абортов или при выкидыше.
Появление той или иной степени или формы заболевания зависит от того, насколько агрессивно ответит иммунная система матери на проникновение чужеродных антигенов. Также на степень иммунной реакции влияет активность веществ, которые приглушают иммунную активность.
В случае резус-конфликта есть один момент. При резус-несовместимости и проникновении эритроцитов плода иммунитет женщины начинает продуцировать антитела. Но только продуцировать. Разрушения эритроцитов и появление заболевания не происходит. Это состояние называется резус-сенсибилизация или изоиммунизация. Она возникает при первой беременности. А гемолитическая болезнь появится уже при следующих беременностях, когда в кровотоке матери полно готовых атаковать антител.
Но при несовместимости за группой крови в 15-20% случаев антитела уже могут атаковать эритроциты при первой беременности. Однако гемолитическая болезнь возникнет у 8-10% детей. Причина этого до конца не понятна.
Еще сенсибилизация может возникнуть при переливании резус-положительной крови резус-отрицательной матери. Как следствие, антитела начинают продуцироваться и уже при первой беременности может возникнуть резус-конфликт.
Что происходит в организме при гемолитической болезни
Начиная с 17-18 недели беременности в кровотоке матери уже регулярно циркулируют эритроциты плода. В ответ иммунная система начинает синтезировать самые первые антитела класса М. Они не проникают через плаценту, так как слишком большие для этого. Позже происходит образование антител класса G, которые уже могут проникнуть. Плацента в большинстве случаев сдерживает антитела. Но при родах барьерные свойства резко нарушаются и антитела проникают в плод.
Так как эритроцитов плода в организме беременной мало, иммунный ответ еще слабый. После рождения ребенка в крови матери количество эритроцитов плода заметно увеличивается. Это способствует активному синтезу антител (изоиммунизации). И во время второй беременности иммунная система уже будет постоянно атаковать эритроциты плода. А при нарушении целостности плаценты чаще возникает тяжелое течение заболевания.
При реакции антиген-антитело происходит повреждение эритроцитов. Они уже не могут нормально выполнять свои функции. Поэтому специальные клетки (макрофаги) захватывают их и транспортируют в печень, костный мозг и селезенку. Там осуществляется утилизация дефектных эритроцитов, то есть их гибель (гемолиз). Так как эритроциты доставляют кислород клеткам, то ткани начинают голодать.
После гемолиза образовывается вещество под названием билирубин. Это токсический продукт, который необходимо вывести из организма. При интенсивном разрушении эритроцитов развивается анемия (малокровие) и чрезмерно накапливается билирубин (гипербилирубинемия). Органы не могут его вывести. К тому же эти органы у плода не совсем зрелые и не могут справиться с нагрузкой. И количество билирубина активно увеличивается в крови. Что повреждает внутренние органы.
Особенно страдает печень. Вследствие повышенной нагрузки происходит фиброз (образование соединительной ткани) и нарушается ее функция. Это проявляется снижением образования белка, что способствует возникновению отеков, накоплению жидкости во всех полостях организма и ухудшению кровообращения внутренних органов.
При тяжелых формах заболевания билирубин проникает в мозг и повреждает его структуры. Это называется билирубиновая энцефалопатия. Особенно часто такая форма гемолитической болезни возникает у недоношенных детей.
Какие существуют формы гемолитической болезни плода и новорожденного
В медицинской практике выделяют такую классификацию данного заболевания:
За видом иммунологического конфликта:
За клинической картиной:
За степенью тяжести (определение той или иной формы зависит от количества гемоглобина и билирубина в крови плода):
Клиническая картина гемолитической болезни плода
При появлении гемолитической болезни по причине несовместимости за группой крови течение имеет легкий характер и легко поддается лечению. Противоположная ситуация состоит при резус-конфликте.
Данное заболевание имеет широкий спектр проявлений — от незначительного гемолиза до развития тяжелой анемии и поражения внутренних органов. Симптоматика зависит от нескольких факторов:
- Количество проникших антител в организм плода.
- Количество эритроцитов, попавших в кровоток матери.
- Количество билирубина и гемоглобина в крови.
- Насколько справляется печень и другие органы с утилизацией токсинов.
Тяжелые формы гемолитической болезни (отечная форма или внутриутробная гибель) развиваются тогда, когда антитела длительно и активно проникали к плоду на протяжении всей беременности. При поступлении небольшого количества материнских антител гемолиз будет не так интенсивен, и печень справится с выведением билирубина. В таком случае у ребенка чаще возникает умеренная анемия с незначительной желтушностью.
Желтушная форма
Данный вид заболевания наблюдается чаще всего. Течение может быть от легкой степени (симптомы схожи на физиологическую желтуху) до тяжелой — с поражением жизненно важных органов. Характерными симптомами являются:
- Желтый цвет глазных белков, кожи и видимых слизистых оболочек.
- Желтоватый оттенок околоплодных вод.
Ребенок сначала рождается с нормальным цветом кожи и внешние выглядят здоровыми. Появление желтушности возникает через 2-3 часа или в течение дня после рождения. Если желтуха появляется раньше и быстро прогрессирует, то это свидетельствует о тяжелом течении гемолитической болезни новорожденного. То есть, чем позже она появилась, тем будет более легкое течение заболевания. На 3-4 сутки жизни наблюдается наиболее выраженный желтый цвет кожи. Такой цвет объясняется высоким содержанием билирубина в крови, и чем он выше, тем желтее ребенок.
Также характерно увеличение печени, селезенки и умеренная анемия. С прогрессированием заболевания состояние ребенка ухудшается. Новорожденный вялый, отказывается от кормления грудью, слабо ее сосет, нормальные рефлексы проявляются слабо, иногда может наблюдаться рвота и периоды остановки дыхания.
Анемическая форма
Обычно такой вариант гемолитической болезни имеет доброкачественный исход. Если гемолиз незначителен, то печень со временем справится с утилизацией билирубина. Признаки анемии обычно проявляются сразу после рождения. Для нее характерен бледный цвет кожи, который заметен длительное время. Ребенок вяло сосет грудь и медленно набирает массу тела. Симптомы постепенно уменьшаются на протяжении 2-3 месяцев. Рефлексы в норме, печень и селезенка незначительно увеличены. Общее состояние ребенка не нарушено.
Иногда признаки анемии появляются на 2 и 3 неделе жизни. Это может быть связано с развитием инфекции, назначением некоторых медикаментов или на фоне кормления грудью (антитела могут проникать в организм плода через грудное молоко). Это может привести к резкому усилению гемолиза.
Отечная форма
Данная форма гемолитической болезни является одной из самых тяжелых. Обычно ребенок рождается недоношенным или присутствуют другие осложнения беременности.
После рождения у новорожденного выявляют отечность всего тела, особенно на лице, ногах и половых органах. Наблюдают бочкообразный живот по причине накопление в нем жидкости. Также может присутствовать вода в других полостях организма (сердечной и легочной).
Кожа бледная вследствие тяжелой анемии. На ней могут быть кровоизлияния, печень и селезенка значительно увеличены в размере. Страдает вся сердечно-сосудистая система, что проявляется недостаточным кровообращением внутренних органов. Плацента также увеличена в размере. Отечная форма часто заканчивается летально.
Билирубиновая энцефалопатия
Данная форма возникает в том случае, когда уровень билирубина достаточный для проникновения в головной мозг плода. Этот центральный орган нервной системы окружен специальным барьером, через который не проникает большинство веществ (в том числе большинство препаратов). Однако существует ряд факторов, способствующих повышению проникновению билирубина при относительно его небольшой концентрации, а именно:
- Гипоксия (кислородное голодание).
- Закисленность крови.
- Проникновение инфекции.
- Рождение раньше 37 недели.
- Тяжелая форма анемии.
- Низкая температура тела.
- Снижение концентрации белка в крови (при нарушении функции печени).
- Снижение количества сахара в крови.
Головной мозг чувствителен к воздействию билирубина. Поэтому при проникновении он повреждает структуры данного органа. Это проявляется такими симптомами:
- Вялость, угнетенность сознания или повышенная возбудимость.
- Мышечная гипотония (отсутствие тонуса в мышцах).
- Слабость рефлексов.
Билирубиновая энцефалопатия протекает в 3 фазы. Сначала при рождении наблюдается монотонный крик, ребенок вяло сосет грудь, может быть рвота, у него «блуждающий» взгляд. Потом появляются судороги, повышается температура тела. В конце мышечный тонус падает или полностью исчезает.
Часто новорожденные погибают, а если и выживают, то вследствие повреждения структур мозга остаются инвалидами. Сначала на 2-ой неделе симптомы уменьшаются, что создает впечатление выздоровления ребенка. Но где-то с 3 месяца появляются такие осложнения, как:
- Детский церебральный паралич (ДЦП).
- Самопроизвольные подергивания мышц.
- Параличи конечностей.
- Глухота.
- Задержка психического и умственного развития.
Как выявляют гемолитическую болезнь
Постановка диагноза включает сбор необходимой информации у родителей ребенка (анамнез), выявление угрожающих факторов беременности (токсикозы, заболевания внутренних органов, патологии плаценты и половых органов), осмотр и оценку клинических симптомов, а также лабораторные и инструментальные обследования.
План диагностики выглядит таким образом:
- Определение группы крови и резус-фактора матери и ребенка.
- Проба Кумбса — выявление противоэритроцитарных антител в крови матери и при рождении — у ребенка.
- Общий и биохимический анализ крови ребенка.
- Динамическое исследование билирубина.
Первое, с чего врачи начинают диагностику — это определение группы крови и резус-фактора беременной, отца и будущего ребенка. У всех женщин с резус-отрицательной кровью не менее 3-х раз исследуют кровь на наличие антирезусных антител, то есть сенсибилизацию. Первый раз делают при постановке на учет в женскую консультацию. Потом желательно сделать на 18-20 неделе беременности. В третьем триместре исследуют каждый месяц.
Если уровень антител высокий, то назначают амниоцентез на 26-28 неделе беременности. Это процедура, при которой с помощью прокола в области матки набирают околоплодные воды для исследования. Тест необходим для определения концентрации билирубина. Это потребуется для оценки тяжести разрушения эритроцитов, которую определяют по специальным таблицам.
Также важным моментом является определение зрелости легких за 2-3 недели до предполагаемых родов. Это связано с тем, что в случае тяжелой формы заболевания или ее прогрессирования ребенок может родиться преждевременно. В случае их незрелости, назначают гормональные препараты.
Важным моментом является диагностирование отечной формы еще внутриутробно. Для этого используется ультразвуковое обследование, при котором можно визуализировать отеки. Также при этом определяют уровень гемоглобина у ребенка с помощью кордоцентеза. Эта процедура основывается на взятии крови из пуповины. В случае низкого уровня гемоглобина (70-100), показано переливание крови.
При рождении ребенка обязательно делается:
- Общий анализ крови, где определяется количество эритроцитов и гемоглобина (для диагностики анемии), тромбоцитов (оценка свертываемости), лейкоцитов и СОЭ (для выявления воспалительного процесса).
- Биохимический анализ крови, в котором определяется концентрация билирубина (оценка интенсивности гемолиза) и белков (диагностика отечной формы и нарушений функции печени).
- Проба Кумбса — определение наличия антител против эритроцитов в крови матери и ребенка.
- Динамическое исследование концентрации билирубина. Это необходимо, чтобы узнать прогрессирует ли гемолитическая болезнь.
После регулярно делается анализ уровня сахара (около 4 раз в первые 3-4 дня), билирубина (около 2-3 раз в сутки до момента начала снижения), гемоглобина (за показаниями), печеночных ферментов (для оценки состояния печени) и другие исследования в зависимости от клинической картины.
Впоследствии ставится диагноз заболевания, если обнаружили большинство признаков гемолитической болезни плода (анемия, высокий билирубин в околоплодных водах и крови, антитела против эритроцитов, отрицательный резус у матери и положительный — у ребенка).
Диагноз — гемолитическая болезнь новорожденного ставится при выявлении тех же симптомов, только при рождении. После определяется степень тяжести заболевания:
- Легкое течение сопровождается умеренно выраженной симптоматикой (анемии или желтухи) и изменениями в лабораторных анализах (более 140 гемоглобин и менее 60 билирубин в пуповинной крови).
- При среднем течении обязательно будут признаки желтухи и риски возникновения билирубиновой энцефалопатии (недоношенность, недостаточность кислорода, одновременное развитие инфекции, низкая температура тела и уровень сахара у ребенка). Уровень гемоглобина в переделе 100-140, а билирубин до 85.
- О тяжелом течении свидетельствуют симптомы билирубиновой интоксикации внутренних органов (вялость, слабость рефлексов, монотонный крик при рождении, отеки всего тела, нарушение дыхания и сердечно-сосудистой системы). Уровень гемоглобина менее 100, а билирубина — более 85.
После назначается лечение гемолитической болезни с учетом клинической картины и степени тяжести.
Как лечат гемолитическую болезнь плода
Дети с гемолитической болезнью должны получать адекватное питание. Ребенка необходимо кормить каждые 2 часа и днем, и ночью. Так как основной путь выведения билирубина через кишечник, то это усилит его выведение.
Основной целью лечения заболевания является предотвращение поражения головного мозга билирубином, то есть, развития билирубиновой энцефалопатии.
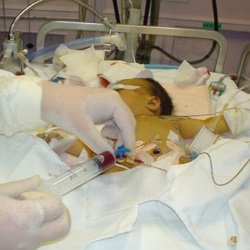
Выбор тактики лечения зависит от развития гемолитической болезни. Если поставили диагноз внутриутробно (выявили отеки на УЗИ, высокий уровень билирубина, анемия), то делают внутриутробное переливание резус-отрицательной крови в вену пуповины. Такая процедура позволяет избавиться от высокой концентрации токсического билирубина, вывести противоэритроцитарные антитела и поврежденные эритроциты. Это даст возможность защитить организм плода от токсического воздействия билирубина, устранить анемию и нормализовать работу внутренних органов.
В случае диагностирования заболевания после рождения, выбор тактики лечения зависит от ситуации.
Терапия желтушной и анемической формы
В данном случае кормление ребенка начинают через 2-6 часов после рождения и только донорским молоком (антитела могут проникать через молоко к ребенку). Так кормят до исчезновения антител против эритроцитов в организме матери. Они пропадают примерно на 2-3 неделе. После необходимо снизить уровень билирубина в крови. Это осуществляют с помощью консервативных и оперативных методов.
- Фототерапия. Это безопасный и эффективный метод лечения. Она начинается в первые или вторые сутки жизни. Ребенок облучается специальными лампами. С их помощью происходит фотоокисление билирубина и превращение его в водорастворимую форму. Это способствует его более легкому выведению из организма. Облучение проводят непрерывно до нормализации уровня билирубина в крови. Обычно 3-4 дня. Все зависит от скорости снижения данного вещества.
- Инфузионная терапия. Одновременно с облучением для ускорения выведения билирубина в организм вливают физиологические или глюкозные растворы. На 2-е сутки добавляют такие микроэлементы, как калий и кальций. В случае низкого уровня белка назначают альбумин (белок в крови, поддерживающий водный баланс в сосудах).
- Фармакологические препараты. Назначаются в первые сутки желтухи. Используются такие медикаменты, которые способствуют быстрому опорожнению кишечника, снижению образования билирубина, улучшению оттока желчи и всасыванию этого вещества в кровь через кишечник. Все это связано с основным путем выведения билирубина — через кишечник.
- Применяется очистительная клизма и свечи с глицерином, что стимулирует движение кишечника и ускоряет выведение излишнего билирубина.
К оперативным методам лечения гипербилирубинемии относится заменное переливание крови. В большинстве случаев данную процедуру назначают при тяжелом течении.
Показаниями являются:
- Признаки билирубиновой энцефалопатии.
- Уровень билирубина в крови выше 200.
- Неэффективности фототерапии.
- Снижение гемоглобина до 100 и ниже в первые сутки после рождения.
- Если присутствует одновременно несовместимость крови и за резусом, и за группой.
Процедура осуществляется в стерильных условиях с помощью катетера, который вводят в пуповину. Правильность его положения проверяют рентгеновским снимком. Кровь вводится равными объемами в зависимости от массы тела ребенка. Для профилактики инфицирования проводят 2-3 дневную антибиотикотерапию. Существуют 3 вида заменного переливания крови:
- Обычное переливание — вводят в количестве как 2 объема крови ребенка.
- Изоволюмическое — вводят 2 объема в артерию и одновременно столько же выводят через вену (очищают кровь от билирубина и антител). Такую процедуру используют у недоношенных детей и с отечной формой заболевания.
- Частичное — вводят примерно 90 мл крови на кг массы ребенка.
Если катетер больше не требуется, то после изъятия накладывают стерильную повязку. Одновременно с переливанием и после него используют фототерапию. Через каждые 4-6 часов измеряют уровень билирубина, гемоглобина и сахара в крови.
Терапия отечной формы
Дети с отечной формой гемолитической болезни требуют интенсивного лечения, так как здесь страдают жизненно важные органы. После рождения сразу же пережимают пуповину для прекращения тока крови, снижения нагрузки на сердце и поступления антител. Далее ребенка укутывают, чтобы поддерживать температуру тела.
В течение часа необходимо срочное заменное переливание крови за специально отработанной схемой. Объем рассчитывают на кг массы тела и учитывают состояние сердечно-сосудистой системы путем измерения артериального давления и частоты сердцебиения. Беря во внимание, что у таких детей часто наблюдаются нарушения дыхания, то показана дополнительная подача кислорода.
Обязательно вводят раствор альбумина для устранения отеков, а при сердечной недостаточности назначают препараты, усиливающие работу сердца. При сохранении отеков на 2-3 день вводят мочегонные.
Профилактика гемолитической болезни
Все беременные женщины должны сдавать кровь для определения группы и резус-фактора.
С учетом важного значения сенсибилизации (только синтеза антител) в развитии этого заболевания необходимо каждую девочку с резус- отрицательной кровью рассматривать как будущею мать. И в связи с этим переливать резус-положительную кровь только в крайнем случае.
Также для профилактики сенсибилизации, а как мы знаем, она развивается при первой беременности, после определения резус-фактора ребенка вводят антирезусный иммуноглобулин. Его используют в первые сутки после родов или на 28-30 неделе беременности. Данная процедура необходима для разрушения резус-положительных эритроцитов. Через полгода необходимо сдать кровь на наличие антител.
Если у женщины обнаружили высокий уровень антител против эритроцитов плода, то проводят плазмаферез. Это процедура, целью которой является очищение крови от антител. Ее выполняют 2-3 раза, начиная с 14 недели, с интервалом через 4-6-8 недель. Если плод достиг зрелости (начало 37 недели), то рекомендуется сделать кесарево сечение.
Также в этом случае беременных госпитализируют в дородовое отделение на 8, 16, 24, 28 и 32 неделе, где им проводят внутривенное вливание глюкозы с витамином С, Е, В6, кислородную и антианемическую терапию. При угрозе выкидыша назначают прогестерон.
Профилактикой отечной формы является применение внутриутробного заместительного переливания крови.
Какие прогнозы гемолитической болезни плода
Летальность при гемолитической болезни колеблется в широких рамках. Она зависит от тяжести течения, клинической картины, насколько была своевременна диагностика и как предоставлена медицинская помощь.
Если сравнивать, смертность в 40-х годах была 45%, а в настоящее время снизилась до 2.5%. При статистическом исследовании детей до 3-х лет, перенесших желтушную форму, было выявлено замедление физического и психического развития только у 5% детей. Также у таких детей отмечалась повышенная заболеваемость инфекционными болезнями. Еще у 50% были обнаружены кожные заболевания (нейродермиты, экземы, диатезы).
В случае отечной формы заболевания смертность остается на высоком уровне (примерно 50%).
Количество прочтений: Дата публикации:
Источник: ginekologi-msk.ru
Гемолитическая болезнь новорожденных: причины
Причинами гемолитической болезни новорожденных могут становиться иммунологические конфликты, которые развиваются при наличии:
- несовместимости крови матери и плода по резус-фактору. Обычно такое бывает, если у мамы резус-отрицательная кровь, а плод наследует папин положительный резус-фактор. Это состояние в медицине называют резус-конфликтом. Обычно он возникает при повторных беременностях, или если ранее женщине переливалась кровь или эритроциты с не своим резус-фактором. Накопление антител идет от беременности к беременности (даже если это был аборт или выкидыш), и риски возрастают, если не проводить адекватной терапии.
- несовместимость крови матери и плода по группе крови, если у матери первая группа крови, а у плода любая другая. Протекает не так тяжело, как при резус-несовместимости, может возникать при первой же беременности. В кровь ребенка проникают особые антитела матери, направленные к эритроцитам плода.
- редкие варианты несовместимости по разным антигенам на поверхности эритроцитов плода, не связанные с группой крови или резус-фактором.
Как будет проявляться?
Во время беременности особых проявлений не возникает, могут проявиться симптомы, сходные с гестозами. А вот для плода гемолитическая болезнь новорожденных может проявиться в вариантах:
- внутриутробной гибели после 20 недель и более из-за атаки маминых антител на ткани плода
- анемической формы
- желтушной формы
- отечной формы болезни.
Гемолитическая болезнь новорожденных по группе крови ничем принципиально в клиническом течении не отличается от таковой по резус-фактору, но проявления будут не столь яркими и тяжелыми, а прогнозы будут более позитивными.
При отечной форме болезни резко увеличены печень и селезенка, все железы и сердце, снижено количество белка в крови, сильно отекает кожа и подкожная клетчатка, в животике и грудной клетке, в сердечной сумке также копится жидкость, что приводит к увеличению веса малыша в два и более раза.
Именно отечная форма наиболее тяжело протекает из-за резких нарушений работы всех органов и систем, сильной гипоксии тканей из-за очень низкого количества эритроцитов и гемоглобина, поражения нервной системы, что часто ведет к гибели малыша вскоре после родов.
Желтушный вариант протекает легче, ребенок рождается в срок и с нормальным весом, кожные покровы также нормального цвета, но спустя несколько часов ребенок резко начинает желтеть, реже могут быть врожденные желтухи.
Увеличиваются селезенка и печень, сердце и лимфоузлы, резко возрастает уровень токсично билирубина в крови.
Такой уровень билирубина повреждает клетки печени и сердца, почки, но особенно он опасен для мозга, проявляясь энцефалопатией и ядерной желтухой.
Мозг буквально пропитывается билирубином и прокрашивается в желтый цвет.
Дети вялые и плохо кушают, сильно срыгивают и не набирает вес, у них снижены рефлексы, возможны судороги и рвоты.
Критическим будет уровень билирубина выше 340 мкмольл, если ребенок не доношен, уровень билирубина, повреждающего мозг, для него будет еще ниже.
Последствия такого состояния могут быть опасными – от гибели малыша до тяжелых неврологических расстройств и отставания в развитии в дальнейшем.
Анемическая форма протекает легче всего, при ней отмечается бледность ребенка, увеличение печени и селезенки и плохое сосание, набор веса и отставание в физическом и психическом развитии.
При этом стоит помнить, чем больше в крови матери будет антител к эритроцитам плода, тем серьезнее будет прогноз для ребенка. Диагноз ставят порой еще на этапе беременности, и заранее готовятся к оказанию помощи малышу сразу после его рождения.
Гемолитическая болезнь новорожденных: лечение
Основными задачами в лечении гемолитической болезни новорожденных является удаление из крови материнских антител, разрушающих клетки малыша и продуктов метаболизма, которые токсичны – билирубина и других.
 Кроме того, нужно активно повысить уровень гемоглобина и количество эритроцитов, поддержать работу внутренних органов.
Кроме того, нужно активно повысить уровень гемоглобина и количество эритроцитов, поддержать работу внутренних органов.
Обычно при подозрении на ГБН:
- Решают вопрос о сроке и способе родов, при тяжелом состоянии плода делают экстренное кесарево для спасения его жизни. Особенно это важно при большой массе плода из-за отека, он просто не сможет родиться естественным путем.
- Малышу ежедневно замеряют гематокрит, билирубин и уровень гемоглобина.
- При необходимости вводят эритроцитарную массу только своей группы крови.
- ставят капельницы с питательными (раствор глюкозы с витаминами группы В, физраствор, раствор рингера) и детоксикационными растворами (гемодез, полиглюкин).Не менее важной частью лечения при наличии желтухи будет фототерапия под лампой, которая помогает в разрушении и выведении из кожи ребенка билирубина. Малыша помещают под лампу несколько раз в день на строго ограниченное время, следя за реакциями. Для защиты глаз от УФ-лучей надевают специальную повязку. Облучение разрушает в коже токсичный билирубин и выводит его с мочой.
- При тяжелых проявлениях гемолитической болезни новорожденных нужно будет проведение зондового капельного введения питательных жидкостей (глюкоза, растворы белка, альбумин, физраствор) в животик ребенка с заменным переливанием крови. Это полное замещение собственной крови ребенка одногруппной кровью на весь объем через сосуды пупка. При резус-конфликте при заменном переливании крови применяют одногруппную кровь резус-отрицательную, а при несовместимости по группе крови переливают эритроциты первой группы крови в соответствии с резусом ребенка и одногруппную плазму крови ребенка.
- Если ребенок в тяжелом состоянии, его помещают в условия детской реанимации и подключают к аппаратам ИВЛ и проводят все необходимые мероприятия по лечению и выхаживанию.
Гемолитическая болезнь новорожденных: последствия
Последствия гемолитической болезни новорожденных могут быть различны в зависимости от степени тяжести патологии.
Тяжелые формы ГБН могут давать впоследствии тяжелые физические и психические отставания в развитии, вплоть до развития детского церебрального паралича.
Легкие формы патологии могут оставлять после себя умственную отсталость или задержку психического развития, нарушение функций движения, косоглазие и поражения слуха.
С целью снижения риска подобных осложнений при беременности, у женщин с отрицательным резус-фактором нужно строгое слежение за уровнем антител и введением им особых антирезус-иммуноглобулинов в определенные сроки беременности (обычно в третьем триместре беременности и сразу в родах).
Таким женщинам крайне не рекомендованы аборты, опасны внематочные беременности и выкидыши.
Источник: mapapama.ru
Как будет проявляться?
Во время беременности особых проявлений не возникает, могут проявиться симптомы, сходные с гестозами. А вот для плода гемолитическая болезнь новорожденных может проявиться в вариантах:
- внутриутробной гибели после 20 недель и более из-за атаки маминых антител на ткани плода
- анемической формы
- желтушной формы
- отечной формы болезни.
Гемолитическая болезнь новорожденных по группе крови ничем принципиально в клиническом течении не отличается от таковой по резус-фактору, но проявления будут не столь яркими и тяжелыми, а прогнозы будут более позитивными.
Основные проявления, которые возникают при всех формах гемолитической болезни плода – это сильная анемия, увеличение печени и селезенки ребенка, что существенно нарушает его нормальный обмен веществ.
При отечной форме болезни резко увеличены печень и селезенка, все железы и сердце, снижено количество белка в крови, сильно отекает кожа и подкожная клетчатка, в животике и грудной клетке, в сердечной сумке также копится жидкость, что приводит к увеличению веса малыша в два и более раза.
Именно отечная форма наиболее тяжело протекает из-за резких нарушений работы всех органов и систем, сильной гипоксии тканей из-за очень низкого количества эритроцитов и гемоглобина, поражения нервной системы, что часто ведет к гибели малыша вскоре после родов.
Желтушный вариант протекает легче, ребенок рождается в срок и с нормальным весом, кожные покровы также нормального цвета, но спустя несколько часов ребенок резко начинает желтеть, реже могут быть врожденные желтухи.
Увеличиваются селезенка и печень, сердце и лимфоузлы, резко возрастает уровень токсично билирубина в крови.
Такой уровень билирубина повреждает клетки печени и сердца, почки, но особенно он опасен для мозга, проявляясь энцефалопатией и ядерной желтухой.
Мозг буквально пропитывается билирубином и прокрашивается в желтый цвет.
Дети вялые и плохо кушают, сильно срыгивают и не набирает вес, у них снижены рефлексы, возможны судороги и рвоты.
Критическим будет уровень билирубина выше 340 мкмольл, если ребенок не доношен, уровень билирубина, повреждающего мозг, для него будет еще ниже.
Последствия такого состояния могут быть опасными – от гибели малыша до тяжелых неврологических расстройств и отставания в развитии в дальнейшем.
Анемическая форма протекает легче всего, при ней отмечается бледность ребенка, увеличение печени и селезенки и плохое сосание, набор веса и отставание в физическом и психическом развитии.
При этом стоит помнить, чем больше в крови матери будет антител к эритроцитам плода, тем серьезнее будет прогноз для ребенка. Диагноз ставят порой еще на этапе беременности, и заранее готовятся к оказанию помощи малышу сразу после его рождения.
Гемолитическая болезнь новорожденных: лечение
Основными задачами в лечении гемолитической болезни новорожденных является удаление из крови материнских антител, разрушающих клетки малыша и продуктов метаболизма, которые токсичны – билирубина и других.

Кроме того, нужно активно повысить уровень гемоглобина и количество эритроцитов, поддержать работу внутренних органов.
Обычно при подозрении на ГБН:
- Решают вопрос о сроке и способе родов, при тяжелом состоянии плода делают экстренное кесарево для спасения его жизни. Особенно это важно при большой массе плода из-за отека, он просто не сможет родиться естественным путем.
- Малышу ежедневно замеряют гематокрит, билирубин и уровень гемоглобина.
- При необходимости вводят эритроцитарную массу только своей группы крови.
- ставят капельницы с питательными (раствор глюкозы с витаминами группы В, физраствор, раствор рингера) и детоксикационными растворами (гемодез, полиглюкин).Не менее важной частью лечения при наличии желтухи будет фототерапия под лампой, которая помогает в разрушении и выведении из кожи ребенка билирубина. Малыша помещают под лампу несколько раз в день на строго ограниченное время, следя за реакциями. Для защиты глаз от УФ-лучей надевают специальную повязку. Облучение разрушает в коже токсичный билирубин и выводит его с мочой.
- При тяжелых проявлениях гемолитической болезни новорожденных нужно будет проведение зондового капельного введения питательных жидкостей (глюкоза, растворы белка, альбумин, физраствор) в животик ребенка с заменным переливанием крови. Это полное замещение собственной крови ребенка одногруппной кровью на весь объем через сосуды пупка. При резус-конфликте при заменном переливании крови применяют одногруппную кровь резус-отрицательную, а при несовместимости по группе крови переливают эритроциты первой группы крови в соответствии с резусом ребенка и одногруппную плазму крови ребенка.
- Если ребенок в тяжелом состоянии, его помещают в условия детской реанимации и подключают к аппаратам ИВЛ и проводят все необходимые мероприятия по лечению и выхаживанию.
Диагностика гемолитической болезни плода
Диагностировать несовместимость двух организмов (матери и плода) на сегодняшний день является обязательным мероприятием во время беременности. При постановке на учет врач-гинеколог задает перечень вопросов каждой женщине, собирает полный анамнез с последующими клиническими заключениями. В группу риска попадают беременные, которые имели в прошлом:
- внутриутробную гибель плода;
- выкидыш;
- постоянную невынашываемость плода;
- уже наличие детей с гемолитической болезнью.
Диагностика беременной будет заключаться в сдачи анализа крови, где можно будет точно выявить резус-фактор и группу крови беременной. При Rh (-) требуется постоянный контроль за наличием антител в крови беременной.
Также необходимо провести следующие диагностические исследование, направленные на выявление специфики развития ребенка внутриутробно:
- допплерография маточно-плацентарного кровотока плода;
- УЗИ плода;
- кардиотокография плода — исследование сердца с подсчетом ударов в минуту.
При развитии гемолитической болезни у плода отмечается кислородное голодание, а также возможно отставание в развитии. Для диагностики необходимо постоянно проводить допплерографию на фоне контролирующего УЗИ.
Диагностические мероприятия при возможной гемолитической болезни плода требуют сдачи анализов крови на выявление резус-фактора и группы крови, а также наличие билирубина.
Формы заболевания
По основным проявлениям выделяют 4 формы гемолитической болезни плода:
- Внутриутробная смерть с изменением тканей (их расслаиванием), характерным для длительного нахождения в воде (это называется мацерацией). При этом ребенок погибает, не родившись, но ни отеков, ни желтухи у него нет.
- Анемическая форма. Основная проблема в нехватке кислорода из-за того, что распадаются эритроциты плода, атакованная материнскими антителами.
- Желтушная форма, когда основные симптомы возникают из-за массового распада гемоглобина в эритроцитах, когда в кровь и в ткани выходит большое количество билирубина. Он окрашивает ткани в желтый цвет и, кроме того, является очень токсичным для мозга плода или младенца.
- Отечная форма. В этом случае снижается уровень белка в крови. Жидкости в составе крови, которая удерживалась в сосудах только благодаря притяжению ее белками, приходится выходить из сосудов и пропитывать ткани, вызывая отеки. Последние могут иметь различную выраженность: от появления только в коже до пропотевания жидкости в полости тела: в живот, между листками плевры («пленки», которая оборачивает легкие), между сердцем и перикардом, между оболочками мозга.
Можно ли кормить грудью
Единого мнения на этот счет не существует. Совсем недавно считали, что ребенка прикладывать к груди разумнее спустя 7-14 дней после появления на свет, т. к. антител в молоке уже нет.
Теперь доктора уверены, что грудное вскармливание возможно сразу после рождения, т. к. в желудке новорожденного происходит разрушение антирезусных антител.
Гемолитическая болезнь новорожденных – симптомы и классификация
Гемолитическая болезнь новорожденных имеет такие формы:
- желтушная, которая может перерасти в ядерную желтуху;
- анемическая;
- отечная, иными словами, водянка плода.
Выделяют такие степени тяжести:
- Легкая: при которой немного выражены клинико-лабораторные или только лабораторные данные.
- Среднетяжелая: повышенный в крови уровень билирубина , но интоксикации и осложнений не наблюдается. Это состояние называют желтухой, она появляется после рождения в течение 5-11 часов, при этом наблюдаются увеличенные в размерах печень и селезенка.
- Тяжелая: иными словами, отечная форма ГБН, присутствуют симптомы поражения ядер ГМ билирубином, дыхание и сердечная функция расстроены.
Желтушная форма
Желтушная форма гемолитической болезни новорожденных является результатом массивного проникновения Rh-антител от матери к плоду с 37-й недели беременности до родов, и во время родоразрешения.
Особенностью этой формы является ее проявление в первые часы или сутки после рождения малыша, причем ее тяжесть зависит от того момента, когда она проявилась. Данную форму болезни принято считать среднетяжелой, но все же выделяют три степени тяжести:
- тяжелая;
- средняя;
- легкая.
Пик проявления болезни приходится на 2-4 дни, сопровождаясь:
- легкой анемией;
- незначительной отечностью кожных покровов;
- гепатоспленомегалией (увеличенными печенью и селезенкой);
- желтизной слизистых оболочек и склеры.
При тяжелой форме желтуха проявляется моментально после рождения или в течение нескольких часов. Первородная смазка и околоплодные воды могут быть желтого цвета, апельсинового оттенка. Нарастающий уровень билирубина усиливает вялость и сонливость малыша, наблюдается сниженный мышечный тонус, ребенок начинает монотонно кричать.
Также данная форма ГБН в большинстве случаев сопровождается гиперхромной анемией. Длительность выздоровления зависит от вида лечения, тяжести заболевания и может продолжаться в течение 2-3 месяцев.
При отсутствии соответствующей терапии, увеличивается концентрация непрямого билирубина до опасного уровня (в большинстве случаев на 3-4 сутки), который проникает непосредственно в ткани головного мозга. Развивается ядерная желтуха. Но если же лечение отсутствует, может наступить летальный исход в первую неделю жизни ребенка.
При ядерной желтухе наблюдаются такие неврологические расстройства:
- опистотонус;
- набухание родничка;
- гипертонус мышц затылка;
- симптом «заходящего солнца»;
- монотонный плач;
- судороги;
- тремор конечностей;
- общая гипотония;
- рот ребенка открыт.
К концу недели выделение желчи в кишечник уменьшается и возникает застой желчи, который характеризуется:
- обесцвеченным калом;
- повышением прямого билирубина.
- зеленоватым оттенком кожных покровов;
- темным цветом мочи;
У деток, которые выжили, могут наблюдаться нарушения интеллекта вплоть до идиотии, физические нарушения в развитии. Если нервная система не поражена, то выздоровление будет полным, хотя и длительным.
Важно! ГБН предельно опасная для жизни болезнь. Она может спровоцировать неврологические осложнения и необратимые патологические процессы.
Анемическая форма
Причиной анемической формы ГБН является продолжительное влияние маленьких «порций» Rh-антител на плод с 29-й недели. Она наиболее доброкачественная по течению форма заболевания, клинические симптомы которой проявляются после рождения в течение первых дней. Для данной формы недуга характерны:
- слизистые и кожные покровы бледные;
- гепатоспленомегалия.
Общее состояние ребенка практически не изменяется. Исход болезни при лечении – благоприятный. Но если ГБН понемногу прогрессирует, то уже на 2-3-й неделе, даже позже, диагностируют тяжелую анемию.
Гемолитическая болезнь новорожденных, которая возникает вследствие конфликта по группе крови, при несвоевременном диагностировании и лечении может стать причиной развития билирубиновой энцефалопатии.
А при двойном сочетании конфликта, по АВО и резус-несовместимости, болезнь развивается в легкой степени тяжести, нежели при изолированном Rh-конфликте. Непосредственно основной метод лечения – заменное переливание крови.
Отечная форма
Гемолитическая болезнь новорожденных по резус-фактору является отечной формой (водянкой плода), которая наиболее тяжелая и встречается редко. Ее развитие происходит на 20-29 неделях, когда антитела атакуют плод. В случае атаки после 29-й недели то, какой будет форма ГБН – врожденной или приобретенной, зависит от того, в каком объеме и когда (внутриутробно и/или при родоразрешении) антитела матери проникают к малышу.
Прогрессируя, внутриутробное разрушение эритроцитов является причиной :
- тяжелой анемии;
- нарушения обмена веществ;
- гипоксии;
- гипопротеинемии;
- отека тканей.
В большинстве случаев малыши рождаются мертвыми, недоношенными или умирают в первые минуты/часы после рождения, или же происходят выкидыши в первом триместре беременности. Анализ крови определяет тяжелую анемию и предельно низкий уровень общего белка.
Характерный внешний вид малыша с данной формой ГБН:
- восковидное, лунообразное лицо;
- в некоторых случаях умеренная желтушность или цианотичность кожи;
- отеки, кровоподтеки;
- жидкость в брюшной, перикардиальной, плевральной полостях;
- гипотонус мышц;
- угнетение рефлексов;
- петехии;
- легочно-сердечная недостаточность;
- селезенка и печень увеличены.
Гемолитическая болезнь новорожденных имеет разные осложнения и последствия в зависимости от степени тяжести.
При тяжелом течении болезни в большинстве случаев возникает:
- гипогликемия;
- билирубиновая энцефалопатия;
- сгущение желчи;
- вторичный иммунодефицит, поражения печени, сердечной мышцы, почек;
- инвалидность;
- глухота и слепота;
- ЗПР;
- реактивный гепатит;
- психовегетативный синдром;
- перинатальная гибель плода.
При легком течении наблюдаются:
- статические функции и психика формируются с умеренной задержкой;
- снижается слух, возникает косоглазие;
- слабый иммунитет;
- аллергические реакции на профилактические прививки;
- гепатобилиарная система подвергается хроническому поражению.
Последствия и виды конфликтов при ГБН
Выделяется две основные разновидности ГБН.
- Конфликт по системе Rh. Об этой форме заболевания говорят тогда, когда сенсибилизированная (в ее кровь хотя бы раз попадали Rh(+) эритроциты, к примеру, когда ранее она вынашивала Rh положительный плод) пациентка с Rh отрицательной кровью носит в себе ребенка с Rh положительной кровью.
Риск развития такого конфликта иногда сведен к минимуму, об этом в каждом конкретном случае говорит врач. Почему в группе риска именно сенсибилизированная беременная пациентка? Потому что первый раз, знакомясь с неродными эритроцитами, женский организм вырабатывает нужные антитела. После они остаются в крови и ожидают одной встречи с неродными Rh положительными эритроцитами. Если все закончилось нормально, то столкновения переходят в противостояние, которое поражает малыша. - Конфликт по системе AB0. Он выявляется чаще предыдущего варианта. Если развивается гемолитическая болезнь новорожденных этой формы, последствия не серьезные. Выявление группы крови происходит на основании содержания специфических белков в плазме и эритроцитах. Кровь любой группы – это конкретный набор антигенов и антител. Если в крови имеются антигены А, а нет антител α, при наличии АГ В, нет АТ β. Это связано с тем, что при их столкновении начинается разрушение эритроцитов, происходит конфликт по системе АВ0.
Сенсибилизация женского организма проходит не только при вынашивании плода, но и до этого, при вакцинации. Врач определяет риск конфликта по группе крови родителей.
AB0-конфликт перетекает в тяжелую форму реже, чем конфликт Rh. Учитывая вышесказанное, это объясняется тремя причинами.
- AB0 сенсибилизация происходит при большом объеме крови малыша, тогда как для Rh-сенсибилизации требуется намного меньше объема.
- Групповые антигены находятся в эритроцитах, околоплодных водах, плаценте. Этим не могут похвастаться антигены Rh. Когда происходит столкновение с материнскими антителами, удар на себя берут эритроциты и другие ткани.
- Материнский организм имеет свои групповые АТ, которые способны справиться с эритроцитами малыша, проникшими в кровь.
Каждый случай индивидуален. Всегда проводится обследование, врач изучает результаты анализов, анамнез и факторы, необходимые для установления формы конфликта и заболевания. После этого идет речь о возможных осложнениях.
Родителям не нужно паниковать. Риск осложнений может быть минимальным, но постоянные переживания приводят к развитию последствий. Важно взять себя в руки, слушать врача и выполнять его назначения.
Важно знать о конкретных последствиях ГБН, это поможет подготовиться к ним. По некоторым осложнениям заболевания выделяется три формы ГБН.
Профилактические меры
Неспецифическая профилактика гемолитической болезни новорожденных является гемотрансфузией с непременным с учетом АВО и Rh-фактора. Специфической профилактикой является внутримышечное введение иммуноглобулина сразу после родов или аборта. Это препятствует сенсибилизации Rh- матери Rh+ плодом при последующих беременностях. Гемолитическая болезнь новорожденных предусматривает такие рекомендации для введения антирезусного иммуноглобулина человека:
- рождение Rh+ плода в течение 72 часов;
- аборт по медицинским показателям;
- выкидыш или преждевременные роды;
- инвазивные диагностические процедуры;
- акушерское кровотечение;
- внематочная беременность.
Если при пребывании плода внутриутробно нарастает титр антител, то:
- пропускают кровь в специальном аппарате через сорбенты, для поглощения токсических веществ;
- проводят 3-4-кратное внутриутробное заменное переливание крови на 27 неделе беременности отмытыми эритроцитами 0(I) группы Rh- крови с последующим родоразрешением с 29-й недели беременности.
Также гемолитическая болезнь новорожденных включает в себя такие клинические рекомендации для женщин непосредственно с резус-отрицательной кровью, как сохранение первой беременности, исключение абортов. Малыши, которые имеют в анамнезе ГБН, обязательно находятся до 6 месяцев на диспансерном учете, где систематически следят за динамикой их крови. Таким малышам до года противопоказаны любые профилактические прививки.
Знаете ли вы? Женщинам, которые имеют IV (AB) группу крови, забеременеть тяжелее всех, ведь их организм вырабатывает недостаточное количество фолликулостимулирующего гормона, а ведь именно он помогает забеременеть быстро и легко.
Как у плода формируется группа крови
Обе группы – по системе AB0 (А, Б, ноль) и по резус-фактору – формируются на 5-6 неделе жизни плода. Они кодируются в определенной паре хромосом, и такой участок есть и на одной, и на другой хромосоме. В них могут быть одинаковая форма одно и того же гена (гомозиготность), а может случиться, что в одной хромосоме этот ген доминантный (он диктует свой признак), в другой – рецессивный.
Наследование rh фактора проводится от отца и матери, и кодируется 6 антигенами. Это гены D, C и E. Главный среди них – ген D: он имеется у 85% людей (ген С – у 70%, ген E – у 30%) и «диктует», будет кровь Rh+ или Rh-. Если в обеих хромосомах DD – это резус-положительная кровь, если Dd – тоже, а вот сочетание двух рецессивных генов (dd) кодируют резус-отрицательность.
Если мать с геномом dd, а отец имеет гены DD, то вероятность, что у ребенка будет Rh- – 0% (все 100% будут носить Dd), но если отец имеет Rh+ (Dd), то шанс рождения Rh-отрицательного ребенка – 50%.
Группа крови по AB0-системе тоже имеет такую особенность, только здесь доминантными считаются гены, кодирующие белки A и B, а ген, кодирующий отсутствие белка (0, ноль) является рецессивным. Если мать – с 1 группой, то ее можно записать как 00, а если отец ребенка имеет 2 группу, то он может быть как AA, так и A0. То есть вероятность, что малыш унаследует 2 группу в первом случае (когда отец AA) 100%, а во втором – 50%. То же и с третьей группой, только вместо антигена A будет антиген B. И вот в этих случаях, если у плода сформируется кровяная группа, отличающаяся от матери, есть вероятность (но только 10%), что организм матери будет «бомбить» эритроциты и ткани плода.

Таблица наследования групп крови AB0
Теперь о том, почему четвертая группа крови не вызывает несовместимости у матери с 1 группой: такая группа не может сформироваться у ребенка родителей, где мама имеет набор 00. В этом случае от отца с 4 группой может появиться ребенок или со 2 (A0), или с 3 группой (B0). Если же у отца 2 группа, то ребенок будет или 1, или 2 группы. Если у отца 3 группа, то группа плода формируется как 1 или 3.
Признаки
Гемолитическая болезнь может не проявляться в период беременности, иногда наблюдаются признаки, по своим проявлениям похожие на гестоз. У плода патология может иметь несколько форм:
- желтушная;
- анемическая;
- отечная.
Иногда случается внутриутробная гибель после 20 недель, связанная с атакой на ткани плода антител матери. На проявления влияет форма патологии.
Желтушная форма
Данная разновидность патологии встречается чаще других (по статистике в 88% случаев). Гемолитический синдром может иметь следующие проявления:
- желтуха (кожные покровы и слизистые изменяют окраску под воздействием скопившегося билирубина);
- анемия;
- увеличенные в размерах селезенка и печень;
- рефлексы и тонус мышц снижены;
- новорожденный становится вялым.
Желтуха появляется после рождения ребенка (в первые часы или спустя 1-2 дня). При раннем возникновении желтухи заболевание протекает тяжело. Через 7-8 дней могут наблюдаться симптомы холестаза:
- кожные покровы приобретают зеленоватый оттенок;
- каловые массы обесцвечиваются;
- урина приобретает темную окраску;
- прямой билирубин в крови увеличивается.
Ядерная желтуха
Данная форма развивается, когда в крови увеличиваются показатели непрямого билирубина (до 300 мкмоль/л). Для патологии характерно поражение подкорковых ядер головного мозга. В развитии этого варианта желтухи различают 4 этапа:
- интоксикация (проявляется потерей аппетита, рвотой, двигательной слабостью, монотонным криком);
- поражение ядер (характеризуется тремором, напряженностью мышц затылка, внешним искривлением родничка, снижением частоты сердечных сокращений, исчезновением ряда рефлексов, резким криком);
- мнимое благополучие (клиническая картина улучшается);
- осложнения ГБН (парезы, параличи, ДЦП, отсутствие слуха, замедление развития и другие) появляются через 1-5 месяцев.
Отечная форма
Это форма, которую считают особенно тяжелой, ее развитие начинается еще в материнской утробе. Из-за уничтожения эритроцитов развивается анемия, отекают ткани, процессы обмена нарушаются, понижается уровень белка.
Если при беременности ГБН развивается на ранних сроках, иногда случается выкидыш. Если ребенок выживает, он рождается бледным, с выраженными отеками. Для данной формы заболевания младенца характерными являются следующие признаки:
- анемия;
- увеличенные размеры селезенки и печени;
- уровень билирубина может быть нормальным или увеличенным.
При отечной форме, кроме выкидышей, случается мертворождение и гибель детей.
Анемическая форма
Такая форма в сравнении с другими является легкой. Болезнь у новорожденных развивается в первые 7 дней после появления на свет. Побледнение кожных покровов замечают не всегда, поэтому диагностировать патологию могут лишь спустя 2-3 недели.
Характерные симптомы:
- большой живот;
- вялые мышцы;
- увеличенные селезенка и печень;
- приглушенные тона сердца;
- тяжелая анемия;
- расстройство дыхания.
Такая патология легко поддается лечению и может не повлечь негативных эффектов для ребенка.
Терапия
Если нарастает титр антител, или УЗИ определяет изменение размеров внутренних органов плода, для лечения гемолитической болезни нужно внутриутробное переливание крови. До этого женщине назначаются сорбенты, витамин E, кровоостанавливающие препараты.
Если внутриутробно диагностируются незначительные нарушения, к лечению могут прибегнуть уже после родов. Новорожденному проводят заменные переливания крови (нужна кровь 1 группы с резусом таким, как у ребенка), фототерапию, вводят растворы глюкозы, витамина C и E.
Осложнения и последствия
Легкие формы заболевания могут вызвать:
- умственную отсталость;
- косоглазие;
- нарушение двигательных функций;
- задержку психического развития;
- поражение органов слуха.
После ГБН дети склонны к тяжелым аллергическим проявлениям, течению инфекционных заболеваний длительное время, хуже переносят прививки.
В случае тяжелой гемолитической болезни новорожденных по группе крови последствия бывают не всегда благоприятными.
Тяжелое течение патологии для ребенка чревато возникновением осложнений, включая ДЦП, психическое отставание в развитии. Нередко возникают:
- гибель плода (с 28 недели до 7 дней после рождения);
- церебральный паралич;
- инвалидность;
- потеря слуха;
- потеря зрения;
- воспалительные процессы в печени, связанные с застоем желчи;
- нарушение психики.
Тяжелые последствия ГБН способны влиять на дальнейшую жизнь ребенка, поэтому нужно следить за состоянием кожи и при обнаружении изменений обращаться к доктору.
Гемолитическая болезнь новорожденного – диагностика заболевания
Диагностика заключается в:
- сборе анамнеза;
- определении Rh-фактора и АВО крови родителей;
- определении титра противорезусных антител;
- трансабдоминальном амниоцентезе;
- УЗИ, кардиотокографии, допплерометрии при беременности;
- определении уровня непрямого билирубина околоплодных вод;
- исследованиях крови плода путем кордоцентеза;
- исследовании анализов на эритробластоз, ретикулоцитоз, пробу Кумбса при Rh-конфликте.
Как диагностируется болезнь
Как только женщина становится на учет в женскую консультацию, ей назначают различные обследования, и, в частности, определение группы крови. Кроме того, выясняется ее анамнез: переливания крови, рождения детей с гемолитической болезнью, по возможности, определяется группа и резус отца ребенка.
Далее начинается непосредственно диагностика гемолитической болезни плода: мать ежемесячно сдает кровь на определение антител к резусу или групповым антигенам, если титр (он пишется как дробь, например, 1:16 и так далее) нарастает (то есть увеличивается вторая цифра) быстро, подобные анализы должны сдаваться чаще. Обязательно проводится ультразвуковая диагностика (смотрят на развитие плода, состояние его внутренних органов, плаценты, околоплодных вод) и допплер, с помощью которого определяют состояние сосудов между маткой и плацентой.
При необходимости под контролем УЗИ пунктируют пуповинный сосуд, и определяют группу крови у плода, антитела к эритроцитарным белкам, гемоглобин, билирубин, состояние клеток крови. С 23 недели с определенной индивидуально периодичностью проводят КТГ, выслушивая сердцебиения плода.
Как только ребенок с гемолитической болезнью рождается, у него сразу же берут кровь из вены для определения уровня билирубина, гемоглобина и других показателей.
Проявления гемолитической болезни плода
У беременных специфической картины патологии не наблюдается; иногда нарастание внутриутробных реакций может вызывать у женщины симптомокомлекс, сходный с гестозом. Гемолитическая болезнь плода может проявляться следующими вариантами: внутриутробной гибелью плода в период с 20 по 30 неделю беременности; отечной, желтушной или анемической формах. Общими проявлениями, характерными для всех форм гемолитической болезни плода, служат наличие нормохромной анемии с увеличением в крови эритробластов, гепатомегалии и спленомегалии.
При отечном варианте гемолитической болезни у плода увеличиваются размеры селезенки, печени, сердца, желез, нарастает гипоальбуминемия. Эти изменения сопровождаются выраженным отеком подкожно-жировой клетчатки, асцитом, перикардитом, плевритом, увеличением массы ребенка в 2 раза по сравнению с нормой. При отечном варианте гемолитической болезни плода отмечается резко выраженная анемия (Er -1-1,5 x 1012/л, Нb 35-50 г/л), эритробластемия, увеличение и отечность плаценты. Тяжелые нарушения обмена могут вызывать внутриутробную гибель плода или смерть ребенка вскоре после родов. Отечную форму гемолитической болезни плода отличает крайне тяжелое течение, что в большинстве случаев приводит к летальному исходу.
При желтушном варианте гемолитической болезни плода ребенок чаще рождается от срочных родов, доношенным, чаще с нормальным цветом кожи. В этом случае гемолитическая болезнь плода проявляется спустя несколько часов после рождения – у ребенка стремительно нарастает желтушная окраска кожи; реже желтуха бывает врожденной. У новорожденных с желтушной формой гемолитической болезни увеличены селезенка, печень, лимфоузлы, иногда сердце, отмечается интенсивный прирост непрямого билирубина в крови.
Гипербилирубинемия опасна возможностью повреждения гепатоцитов, кардиомиоцитов, нефронов, нейронов с развитием билирубиновой энцефалопатии. При ядерной желтухе (билирубиновой интоксикации) ребенок вялый, плохо сосет, часто срыгивает, у него развивается гипорефлексия, рвота, судороги. Критический уровень непрямого билирубина, опасный в плане поражения ЦНС, – более 306-340 мкмоль/л у доношенных и 170-204 мкмоль/л у недоношенных. Следствием билирубиновой энцефалопатии может являться гибель ребенка или последующее отставание в психическом развитии.
При анемической форме гемолитической болезни повреждающее воздействие на плод, как правило, невелико. На первый план выходят анемия, бледность кожи, гепатомегалия и спленомегалия. Тяжесть проявлений гемолитической болезни плода определяется титром антител у беременной и степенью зрелости новорожденного: тяжелее заболевание протекает у недоношенных детей.
Причины появления болезни у плода
Признаки, которые могут спровоцировать проявление гемолитической болезни плода:
- прерывание беременности;
- выкидыш;
- развитие внутриматочной беременности;
- переливание несовместимой крови: женщине с показателем Rh(+)по резус-фактору Rh(-).
Данные факторы — первые причины, которые могут спровоцировать осложнения при беременности вплоть до внутриутробного умирания плода. Также стоит отметить любые мероприятия, направленные на переливание крови, вне зависимости от состояния организма (наличия беременности), которые являются первостепенными факторами риска в сохранении жизни плода, а также адекватного внутриутробного его развития. Кислородное голодание плода, задержка в развитии, плохой отток крови — все это может послужить причиной развития неизлечимой патологии при рождении ребенка.
Источник: pro-acne.ru

