Статьи

ЖУРНАЛ «ПРАКТИКА ПЕДИАТРА»
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; сентябрь-октябрь; 2018; стр. 32-42.
Е.В. Тозлиян, к.м.н., педиатр-эндокринолог, генетик, ОСП «НИКИ педиатрии им. академика Ю.Е. Вельтищева» ФГБОУ ВО РНИМУ имени Н.И. Пирогова МЗ РФ, г. Москва
Ключевые слова: дети, гипокальциемия, витамин D
Keywords: children, hypocalcemia, vitamin D
В детском возрасте (особенно на первом году жизни) заболевания (или состояния), связанные с нарушением фосфорно-кальциевого обмена, встречаются довольно часто.
В раннем возрасте это обусловлено чрезвычайно высокими темпами развития ребенка: за первые 12 месяцев жизни масса тела увеличивается в среднем в 3 раза, длина — в 1,5. Такое интенсивное увеличение размеров тела очень часто сопровождается абсолютным или относительным дефицитом кальция и фосфора в организме. К нарушению гомеостаза кальция и фосфора в организме приводят разнообразные факторы: ускорение процессов роста и развития, вызывающее повышенную потребность организма в минералах; недостаточное поступление кальция и фосфатов с пищей; нарушение всасывания кальция и фосфатов в кишечнике, а также избыточное выведение минералов с мочой; уменьшение концентрации кальция и фосфатов в организме вследствие нарушения кислотно-щелочного баланса, дисбаланса витаминов и минеральных веществ по ряду причин; дефицит витамина D вследствие воздействия внешних и внутренних (наследственных) факторов; снижение двигательной активности и опорной нагрузки организма; нарушение гормонального фона вследствие нарушения оптимального соотношения остеотропных гормонов; нарушение всасывания минеральных веществ через стенки кишечника; дефекты метаболизма фосфора и кальция из крови в ткани костного скелета; избыточное выведение минералов через органы выделительной системы.
Физиология фосфорнокальциевого обмена
Ионы кальция регулируют ряд важнейших физиологических и биохимических процессов, в частности, нейромышечное возбуждение, свертывание крови, поддержание целостности мембран и транспорт через мембраны, многие ферментативные реакции, внутриклеточное функционирование гормонов и нейромедиаторов (рис. 1).
Рис. 1. Роль кальция в организме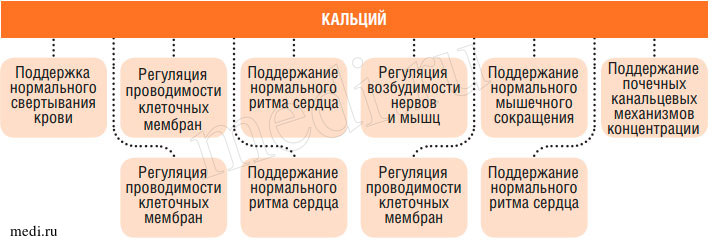
В сыворотке крови кальций в трех формах:
- в комплексе с органическими и неорганическими кислотами (цитратом, фосфатом, сульфатом, карбонатом) — 6%,
- в связанной с белками — альбумином (депо кальция) — 48%,
- ионизированной (несвязанной) форме — 46%.
Роль фосфора в организме не менее важная.
- 80% фосфора — в скелете.
- 20% — в составе клеточных мембран, АТФ, внутриклеточных сигнальных протеинов, РНК, ядерной и митохондриальной ДНК.
Фосфор выполняет важную роль в транспорте кислорода, энергетическом обмене, обеспечении целостности скелета, мышечной сократимости. Концентрации кальция и фосфора во внеклеточной жидкости взаимосвязаны: любые изменения внеклеточной концентрации одного из ионов приводят к обратному изменению концентрации другого.
Также нельзя забывать о роли магния в организме:
- 65% магния — в скелете,
- 34% — во внутриклеточном пространстве,
- 0,3-1% — во внеклеточном пространстве.
В сыворотке крови:
- 80% — ионизированная форма магния,
- 20% — связанная с белками форма магния.
Магний выполняет важную роль в построении ряда энзимов, кофактор биохимических реакций, в активации секреции паратгормона, в костном метаболизме и обмене кальция, мышечной сократимости.
Нормальное протекание всех жизненно важных процессов в организме обеспечивается за счет поддержания концентрации кальция в плазме крови в очень узких пределах, контролируемых паратгормоном (гормон околощитовидных желез), кальцитонином (гормон С-клеток (парафолликулярных) щитовидной железы) — основными регуляторами фосфорно-кальциевого обмена (рис. 2), а также метаболитами витамина D (действие активного метаболита витамина D — 1,25-диоксикальциферола (кальцитриола) -в организме аналогично действию других стероидных гормонов: это гормоноподобный витамин). Мишенями этих гормонов являются костная ткань, почки, тонкая кишка.
Продукция паратгормона околощитовидными железами усиливается при наличии гипокальциемии и особенно при снижении в плазме и внеклеточной жидкости концентрации ионизированного кальция. Действие паратгормона на почки проявляется увеличением реабсорбции кальция и магния. Одновременно снижается реабсорбция фосфора, что приводит к гиперфосфатурии и гипофосфатемии.
итается также, что паратгормон повышает способность образования в почках кальцитриола, усиливая тем самым абсорбцию кальция в кишечнике. В костной ткани под влиянием паратгормона кальций костных апатитов переходит в растворимую форму, благодаря чему происходит его мобилизация и выход в кровь, сопровождающаяся развитием остеомаляции и даже остеопороза. Таким образом, паратгормон является основным кальций сберегающим гормоном. Он осуществляет быструю регуляцию гомеостаза кальция, постоянная регуляция — функция витамина D и его метаболитов. Образование паратгормона стимулируется гипокальциемией, при высоком уровне кальция в крови его продукция уменьшается (рис. 3, 4).
Рис. 2. Регуляция фосфорно-кальциевого обмена (анатомическое расположение щитовидной и околощитовидных желез)
Рис. 3. Регуляция фосфорно-кальциевого обмена (эффекты паратиреоидного гормона)
Рис. 4. Регуляция фосфорно-кальциевого обмена (эффекты паратиреоидного гормона)
Важным регулятором кальциевого обмена является кальцитонин (КТ) — гормон, вырабатываемый С-клетками парафолликулярного аппарата щитовидной железы. По действию на гомеостаз кальция он является антагонистом паратгормона. Его секреция усиливается при повышении уровня кальция в крови и уменьшается при понижении. Диета с большим количеством кальция в пище также стимулирует секрецию КТ. Этот эффект опосредуется глюкагоном, который таким образом является биохимическим активатором выработки КТ. Кальцитонин защищает организм от гиперкальциемических состояний, снижает количество и активность остеокластов, уменьшая резорбцию костей, усиливает отложение кальция в кости, предотвращая развитие остеомаляции и остеопороза. Предполагается возможность ингибирующего влияния КТ на образование в почках кальцитриола (рис. 5).
Рис. 5. Регуляция фосфорно-кальциевого обмена (эффекты кальцитонина)
Одним из основных регуляторов фосфорно-кальциевого обмена, наряду с паратгормоном и кальцитонином, является витамин D. Под названием «витамин D» понимают группу веществ (около 10), содержащихся в продуктах растительного и животного происхождения, обладающих влиянием на фосфорно-кальциевый обмен. Наиболее активными из них являются эргокальциферол (витамин D2) и холе-кальциферол (витамин D3). Эргокальциферол в небольших количествах содержится в растительном масле, ростках пшеницы; холекальциферол — в рыбьем жире, молоке, сливочном масле, яйцах. Физиологическая суточная потребность в витамине D величина достаточно стабильная и составляет 400-500 МЕ. В период беременности и грудного вскармливания она возрастает в 1,5 (максимум в 2) раза.
Нормальное обеспечение организма витамином D связано не только с поступлением его с пищей, но и с образованием в коже под влиянием УФ-лучей с длиной волны 280-310 ммк. При этом из эргостерола (предшественник витамина D2) образуется эргокальциферол, а из 7-дегидрохолестерола (предшественник витамина D3) — холекальциферол (рис. 6).
Рис. 6. Метаболизм витамина D3 в организме
При достаточной инсоляции (по некоторым данным достаточно 10-минутного облучения кистей рук) в коже синтезируется необходимое организму количество витамина D. При недостаточной естественной инсоляции: климатогеографические особенности, условия проживания (сельская местность или промышленный город), бытовые факторы, время года и др., — недостающее количество витамина D должно поступать с пищей или в виде лекарственных препаратов. У беременных женщин витамин D откладывается в виде депо в плаценте, что обеспечивает новорожденного некоторое время после рождения антирахитическими веществами.
Витамины D2 и D3 обладают очень малой биологической активностью. Физиологическое действие на органы-мишени (кишечник, кости, почки) осуществляется их метаболитами, образующимися в печени и почках в результате ферментативного гидроксилирования. В печени под влиянием гидроксилазы образуется 25-гидроксихолекальциферол 25(OH) D3-кальцидиерол. В почках в результате еще одного гидроксилирования синтезируется дигидроксихолекальциферол (1,25-(OH)2D3-кальцитриол), являющийся наиболее активным метаболитом витамина D. Содержание 25(OH)D3 в крови в норме колеблется от 10 до 30 нг/мл (по данным некоторых авторов до 100 нг/мл). Избыток его накапливается в мышечной и жировой тканях. Содержание витамина D в женском грудном молоке составляет 2,0-4,0 мг на 100 мл. Данных по содержанию 25(OH)D3 в молоке в доступной нам литературе не имеется. Кроме этих двух основных метаболитов в организме синтезируются другие соединения витамина D3 — 24,25(OH)2D3, 25,26(OH)2D3, 21,25(OH)2D3 — действие которых изучено недостаточно.
Основная физиологическая функция витамина D (его активных метаболитов) в организме — регуляция и поддержание на необходимом уровне фосфорно-кальциевого гомеостаза организма. Это обеспечивается путем влияния на всасывание кальция в кишечнике, отложение его солей в костях (минерализация костей) и реабсорбцию кальция и фосфора в почечных канальцах.
Механизм всасывания кальция в кишечнике связан с синтезом энтероцитами кальций-связывающего белка (СаСБ), одна молекула которого транспортирует 4 атома кальция. Синтез СаСБ индуцируется кальцитриолом через генетический аппарат клеток, т. е. по механизму действия 1,25(OH)2D3 аналогичен гормонам. В условиях гипокальциемии витамин D временно увеличивает резорбцию костной ткани, усиливает всасывание кальция в кишечнике и реабсорбцию его в почках, повышая тем самым уровень кальция в крови. При нормокальциемии он активирует деятельность остеобластов, снижает резорбцию кости и ее кортикальную порозность. В последние годы показано, что клетки многих органов имеют рецепторы к кальцитриолу (активному метаболиту витамина D), который тем самым участвует в универсальной регуляции ферментных внутриклеточных систем. Активация соответствующих рецепторов через аденилатциклазу и цАМФ мобилизует кальций и его связь с белком-кальмодулином, что способствует передаче сигнала и усиливает функцию клетки, и соответственно, всего органа.
Витамин D стимулирует реакцию пируват-цитрат в цикле Кребса, обладает иммуномодулирующим действием, регулирует уровень секреции тиреотропного гормона гипофиза, прямо или опосредованно (через кальциемию) влияет на выработку инсулина поджелудочной железой (рис. 7).
Рис. 7. Эффекты активного метаболита витамина D (кальцитриола) в организме

На гомеостаз кальция и фосфора, кроме трех вышеописанных (витамин D, паратгормон, кальцитонин), оказывает влияние множество других факторов:
- другие гормоны: глюкокортикоиды, гормон роста, тиреоидные гормоны, глюка-гон, половые гормоны;
- факторы: ПТГ-подобный пептид, цитокины, тромбоцитарный фактор роста, инсулиноподобные факторы роста и др.
Клинические проявления
У детей нарушение фосфорно-кальциевого обмена чаще всего сопровождается гипокальциемией в различных ее проявлениях. Гипокальциемия — это снижение уровня общего кальция в сыворотке крови < 2 ммоль/л, ионизированного кальция < 1,03 ммоль/л. Клинические проявления гипокальциемии у детей следующие.
1. Симптомы повышенной нервно-мышечной возбудимости:
- парестезии вокруг рта, в пальцах;
- тетания в виде спазма отдельных групп мышц, чаще мимических («рыбий рот») и метакарпальных («рука акушера»);
- судороги (простая или генерализованная тетания).
2. Повышение активности симпатоадреналовой системы: тахикардия, потливость, бледность кожи.
r /> 3. Нарушение ритма сердца, удлинение интервала QT.
4. Неврологические симптомы (при длительной гипокальциемии отложение кальция в базальных ганглиях).
5. Проявление со стороны кожи и зубов: сухость кожи, шелушение, ломкие ногти, нарушение образования зубной эмали, плохой рост зубов, дефекты в корнях зубов.
6. Проявление со стороны глаз: катаракта.
7. Проявления со стороны кишечника: синдром мальабсорбции.
Классификация гипокальциемии у детей
I. Гипокальциемия у детей младшего возраста:
1. Неонатальная гипокальциемия:
a) Ранняя неонатальная гипокальциемия:
- физиологическая послеродовая гипокальциемия,
- патологическая гипокальциемия,
- первичная гипомагниемия.
b) Поздняя неонатальная гипокальциемия:
- врожденный гипопаратиреоз,
- преходящий гипопаратиреоз.
2. Избыточное потребление фосфора.
3. Почечная недостаточность.
4. Дефицит или нарушение метаболизма витамина D.
II. Гипокальциемия у детей старшего возраста:
1. Гипопаратиреоз:
- врожденный гипопаратиреоз,
- врожденный гипопаратиреоз в составе наследственных синдромов (синдром Ди Джорджи, синдром Кенни-Кафея, синдром Кеари, синдром Бакарат),
- врожденный изолированный гипопаратиреоз,
- приобретенный гипопаратиреоз (повреждения околощитовидных желез),
- послеоперационный гипопаратиреоз (транзиторный; постоянный),
- аутоиммунный полигландулярный синдром 1-го типа,
- гемосидероз,
- синдром Вильсона-Коновалова.
2. Псевдогипопаратиреоз (тип 1а, 1b, 1с, II).
3. Заболевания и состояния, сопровождающиеся гипокальциемией:
- гиповитаминоз D;
- диарея;
- гипопротеинемия вследствие потери альбумина с мочой, со стулом или в результате нарушения синтеза в печени;
- при остром панкреатите;
- при острой клеточной деструкции при терапии опухолей;
- почечной недостаточности;
- ятрогенная — медикаментозная (глюкокортикостероиды, мочегонные, противосудорожные препараты и т. д.).
Основные методы лечения
Лечение нарушений фосфорно-кальциевого обмена сводится к коррекции процессов обмена, восполнению недостатка витамина D, купированию клинических проявлений и восстановлению нарушенных функций внутренних органов организма. К числу обязательных лечебных мероприятий относят употребление препаратов, содержащих витамин D, а также регулярный прием солнечных и воздушных ванн (ежедневные прогулки в течение двух-трех часов). В качестве дополнительных методов лечения нарушений фосфорно-кальциевого обмена используют следующие: специальные диеты; витаминотерапию, заключающуюся в приеме препаратов, содержащих витамины группы В, витамина А, С, Е; водные процедуры и массаж. При отсутствии должного эффекта от предпринятого лечения пациент подлежит госпитализации для более глубокого обследования.
Профилактические мероприятия при беременности
Профилактика нарушений фосфорнокальциевого обмена проводится еще на стадии вынашивания плода и заключается в следующем: подбор правильного рациона питания, исключающего дефицит наиболее важных витаминов и минеральных веществ; полный отказ от вредных привычек, вызывающих интоксикацию организма (алкоголь, курение, наркотические средства); предотвращение возможного контакта с токсическими веществами (химикаты, пестициды, опасные лекарственные средства); достаточная физическая активность, включающая ежедневные прогулки на воздухе в течение нескольких часов; соблюдение оптимального режима дня с достаточным периодом на отдых; профилактический прием витамина D при наличии показаний.
Профилактические мероприятия для детей
Профилактика нарушения фосфорнокальциевого обмена на первом году жизни ребенка заключается в соблюдении следующих мероприятий: грудное вскармливание; своевременное и правильное введение прикорма; достаточные прогулки на свежем воздухе, обязательные водные процедуры, гимнастика и массаж; по возможности свободное пеленание ребенка с первых дней жизни. Кроме того, в качестве мер профилактики и лечения нарушений фосфорно-кальциевого обмена рекомендуется дополнительный прием витамина D.
Клиническое наблюдение
Девочка Д., 8,5 лет (фото 1-3) поступила в НИКИ Педиатрии с диагнозом: «Дегенеративное заболевание нервной системы? Симптоматическая эпилепсия. Вторичное удлинение интервала QT. Метаболическая энцефалопатия».
Фото 1. Особенности фенотипа
Фото 2. Особенности фенотипа (комплекс микроаномалий развития)
Фото 3. Особенности фенотипа (брахифалангия, сандалевидная щель)
Жалобы при поступлении на периодическое нарушение походки, мышечную слабость, частые падения при ходьбе, периодические дистонические атаки.
Анамнез семейный: родители русские, не состоящие в кровном родстве и не имеющие профессиональных вредностей. Нечеткие указания на имевшиеся у матери периодические изменения походки в возрасте 5 лет.
Анамнез жизни: перинатальный анамнез не отягощен. Родилась от 2-й беременности, протекавшей без особенностей. При рождении вес 3210 г, длина 54 см, оценка по Апгар 9/10 баллов. Достоверных данных о раннем периоде развития нет. Ребенок воспитывается бабушкой с возраста 1 года 10 месяцев. Со слов бабушки, на момент передачи ей ребенка отмечались изменения походки, периодические эпизоды резкого повышения мышечного тонуса, моторная неловкость. Раннее психомоторное и речевое развитие по возрасту.
Анамнез заболевания: дебют приступов с 1,5 лет, приступы тонико-клонические с поворотом головы, длительностью до 2 мин, частотой до 4 в месяц. Получала Депакин — хроно (43 мг/кг/сут) — отмечалось снижение частоты приступов до 2 раз в месяц. При присоединении к терапии Финлепсина-ретард — ремиссия в течение 2 месяцев. При присоединении к терапии Конвулекса — ремиссия в течение 4 лет. В возрасте 6 лет выявлено удлинение интервала QT. Выставлен диагноз: «Миотония Беккера? Симптоматическая парциальная эпилепсия». С диагностической целью девочке была проведена инцизионная биопсия мышечной ткани, выставлен диагноз: «Митохондриальная энцефаломиопатия. Синдром альтернирующей гемиплегии». При проведении МРТ головного мозга выявлен единичный очаг повышения МР-сигнала в левой теменной доле, при проведении в последующем МРТ головного мозга в динамике — отмечалась отрицательная динамика в виде появления очагов изменения МР-сигнала в базальных ядрах.
При анализе амбулаторной карты ребенка и документации по месту жительства исследование кальция и фосфора проводилось однократно, в возрасте 2 лет, отмечалась гипокальциемия, но по данному поводу дообследование не проводилось!
Учитывая неопределенность диагноза по месту жительства, ребенок направлен в Москву, в НИКИ Педиатрии с целью уточнения диагноза.
В возрасте 8 лет в НИКИ Педиатрии впервые ребенок консультирован эндокринологом по поводу задержки роста, судорожных пароксизмов. Было обращено внимание на биохимический анализ крови, где отмечалась выраженная гипокальциемия, гиперфосфатемия. Назначено дообследование.
Данные объективного исследования:
- Соматический статус.
Физическое развитие низкое, гармоничное. Sds роста соответствует -2,2 отклонениям от нормы (норма -2+2). Особенности фенотипа: комплекс МАР (круглое лицо, короткая шея, антимонголоидный разрез глазных щелей, широкое переносье, высокий лоб, брахидактилия), ониходистрофия ногтей на руках, гиперплазия десен (фото 2,3). По внутренним органам — без особенностей. Половое развитие — Tanner I (по возрасту).
- Неврологический статус.
Психоневрологическое состояние: состояние
ребенка по основному заболеванию тяжелое. Сознание ясное. Обращенную речь понимает. Инструкции выполняет. Общемозговые и менингеальные симптомы отсутствуют. Форма черепа обычная. Звук при перкуссии черепа обычный.
- ЧМН.
Запахи чувствует. Видит: артифакия, помутнение прозрачных сред глаза. Точки ветвей V нерва при пальпации безболезненны. Корнеальный рефлекс живой. Конъюнктивный рефлекс живой. Жевание не нарушено. Глазные щели D = S; носогубные складки асимметричны. Оскал симметричный. Вкусоощущение с передних 2/3 языка не нарушено. Слух не нарушен. Нистагм отсутствует. Глотание не нарушено. Небный рефлекс живой, небная занавеска не провисает. Uvula по средней линии. Голова по средней линии, повороты головы, поднятие плеч в полном объеме. Язык по средней линии, фибрилляции на языке отсутствуют.
- Двигательно-рефлекторная сфера.
У девочки имеются тяжелые двигательные нарушения: отмечается изменение походки по типу атактической, напряженность мышц (очень плотные на ощупь), деформация стоп (подтягивает большой палец), периодически «скованность» движений рук и ног (то справа, то слева, по типу гемиплегии с дистонической установкой руки и ноги), в эти моменты девочка не может ходить по несколько часов, миотонические реакции, применяет миопатические приемы. Пассивные и активные движения несколько ограничены за счет формирования контрактур в голеностопных суставах. Мышечная сила сохранна. Тонус мышц дистоничен, повышен. Сухожильные рефлексы не вызываются. Брюшные рефлексы — вызываются. В позе Ромберга — не стоит. Координаторные пробы не выполняет. Гиперкинезы отсутствуют. Патологические рефлексы (Бабинского, Россолимо) отрицательные. Функции тазовых органов не нарушены. Трофические расстройства не выявлены. Психоречевое развитие -отставание психоречевого развития.
Данные лабораторных и функциональных исследований:
- клинический анализ крови и мочи — норма.
- гликемический профиль — норма.
- биохимический анализ крови — общий кальций 1,2 (норма 2,02-2,6 ммоль/л), кальций ионизированный — 0,48 (норма 1,13-1,32 ммоль/л), фосфор неорганический — 3,98 (норма 0,86-1,56 ммоль/л), остальные показатели в пределах нормы.
- Тиреоидный профиль, кортизол крови -норма.
- Паратиреоидный гормон — 0 (норма 1265 пг/мл), СТГ — 7 нг/мл (норма 7-10), соматомедин-С — 250 нг/мл (норма 88-360).
- УЗИ внутренних органов — реактивные изменения сосудов, протоков печени. Невыраженные диффузные изменения паренхимы печени. Увеличение желчного пузыря. Содержимое в желудке натощак. Диффузные изменения поджелудочной железы. Недостаточно четкая дифференцировка паренхимы почек.
- ЭКГ — миграция суправентрикулярного водителя ритмана фоне незначительной тахиаритмии, ЧСС = 98-109 уд./мин. Вертикальное положение ЭОС. Синдром ранней реполяризации желудочков. ЭКГ-признаки гипокальциемии. Вторичное удлинение интервала QT. QTc = 458-448 мс, (N < 440 мс).
- МРТ мышц: МРТ мышц бедра: МР-сигнал на Т1 импульсной последовательности и STIR не изменен. МРТ мышц голени: МР-сигнал на Т1 импульсной последовательности и STIR не изменен.
- МРТ головного мозга: Полушария большого мозга симметричны. В подкорковых ядрах (хвостатые, лентикулярные, полушарий мозжечка) выявляются зоны диффузного умеренно повышенного МР сигнала на Т2ВИ, Т1ВИ (возможно, вследствие отложения кальция). Изменений МР-сигнала в стволе головного мозга не выявлено. Боковые желудочки не расширены, симметричны. Третий, четвертый желудочки нормальных размеров и формы. Борозды больших полушарий и мозжечка не расширены. Срединные структуры не смещены. Гипофиз не изменен. Краниовертебральный переход без особенностей. ЗАКЛЮЧЕНИЕ: МР-картина поражения подкорковых ядер и ядер мозжечка. Для выявляения кальцификатов в выявленных зонах рекомендовано РКТ.
- РКТ: Проведено КТ головного мозга. Определяются множественные кальцинаты в ядрах мозжечка в стволе в подкорковых ядрах субкортикальных отделах больших полушарий. Желудочки мозга симметричны, не расширены. Субарахноидальное пространство не расширено. ЗАКЛЮЧЕНИЕ: Множественные кальцинаты.
- Рентген кистей рук: Форма и структура костей не изменена. Взаимоотношения в суставах не нарушены. Суставные поверхности конгруентны. Костный возраст: 6-6,5 лет. К.О. 0,81 (норма 1 ± 0,2) Д.О. -1,5 (норма 0±1). Индекс Барнета-Нордена 25% (в норме не менее 43%). ЗАКЛЮЧЕНИЕ: Отставание костного возраста. Остеопороз.
- ЭНМГ, ЭМГ: Полученные данные могут указывать на аксональный и мышечный характер поражения, по-видимому, вторичного генеза. Обращает на себя внимание регистрация спонтанной активности в виде миотонических разрядов увеличенной амплитуды, что не исключает наличие миотонического расстройства у пациента. Консультации специалистов:
- Консультация окулиста: артифакия (после удаления вторичной катаракты).
- Консультация эндокринолога: гипопаратиреоз (АПС I типа? Синдром Ди Джорджи?).
- Консультация психиатра: смешанные расстройства поведения и эмоций.
- Консультация дерматолога: ониходистрофия. Рекомендовано: Микроскопическое исследование + посев с ногтя 1-го пальца левой кисти (КВД по м/ж), мазок со слизистой языка на флору.
Учитывая фенотип ребенка, данные анамнеза, результаты дополнительных исследований (гипокальциемия, гиперфосфатемия, крайне низкий уровень паратиреоидного гормона крови), кальцинаты в веществе головного мозга, наличие катаракты, поставлен диагноз: «Гипокальциемия. Гипопаратиреоз. Артифакия (состояние после удаления вторичной катаракты). Ониходистрофия. Судорожный синдром. Вторичное удлинение интервала QT. АПС I типа (Аутоиммунный полигландулярный синдром 1-го типа)? Синдром Ди Джорджи?» Рекомендовано проведение ДНК-диагностики (поиск мутаций в гене AIRE), цитогентическое исследование (с целью исключения синдрома Ди Джорджи).
- Цитогенетическое исследование — патологических изменений не выявлено.
ДНК-диагностика — молекулярно-генетическое исследование гена AIRE — выявлены две мутации T16[T,M] и R257[R,*]. Заключение: диагноз «Аутоиммунный полигландулярный синдром 1-го типа» подтвержден на основании обнаружения высокого титра антител к интерферонам-омега и выявлении 2 мутаций в гене AIRE.
Лечение: ребенку рекомендована пожизненная терапия: активный метаболит витамина D — альфакальцидол — в дозе 2 мкг/сут; кальций 2000 мг/сут; постепенная отмена противосудорожной терапии под контролем ЭЭГ и наблюдение невролога-эпилептолога; занятия с логопедом-дефектологом и психологом; контроль показателей фосфорно-кальциевого обмена.
Таким образом, представленное клиническое наблюдение демонстрирует сложности дифференциально-диагностического поиска, важность своевременного исследования простых биохимических параметров (при эпилепсии обязателен неоднократный скрининг показателей фосфорно-кальциевого обмена), исходы поздней диагностики генетически детерминированного заболевания, необходимость интегрировать отдельные признаки в общий фенотип того или иного патологического состояния для целенаправленной своевременной диагностики отдельных форм наследственных заболеваний. Своевременная диагностика, уточнение генеза каждого синдрома особенно важны, так как позволяют найти оптимальный подход к лечению этих состояний, профилактике возможных осложнений (вплоть до инвалидности ребенка); предупреждению повторного возникновения наследственных болезней в пораженных семьях (медико-генетическое консультирование). Это диктует необходимость врачам различных специальностей четко ориентироваться в потоке наследственно обусловленной патологии.
Список литературы
1. Баранов А.А., Щеплягина Л.А., Баканов М.И. Маркеры костного метаболизма в критические периоды роста и развития детей и подростков // Тез. докл. XVIII съезда физиологического общества им. И.П. Павлова. Казань, 2001. С. 657.
2. Баранов А.А., Щеплягина Л.А., Баканов М.И. Возрастные особенности изменений биохимических маркеров костного ремоделирования у детей// Российский педиатрический журнал. 2002. № 3. С. 7-12.
3. Голованова Н.Ю., Лыскина Г. А. НАЗВАНИЕ?// Вестник педиатрической фармакологии и нутрициологии. 2004. Т. 1. № 1. С. 60-63.
4. Грушицкая Г.П., Чумакова О.В., Яцык Г.В. Кальций-креатининовый коэффициент — один из маркеров кальциевого метаболизма у новорожденных детей // Мат. II конф. с межд. участием «Проблемы остеопороза в травматологии и ортопедии». М., 2003. С. 160-161.
5. Дедов И.И., Григорян О.Л., Чернова Т.О. Костная денситометрия в диагностике и мониторинге остеопатии // Остеопороз и остеопатии. 2000. № 3. С. 16-19.
6. Дедов И.П., Рожинская Л.Я., Марова Е.И. Остеопороз. Патогенез, диагностика, принципы профилактики и лечения: Руководство для врачей. М., 2002. 60 с.
7. Дедов И.И., Петеркова В.А. Детская эндокринология: Руководство для врачей. М., 2006. 595 с.
8. Зоткин Е.Г., Мазуров В.И. Роль кальция и витамина Д в глобальной профилактике и лечении остеопороза и остеопоретических переломов // Русский медицинский журнал. 2004. № 12. С. 31-36.
9. Клинические рекомендации. Остеопороз. Диагностика, профилактика и лечение / Л.И. Беневоленской и др. М.: ГЭОТАР-Медиа, 2005. С. 176.
10. Коровина Н.А., Захарова И.Н., Чебуркин А.В. Нарушения фосфорно-кальциевого обмена у детей. Проблемы и решения // Руководство для врачей. М., 2005. 67 с.
11. Котова С.М., Карлова Н.А., Максимцева И.М. Формирование скелета у детей и подростков в норме и патологии. СПб.: Питер, 2002. 44 с.
12. Крутикова Н.Ю., Щеплягина Л.А., Козлова Л.В. Особенности костного метаболизма новорожденных детей // Российский педиатрический журнал. 2006. № 3. С. 16-21.
13. Кузнецова Г.В., Чумакова О.В., Щеплягина Л.А. Факторы риска снижения минеральной плотности костной ткани у детей // Вопросы современной педиатрии. 2004. № 3. С. 97-100.
14. Лепарский Е.А. Ранняя диагностика реальный путь профилактики остеопороза // Медицина. Качество жизни. 2006. Т. 16. № 5. С. 58-62.
15. Моисеева Т.Ю. Минерализация костной ткани растущего организма: Автореф. дис. Д-ра мед. наук. М., 2004. 24 с.
16. Новиков П.В. Рахит и наследственные рахитоподобные заболевания у детей: диагностика, лечение, профилактика. М: Триада-х, 2006. 336с.
17. Коровина Н.А. и др. Остеопороз у детей. М.: МЗиСР РФ, 2005. 40 с.
18. Рожинская Л.Я., Родионова С.С. Роль активных метаболитов витамина в патогенезе и лечении метаболических остеопатии: Методическое пособие для врачей / Под ред. Е.И. Марова. М., 1997. 38с.
19. Рожинская Л.Я. Основные принципы и перспективы профилактики и лечения остеопороза // Остеопороз и остеопатии. 1998. № 1. С. 43-45.
20. Шилин Д.Е. Молоко и как источник кальция в питании современных детей и подростков // Педиатрия. Журнал им. Сперанского Г.Н. 2006. № 2. С. 21-27.
21. Щеплягина Л.А., Чирина Е.В., Римарчук Г.В. Эффективность комбинированного препарата кальция и витамина ДЗ у детей со снижением костной плотности // Вопросы практической педиатрии. 2009. Т. 4. № 4. С. 20-24.
22. Boonen S. et al. Treatment with alendronate plus calcium, alendronat alone, or calcium alore for postmenopausal low bone mineral density // Curr Med Res Opin. 2007. Jun. № 23 (6). P. 1341-1349.
23. Brown J.P., Josse R.G. Clinical practice guidelines for the diagnosis and management of osteoporosis in Canada // CMAJ. 2002. 167 (10 suppl.). P. l-34.
24. Carrie Fassler A.L., Bongiorur LP. Osteoporosis as pediatric problem // Pediatr.Clin. North Am. 1995. Vol. 43. №.4. P. 811-824.
25. Cassidy J.T. Osteopenia and osteoporosis in children // Clin.Exp.Rheumatol. 1999. Vol. 17. № 2. P. 245250.103. (1993) Consensus development conference; diagnosis, prophylaxis,and treatment of osteoporosis // At. J. Med. 1994. P. 646-650.
26. Dequeker J. et al. Transplantation osteoporosis and corticosteroid-induced osteoporosis in autoimmune diseases: experience with alfa-calcidol // Z. Rheumatol. 2000. Vol. 59. № 7. P. 1126-1145.
27. Fricke O., Tutlewski B., Schwahn B., Schoenau E. Speed of sound: relation to geometric characteristics of bone in children, adolescents, and adults // J Pediatr. 2005. P. 146.
28. Hartman C., Brik et al.Bone quantitave ultrasound and nutritional status in severeli handcapped institutionalized children and adolescents // Clin. Nutr. 2004. Vol. 23. P. 89-98.
29. Janz K.F., Burns T.L., Torner J.C. Physical Activity and Bone Measures in Young Children: The Iowa Bone Development Study // Pediatrics. 2001. June. Vol. 107 (6). P. 1387-1393.
30. Lorenc R.S. Pediatric aspect of osteoporosis // Pediatr. Pol. 1996. Vol. 71. № 2. P. 83-92.
31. Steelman J., Zeitler P. Treatment of symptomatic pediatric osteoporosis with cyclic single — day intravenous pamidronate influsions // J. Pediatr. 2003. Vol. 142. № 4. P. 417-423.
32. Woo J.-T., Kawatani M., Kato M. Reveromycin A, an agent for osteoporosis, inhibits bone resorption by inducing apoptosis specifically in osteoclasts // Proc. Natl. Acad. Sci. USA. 2006. Vol. 103. № 12. P. 4729-4734.
Комментарии
Источник: medi.ru
этиология, патогенез
Гипокальциемия и гипокальциемическая тетания (ГТ) – яркий обменно-эндокринный синдром, ведущими клиническими проявлениями которого служат парестезии и генерализованные, а иногда локальные, судороги, связанные со снижением концентрации кальция в крови.
ГТ отмечают у 70–90% пациентов в блоках интенсивной терапии на фоне панкреатита, сепсиса, массивных операций и травм, а также других острых состояний [1]. Вместе с тем, ГТ нередко фиксируется как первое и даже единственное проявление различной хронической или скрытотекущей патологии [2, 3]. Многочисленные этиологические и патогенетические варианты ГТ приведены в классификации.
Классификация гипокальциемии:
• Нарушение регуляции кальций-фосфор-магниевого обмена.
I. Дефицит паратгормона, т.е. гипопаратиреоз (ГиПТ):
1) удаление или повреждение околощитовидных желез (ОЩЖ) при хирургической операции;
2) радиойодтерапия или лучевая терапия при болезнях органов шеи;
3) гемохроматоз;
4) опухолевые метастазы в ОЩЖ;
5) врожденное недоразвитие ОЩЖ (идиопатический ГиПТ);
6) аутоиммунная деструкция ОЩЖ.
II. Нарушение действия паратгормона:
1) псевдогипопаратиреоз (ПгиПТ) или синдром Мартена-Олбрайта:
1. ПгиПТ 1-го типа;
2. ПгиПТ 2-го типа;
2) псевдогипогиперпаратиреоз (синдром Костелло-Дента).
III. Нарушение секреции или действия других гормонов, регулирующих кальций-фосфор-магниевый обмен:
1) избыточная секреция кальцитонина:
1. медуллярный рак щитовидной железы;
2. другие апудомы;
2) дефицит витамина D или нарушение действия D-гормона:
1. рахит или остеомаляция у взрослых;
2. мальабсорбционный синдром;
3. нечувствительность к витамину D.
• Функциональная гипокальциемия:
1) алкалоз (респираторный, метаболический, ятрогенный);
2) гиперпротеинемия (гиперальбуминемия);
3) синдром «голодных костей»;
4) неонатальная гипокальциемия младенцев, родившихся у матерей с гиперпаратиреозом;
5) повышенный захват кальция остеобластическими опухолями;
6) хроническая почечная недостаточность (ХПН);
7) эндокринопатии (сахарный диабет, гипогонадизм, гипопитуитаризм);
8) острый деструктивный панкреатит;
9) рабдомиолиз.
• Токсигенная и ятрогенная гипокальциемия:
1) избыточное поступление в организм фосфора;
2) гипомагнезиемия;
3) введение ЭДТА;
4) лечение митрамицином, неомицином, цисплатином;
5) применение фенобарбитала, фенитоина, глюкагона, слабительных, антацидов;
6) массивная инфузия цитратной крови или экстракорпоральная гемоперфузия.
По определению, патобиохимическим фактором ГТ служит низкая концентрация циркулирующего и цитозольного кальция, что сопровождается повышенной возбудимостью нейромышечных и межнейральных синапсов и, как следствие, парестезиями, мышечными судорогами и другими нарушениями нейрорегуляции.
Самая частая причина ГТ – это гипопаратиреоз (ГиПТ), осложняющий примерно 8% хирургических операций на ЩЖ и практически все вмешательства на ОЩЖ [4, 5]. Тиреоидная хирургия даже у опытных хирургов чревата развитием ГиПТ, поскольку примерно у 2% людей ОЩЖ располагаются внутри щитовидной железы [6].
Необратимый ГиПТ иногда возникает после радиойодтерапии тиреотоксикоза, рака ЩЖ или лучевой терапии других злокачественных образований шеи [2, 3].
Разрушение ОЩЖ опухолевыми метастазами считается казуистической причиной ГиПТ и тетании. Между тем, такие случаи, видимо, нередки, т.к. некоторые авторы обнаружили метастазы в ОЩЖ у 5–12% пациентов с онкопатологией, особенно при раке молочных желез [2, 3, 5].
Аутоиммунный ГиПТ в составе аутоиммунного полигландулярного синдрома (АПС), как и сам синдром, – несомненная редкость, а врожденная аплазия или гемохроматоз ОЩЖ – просто казуистика. Известно только одно сообщение о ГиПТ вследствие гемохроматоза ОЩЖ после многократных инфузий препаратов железа по поводу гипохромной анемии [1, 5].
Идиопатический псевдогипопаратиреоз (ПгиПТ) – это нечувствительность органов-мишеней к паратгормону (ПТГ). Выделяют две формы синдрома, различающиеся тем, что при ПгиПТ-1 инъекция паратгормона не влияет на экскрецию цАМФ и фосфатурию, а при ПгиПТ-2 после введения ПТГ экскреция цАМФ возрастает, а фосфатурия нет (табл. 1).
Псевдогипогиперпаратиреоз – вариант ПгиПТ, при котором почки резистентны к ПТГ, а скелетные ПТГ-рецепторы сохранны. В результате формируется костная форма первичного гиперпаратиреоза (кистозно-фиброзный остеит), но кальций в крови не повышен, а снижен [4, 5].
Псевдопсевдогипопаратиреоз – еще один генетически обусловленный синдром, но здесь дефект не в ПТГ-рецепторах, а в молекуле ПТГ [4, 5]. Синдром распознают пробой с ПТГ, в ходе которой усиливается как экскреция цАМФ, так и фосфатурия (табл. 1).
По влиянию на кальций-фосфор-магниевый обмен кальцитонин (КТ) является антагонистом ПГТ и D-гормона. В этой связи логично ожидать, что медуллярная карцинома щитовидной железы и другие АПУД-клеточные опухоли, секретирующие много КТ, должны сопровождаться приступами тетании. Однако на практике у таких пациентов гипокальциемия встречается крайне редко, что объясняют мощным действием ПТГ и D-гормона, блокирующих эффекты кальцитонина.
Патогенез тетании при дефиците витамина D или дефекте рецепторов D-гормона близок таковому при ГиПТ и ПгиПТ. Это затрудняет их дифференциальную диагностику, которая, тем не менее, возможна с помощью пробы с ПТГ. После устранения гипокальциемии введением кальция пациенты с дефицитом D-гормона дают нормальную фосфатурическую реакцию на введение ПТГ, в то время как при ГиПТ и ПгиПТ паратирин фосфатурию не усиливает.
Гиперальбуминемия и алкалоз снижают уровень ионизированного кальция, что в сочетании с другими причинами может вызвать ГТ.
Синдромом «голодных костей» называют гипокальциемию, часто возникающую после хирургического лечения тяжелого тиреотоксикоза или гиперпаратиреоза. Временная гипокальциемия в этих случаях обусловлена тем, что костная ткань усиленно поглощает кальций, который был «вымыт» из костей избытком тиреоидных гормонов или ПТГ.
Неонатальную гипокальциемию младенцев, рожденных пациентками с гиперпаратиреозом, объясняют транзиторной гиперсекрецией КТ и подавлением функции ОЩЖ у младенцев на фоне избытка паратирина и кальция в крови у матери.
Механизм развития гипокальциемии у больных с массивными остеобластоцитомами, поглощающими кальций, очевиден.
Гипокальциемия при ХПН связана с усиленной потерей кальция с мочой вследствие падения почечной реабсорбции Са2+ и недостаточного синтеза D-гормона в почках.
Гипокальциемия на фоне некоторых эндокринопатий объясняется ослаблением пермиссивного или усилением оппонирующего действия системных гормонов в отношении ПТГ, КТ и D-гормона.
Наконец, гипокальциемия при панкреатите и рабдомиолизе обусловлена хелатизацией, т.е. оседанием кальция в очагах массивной деструкции жировой и мышечной ткани, а также гиперфосфатемией и гиперкалиемией, усиливающими экскрецию кальция. К тому же у этих больных нарушена функция почек, ЖКТ и эндокринной системы.
Ион фосфата (РО3-) связан с ионом кальция реципрокно, поэтому гиперфосфатемия обязательно сопровождается гипокальциемией. Этим, в частности, объясняется поздняя постнатальная тетания и ятрогенный рахит, если ребенка вскармливают не грудью, а коровьим молоком, в котором содержится много фосфора.
Не вполне ясна природа гипокальциемии на фоне гипомагниемии, как не всегда понятна природа самой гипомагниемии. Предполагают, что гипомагниемия тормозит секрецию ПТГ и связывание с рецепторами [7]. Наиболее частые причины гипомагниемии – алкоголизм, цитостатики, сахарный диабет, парентеральное питание, врожденный дефект кишечной абсорбции магния.
Ятрогенная гипокальциемия от ряда лекарств обусловлена их хелатирующим действием или блокадой витамина D, или торможением кишечной абсорбции кальция.
Синдром ГТ часто осложняет массивное переливание цитратной крови или процедуру искусственного кровообращения [3]. Содержащийся в консервированной крови натрия гидроцитрат переводит Са2+ в плохо диссоциирующийся гидроцитрат кальция.
Клиническая картина и диагностика гипокальциемии
Самим ярким проявлением гипокальциемии служат продолжительные, как правило, генерализованные тонические судороги, так называемая тетания. Тетания мучительна для больного, но опасность для жизни невелика. В немногочисленных сообщениях смерть от тетании на фоне послеоперационного гипопаратиреоза связывали с асфиксией от ларингеального стридора и судорожного сокращения диафрагмы или с тетанией сердца [1 – 3].
Вместе с тем, для здоровья больного хроническая гипокальциемия создает серьезные проблемы. С ней связывают развитие катаракты, метастатические кальцинаты в органах и головном мозге, тяжелые психические расстройства с депрессией и суицидами, бесплодие или невынашивание беременности с гибелью плода, наконец, на фоне гипокальциемии активизируется хроническая инфекция.
Классическая триада начинающейся ГТ – это сочетание парестезии, затрудненного дыхания и судорог. Парестезии начинаются с губ и распространяются на кисти и стопы. Тонические судороги могут быть локальными – сардоническая маска на лице или «карпопедальный синдром». Почти всегда судорогам сопутствует яркая неврологическая симптоматика – дизартрия, дисфагия, парезы черепно-мозговых нервов, стигмы цереброваскулярных, экстрапирамидных и стволовых нарушений, спастические парезы конечностей. Нарушения соматической нервной системы сопровождаются дисфункцией вегетативной нервной системы: профузное потение, бронхоспазм, почечная или печеночная колика, рвота, диарея. Нередко фиксируется внутричерепная гипертензия и отек сосков зрительных нервов.
Судорожный синдром у больных с ГТ часто расценивают как эпилепсию, хотя при эпилепсии судороги обычно клонические, с утратой сознания. Впрочем, и ГТ может протекать в виде клонических судорог с синкопе, т.е. с кратковременной потерей сознания. Иногда ГТ напоминает психические расстройства: паранойяльный или галлюцинаторный психоз, депрессивно-кататонический приступ.
Выше упоминались такие проявления гипокальциемии, как ларингоспазм, тетания желудка и сердца. При этом атрибутируется асфиксия или синдром «острого живота», или приступ стенокардии и даже мелкоочаговый инфаркт миокарда, т.к. на ЭКГ фиксируется пролонгация QТ, депрессия SТ, заострение или инверсия Т.
Понятно, что перечисленные фантомы могут стать причиной лечебно-диагностических ошибок, подчас драматических, к примеру, госпитализация в психиатрическую клинику или хирургическая операция.
Распознают атипичную и латентную ГТ с помощью проб на спазмофилию:
• симптом Хвостека: подергивание губ или сокращение круговой мышцы рта при постукивании кончиком пальца впереди от козелка ушной раковины или между скуловой дугой и углом рта.
• симптом Вейса: сокращение мышц лица при постукивании по наружному краю глазной орбиты (наружный угол глаза).
• симптом Труссо: появление так называемой «кисти акушера» после сдавления руки манжетой сфигмоманометра.
• симптом Шлезингера: у лежащего на спине больного при пассивном сгибании в тазобедренном суставе судорожно сокращаются мышцы бедра и отмечается супинация стопы.
Нужно помнить, что симптомы спазмофилии имеются у 10–25% здоровых людей и у всех больных с вегетодистонией и психастенией. В то же время у 30% пациентов с гипокальциемией знаков спазмофилии нет [1, 3].
В диагностике гипокальциемии важен анамнез: наблюдавшиеся ранее судорожные приступы, операции на щитовидной железе, радиойодтерапия или лучевая терапия на область шеи, ХПН, энтероколит, частые переломы. Есть специфические признаки у определенных вариантов хронической гипокальциемии. Например, для послеоперационного гипопаратиреоза, кроме рубца на шее, характерна экзема и другие дерматозы, сухая кожа, жесткие, сухие и ломкие волосы, неровные, ломкие ногти. Часто выявляется катаракта, которую считают специфическим осложнением хронической гипокальциемии. Ro-графия выявляет обызвествление базального ганглия, кальцинаты в подкожной клетчатке, мышцах, внутренних органах, субпериостальную оссификацию трубчатых костей, диффузный фиброзный остеит [8].
Псевдогипопаратиреоз в 75% случаев имеет яркие морфотипические стигмы: низкорослость, круглое лицо, короткая шея, брахидактилия, рахитические деформации скелета, умственное недоразвитие [2, 5].
Скрининг-тестом на гипокальциемию служит определение кальция в крови. Нижняя граница общего кальция – 2,2 ммоль/л, ионизированного – 1 ммоль/л. Диагноз уточняют с помощью дополнительных тестов (табл. 1).
Лечение гипокальциемической
тетании
Стандартная экстренная терапия ГТ – это внутривенное струйное введение 10–20 мл 10% раствора хлорида кальция. Нужно остерегаться экстравазального попадания хлористого кальция, т.к. он вызывает массивный некроз тканей. Опасность экстравазата очень велика, поскольку инъекцию приходится делать на фоне судорог.
Вместо хлорида кальция можно использовать 10% раствор глюконата или лактата кальция, однако для купирования ГТ этими растворами нужно ввести, как минимум, 20 мл, а лучше – 40 мл, поскольку на единицу объема они содержит вдвое меньше иона Са2+. Следует помнить, что массивные экстравазаты и этих препаратов тоже вызывают некроз тканей. Самый надежный способ предупредить такое осложнение – вводить растворы кальция не струйно, а инфузией через канюлю в вене 50 мл 10% раствора CaCL2, разведенные в 100–200 мл 5% раствора глюкозы.
Если диагноз ГТ сомнений не вызывает, а введение кальцийсодержащих растворов не дает эффекта, следует подумать об алкалозе или гипомагниемии. Подтвердить и устранить эти состояния можно ех curantibus – введя внутривенно 10 мл 5% раствора аскорбиновой кислоты и 10 мл 25% раствора сернокислой магнезии. Но лучше уточнить диагноз, определив концентрацию магния и рН крови.
Введение 10–20 мл 10% хлорида кальция купирует тетанию только на 2–3 ч. Поэтому целесообразно ввести сразу 40 мл 10% СаCL2, а лучше, как сказано выше, провести длительную внутривенную инфузию 50–100 мл 10% хлорида кальция, разведенных в 200–400 мл 5% глюкозы. Алгоритм диагностики и лечения ГТ приведен на рисунках 1 и 2.
После купирования приступа ГТ препараты кальция и витамина D назначают перорально. Препараты кальция раздражают слизистую желудка и кишечника, поэтому их доза должна быть минимально возможной, и отказаться от них желательно как можно быстрее. Больному рекомендуют обогащенную кальцием диету, включающую молочные продукты, твердые сыры, сою, кунжут, миндаль, курагу, сельдерей, рыбные консервы «с костями»: сардины, шпроты, горбуша.
В норме суточная потребность в Са2+ – не менее 1000 мг. Естественно, что у больных с большинством форм гипокальциемии потребность в кальции выше в 2–3 раза. Понятно, что за счет пищевых продуктов обеспечить поступление 2000–3000 мг Са2+ практически невозможно. Поэтому «кальциевую диету» все-таки приходится дополнять приемом препаратов кальция, лучше в режиме 2 раза/сут.
Из многочисленных препаратов витамина D предпочтительны его активные метаболиты: кальцитриол и альфакальцидол, назначаемые в дозе 0,25–1,0 мкг 1 или 2 раза/сут.
Богатая кальцием молочно-овощная диета содержит много фосфора, который усиливает экскрецию кальция с мочой и его поглощение скелетом. Для связывания фосфора во время еды принимают 20–40 мл гидроокиси алюминия. При недостаточно эффективном устранении гипокальциемии следует предположить дефицит магния и назначить соответствующие препараты. Это сульфат магния, калия и магния аспарагинат, магния оротат и т.д. Адекватность лечения контролируют клинически (отсутствие симптомов спазмофилии) и мониторингом уровня кальция, фосфора и магния в крови.
В заключение следует заметить, что необходимо фокусировать внимание на профилактике ГТ, которая заключается в своевременной диагностике гипокальциемии, что достигается обязательным определением кальция в крови, лучше ионизированного, у всех амбулаторных и госпитальных пациентов.


Литература
1. Марино П. Интенсивная терапия; пер. с анг. М.: ГЭОТАР-Медиа, 1998. С . 461–463.
2. Лукьянчиков В.С., Королевская Л.И. Гипопаратиреоз и гипокальциемический синдром. // Клинич. медиц. 2003. № 1. С. 66–70.
3. Carlstedt F., Lind L. Hypocalcemic Syndrome // Critical. Care Clinics. 2001. Vol. 17. №. 1. P. 139–153.
4. Поттс Дж. Гипокальциемия // Внутренние болезни (пер. с англ.) /Под ред. Е. Браунвальд и соавт. М : Медицина, 1997. Т. 9. С. 397–411.
5. Wilson J., Foster D. Hypoparathyroidism. In: Williams Textbook of Endocrinology (8-th еd.). . Philad.: W.B. Sounders, 1992. P. 1456–1476.
6. Wheeler M., Williams E., Path F. et al. The Hyperfunctioning intrathyroidal parathyroid gland // World. J. Surg. 1987. № l. Р. 10–114.
7. Dacey M. Hypomagnesemic disorders // Critical. Care Clinics. 2001. Vol. 17. № 1. P. 155–179.
8. Общее руководство по радиологии (пер. с анг.) /Под ред. Н. Pettersson. М.: РА «Спас», 1996. Т. 2. С. 690–733.
Источник: www.rmj.ru
Кальций (Са) — один из важнейших элементов в организме человека, особенности его метаболизма обусловливают физиологический гомеостаз и нормальное функционирование практически всех систем организма [1]. Наибольшее значение содержание и состояние метаболизма кальция имеет в детстве, пожилом возрасте, а также в период беременности [2].
Общие сведения о кальции. Кальций является самым распространенным элементом в теле человека, поэтому его относят к «макроэлементам». Организм взрослого в норме содержит примерно 25 000 ммоль (примерно 1000 г) кальция, из них 99% входят в состав скелета. Общее содержание минеральных веществ в человеческом организме — около 5% от массы тела, а на долю Са приходится почти треть от их общего количества [3].
По химическим свойствам Са относится к элементам, образующим прочные соединения с белками, фосфолипидами, органическими кислотами и другими веществами.
Функции Са. Кальций выполняет многочисленные функции в минеральном обмене, но этим его свойства не ограничиваются. Принято выделять следующие наиболее важные функции: участие в формировании и поддержании структуры костной ткани и зубов; активизация ферментных систем, обеспечивающих гемокоагуляцию и мышечное сокращение; участие в регуляции трансмембранного потенциала клетки, нервной и нервно-мышечной проводимости; поддержание сердечной деятельности; регуляция продукции и высвобождения гормонов и нейропептидов (нейромедиаторов); регуляция сосудистого тонуса; контроль всех этапов каскада свертывания крови; участие в важнейших метаболических процессах (гликогенолиз, глюконеогенез, липолиз и т. д.); функционирование в качестве «информационной» молекулы для многих ферментативных реакций; стимуляция секреторного и инкреторного процессов пищеварительных и эндокринных желез; pегуляция тонуса симпатической и парасимпатической нервной системы; биологическая сигнализация об активации всех стадий клеточного цикла и транскрипции генов; регуляция процессов внутриклеточного метаболизма; обеспечение стабильности клеточных мембран; препятствование высвобождению медиаторов аллергического воспаления; выполнение пластической роли при формировании тканевых и клеточных структур; способствование клеточной адгезии; участие в формировании кратковременной памяти и обучающих навыков; активация апоптоза и транскрипционного аппарата клеток (кофактор эндонуклеаз, участвующих в деградации ДНК при апоптозе); важна роль кальция в иммунологической активности (активация лимфоцитов, в частности, бластная трансформация в ответ на стимуляцию митогенами) [1, 2, 3].
Абсорбция кальция. Всасывается из верхних отделов тонкого кишечника, чему способствуют витамин D, аскорбиновая кислота, лактоза и кислая среда.
Всасыванию Са препятствуют избыток щавелевой кислоты, фитиновой кислоты, жиров, пищевых волокон и фосфатов. Один из важнейших механизмов поддержания уровня Са в крови — его экскреция с мочой, зависящая от фильтрации минерала и реабсорбции в почках [1].
Регуляция метаболизма кальция. Гипокальциемия, независимо от вызвавших ее причин, сопровождается снижением экскреции Са. Предполагается, что уменьшение выведения Са с мочой может происходить за счет увеличения накопления минералов в костной ткани или других тканях организма.
На регуляцию содержания Са в крови оказывают влияние: гормоны (в первую очередь, паратиреоидный гормон (ПТГ) и кальцитриол); сывороточные белки; содержание фосфатов (РО3-4) в сыворотке крови (реципрокные взаимоотношения).
Кальций депонируется в трабекулах костей; динамическое равновесие кальция поддерживается ПТГ и тиреокальцитонином. Pегуляция кальциевого гомеостаза является одной из наиболее сложных интегративных реакций организма человека, в осуществлении которой ведущая роль принадлежит нервной системе и железам внутренней секреции [1, 3].
Кальций и центральная нервная система (ЦНС). Гомеостаз Са имеет прямое отношение к ЦНС. Наряду с другими микро- и макроэлементами Са играет значительную роль в нейрофизиологических процессах. Еще в 1928 г. А. А. Богомолец подчеркивал исключительную важность Са в регуляции тонуса симпатической и парасимпатической нервной системы [1].
В нервной системе Са имеет значение в модуляции активности рецепторов к нейромедиаторам и нейропептидам. Повышенное высвобождение Ca способствует ишемическому повреждению нейронов вследствие вазоконстрикции и инициации каскада апоптоза [1, 3, 4]. Конкурентные взаимоотношения между различными микроэлементами (Zn, Hg, Cu, Cd) и кальцием могут определять самые разнообразные биологические эффекты и, в конечном счете, — течение неврологических процессов [4].
При рассмотрении Са на клеточном уровне необходимо выделять его участие в регуляции ионной проницаемости мембраны нейрона, генерации возбуждения.
При гипокальциемии различного генеза могут отмечаться симптомы, имеющие отношение к сфере неврологии: отклонения в поведении; онеменение и парестезии; судороги; спазмы мышц; положительные симптомы Хвостека или Труссо (гипопаратиреоз) и т. д. Нарушениям обмена Са нередко сопутствуют фебрильные судороги, пароксизмы гипоксического, метаболического или эндокринного генеза, нейрофиброматоз (1-го типа), гидроцефалия, краниостеноз и ряд других видов патологии ЦНС [1, 4]. У детей первых лет жизни ярким примером кальциопенической соматоневрологической патологии является классический (витамин D-дефицитный) рахит [2].
Существуют данные, свидетельствующие о том, что действие Са зависит от типа нервной деятельности и ее функционального состояния. На необходимость коррекции нарушений содержания Са в организме детей грудного и раннего возраста при неврологических заболеваниях указывает Е. М. Мазурина (2005) [2].
Следует помнить, что избыточное накопление в организме Са может привести к нейротоксичности, угрозе патологической кальцификации стенок сосудов и тканей организма [3, 4].
Потребность в кальции. Ha первом году жизни она составляет (по разным данным) от 350 мг до 1000 мг/сут, на втором — 370–1000 мг/сут, на третьем — 300–1000 мг/сут. У детей более старшего возраста и взрослых она возрастает до 1000–1500 мг/сут [1, 2]. Внимания заслуживает то обстоятельство, что в разных странах мира рекомендации по суточной потребности в Са2+ значительно отличаются. По-видимому, это объясняется особенностями разных регионов (климато-географическими, экологическими и др.).
Алиментарное поступление Са имеет огромное значение в любом возрасте. J. C. Leblanc et al. (2005) изучены паттерны диетического потребления 18 элементов во Франции, a R. B. Ervin et al. (2004) — отдельных минеральных веществ в США [5, 6]. Применительно к Са они признаны неудовлетоворительными в обеих странах.
Нормы содержания кальция в организме. Считается, что около 70% Са экскретируется с калом, 10% — c мочой, а ретенция элемента составляет 15–25% (в зависимости от темпов роста).
Сывороточное содержание Са (в норме) равняется 9–11 мг%, причем 50–60% — в ионизированной форме. У здоровых детей независимо от возраста в сыворотке крови содержится 4,9–5,5 мг% (1,22–1,37 ммоль/л) ионизированного Ca, исходя их данных, полученных с использованием ион-селективных электродов. Экскреция Са с калом (при следовании обычной диете) составляет менее 140 ммоль/сутки (560 мг/сутки). Определяется прямая зависимость содержания Са в кале от особенностей диеты.
Содержание Са в моче также находится в прямой зависимости от количества алиментарно потребляемого элемента. В частности, при нормальной диете суточная экскреция равняется 2,5–7,5 ммоль/сут (100–300 мг/сут, 5–15 мЭкв/сут). При потреблении Са на уровне менее 200 мг/сут — 0,33–4,5 ммоль/сут (13–180 мг/сут), 200–600 мг/сут — 1,25–5,0 ммоль/сут (50–200 мг/сут), 1000 мг/сут — 7,5 ммоль/сут (до 300 мг/сут) [1, 2].
Снижение содержания кальция в физиологических средах организма. Наиболее значимо снижение Са в сыворотке крови. В этой физиологической жидкости Са представлен тремя следующими формами: связанный с белками (недиффундирующий — 30–55%); хелатированный (диффундирующий, но неионизированный — около 15%); ионизированный Са (около 30–55%) [3].
Физиологическое снижение содержания Са в крови может отмечаться при повышенной утилизации углеводов или назначении инсулина. Патологическое снижение содержания Са свойственно следующим клиническим ситуациям: гипопаратиреоидизм (следствие хирургического вмешательства в области паращитовидных желез); псевдогипопаратиреоидизм; дефицит витамина D; стеаторея (сочетанные нарушения абсорбции витамина D, Ca и РО3-4); нефрит (снижение неионизированной фракции Са, переносимой белками сыворотки, по-видимому вследствие потери Са с мочой); болезни почек с ретенцией фосфатов; острый панкреатит; внутривенное введение солей Mg, оксалатов или цитратов; остеопороз у пожилых людей (нижняя граница нормы); неонатальная гипокальциемия (первый день жизни — вследствие низкой массы тела при рождении, острой интранатальной асфиксии, наличия у матери сахарного диабета, гиперпаратиреоза или нелеченой целиакии; недоразвития плаценты, гестоза, оперативных родов посредством кесарева сечения, при заменных переливаниях крови; 5–10 день — вследствие гиперфосфатемии, вызванной потреблением коровьего молока или малоадаптированных смесей на его основе); гипомагниемия; длительный прием антиконвульсантов (обычно при эпилепсии); состояние после удаления щитовидной железы; болезнь Педжета — при лечении кальцитонином. Особое внимание в отечественной и зарубежной литературе различных лет уделяется кальциопеническим состояниям при остеопорозе и сходных с ним видах костной патологии [1].
Снижение содержания Са в кале обнаруживается в следующих случаях: остеомаляция, успешно вылеченная препаратами витамина D; гипервитаминоз D; низкое содержание фосфора в рационе питания; саркоидоз Бека (в некоторых случаях).
В моче снижение содержания Са возможно при низком потреблении этого макроэлемента с пищей, а кроме того, нередко отмечается на поздних сроках беременности.
Концентрация Са в спинномозговой жидкости (СМЖ) составляет около 1/2 от сывороточного содержания. Изменения в содержании Са в СМЖ невелики, а их регистрация не имеет большого значения для диагностики различных патологических состояний. Уровень Са в СМЖ может снижаться у некоторых пациентов с эпилепсией, длительно получающих терапию фенитоином и другими аниэпилептическими препаратами (АЭП). Практически все известные к настоящему времени АЭП обладают Са-изгоняющими свойствами. Дети грудного и раннего возраста, страдающие эпилепсией, наиболее подвержены риску гипокальциемии [1].
Методы коррекции кальциопенических состояний. Если при острых нарушениях концентрации Са в сыворотке крови тактика лечения уже давно разработана и является почти хрестоматийной, то в области профилактики и коррекции умеренной гипокальциемии до сих пор отмечается определенный пробел.
В различных областях медицины нередко имеет место эмпирический подход к данной проблеме. Попытки компенсировать индуцированный приемом антиконвульсантов дефицит Са за счет приема антиэпилептических препаратов, в состав которых включены соли кальция, в подавляющем большинстве случаев малоэффективны. Так, одна 300-миллиграммовая таблетка препарата Конвульсофин содержит всего 33 мг кальциевой соли, а в составе Паглюферала обнаруживается 250 мг глюконата Са (в составе глюферала — 200 мг). Указанные количества макроэлемента явно недостаточны для нивелирования Са-изгоняющих эффектов этих антиэпилептических средств.
Широкая распространенность, мультифакториальность и потенциальная предотвратимость кальциопенических состояний предполагают необходимость совершенствования методов их профилактики и коррекции. J.-Y. Reginster et al. (2002) подчеркивает влияние ежедневного приема Са и витамина D на секрецию гормонов паращитовидной железой [7]. Сомнения относительно существующих рекомендаций по профилактическому приему препаратов Са и витамина D высказывали A. Prentice (2002) и J. A. Amorim Cruz (2003) [8, 9]. H. L. Newmark et al. (2004) считают необходимым добавление Са и кальциферола в зерновые продукты промышленного производства [10]. В отличие от профилактики кальциопенических состояний, в их коррекции диета малоэффективна. Поэтому для коррекции дефицита Са в организме используются препараты, содержащие этот макроэлемент [1, 2].
Препараты кальция, используемые в медицине, и показания к их применению. В используемых справочниках лекарственных средств приводятся следующие основные формы кальция: хлорид, глюконат, лактат, карбонат и цитрат, хотя данный макроэлемент может быть представлен и другими соединениями (кальция фолинат, ацетат, g-гидроксибутират, глицерофосфат, глутаминат, добезилат, пангамат, пантотенат, тринатрия пентенат, фосфат и др.) [11, 12, 13].
В числе показаний к назначению основных перечисленных препаратов Са фигурируют следующие: недостаточная функция паращитовидных желез, сопровождающаяся тетанией или спазмофилией; усиленное выделение Са из организма (при длительной обездвиженности больных, синдромах мальабсорбции или приеме АЭП); аллергические заболевания; уменьшение проницаемости сосудов; кожные заболевания; паренхиматозный гепатит; токсические поражения печени; нефрит; гиперкалиемическая форма пароксизмальной миоплегии; хроническая почечная недостаточность; остеопороз [11, 12, 13].
В литературе последних лет представлены и другие показания к применению препаратов Са: синдром хронической усталости; сахарный диабет; артериальная гипертензия у детей с солевой чувствительностью. Помимо этого, кальций может назначаться для повышения свертываемости крови (как гемостатическое средство). В качестве показаний к использованию препаратов Са необходимо привести различные виды рахита (витамин D-зависимый, витамин D-резистентный, витамин D-дефицитный, остеопения маловесных детей и т. д.) [1].
К сожалению, даже при продолжительном назначении препаратов, обладающих Са-изгоняющим действием, а также других лекарственных средств, индуцирующих гипокальциемию, рутинной коррекции уровня кальция обычно не проводится, а в существующих рекомендациях подобной процедуры не предусмотрено.
Положительный эффект препаратов кальция проявляется только при индивидуальном подборе их дозировки. При назначении всегда необходимо учитывать утилизацию (усвоение) данного макроэлемента, выраженную в процентах от назначаемого количества. В частности, для глюконата, лактата и хлорида кальция она составляет соответственно 9%, 13% и 27%. Для карбоната и цитрата кальция характерны более высокие показатели всасывания из кишечника. B. W. Downs et al. (2005) cообщают о высокой биологической эффективности новой соли на основе кальций-калиевого соединения гидроксицитрусовой кислоты [14].
Литература
- Николаев А. С., Мазурина Е. М., Кузнецова Г. В. и др. Физиологическое и патофизиологическое значение метаболизма кальция в детском возрасте // Вопр. практ. педиатрии. 2006 Т. 1. № 2. С. 57–65.
- Мазурина Е. М. Нарушения обмена кальция у детей первых трех лет жизни при неврологической патологии // Автореф. дис. канд. мед. наук. М. 2005. 26 с.
- Громова О. А., Кудрин А. В. Нейрохимия макро- и микроэлементов. Новые подходы к фармакотерапии. М.: Алев-В. 2001. 272 с.
- Кудрин А. В., Громова О. А. Микроэлементы в неврологии. М.: ГЭОТАР-Медиа. 2006. 304 с.
- Leblanc J. C., Guerin T., Noel L. et al. Dietary exposure estimates of 18 elements from the 1 st French Total Diet Study // Food Addit. Contam. 2005; 22: 624–641.
- Ervin R. B., Wang C.-Y., Wright J. D. et al. Dietary intake of selected minerals for United States population: 1999–2000 // Advance Data. 2004; № 341: 1–3.
- Reginster J.-Y., Zegels B., Lejeune E. et al. Influence of daily regimen calcium and Vitamin D supplementation on parathyroid hormone secretion // Calcif. Tissue Int. 2002; 70: 78–82.
- Prentice A. What are the dietary requirements for calcium and vitamin D? // Calcif. Tissue Int. 2002; 70: 83–88.
- Amorim Cruz J. A. Nutrition and osteoporosis: facts and uncertainties about calcium and vitamin D recommendations // Forum Nutr. 2003; 56: 178–181.
- Newmark H. L., Heaney R. P., Lachance P. A. Should calcium and vitamin D be added to the current enrichment program for cereal-grain products? // Am. J. Clin. Nutr. 2004;80: 264–270.
- Регистр лекарственных средств России «Энциклопедия лекарств». Изд-е 15-е. М.: РЛС. 2007.
- Справочник Видаль. Лекарственные препараты в России. Изд-е 13-е. М.: АстраФармСервис. 2007.
- Федеральное руководство по использованию лекарственных средств. Вып. VIII. М.: ЭХО, 2007.
- Downs B. W., Bagchi M., Subbaraju G. V. et al. Bioefficacy of a novel calcium-potassium salt of (-)-hydroxycitric acid // Mutat. Res. 2005; 579: 149–162.
Источник: www.lvrach.ru
