Субарахноидальное кровоизлияние (САК) — это мозговое кровотечение в пространстве между паутинной и мягкой церебральной оболочками, в результате которого образуется субарахноидальная гематома. САК — опасное для жизни состояние, которое в половине случаев приводит к смерти. Даже своевременная диагностика и вовремя начатая терапия не гарантируют полного выздоровления больного, что может закончиться стойкой инвалидизацией.
Субарахноидальное кровоизлияние
САК — это подвид геморрагического инсульта, который выделяется в отдельную группу по локализации гематомы.
Гематома головного мозга в подпаутинном пространстве увеличивает в нем объем жидкости, из-за чего повышается внутричерепное давление.

Наличие крови в субарахноидальном пространстве приводит к раздражению мягкой мозговой оболочки и развитию асептического менингита. Реактивный рефлекторный спазм сосудов мозга становится причиной недостаточного кровообращения и развития ишемического инсульта.
Частота субарахноидального кровоизлияния среди всех острых мозговых кровотечений составляет 10%. До 80% субарахноидальных кровотечений случается у людей 40-65 лет.
Классификация субарахноидального кровоизлияния
САК классифицируется по трем факторам:
- по этиологии;
- по тяжести состояния больного (шкала Ханта и Хесса);
- по объему и распространенности гематомы и степени визуализации на КТ (шкала Фишера);
По этиологическому фактору геморрагический инсульт с кровоизлиянием в субарахноидальное пространство делится на 2 типа:
- посттравматический (из-за механического повреждения сетки сосудов вследствие травмы появляется субдуральная гематома головного мозга);
- спонтанный (чаще из-за разрыва аневризмы).
По локализации выделяют изолированное и сочетанное кровоизлияния.
При сочетанном САК после попадания в субарахноидальное пространство кровь распространяется по ликворным каналам, попадает в другие области мозга. Делится на 3 вида:
- субарахноидально-вентрикулярное;
- субарахноидально-паренхиматозное;
- субарахноидально-паренхиматозно-вентрикулярное.
По Ханту и Хессому:
- 1 балл — бессимптомное течение, слабая головная боль, легкая ригидность мышц затылка. Выживаемость — 70 %.
- 2 балла — головная боль средней или высокой интенсивности, ригидность мышц затылка. Из неврологических симптомов — только паралич черепных нервов. Выживаемость — 60%.
- 3 балла — изменение сознания, состояние оглушенности, незначительные неврологические проявления. Выживаемость — 50%
- 4 балла — состояние сопора, гемипарез средней или тяжелой степени, децеребрационная ригидность (повышенный тонус мышц-разгибателей), вегетативные нарушения. Выживаемость — 20%.
- 5 баллов — глубокая, агония. Выживаемость — 10%.
По классификации Фишера:
- 1 балл — кровь отсутствует.
- 2 балла — толщина гематомы менее 1 мм, кровяные сгустки отсутствуют.
- 3 балла — толщина САК более 1 мм или в крови имеются сгустки.
- 4 балла — кровоизлияние в паренхиму и желудочки.
Шкала обобщенной классификации тяжести САК для прогнозирования исхода инсульта, предложенная Огилви и Картером, учитывает наличие или отсутствие пяти факторов:
- Возраст старше 50 лет.
- 4-5 баллов по шкале Ханта и Хесса.
- 3-4 балла по шкале Фишера.
- Наличие аневризмы >10 мм.
- Наличие аневризмы в задней циркуляторной (вертебробазилярной) системе кровообращения мозга размером >25 мм.
Причины субарахноидального кровоизлияния
Самой частой причиной САК (до 85% случаев) является разрыв аневризмы сосуда мозга. Церебральная аневризма может возникнуть при следующих врожденных заболеваниях:
- синдром Элерса-Данлоса (нарушение синтеза коллагена);
- факоматоз (нарушение дифференцировки клеток экзодермы в эмбриональном периоде);
- синдром Марфана (нарушение формирования соединительной ткани);
- аномалии артериального виллизиева круга головного мозга;
- коарктация (сужение просвета) аорты;
- врожденная геморрагическая телеангиэктазия (множественные ангиомы из-за неполноценности сосудистого эндотелия);
- поликистоз почек.
- артериовенозные мальформации (клубки беспорядочно переплетенных патологических сосудов).
Травматическое САК происходит вследствие черепно-мозговой травмы с переломом костей черепа и ранением сосудов, ушибами или сдавливанием головного мозга.
Субарахноидальный инсульт может случиться из-за расслоения экстракраниальных отделов позвоночной или сонной артерии.
Редко причиной САК могут стать:
- миксома (опухоль) сердца;
- опухоль головного мозга;
- васкулит;
- амилоидоз с сосудистой патологией (ангиопатией);
- серповидно-клеточная анемия;
- нарушение свертываемости крови (коагулопатии), лечение антикоагулянтами.
Факторы риска возникновения САК:
- артериальная гипертензия;
- гиперхолестеринемия, атеросклероз;
- алкоголизм;
- курение.
В некоторых случаях (до 20%) выяснить непосредственную причину субарахноидального инсульта не удается. Такие кровоизлияния называют криптогенными, или доброкачественными САК неаневризматического и перимезэнцефалического происхождения.
Симптомы субарахноидального кровоизлияния
В 10-15% случаев при наличии аневризмы у больных наблюдаются первые признаки заболевания:
- головная боль;
- головокружение;
- тошнота;
- транзиторная (преходящая) очаговая симптоматика (глазодвигательные расстройства, утрата памяти, парезы).
Этот период называется догеморрагическим, может длиться от 24 часов до 2 недель. Крупная аневризма вызывает опухолеподобные симптомы с прогрессирующей общемозговой и очаговой симптоматикой.
Начавшееся аневризматическое кровоизлияние проявляется внезапной интенсивной головной болью и нарушением сознания.
Кровотечение вследствие расслоения артерий проявляется головной болью и нарушением сознания, развивающемся в два этапа:
- Краткосрочная потеря сознания.
- Последующая спутанность сознания, психомоторное возбуждение, сохраняющиеся в течение 5-10 суток.
О тяжелом кровотечении с попаданием крови в желудочки мозга говорит длительная потеря сознания с развитием комы.
Типичными признаками САК (патогномоничным симптомокомплексом) являются:
- рвота;
- ригидность (скованность) мышц затылка;
- повышенная чувствительность (гиперестезия), светобоязнь;
- менингеальные симптомы Кернига и Брудзинского.
Появление в первые сутки очаговой симптоматики (параличи, нарушение зрения) свидетельствует о сочетанном паренхиматозно-субарахноидальном кровотечении. Возникновение этих симптомов в более поздние сроки может говорить о вторичном ишемическом инсульте.
Для САК характерно повышение температуры, вегетативные расстройства (гипертония, брадикардия). В тяжелых случаях инсульт сопровождается расстройством дыхания, эпилептическими приступами.
Температура может повыситься не сразу, а через 3-5 дней. В этом случае она будет вызвана реакцией организма на продукты распада кровяного сгустка. В крови увеличивается число лейкоцитов. Процессы фильтрации эритроцитов через паутинную оболочку мозга сопровождаются расширением межклеточных пространств, реакцией арахноидальных клеток. Пласты паутинной оболочки разрыхляются и деформируются.
Атипичные формы САК
Атипичное развитие САК, маскирующегося под другие заболевания, наблюдается у трети пациентов:
- Мигренозная форма. Внезапные головные боли без нарушения или потери сознания. Состояние больного ухудшается, и на 3-7 день появляются четкие менингеальные симптомы.
- Ложногипертоническая форма. Инсульт маскируется под гипертонический криз, так как сопровождается высоким артериальным давлением. Признаком кровоизлияния является нехарактерная для гипертонии интенсивная головная боль.
- Ложновоспалительная форма похожа на менингит (головная боль, повышенная температура, менингеальная симптоматика).
- Ложнопсихотическая форма. Наблюдается при кровоизлиянии в области лобных долей головного мозга. В симптоматике преобладают психосимптоматические нарушения: делирий, психомоторное возбуждение, дезориентация.
Осложнения САК
Вазоспазм сосудов головного мозга — наиболее опасное осложнение САК, которое приводит к нарушению циркуляции крови, развитию ишемического инсульта и возникновению необратимых неврологических симптомов.

Вазоспазм сосудов при геморрагическом инсульте происходит всегда, но клиническую значимость он обретает, по разным данным, у 20-60% больных.
Церебральный ангиоспазм развивается на 3-5 сутки, достигая максимума к концу 2-й недели заболевания. Степень тяжести вазоспазма сосудов мозга напрямую зависит от объема кровоизлияния.
Субарахноидальное кровотечение может осложниться прорывом крови из подпаутинного пространства в желудочки и паренхиму мозга.
Каждый пятый случай САК осложняется гидроцефалией (когда образовавшиеся сгустки крови блокируют отток ликвора). Гидроцефалия может привести к отеку мозга, повышению внутричерепного давления и смещению его структур.
Из других соматических осложнений могут развиться:
- обезвоживание, нарушение электролитного баланса, гипонатриемия;
- отек легких;
- застойная пневмония;
- брадикардия, тахикардия;
- инфаркт миокарда;
- в случае имеющейся острой сердечной недостаточности — переход ее в стадию декомпенсации;
- тромбоэмболия легочной артерии;
- цистит;
- пиелонефрит;
- язва желудка стрессового происхождения;
- кровотечения в ЖКТ.
У перенесших САК в дальнейшем появляются нарушения внимания, памяти, утомляемость, раздражительность, другие психоэмоциональные расстройства.
Диагностика субарахноидального кровоизлияния
При наличии типичной клинической картины невролог сразу заподозрит САК. Для подтверждения диагноза, определения масштабов кровоизлияния и его локализации назначают компьютерную томограмму (КТ) головного мозга. Этот метод исследования используют при всех подозрениях на субарахноидальный инсульт. У больных с атипичными формами проявления заболевания КТ позволяет точно выявить гидроцефалию, очаги ишемии, кровь в желудочках, отек мозга.
При обнаружении КТ в подпаутином пространстве крови назначают контрастное исследование сосудов мозга (МРТ-ангиографию), позволяющее определить источник кровотечения. Пациенты в тяжелом состоянии обследуются после стабилизации.
Если при наличии типичных симптомов КТ не обнаруживает в подпаутином пространстве кровь, или КТ недоступно, проводят люмбальную пункцию для выявления крови в цереброспинальной жидкости.
При ксантохромии (окрашенности) цереброспинальной жидкости назначают ангиографию. Если в результате люмбальной пункции кровь в ликворе не обнаружена, врач ищет иные причины симптоматики (менингит, феохромоцитому, приступы мигрени, окклюзивную гидроцефалию).
Для ранней диагностики ангиоспазмов и предупреждения развития ишемического поражения клеток мозга используют дуплексное сканирование сосудов, сочетающее в себе стандартное УЗИ и допплеровское сканирование для исследования скорости кровотока в сосудах.
Методы лечения
Субарахноидальное кровоизлияние в мозг лечится по таким принципам:
- стабилизировать состояние больного;
- предотвратить рецидивы САК;
- нормализовать гомеостаз;
- провести профилактическую терапию спазмов сосудов мозга и развития ишемии.
Медикаментозное лечение
Консервативное лечение включает базисную и специфическую терапию.
Базисная терапия направлена на нормализацию сердечной и дыхательной деятельности, купирование симптомов. При нарастании гидроцефалии назначаются диуретики (Глицерол, Маннитол).
Симптоматическое лечение включает:
- противосудорожные препараты (Лоразепам, Вальпроевую кислоту) при судорогах;
- седативные препараты (Диазепам, Тиопентал натрия) при психомоторном возбуждении;
- Метоклопрамид, Домперидон назначают при частой рвоте.
Специфическая терапия направлена на минимизацию степени и последствий ангиоспазма:
- применение нимодипина (антагониста кальция);
- ЗH-терапия (гипертоническая гиперволемическая гемодилюция) для поддержания гиперволемии (избыточного объема крови), управляемой гипертензии и гемодилюции (разбавление крови плазмозамещающей жидкостью) — это способствует улучшению текучести крови и микроциркуляции.
Хирургическое лечение

Больные в бессознательном состоянии подвергаются интубации и подключаются к аппарату искусственного дыхания.
Если консервативная терапия не дает результата, отек мозга прогрессирует или КТ обнаружила массивное кровоизлияние, проводится операция декомпрессионной трепанации черепа, удаляется геморрагическое содержимое, устанавливаются наружные вентрикулярные дренажи.
При обнаружении разрыва аневризмы мозга проводят специфическое хирургическое лечение, направленное на ее исключение из кровотока.
Основными методами считаются:
- клипирование шейки аневризмы;
- эндоваскулярная окклюзия (введение баллон-катетера, заполняющего полость аневризмы).
При декомпенсированном вазоспазме показано стентирование или ангиопластика сосудов.
Прогноз
Субарахноидальное кровотечение в 15% случаев заканчивается скоропостижной смертью до оказания первой помощи.
Смертность в первый месяц после САК составляет 30%.
Если больной впал в кому, выживаемость не превышает 20%.
Повторное САК заканчивается смертью в 70% случаев.
У пациентов, перенесших кровоизлияние в субарахноидальную область, из-за необратимых повреждений нейроцитов часто сохраняются устойчивые неврологические симптомы, что приводит к инвалидности.
Положительный прогноз врачи дают в тех случаях, когда ангиография не выявила источник кровотечения, и малый дефект сосуда закрылся самостоятельно.
Реабилитация после САК
Восстановительный период после САК длится от 6 месяцев до нескольких лет. Реабилитационные мероприятия направлены на восстановление утраченных неврологических функций, возвращение к активной жизни и предупреждение повторных кровоизлияний.
Профилактика рецидива болезни заключается в следующем:
- Постоянный прием назначенных препаратов и регулярное обследование у невролога.
- Правильное питание, исключение из рациона жирных и жареных продуктов.
- Отказ от вредных привычек (алкоголя, сигарет).
- Отказ от интенсивных физических нагрузок, умеренная двигательная активность (пешие прогулки, спортивная ходьба, плавание).
- Контроль давления, уровня глюкозы и холестерина в крови.
Если вовремя оказать пострадавшему медицинскую помощь, можно минимизировать негативные последствия САК. Но это заболевание рецидивирующее, поэтому после выписки из больницы больному придется пересмотреть свои привычки и изменить образ жизни.
Источник: mozgmozg.com
Что такое субарахноидальное кровоизлияние
Заболевание субарахноидальное кровоизлияние (САК) еще называют геморрагическими инсультом. Это острое нарушение мозгового кровообращения. В результате разрыва аневризмы (расширение местного кровеносного сосуда, вследствие чего изменяются или повреждаются их стенки), кровь может излиться в субарахноидальное пространство (подпаутинное пространство, мягкая мозговая оболочка). Это кровоизлияние считается самым тяжелым среди других ОНМК.
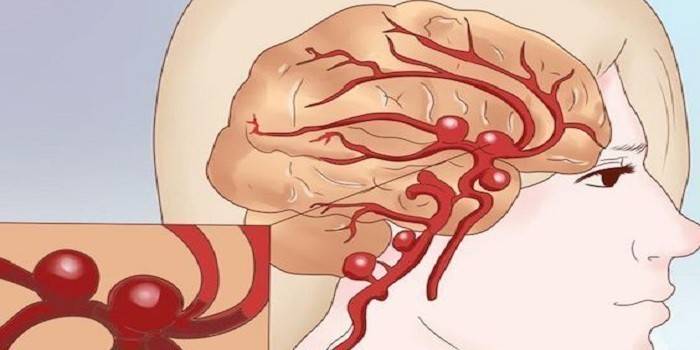
Причины субарахноидального кровоизлияния
Причины кровоизлияния разные. Основная из них – нарушение целостности стенки внутричерепной артерии. САК имеет другие причины: внезапный подъем артериального давления, поражение головного мозга при хронической наркомании, алкоголизме, прием или передозировка антикоагулянтов, другие заболевания. Причины кровоизлияния делят на травматические и спонтанные.
Травматическое
Общие травматические причины САК развиваются в результате прямого повреждения поверхности головного мозга. К ним относят перелом костей черепа, ушиб или сдавливание головного мозга. У новорожденного ребенка может развиться субарахноидальное кровоизлияние вследствие таких причин, как: узкий таз, повреждение головы во время деятельности при родах, внутриутробные инфекции, гипоксия плода.
Спонтанное
Частой причиной нетравматического САК является разрыв аневризмы. Развивается вследствие такого фактора, как резкий скачок артериального давления. Происходит это, если поднимать тяжести, натуживаться при дефекации, сильно кашлять или очень сильно переживать за что-то или кого-то. Вследствие этого происходит патологические изменения в сосудах:
- опухоли сосудов;
- мешотчатые или расслаивающиеся аневризмы;
- васкулиты;
- врожденные патологии сосудов (артерия и вена переплетенные или соединенные);
- болезни крови,
- тромбозы вен мозга;
- токсические или грибковые воспаления стенок артерий;
- кровоизлияние в гипофиз;
- метастазы в головном мозге;
- разрыв артерии, которая расположена возле ствола мозга.
Факторы риска
К основным факторам риска развития САК относят многие заболевания, вредные привычки, беременность. Вот список некоторых из них:
- артериальная гипертония;
- гиперхолестеринемия;
- гипертоническая болезнь;
- атеросклероз;
- употребление наркотиков (кокаин);
- прием оральных контрацептивов;
- курение;
- хронический алкоголизм;
- ожирение или избыточный вес;
- роды.
Классификация субарахноидального кровоизлияния
Заболевание субарахноидальное кровоизлияние имеет свою классификацию. Определяют ее с помощью основных данных, полученных с КТ или МРТ. В расчеты берут массивность кровоизлияния, сочетание с паренхиматозным, вентикулярным кровоизлияниями в черепной полости. По результатам проведенной диагностики определяют, какое это субарахноидальное кровотечение: изолированное, паренхиматозное, вентикулярное или паренхиматозно-вентикулярное кровоизлияние.
Шкала Ханта Хесса
Существует три специальные градационные шкалы для оценки САК в неврологии. Они показывают состояние пациента, количество крови в желудочках головного мозга (вентрикулярное кровоизлияние), исходы кровоизлияния. Каждый уровень отражает тяжесть состояния, выживаемость или очагово-неврологический дефицит. Одну из таких шкал предложили в 1968 Хант и Хесс. С помощью этой шкалы, вы сможете сами определить состояние больного, однако при любых симптомах рекомендуем обратиться к лечащему врачу для подробного диагноза. Всего уровней в шкале 5:
- Уровень 1: есть небольшая головная боль, небольшая твердость затылочных мышц. На этом уровне выживают до 70% пациентов;
- Уровень 2: наблюдается средняя или сильная головная боль, средняя твердость затылочных мышц и неврологический дефицит. Выживаемость составляет 60% больных;
- Уровень 3: присутствует оглушение и минимальный неврологический дефицит. На данном уровне выживают до 50% пациентов;
- Уровень 4: наблюдается сильное угнетение сознания, неполный паралич, повышается тонус всех мышц и вегетативные нарушения. Выживаемость составляет до 20% больных;
- Уровень 5: агония, повышение тонуса всех мышц, глубокая кома. Выживают только 10% пациентов.
Симптомы сак головного мозга
Общих симптомов САК много, однако, самый частый из них – приступ сильной и внезапной боли головы. Ее еще называют громоподобной, она приходит быстро и исчезает мгновенно. Многие характеризуют ее как сильнейшую цефалгию за всю их жизнь. Затем головная боль возвращается, и появляются другим признаки кровотечения:
- Боязнь света. Пациент не может спокойно смотреть на любой источник света, ощущается болезненный дискомфорт глазных яблок.
- Отсутствие (потеря) сознания.
- Тошнота, рвота. При этом облегчения никакого нет.
- Судороги.
- Психомоторное возбуждение. Проявляется сильная активность, во время которой пациент может нанести физический вред другим и себе.
- Косоглазие.
- Отек легких.
- Нарушение речи. Пациент не может нормально говорить, иногда не понимает знакомый язык.
- Нарушение чувствительности кожи тела.
Атипичные формы
При САК наблюдаются и атипичные формы. Их всего три – мигренозная, ложногипертоническая и ложновоспалительная. При первой форме наблюдается головная боль без потери сознания. При ложногипертонической форме наблюдают гипертонию, головную боль, высокое артериальное давление (гипертензия), ухудшение состояния и повторное кровоизлияние.
При ложновоспалительной форме наблюдается менингит, головная боль, менингеальные признаки и лихорадка (повышение температуры выше 38 градусов). Может наблюдаться дезориентация, психомоторное возбуждение и нарушение сознания пациента. Это происходит только при разрыве аневризмы передней мозговой артерии, которая снабжает кровью лобные доли мозга.
Субарахноидальный инсульт
Половина пациентов, у которых присутствует аневризма, субарахноидальный инсульт протекает практически без симптомов. У другой половины проявляется головная боль в области лба и глаз, и может длиться пару часов или несколько дней. Субарахноидальный инсульт другие симптомы:
- эпилептические припадки;
- анизокория;
- косоглазие;
- снижение зрения;
- потеря сознания (связана с полным спазмом церебральных сосудов);
- тошнота;
- рвота;
- замедление дыхания;
- брадикардия;
- повышение температуры;
- расстройство памяти, зрения речи и нарушение психики.
Как диагностировать
Субарахноидальное кровотечение диагностировать можно только с помощью комплекса неврологических исследований, которые проводятся в платных клиниках. Сначала врач опрашивает пациента: ставятся вопросы о том, как давно появились симптомы, были ли травмы или скачки давления и есть ли у больного вредные привычки. Затем проводят осмотр больного, для того, чтобы обнаружить признаки неврологических нарушений, а еще для оценки уровня сознания больного.
Далее берут анализ крови для определения свертываемости крови. Затем проводится люмбальная пункция. Для этого берут специальную иглу и делают прокол в области поясницы в несколько миллиметров, добывая несколько миллилитров ликвора. Если в спинномозговой жидкости есть небольшое количество крови (сгустки), значит, в субарахноидальном пространстве произошло кровоизлияние. Чтобы изучить строение мозга и обнаружить место кровоизлияния проводят компьютерную и магнитно-резонансную томографии.
С помощью эхоэнцефалографии можно определить внутричерепное субарахноидальное кровоизлияние, которое может сместить мозг. С помощью транскраниальной допплерографии можно оценить кровоток в артериях головного мозга. Это поможет установить, в каком месте происходит сужение сосудов. С помощью магниторезонансной ангиографии можно оценить целостность мозговых артерий, их проводимость.
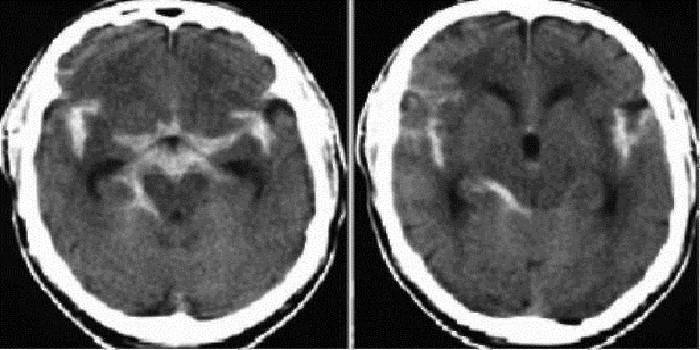
Лечение субарахноидального кровоизлияния
Если у будущего пациента обнаружили хотя бы один симптом САК, врачи отправляют его на проведение определенных исследований, которые описаны выше, для поддержания его нормального состояния. Затем специалисты просчитывают факторы, которые могут повлиять на исход САК. Раннее начало лечения эффективно в первые 3 часа с обнаружения болезни. Бывают 3 вида терапии:
- быстрая госпитализация;
- базальная терапия;
- хирургическое вмешательство.
Немедленная госпитализация
Первичную госпитализацию больных с САК проводят в первичные или региональные сосудистые центры. В стационарных отделениях пациенту проводят все процедуры, которые помогут диагностировать болезнь – МРТ головного мозга для определения субарахноидального кровоизлияния (наблюдается интенсивный белый участок) и неинвазивное исследование сосудистой системы (МРТ-ангиография). Если при данных процедурах определили отсутствие симптоматики, назначают люмбальную пункцию.
Базисная терапия
Изначально в базисную терапию включено 3 компонента. Первая – меры, которые направлены на экстренную коррекцию нарушений важных для жизни функций – нормализация глотания, гемодинамики, дыхания и эпилептического статуса. Вторая – купирование нарушений гомеостаза, которые возникают в результате инсульта – снижение внутричерепного давления, предупреждение инфекций и осложнений, психомоторного возбуждения, икоты, рвоты и купирование вегетативных гиперреакций.
Третий компонент базисной терапии – метаболическая защита мозга. Данная процедура направлена на прерывание дисфункции мозга, которые вызваны острым нарушением церебрального аневризма. Сюда включают прием антиоксидантов, антигипоксантов, антагонистов кальция, антагонистов глутамата и нейротрофических препаратов. Если терапия не дает регрессии, проводят непосредственное введение вазодилятатора.
Хирургическое вмешательство
Неотложная операция или эндоваскулярное вмешательство проводиться у больных, которые имеют паренхиматозные гематомы большого размера, при которых наблюдается ухудшение состояния на протяжении первых двух дней. Если присутствует сонливость в первые часы после САК, значит, операция допустима без прохождения ангиографии. Может наблюдаться гидроцефалия на протяжении дня после САК. Клипирование аневризмы проводят на 3 день или на 12 день после появления САК с целью эвакуации крови.
Как предотвратить осложнения
Чтобы предотвратить осложнения после САК необходимо восстановить приток крови к головному мозгу. В этой связи назначают прием препаратов, которые разжижают кровь, для того чтобы увеличить шансы на выживание и уменьшить осложнения, которые могут привести к ишемическому инсульту. Врачи назначают аспирин, который используется для лечения ишемических изменений, чтобы уменьшить вероятность повторения. Далее приведены препараты, которые необходимы для предотвращения осложнений или профилактики.
Нормализация дыхания и газообмена
В большинстве случаев для нормализации дыхания и газообмена врачи рекомендуют следующие препараты:
- Ревилаб;
- Хонлутен;
- Гентаксан;
- Фастин;
- Левосин;
- Трофодермин;
- Перфторан;
- Окселадин.
Терапия отека мозга
В качестве комплексной терапии отека мозга используют следующие медицинские препараты:
- Актовегин;
- Декадрон;
- Лазикс;
- Медрол;
- Фуросемид;
- Целестон;
- Урбазон.
Последствия субарахноидального кровоизлияния
Многие врачи из последствий выделяют всего три самые поздние и опасные – неврологическое расстройство, развитие инфаркта и угроза смерти. Такая патология, как САК, относится к опасным для жизни. Состояние, в котором может находиться человек, может быть опасным для его здоровья. Для того чтобы уменьшить риск осложнений и последствий, обратитесь к врачу, чтобы сохранить здоровье и жизнь человеку.
К неврологическим расстройствам относя увеличение тонуса мышц, проявление слабости в руках и ногах, расстройство речи. Человек не сможет самостоятельно двигаться, что сразу переходит к инвалидности. Сужение артерий (ангиоспазм) или омертвение тканей головного мозга может привести к развитию инфаркта. Риск летального исхода присутствует только в случае большого объема кровоизлияния. Смерть может наступить и при длительном спазме мозговых артерий.
Прогноз САК
Летальный исход при первом кровоизлиянии из аневризмы составляет примерно 60%. При повторном рецидиве в течении недели составляет 15%. Через полгода (6 месяцев) есть вероятность повторного разрыва – примерно 5% в год. При повторном артериальном аневризме проводят наложение клипсы на ее шейку (клипирование или стентирование). Только при сосудистых мальформациях прогноз положительный. Если при панангинографии не будет выявлена аневризма, это будет значить, что источник кровоизлияние закрылся. После лечения в острый период больные страдают неврологическим дефектом.
Источник: sovets.net
Что представляет собой патология
Субарахноидальным кровоизлиянием называется состояние, при котором в полость между мягкой и паутинной оболочками головного мозга, имеющей название субарахноидальной, происходит попадание крови. В норме это пространство заполнено ликвором (спинномозговой жидкостью). Результатом такого кровоизлияния становится нарушение мозгового кровообращения. Это заболевание является видом геморрагического инсульта.
- больные гипертонией;
- пациенты, имеющие врождённые аномалии сосудов головного мозга;
- злоупотребляющие алкоголем и наркоманы.
Классификация заболевания
В основе классификации субарахноидального кровоизлияния лежат два фактора — этиология (причина возникновения) заболевания и его распространённость. Оценить второй фактор возможно лишь в результате анализа данных компьютерной или магнито-резонансной томографии головного мозга. При этом одновременно учитывается наличие паренхиматозного (внутримозгового) и вентрикулярного (внутрижелудочкового) компонента кровоизлияния. Таким образом, выделяют следующие виды патологии:
- изолированное субарахноидальное кровоизлияние;
- субарахноидально-паренхиматозное;
- субарахноидально-вентрикулярное;
- субарахноидально-паренхиматозно-вентрикулярное.
В медицинской практике принята классификация по Фишеру, которая учитывает степень распространённости кровоизлияния на основе данных, полученных с помощью КТ или МРТ.
Таблица классификации субарахноидального кровоизлияния по Фишеру
| Степень | Данные томографии |
| 1 | Признаки крови отсутствуют |
| 2 | Наличие кровяных сгустков меньше 1 мм |
| 3 | Наличие кровяных сгустков более 1 мм |
| 4 | Внутримозговое и/или внутрижелудочковое кровоизлияние |
Травматические, нетравматические, первичные и вторичные кровоизлияния
Кроме того, субарахноидальные кровоизлияния могут быть как спонтанными (нетравматическими), так и являться результатом травмы головного мозга (травматическими).
С учётом этиологии развития кровоизлияний их подразделяют на первичные и вторичные. Первый вид патологии обычно связан с артериальной гипертензией, наличием сосудистой аневризмы или артериовенозной мальформации — врождённой патологии, состоящей в беспорядочном переплетении клубка мозговых сосудов, а второй может быть следствием:
- длительного применения антикоагулянтов;
- приёма наркотических средств;
- наличия мозговых новообразований;
- нарушения свёртываемости крови и т.п.
При вторичной форме патологии происходит прорыв внутримозгового кровоизлияния в желудочки и полость между мягкой и паутинной оболочками головного мозга.
Помимо этого нейрохирурги оценивают степень тяжести больного по шкале WFNS grading scale of SAH от 0 до 5 в зависимости от физиологического состояния организма.
Причины и факторы развития патологии
В большинстве случаев (около 80%) субарахноидальное кровоизлияние происходит по причине разрыва сосудистой аневризмы. Кроме того, способствовать развитию заболевания могут следующие факторы:
- артериовенозные мальформации и другие аномалии;
- гипертонический криз;
- различные заболевания крови;
- васкулит;
- коагулопатия;
- приём препаратов, разжижающих кровь (антикоагулянтов);
- терапия некоторыми препаратами, например, Маннитолом, сопряжённая с риском отёка головного мозга;
- бесконтрольное применение лекарственных контрацептивов;
- употребление наркотиков;
- опухоли головного и спинного мозга;
- черепно-мозговые травмы;
- панкреонекроз — тяжёлое поражение поджелудочной железы, являющееся причиной развития панкреатогенной энцефалопатии, в том числе и субарахноидального кровоизлияния;
- неудачно проведенная люмбальная пункция.
Не всегда удаётся установить причину патологии, в этом случае нейрохирурги говорят о кровоизлиянии с невыясненным генезом.
Причины развития мозговой катастрофы — фотогалерея
Симптомы и признаки кровоизлияния в головной мозг
Нейрохирурги выделяют три периода развития геморрагического инсульта:
- догеморрагический. В этом периоде у большинства пациентов какие-либо проявления недуга отсутствуют. Некоторых могут беспокоить умеренные головные боли, симулирующие мигрень, в области глаз и лба, внезапные припадки эпилепсии, ухудшение зрения, косоглазие — это зависит от того, на какие черепные нервы воздействует аневризма;
- геморрагический. Протекает в течение нескольких недель после разрыва аневризмы. Начинается он остро, с апоплексического удара. Больной испытывает нестерпимую головную боль, ощущение жара в черепной коробке, может произойти кратковременная потеря сознания. Кровь, попавшая в спинномозговую жидкость, приводит к резкому увеличению внутричерепного давления, которое сопровождается тошнотой, рвотой, замедлением частоты сердечных ударов и дыхания. Возможны также приступы эпилепсии. В течение первой недели этого периода у пациента повышается температура до фебрильных значений (38–39°С), развиваются парезы (частичный паралич), речевые и когнитивные расстройства. В зависимости от локализации аневризмы к вышеназванным симптомам могут добавиться:
- потеря зрения;
- птоз;
- нарушения движений глазного яблока;
- психические расстройства;
- параличи конечностей;
- остановка дыхания;
- постгеморрагический. Присутствуют остаточные проявления после перенесённого инсульта. Это период опасен развитием повторных кровоизлияний, которые, как правило, протекают уже значительно тяжелее.
Особенности патологии у новорождённых, грудничков и детей старшего возраста
У новорождённых субарахноидальное кровоизлияние в большинстве случаев является результатом родовой травмы черепа, риск которой существенно возрастает при затяжных или, наоборот, стремительных родах, когда ребёнок страдает в родовых путях, либо же применяются акушерские щипцы. Кроме того, данная патология может быть следствием внутриутробной инфекции, кислородного голодания плода, врождённых патологий мозга.
Субарахноидальное кровоизлияние у грудничка проявляется:
- судорогами;
- сменой двигательного возбуждения торможением;
- температурными колебаниями;
- специфическими мозговыми симптомами.
Нейрохирурги склоняются к мнению, что груднички с субарахноидальным кровоизлиянием не нуждаются в специальном лечении, особенно в тех случаях, когда у них отсутствуют судороги. Если же такие явления присутствуют, малышам проводится противосудорожная терапия.
У детей постарше к субарахноидальному кровоизлиянию могут привести черепно-мозговые травмы и разрывы аневризмы или мальформации.
Диагностика и дифференциальная диагностика
Дифференциальная диагностика геморрагического инсульта направлена не только на установление диагноза, но и на определение причины развития патологии, поскольку от этого во многом будет зависеть стратегия лечения.
Для диагностики используются следующие методы:
- люмбальная пункция с анализом спинномозговой жидкости (ликвора) – позволяет сразу установить наличие кровоизлияния, поскольку в этом случае ликвор окрашен кровью и поступает под давлением;
- компьютерная (КТ) и магнито-резонансная томография (МРТ) – проводится в случае, когда люмбальная пункция пациенту противопоказана, например, при повышенном внутричерепном давлении, поскольку резкое снижение давления ликвора может спровоцировать повторное кровотечение из разорванной аневризмы из-за снижения тампонирующего эффекта тромба;
- церебральная ангиография, позволяющая оценить состояние сосудистой системы головного мозга, выявить все возможные патологии (аневризмы, мальформации) и принять решение о необходимости операции.
По результатам обследований патологию дифференциируют с ишемическим инсультом, эпилепсией, эклампсией, менингоэнцефалитом, мигренью.
Первая помощь
Больного с геморрагическим инсультом необходимо уложить в постель и как можно скорее вызвать карету «скорой помощи».
Что будут делать врачи:
- реанимационные мероприятия при необходимости;
- введение аминокапроновой кислоты для нормализации ликвора;
- контроль внутричерепного давления, борьба с отёком мозга;
- купирование судорог;
- снижение температуры тела;
- введение ноотропных препаратов, повышающих защиту мозга от повреждений;
- снижение артериального давления, купирование гипертонического криза;
- при бессознательном состоянии больного снижение риска развития пневмонии путём введения антибактериальных средств;
- обеспечение функционирования кишечника.
Лечение заболевания и реабилитация
Основным принципом лечения субарахноидального кровоизлияния является оперативное устранение причины патологии, удаление образовавшейся гематомы и медикаментозная терапия, направленная на нормализацию основных функций организма — дыхательной, сердечной, нервной и т.д.
Хирургическое лечение: проведение операции
На основании результатов церебральной ангиографии решение о проведении хирургического вмешательства принимается при обнаружении аневризм, представляющих высокий риск для жизни и здоровья больного. Кроме того, срочной операции подлежат пациенты, у которых регистрируется острая компрессия (сдавление) головного мозга вследствие развившейся гематомы.
На сегодняшний день используется два варианта проведения операций — традиционное (открытое) и эндоваскулярное (внутрисосудистое) вмешательство.
Открытая операция выполняется в несколько этапов:
- Трепанация черепа.
- Вскрытие твёрдой мозговой оболочки.
- Клипирование аневризмы, т.е. зажим дефекта с помощью специальной клипсы, что позволяет исключить этот сегмент из кровообращения.
- Удаление гематомы.
- Закрытие раны.
Хирургическое вмешательство проводится под общей анестезией и под контролем высокоточной допплер-аппаратуры.
В некоторых случаях применяется комбинированное лечение: сначала проводится эндоваскулярная эмболизация аневризмы для предупреждения дальнейшего кровотечения, а затем, когда состояние больного улучшится, выполняется открытая операция. Эффект традиционного метода достаточно высок — 98%.
Эндоваскулярное вмешательство выполняют при труднодоступном расположении аневризмы и у пациентов старше 70–75 лет. Эта операция состоит во введении через сонную артерию в патологическое образование баллончика, который выключает дефект из кровотока. Эффект этой процедуры также высок — более 80–85%.
После хирургического вмешательства пациент помещается в отделение реанимации, где осуществляется тщательный контроль его состояния.
Медикаментозная терапия и режим
Пациенту рекомендован строгий постельный режим и избегание эмоциональных и физических нагрузок. Для снятия головной боли используются анальгетики или препараты, содержащие кодеин.
Больному периодически проводятся люмбальные пункции как для контроля состояния, так и в качестве терапевтической меры, снижающей головные боли. При наличии признаков гидроцефалии (водянки головного мозга) применяют препараты, обладающие дегидратирующими свойствами (снимающими отёк), например, Диакарб.
Разжижение крови коагулянтами (Гепарин, Фраксипарин) проводится только в первые несколько суток после заболевания. В дальнейшем их применение не рекомендуется по причине возможных нарушений мозгового кровообращения.
Для уменьшения ишемического поражения мозга рекомендуется раннее применение антагониста кальция (Нормодипина) каждые четыре часа. При сохранении оглушённости, двигательных нарушений и путаного сознания пациенту назначают Глиатилин, Кортексин и т.д.
Народные средства при субарахноидальном кровоизлиянии абсолютно бесполезны. Время, затраченное на их использование, уменьшает шансы больного на выздоровление.
Медикаментозные средства — фотогалерея
Прогноз и последствия заболевания
Прогноз при заболевании достаточно пессимистичен. При первом кровоизлиянии смертность пациентов составляет около 55–60%. Ещё 15% дополнительно погибают от повторного инсульта в течение нескольких недель спустя. Примерно у 25% пациентов, перенесших кровоизлияние, существенно ухудшается качество жизни, происходит инвалидизация.
Примерно 20% больных после геморрагического инсульта в дальнейшем не ощущают серьёзных последствий заболевания, хотя и они в той или иной степени подвержены быстрой утомляемости, частым депрессиям и когнитивным расстройствам.
Профилактики субарахноидального кровоизлияния, к сожалению, не существует. В качестве мер, снижающих возможный риск развития патологии, можно указать такие:
- контроль артериального давления при гипертензии;
- здоровый образ жизни, сбалансированный рацион, полноценный сон;
- предупреждение черепно-мозговых травм;
- внимательное отношение к головной боли;
- регулярное посещение невролога при часто повторяющихся головных болях.
Елена Малышева рассказывает о геморрагическом инсульте — видео
Субарахноидальное кровоизлияние — опасная патология, которая может привести к самым печальным последствиям, поэтому каждый должен знать, что представляет собой недуг, чтобы при необходимости своевременно помочь себе и своим близким. Поведение в первые часы после удара может предопределить весь дальнейший ход заболевания и спасти жизнь и здоровье больного.
Источник: med-atlas.ru
