Причины формирования слабости синусового узла
Синоатриальный узел, расположенный в стенке правого предсердия возле верхней полой вены, – это скопление клеток, способных к спонтанной деполяризации – активации электрического возбуждения. Это означает, что под воздействием импульса нервной системы данные кардиомиоциты начинают передавать сигнал о сокращении по мышечным волокнам. Реполяризация – возврат сердечной клетки в состояние покоя.
На электрокардиограмме деполяризация обозначена зубцом Р, а деполяризации желудочков – комплексом QRS. Реполяризации желудочков отвечает комплекс ST-T.

Синоатриальный узел (СА) иннервируется парасимпатическими и симпатическими нервными волокнами:
- Парасимпатическая система через блуждающий нерв уменьшает активность узла, замедляет сердцебиение.
- Симпатическая – через звездчатый узел вызывает усиление ритма (тахикардию), действует аналогично выбросу катехоламинов надпочечниками при физической нагрузке и стрессе.
Гиперактивность парасимпатической стимуляции приводит к брадикардии, паузам синусового узла, блокадам. Уменьшается автоматизм, сердцебиение замедляется. Симпатическая – увеличивает спонтанную деполяризацию, повышает автоматизм СА, ускоряет сердцебиение. Клетки питает правая коронарная артерия.
Эпидемиология синдрома слабости синусового узла (СССУ) тяжело поддается учету. Дисфункция проявляется у пациентов 60–70 лет и старше. Возникает в результате нарушений автоматизма или проводимости. Фиброз клеток синусового узла – наиболее частая причина слабости.
- Правый блуждающий нерв иннервирует синоатриальный узел, его гиперактивность влечет брадикардию.
- Левый блуждающий нерв иннервирует атриовентрикулярный узел, его стимуляция приводит к АВ-блокадам.
- На сердечный ритм влияет работа внутренних органов, имеющих схожую иннервацию с блуждающим нервом. Раздражение легочных ветвей приводит к замедлению сердечного ритма, как и раздражение в области гортани. Брадикардический синдром может быть вызван заболеваниями полых органов (гломерулонефритом, грыжей пищеводного отверстия, механической желтухой) или развиться как осложнение операции по удалению желчного пузыря.
- Основными причинами активации ваготонических рефлексов являются дисфункции первого позвонка, а провокатором подавления парасимпатической системы – спазм мышц шейного отдела и грудобрюшной диафрагмы.
- Синдром слабости синусового узла развивается на фоне фиброза клеток синоатриального узла.
Заболевания и состояния, вызывающие рубцевание или повреждения электрической системы сердца, становятся причиной дисфункции. Рубцовая ткань после перенесенных операций вызывает СССУ у детей, реже присутствует генетическая причина патологии. Дисфункцию провоцируют блокаторы кальциевых каналов или бета-блокаторы – препараты, которые используются при гипертонии. В большинстве случаев функция СА нарушается из-за возрастного износа сердечной мышцы, ухудшения кровоснабжения. В подростковый период аномалия развивается на фоне нейровегетативных нарушений из-за активного роста. Это приводит к снижению электролитного дисбаланса, изменению мембранного потенциала покоя и возбудимости клеток.
На фоне миокардитов, кардиомиодистрофии развивается опасный синдром тахи-бради, когда тахикардия подавляет синусовый ритм. Повышается опасность системной эмболии.

Классификация и симптомы
СССУ – это аномальное формирование и распространение синусового ритма, что часто сопровождается аналогичными отклонениями в предсердиях и в проводящей системе сердца. Снижается скорость сокращений желудочков и возникают длинные паузы в покое и во время стрессов. В мягкой форме слабость синусового узла протекает без симптомов. При более выраженном течении у пациентов развивается нерегулярное сердцебиение и нарушается кровоснабжение органов. Чаще всего фиксируют следующие симптомы слабости синусового узла:
- усталость;
- головокружение;
- спутанность сознания;
- обморок;
- стенокардия;
- симптомы сердечной недостаточности;
- аритмия.
Слабость синусового узла проявляется обострениями, которые чередуются периодами нормальной функции миокарда. Заболевание прогрессирует, повышая вероятность развития предсердной тахиаритмии. Ход развития болезни сложно предсказать, а лечение чаще симптоматическое. Синдром аритмии развивается из-за замещения синусового ритма А-В ритмом. Нарушение проводимости связано с прогрессирующим патологическим процессом, затрагивающим предсердия и другие части сердца.
Классификация СА включает несколько проявлений:
- Синоатриальная блокада диагностируется, когда электрические импульсы перемещаются слишком медленно от синусового узла к другим водителям ритма, что замедляет сердцебиение.
- Остановка синусового узла выражается в появлении пропущенных ударов сердца.
- Синдром брадикардии-тахикардии – это чередование сессий аномально быстрых и медленных ритмов с долгими паузами (асистолия) между ударами. Синоним – синдром Шорта.
- Синусовая брадикардия – это замедленное сердцебиение ниже 50 ударов в минуту.
Аритмический синдром – осложнение нарушения, когда мерцательная аритмия вытесняет медленный ритм полностью.
Диагностика
Головокружение, одышка и обмороки являются симптомами многих заболеваний. Но при синдроме слабости синусового узла они наблюдаются на фоне аномального сердцебиения.
При диагностике патологии врач проводит физикальный осмотр и собирает историю болезни. Как правило, все жалобы пациента сводятся к нарушению сердечного ритма.
Используется ряд тестов для постановки диагноза:
- Электрокардиограмма показывает закономерности, которые характерны синдрому, такие как высокая ЧСС, медленный пульс или длительные паузы в сердцебиении после ускоренного сердечного ритма – асистолия.
- Холтеровский мониторинг предполагает ношение в кармане портативного устройства, которое записывает активность сердца на протяжении 24–72 часов для более глубокого изучения факторов патологии.
Синдром слабости синусового узла на ЭКГ проявляется признаками:
- мерцательная брадиаритмия;
- предсердная тахиаритмия;
- тахиаритмии и брадиаритмии в комплексе;
- синусовая брадикардия;
- остановка синусового узла;
- фибрилляция предсердий.
Тяжесть СССУ при фибрилляции проявляется медленным темпом сокращения желудочков без введения препаратов, таких как «Пропранолол» или наперстянка.
Функциональная синусовая брадикардия, увеличение вагусной активности, желудочно-кишечные и неврологические нарушения и другие причины способны провоцировать признаки, которые напоминают синдром слабости СА. Дисфункция может возникать в послеоперационном периоде из-за увеличения тонуса блуждающего нерва на фоне анестезии и хирургического вмешательства.

Используемый диагностический тест – выполнение маневра Вальсальвы (вдыхание с последующим выдохом через сжатые губы) – приводит к ускорению ЧСС. При слабости синусового узла такой реакции не наблюдается.
Иногда проводят чреспищеводное электрофизиологическое исследование, если ЭКГ не подтверждает диагноз. Определяется два критерия:
- время восстановления функции синусового узла – промежуток между последним стимулом и синусовым зубцом Р (норма 1 500–1 600 мс);
- корректированное время восстановления функции синусового узла – разница между положительным периодом восстановления функции синусового узла и спонтанным сердечным циклом во время стимуляции (норма – 525–600 мс).
Данные критерии важны для диагностики бессимптомных нарушений.
Развитие СССУ в детском возрасте связано с воспалениями миокарда или врожденными пороками сердца. В 20% случаев у детей с 3 до 20 лет патология протекает без симптомов, потому требует тщательной диагностики. Головокружения, боли в сердце, головные боли и обмороки являются признаками нарушенной функции водителя ритма. Проверку функции сердца у ребенка проводят с помощью теста физической нагрузкой или атропином, чтобы дифференцировать слабость синусового узла.
У подростков ВСД осложняется СССУ, связанным с нейровегетативными нарушениями и обменными дисфункциями кардиомиоцитов. Основные жалобы: нехватка воздуха, слабость, нестойкие показатели артериального давления. Синдром становится основанием для выдачи военного билета по категории годности «В» – ограниченно годен для армии.
Лечение синдрома
Единственным лечебным подходом является коррекция внешних причин. По медицинским показаниям проводится имплантация кардиостимулятора.
Лечение бессимптомной дисфункции не требуется, даже если присутствует ненормальное время восстановления синусового узла. Если пациент принимает препараты, способные спровоцировать синусовые брадиаритмии (бета-блокаторы, ингибиторы АПФ), от них следует отказаться.
Неотложная помощь
Терапия включает внутривенное введение атропина (0,04 мг на кг массы тела каждые 2–4 часа) в комбинации с изопротеренолом (0,05–0,5 мкг на кг в минуту внутривенно). Иногда используются трансвенозные кардиостимуляторы, если медикаментозная поддержка не помогает.
Неотложная помощь при потере сознания от трех минут и более включает непрямой массаж сердца.

Консервативные методы терапии
Людям с диагнозом синусового синдрома и тахикардией не помогают лекарства, замедляющие сердечный ритм. Существует опасность возникновения синоатриальной блокады. После ее возникновения ставится вопрос об имплантации кардиостимулятора.
При легкой форме дисфункции, протекающей без симптомов, пациенту рекомендуют регулярно посещать кардиолога, чтобы вовремя предотвратить осложнения. Возможность остановить прогрессию слабости синусового узла предоставляет только лечение причин ее развития. Для профилактики можно посетить остеопата, устраняющего влияние вегетативной системы.
При наличии жалоб выбирают два варианта консервативной терапии:
- Назначение препаратов. Для начала кардиолог пересмотрит список принимаемых лекарств на предмет побочного эффекта в виде тахиаритмии или брадикардии.
- При тахикардиях используют препараты, замедляющие сердцебиение – бета-блокаторы или блокаторы кальциевых каналов. Если приступы тахикардии сочетаются с брадикардией, подбор препаратов происходит под наблюдением холтеровского мониторинга.
Дополнительно прописывают антикоагулянты для профилактики тромбоза у больных с фибрилляцией предсердий – «Варфарин» или «Аспирин Кардио».
При брадиаритмии-ахиаритмии сердцебиение контролируют с помощью «Дигоксина», «Пропранолола» или «Хинидина». С помощью холтера отслеживают эффективность терапии, предупреждая развитие застойной сердечной недостаточности. Головокружение указывает на непереносимость лекарств. При частом обострении симптомов принимают решение об установке кардиостимулятора.
Народных средств для лечения серьезного заболевания не предусмотрено. В домашних условиях можно принимать мяту, мелиссу или валерьяну.
Оперативное вмешательство
Кардиостимулятор – небольшое устройство, имплантированное под левую грудную мышцу под ключицей. Оно располагается так, чтобы электрод, идущий от устройства, направлялся по подключичной вене в камеры сердца. Если электрические сигналы проходят через синусовый узел медленно, кардиостимулятор посылает электрический импульс для восстановления и поддержания нормального сердечного ритма. Различают одно-, двух- и трехкамерные кардиостимуляторы. Последние кардиовертеры считаются наиболее физиологичными в отношении имитации функции водителя ритма.
Рекомендации по изменению образа жизни
Установка кардиостимулятора требует изменений некоторых привычек:
- Устройство необходимо проверять, убеждаться в его правильной работе.
- Выполнять легкую гимнастику, но не тяжелые физические упражнения, нагружающие грудные мышцы.
- Перед прохождением металлоискателей в аэропортах и супермаркетах сообщать охране об имплантированном устройстве. Находиться подальше от металлоискателей и сигнализаций, поскольку они будут нарушать передачу импульсов.
- Не располагать магниты, в том числе на чехлах телефонов и кошельках рядом с кардиостимулятором. Сообщать врачам при инструментальном обследовании о наличии устройства.
- Избегать прямого контакта с тяжелым промышленным оборудованием и крупными двигателями. Сильные электрические или магнитные поля нарушают работу прибора.
Направление электрического сигнала в сердце создает ощущение пульсации, трепетания в шее и наполнения воздухом грудной клетки. Можно обсудить данное осложнение с кардиологом или хирургом, который проводил операцию.
Прогноз
Расстройство, вызванное поражением синусового узла, не поддается полному излечению. Прогноз зависит от динамики развития патологии, нарастания симптомов, сопутствующих заболеваний.
Источник: ProSindrom.ru
Проведение стандартной ЭКГ должно быть выполнено всем пациентам с подозрением на синдром слабости синусового узла.
Однако в случае незначительных проявлений, проведение ЭКГ может иметь небольшую диагностическую ценность. При прогрессировании заболевания диагностическая значимость данного метода возрастает.
Важно помнить, что при регистрации стандартной ЭКГ в условиях покоя ЧСС синусового ритма (СР) у лиц старше 18 лет должна находиться в пределах от 50 до 90 уд/мин, колебания интервалов РР не должны превышать 100 мс. Не должны регистрироваться миграция водителя ритма, замещающие ритмы и комплексы, постэкстрасистолические паузы, значимо превышающие полные компенсаторные.
Оценка постэкстрасистолических пауз зависит от вида экстрасистолии и частоты СР; внимания требуют паузы превышающие 1500 мс, особенно если они возникают при отсутствии склонности к брадикардии. Очевидно, что при нормальной функции синусового узла отсутствуют нарушения синоатриального проведения.
синдром слабости синусового узла может иметь следующие проявления, которые могут встречаться изолированно или же (чаще) сочетаются друг с другом:
- Синусовая брадикардия неясного генеза.
Неадекватная синусовая брадикардия характеризуется уменьшением частоты синусового ритма менее 60 в 1 мин, которое отличается от физиологической синусовой брадикардии стойкостью и отсутствием адекватного увеличения ЧСС при физической нагрузке.
Синусовая брадикардия обычно является наиболее ранним проявлением синдрома слабости синусового узла.
- Синоатриальная блокада.
Различают три степени синоатриальной блокады, или блокады «выхода» из синусового узла, обусловленной замедлением проведения всех импульсов от синусового узла к предсердиям.
- Синоатриальная блокада I степени.
Синоатриальная блокада I степени на ЭКГ неотличима от синусовой брадикардии. Дифференцировка возможна только при регистрации потенциалов синусового узла на внутрипредсердной ЭКГ.
- Синоатриальная блокада II степени.
Синоатриальная блокада II степени характеризуется периодическим выпадением очередного зубца Р и комплекса QRST вследствие невозможности импульса выйти за пределы синусового узла и вызвать возбуждение предсердий.
Рисунок (по атласу – 295). ЭКГ при неполной синоатриальной блокаде 5:4 с периодикой Венкебаха. Постепенное, от цикла к циклу, замедление проведения импульса от синусового узла к предсердиям (циклы 1-4); следующий цикл блокирован.
- Тип 1 синоатриальной блокады II степени.
При синоатриальной блокаде II степени типа 1 этим выпадением предшествует постепенное укорочение интервала Р—Р, которое заканчивается его резким удлинением, причем последний интервал Р-Р короче удвоенного предшествующиего, а первый интервал Р-Р после паузы длиннее предшествующего ей (обратная периодика Самойлова-Венкебаха).
Данный вид блокады может быть подтвержден с помощью построения кардиоинтервалограммы (последовательного отложения на графике величин интервалов Р-Р), которая позволяет отдифференцировать данный вид блокады от сиунусовой аритмии и постэкстрасистолической депрессии синусового узла.
Возможны атипичные варианты. Течение доброкачественное (не имеет тенденции к прогрессированию).
- Тип 2 синоатриальной блокады II степени.
При блокаде II степени типа 2 часть синусовых импульсов полностью блокируются; выпадения зубца Р и комплекса QRST отмечаются без предшествующего изменения ритма предсердий, и образующаяся при этом синусовая пауза кратна 2 и более интервалам Р—Р. Поскольку таким больным, как правило, свойственна синусовая аритмия, соотношение 2:1, 3:1, 4:5 и т. п. соблюдается весьма приблизительно.
Синоатриальнаю блокада 2:1 отличается от синусовой брадикардии только скачкообразным изменением Р-Р при ее возникновении, блокада 3:2 имитирует бигеминию.
- Тип 1 синоатриальной блокады II степени.
- Синоатриальная блокада III степени (полная блокада).
Синоатриальная блокада III степени, или полная, имеет вид длинной синусовой паузы; зубцы Р отсутствуют, определяется замещающий ритм из АВ-соединения или желудочков.
Отдифференцировать ее от остановки синусового узла без непосредственной записи потенциалов пейсмекерных клеток невозможно, что не имеет, однако, существенного клинического значения.
- Синоатриальная блокада I степени.
- Прекращение активности синусового узла (Sinus arrest).
При остановке синусового узла, т.е. полном прекращении его деятельности, обусловленном нарушением пейсмекерной активности, в отличии от СА-блокад нарушено не проведение импульса, а его образование.
Данный феномен характеризуется периодами выпадения зубцов Р и комплексов QRST; в отличие от синоаурикулярной блокады такие паузы не следуют за постепенным укорочением величины сердечного цикла и их продолжительность не кратна длительности предшествующего интервала Р—Р.
Количественным критерием величины синусовых пауз, позволяющим расценивать их как признак остановки синусового узла, большинством авторов предлагается считать 3 с и более, так как столь значительные паузы крайне редко встречаются при холтеровском мониторироваыии ЭКГ у здоровых лиц.
В периоды остановки синусового узла может регистрироваться выскальзывающий ритм из предсердно-желудочкового соединения или желудочков.
Стойкая остановка синусового узла или полная синоатриальная блокада могут проявляться постоянной формой мерцательной аритмии, которая при этом выступает в роли выскальзывающего ритма. В пользу такого генеза мерцания предсердий свидетельствует ее нормо- или брадисистолическая форма и возникновение длительных периодов асистолии и выраженной брадикардии после кардиоверсии.
- Постэкстрасистолическая депрессия синусового узла.
Характеризуется наличием пауз после экстрасистол, продолжительность которых больше компенсаторной, Подробнее: Экстрасистолия .
Аналогичный феномен модет выявляться после тахикардии; может иметь место временное урежение ритма после экстрасистолы или эпизода тахикардии.
- Синдром тахикардии-брадикадии.
Данный синдром развивается у 50% пациентов с синдромом слабости синусового узла. Для синдрома «тахи-бради» наиболее характерно чередование синоатриальных блокад и синусовой брадикардии с замещающими ритмами из нижележащих отделов, в первую очередь из атриовентрикуляного узла, и тахикардиями, включая мерцательную аритмию.
Пароксизмы мерцания предсердий нередко очень короткие, могут возникать десятки раз в течение суток и купируются произвольно.
Проявлениями этого синдрома могут служить также пароксизмы трепетания предсердий и предсердной тахикардии, за исключением многофокусной.
Поскольку у значительной части больных с дисфункцией синусового узла отмечается сопутствующее поражение других отделов проводящей системы сердца, прежде всего, предсердно-желудочкового соединения, пароксизмы мерцания и трепетания предсердий зачастую отличаются склонностью к редкому ритму желудочков. Важность распознавания дисфункции синусового узла как причины этих пароксизмальных аритмий обусловлена повышенным риском возникновения тромбоэмболических осложнений и необходимостью соблюдения предосторожностей при кардиоверсии.
 На фоне синусовой брадикардии с ЧСС 35 в минуту зафиксирован приступ трепетания предсердий.
На фоне синусовой брадикардии с ЧСС 35 в минуту зафиксирован приступ трепетания предсердий. - Миграция водителя ритма по предсердиям.
Миграция водителя ритма по предсердиям характеризуется изменениями формы и полярности зубца Р с соответствующим изменением длительности интервалов P-Q и во многих случаях R-R.
Источник: www.smed.ru
Открытие
В жаркий летний день в 1906 году Мартин Флэк, студент-медик, изучал микроскопические срезы сердца крота, тогда как его наставник Артур Кейт и его жена катались на велосипеде по красивым вишневым садам возле своего коттеджа в Кенте, Англия. По возвращении Флэк взволнованно показала Кейту “чудесную структуру, которую он обнаружил в ушке правого предсердия крота, именно там, где в эту камеру входит верхняя полая вена”. Кейт быстро понял, что эта структура очень напоминает атриовентрикулярный узел, описанный Сунао Таварой в начале этого года. Дальнейшие анатомические исследования подтвердили ту же структуру в сердцах других млекопитающих, которую они назвали “синусоидальным узлом” (sino‐auricular node). Наконец, был обнаружен долгожданный генератор сердечного ритма.
Начиная с 1909 года, используя гальванометр с двумя струнами, Томас Льюис одновременно записывал данные с двух участков с поверхности сердца собаки, делая точные сравнения прихода волны возбуждения в разные точки. Льюис идентифицировал синусоидальный узел как кардиостимулятор сердца двумя инновационными подходами.
- Во-первых, он стимулировал вышестоящую полую вену (SVC), коронарный синус и левое ушко и показал, что только кривые вблизи синусового узла были идентичны нормальному ритму.
- Во-вторых, было известно, что точка, в которой начинается сжатие, становится электрически отрицательной относительно неактивных точек мышц. В результате электрод возле САУ неизменно имел первичную отрицательность, указывающую: “Узловая область SA — это то место, в котором зарождается волна возбуждения”.
Охлаждение и нагревание синусового узла для изучения реакции сердечного ритма осуществлял G Ganter и другие, которые также указывали на местоположение и первичную функцию синусоидального узла. Когда Эйнтховен был удостоен Нобелевской премии в 1924 году, он щедро упомянул Томаса Льюиса, говоря: “Я сомневаюсь, что без его ценного вклада у меня была бы привилегия стоять перед вами сегодня». [2 — Silverman, M.E.; Hollman, A. (1 October 2007). «Discovery of the sinus node by Keith and Flack: on the centennial of their 1907 publication]
Место нахождения и структура
Синоатриальный узел состоит из группы специализированных клеток, расположенных в стенке правого предсердия, только поперечно к устью полых вен на стыке, где верхняя полая вена входит в правое предсердие. Узел SA располагается в миокарде. Это глубокое образование упирается в сердечные миоциты, принадлежащие правому предсердию, а его поверхностная часть покрыта жировой тканью.
Эта удлиненная структура, которая простирается от 1 до 2 см справа от края ушка, представляет собой гребень правого предсердного придатка, и проходит по вертикали в верхнюю часть концевой канавки. Волокна узла SA являются специализированными кардиомиоцитами, которые смутно напоминают нормальные, сократительные сердечные миоциты. У них есть некоторые сократительные нити, но при этом они не сжимаются так же крепко. Кроме того, волокна СА-узла заметно более тонкие, извилистые и окрашиваются менее интенсивно, чем сердечные миоциты.
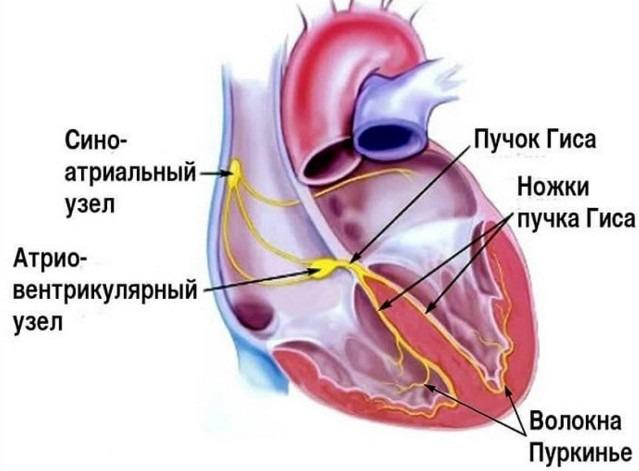
Иннервация
Синусовый узел богато иннервирован парасимпатической нервной системой (десятым черепным нервом (блуждающим нервом)) и волокнами симпатической нервной системы (спинномозговые нервы грудного отдела на уровне хребцов 1-4). Это уникальное анатомическое расположение делает узел СА восприимчивым к явно спаренным и противостоящим вегетативным воздействиям. В состоянии покоя работа узла в основном зависит от блуждающего нерва или его “тонуса”.
- Стимуляция через блуждающие нервы (парасимпатические волокна) вызывает снижение скорости работы узла СА (что в свою очередь уменьшает частоту сердечных сокращений). Таким образом, парасимпатическая нервная система через действие блуждающего нерва оказывает отрицательное инотропное воздействие на сердце.
- Стимуляция через симпатические волокна вызывает увеличение скорости работы узла СА (при этом увеличивается частота сердечных сокращений и сила сокращений). Симпатические волокна могут увеличивать силу сокращения, потому что помимо иннервации синусового и атриовентрикулярного узлов они непосредственно воздействуют на предсердия и желудочки.
Таким образом, нарушение иннервации может приводить к развитию различных расстройств сердечной деятельности. В частности, может повышаться или понижаться ЧСС и возникать клинические признаки.
Кровоснабжение
Узел СА получает кровоснабжение от артерии узла СА. Исследования анатомической диссекции показали, что это питание может быть ветвью правой коронарной артерии в большинстве (около 60-70%) случаев, а ветвь левой коронарной артерии кровоснабжает СА узел примерно в 20-30% случаев.
В более редких случаях может отмечаться кровоснабжение как правой, так и левой коронарными артериями или двумя ветвями правой коронарной артерии.
Функциональные возможности
- Главный водитель ритма
Хотя некоторые из сердечных клеток обладают способностью генерировать электрические импульсы (или потенциалы действия), которые вызывают сердечное сокращение, синоатриальный узел обычно инициирует сердечный ритм просто потому, что он генерирует импульсы быстрее и сильнее, чем другие области с потенциалом генерации импульсов. Кардиомиоциты, как и все мышечные клетки, имеют рефрактерные периоды после сокращения, в течение которых дополнительные сокращения не могут быть вызваны. В такие моменты их потенциал действия переопределяется синоатриальным или атриовентрикулярным узлами.
В отсутствие внешнего нейронного и гормонального контроля клетки в синоатриальном узле, расположенные в правом верхнем углу сердца, будут естественным образом разряжаться (создавать потенциалы действия) более 100 ударов в минуту. Поскольку синоатриальный узел отвечает за остальную часть электрической активности сердца, его иногда называют основным кардиостимулятором.
Клиническое значение
Дисфункция синусового узла выражается в нерегулярном сердцебиении, вызваннои неправильными электрическими сигналами сердца. Когда синусовый узел сердца неисправен, сердечный ритм становится ненормальным — как правило, слишком медленным. Иногда появляются паузы в его воздействии или комбинации, и очень редко ритм бывает быстрее, чем обычно.
Окклюзия артериального кровоснабжения синусового узла (чаще всего из-за инфаркта миокарда или прогрессирующей болезни коронарной артерии) может вызвать ишемию и гибель клеток в СА узле. Это нередко нарушает пейсмекерную активность САУ и приводит к синдрому слабости синусового узла.
Если узел СА не работает или сгенерированный в нем импульс блокируется до того, как он проходит вниз по электропроводящей системе, группа клеток, расположенных дальше по сердцу, выполняют роль водителей ритма второго порядка. Этот центр обычно представлен клетками внутри атриовентрикулярного узла (AV-узла), который является областью между предсердиями и желудочками, внутри предсердной перегородки.
Если узел AV также терпит неудачу, волокна Пуркинье иногда могут действовать как кардиостимулятор по умолчанию. Если же клетки волокон Пуркинье не контролируют сердечный ритм, то чаще всего по той причине, что они генерируют потенциалы действия с более низкой частотой, чем узлы AV или SA.
Дисфункция синусового узла
Дисфункция узла СА относится к ряду состояний, вызывающих физиологическое несоответствие показателей предсердий. Симптомы могут быть минимальными или включать слабость, непереносимость усилий, учащенное сердцебиение и обморочное состояние. Диагноз ставится на основании ЭКГ. Симптоматическим пациентам требуется кардиостимулятор.

Дисфункция синусового узла включает
- Жизнеопасную синусовую брадикардию
- Чередующуюся брадикардию и предсердные тахиаритмиями (синдром брадикардии и тахикардии)
- Синоатриальную блокаду или временную остановку работы САУ
- Выходную блокаду САУ
Дисфункция синусового узла возникает преимущественно у пожилых людей, особенно при наличии других сердечных расстройств или сахарного диабета.
Остановка синусового узла — это временное прекращение активности синусового узла, наблюдаемое на ЭКГ в виде исчезновения P-волн в течение нескольких секунд.
Пауза обычно вызывает активность эвакуации в более низких кардиостимуляторах (например, предсердный или соединительный), сохраняя частоту сердечных сокращений и функцию, но длительные паузы становятся причиной головокружения и обмороков.
При выходной блокаде СА узла его клетки деполяризуются, но при этом нарушается передача импульсов в миокард предсердий.
- При блокаде САУ 1-й степени импульс немного замедляется, но при этом ЭКГ остается нормальным.
- При блокаде САУ 2-й степени I типа импульсная проводимость замедляется вплоть до полной блокады. На ЭКГ нарушения видны как интервалы P-P, которые постепенно уменьшаются до тех пор, пока P-волна вообще не исчезает. Вместо нее появляется пауза и сгруппированные удары. Продолжительность задержки импульсов составляет менее 2 циклов P-P.
- При блокаде САУ 2-й степени II типа проводимость импульсов блокируется без предшествующего замедления, в результате создается пауза, которая является кратной интервалу P-P и проявляется на ЭКГ сгруппированными сердцебиениями.
- При блокаде САУ 3-й степени проводимость импульсов полностью блокируется; Р-волны отсутствуют, что приводит к полному отказу синусового узла.
Этиология
Дисфункция синусового узла может развиваться, когда электрическая система сердца повреждена из-за органических или функциональных нарушений. Причины дисфункции синусового узла включают:
- Старение. Со временем связанный с возрастом износ сердца может ослабить работу синусового узла и заставить его неправильно функционировать. Возрастное повреждение сердечной мышцы является наиболее распространенной причиной дисфункции синусового узла.
- Лекарственные препараты. Некоторые медикаменты для лечения высокого артериального давления, болезни коронарных артерий, аритмий и других сердечных заболеваний могут вызывать или ухудшать функцию синусового узла. К таким препаратам относятся бета-блокаторы, блокаторы кальциевых каналов и антиаритмические средства. Все же принимать сердечные лекарства чрезвычайно важно и при выполнении врачебных рекомендаций они в большинстве случаев не вызывают проблем.
- Операция на сердце. Хирургические вмешательства с участием верхних камер сердца могут привести к образованию рубцовой ткани, которая блокирует электрические сигналы от синусового узла. Послеоперационные рубцы на сердце обычно являются причиной дисфункции синусового узла у детей с врожденным пороком сердца.
- Идиопатический фиброз узла СА, который может сопровождаться дегенерацией ниже расположенных элементов проводящей системы.
Другими причинами являются наркотики, чрезмерный вагусный тонус и различные ишемические, воспалительные и инфильтративные расстройства.
Симптомы и признаки
Часто дисфункция синусового узла не вызывает симптомов. Только когда состояние становится серьезным, возникают проблемы. Даже признаки болезни могут быть расплывчатыми или вызванными другими патологиями.
Симптомы дисфункции синусового узла включают:
- Обморок или предобморочное состояние, вызванное тем, что мозг не получает достаточное количество крови от сердца. Также может возникнуть головокружение.
- Боль в груди (по типу стенокардической), возникает тогда, когда сердцу не хватает кислорода и питательных веществ.
- Усталость, вызванная нарушением работы сердца, которое не прокачивает кровь достаточно эффективно. Когда кровоток уменьшается, жизненно важные органы недополучают кровь. Это может оставить мышцы без достаточного количества питания и кислорода, вызывая слабость или недостаток энергии.
- Одышка, возникает в основном при присоединении к дисфункции СА узла сердечной недостаточности или отека легких.
- Плохой сон, вызванный ненормальным сердечным ритмом. Апноэ сна, при котором человек испытывает паузы во время дыхания, может способствовать дисфункции синусового узла из-за уменьшения подачи кислорода к сердцу.
- Нарушенное сердцебиение, изменяется чаще всего в сторону его учащения (тахикардии). Иногда ощущается, что ритм неправильный или наоборот чувствуется стук в груди.
Диагностика
После врачебного сбора медицинской истории и проведения физического обследования, назначаются тесты, используемые для диагностики дисфункции синусового узла. Чаще всего к ним относится:
- Стандартная электрокардиограмма (ЭКГ). Широко используется для выявления нерегулярного сердечного ритма. Перед исследованием на грудь, руки и ноги помещаются электроды, чтобы обеспечить разностороннее измерение сердца. Посредством проводов электроды прикрепляются к аппаратуре, которая измеряет электрическую активность сердца и преобразует импульсы в линии, выглядающие как ряд зубцов. Эти линии, называемые волнами, показывают определенную часть сердечного ритма. Во время анализа ЭКГ врач исследует размер и форму волн и количество времени между ними.
- Холтеровский мониторинг. Прибор постоянно регистрирует сердцебиение в течение 24-48 часов. Три электрода, прикрепленные к грудной клетке, подключены к устройству, которое больной носит в кармане или надевает на пояс / плечевой ремень. Дополнительно больной ведет дневник своих действий и симптомов во время ношения монитора. Это позволяет врачам определить, что именно происходило в момент нарушения ритма.
- Монитор событий. Этим методом регистрируется сердцебиение только тогда, когда испытываются симптомы болезни. Монитор событий может использоваться вместо монитора Холтера, если симптомы у больного встречаются реже, чем один раз в день. Некоторые мониторы событий имеют провода, которые соединяют их с электродами, прикрепленными к грудной клетке. Прибор автоматически начинает запись, когда обнаруживает нерегулярное сердцебиение, или больной начинает запись при возникновении симптомов.
- Нагрузочный тест на беговой дорожке. Это тестирование может быть выполнено для определения соответствующего ответа на тренировку, представляемого в виде изменения частоты сердечных сокращений.
Прогноз
Прогноз при дисфункции синусового узла неоднозначен.
При отсутствии лечения, смертность составляет около 2% / год, в основном в результате прогрессирования основного заболевания, нередко представляющего собой структурное поражение сердца.
Каждый год примерно у 5% пациентов развивается фибрилляция предсердий с возникновением таких осложнений, как сердечная недостаточность и инсульт.
Лечение
Выраженная дисфункция синусового узла чаще всего устраняется посредством имплантации электрокардиостимулятора. Риск фибрилляции предсердий значительно снижается, когда используется физиологический (предсердный или предсердный и желудочковый) кардиостимулятор, а не только желудочковый кардиостимулятор.
Новые двухкамерные кардиостимуляторы, которые минимизируют стимуляцию желудочков, могут дополнительно снизить риск возникновения фибрилляции предсердий.
Антиаритмические препараты используются для предотвращения пароксизмальных тахиаритмий, особенно после установки кардиостимулятора.
Теофиллин и гидралазин — это препараты, способствующие увеличению частоты сердечных сокращений у здоровых молодых пациентов с брадикардией без обморока в анамнезе.
Видео: Жить Здорово! Слабость синусового узла
Источник: arrhythmia.center
Что это такое

В стенке правого предсердия возле устья верхней полой вены находится скопление пейсмекерных ритмогенных клеток размером 1,5 х 0,4. Называется синусовый узел или водитель ритма. Деятельность его регулирует вегетативная нервная и гормональная системы. Кардиомиоциты генерируют электрический импульс, что позволяет сердцу работать в автономном режиме. Сила его вполне достаточна, чтобы пронизывать весь миокард, вызывая последовательное сокращение отделов.
В норме частота импульса составляет 60-80 в минуту. При возникновении синдрома слабости синусового узла утрачивается способность создавать нормальный импульс и обеспечивать его проведение по сердцу. В результате количество сокращений понижается до 40 ударов в минуту. Одновременно в очагах, проявляющих меньшую активность, создаются дополнительные импульсы. Все это приводит к возникновению аритмии.
Прогрессирование провоцирует все большее ослабление водителя ритма. На фоне ухудшения состояния может развиться синдром тахи-бради, когда синусовый ритм подавляется тахикардией. Это грозит формированием тромбов с последующей закупоркой сосудов.
Классификация

Патология классифицируется следующим образом. По активности течения различают такие формы:
- Латентная. Отсутствуют симптомы и ЭКГ-проявления. Трудоспособность без ограничений, установка ЭКС не нужна.
- Манифестирующая (пароксизмальная). Характерно развитие приступа ослабления деятельности сердца или тахикардии с выраженными симптомами со стороны сердечно-сосудистой и нервной систем. Отличается рецидивирующим течением.
- Хроническая. Болезнь протекает с постоянным присутствием симптомов малой интенсивности, чаще на фоне учащенного сердцебиения. Обострений практически не бывает.
Патология по механизму развития:
- Первичная, обусловленная органическими изменениями в клеточной структуре сердца.
- Вторичная, вызванная различными нарушениями в регуляции деятельности сердца.
По выраженности органических объективных отклонений делится на 3 формы.
| Форма | Характеристика | Брадисистолия | Брадитахисистолия |
|
Компенсированная |
Происходит активизация адаптивных механизмов, позволяющих сердцу справляться со сбоями водителя ритма. Человек много лет может даже не подозревать о патологии. |
Клиника отсутствует. Имплантация ЭКС не показана. |
Симптомы проявляются по минимуму: быстро проходящие приступы тахикардии, незначительный дискомфорт в области сердца и небольшая одышка. |
|
Декомпенсированная |
Адаптации не происходит, симптоматика ярко выражена, но неспецифическая. Для подтверждения синдрома слабости синусового узла необходима точная диагностика. При наличии асистолии и пауз свыше 3 секунд показан кардиостимулятор. |
Характерны синусовая брадикардия, церебральные симптомы, признаки сердечной недостаточности. |
К симптомам брадисистолии присоединяется пароксизмальная тахиаритмия. |
|
Постоянная форма мерцательной аритмии |
Предшественником может стать любая из форм дисфункции СУ. |
Ограничение трудоспособности. Показан ЭКС при признаках сердечной недостаточности. |
Трудоспособность ограничена. ЭКС не нужен. |
Классификация необходима для определения вектора диагностики и выбора тактики лечения.
Причины заболевания
Синусный узел теряет свою активность в результате воздействия разных факторов, но все их можно разделить на две большие группы.
Внутренние факторы

Сюда относится органическая патология, из-за которой возникают изменения структуры клеток:
- ишемическая болезнь сердца;
- кардиомиопатии;
- миокардиты;
- приобретенные и врожденные сердечные пороки;
- операции и травмы сердца;
- системные заболевания соединительной ткани (СКВ, ревматоидный артрит);
- беспричинная (идиопатическая) слабость синусового узла;
- дегенеративные нарушения сердца – саркоидоз, амилоидоз или опухоль.
Внешние этиологические причины

К этой группе относятся факторы, способствующие нарушению работы сердца. Причинами слабости СУ могут быть:
- эндокринные нарушения;
- дистрофия или истощение;
- возрастные изменения в организме;
- интоксикация при сепсисе, онкологии, почечной или печеночной недостаточности;
- электролитные расстройства (переизбыток кальция и калия);
- третичный сифилис;
- реакция на лекарственные препараты, влияющие на автоматизм работы синусового узла (Метапролол, Анаприлин, Верапамил, Дигоксин, Строфантин, Соталол, Амиодарон).
Синдром слабости также вызывают вагусные рефлекторные расстройства, при которых нарушается вегетативная регуляция функций СУ.
Клинические проявления СССУ

Симптоматика при синдроме слабости синусового узла появляется чаще, когда всего 1/10 часть клеток-водителей ритма способна функционировать. Даже в тех случаях, когда пауза в ритме сердца достигает 4 и более секунд, синдром может протекать без проявлений.
Клиническая картина формируется по следующим основным группам:
- Кардиальная (со стороны сердца). Пациент ощущает замирание, перебои ритма, боли за грудиной. ЧСС менее 50 ударов в минуту. Жалобы на одышку, низкое артериальное давление, чувство нехватки воздуха, учащенное дыхание.
- Церебральная (мозговые). Присущи головная боль, головокружение, шум в ушах, онемение конечностей, обморочное состояние, снижение памяти и интеллекта. Часто наступает депрессия, которая может смениться агрессией.
- Астено-вегетативные (общие). Отмечаются снижение работоспособности, слабость в мышцах, бледные кожные покровы, цианоз носогубного треугольника, похолодание конечностей.
Иногда при слабости синусового узла бывают редкое мочеиспускание, перемежающаяся хромота, сбои в работе желудочно-кишечного тракта.
Патология часто проявляется в следующих вариантах:
- Постоянно замедленный ритм сердца в сочетании с ухудшением самочувствия при физической нагрузке и в покое.
- На фоне нормального сердцебиения резко возникает предобморочное состояние, пульс урежается до 30 ударов в минуту и падает артериальное давление. Такое явление именуется синдромом Морганьи-Адамса-Стокса.
- Внезапное возникновение боли за грудиной, одышки, хрипов в легких, аритмии, низкого пульса во время физической активности и в покое. Характерно, что перед приступом ритм сердца бывает нормальным.
При бессимптомном течении болезни иногда отмечается брадикардия во время ночного отдыха.
Диагностика

Главным симптомом слабости синусового узла является низкая частота сердечных сокращений. Для постановки более точного диагноза проводится ряд дополнительных исследований:
- Анализы мочи, крови общий, биохимический и на гормоны щитовидной железы.
- Электрокардиограмма. Метод имеет значимость только при приступе, при хронической форме без ярко выраженной брадикардии диагноз синдром слабости синусового узла по ЭКГ выставить нельзя.
- Мониторирование по Холтеру. Зафиксированные на теле человека датчики в течение суток, иногда дольше, ведут непрерывную запись кардиограммы. За это время на ЭКГ отмечаются сбои в работе сердца, замедление ритма, продолжительность пауз.
- УЗИ сердца. Во время эхокардиографии определяются такие изменения структуры сердца, как увеличение камер, утолщение стенок или участки инфаркта.
- Чрезпищеводное электрофизиологическое исследование. При ЧПЭФИ через нос и пищевод вводится тонкий зонд-электрод до уровня сердца и определяется степень активности органа. Воздействие на миокард слабым электрическим импульсом помогает выявить показатели работы синусового узла сердца.
- Нагрузочный тест. Занятия на велотренажере или тредмиле (беговой дорожке) показывают, насколько хорошо пациент переносит возрастающую физическую нагрузку. Во время тестирования ведется запись ЭКГ.
- Фармакологические пробы. Вводится Атропин, Изопротеренол или Аденозинтрифосфат для устранения влияния вегетативной нервной системы на синусовый узел. В норме ЧСС значительно увеличивается, но если этого не происходит, это говорит о слабости СУ.
- По показаниям проводят магнитно-резонансную томографию сердца.
Лечение синдрома
На выбор метода терапии влияют степень нарушения проводимости, острота перебоев сердечного ритма, этиология слабости синусового узла, выраженность симптоматики. Независимо от выбора лечение сводится к восстановлению ритма сердца до нормы и устранению причины, спровоцировавшей патологию.
Неотложная помощь

Острое развитие синдрома слабости синусового узла является показанием для неотложной терапии, действие которой направлено на устранение вызвавшей болезни причины. В тех случаях, когда брадикардия сочетается с нарушениями кровообращения, показано введение растворов:
- Атропина 0,1% подкожно в расчете 0,04 мг/кг веса каждые 2-4 часа;
- Изопротеренола в/венно капельно – 0,05-0,5 мкг/кг/в минуту.
Если есть подозрение на воспалительное происхождение слабости синусового узла, вводят Преднизолон внутривенно в количестве 90-120 мг или внутрь 20-30 мг/сут. При неэффективности медикаментозного лечения или с целью предупреждения развития серьезных осложнений может быть установлен временный эндокардиальный кардиостимулятор.
Консервативные методы терапии
Медикаментозная терапия назначается при слабых и умеренных признаках синдрома слабости синусового узла. Остановить прогрессирование патологии можно при условии устранения заболевания, способствующего ее развитию. При СССУ лечение будет следующим:
| Фармакологическая группа | Действие | Препарат |
|
Блокаторы кальциевых каналов |
Замедляют сердечный ритм при тахикардии, уменьшают нагрузку на сердце, снижают его потребность в кислороде |
Амлодипин Фелодипин Нифедипин |
|
Антикоагулянты |
Предотвращают формирование тромбов |
Варфарин Аспирин-кардио Тромбо Асс Плавикс Кардиомагнил Клопидогрел |
|
Ингибиторы АПФ |
Подавляют выработку ангиотензинпревращающего белка, из-за чего снижается артериальное давление |
Энап Лизиноприл Эналаприл Берлиприл Каптоприл |
| Атипичные бензодиазепины |
Корректируют расстройства вегетативной нервной системы |
Клоназепам Грандаксин Алпразолам |
При синдроме тахи-бради аритмии контроль сердцебиения осуществляется с помощью Хинидина, Пропранолола, Дигоксина. При чередовании брадикардии с тахикардией при условии некритичного снижения частоты сердечных сокращений пациенту назначают Аллапинин под контролем Холтеровского мониторирования. Дозировку и кратность приема всех лекарственных средств устанавливает врач.
Оперативное вмешательство

Основным методом лечения синдрома слабости синусового узла считается имплантация электрокардиостимулятора. Суть операции заключается во внедрении под кожу миниатюрного аппарата, гибкие электроды которого вводятся в желудочки. Современные ЭКС работают в автономном режиме, включаясь только в случае замедления работы сердца.
Показания для установки кардиостимулятора:
- Постоянно выраженная брадикардия (ЧСС на уровне 40 уд/мин).
- Болезни с нарушением ритма, при которых запрещено принимать антиаритмические препараты.
- Между сердечными сокращениями фиксируются паузы продолжительностью более 3 секунд.
- В анамнезе присутствуют приступы Морганьи-Эдемса-Стокса независимо от их количества.
Имплантация ЭКС показана при головокружениях, пресинкопальных состояниях, высоком артериальном давлении, любых аритмиях, возникающих по причине синдрома слабости синусового узла.
Народные средства

Применяют следующие рецепты нетрадиционной медицины:
- Чеснок. Съедать один зубчик три раза в день, запивая кипяченой водой. Противопоказано при болезнях желудка, особенно если есть язва.
- Натуральное красное вино. Вскипятить один литр, добавить мед, корицу и тмин по одной столовой ложке. В день принимать 50 мл.
- Боярышник. Взять 100 г плодов, измельчить и залить водкой в количестве 0,5 литра. Плотно закрытую емкость поставить в темное место. Через 40 дней настойку процедить и принимать по 15 капель, растворенных в кипяченой воде. Принимать утром натощак.
- Гингко билоба. Заварить чайную ложку высушенных листьев и плодов стаканом кипятка, выпить вместо чая.
- Сбор трав и цветов. Взять по 100 г лепестков чайной розы и крапивных листьев, по 50 г корня одуванчика, листьев черной смородины, цветов аптечной ромашки и дягиля. К смеси добавить 20 г тысячелистника. Залить 200 мл кипящей воды одну чайную ложку сбора и настоять 20 минут. Процедить и принимать по 0,5 стакана перед едой.
- Травяной сбор. Приготовить смесь из соцветий боярышника, ягод шиповника, корня одуванчика, листьев черной смородины, ореха, крапивы и тройчатки. Брать по 30 г каждого растения. Кипятком в объеме 200 мл залить 1,5 столовые ложки сбора, настоять три часа, процедить. Принимать по одному стакану трижды в день перед едой.
Серьезные проблемы с помощью рецептов народной медицины решить невозможно, но улучшить состояние и поддерживать в норме сердечный ритм реально.
Рекомендации по изменению образа жизни после установки ЭКС

Современные методики имплантации электрокардиостимулятора позволяют быстро вернуться к вполне нормальной жизни. Спустя 2-3 дня после операции пациента выписывают из стационара. Оказавшись дома, необходимо придерживаться врачебных рекомендаций для скорейшего восстановления.
В первый месяц после имплантации ЭКС нежелательно плавать, а также поднимать тяжести и активно двигать рукой с той стороны, где установлен аппарат. Подобные ограничения связаны не с самим кардиостимулятором, а с тем, что послеоперационный шов должен полностью зажить.
При наличии ЭКС разрешается:
- пользоваться компьютером и сотовым телефоном;
- проходить любые виды обследований – рентгенография, УЗИ, КТ, (МРТ можно при условии, что стоит ЭКС определенного вида);
- работать с любым инструментом, в том числе электрическим;
- заниматься физкультурой;
- выполнять массаж;
- посещать баню или сауну;
- вести половую жизнь;
- путешествовать на любом виде транспорта.
При передвижении на самолетах нельзя проходить через рамки устройств предполетного контроля. В таких случаях сотрудникам аэропорта предъявляется документ, свидетельствующий о наличии ЭКС. В магазинах, кинотеатрах, на стадионах и прочих общественных местах, где работают металлодетекторы, проходить через рамки можно, но не задерживаясь.
Пациентам, которым установлен электрокардиостимулятор, следует избегать:
- воздействия мощных магнитных и электромагнитных излучений;
- влияния электрического тока;
- применения некоторых видов физиотерапевтического лечения;
- травм грудной клетки;
- монополярной электрокоагуляции при хирургических вмешательствах;
- длительной работы с перфоратором, электродрелью или газонокосилкой.
Пациент с электрокардиостимулятором обязан своевременно посещать врача с целью проверки функционирования аппарата.
Осложнения

Сбои в работе сердца отрицательно влияют на организм. Если синусовый узел не способен правильно работать, а адекватная терапия не проводится, возможно развитие следующих осложнений:
- формирование тромбов;
- инсульты;
- острая коронарная недостаточность;
- остановка сердца;
- инфаркт миокарда;
- кардиогенный шок;
- обморок;
- аритмия.
Практически любое осложнение может привести к внезапной смерти. При проблемах с синусовым узлом необходимо не только своевременно посещать специалиста, но и неукоснительно придерживаться врачебных рекомендаций.
Прогноз

Для синдрома слабости синусового узла характерно прогрессирующее течение. Пожизненный прием лекарств помогает замедлить развитие патологии, но о выздоровлении говорить не приходится. Прогноз длительности жизни зависит от наличия сопутствующих заболеваний, характера нарушений в работе сердечно-сосудистой системы, степени риска образования тромбов в отделах сердца.
Наиболее оптимистичный вариант – изолированная синусовая брадикардия без сбоев в работе сердца. Присоединение синусовых пауз ухудшает прогноз, но самым неблагоприятным для пациента будет чередование брадикардии с предсердной тахиаритмией. На любом этапе заболевания можно внезапно умереть от остановки сердца. В то же время встречаются и такие случаи, когда пациент с СССУ живет неопределенно долгий срок, иногда даже без лечения.
Источник: krovinfo.com
