| Процедуры и операции | Средняя цена |
| Гинекология / Диагностика в гинекологии / Гинекологическое УЗИ | от 580 р. 1167 адресов |
| Гинекология / Консультации в гинекологии | от 600 р. 1112 адресов |
| Гинекология / Диагностика в гинекологии / Гинекологическое УЗИ | от 690 р. 897 адресов |
| Диагностика / УЗИ / УЗИ при беременности | от 1000 р. 838 адресов |
| Гинекология / Диагностика в гинекологии / Гинекологическое УЗИ | от 564 р. 819 адресов |
| Диагностика / УЗИ / УЗИ при беременности | от 500 р. 689 адресов |
| Диагностика / УЗИ / УЗИ при беременности | от 450 р. 506 адресов |
| Гинекология / Диагностика в гинекологии / Гинекологическое УЗИ | от 1000 р. 387 адресов |
| Диагностика / УЗИ / УЗИ при беременности | от 500 р. 58 адресов |
| Диагностика / УЗИ / УЗИ при беременности | от 400 р. 21 адрес |
Источник: www.KrasotaiMedicina.ru
Диагностика. Дифференциальный диагноз гемолитической болезни новорожденных.
Гемолитическую болезнь новорожденных приходится дифференцировать с рядом заболеваний и физиологических состояний. В первую очередь нужно установить гемолитический характер заболевания и исключить гипербилирубинемию печеночного и механического происхождения.
Среди причин, вызывающих появление желтух второй группы у новорожденных детей, наибольшее значение имеют врожденные заболевания инфекционной природы: вирусный гепатит, сифилис, туберкулез, листериоз, токсоплазмоз, цито- мегаловирусная инфекция, а также сепсис, приобретенный не только внутриутробно, но и после рождения.
Общими признаками желтух этой группы являются следующие: отсутствие признаков гемолиза (анемии, признаков раздражения красного ряда кроветворения, повышения уровня непрямого билирубина, увеличения селезенки) и повышение уровня прямого билирубина.
Следует также помнить, что у новорожденных детей может наблюдаться механическая желтуха, которая появляется, как правило, в связи с аномалией развития желчных путей — агенезией, атрезией, стенозом и кистами внутрипеченочных желчных протоков. В этих случаях желтуха появляется обычно к концу 1-й недели, хотя может появиться и в первые дни жизни. Она прогрессивно усиливается, и кожа приобретает темно-зеленый, а в некоторых случаях и коричневатый оттенок. Кал может быть слабо окрашенным. При аномалиях развития желчных путей количество билирубина в сыворотке крови очень высокое, может достичь 510-680 мкмоль/л за счет повышения прямого билирубина. В тяжелых и далеко зашедших случаях может увеличиться и непрямой билирубин вследствие невозможности конъюгации его за счет переполнения клеток печени билирубином желчи. Моча темная и окрашивает пеленки в желтый цвет. Количество холестерина и щелочной фосфатазы обычно повышено. Печень и селезенка увеличены и с усилением желтухи уплотняются. Постепенно у детей развивается дистрофия, появляются признаки гиповитаминоза К, Д и А. Развивается билиарный цирроз печени, от которого дети умирают, не достигнув возраста 1 года.
При высоком уровне непрямого билирубина в крови и при отсутствии других признаков повышенного гемолиза эритроцитов возникает подозрение на конъюгационный характер желтухи. В таких случаях целесообразно в сыворотке крови ребенка исследовать активность лактатдегидрогеназы и ее первой фракции — гидроксибутиратдегидрогеназы. При гемолитической болезни новорожденных уровень этих ферментов резко повышен, а при конъюгационной желтухе соответствует возрастной норме.
Нельзя забывать о существовании достаточно редкого заболевания, известного как синдром Криглер — Найяра (Krigler и Najar). Это негемолитическая гипербилирубине- мия, сопровождаемая развитием ядерной желтухи. Заболевание наследуется по аутосомно-рецессивному типу. Мальчики болеют чаще девочек.
В основе синдрома Криглер — Найяра лежит резкое нарушение образования билирубиндиглюкоронида (прямого билирубина) вследствие полного отсутствия УДФ-глюкоронил- трансферазы, конъюгирующей билирубин. Основной симптом заболевания — желтуха, которая появляется в первые сутки после рождения и интенсивно нарастает, удерживаясь на протяжении жизни ребенка. Желтуха связана с резким повышением в крови непрямого билирубина, количество которого очень быстро достигает 340-850 мкмоль/л. На фоне резкого повышения в крови непрямого билирубина развиваются симптомы ядерной желтухи. Анемии не наблюдается. Количество молодых форм эритроцитов не повышено. Количество уробилина в моче в пределах нормы. Желчь лишена прямого, конъюгированного билирубина. Поражение центральной нервной системы приводит к гибели ребенка в первые месяцы жизни. Дети редко доживают до 3 лет.
Наследственные гемолитические анемии диагностируются на основании (специфических морфологических признаков эритроцитов, измерения их диаметра, осмотической стойкости, исследования активности ферментов эритроцитов (прежде всего глюкозо-6-фосфатдегидрогеназы и др.), типов гемоглобина.
Лечение гемолитической болезни новорожденных.
Лечение гемолитической болезни новорожденных с высоким уровнем непрямого билирубина может быть консервативным или оперативным (операция заменного переливания крови).
Для новорожденных с гемолитической болезнью очень важно достаточное питание.
Консервативное лечение гемолитической болезни новорожденных включает следующие мероприятия:
- мероприятия, направленные на уменьшение гемолиза за счет стабилизации мембраны эритроцитов (внутривенные вливания 5% раствора глюкозы, назначение АТФ, эревита);
- терапию, способствующую ускорению метаболизма и экскреции билирубина из организма (прием фенобарбитала из расчета до 10 мг/кг в сутки, разделенный на три приема, внутрь);
- назначение веществ, адсорбирующих билирубин в кишечнике и ускоряющих его экскрецию с фекалиями (агар- агар по 0,1 г три раза в день внутрь; 12,5% раствор ксилита или сульфата магния внутрь по 1 чайной ложке три раза в день или аллохол по '/2 измельченного драже также три раза в день внутрь);
- использование средств и мероприятий по уменьшению токсичности непрямого билирубина (фототерапия); в последнее время появились сообщения об эффективности в борьбе с токсическим действием непрямого билирубина малых доз ультрафиолетового облучения.
Полезно проводить инфузионную терапию. Объем инфузионной терапии следующий: в первые сутки — 50 мл/кг и далее добавляют по 20 мл/кг в сутки, доведя до 150 мл/кг к 7-му дню.
Состав инфузионного раствора: 5% раствор глюкозы с добавлением на каждые 100 мл 1 мл 10% раствора кальция, со второго дня жизни-1 ммоль натрия и хлора, с третьих суток — 1 ммоль калия. Скорость вливания — 3-5 капель в 1 мин. Добавление 5% раствора альбумина показано лишь детям с инфекционными заболеваниями, недоношенным, при выявлении гипопротеинемии (ниже 50 г/л). Вливания гемодез и реополиглюкина при гемолитической болезни новорожденных не показаны.
Заменное переливание крови проводится по определенным показаниям. Абсолютным показанием к заменному переливанию крови является гипербилирубинемия выше 342 мкмоль/л, а также темп нарастания билирубина выше 6 мкмоль/л в 1 час, уровень его в пуповинной крови выше 60 мкмоль/л.
Показаниями к заменному переливанию крови в первые сутки жизни являются анемия (гемоглобин менее 150 г/л), нормобластоз и доказанная несовместимость крови матери и ребенка по группе или резус-фактору.
Источник: krasgmu.net
Механизм развития
Как же зарождается гемолитическая болезнь у плода и новорожденного? При несовместимости по резусу через плаценту к женщине попадают антигены. Соответственно, организм беременной реагирует на них выработкой антител к положительным эритроцитам. В результате этого возникают тяжелые для малыша последствия – повреждение печени, селезенки, органов кроветворения и костного мозга, повышение уровня билирубина до критических значений.
Конфликт может проявиться на третьем месяце беременности, поскольку именно в этот период у малыша устанавливается резус-фактор.
Последствия несовместимости по группе крови аналогичные. Происходит токсическое воздействие не только на мозг, но и на все органы. Развивается желтуха, кожа и склеры приобретают желтый оттенок. Наиболее тяжелым последствием является ядерная желтуха, при которой поражается мозг.
Как же зарождается конфликт? Эритроциты малыша унаследуют антигены отца, которые отсутствуют у матери. Соответственно, когда они попадают в ее организм, производятся защитные антитела. Таким образом у новорожденного развивается гемолитическая болезнь.
Причины и группы риска
Основной причиной гемолитической болезни новорожденных является резус-конфликт, когда мать резус-отрицательная, а плод – резус-положительный. Усиливают риск возникновения заболевания у детей аборты, выкидыши, внематочные беременности, пересадка органов, переливание резус-положительной крови женщине. Также факторами риска являются:
- гестоз;
- угроза выкидыша;
- эндокринные заболевания;
- инфекционные болезни;
- патологии плаценты.
При снижении защитных свойств плацентарного барьера усиливается проницаемость плаценты, а соответственно увеличивается количество проникающих антител.
С каждым последующим вынашиванием ребенка вероятность ГБН при резус-конфликте возрастает, так как в организме женщины накапливаются антитела. Риск увеличивается на 10%.
Несовместимость по группе крови встречается реже, но гемолитическая болезнь может возникнуть даже у первенца. Обычно такая картина наблюдается, если у малыша II или III, а у матери I. Вероятность наступления ГБН составляет 10%. Риск конфликта по резус-фактору составляет до 85% у женщин с отрицательным резусом.
В некоторых случаях ГБН развивается при несовместимости не только по группе крови или резус-фактору, а также по эритроцитарным антигенам, которых насчитывается более 100 видов.
Формы и проявления
Заболевание, как правило, появляется после 29 недели беременности или в процессе родов. В зависимости от периода развития, оно бывает врожденным и постнатальным.
По количеству проникших антител выделяют следующие формы гемолитической болезни:
- Желтушная. Встречается чаще всего, в 90% случаев. Ее появление связано с гемолизом (разрушением эритроцитов) и повышением концентрации непрямого билирубина, из-за чего повреждается множество органов (головной мозг, сердце, почки, надпочечники). Заболевание проявляется желтухой – желтый цвет околоплодных вод, пожелтение кожного покрова, склер глаз, увеличение селезенки и печени, вялость и слабость новорожденного, снижение сосательного рефлекса, анемия, потемнение мочи. Появление первых симптомов зависит от формы гемолитической болезни. При врожденном заболевании малыш рождается желтым, при постнатальном – первых признаков стоит ожидать в течение суток. Стоит отметить, что симптоматика быстро нарастает, своего пика достигает на 2–3 день после появления малыша на свет. Билирубин в крови может достигать 340–350 мкмоль/л при норме не более 51 мкмоль/л. Появляются симптомы билирубинового отравления – обильные срыгивания, рвота, снижение мышечного тонуса. Самым опасным проявлением является интоксикация мозга (ядерная желтуха). Ее симптомы – гипертонус мышц, судороги, выбухание родничка, нистагм, нарушение дыхания.
- Анемическая. Встречается в 10–20% случаев, имеет наиболее легкое течение. Симптоматика – бледность кожного покрова, вялость, снижение аппетита, анемия, увеличение печени и селезенки. Симптомы желтухи отходят на второй план, они могут быть еле выраженными.
- Отечная. Является наиболее тяжелой формой. Ее проявления – отечность тканей, скопление жидкости в брюшной, плевральной и других полостях, симптомы желтухи и анемии.
В зависимости от уровня билирубина, показателей гемоглобина и выраженности отека гемолитическая болезнь новорожденных бывает 3 степеней тяжести:
- легкая – гемоглобин в пределах 120–140 г/л, билирубин – 51–85 мкмоль/л, едва выраженный отечный синдром;
- средняя – гемоглобин опускается до 90–110 г/л, билирубин может повышаться до 137 мкмоль/л, асцит;
- тяжелая – анемия (ниже 80 г/л), билирубин больше 137 мкмоль/л, отек кожи.
При тяжелом состоянии высока вероятность летального исхода новорожденных.
Диагностика
Диагноз ставится на основании данных комплексного обследования. Дифференциальная диагностика проводится с желтухой, вызванной сепсисом, кровоизлиянием, токсоплазмозом и цитомегаловирусом.
Пренатальная гемолитическая болезнь
Этот вид обследования проводится в то время, когда кроха находится в утробе матери. Он включает в себя:
- определение группы крови и резус-фактора обеих родителей;
- исследование околоплодных вод (о гемолитической болезни свидетельствуют повышение плотности, билирубина, белка и глюкозы, снижение эстрогена);
- иммунологическое обследование;
- УЗИ;
- КТГ (можно выявить гипоксию плода).
Постнатальная гемолитическая болезнь
Проводится после появления малыша на свет. Обследованию подвергаются новорожденные, попадающие в группу риска гемолитической болезни, или малыши с явными признаками ГБН.
Диагностика предполагает:
- определение группы крови или резус-конфликта у новорожденного;
- выявление билирубина с использованием крови из пуповины, динамика уровня по фракциям (прямой, непрямой, общий);
- определение иммуноглобулинов IgM, IgА и IgG в крови новорожденного;
- иммунологическое обследование (прямая и непрямая реакция Кумбса);
- общий анализ крови новорожденного;
- определение титра антител у матери.
В случае несовместимости по другим показателям проводится проба на индивидуальную переносимость.
Лечение
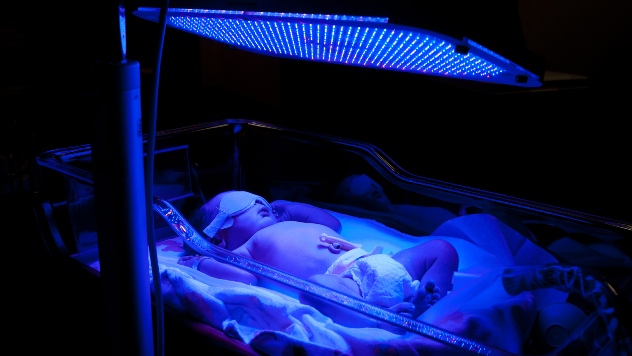
Фото с сайта infopechen.ru
Лечение бывает двух видов – консервативное и оперативное. Выбор методики зависит от тяжести состояния.
Легкие степени лечатся с помощью медикаментов и физиотерапевтических процедур. Неотъемлемой частью лечения является фототерапия. С ее помощью можно уменьшить проявления желтухи, благодаря ускоренному выведению билирубина из организма новорожденного.
Медикаменты, применяемые для лечения гемолитической болезни:
- витаминные средства (А, В, Е, С);
- введение глюкозы и белковых препаратов;
- дезинтоксикационные растворы (Гемодез);
- препараты, способствующие выведению билирубина (Фенобарбитал);
- сорбенты (Агар-агар, Карболен);
- желчегонные средства (Аллохол).
Лечение направлено на скорейшее удаление билирубина и снятие симптомов интоксикации. В первые сутки после рождения делаются очистительные клизмы.
От грудного вскармливания отказываться нельзя, поскольку под действием желудочного сока антитела будут распадаться в организме новорожденного и вреда не принесут.
При тяжелых формах гемолитической болезни не обойтись без плазмафереза, гемосорбции или переливания крови. В первую неделю после рождения малыша могут лечить глюкокортикоидными препаратами.
Прогноз
Прогноз будет утешительным лишь в том случае, если ГБН будет диагностирована как можно раньше. Чем большее количество антител выработается, тем тяжелее проявления болезни. При слишком высоких показателях происходит разрушение эритроцитов. Это может произойти до или после появления малыша на свет.
Возможные опасные осложнения при гемолитической болезни:
- состояние вторичного иммунодефицита;
- судороги;
- ядерная желтуха;
- реактивный гепатит;
- ДЦП;
- задержка умственного и физического развития;
- глухота, слепота;
- задержка речи;
- парез;
- анемия;
- асцит;
- сердечная недостаточность;
- летальный исход.
Прогноз зависит от своевременной диагностики и лечения.
Профилактика
К сожалению, при резус-несовместимости избежать появления гемолитической болезни у новорожденного практически невозможно. Но существуют меры профилактики после появления крохи на свет. В течение 1–2 суток необходимо ввести анти-D иммуноглобулин.
Неспецифическая профилактика заключается в избегании предрасполагающих факторов, таких как переливание несоответствующей крови, аборт, выкидыш и другие.
Стоит отметить, что даже при резус-конфликте может родиться абсолютно здоровый ребенок. Но женщина все равно должна регулярно наблюдаться у врача.
Автор: Оксана Белокур, врач,
специально для Mama66
Источник: mama66.ru
Симптомы
Симптомы болезни зависят от формы, в которой она протекает. Всего различают 3 формы ГБН:
- врождённая анемия;
- тяжёлая желтушная форма;
- врождённый отёк плода.
Анемия развивается на фоне пониженного количества эритроцитов, в результате у ребёнка падает количество гемоглобина. Это самая лёгкая из всех форм болезни, при которой у новорождённого присутствуют следующие симптомы:
- бледность кожных покровов;
- синюшность под глазами и в области носогубного треугольника;
- вялость и сонливость;
- отсутствие аппетита.
Тяжёлая желтушная форма характеризуется изменением цвета кожи у новорождённых и интоксикацией. Кожа желтеет после рождения или на 1– 2 день жизни. Моча и кал ребёнка также окрашены в ярко-жёлтый цвет. Симптомы нарастают постепенно, на 3-4 день заболевания кожа приобретает зеленовато-жёлтый оттенок. При отсутствии лечения на 5 день заболевание прогрессирует в ядерную желтуху, которая характеризуется тремя стадиями:
- первая – симптомы интоксикации скрыты, в крови определяется повышенное содержание билирубина, выражена анемия, увеличиваются печень и селезёнка;
- вторая – появляется вялость, судороги в конечностях, пронзительный плач у ребёнка;
- третья – возникает тошнота, неоднократная рвота, судороги конечностей, повышается температура тела.
При ядерной желтухе лечение эффективно на 1 и 2 стадии, на 3 стадии большинство детей погибают. У выживших же наблюдаются нервные расстройства, нарушение подвижности конечностей, а также глухота.
Врождённый отёк плода является наиболее тяжёлой формой ГБН. Обычно она встречается при резус-конфликте матери и ребёнка. При повышенном уровне антител у матери ещё во время беременности начинает развиваться отёчность всех тканей плода. После рождения отёк покровов нарастает, кожа становится бледной. При осмотре врач выявляет увеличение печени и селезёнки, в крови наблюдается понижение эритроцитов (анемия). Ребенок погибает в первые часы после рождения или во время родов.
Лечение у новорождённых гемолитической болезни зависит от формы, в которой протекает заболевание.
- При врождённой анемии назначают дробные переливания резус-отрицательной крови, их начинают не позднее 36 часов с момента рождения. Со второго месяца жизни назначают введение витаминов группы B, а также железа.
- При желтушной и отёчной форме наиболее эффективным лечением является заменное переливание крови. Его проводят в первые 24 часа после рождения. Также новорождённому назначают инъекции 10% альбумина 10 – 15 мл на 3, 5 и 7 день заболевания. Вводят 10% глюкозу в дозе 30 – 40 мл внутривенно. При лёгкой форме желтухи применяют фототерапию для снижения уровня билирубина.
Профилактика

Для профилактики гемолитической болезни у новорождённых при планировании беременности оба партнёра должны сдать анализ на определение группы крови. Женщинам с отрицательной группой крови внутримышечно вводят специальную сыворотку, нейтрализующую антитела.
При подозрении на резус-конфликт или несовместимость групп крови во время беременности каждые 6 – 8 недель рекомендуется сдавать анализ на определение антител у матери. При их обнаружении женщину госпитализируют в стационар, где она находится под постоянным наблюдением.
Уход за новорождённым
После родов грудное вскармливание не отменяют, так как из-за недостатка витаминов и иммунных частиц, присутствующих в большом количестве в грудном молоке, состояние ребёнка может значительно ухудшиться. Также при уходе за ребёнком необходимо следить за тем, чтобы он употреблял достаточное количество воды (не менее 200-300 мл в день).
Гемолитическая болезнь новорождённых не требует специального ухода. Однако дети, рождённые с этим диагнозом, должны часто наблюдаться в детской консультации. Каждые 2-3 недели необходимо проходить осмотр у педиатра и невропатолога. Полезны утренние прогулки на свежем воздухе и солнечные ванны.
Уход за кожными покровами при желтушной форме никак не отличается от обычного.
Последствия
У новорождённых последствия гемолитической болезни могут проявляться при несвоевременном лечении в виде:
- нервных расстройств (судорог, тремора конечностей);
- тяжёлой формы анемии;
- нарушения слуха или зрения;
- отставания в психическом и физическом развитии.
Для устранения последствий необходимо регулярно наблюдаться у педиатра и соблюдать все его рекомендации.
Подводим итог
Гемолитическая болезнь новорождённых развивается при несовместимости крови матери и ребёнка. Организм беременной женщины начинает отторгать плод, вырабатывая специальные антитела. При своевременном лечении можно свести к минимуму тяжёлые последствия конфликта для ребёнка.
Рекомендации эксперта
- При планировании беременности супружеской паре необходимо проконсультироваться с врачом относительно совместимости их групп крови.
- Беременным женщинам с первой группой крови или отрицательным резусом рекомендуется регулярно сдавать анализ на определение антител.
Гемолитическая болезнь новорождённых
Гемолитическая болезнь новорождённых (ГБН) или эритробластоз плода – это анемия, развивающаяся из-за несовместимости по группе крови матери и плода. Эритроциты (красные клетки крови) плода, которые содержат белки (антигены), отсутствующие у матери, просачиваются сквозь плаценту в материнский кровоток, где они стимулируют выработку антител. Антитела возвращаются в кровообращение плода и разрушают его эритроциты.
Частота встречаемости и актуальность проблемы ГБН
Какие беременные находятся в группе риска?
Существуют две распространённые причины развития эритробластоза плода.
Несовместимость резус-фактора
Резус-фактор (антиген D) – это тип белка на поверхности эритроцита. Если белок присутствует в этих клетках крови, то у вас резус-положительный результат. В противном случае — вы резус-отрицательны. ГБН возникает, когда у матери с резус-отрицательным статусом есть ребёнок с антигеном D на красных кровяных клетках. Организм женщины определяет эритроциты плода как чужеродные, потому что они отличны от её собственных. В итоге производятся антитела против «угрозы».
В первую беременность конфликт по резус—статусу не вызывает проблем у плода (как правило), поскольку в этот момент антитела только запускаются, но не активируются. Мать в данный момент просто резус-сенсибилизирована.
Только во время повторной беременности с другим резус-положительным ребенком, активируются антитела. Они обнаруживают антигены D, проходят через плаценту, атакуют и разрушают эритроциты плода.
Групповая несовместимость крови
Помимо антигена D, на поверхности красных клеток крови расположены другие антигены, определяющие группу крови. Люди имеют различные группы крови (A, B, AB и O), и защитная система срабатывает, когда одна группа смешивается с другой. Люди с кровью типа О могут стать донорами для пациентов с другими типами крови, но для самого человека с кровью типа О(I) донором может стать лицо с этим же типом крови. Поэтому у женщины с группой крови О(I) может родиться ребёнок с ГБН.
Однако, в отличие от несовместимости по резус-статусу, развитие эритробластоза из-за групповой несовместимости крови возможно в первую беременность, поскольку анти-A и анти-B-антитела обнаруживаются и активируются на ранних этапах жизни, так как A- или B-подобные антигены могут встречаться в пище и бактериях.
Кроме указанных антигенов, у ребёнка могут присутствовать другие, которые подвергают их риску развития ГБН.
Таким образом, в группу риска входят следующие беременные:
- женщина с кровью типа О, вынашивающая плод с кровью типа A, B или AB;
- женщина с отрицательным резус-статусом, забеременевшая от резус-положительного мужчины; антиген D наследуется от отца;
- пропущенная или неудачная профилактика антирезусным иммуноглобулином.
Только часть женщин в группе риска вырабатывают антитела.
Особенность ведения беременности у женщин из групп риска
Каждая беременная должна пройти тестирование на идентификацию группы крови и резус-статуса. Также должны быть проведены скрининговые анализы на наличие антител к красным клеткам крови.
Матери с отрицательным резусом, которая беременна младенцем с резус-положительным статусом, предлагается антирезусный иммуноглобулин на 28 и 34 неделях гестации и в течение 48 часов после родов для предотвращения сенсибилизации к антигену D. Иммуноглобулин связывает эритроциты плода с антигеном D до того, как материнский организм сможет выработать иммунный ответ и сформировать антитела. Если выявлены антитела к антигену D, иммуноглобулин не поможет, но будет проведён дополнительный скрининг плода.
Если у матери определено наличие анти-D-антител, а у отца резус-положительный статус, существует вероятность развития эритробластоза плода. В этой ситуации проводится исследование амниотической жидкости или крови из пуповины, чтобы идентифицировать группу крови и резус-статус ребёнка. Если обнаружено, что у плода резус-отрицательный статус, дальнейшее лечение не требуется.
Однако когда плод резус-положительный, беременность должна тщательно контролироваться. Ультразвуковое исследование используется для оценки анемии плода и для определения необходимости внутриутробного переливания. Необходимо многократно проводить анализ крови, чтобы определить, сколько антител продуцирует материнский организм. Если у плода обнаружена анемия, во время беременности может быть проведено переливание.

Статистика
В 1609 году французская акушерка впервые описала ГБН у пары близнецов: один ребёнок был заметно отёчным и умер вскоре после рождения, у второго наблюдалась желтуха, и он умер несколько дней спустя. Лишь в 1950-х годах была объяснена первопричина ГБН.
В течение 1960-х годов исследования показали, что введение терапевтических антител женщинам во время беременности в значительной степени снижает частоту возникновения ГБН. К 1970-м годам регулярная дородовая помощь включала скрининг всех будущих мам на риск развития ГБН. Была разработана превентивная стратегия, которая привела к значительному снижению заболеваемости, тяжести и смертности от ГБН.
Групповая несовместимость крови возникает в 12% случаев первой беременности. Только 10–20% детей страдают желтухой и нуждаются в фототерапии.
ГБН из-за конфликта по резус-статусу развивается в 6–7 случаях на 1000 живорождений.
Примерно у 15 % беременных с отрицательным резус-статусом плод имеет антиген D на поверхности красных клеток крови.
Механизмы развития эритробластоза плода
Вероятность попадания антигенсодержащих эритроцитов плода в материнский кровоток повышается при наличии в прошлом абортов, выкидышей, внематочной беременности и пр. При этом организм женщины продуцирует противоантигенные и групповые антитела. Когда антитела принадлежат к IgG, они трансплацентарно попадают в кровоток плода, связываются с антигеносодержащими кровяными клетками плода и разрушают их (гемолиз).
Организм ребёнка начинает реагировать на гемолиз, пытаясь очень быстро произвести больше эритроцитов в костном мозге, печени и селезёнке. В итоге органы увеличиваются в размере. Новые эритроциты не созревают должным образом и не способны выполнять работу зрелых клеток.
Когда эритроциты разрушаются, образуется вещество билирубин. Дети не могут легко избавиться от него, и он может накапливаться в крови и прочих тканях и жидкостях организма ребёнка. Состояние именуется гипербилирубинемией. Поскольку билирубин имеет пигмент, он вызывает пожелтение кожи и тканей (желтуху).
Формы ГБН и соответствующие им симптомы

| Отёчная (с водянкой) | Желтушная (с желтухой) | Анемическая (без желтухи и водянки) |
| Самая отягощённая | Самая распространённая форма | Часто встречаемая и самая лёгкая форма |
| Системный отёчный синдром: отёк кожи, скопление жидкости в брюшной полости, скопление жидкости в околосердечной сумке; кожа и слизистые заметно бледные, возможно наличие слабовыраженной желтухи и геморрагического синдрома (повышенная кровоточивость).
Гепатомегалия и спленомегалия. |
Кожа и слизистые бледные. При рождении околоплодные воды, пуповинная оболочка и первородная смазка имеют желтушный окрас. Желтуха развивается рано, в первые 24 – 36 ч жизни. Умеренная гепатоспленомегалия (увеличение размеров печени и селезёнки соответственно). | Бледность кожи, вялость, слабое сосание, учащённое сердцебиение. Гепатомеглаия и спленомегалия. Тоны сердца приглушены, присутствует патологическое звуковое явление над областью сердца (систолический шум). |
Как осуществляется диагностика?
Окончательный диагноз эритробластоза плода требует демонстрации несовместимости группы крови и соответствующего антитела, связанного с красным клетками крови ребёнка.
Дородовая диагностика
У женщин с положительным резус-статусом при наличие предшествующих переливаний крови, абортов или беременности должно предполагать возможность сенсибилизации. Группы крови будущих родителей должны быть проверены на возможную несовместимость, а материнский титр антител IgG к антигену D следует анализировать на 12-16, 28-32 и 36 неделях беременности.
Резус-статус плода может быть определён путем выделения эмбриональных клеток или эмбриональной ДНК из материнского кровотока. Наличие повышенных титров антител в начале беременности, быстрое повышение титра свидетельствует об активном развитии гемолитической болезни. Если в какой-либо момент во время последующей беременности обнаруживается, что у матери есть антитело против антигена D в титре 1:16 (15 МЕ/мл) или выше, следует контролировать тяжесть заболевания плода с помощью доплеровского УЗИ средней мозговой артерии и анализа пуповинной крови.
Если у матери в анамнезе был ранее поражённый младенец или мёртворождение, резус-положительный младенец, как правило, в равной степени или более серьёзно поражен, чем предыдущий младенец, и следует контролировать тяжесть заболевания у плода.

Для оценки состояния плода может потребоваться информация, полученная с помощью УЗИ и анализа пуповинной крови. УЗИ в режиме реального времени используется для выявления прогрессирования заболевания. Водянка определяется при наличии:
- отёка кожи на теле или голове;
- скопления жидкости в околосердечной сумке;
- скопления жидкости в брюшной полости.
Ранние ультрасонографические признаки отёка включают:
- увеличение органов (печень, селезёнка, сердце);
- отёк кишечника;
- утолщение плаценты.
Для оценки гемолиза плода используется амниоцентез (биохимическое исследование жидкости в утробе матери).
У плода без отёков анемия от умеренной до тяжёлой степени может быть обнаружена неинвазивно с помощью допплерографии.
Исследование пуповинной крови является стандартным подходом при оценке состояния плода, если допплерография и результаты УЗИ в реальном времени свидетельствуют о наличии эритробластоза. Анализ проводится для определения уровня гемоглобина у плода.
Послеродовая диагностика
Сразу после рождения любого ребёнка у женщины с резус-отрицательным статусом, кровь из пуповины или взятая у младенца должна быть исследована на тип крови, резус-статус, количество гемоглобина и наличие антиэритроцитарных антител. Если антитела присутствуют, измеряется базовый уровень билирубина. Тест на антитела обычно положительный у клинически поражённых детей.
Лечение ГБН у новорождённых
Основные цели терапии следующие:
- предотвратить смерть плода и новорождённого от тяжёлой анемии и гипоксии;
- избежать нейротоксичности (нарушение функции ЦНС) из-за гипербилирубинемии.
Внутриутробное лечение

Выживаемость тяжело поражённых плодов была повышена благодаря использованию УЗИ для выявления необходимости внутриутробного переливания крови. При анемии у плода используется внутрисосудистое (через пупочную вену) переливание эритроцитарной массы. Переливание может повторяться каждые 3-5 недель.
Показания к преждевременному родоразрешению включают:
- лёгочную зрелость;
- дистресс плода (внутриутробная гипоксия);
- осложнения после внутриутробного переливания;
- 35-37 недель беременности.
Коэффициент выживаемости при внутриутробных переливаниях составляет 89%; частота осложнений составляет 3%.
Осложнения включают:
- разрыв плодных оболочек и преждевременные роды;
- инфицирование;
- дистресс плода, требующий экстренного кесарева сечения;
- гибель плода.
Лечение новорождённого
Вопрос о кормлении ребёнка с ГБН грудным молоком решается индивидуально, беря во внимание степень анемии, общее состояние матери и младенца. Учитывая, что патологические антитела в грудном молоке могут выявляться только в течение 10 – 14 дней после родов, долгосрочное отлучение новорождённого от груди необоснованно. Инфузионная (внутривенная) терапия назначается, когда невозможно адекватно давать жидкость через рот с целью предотвращения обезвоживания, ухудшающего гипербилирубинемию.
При эритробластозе назначается непрерывная высокодозная фототерапия (воздействие ультрафиолетовых лучей). Наряду с использованием ламп в последние годы широко применяют светодиодные местные источники света, не имеющие побочных эффектов. Для этого разработаны светодиодные антибилирубиновые конверты, «кенгуру», одеяла.
При отёчной ГБН проводится заменное переливание крови (замена младенческой крови донорской) для своевременной коррекции отягощённой анемии. Для лечения желтушной формы замена выполняется, когда фототерапия неэффективна.
Из медикаментозных средств внутривенно вводят иммуноглобулин, чтобы снизить гемолиз, пиковые уровни билирубина в сыворотке крови. Введение иммуноглобулина уменьшает потребность в заменном переливании крови, продолжительность фототерапии и госпитализации.

Осложнения и прогноз для малыша
Осложнения ГБН могут варьировать от лёгких до тяжёлых.
- Сильная гипербилирубинемия и желтуха. Печень новорождённого не может справиться с большим объёмом билирубина, возникающим из-за гемолиза эритроцитов. Печень ребёнка увеличена, анемия прогрессирует.
- Ядерная желтуха. Это самая тяжёлая форма гипербилирубинемии, является результатом скопления билирубина в мозге. Могут произойти судороги, повреждение мозга, глухота и гибель.
Прогноз менее всего благоприятный при отёчной форме. При желтушном ГБН он обусловлен степенью повреждения ЦНС, выраженностью ядерной желтухи. Самая благоприятная перспектива при анемическом эритробластозе. Смертность плода при данной патологии составляет 2,5 %. Задержка физического развития наблюдается в 4,9 % случаев, а нарушение ЦНС обнаруживается у 8 % детей.
Профилактика
Если у женщины резус-отрицательный статус и она не сенсибилизирована, ей обычно вводится резус-иммуноглобулин. Это продукт крови, который может предотвратить способность материнских антител реагировать на антигеносодержащие клетки. Иммуноглобулин вводится примерно на 28 неделе гестации. После родов женщина получает повторную дозу препарата в течение 3-х суток, если у младенца резус-положительный статус.
Источник: healthage.ru
Гемолитическая болезнь новорожденного , что это?
Клетки крови красного цвета, которые являются ее форменными элементами – это эритроциты. Эритроциты выполняют важнейшую функцию в организме человека – транспортируют кислород из легких ко всем тканям, а углекислый газ из тканей к легким. Эритроциты на своей оболочке имеют белки- антигены А и В. По комбинации этих антигенов различаются группы крови, а также резус-фактор. Во время вынашивания малыша конфликт крови матери и плода приводит к склеиванию эритроцитов, что и является гемолитической болезнью новорожденных (ГБН).
Даная патология обнаруживается у 0,5% детей, и без своевременной терапии может привести к очень тяжелым последствиям.
В зависимости от того какой вид иммунологического конфликта имеет место выделяют:
- ГБН по резус- фактору,
- ГБН по группе крови,
- по другим антигенным системам.
Согласно клиничекой формы патология может быть:
- отечной,
- желтушной,
- анемичной.

По тяжести выделяют 3 формы:
- Легкая – несущественно выраженные только клинико-лабораторные признаки.
- Среднетяжелая – отмечается высокая концентрация билирубина, но последствий и интоксикации нет. Печень и селезенка гипертрофированы.
- Тяжелая – частичное поражение мозга билирубином, дыхательные сбои, патологии сердца.
Причины гемолитической болезни
Как уже было сказано, ГБН возникает при иммунологическом конфликте, толчок которому могут дать следующие факторы:
- Несовместимые резус-факторы крови у малыша и его мамы. Чаще всего такое явление наблюдается в тех случаях, когда у матери отрицательный резус, а у ребенка положительный. Медики называют это резус-конфликтом. В большинстве он проявляется при повторных беременностях, а также, если женщине переливалась чужая кровь. Антитела при беременностях накапливаются, причем, даже в том случае если у женщины были выкидыши или аборты, следовательно, без адекватной терапии возможность появления несовместимости крови значительно возрастает.
- Несовместимость группы крови матери и малыша – разные группы у ребенка и его мамы. В этом случае подобное явление возможно при первой беременности, но протекает патология не так тяжело.
- В некоторых случаях, которые наблюдаются крайне редко, возможна несовместимость по разным антигенам, находящимся на оболочке эритроцитов, и не связаны с резус-фактором или группой крови.
Симптомы
Гемолитическая болезнь может протекать в трех кинических формах:
- Отечная. Это самая тяжелая форма, и начинает развиваться она еще во время внутриутробного развития. В результате гибели эритроцитов у ребенка возникает тяжелейшая форма анемии, происходит сбой в обменных процессах, снижается белковый уровень, отекают ткани. На раннем сроке беременности данная патология провоцирует выкидыш. При условии, что беременность сохраняется, ребенок рождается очень бледный и выраженными отеками.
- Желтушная форма. Самая распространенная форма. Симптомы данной формы – развитие желтухи, существенноеувеличение селезенки и печени, анемия. Как правило, желтуха появляется сразу же после появления малыша на свет или на 1-2 день, этим она отличается от физиологической желтухи новорожденных. Симптомы – обесцвечивание кала, потемнение мочи, зеленоватый цвет кожных покровов. Чем раньше появилась желтуха, тем тяжелее будет протекать гемолитическая болезнь.
- Анемическая. Самая легкая форма. Проявления можно наблюдать на протяжении недели после рождения малыша. Бледность кожи может быть замечена не сразу, и поэтому в этом случае гемолитическую болезнь чаще всего диагностируют через 2-3 недели после рождения. Внешних признаков патологии нет, но печень и селезенка увеличиваются в размерах, уровень билирубина немного повышается. Эта форма лечится без негативных последствий для здоровья малыша в дальнейшем.
Лечение заболевания у новорожденного
В первую очередь терапия сводится к выводу из организма продуктов распада. В случае когда концентрация билирубина повышается очень быстро, встает вопрос о поиске донора.
Консервативное лечение заключается в следующем:
- инфузия растворов глюкозы, альбумина, гемодеза,
- Фенобарбитал,
- препараты, которые не допускают обратное всасывание билирубина из кишечного тракта – Холестирамин, Карболен,
- облучение синей лампой.
Переливание крови показано при сверхсильного повышения количества билирубина. процедура выполняется через пупочный катетер – поочередный забор крови и вливание такого же количества донорской. После окончания процедуры малыш должен 5 дней пить донорское молоко, и только после снижения уровня билирубина его прикладывают к материнской груди.
Какие могут быть осложнения
Длительное сохранение анемии у ребенка может существенно нарушать физическое и умственное развитие. При гипоксии все жизненные процессы сначала тормозятся, а потом полностью останавливаются. Чем ниже гемоглобин у ребенка, тем больше поражается его мозг, сердце, легкие, кишечник, эндокринные органы и кожа.
Осложнением желтухи может быть сгущение желчи, в результате чего нарушается пищеварение, возникают колики в животе и изменяется анализ крови. Даже если билирубиновая энцефалопатия протекает в легкой форме, головной мозг все равно поражается, и это может стать причиной изменения частоты дыхания и сердцебиения, астении, неврозов, замедления психического развития.
Медики отмечают, что дети после ГБН до 2 лет более подвержены инфекционным заболеваниям, болезни у них протекают сложнее и требуют более активного лечения. Опасным осложнением желтушной формы патологии является ядерная желтуха. Токсическое поражение ядер головного мозга обратимо только на самой начальной стадии, в дальнейшем ядра погибают, и у ребенка остается стойкий неврологический дефект, достаточно часто возникает ДЦП.
Отечная форма может привести к легочной, почечной или сердечной недостаточности, остановке функциональности кишечника, а также к грубым неврологическим нарушениям. Если ребенок выживет, остаточные последствия заключаются в глубокой психической инвалидности, полиорганной недостаточности и быстро прогрессирующем циррозе печени.
Мнение доктора Комаровского
ГБН может протекать в разных формах, и опередить степень опасности может только специалист. Родители же должны при малейших изменениях цвета кала, мочи и кожи ребенка незамедлительно показать малыша педиатру и в точности выполнять его дальнейшее рекомендации.
Профилактика
Основные профилактические меры, направленные на предупреждение ГБН, заключаются в следующем:
- Учитывая тот факт, что большое значение в патогенезе ГБН отводится предшествующей сенсибилизации матери, к каждой женщине и девочке следует относиться как будущей матери, и не проводить гематрансфузию при отсутствии жизненных показаний.
- Важно место занимает объяснение женщинам вреда аборта, а если он необходим, то в первый же день после прерывания беременности следует ввести женщине анти-О-глобулин для быстрой очистки крови матери от эритроцитов плода.
- Беременные женщины с высоким титром антирезус-антител должны быть госпитализированы в дородовые отделения минимум на 10 дней на сроках 8, 16, 24 и 31 недели, где им будет проводится неспецифическое лечение.
- При увеличении у беременной женщины титров антирезус-антител рекомендуется досрочное родоразрешение путем кесарева сечения. Примерно на 37-39 неделе.
Важно помнить, что гемолитическая болезнь новорожденных – это тяжелая патология, а если она возникает в антенатальный период, она может стать причиной мертворождения и спонтанных абортов.
Источник: prof-medstail.ru
