Вегетативная нервная система и основные синдромы поражения
Вегетативная (автономная) нервная система регулирует все внутренние процессы организма: функции внутренних органов и систем, желез, кровеносных и лимфатических сосудов, гладкой и частично поперечно-полосатой мускулатуры, органов чувств. Она обеспечивает гомеостаз организма, т.е. относительное динамическое постоянство внутренней среды и устойчивость его основных физиологических функций (кровообращение, дыхание, пищеварение, терморегуляция, обмен веществ, выделение, размножение и др.). Кроме того, вегетативная нервная система выполняет адаптационно-трофическую функцию – регуляцию обмена веществ применительно к условиям внешней среды.
Термин «автономная нервная система» отражает управление непроизвольными функциями организма. Автономная нервная система находится в зависимости от высших центров нервной системы.
жду автономной и соматической частями нервной системы существует тесная анатомическая и функциональная взаимосвязь. В составе черепных и спинномозговых нервов проходят вегетативные нервные проводники.
Основной морфологической единицей вегетативной нервной системы, как и соматической, является нейрон, а основной функциональной единицей – рефлекторная дуга. В вегетативной нервной системе имеются центральный (клетки и волокна, располагающиеся в головном и спинном мозге) и периферический (все остальные ее образования) отделы. Выделяют также симпатическую и парасимпатическую части. Основное различие их состоит в особенностях функциональной иннервации и определяется отношением к средствам, воздействующим на вегетативную нервную систему. Симпатическая часть возбуждается адреналином, а парасимпатическая – ацетилхолином. Тормозящее влияние на симпатическую часть оказывает эрготамин, а на парасимпатическую – атропин.
Симпатическая часть вегетативной нервной системы.
Ее центральные образования расположены в коре большого мозга, гипоталамических ядрах, стволе мозга, в ретикулярной формации, а также в спинном мозге (в боковых рогах). Корковое представи13тельство выяснено недостаточно. От клеток боковых рогов спинного мозга на уровне от СVIII до LII начинаются периферические образования симпатической части.
соны этих клеток направляются в составе передних корешков и, отделившись от них, образуют соединительную ветвь, которая подходит к узлам симпатического ствола.
Здесь часть волокон заканчивается. От клеток узлов симпатического ствола начинаются аксоны вторых нейронов, которые вновь подходят к спинномозговым нервам и заканчиваются в соответствующих сегментах. Волокна, которые проходят через узлы симпатического ствола, не прерываясь, подходят к промежуточным узлам, находящимся между иннервируемым органом и спинным мозгом. От промежуточных узлов начинаются аксоны вторых нейронов, направляющиеся к иннервируемым органам. Симпатический ствол располагается вдоль боковой поверхности позвоночника и в основном имеет 24 пары симпатических узлов: 3 шейные, 12 грудных, 5 поясничных, 4 крестцовых. Так, из аксонов клеток верхнего шейного симпатического узла формируется симпатическое сплетение сонной артерии, из нижнего – верхний сердечный нерв, образующий симпатическое сплетение в сердце (оно служит для проведения ускорительных импульсов к миокарду). От грудных узлов иннервируются аорта, легкие, бронхи, органы брюшной полости, от поясничных – органы малого таза.
Парасимпатическая часть вегетативной нервной системы.
Ее образования начинаются от коры большого мозга, хотя корковое представительство, так же как и симпатической части, выяснено недостаточно (в основном это лимбико-ретикулярный комплекс).
Выделяют мезенцефальный и бульбарный отделы в головном мозге и сакральный – в спинном мозге.
зенцефальный отдел включает клетки черепных нервов: III пара – добавочное ядро Якубовича (парное, мелкоклеточное), иннервирующее мышцу, суживающую зрачок; ядро Перлиа (непарное мелкоклеточное) иннервирует ресничную мышцу, участвующую в аккомодации. Бульбарный отдел составляет верхнее и нижнее слюноотделительные ядра (VII и IX пары); Х пара – вегетативное ядро, иннервирующее сердце, бронхи, желудочно-кишечный тракт, его пищеварительные железы, другие внутренние органы. Сакральный отдел представлен клетками в сегментах SIII—SV, аксоны которых образуют тазовый нерв, иннервирующий мочеполовые органы и прямую кишку.
Особенности вегетативной иннервации.
Все органы находятся под влиянием как симпатической, так и парасимпатической частей вегетативной нервной системы. Парасимпатическая часть является более древней. В результате ее деятельности создаются устойчивые состояния органов и гомеостаз. Симпатическая часть изменяет эти состояния (т.е. функциональные способности органов) применительно к выполняемой функции. Обе части функционируют в тесном взаимодействии.
нако может возникать функциональное преобладание одной части над другой. При преобладании тонуса парасимпатической части развивается состояние парасимпатотонии, симпатической части – симпатотонии. Парасимпатотония характерна для состояния сна, симпатотония – для аффективных состояний (страх, гнев и др.).
В клинических условиях возможны состояния, при которых нарушается деятельность отдельных органов или систем организма в результате преобладания тонуса одной из частей вегетативной нервной системы. Парасимпатотоническими кризами проявляются бронхиальная астма, крапивница, отек Квинке, вазомоторный ринит, морская болезнь; симпатотоническими – спазм сосудов в виде симметричной акроасфиксии, мигрень, перемежающаяся хромота, болезнь Рейно, транзиторная форма гипертонической болезни, сердечно-сосудистые кризы при гипоталамическом синдроме, ганглионарных поражениях. Интеграцию вегетативных и соматических функций осуществляют кора полушарий большого мозга, гипоталамус и ретикулярная формация.
Надсегментарный отдел вегетативной нервной системы. (Лимбико-ретикулярный комплекс.)
Вся деятельность вегетативной нервной системы контролируется и регулируется корковыми отделами нервной системы (лимбическая область: парагиппокамповая и поясная извилины). Под лимбической системой понимают ряд корковых и подкорковых структур, тесно взаимосвязанных, имеющих общий характер развития и функций.
лимбическую систему входят также образования обонятельных путей, расположенные на основании мозга, прозрачная перегородка, сводчатая извилина, кора задней орбитальной поверхности лобной доли, гиппокамп, зубчатая извилина. Подкорковые структуры лимбической системы: хвостатое ядро, скорлупа, миндалевидное тело, передний бугорок таламуса, гипоталамус, ядро уздечки.
Лимбическая система – сложное переплетение восходящих и нисходящих путей, теснейшим образом связанных с ретикулярной формацией. Раздражение лимбической системы приводит к мобилизации как симпатических, так и парасимпатических механизмов, что имеет соответствующие вегетативные проявления. Выраженный вегетативный эффект возникает при раздражении передних отделов лимбической системы, в частности орбитальной коры, миндалевидного тела и поясной извилины. При этом появляются саливация, изменение дыхания, усиление перистальтики кишечника, мочеиспускание, дефекация и др. Ритм сна и бодрствования также регулируется лимбической системой. Кроме того, эта система является центром эмоций и нервным субстратом памяти. Лимбико-ретикулярный комплекс находится под контролем лобных отделов коры большого мозга.
В надсегментарном отделе в.н.с. выделяют эрготропные и трофотропные системы (аппараты). Деление на симпатическую и парасимпатическую часть в надсегментарном отделе в.н.с. не возможно. Эрготропные аппараты (системы) обеспечивают приспособление к условиям внешней среды.
офотропные отвечают за обеспечение гомеостатического равновесия и течение анаболических процессов.
Вегетативная иннервация глаза.
Вегетативная иннервация глаза обеспечивает расширение или сужение зрачка (mm. dilatator et sphincter pupillae), аккомодацию (m. ciliaris), определенное положение глазного яблока в глазнице (m. orbitalis) и частично — поднимание верхнего века (гладкая мышца — m. tarsalis superior). — Сфинктер зрачка и цилиарная мышца, служащая для аккомодации, иннервируются парасимпатическими нервами, остальные — симпатическими. Вследствие одновременного действия симпатической и парасимпатической иннервации выпадение одного из влияний приводит к преобладанию другого.
Ядра парасимпатической иннервации находятся на уровне верхних холмиков, входят в состав III пары черепных нервов (ядра Якубовича — Эдингера — Вестфаля) — для сфинктера зрачка и ядро Перлиа — для ресничной мышцы. Волокна от этих ядер идут в составе III пары и вступают затем в ganglion ciliarae, откуда берут начало посттанглионарные волокна к m.m. sphincter pupillae et ciliaris.
Ядра симпатической иннервации находятся в боковых рогах спинного мозга на уровне сегментов Ce-Th,. Волокна из этих клеток направляются в пограничный ствол, верхний шейный узел и далее по сплетениям внутренней сонной, позвоночной и основной артерий подходят к соответствующим мышцам (mm.
rsalis, orbitalis et dilatator pupillae).
В результате поражения ядер Якубовича — Эдингера — Вестфаля или идущих от них волокон наступает паралич сфинктера зрачка, при этом зрачок расширяется за счет преобладания симпатических влияний (мидриаз). При поражении ядра Перлиа или идущих от него волокон нарушается аккомодация.
Поражение цилиоспинального центра или идущих от него волокон приводит к сужению зрачка (миоз) за счет преобладания парасимпатических влияний, к западению глазного яблока (энофтальм) и легкому опущению верхнего века. Эта триада симптомов — миоз, энофтальм и сужение глазной щели — носит название синдрома Бернара — Горнера. При этом синдроме иногда наблюдается также депигментация радужки. Синдром Бернара — Горнера чаще обусловлен поражением боковых рогов спинного мозга на уровне Се — Th, верхних шейных отделов пограничного симпатического ствола или симпатического сплетения сонной артерии, реже — нарушением центральных влияний на цилиоспинальный центр (гипоталамус, ствол мозга).
Раздражение этих отделов может вызывать экзофтальм и мидриаз.
Для оценки вегетативной иннервации глаза определяют зрачковые реакции. Исследуют прямую и содружественную реакции зрачков на свет, а также зрачковую реакцию на конвергенцию и аккомодацию. При выявлении экзофтальма или энофтальма следует учитывать состояние эндокринной системы, семейные особенности строения лица.
Вегетативная иннервация мочевого пузыря.
Мочевой пузырь имеет двойную вегетативную (симпатическую и парасимпатическую) иннервацию.
инальный парасимпатический центр находится в боковых рогах спинного мозга на уровне сегментов S2-S4. От него парасимпатические волокна идут в составе тазовых нервов и иннервируют гладкие мышцы мочевого пузыря, преимущественно детрузор.
Парасимпатическая иннервация обеспечивает сокращение детрузора и расслабление сфинктера, т. е. она отвечает за опорожнение мочевого пузыря. Симпатическую иннервацию осуществляют волокна от боковых рогов спинного мозга (сегменты Т11-Т12 и L1-L2), далее они проходят в составе подчеревных нервов (nn. hypogastrici) к внутреннему сфинктеру мочевого пузыря. Симпатическая стимуляция приводит к сокращению сфинктера и расслаблению детрузора мочевого пузыря, т. е. она тормозит его опорожнение. Считают, что поражения симпатических волокон не приводят к нарушениям мочеиспускания. Предполагают, что эфферентные волокна мочевого пузыря представлены лишь парасимпатическими волокнами.
Возбуждение данного отдела приводит к расслаблению сфинктера и сокращению детрузора мочевого пузыря. Нарушения мочеиспускания могут проявляться задержкой мочи или ее недержанием. Задержка мочи развивается в результате спазма сфинктера, слабости детрузера мочевого пузыря или в результате двустороннего нарушения связи органа с корковыми центрами.
ли мочевой пузырь переполняется, то под давлением может происходить выделение мочи каплями – парадоксальная ишурия. При двустороннем поражении корково-спинномозговых влияний возникает временная задержка мочи. Затем она обычно сменяется недержанием, которое происходит автоматически (непроизвольно-периодическое недержание мочи). Отмечаются императивные позывы к мочеиспусканию. При поражении спинномозговых центров развивается истинное недержание мочи. Оно характеризуется постоянным выделением мочи каплями по мере ее поступления в мочевой пузырь. Так как часть мочи скапливается в пузыре, развивается цистит и возникает восходящее инфицирование мочевых путей.
Вегетативная иннервация головы.
Симпатические волокна, иннервирующие лицо, голову и шею, начинаются от клеток, расположенных в боковых рогах спинного мозга (СVIII – ThIII). Большинство волокон прерывается в верхнем шейном симпатическом узле, а меньшая часть направляется к наружной и внутренней сонным артериям и образует на них периартериальные симпатические сплетения. К ним присоединяются постганглионарные волокна, идущие от среднего и нижнего шейных симпатических узлов. В мелких узелках (клеточных скоплениях), расположенных в периартериальных сплетениях ветвей наружной сонной артерии, оканчиваются волокна, не прервавшиеся в узлах симпатического ствола.
тальные волокна прерываются в лицевых ганглиях: ресничном, крылонебном, подъязычном, подчелюстном и ушном. Постганглионарные волокна от этих узлов, а также волокна от клеток верхнего и других шейных симпатических узлов идут либо в составе черепных нервов, либо непосредственно к тканевым образованиям лица и головы.
Кроме эфферентной, существует афферентная симпатическая иннервация Афферентные симпатические волокна от головы и шеи направляются к периартериальным сплетениям разветвлений общей сонной артерии, проходят через шейные узлы симпатического ствола, частично контактируя с их клетками, и через соединительные ветви подходят к спинномозговым узлам.
Парасимпатические волокна образуются аксонами стволовых парасимпатических ядер, направляются в основном к пяти вегетативным ганглиям лица, в которых прерываются Меньшая часть направляется к парасимпатическим скоплениям клеток периартериальных сплетений, где также прерывается, и постганглионарные волокна идут в составе черепных нервов или периартериальных сплетений. Передний и средний отделы гипоталамической области через симпатические и парасимпатические проводники оказывают влияние на функцию слюнных желез преимущественно одноименной стороны. В парасимпатической части имеются также афферентные волокна, которые идут в системе блуждающего нерва и направляются к чувствительным ядрам ствола мозга.
Особенности деятельности вегетативной нервной системы.
Вегетативная нервная система регулирует процессы, протекающие в органах и тканях. При дисфункции вегетативной нервной системы возникают многообразные расстройства. Характерны периодичность и пароксизмальность нарушения регуляторных функций вегетативной нервной системы. Большинство патологических процессов в ней обусловлено не выпадением функций, а раздражением, т.е. повышенной возбудимостью центральных и периферических структур. Особенностью вегетативной нервной системы являются реперкуссии: нарушение в одних отделах этой системы может приводить к изменениям в других.
Клинические проявления поражений вегетативной нервной системы.
Процессы, локализующиеся в коре большого мозга, могут приводить к развитию вегетативных, в частности трофических нарушений в зоне иннервации, а при поражении лимбико-ретикулярного комплекса – к различным эмоциональным сдвигам. Они чаще возникают при инфекционных заболеваниях, травмах нервной системы, интоксикациях. Больные становятся раздражительными, вспыльчивыми, быстро истощаются, у них наблюдаются гипергидроз, неустойчивость сосудистых реакций, трофические нарушения. Раздражение лимбической системы приводит к развитию пароксизмов с выраженными вегетативно-висцеральными компонентами (кардиальная, эпигастральная ауры и др.). При поражении коркового отдела вегетативной нервной системы резких вегетативных расстройств не возникает. Более значительные изменения развиваются при поражении гипоталамической области.
В настоящее время сформировалось представление о гипоталамусе как о составной части лимбической и ретикулярной систем мозга, осуществляющей взаимодействие между регуляторными механизмами, интеграцию соматической и вегетативной деятельности. Поэтому при поражении гипоталамической области (опухоль, воспалительные процессы, нарушение кровообращения, интоксикация, травма) могут возникать различные клинические проявления, в том числе несахарный диабет, ожирение, импотенция, нарушения сна и бодрствования, апатия, расстройство терморегуляции (гипер– и гипотермия), распространенные изъязвления в слизистой оболочке желудка, нижней части пищевода, острые перфорации пищевода, двенадцатиперстной кишки и желудка.
Поражение вегетативных образований на уровне спинного мозга проявляется пиломоторными, сосудодвигательными нарушениями, расстройствами потоотделения и тазовых функций. При сегментарных расстройствах эти изменения локализуются в зоне иннервации пораженных сегментов. В этих же областях отмечаются трофические изменения: повышенная сухость кожи, местный гипертрихоз или локальное выпадение волос, а иногда трофические язвы и остеоартропатии. При поражении сегментов CVIII – ThI, возникает синдром Бернара—Горнера: птоз, миоз, энофтальм, часто – уменьшение внутриглазного давления и расширение сосудов лица.
При поражении узлов симпатического ствола возникают сходные клинические проявления, особенно выраженные, если в процесс вовлекаются шейные узлы. Отмечаются нарушение потоотделения и расстройство функции пиломоторов, расширение сосудов и повышение температуры на лице и шее; вследствие снижения тонуса мышц гортани могут возникнуть охриплость голоса и даже полная афония, синдром Бернара—Горнера.
В случае раздражения верхнего шейного узла возникают расширение глазной щели и зрачка (мидриаз), экзофтальм, синдром, обратный синдрому Бернара—Горнера. Раздражение верхнего шейного симпатического узла может проявляться также резкими болями в лице и зубах.
Поражение периферических отделов вегетативной нервной системы сопровождается рядом характерных симптомов. Наиболее часто возникает своеобразный синдром, получивший название симпаталгии. При этом боли носят жгучий, давящий, распирающий характер, отличаются наклонностью к постепенному распространению вокруг области первичной локализации. Боли провоцируются и усиливаются изменениями барометрического давления и температуры окружающей среды. Могут наблюдаться изменения окраски кожных покровов, обусловленные спазмом или расширением периферических сосудов: побледнение, покраснение или цианотичность, изменения потоотделения и кожной температуры.
Вегетативные нарушения могут возникать при поражении черепных нервов (особенно тройничного), а также срединного, седалищного и др. Считается, что пароксизмы при невралгии тройничного нерва в основном связаны с поражениями вегетативных отделов нервной системы.
Поражение вегетативных ганглиев лица и полости рта характеризуется появлением жгучих болей в зоне иннервации, имеющей отношение к данному ганглию, пароксизмальностью, возникновением гиперемии, усилением потоотделения, в случае поражения подчелюстного и подъязычного узлов – усилением слюноотделения.
Методика исследования.
Существуют многочисленные клинические и лабораторные методы исследования вегетативной нервной системы. Обычно их выбор определяется задачей и условиями исследования. Однако во всех случаях необходимо учитывать исходное состояние вегетативного тонуса и уровень колебаний относительно фонового значения.
Установлено, что чем выше исходный уровень, тем меньшим будет ответ при функциональных пробах. В отдельных случаях возможна даже парадоксальная реакция. Исследование лучше проводить утром натощак или через 2 ч после еды, в одно и то же время, не менее 3 раз. При этом за исходную величину берется минимальное значение получаемых данных.
Для исследования исходного вегетативного тонуса применяются специальные таблицы, в которых содержатся данные, уточняющие субъективное состояние, а также объективные показатели вегетативных функций (питание, цвет кожи, состояние кожных желез, температура тела, пульс, артериальное давление, ЭКГ, вестибулярные проявления, функции дыхания, желудочно-кишечного тракта, тазовых органов, работоспособность, сон, аллергические реакции, характерологические, личностные, эмоциональные особенности и др.). Приводим основные показатели, которые могут использоваться как критерии, лежащие в основе исследования.
После определения состояния вегетативного тонуса исследуется вегетативная реактивность при воздействии фармакологических средств или физических факторов. В качестве фармакологических средств используется введение растворов адреналина, инсулина, мезатона, пилокарпина, атропина, гистамина и др.
Для оценки состояния вегетативной нервной системы применяются следующие функциональные пробы.
Холодовая проба. В положении больного лежа подсчитывают частоту сердечных сокращений и измеряют артериальное давление. После этого кисть другой руки опускают на 1 мин в холодную воду температуры 4 °С, затем вынимают руку из воды и каждую минуту регистрируют артериальное давление и частоту пульса до возвращения к исходному уровню. В норме это происходит через 2—3 мин. При повышении артериального давления более чем на 20 мм рт.ст. реакция оценивается как выраженная симпатическая, менее чем на 10 мм рт. ст. – как умеренная симпатическая, а при снижении давления – как парасимпатическая.
Глазосердечный рефлекс (Даньини—Ашнера). При надавливании на глазные яблоки у здоровых лиц сердечные сокращения замедляются на 6—12 в минуту. Если число сокращений замедляется на 12—16, это расценивается как резкое повышение тонуса парасимпатической части. Отсутствие замедления или ускорение сердечных сокращений на 2—4 в минуту указывают на повышение возбудимости симпатической части.
Солярный рефлекс. Больной лежит на спине, а обследующий производит давление рукой на верхнюю часть живота до ощущения пульсации брюшной аорты. Спустя 20—30 с число сердечных сокращений замедляется у здоровых лиц на 4—12 в минуту. Изменения сердечной деятельности оцениваются, как при глазосердечном рефлексе.
Ортоклиностатический рефлекс. Исследование проводится в два приема. У больного, лежащего на спине, подсчитывают число сердечных сокращений, а затем предлагают быстро встать (ортостатическая проба). При переходе из горизонтального положения в вертикальное частота сердечных сокращений увеличивается на 12 в минуту с повышением артериального давления на 20 мм рт.ст. При переходе больного в горизонтальное положение показатели пульса и давления возвращаются к исходным в течение 3 мин (клиностатическая проба). Степень ускорения пульса при ортостатической пробе является показателем возбудимости симпатической части вегетативной нервной системы. Значительное замедление пульса при клиностатической пробе указывает на повышение возбудимости парасимпатической части.
Проводятся также фармакологические пробы.
Проба с адреналином. У здорового человека подкожное введение 1 мл 0,1 % раствора адреналина вызывает через 10 мин побледнение кожи, повышение артериального давления, учащение пульса, увеличение уровня глюкозы в крови. Если указанные изменения возникают быстрее и оказываются более выраженными, это говорит о повышении тонуса симпатической иннервации.
Кожная проба с адреналином. На место укола кожи иглой наносится капля 0,1 % раствора адреналина. У здорового человека на таком участке возникают побледнение и розовый венчик вокруг.
Проба с атропином. Подкожное введение 1 мл 0,1 % раствора атропина вызывает у здорового человека сухость в полости рта и кожи, учащение пульса и расширение зрачков. Атропин, как известно, блокирует М-холинореактивные системы организма и является, таким образом, антагонистом пилокарпина. При повышении тонуса парасимпатической части все реакции, возникающие под действием атропина, ослабляются, поэтому проба может быть одним из показателей состояния парасимпатической части.
Исследуются также сегментарные вегетативные образования.
Пиломоторный рефлекс. Рефлекс «гусиной кожи» вызывается щипком или с помощью прикладывания холодного предмета (пробирка с холодной водой) или охлаждающей жидкости (ватка, смоченная эфиром) на кожу надплечья или затылка. На одноименной половине грудной клетки возникает «гусиная кожа» в результате сокращения гладких волосковых мышц. Дуга рефлекса замыкается в боковых рогах спинного мозга, проходит через передние корешки и симпатический ствол.
Проба с ацетилсалициловой кислотой. Со стаканом горячего чаю больному дают 1 г ацетилсалициловой кислоты. Появляется диффузное потоотделение. При поражении гипоталамической области может наблюдаться его асимметрия. При поражении боковых рогов или передних корешков спинного мозга потоотделение нарушается в зоне иннервации пораженных сегментов. При поражении поперечника спинного мозга прием ацетилсалициловой кислоты вызывает потоотделение только выше места поражения.
Проба с пилокарпином. Больному подкожно вводят 1 мл 1 % раствора пилокарпина гидрохлорида. В результате раздражения постганглионарных волокон, идущих к потовым железам, усиливается потоотделение. Следует иметь в виду, что пилокарпин возбуждает периферические М-холинорецепторы, вызывающие усиление секреции пищеварительных и бронхиальных желез, сужение зрачков, повышение тонуса гладкой мускулатуры бронхов, кишечника, желчного и мочевого пузыря, матки. Однако наиболее сильное действие пилокарпин оказывает на потоотделение. При поражении боковых рогов спинного мозга или его передних корешков в соответствующем участке кожи после приема ацетилсалициловой кислоты потоотделения не возникает, а введение пилокарпина вызывает потоотделение, поскольку сохранными остаются постганглионарные волокна, реагирующие на этот препарат.
Световая ванна. Согревание больного вызывает потоотделение. Рефлекс является спинальным, аналогичным пиломоторному. Поражение симпатического ствола полностью исключает потоотделение на пилокарпин, ацетилсалициловую кислоту и согревание тела.
Термометрия кожи (кожная температура). Исследуется с помощью электротермометров. Кожная температура отражает состояние кровоснабжения кожи, которое является важным показателем вегетативной иннервации. Определяются участки гипер-, нормо– и гипотермии. Различие кожной температуры в 0,5 °С на симметричных участках является признаком нарушений вегетативной иннервации.
Дермографизм. Сосудистая реакция кожи на механическое раздражение (рукояткой молоточка, тупым концом булавки). Обычно на месте раздражения возникает красная полоса, ширина которой зависит от состояния вегетативной нервной системы. У некоторых лиц полоса может возвышаться над кожей (возвышенный дермографизм). При повышении симпатического тонуса полоса имеет белый цвет (белый дермографизм). Очень широкие полосы красного дермографизма указывают на повышение тонуса парасимпатической нервной системы. Реакция возникает по типу аксон-рефлекса и является местной.
Для топической диагностики используется рефлекторный дермографизм, который вызывается раздражением с помощью острого предмета (проводят по коже острием иглы). Возникает полоса с неровными фестончатыми краями. Рефлекторный дермографизм представляет собой спинно-мозговой рефлекс. Он исчезает при поражении задних корешков, спинного мозга, передних корешков и спинномозговых нервов на уровне поражения.
Выше и ниже пораженной зоны рефлекс обычно сохраняется.
Зрачковые рефлексы . Определяются прямая и содружественная реакции зрачков на свет, реакция их на конвергенцию, аккомодацию и боль (расширение зрачков при уколе, щипке и других раздражениях какого-либо участка тела)
Для исследования вегетативной нервной системы применяют электроэнцефалографию. Метод позволяет судить о функциональном состоянии синхронизирующих и десинхронизирующих систем мозга при переходе от бодрствования ко сну.
При поражении вегетативной нервной системы нередко возникают нейроэндокринные нарушения, поэтому проводят гормональные и нейрогуморальные исследования. Изучают функцию щитовидной железы (основной обмен с применением комплексного радиоизотопного метода поглощения I311), определяют кортикостероиды и их метаболиты в крови и моче, углеводный, белковый и водно-электролитный обмен, содержание катехоламинов в крови, моче, цереброспинальной жидкости, ацетилхолина и его ферментов, гистамина и его ферментов, серотонина и др.
Поражение вегетативной нервной системы может проявляться психовегетативным симптомокомплексом. Поэтому проводят исследование эмоциональных и личностных особенностей больного, изучают анамнез, возможность психических травм, осуществляют психологическое обследование.
Литература для подготовки к занятию:
-
А.А. Скоромец, А.П. Скоромец, Т.А. Скоромец «Топическая диагностика заболеваний нервной системы»;
-
Вегетативные расстройства. Клиника, диагностика, лечение. /под редакцией А.М. Вейна;
-
Вегетативные расстройства. Клиника, диагностика, лечение. /под редакцией В.Л. Голубева
Источник: tgma-neuro-fpk.ru
Глава 17. Гипотензивные средства
Гипотензивными средствами называют лекарственные вещества, которые снижают артериальное давление. Чаще всего их применяют при артериальной гипертензии, т.е. при повышенном артериальном давлении. Поэтому эту группу веществ называют также ан-тигипертензивными средствами.
Артериальная гипертензия — симптом многих заболеваний. Различают первичную артериальную гипертензию, или гипертоническую болезнь (эссенциальная гипертензия), а также вторичные (симптоматические) гипертензии, например, артериальную гипертензию при гломерулонефрите и нефротическом синдроме (почечная гипертензия), при сужении почечных артерий (реноваскулярная гипертензия), феохромоцитоме, гиперальдостеронизме и др.
Во всех случаях стремятся излечить основное заболевание. Но даже если это не удается, следует устранять артериальную гипертензию, так как артериальная гипертензия способствует развитию атеросклероза, стенокардии, инфаркта миокарда, сердечной недостаточности, нарушениям зрения, расстройствам функции почек. Резкое повышение артериального давления — гипертензивный криз может привести к кровоизлиянию в мозг (геморрагический инсульт).
При разных заболеваниях причины артериальной гипертензии различны. В начальной стадии гипертонической болезни артериальная гипертензия связана с повышением тонуса симпатической нервной системы, которое ведет к увеличению сердечного выброса и сужению кровеносных сосудов. В этом случае артериальное давление эффективно снижают вещества, уменьшающие влияния симпатической нервной системы (гипотензивные средства центрального действия, адреноблокаторы).
При заболеваниях почек, в поздних стадиях гипертонической болезни повышение артериального давления связано с активацией системы ренин-ангиотензин. Образующийся ангиотензин II суживает кровеносные сосуды, стимулирует симпатическую систему, увеличивает выделение альдостерона, который повышает реабсорбцию ионов Na+ в почечных канальцах и таким образом задерживает натрий в организме. Следует назначать лекарственные средства, которые снижают активность системы ренин-ангиотензин.
При феохромоцитоме (опухоль мозгового вещества надпочечников) выделяемые опухолью адреналин и норадреналин стимулируют работу сердца, суживают кровеносные сосуды. Феохромоцито-му удаляют хирургическим путем, но перед операцией, во время операции или, если операция невозможна, снижают артериальное давление с помощью ос-адреноблокаторов.
Частой причиной артериальной гипертензии может быть задержка в организме натрия в связи с избыточным потреблением поваренной соли и недостаточностью натрийуретических факторов. Повышенное содержание Na+ в гладких мышцах кровеносных сосудов ведет к сужению сосудов (нарушается функция Na+/Ca2+ об-менника: уменьшается вход Na+ и выход Са2+; уровень Са2+ в цитоплазме гладких мыщц повышается). В результате повышается артериальное давление. Поэтому при артериальной гипертензии часто применяют диуретики, способные выводить избыток натрия из организма.
При артериальной гипертензии любого генеза антигипертензив-ное действие оказывают миотропные сосудорасширяющие средства.
Считают, что больным с артериальной гипертензией антигипертензивные средства следует применять систематически, предупреждая повышение артериального давления. Для этого целесообразно назначать антигипертензивные средства длительного действия. Чаще всего применяют препараты, которые действуют 24 ч и могут назначаться 1 раз в сутки (атенолол, амлодипин, эналаприл, лозартан, моксонидин).
В практической медицине из антигипертензивных средств чаще всего используют диуретики, β -адреноблокаторы, блокаторы кальциевых каналов, а-адреноблокаторы, ингибиторы АПФ, блокаторы АТ1-рецепторов.
Для купирования гипертензивных кризов внутривенно вводят диазоксид, клонидин, азаметоний, лабеталол, натрия нитропрус-сид, нитроглицерин. При нетяжелых гипертензивных кризах суб-лингвально назначают каптоприл, клонидин.
Классификация антигипертензивных средств
I. Средства, снижающие влияния симпатической нервной системы (нейротропные гипотензивные средства):
1) средства центрального действия,
2) средства, блокирующие симпатическую иннервацию.
П. Сосудорасширяющие средства миотропного действия:
1) донаторы N0,
2) активаторы калиевых каналов,
3) препараты с невыясненным механизмом действия.
III. Блокаторы кальциевых каналов.
IV. Средства, снижающие влияния системы ренин-ангиотензин:
1) средства, нарушающие образование ангиотензина II (средства, уменьшающие секрецию ренина, ингибиторы АПФ, ингибиторы вазопептидаз),
2) блокаторы AT1-рецепторов.
V. Диуретики.
Средства, снижающие влияния симпатической нервной системы
(нейротропные гипотензивные средства)
Высшие центры симпатической нервной системы расположены в гипоталамусе. Отсюда возбуждение передается к центру симпатической нервной системы, расположенному в ростровентролатеральной области продолговатого мозга (RVLM — rostro-ventrolateral medulla), традиционно называемому сосудодвигательным центром. От этого центра импульсы передаются к симпатическим центрам спинного мозга и далее по симпатической иннервации к сердцу и кровеносным сосудам. Активация этого центра ведет к увеличению частоты и силы сокращений сердца (увеличение сердечного выброса) и к повышению тонуса кровеносных сосудов — повышается артериальное давление.
Снизить артериальное давление можно путем угнетения центров симпатической нервной системы или путем блокады симпатической иннервации. В соответствии с этим нейротропные гипотензивные средства делят на средства центрального и периферического действия.
К гипотензивным средствам центрального действия относят кло-нидин, моксонидин, гуанфацин, метилдопу.
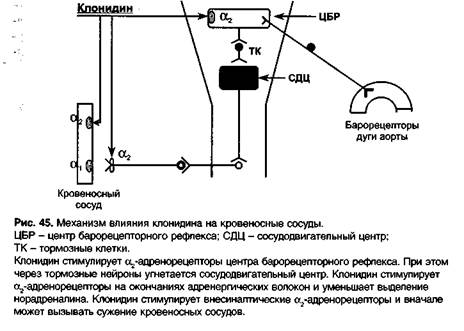
Клонидин (клофелин, гемитон) — а2-адреномиметик, стимулирует а2А-адренорецепторы в центре барорецепторного рефлекса в продолговатом мозге (ядра солитарного тракта). При этом возбуждаются центры вагуса (nucleus ambiguus) и тормозные нейроны, которые оказывают угнетающее влияние на RVLM (сосудодвигательный центр). Кроме того, угнетающее влияние клонидина на RVLM связано с тем, что клонидин стимулирует I1-рецеттгоры (имидазолиновые рецепторы).
В результате увеличивается тормозное влияние вагуса на сердце и снижается стимулирующее влияние симпатической иннервации на сердце и сосуды. Вследствие этого снижается сердечный выброс и тонус кровеносных сосудов (артериальных и венозных) — снижается артериальное давление.
Отчасти гипотензивное действие клонидина связано с активацией пресинаптических а2-адренорецепторов на окончаниях симпатических адренергических волокон — уменьшается высвобождение норадреналина.
В более высоких дозах клонидин стимулирует внесинаптические а2B-адренорецепторы гладких мышц кровеносных сосудов (рис. 45) и при быстром внутривенном введении может вызывать кратковременное сужение сосудов и повышение артериального давления (поэтому внутривенно клонидин вводят медленно, в течение 5-7 мин).
В связи с активацией а2-адренорецепторов ЦНС клонидин оказывает выраженное седативное действие, потенцирует действие этанола, проявляет анальгетические свойства.
Клонидин — высокоактивное гипотензивное средство (терапевтическая доза при назначении внутрь 0,000075 г); действует около 12 ч. Однако при систематическом применении может вызывать субъективно неприятный седативный эффект (рассеянность мыслей, невозможность сосредоточиться), депрессию, снижение толерантности к алкоголю, брадикардию, сухость глаз, ксеростомию (сухость во рту), констипацию, импотенцию. При резком прекращении приемов препарата развивается выраженный синдром отмены: через 18—25 ч артериальное давление повышается, возможен гипертензивный криз. β-Aдpeнoблoκaтopы усиливают синдром отмены клонидина, поэтому совместно эти препараты не назначают.
Применяют клонидин в основном для быстрого снижения артериального давления при гипертензивных кризах. В этом случае клонидин вводят внутривенно в течение 5—7 мин; при быстром введении возможно повышение артериального давления из-за стимуляции а2-адренорецепторов сосудов.
Растворы клонидина в виде глазных капель используют при лечении глаукомы (уменьшает продукцию внутриглазной жидкости ).
Моксонидин(цинт) стимулирует в продолговатом мозге имидазолиновые 11-рецепторы и в меньшей степени а2-адренорецепторы. В результате снижается активность сосудодвигательного центра, уменьшается сердечный выброс и тонус кровеносных сосудов -артериальное давление снижается.
Препарат назначают внутрь для систематического лечения артериальной гипертензии 1 раз в сутки. В отличие от клонидина при применении моксонидина менее выражены седативный эффект, сухость во рту, констипация, синдром отмены.
Гуанфацин(эстулик) аналогично клонидину стимулирует центральные а2-адренорецепторы. В отличие от клонидина не влияет на 11-рецепторы. Длительность гипотензивного эффекта около 24 ч. Назначают внутрь для систематического лечения артериальной гипертензии. Синдром отмены выражен меньше, чем у клонидина. 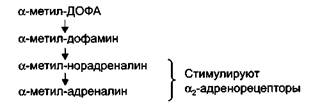
Метилдопа(допегит, альдомет) по химической структуре — а-метил-ДОФА. Препарат назначают внутрь. В организме метилдопа превращается в метилнорадреналин, а затем в метиладрена-лин, которые стимулируют а2-адренорецепторы центра барорецеп-торного рефлекса.
Метаболизм метилдопы
Гипотензивный эффект препарата развивается через 3—4 ч и продолжается около 24 ч.
Побочные эффекты метилдопы: головокружение, седативное действие, депрессия, заложенность носа, брадикардия, сухость во рту, тошнота, констипация, нарушения функции печени, лейкопения, тромбоцитопения. В связи с блокирующим влиянием а-метил-дофамина на дофаминергическую передачу возможны: паркинсонизм, повышенная продукция пролактина, галакторея, аменорея, импотенция (пролактин угнетает продукцию гонадотропных гормонов). При резком прекращении приема препарата синдром отмены проявляется через 48 ч.
Средства, блокирующие периферическую симпатическую иннервацию.
Для снижения артериального давления симпатическая иннервация может быть блокирована на уровне: 1) симпатических ганглиев, 2) окончаний постганглионарных симпатических (адренерги-ческих) волокон, 3) адренорецепторов сердца и кровеносных сосудов. Соответственно применяют ганглиоблокаторы, симпатолитики, ад-реноблокаторы.
Ганглиоблокаторы — гексаметония бензосульфонат(бензо-гексоний), азаметоний(пентамин), триметафан(арфонад) блокируют передачу возбуждения в симпатических ганглиях (блокируют NN-xo-линорецепторы ганглионарных нейронов), блокируют NN -холинорецепторы хромаффинных клеток мозгового вещества надпочечников и уменьшают выделение адреналина и норадреналина. Таким образом, ганглиоблокаторы уменьшают стимулирующее влияние симпатической иннервации и катехоламинов на сердце и кровеносные сосуды. Происходит ослабление сокращений сердца и расширение артериальных и венозных сосудов — артериальное и венозное давление снижается. Одновременно ганглиоблокаторы блокируют парасимпатические ганглии; таким образом устраняют тормозное влияние блуждающих нервов на сердце и обычно вызывают тахикардию.
Для систематического применения ганглиоблокаторы мало пригодны из-за побочных эффектов (выраженная ортостатическая ги-потензия, нарушение аккомодации, сухость во рту, тахикардия; возможны атония кишечника и мочевого пузыря, нарушение половых функций).
Гексаметоний и азаметоний действуют 2,5—3 ч; вводятся внутримышечно или под кожу при гипертензивных кризах. Азаметоний вводят также внутривенно медленно в 20 мл изотонического раствора натрия хлорида при гипертензивном кризе, отеке мозга, легких на фоне повышенного артериального давления, при спазмах периферических сосудов, при кишечной, печеночной или почечной коликах.
Триметафан действует 10—15 мин; вводится в растворах внутривенно капельно для управляемой гипотензии при хирургических операциях.
Симпатолитики— резерпин, гуанетидин(октадин) уменьшают выделение норадреналина из окончаний симпатических волокон и таким образом снижают стимулирующее влияние симпатической иннервации на сердце и сосуды — снижается артериальное и венозное давление. Резерпин снижает содержание норадреналина, дофамина и серотонина в ЦНС, а также содержание адреналина и норадреналина в надпочечниках. Гуанетидин не проникает через гематоэнцефалический барьер и не изменяет содержания ка-техоламинов в надпочечниках.
Оба препарата отличаются длительностью действия: после прекращения систематического приема гипотензивный эффект может сохраняться до 2 нед. Гуанетидин значительно эффективнее резерпина, но из-за выраженных побочных эффектов применяется редко.
В связи с избирательной блокадой симпатической иннервации преобладают влияния парасимпатической нервной системы. Поэтому при применении симпатолитиков возможны: брадикардия, по-выщение секреции НС1 (противопоказаны при язвенной болезни), диарея. Гуанетидин вызывает значительную ортостатическую гипотензию (связана со снижением венозного давления); при применении резерпина ортостатическая гипотензия мало выражена. Резерпин снижает уровень моноаминов в ЦНС, может вызывать седативный эффект, депрессию.
а-Лдреноблокаторы уменьшают сможнотимулирующее влияние симпатической иннервации на кровеносные сосуды (артерии и вены). В связи с расширением сосудов снижается артериальное и венозное давление; сокращения сердца рефлекторно учащаются.
a1-Адреноблокаторы — празозин(минипресс), доксазозин, тера-зозинназначают внутрь для систематического лечения артериальной гипертензии. Празозин действует 10—12 ч, доксазозин и тера-зозин —18—24 ч.
Побочные эффекты a1-адреноблокаторов: головокружение, заложенность носа, умеренная ортостатическая гипотензия, тахикардия, учащенное мочеиспускание.
a1 a2-Адреноблокатор фентоламинприменяют при феохромоцитоме перед операцией и во время операции удаления феохромоци-томы, а также в случаях, когда операция невозможна.
β -Адреноблокаторы — одна из наиболее употребительных групп антигипертензивных средств. При систематическом применении вызывают стойкий гипотензивный эффект, препятствуют резким подъемам артериального давления, практически не вызывают ортостатической гипотензии, обладают помимо гипотензивных свойств, антиангинальными и противоаритмическими свойствами.
β -Адреноблокаторы ослабляют и урежают сокращения сердца — систолическое артериальное давление снижается. Одновременно β -адреноблокаторы суживают кровеносные сосуды (блок β2 -адрено-рецепторов). Поэтому при однократном применении р-адреноблока-торов среднее артериальное давление снижается обычно незначительно (при изолированной систолической гипертензии артериальное давление может снизиться и после однократного применения β -адре-ноблокаторов).
Однако если р-адреноблокаторы применяют систематически, то через 1 —2 нед сужение сосудов сменяется их расширением — артериальное давление снижается. Расширение сосудов объясняют тем, что при систематическом применении р-адреноблокаторов в связи с уменьшением сердечного выброса восстанавливается барорецептор-ный депрессорный рефлекс, который при артериальной гипертензии бывает ослаблен. Кроме того, расширению сосудов способствуют уменьшение секреции ренина юкстагломерулярными клетками почек (блок β 1-адренорецепторов), а также блокада пресинаптических β 2-адренорецепторов в окончаниях адренергических волокон и уменьшение вьщеления норадреналина.
Для систематического лечения артериальной гипертензии чаще применяют β 1 -адреноблокаторы длительного действия — атенолол(тенормин; действует около 24 ч), бетаксолол(действует до 36 ч).
Побочные эффекты р-адреноблокаторов: брадикардия, сердечная недостаточность, затруднение атриовентрикулярной проводимости, снижение уровня ЛПВП в плазме крови, повышение тонуса бронхов и периферических сосудов (менее выражено у β 1 -адреноблокаторов), усиление действия гипогликемических средств, снижение физической активности.
a2 β -Адреноблокаторы — лабеталол(трандат), карведилол(дилатренд) уменьшают сердечный выброс (блок р-адренорецепто-ров) и снижают тонус периферических сосудов (блок а-адреноре-цепторов). Препараты применяют внутрь для систематического лечения артериальной гипертензии. Лабеталол, кроме того, вводят внутривенно при гипертензивных кризах.
Карведилол применяют также при хронической сердечной недостаточности .
Источник: megaobuchalka.ru
Особенности симпатической нервной системы
Симпатическая нервная система предназначена для активизации всех функций организма при стрессовой ситуации. Она обеспечивает реакцию по типу «сражайся или беги». Под влиянием раздражения нервных волокон, которые в нее входят, происходят такие изменения:
- слабый бронхоспазм;
- сужение артерий, артериол, особенно расположенных в коже, кишечнике и почках;
- сокращение матки, сфинктеров мочевого пузыря, капсулы селезенки;
- спазм радужной мышцы, расширение зрачка;
- понижение двигательной активности и тонуса кишечной стенки;
- ускоренная агрегация (соединение) тромбоцитов.

Усиление всех сердечных функций – возбудимости, проводимости, сократимости, автоматизма, расщепление жировой ткани и выброс почками ренина (повышает давление) связаны с раздражением бета-1 адренорецепторов. А стимуляция бета-2 типа приводит к:
- расширению бронхов;
- расслаблению мышечной стенки артериол в печени и мышцах;
- расщеплению гликогена;
- выбросу инсулина для проведения глюкозы внутрь клеток;
- образованию энергии;
- снижению маточного тонуса.
Симпатическая система не всегда оказывает однонаправленное действие на органы, что связано с наличием в них нескольких видов адренорецепторов. В конечном итоге в организме возрастает переносимость физических и умственных нагрузок, происходит усиление работы сердца и скелетной мускулатуры, перераспределение кровообращения для питания жизненно важных органов.
Чем отличается парасимпатическая система
Этот отдел вегетативной нервной системы предназначен для расслабления организма, восстановления после нагрузки, обеспечения пищеварения и накопления энергии. При активизации блуждающего нерва:
- возрастает приток крови к желудку и кишечнику;
- увеличивается выброс пищеварительных ферментов и продукция желчи;
- сужаются бронхи (в покое не требуется много кислорода);
- замедляется ритм сокращений, падает их сила;
- снижается тонус артерий и давление крови.

Влияние двух систем на сердце
Несмотря на то, что на сердечно-сосудистую систему симпатическая и парасимпатическая стимуляция оказывают противоположное воздействие, это не всегда так однозначно проявляется. А механизмы их взаимовлияния не имеют математической закономерности, не все они достаточно изучены, но установлено:
- чем больше повышается симпатический тонус, тем сильнее будет подавляющий эффект парасимпатического отдела – акцентированное противодействие;
- при достижении нужного результата (например, ускорения ритма при нагрузке) тормозится симпатическое и парасимпатическое влияние – функциональный синергизм (однонаправленное действие);
- чем выше начальный уровень активации, тем меньше возможность его возрастания при раздражении – закон исходного уровня.
Смотрите на видео о влиянии на сердце симпатической и парасимпатической систем:
Влияние возраста на вегетативный тонус
У новорожденных преобладает влияние симпатического отдела на фоне общей незрелости нервной регуляции. Поэтому пульс у них существенно ускорен. Затем обе части вегетативной системы развиваются очень быстро, достигая максимума к подростковому периоду. В это время отмечается наивысшая концентрация нервных сплетений в миокарде, что объясняет быструю смену давления и скорости сокращений при внешних воздействиях.
До 40 лет преобладает парасимпатический тонус, что сказывается на замедлении пульса в состоянии покоя и быстром возвращением его к норме после нагрузок. А затем начинаются возрастные изменения – сокращается количество адренорецепторов при сохранении парасимпатических ганглиев. Это приводит к следующим процессам:
- ухудшается возбудимость мышечных волокон;
- нарушаются процессы образования импульсов;
- повышается чувствительность сосудистой стенки и миокарда к действию гормонов стресса.
Под воздействием ишемии клетки приобретают еще большую реакцию на симпатические импульсы и реагируют даже на малейшие сигналы спазмом артерий и ускорением пульса. При этом возрастает электрическая нестабильность миокарда, что объясняет частое появление аритмии при стенокардии, а особенно при инфаркте.
Что происходит при возбуждении
В сердце находятся в основном бета 1 адренорецепторы, немного бета 2 и альфа типа. При этом они расположены на поверхности кардиомиоцитов, что повышает их доступность для основного медиатора (проводника) симпатических импульсов – норадреналина. Под влиянием активизации рецепторов происходят такие изменения:
- повышается возбудимость клеток синусового узла, проводящей системы, мышечных волокон, они реагируют даже на подпороговые сигналы;
- ускоряется проведение электрического импульса;
- возрастает амплитуда сокращений;
- увеличивается количество ударов пульса за минуту.
На наружной мембране клеток сердца обнаружены и парасимпатические холинорецепторы типа М. Их возбуждение тормозит активность синусового узла, но одновременно повышает возбудимость предсердных мышечных волокон. Этим можно объяснить развитие наджелудочковой экстрасистолии ночью, когда высок тонус блуждающего нерва.
Вторым депрессивным эффектом является угнетение парасимпатической системой проведения в атриовентрикулярном узле, что задерживает распространение сигналов на желудочки.

Таким образом, парасимпатическая нервная система:
- снижает возбудимость желудочков и повышает ее в предсердиях;
- замедляет сердечный ритм;
- тормозит образование и проведение импульсов;
- подавляет сократительную способность мышечных волокон;
- уменьшает потребность миокарда в кислороде;
- препятствует спазму стенок артерий и повышению давления крови.
Источник: CardioBook.ru

