Перикардиальный выпот
Перикардиальный выпот – накопление жидкости в полости перикарда. В большинстве случаев это происходит при перикардите. Однако иногда перикардиальный выпот возможен в отсутствие перикардита, например при микседеме (гипотиреозе) или разрыве сердца. Основное клиническое значение перикардиального выпота – опасность тампонады сердца, когда жидкость «душит» сердце, что может приводить к снижению артериального давления и даже остановке сердца.
В зависимости от характера выпота в перикарде различают: гидроперикард, гемоперикард, хелоперикард.
Острый или хронический выпот в полость перикарда образуется при чрезмерной выработке или уменьшении оттока перикардиальной жидкости, что приводит к ее накоплению в полости перикарда. Причина клинически очевидна только приблизительно в 25% случаев, еще в 25% случаев ее удается установить в ходе дополнительного обследования, но в оставшихся 50% она так и остается неизвестной.
Возможные причины:
- Застойная сердечная недостаточность при других патологических состояниях, таких как ревматизм легочное сердце или кардиомиопатия.
- Состояние после операций на сердце или после инфаркта миокарда.
- Заболевания соединительной ткани (склеродермия, системная красная волчанка, ревматоидный артрит).
- Новообразования: доброкачественные (миксома предсердий); первичные злокачественные (мезотелиома); вторичные злокачественные (например, рак легких или молочной железы).
- Хронические заболевания почек (уремия или гемодиализ) или другие причины гипоальбуминемии.
- Инфекции: острые (энтеровирус, аденовирус, вирус гриппа, Streptococcus pneumonia, Coxiell aburnetti (вызывает Q-лихорадку) или хронические (туберкулез, грибковые инфекции, паразитарные инфекции).
- Лекарственные препараты (прокаинамид, гидралазин) или состояние после лучевого воздействия.
- Тяжелый гипотиреоз с микседемой.
Рентгенография.
Рентгенолог может заподозрить наличие жидкости в перикарде на основании увеличения размеров “сердечной” тени. Однако поскольку увеличение тени сердца может произойти также вследствие его дилатации, одного установления увеличения “сердечной” тени недостаточно для решения вопроса о накоплении жидкости в перикарде. Сложность заключается в том, что рентгенологически за тенью наполненного жидкостью перикардиального мешка не различима тень самого сердца.
Ранним рентгенологическим признаком накопления экссудата в сердечной сорочке является не столько увеличение размеров, сколько изменение силуэта “сердечной” тени.
Треугольная форма тени возникает при длительно существующих хронических перикардиальных выпотах в связи с потерей эластичности наружным листком перикарда. Шаровидная форма тени говорит в пользу более свежего и увеличивающегося в объеме выпота. Характерный признак экссудативного перикардита – ослабление пульсации контура тени. Пульсация аорты остается четкой. При рецидивирующем течении процесса с образованием спаек рентгенологически может выявляться зубчатость сердечных контуров.
Эхокардиография.
Является методом выбора.
Визуализируется скопление жидкости между висцеральным и париетальным перикардом.
Более 1 см расстояние между висцеральной и париетальной плеврой считается массивным плевральным выпотом.
В начале жидкость скапливается сзади.
Источник: radiomed.ru
Среди различных болезней перикарда основное место принадлежит воспалительным — собственно перикардитам; другие формы поражения (кисты, новообразования) встречаются реже.
Перикардит — воспалительное заболевание околосердечной сумки и наружной оболочки сердца, являющееся чаще всего местным проявлением какого-либо общего заболевания (туберкулез, ревматизм, диффузные заболевания соединительной ткани) или сопутствующее заболевание миокарда и эндокарда.
Классификация.В настоящее время различные формы патологического процесса в перикарде подразделяют на основе клинико-морфологи-ческих признаков [Гогин Е.Е., 1979].
I. Перикардиты.
А. Острые формы: 1) сухой или фибринозный; 2) выпотной или экссудативный (серозно-фибринозный и геморрагический), протекающий с тампонадой сердца или без тампонады; 3) гнойный и гнилостный.
Б. Хронические формы: 1) выпотной; 2) экссудативно-адгезив-
ный; 3) адгезивный («бессимптомный», с функциональными
нарушениями сердечной деятельности, с отложением извести,
с экстраперикардиальными сращениями, констриктивный).
II. Накопление в полости перикарда содержимого невоспалительного
происхождения (гидро-, гемо-, пневмо- и хилоперикард).
III. Новообразования: солитарные, диссеминированные, осложненные
перикардитом.
IV. Кисты (постоянного объема, увеличивающиеся).
Этиология.Причины, ведущие к развитию болезни, разнообразны:
• Вирусная инфекция (грипп А и В, Коксаки А и В, ECHO).
• Бактериальная инфекция (пневмококки, стрептококки, менинго
кокки, кишечная палочка, прочая микрофлора).
• Туберкулез, паразитарная инвазия (редко).
• Системные заболевания соединительной ткани (наиболее часто при
ревматоидном артрите, системной красной волчанке).
• Аллергические заболевания (сывороточная болезнь, лекарственная
аллергия).
• Метаболические факторы (уремия, микседема, подагра).
• Массивная рентгенотерапия (лучевое поражение).
• Инфаркт миокарда (в раннем и отдаленном периоде).
• Операции на сердце и перикарде.
Из представленной классификации следует, что:
1) перикардит может быть самостоятельным заболеванием с опреде
ленной клинической картиной;
2) перикардит может быть частью другого заболевания, и клиничес
кая картина будет складываться из признаков, присущих этому заболева
нию (например, ревматоидному артриту или системной красной волчан
ке), и симптомов самого перикардита;
3) выраженность симптомов перикардита может варьировать: так, в
клинической картине могут доминировать симптомы перикардита или пе
рикардит будет не более как одним из прочих синдромов болезни, ни в
коей мере не определяющих прогноз и особенности лечебной тактики.
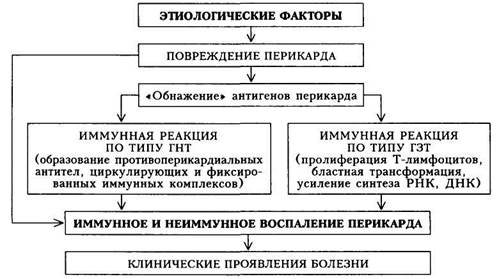
Патогенез.Механизмы развития болезни неоднородны и обусловливаются следующими факторами:
1) непосредственным токсическим воздействием на перикард, напри
мер, при метаболическом или лучевом поражении;
2) гематогенным или лимфогенным распространением инфекции;
3) непосредственным воздействием патологического процесса на пе
рикард (например, прорастание опухоли легкого или средостения, распро
странение гнойного процесса с плевры или прорыв в полость перикарда
абсцесса легкого, влияние субэпикардиального некроза миокарда на пери
кард при остром инфаркте миокарда);
4) аллергическим механизмом (по типу аутоагрессии — «антительный»
или иммунокомплексный механизм повреждения перикарда, иммунное вос
паление по механизму гиперчувствительности замедленного типа) — пери
кардиты при аллергических и системных заболеваниях соединительной
ткани, перикардиты с невыясненной этиологией (так называемые идиопати-
ческие, хотя роль вирусной инфекции в данном случае не отрицается).
Основные механизмы патогенеза перикардита представлены на схеме 12.
Таким образом, существует два основных пути повреждения перикарда — непосредственное воздействие патогенного агента и развитие воспаления на иммунной основе.
Клиническая картина.Проявления заболевания складываются из ряда синдромов:
1) синдром поражения перикарда (сухой, выпотной, слипчивый пери
кард) с острым или хроническим (рецидивирующим) течением;
2) синдром острофазных показателей (отражает реакцию организма
на воспалительный процесс; наблюдается при остром течении болезни,
чаще при сухом или выпотном перикардите);
3) синдром иммунных нарушений (наблюдается при иммунном генезе
поражения перикарда);
4) признаки другого заболевания (являющегося фоном для пораже
ния перикарда, например острый инфаркт миокарда, системная красная
волчанка или опухоль легкого и пр.).
 |
| Схема 12. Патогенез перикардита |
Сухой перикардит.На I этапе диагностического поиска выявляют жалобы больного на боль в области сердца, повышение температуры тела, одышку, нарушение общего самочувствия. Боль при сухом перикардите имеет наибольшее диагностическое значение и в отличие от болей при других заболеваниях сердца (в частности, при ИБО имеет ряд особенностей:
1) локализуется в области верхушки сердца, внизу грудины, непо
средственно не связана с физической нагрузкой и не купируется нитрогли
церином;
2) иррадиирует в шею, левую лопатку, эпигастрий, однако это не яв
ляется абсолютным признаком;
3) интенсивность болей колеблется в широких пределах (от незначи
тельной до мучительной);
4) усиливаются боли при дыхании и ослабевают в положении сидя с
некоторым наклоном тела вперед.
Симптомы общего характера, повышение температуры тела указывают лишь на переносимую (или перенесенную ранее) инфекцию. Естественно, что на I этапе диагностического поиска могут быть выявлены также жалобы, обусловленные заболеванием, приведшим к развитию перикардита (например, боли в суставах при ревматоидном артрите со всеми характерными признаками; кашель с выделением мокроты, похудание при опухоли легкого и пр.).
На II этапе диагностического поиска наиболее существенным признаком является обнаружение шума трения перикарда. Шум имеет ряд особенностей:
1) может быть преходящим, как в первые дни после острого инфаркта миокарда, или существовать длительное время (при уремическом перикардите);
2) может быть грубым и громким, даже определяться при пальпации,
или мягким;
3) воспринимается как скребущий, усиливающийся при надавливании
стетоскопом на прекардиальную область, чаще всего локализуется в об
ласти левого края грудины, в нижней ее части;
4) может состоять из трех компонентов: первый — непосредственно
перед I тоном, другой — в систоле, третий — в начале и середине диасто
лы (чаще всего шум определяется в систоле).
Основные задачи диагностического поиска на III этапе:
1) выявление критериев, позволяющих установить (или подтвердить)
вовлечение перикарда в патологический процесс;
2) установление этиологии заболевания, а также степени активности
патологического процесса;
3) уточнение характера заболевания, приведшего к развитию пери
кардита (если перикардит является составной частью какого-то иного за
болевания).
Электрокардиографическое исследование имеет большое значение, так как позволяет дифференцировать боли при остром перикардите от болей, обусловленных острым инфарктом миокарда. При перикардите отмечаются: 1) чаще во всех трех стандартных отведениях (ив ряде грудных) куполообразный подъем сегмента ST; 2) отсутствие дискордантности в изменениях сегмента ST; 3) отсутствие патологического зубца Q, что позволяет исключить острый инфаркт миокарда.
Лабораторные исследования имеют относительное значение для диагноза и показывают обычно изменения двоякого рода: 1) преходящий подъем «кардиоспецифических» ферментов (МВ-фракции КФК, повышение уровня •«сердечных» фракций ЛДГ—ЛДГ-1 и ЛДГ-2, умеренное повышение ACT и АЛТ); 2) более часто обнаруживаются изменения лабораторных анализов, имеющих отношение к •«фоновому» заболеванию, обусловливающему развитие острого перикардита (например, изменения, связанные с СКВ или инфарктом миокарда, острой пневмонией или вирусной инфекцией).
Сами по себе эти лабораторные сдвиги не имеют значения для диагноза перикардита, однако они демонстрируют «активность» основного заболевания.
Диагностика.Проявления сухого перикардита складываются из трех симптомов: боль характерной локализации, шум трения перикарда, изменения на ЭКГ.
Экссудативный перикардит.На I этапе диагностического поиска больные предъявляют жалобы, сходные с теми, что наблюдаются при сухом перикардите. Однако можно выделить характерные особенности экссудативного перикардита:
1) боль, бывшая достаточно острой при сухом перикардите, постепен
но ослабевает и становится тупой; иногда это просто чувство тяжести в об
ласти сердца;
2) появляется одышка при физической нагрузке, которая становится
слабее в положении сидя при наклоне туловища вперед (при этом экссу
дат скапливается в нижних отделах перикарда);
3) появляется сухой кашель, а иногда рвота вследствие давления экс
судата на трахею, бронхи и диафрагмальный нерв.
Эти симптомы не являются патогномоничными для выпотного перикардита и становятся объяснимыми при выявлении выпота в полости перикарда. Вместе с тем быстрота появления симптомов определяется скоростью нарастания выпота: при медленном появлении жидкости больной может не предъявлять никаких жалоб.
Если экссудативный перикардит развивается на фоне инфекции, то могут наблюдаться такие неспецифические симптомы, как повышение температуры тела, потливость и пр.
На II этапе диагностического поиска наиболее существенным является поиск признаков наличия жидкости в полости перикарда.
1) расширение границ сердечной тупости во все стороны (это наблю
дается, если количество жидкости превышает 300 — 500 мл), при этом
может отмечаться тенденция к увеличению площади абсолютной тупости,
имеющая диагностическое значение (этот симптом не выражен при нали
чии значительной эмфиземы легких);
2) в большинстве случаев верхушечный толчок и другие пульсации в
прекардиальной области не определяются;
3) тоны сердца глухие и сочетаются с шумом трения перикарда: если
удается проследить эволюцию перикардита от сухого до выпотного, то
можно наблюдать ослабление шума трения перикарда;
4) появляется так называемый парадоксальный пульс — ослабление
его наполнения на высоте вдоха;
5) вследствие повышения венозного давления отмечается набухание
шейных вен, особенно заметное при горизонтальном положении больного;
одновременно наблюдается одутловатость лица.
На III этапе диагностического поиска существенное значение для установления диагноза имеют электрокардиографическое, рентгенологическое и эхокардиографическое исследования.
Электрокардиограмма отражает изменения, сходные с наблюдаемыми при сухом перикардите: подъем сегмента ST с последующей инверсией зубца Т и отсутствием патологического зубца Q; часто отмечается сниженный вольтаж комплекса QRS, по мере рассасывания экссудата вольтаж возрастает.
Рентгенологическое исследование грудной клетки выявляет:
1) расширение тени сердца, приближающейся по форме к треуголь
ной, что сочетается с «чистыми» легочными полями. Подобная картина
позволяет дифференцировать изменения сердца при выпотном перикарди
те от кардиомегалии при развитии сердечной недостаточности;
2) уменьшение пульсации по внешнему контуру сердечной тени, вну
шающее подозрение на возможность перикардиального выпота. Этот при
знак ненадежен, так как может наблюдаться и при снижении сократитель
ной функции сердца, расширенного вследствие других заболеваний.
Эхокардиография позволяет определить даже небольшие количества жидкости в полости перикарда: появляются «эхо-пространства» между неподвижным перикардом и колеблющимся при сокращениях сердца эпикардом. Другой признак — указание на наличие жидкости над передней и задней стенками сердца (при больших выпотах) или только над задней стенкой (при меньшем количестве жидкости).
Из дополнительных инструментальных методов, позволяющих выявить наличие жидкости в полости перикарда, применяют ангиокардио-
график). При введении контрастного вещества в полость правого сердца четко контурируемые правые отделы сердца отделены пространством от внешнего контура сердца вследствие наличия жидкости в полости перикарда. Родионуклидный метод исследования также расширяет возможности подтверждения выпотного перикардита. Радиоизотопный препарат (коллоидный сульфид технеция) вводят в локтевую вену, после чего проводят сканирование сердца с помощью специального счетчика и записывающего устройства. При наличии жидкости в полости перикарда между легкими и тенью сердца, а также между сердцем и печенью определяется пространство, свободное от изотопа. Оба метода в настоящее время практически не используются в связи с большей точностью и неинвазивным характером эхокардиографического исследования.
Лабораторное исследование включает прежде всего анализ перикар-диального выпота.
Следует знать, что для перикардиального парацентеза существуют определенные показания:
а) симптомы тампонады сердца (значительное расширение тени, рез
кое повышение венозного давления, снижение артериального давления,
парадоксальный пульс);
б) подозрение на наличие гноя в полости перикарда;
в) подозрение на опухолевое поражение перикарда.
Первые два показания являются абсолютными.
Если перикардиальная жидкость имеет воспалительное происхождение, то относительная плотность ее 1,018—1,020, содержание белка превышает 30 г/л, реакция Ривальты положительная. Среди лейкоцитов могут преобладать нейтрофилы (если перикардит развивается после перенесенной пневмонии или другой инфекции) или лимфоциты (при хроническом течении болезни туберкулезной этиологии, а также при неизвестной этиологии — идиопатический перикардит). В экссудате при опухолевых перикардитах удается обнаружить атипические клетки. Если перикардит является «спутником» лимфогранулематоза, то можно выявить клетки Березовского —Штернберга. При так называемом холестериновом выпоте при микроскопии видны кристаллы холестерина, детрит и отдельные клеточные элементы в стадии жирового перерождения. Бактериологическое исследование жидкости неэффективно для обнаружения флоры.
Другая группа лабораторных данных относится к проявлениям основного заболевания, приведшего к развитию перикардита (например, обнаружение LE-клеток, антител к ДНК и РНК при системной красной волчанке или обнаружение ревматоидного фактора при ревматоидном артрите).
Критериями активности текущего воспалительного процесса (любого генеза) являются неспецифические острофазовые показатели (увеличение СОЭ, содержания аг-глобулинов, фибриногена, появление СРБ, изменение лейкоцитарной формулы).
Диагностика. Выпотной перикардит диагностируют на основании следующих признаков: 1) расширение границ сердца с резким ослаблением пульсации его контура, 2) отсутствие верхушечного толчка (или расположение его в пределах сердечной тупости), 3) глухость сердечных тонов, иногда в сочетании с шумом трения перикарда, 4) парадоксальный пульс (симптом необязателен), 5) повышение венозного давления, 6) изменения
на ЭКГ, эхокардиографические признаки наличия жидкости в полости перикарда.
Констриктивный перикардит.Констриктивный (слип-чивый) перикардит чаще диагностируется у мужчин, чем у женщин (2 — 5:1), в возрасте 20 — 50 лет и представляет собой исход выпотного перикардита. Однако часто констриктивный перикардит возникает без фазы накопления жидкого выпота или после его рассасывания. Наиболее выраженные рубцовые изменения перикарда с последующим отложением извести развиваются как исход гнойного или туберкулезного перикардита, а также гемоперикарда или геморрагического перикардита любой этиологии. Менее выраженные изменения перикарда наблюдаются при ревматических панкардитах. Последние способствуют также поражению клапанного аппарата с формированием порока сердца. Утолщение перикарда (часто до 1 см) с отложением извести формирует ригидную оболочку вокруг сердца, препятствующую диастолическому расслаблению желудочков. Рубцовые процессы могут также распространяться на устья полых вен и фиброзную оболочку печени. В начале диастолы желудочки быстро наполняются кровью, но к концу ее приток крови в правый желудочек резко нарушается. Все это ведет к падению давления в яремных венах во время быстрого наполнения желудочков и значительному его подъему в конце диастолы. Давление в венах большого круга резко повышается, что способствует увеличению печени, асциту и отекам.
На I этапе диагностического поиска при незначительных изменениях перикарда жалобы больных могут быть неспецифическими (слабость, повышенная утомляемость); иногда отмечается тяжесть в области правого подреберья за счет застоя крови в печени. Обычно не представляется возможным при расспросе выявить ранее перенесенный острый перикардит. При длительном течении болезни этиологию процесса не удается установить, при длительности до года этиология определяется более точно.
При выраженной констрикции и повышении венозного давления жалобы больных более определенны:
1) появление асцита (характерно, что отеки появляются вслед за асци
том, а не предшествуют ему, как при правожелудочковой недостаточности);
2) одутловатость и чувство «набухания» лица в горизонтальном поло
жении тела;
3) уменьшение выделения мочи.
На II этапе диагностического поиска наиболее существенными признаками является обнаружение застойных явлений в большом круге кровообращения:
1) набухание яремных вен, особенно выраженное в горизонтальном
положении больного, при этом отмечается резкое спадение вен в началь
ный период диастолы желудочков;
2) асцит различной степени выраженности;
3) увеличение печени, а при длительном течении болезни — увеличе
ние селезенки;
4) желтушность кожных покровов вследствие выраженного венозного
застоя в печени (иногда с формированием циркуляторного цирроза печени);
5) при длительном течении болезни развивается кахексия верхней по
ловины тела, контрастирующая с асцитом и отеками нижних конечностей.
Кроме этих диагностически важных симптомов, могут наблюдаться другие, не являющиеся обязательными, но их наличие также обусловлено поражением сердца и особенностями гемодинамики:
1) парадоксальный пульс: при вдохе наполнение пульса на лучевой
артерии уменьшается;
2) мерцательная аритмия (распространение склеротического процесса
на субэпикардиальные слои миокарда и особенно на область синусно-
предсердного узла, лежащего возле устья верхней полой вены);
3) трехчленный ритм (за счет появления дополнительного тона в диа
столе).
Размеры сердца обычно не увеличены, шумы не выслушиваются. Однако это не является обязательным, так как при констриктивном перикардите, развивающемся у больных ревматизмом или хроническими диффузными заболеваниями соединительной ткани, могут формироваться клапанные пороки с увеличением полостей сердца и измененной звуковой картиной.
При быстром развитии констрикции асцит и гепатомегалия развиваются быстро, однако асцит менее выражен и не сопровождается кахексией.
На III этапе диагностического поиска можно получить большое количество данных, подтверждающих первоначальную диагностическую концепцию.
Рентгенологическое исследование является наиболее значимым. Оно помогает выявить обызвествление перикарда и отсутствие застойных явлений в легких, что весьма существенно для дифференциации причин, обусловливающих выраженные застойные явления в большом круге кровообращения. Однако надо помнить, что изолированная кальцификация перикарда может не сопровождаться констриктивным синдромом, а констрик-тивный синдром может быть и без признаков кальцификации перикарда.
Размеры сердца у больных с констриктивным перикардитом, как правило, не увеличены, что имеет значение при дифференциальной диагностике констриктивного перикардита и других заболеваний сердца, ведущих к выраженной правожелудочковой недостаточности.
У пожилых размеры сердца могут быть увеличены (вследствие, например, артериальной гипертензии или в случаях развития констриктивного перикардита на фоне ревматического порока сердца; однако последнее сочетание считается редким).
Сердце может быть увеличено также в случае сочетания перикардита с тяжелым миокардитом (естественно, что такое заключение делается ретроспективно, так как с момента острого перикардита и миокардита до выявления констриктивного синдрома проходит много времени). Существенным фактором надо признать, что сердце у таких больных увеличено тотально в отличие от больных с пороками сердца, у которых отмечается изолированное (или преимущественное) увеличение отдельных камер сердца.
Электрокардиограмма отражает неспецифические признаки, во многом сходные с наблюдаемыми у больных с выпотом в полость перикарда.
1. Снижение вольтажа комплекса QRS и признаки нарушения внут-рижелудочковой проводимости.
2. Увеличение и зазубренность зубца Рц; зубец PVl сходен с Я-mitrale,
так как имеется увеличенная вторая негативная фаза зубца.
3. Уплощение или инверсия зубца Т в различных отведениях.
Лабораторные исследования при констриктивном перикардите проводятся с целью: 1) установления этиологии заболевания, что оказывается возможным нечасто; 2) определения вовлечения в патологический процесс печени (вследствие хронического застоя крови или утолщения фиброзной оболочки) и наличия, а также выраженности функциональных ее изменений (прежде всего следует обращать внимание на степень снижения уровня альбумина сыворотки, повышение уровня сывороточных ферментов ACT и АЛТ, снижение уровня протромбина и холинэстеразы, а также повышение содержания билирубина).
Диагностика.Констриктивный перикардит распознают на основании следующих признаков:
1. Повышение венозного давления при отсутствии признаков пораже
ния сердца (в виде кардиомегалии, органических шумов, ИБС, артериаль
ной гипертензии).
2. Асцит и увеличение печени.
3. Отсутствие пульсации по контуру сердца.
4. Обнаружение обызвествления перикарда.
5. Недостаточное диастолическое расслабление желудочков (обнару
живается при зондировании правых отделов сердца).
Формулировка развернутого клинического диагноза.Развернутый клинический диагноз перикардита формулируют с учетом следующих компонентов: 1) этиологии перикардита (если имеются точные сведения);
2) клинико-морфологической формы (сухой, выпотной, слипчивый);
3) характера течения (острый, рецидивирующий, хронический); 4) нали
чия осложнений или синдромов, определяющих тяжесть заболевания
(мерцательная аритмия, асцит, отеки, гепатомегалия, псевдоцирроз Пика
печени и пр.).
При обследовании больного прежде всего следует выявить форму поражения перикарда, а затем на основании тех или иных симптомов установить этиологию заболевания. В ряде случаев установить этиологию не удается при самом тщательном анализе клинической картины. В таких случаях говорят об идиопатическом перикардите (все же можно предположить вирусную или туберкулезную природу, хотя это трудно доказать определенно).
Лечение.Лечебные мероприятия при перикардитах проводятся с учетом: 1) этиологии процесса (если ее удается установить); 2) механизмов патогенеза; 3) клинико-морфологической формы (сухой, выпотной, слипчивый); 4) выраженности тех или иных синдромов, определяющих тяжесть заболевания.
Воздействие на этиологические факторы предусматривает:
1. Лечение «основного» заболевания, на фоне которого развился пе
рикардит.
2. Воздействие на инфекцию, грибковые и паразитарные патогенные
факторы.
3. Устранение профессиональных и прочих вредных воздействий.
• Учитывая, что перикардит может явиться частью какого-либо другого заболевания, необходимо проводить терапию, направленную
на борьбу с этим заболеванием (например, кортикостероидная терапия системной красной волчанки, терапия препаратами золота или D-пеницилламином ревматоидного артрита, цитостатические препараты при распространении лимфогранулематозного процесса на листки перикарда). В то же время при перикардите в остром периоде инфаркта миокарда (эпистенокардитический перикардит), равно как при перикардите в терминальной стадии хронической почечной недостаточности, не требуется каких-то специальных мер.
• Если в происхождении перикардита отчетливо доказана роль инфек
ции (например, при пневмонии, экссудативном плеврите), необхо
дим курс антибиотикотерапии. При неспецифических перикардитах, в
частности пара- и постпневмонических, целесообразно назначать
антибиотики из группы пенициллина (пенициллин по 2 000 000 —
3 000 000 ЕД/сут в сочетании с 0,5 г стрептомицина или полу
синтетические пенициллины — оксациллин, метициллин, ампицил
лин).
При перикардитах туберкулезной этиологии следует длительно проводить антибактериальную терапию стрептомицином в сочетании со фти-вазидом и другими противотуберкулезными препаратами (ПАСК, метазид и пр.).
Недостаточный эффект антибиотиков является основанием для перехода к другим препаратам — из группы цефалоспоринов (кефзол, цепо-рин), а также рифадину, рифампицину и пр. Препараты назначают в адекватных дозах и на достаточный срок. Если доказана роль грибковых или паразитарных агентов в происхождении заболевания, то следует использовать соответствующие препараты (нистатин, фузидин и пр.).
• Устранение воздействия профессиональных и прочих внешних па
тогенных факторов предусматривает также и профилактику обо
стрений болезни при наклонности к хронизации.
Воздействие на механизмы патогенеза предусматривает прежде всего иммуносупрессивную терапию.
Учитывая, что в большинстве случаев перикардиты имеют аллергический патогенез, особенно при экссудативных формах любой этиологии (естественно, кроме опухолевых и протекающих с нагноением), целесообразно проводить иммуносупрессивную терапию кортикостероидами (пред-низолон в умеренных дозах — 20 — 30 мг/сут). Преднизолон показан и при перикардитах туберкулезной этиологии в обязательном сочетании с противотуберкулезными препаратами (если обратное развитие процесса задерживается). Преднизолон является и средством лечения основного заболевания (СКВ, склеродермия, дерматомиозит и пр.).
Целесообразно использование преднизолона (15 — 20 мг) в сочетании с нестероидными противовоспалительными средствами (НПП): индомета-цин, вольтарен. При перикардите, являющемся составной частью постинфарктного синдрома, преднизолон в сочетании с НПП представляется наиболее оптимальной комбинацией.
В сочетании с НПП преднизолон применяют при идиопатических рецидивирующих (обычно доброкачественно текущих) перикардитах. При каждом рецидиве курс сочетанной терапии дает положительный эффект.
Состояние больного может определяться выраженностью отдельных синдромов: болевого, отечно-асцитического, тампонадой сердца, выраженными сращениями листков перикарда. В связи с этим необходимо проведение специальных мероприятий:
а) при сильных болях в области сердца прием ненаркотических
анальгетиков, преимущественно НПП;
б) отечно-асцитический синдром при развитии констриктивного пери
кардита или выпота в полость перикарда лечится мочегонными средствами
(фуросемид, этакриновая кислота, или урегит) и конкурентами альдосте-
рона (спиронолактон, или верошпирон); рекомендуется ограничение при
ема поваренной соли (не более 2 г/сут);
в) при симптомах тампонады сердца — срочное проведение пункции
полости перикарда и извлечение жидкости;
г) развитие симптомов констрикции является показанием к операции
перикардэктомии. Однако и после операции необходимо проведение этио-
тропной и патогенетической терапии (учитывая, что наибольшую долю
констрикции дает перикардит туберкулезной этиологии, целесообразно
длительное применение противотуберкулезных препаратов, иногда в соче
тании с малыми дозами кортикостероидов).
Прогноз.Наиболее неблагоприятен прогноз при гнойных и опухолевых перикардитах. Своевременное лечение сухого или выпотного перикардита полностью ликвидирует симптомы заболевания. Прогноз констриктивного перикардита существенно улучшается после успешно проведенной перикардэктомии.
Профилактика.Своевременное лечение заболеваний, приводящих к вовлечению в патологический процесс перикарда, существенно уменьшает вероятность развития перикардита.
Источник: studopedia.ru
Введение
Поражение воспалительным процессом перикарда встречается в 3-6% аутопсий, т. е. возникает относительно нередко, однако при жизни распознается плохо даже в стационарных условиях. Обусловлено это большим разнообразием форм и клинических проявлений болезни, часто замаскированной симптомами сопутствующих заболеваний. Это многообразие детально представлено в сложных классификациях, отражающих этиологию и клинико-морфологические особенности перикардита [1].
В последние годы отмечается рост заболеваемости туберкулезом и более тяжелое его течение, что сопровождается увеличением осложнений. При этом туберкулезный перикардит переносят до 1/10 больных легочным туберкулезом [5]. Своевременная диагностика туберкулезного перикардита имеет большое значение особенно при констрикции сердца, так как хирургическое вмешательство поможет радикально изменить прогноз.
Частота туберкулезных перикардитов, по данным патологоанатомических исследований, колеблется от 1,1 до 15,8% [3]. Разумеется, число фактически заболевших больше, чем число умерших.
Туберкулез может вызывать любую известную форму перикардита. Клиническая симптоматология зависит от течения перикардита (острое, хроническое), от количества и характера жидкости в перикардиальной сорочке, от осложнений перикардита и главным образом от характера основного туберкулезного процесса [5,6]. Как известно, перикардит может быть первым клиническим проявлением туберкулеза и протекать на фоне туберкулезного поражения других органов. В первом случае перикардит характеризуется определенным комплексом симптомов, во втором — он маскируется основным туберкулезным заболеванием.
Лучевые методы диагностики (традиционная рентгенодиагностика, ультразвуковые методы, компьютерная томография и радионуклидная диагностика) сегодня являются основными в выявлении патологии кардиопульмональной системы в целом и перикарда в частности. Несмотря на то, что в последнее время среди методов лучевых исследований в диагностике перикардита акцент смещен в сторону ультразвуковой локации, традиционная рентгенодиагностика этой патологии у больных туберкулезом не потеряла своего значения и по-прежнему остается первичным этапом (проверочная флюорография) [4]. При наличии клинических проявлений и подозрении на сердечную патологию (поскольку все больные поступают в стационар с уже имеющимися данными рентгенологических исследований) предварительную оценку сердечно-сосудистой системы можно дать уже по обычной обзорной рентгенограмме.
Основным уточняющим методом диагностики сердечной патологии в нашей клинике является ультразвуковой — особенно эффективный при выявлении воспалительных процессов в перикарде, позволяющий оценить движение листков перикарда, их эхогенность, наличие включений в перикардиальной жидкости, гемодинамические расстройства [1, 6, 7].
Материалы и методы
С января 1997 г. по август 2001 г. в НИИ фтизиопульмонологии ММА им. И.М. Сеченова обследовано 3224 пациентов, из них туберкулезом органов дыхания 1896 (58,8%). Патология перикарда при комплексном обследовании выявлена у 240 (7,4% общего количества больных), из них у 108 был диагностирован туберкулезный перикардит (45%). С 1997 г. у больных туберкулезом легких отмечена тенденция роста числа перикардитов: 1997г. — 4,9%, 1998 г. — 6,4, 1999 г. — 7,0, 2000 г. — 8,2%.
Перикардит туберкулезной этиологии наблюдался при первичном туберкулезе в 20 (18,5%) и при вторичных его формах в 88 (81,5%) случаях . При первичном туберкулезе течение перикардита имело острый характер: в 85% (15 случаев) сухой и в 15% (5 случаев) — экссудативный перикардит. При вторичных формах туберкулеза клиническое течение перикардита имело хронический характер: в 90,9% (80 случаев) экссудативный и 9,1% (8 случаях) констриктивный перикардит.
При первичном туберкулезе перикардит, исходящий из лимфожелезистого компонента первичного комплекса, возникал в случае прогрессирования течения процесса в период генерализации. Перикард поражался преимущественно лимфогенным путем, причем в генезе перикардита имел значение не только инфекционный, но и аллергический фактор (поражение серозных оболочек по типу полисерозита).
При вторичных формах туберкулеза перикардит развивался как токсико-аллергический (серозно-фибринозный или серозный) в большинстве случаев в период экссудативно-казеозного обострения процесса. У больных с эмпиемой плевры поражение перикарда происходило контактным путем.
Основными методами лучевой диагностики перикардита были ультразвуковые и рентгенологические.
Результаты исследований
Анализ результатов показал, что каждый случай туберкулезного перикардита представляет большие диагностические трудности, особенно если туберкулезное поражение ограничивается только перикардом, а выпот остается малым.
Пример 1 иллюстрирует наличие острого сухого перикардита у больного с туберкулезом периферических и внутригрудных лимфатических узлов (рис.1).
Мужчина 22 лет находился на амбулаторном лечении в консультационном отделении в течение 2-х месяцев. В последние 2 дня появились жалобы на тупую, давящую боль в области сердца, усиливающуюся на вдохе и при движении; одышку. При обследовании выявлен систоло-диастолический, не связанный с тонами сердца, шум трения пери карда, который выслушивался во втором и четвертом межреберье слева. Границы относительной сердечной тупости не изменены.
При рентгенологическом исследовании органов грудной клетки очаговых и инфильтративных изменений в легких не выявлено, корни структурны, тень сердца не изменена (рис. 1 а).
Данные электрокардиограммы (ЭКГ) также оказались малоинформативными (рис. 1б): определяются только умеренно выраженные диффузные изменения миокарда левого желудочка (зубец Т уплощен и сглажен во всех отведениях).
При эхокардиографическом (ЭХОКГ) исследовании выявлены гиперэхогенные включения на внутренних поверхностях листков перикарда, отсутствие эхонегативного пространства за передней стенкой правого желудочка, за задней стенкой левого желудочка и верхушкой; параллельное переднезаднее движение листков перикарда; нарушение диастолической функции миокарда левого желудочка (рис. 1в, г).
При кардиоинтервалографическом исследовании по методике Р.М. Баевского определяется гипердиастолический вариант и напряжение компенсаторных сил организма (табл.1).
Результаты анализа ритмограммы: артериальное давление (АД) лежа 120/80, стоя 110/90 мм рт. ст. Вегетативная реактивность (ВР) — 7,2 у.е.
Коэффициент компенсаторных возможностей миокарда левого желудочка (L), рассчитанный по предложенной нами формуле с применением показателей час тоты сердечный сокращений (ЧСС), фракции выброса (ФВ) и индекса напряжения (ИН) для выявления скрытой сердечной не достаточности, был равен 10,8 условных единиц (у. е.).
Иммуноферментный анализ крови дал слабоположительную реакцию, а по результатам НСТ-теста (по модификации М.П. Грачевой, 1986) получены данные об активном специфическом воспалении.
Таким образом, по данным ЭХОКГ и кардиоинтервалографического исследования больному был поставлен диагноз острого сухого перикардита с наличием скрытой сердечной недостаточности.
Пример 2 иллюстрирует наличие острого экссудативного перикардита с признаками тампонады сердца у больного с туберкулезом бронхов (рис. 2).
Мужчина 49 лет поступил в отделение с жалобами на нарастание одышки, сердцебиение, давящие боли в области сердца. Лицо одутловатое, кожные покровы бледные, определялось набухание шейных вен. Из анамнеза было известно, что больной находился на лечении в противотуберкулезном диспансере в течение 3-х недель и направлен в клинику для уточнения диагноза и лечения.
Обзорная рентгенограмма органов грудной полости больного отражает классические признаки экссудативного перикардита (рис. 2а): все размеры сердечной тени увеличены до очень значительных, контуры ее закруглены в форме «графина», тень сосудов укорочена, наблюдается ателектаз нижней доли левого легкого (симптом Эверта).
При экссудативном перикардите на ЭКГ отмечено тотальное снижение вольтажа комплексов QRS во всех отведениях, перегрузка предсердий, аритмия (желудочковая экстрасистола), однако эти признаки не являются специфическими (рис. 2 в).
Данные кардиоинтервалографического исследования отражают гипердиастолический вариант и срыв компенсаторных сил организма (табл. 2).
Результаты анализа ритмограммы: АД лежа 180/116, стоя 160/130 мм рт. ст. ВР — 0,72 у.е.
Коэффициент компенсаторных возможностей организма L=71 у.е., что соответствует выраженной сердечной недостаточности.
При ЭХОКГ исследовании выявлено 1,5 л жидкости в полости перикарда (рис. 2 г), отмечено уплотнение и утолщение листков перикарда до 8 мм, сепарация листков за передней стенкой правого желудочка до 26 мм и зазадней стенкой левого желудочка до 12 мм (рис. 2 д,е), наличие включений фибрина и тромбоцитов в пери кардиальной жидкости; присутствовали колабирование передней стенкой правого желудочка и передней стенки правого предсердия в диастолу, снижение систолической и нарушение диастолической функции миокарда правого и левого желудочков, регургитирующие потоки в нижней полой вене и печеночных венах.
При посеве плевральной жидкости выявлены микобактерии туберкулеза (++); при иммуноферментном анализе крови и по результатам НСТ-теста получены данные о специфическом воспалении.
Таким образом, диагноз острого экссудативного перикардита с признаками тампонады и выраженной сердечной недостаточности был поставлен по данным рентгенологического исследования, ЭХОКГ и кардиоинтервалографического исследования. Достаточно убедительными признаками перикардита туберкулезной этиологии явились кожные туберкулиновые пробы, а так же иммуноферментные анализы крови и плевральной жидкости.
Пример 3 иллюстрирует хороший результат специфической терапии у больной при хроническом экссудативном перикардите и плеврите туберкулезной этиологии (рис. 3).
Женщина 56 лет поступила в хирургическое отделение с диагнозом: хронический экссудативный плеврит туберкулезной этиологии, которым она страдала в течение 5 лет. В клинику пациентка поступила для отработки тактики лечения в период обострения с жалобами на боль в правом боку и за грудиной, усиливавшимися при кашле и смене положения тела; одышку при физической нагрузке, субфебрилитет в течение 2-х недель.
При рентгенологическом исследовании органов грудной полости в междолевой щели, парамедиастинально и в нижнезадних отделах правой плевральной полости определялся выпот; реберно-диафрагмальный синус не дифференцировался, легочный рисунок подчеркнут, структура правого корня сохранена. Левое легкое без изменений. Размеры сердечно-сосудистой тени не увеличены. Сердечные дуги по левому контуру сердца четко не дифференцируются (см. рис. 3 а,б).
Данные ЭКГ выявили снижение амплитуды зубцов во всех отведениях, увеличение нагрузки на правое предсердие и умеренно выраженные диффузные изменения миокарда левого желудочка (см. рис. 3в). При кардиоинтервалографическом исследовании определялись асимпатикотоническая вегетативная реактивность и гипердиастолический вариант кардиоинтервалографического исследования (табл. 3).
Результаты анализа ритмограммы: АД лежа 160/95, стоя 150/100 мм рт. ст. ВР — 0,68 у.е.
Коэффициент компенсаторных возможностей организма L=41,3 у.е., что соответствует умеренно выраженной сердечной не достаточности.
При ЭХОКГ исследовании у больной отмечены: утолщение и уплотнение листков перикарда, участки адгезии за задней стенкой левого желудочка, сепарация листков перикарда за передней стенкой правого желудочка 9 мм, неровность внутреннего контура листков перикарда, умеренное увеличение количества жидкости в полости перикарда до 110 мл с включениями фибрина, раннее диастолическое движение межжелудочковой перегородки, нарушение диастолической функции миокарда левого желудочка (I тип), снижение систолической функции миокарда правого (ФВ=50%) и левого (ФВ=56%) желудочков (см. рис. 3г).
Через 3 месяца противотуберкулезного лечения у больной отмечена значительная положительная динамика. При рентгенологическом исследовании органов грудной полости количество жидкости в медиастинальной плевре значительно уменьшилось, отмечена тенденция в сторону организации плеврального выпота. Обращает внимание повышение интенсивности плевральной тени, прилежащей к сердечной тени, что косвенно указывает на вовлечение в процесс вместе с плевральными листками и листков перикарда (см. рис. 3 д,е).
При кардиоинтервалографическом исследовании отмечается гиперсимпатикотонический вариант кардиоинтервалографического исследования с до статочной вегетативной реактивностью (табл. 4). Коэффициент компенсаторных возможностей организма L = 3,1 у.е., что со ответствует норме.
Результаты анализа ритмограммы: АД лежа 140/80, стоя 150/85 мм рт. ст. ВР — 3,4 у.е.
По данным ЭХОКГ отмечалось уплотнение париетального листка и еще сохраняющееся утолщение висцерального листка перикарда, отсутствие участков адгезии за задней стенкой левого желудочка, уменьшение количества жидкости в полости перикарда до 89 мл, нормализация диастолической функции миокарда левого желудочка, увеличение систолической функции миокарда правого (ФВ=62%) и левого (ФВ=75%) желудочков (см. рис. 3 з). Отсутствие отчетливой положительной динамики на ЭКГ (рис. 3 ж) характерно для течения хронического перикардита.
Таким образом, по данным ЭХОКГ и кардиоинтервалографического исследования у больной был диагностирован хронический экссудативный перикардит с умеренно выраженной сердечной недостаточностью до начала лечения и в стадии частичного рассасывания без признаков сердечной недостаточности на фоне противотуберкулезной терапии.
О трудностях клинико-лучевой диагностики констриктивного перикардита туберкулезной этиологии свидетельствует еще одно наше наблюдение.
Пример 4. Больной 55 лет поступил в терапевтическое отделение для обследования и лечения с диагнозом: цирротический туберкулез легких, легочно-сердечная недостаточность (рис. 4). Состояние его стало ухудшаться за 6 месяцев до поступления в больницу. Из анамнеза известно, что муж чина болен туберкулезом более 20 лет, а последние 5 лет обострений не отмечалось.
При поступлении состояние тяжелое. Жалобы на выраженную одышку в покое, сухой кашель, отеки. При осмотре кожные покровы бледные, асцит, отеки голеней и стоп. Аускультативно — жестковатое дыхание, хрипов нет, в верхних отделах слева дыхание не проводится. Сердечные тоны глухие, границы сердца не расширены.
На обзорных рентгенограммах (рис. 4 а, б) верхняя доля левого легкого уменьшена в объеме, интенсивно неоднородно затемнена за счет грубых фиброзных изменений и массивных плевральных наслоений, на фоне которых определяются различной величины интенсивные четко очерченные очаги. Участок грубого линейного фиброза выявляется также в верхней доле правого легкого. Левый корень подтянут кверху, не структурен. Органы средостения в верхнем отделе смещены влево. Тень сердца вертикально расположена, справа выбухает 2-я дуга. Заключение: плевропневмоцирроз легких.
Больному выполнена компьютерная томография (рис. 4 г, д), на которой свежих инфильтративных и очаговых изменений в легких не выявлено. Заключение: КТ — картина цирротического туберкулеза легких. Атеросклероз аорты. Жидкости в полости перикарда, плевральных полостях, уплотнения листков перикарда, перикардиальных сращений не определяется.
На ЭКГ — выраженная синусовая тахикардия (ЧСС=120 уд./мин, отклонение электрической оси сердца вправо с поворотом вокруг продольной оси по часовой стрелке, систолическая перегрузка правых отделов сердца, выраженные диффузные изменения миокарда левого желудочка (рис. 4в).
При кардиоинтервалографическом исследовании — асимпатикотоническая вегетативная реактивность и гипердиастолический вариант кардиоинтервалографического исследования (табл. 5). Коэффициент компенсаторных возможностей организма L = 92 у.е., что соответствовало выраженной сердечной недостаточности.
Результаты анализа ритмограммы: АД лежа 160/100, стоя 150/115 мм рт. ст. ВР — 0,74 у.е.
При ЭХОКГ исследовании (рис. 4е) выявлено утолщение до 8 мм и уплотнение листков перикарда, отсутствие эхонегативного пространства за задней стенкой левого желудочка и за передней стенкой правого желудочка, параллельное переднезаднее движение листков перикарда, диффузный гипокинез межжелудочковой перегородки, дискинез межжелудочковой перегородки, диффузный гипокинез задней стенки левого желудочка, значительное снижение систолической функции миокарда левого и правого желудочков: фракция выброса (ФВ) ЛЖ = 39%, фракция укорочения (ФУ) ЛЖ = 19, ФВ ПЖ = 35, ФУ ПЖ = 17%. Диастолическую функцию левого желудочка оценить не представлялось возможным из-за выраженной тахикардии. При доплерографии выявлено снижение раннего митрального потока в начале вдоха, замедление времени изоволюмического расслабленния, а также уменьшение раннего трехстворчатого потока с началом выдоха. Отсутствие изменения диаметра нижней полой вены во время вдоха, регургитирующие потоки в нижней полой вене и печеночных венах свидетельствовали о развитии легочной гипертензии (систолическое давление в легочной артерии равно 84 мм рт. ст.).
Таким образом, по данным ЭХОКГ и кардиоинтервалографического исследования, поставлен диагноз констриктивного перикардита с признаками выраженной сердечной недостаточности, и больной был направлен в хирургическое отделение.
Из примера 4 видно, что большое прогностическое значение имеет продолжительность периода от появления первых признаков болезни до начала проведения антибактериальной терапии.
Анализируя вышеприведенные клинические наблюдения, хотелось бы заметить, что из всего комплекса методов лучевых исследований — ведущим в диагностике перикардитов явился ультразвуковой. Нельзя не отметить, что тщательный анализ клинических данных, дополненный такими лучевыми, функциональными и лабораторными методами исследования, как рентгенография, ЭКГ, кардиоинтервалографическое исследование, кожные туберкулиновые пробы, иммуноферментные анализы крови и плевральной жидкости, позволил избежать серьезных диагностических ошибок и лишний раз подтвердил известный тезис отечественного клинициста проф. И. А. Кассирского: «Технике да, техницизму нет».
Заключение
Развитие медицины неразрывно связано с совершенствованием инструментальных методов функциональной, ультразвуковой и рентгенологической диагностики и углублением знаний по этим дисциплинам.
Однако правильное толкование инструментальных данных и получение общего представления о патологии невозможно без предварительного клинического и лабораторного обследования больного. Только в руках клинициста имеется возможность правильно оценить данные анамнеза, жалоб и объективного статуса в каждом конкретном случае, сопоставить с ними сведения, полученные с помощью инструментальных методов. Последние дают наиболее полную информацию о заболевании.
Литература
- Диагностика и лечение внутренних болезней / Под. ред. Е.Е. Гогина. М.: Медицина, 1991. Т. I. С. 383, 388-390.
- Клиническое руководство по ультразвуковой диагностике. Т. 5. М.: Видар, 1998.
- Малая Л.Т. Диагностика и лечение болезней сердца и сосудов, обусловленных туберкулезом. Киев, 1969. С. 43.
- Ратобыльский Г. В., Овчинников В.И. Рентгенодиагностика перикардита у больных в терминальной стадии хронической почечной недостаточности с использованием компьютерной томографии и цветовой дешифровки // Терапевтический архив. Т. 61. 1989. N 6. С. 102-105.
- Сумароков А.В., Моисеев В.С. Клиническая кардиология: Руководство для врачей. М., 1995. С.127.
- Хоменко А.Г. Туберкулез: Руководство по внутренним болезням. М.: Медицина, 1996.
- Фейгенбаум Х. Эхокардиография. М.: Видар, 1999.
- Keller E. Beitr. Klin. Tuberk., 1963. N 82. Р. 213-219.
Источник: www.medison.ru
