Причины возникновения
Медики уверяют, что это состояние провоцируется только определенными факторами. Основные причины гиповолемического шока:
- большая кровопотеря, вызванная получением различных травматических повреждений. Она может быть спровоцирована кишечно-желудочными кровотечениями, неграмотным хирургическим вмешательством, секвестрацией крови в зоне повреждения костей, деформированием мягких тканей;
- утрата плазмы и плазмоподобных жидкостей с отсутствием дальнейшего компенсирования. В роли первоисточника этого недуга выступает панкреатит, ожог кожи, непроходимость кишечника;
- скопление больших объемов крови в капиллярах. Такие изменения возникают только при появлении инфекционных заболеваний и травматических повреждениях;
- утрата большого объема изотонических жидкостей после продолжительной диареи или длительной рвоте, вызванной инфекционными заболеваниями.
Чтобы восстановить состояние пострадавшего и спасти ему жизнь, медику необходимо выявить причину шока, а также немедленно заняться лечением первоисточника проблемы.
От каких механизмов зависит тяжесть шока?
В развитии патогенеза компенсации кровопотери имеют значение:
- состояние нервной регуляции сосудистого тонуса;
- способность сердца работать в условиях гипоксии;
- свертываемость крови;
- условия окружающей среды по дополнительному обеспечению кислородом;
- уровень иммунитета.
Ясно, что у человека с хроническими заболеваниями шансов перенести массивную кровопотерю значительно меньше, чем у ранее здорового. Работа военных медиков в условиях афганской войны показала, насколько тяжелой оказывается умеренная кровопотеря для здоровых бойцов в условиях высокогорья, где насыщенность воздуха кислородом снижена.
У человека в среднем циркулирует постоянно около 5л крови по артериальным и венозным сосудам. При этом 75% находится в венозной системе. Поэтому от быстроты адаптации именно вен зависит последующая реакция.
Внезапная потеря 1/10 части от циркулирующей массы не дает возможности быстро «пополнить» запасы из депо. Венозное давление падает, что ведет к максимальной централизации кровообращения для поддержки работы самого сердца, легких и головного мозга. Такие ткани, как мышцы, кожа, кишечник организмом признаются «лишними» и выключаются из кровоснабжения.
Во время систолического сокращения выталкиваемый объем крови недостаточен для тканей и внутренних органов, он питает только коронарные артерии. В ответ включается эндокринная защита в виде повышенной секреции адренокортикотропного и антидиуретического гормонов, альдостерона, ренина. Это позволяет задержать жидкость в организме, прекратить мочевыделительную функцию почек.
Одновременно повышается концентрация натрия, хлоридов, но теряется калий.
Повышенный синтез катехоламинов сопровождается спазмом сосудов на периферии, растет сосудистое сопротивление.
За счет циркуляторной гипоксии тканей наступает «закисление» крови накопившимися шлаками — метаболический ацидоз. Он способствует нарастанию концентрации кининов, которые разрушают сосудистые стенки. Жидкая часть крови выходит в межтканевое пространство, а в сосудах накапливаются клеточные элементы, образуются все условия для повышенного тромбообразования. Возникает опасность необратимого диссеминированного внутрисосудистого свертывания (ДВС-синдрома).
Сердце пытается компенсировать необходимый выброс учащением сокращений (тахикардией), но их не хватает. Потери калия снижают сократительную способность миокарда, формируется сердечная недостаточность. Артериальное давление резко падает.
Восполнение объема циркулирующей крови способно предотвратить общие нарушения микроциркуляции. От скорости и полноты оказания мероприятий неотложного значения зависит жизнь пациента.
Патогенез гиповолемического шока
В человеческом организме кровь может находиться только в двух основных состояниях:
- циркулирующая кровь (составляет около 80% от всего объема). Ее основные функции — насыщение организма кислородом и поставка питательных веществ ко всем тканям;
- запас крови — эта часть находится в костях, селезенки и печени и не принимает участия в общем кровотоке. Ее предназначение — поддержание нужного кровообращения в экстренных ситуациях и продление жизни организма.
При получении различных травм, связанных с кровопотерей, барорецепторы раздражаются и «запас» крови выбрасывается к основному кровотоку. Если это количество не приводит к значительным улучшениям, организм включает защитный механизм, направленный на сохранение мозга, сердечной мышцы и легких.
Менее значимые органы и снабжающие конечности сосуды сужаются, а кровь продолжает циркулировать только в жизненно значимых органах.
Такое состояния является довольно тяжелым и часто провоцирует паралич сосудистой стенки и расширение капилляров.
В результате подобной ситуации большая часть циркулирующей жидкости переходит в другие отделы, что лишь увеличивает недостаток кровоснабжения центральных органов. При отсутствии квалифицированной помощи подобные процессы вызовут поражение всех видов тканей и приведут к сбою в обменных системах.
Клинические проявления гиповолемического шока
Клиника гиповолемического шока определяется:
- общим объемом потери жидкости;
- скоростью кровопотери при геморрагическом шоке;
- возможностями организма к компенсации (связаны с возрастом, наличием хронических болезней, тренированностью).
Спортсмены и люди, длительно проживающие в жарком климате, условиях высокогорья, отличаются устойчивостью к потере крови и других жидкостей.
По симптомам можно судить о величине кровопотери и наоборот, врачи пользуются классификацией оценки состояния больного в зависимости от объема циркулирующей крови (ОЦК). Они приведены в таблице.
| Степень потери ОЦК в % | Гемодинамические признаки | Особенности проявления симптомов |
| до 15 | при подъеме с кровати частота ударов сердца увеличивается на 20 и более за минуту | в лежачем положении не определяются |
| 20–25 | артериальное давление снижается, но верхнее не ниже 100 мм рт. ст., пульс в пределах 100 – 110 в минуту | в лежачем положении артериальное давление нормальное |
| 30–40 | верхнее давление ниже 100 мм рт. ст., пульс нитевидный чаще 100 | кожа бледная, холодные руки и ноги, снижается выделение мочи |
| более 40 | артериальное давление резко снижено, пульс на периферических артериях не определяется | кожа бледная с мраморным оттенком, холодная на ощупь, нарушено сознание до степени коматозного состояния |
Обычные жалобы пациента на:
- головокружение,
- сонливость,
- одышку.
Состояние сознания может изменяться от заторможенности до периодов возбуждения. Дыхание поверхностное. При отсутствии неотложной медицинской помощи пациент впадает в кому. Смертельный исход наступает от остановки сердца.
- Компенсации или первая стадия — потеря крови не более 15–25% от общего объема, у больного полностью сохранено сознание, он адекватно отвечает на вопросы, при осмотре обращает на себя внимание бледность и похолодание кожи конечностей, слабый пульс, артериальное давление на нижних границах нормы, частота сердечных сокращений увеличена до 90–110 в минуту.
- Вторая стадия, или декомпенсация, — в соответствии с названием, проявляются симптомы кислородной недостаточности мозга, слабости сердечного выброса. Обычно характерна для острой кровопотери от 25 до 40% общего циркулирующего объема крови. Срыв приспособительных механизмов сопровождается нарушением сознания пациента.
неврологии оно расценивается как сопорозное, имеется заторможенность мышления. На лице и конечностях выраженный цианоз, руки и ноги холодные, тело покрыто липким потом. Артериальное давление (АД) резко снижается. Пульс слабого наполнения, характеризуется как «нитевидный», частота до 140 в минуту. Дыхание частое и поверхностное. Резко ограничено мочевыделение (до 20 мл в час). Подобное сокращение фильтрационной функции почек называется олигурией. - Третья стадия необратимая — состояние пациента расценивается как крайне тяжелое, требующее реанимационных мероприятий. Сознание отсутствует, кожные покровы бледные, с мраморным оттенком, артериальное давление не определяется или можно замерить только верхний уровень в пределах 40–60 мм рт. ст. Пульс на локтевой артерии прощупать невозможно, при достаточно хороших навыках ощущается на сонных артериях, тоны сердца глухие, тахикардия доходит до 140–160 в минуту.
Стадии заболевания
Гиповолемический шок имеет три стадии развития:
- нехватка объема циркулирующей крови — ее дефицит приводит к уменьшению венозного притока к сердцу. В результате этого падает давление и уменьшает ударный объем мышцы. Кровь, ранее находящаяся в тканях, начинает поступать в сосуды;
- наступление гиповолемического шока — из-за нехватки крови сердце не наполняется ей в полном объеме, артериальное давление снижается. К жизненно важным органам не поступает кислород и питательные вещества в результате этого возникает полиорганная недостаточность. Органы поражаются в определенной последовательности: сначала страдает кожа и скелетные мышцы, потом почки и органы брюшной полости, и в завершение поражаются легкие, сердце и мозг;
- стимуляция симпатоадреналиновой системы — секреция катехоламинов начинает увеличиваться из-за раздражения барорецепторов. Количество адреналина и норадреналина резко увеличивается в десятки раз.
Выброс этих гормонов приводит к повышению тонуса сосудов и восстанавливает сократительную способность сердца. Вены во всем организме (даже мышцах и коже) и селезенке также начинают сокращаться.
Подобные действия помогают поддержать артериальное давление в мозге и сердце, но блокируют поступление крови в менее значимые органы.
Такая компенсация достаточно эффективна в течение короткого промежутка времени, но если нормальная циркуляция крови не будет восстановлена в кратчайший срок, этот защитный механизм окажется неэффективным и спровоцирует ишемию органов и тканей;
Как определяется степень кровопотери?

В диагностике врачу удобнее всего пользоваться объективными признаками шока. Для этого подходят такие показатели:
- объем циркулирующей крови (ОЦК) — определяется лабораторным путем;
- шоковый индекс.
Доказано, что потерю ¼ части объема крови организм может полностью восстановить своими силами. А при быстром исчезновении половины объема происходит срыв компенсаторных реакций. Восстановление возможно только с помощью лечения.
Смертельный исход наступает при резком снижении ОЦК на 60% и более.
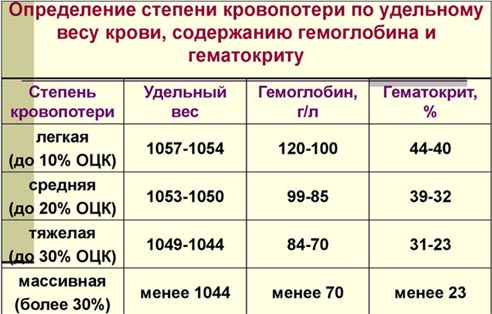
Для констатации степени тяжести пациента существует классификация, связанная с минимальными возможностями в определении гиповолемии по лабораторным и клиническим признакам.
| Степень шока (гиповолемии) | % потери ОЦК | Кровопотеря в мл | Снижение систолического АД |
| легкая | от 15 до 25 | 700–1300 | на 10% от рабочего уровня |
| среднетяжелая | от 25 до 35 | 1300–1800 | до 90–100 мм рт.ст. |
| тяжелая | до 50% | 2000–2500 | 60 мм рт. ст. |
Приведенные показатели не подходят к оценке тяжести шока у детей. Если у новорожденного малыша общий объем крови едва достигает 400 мл, то для него потеря 50 мл вполне аналогична 1л у взрослого человека. Кроме того, дети страдают от гиповолемии гораздо сильнее, поскольку у них слабо выражены механизмы компенсации.
Шоковый индекс в состоянии определить любой медицинский работник. Это соотношение подсчитанной частоты сокращений сердца к величине систолического давления. В зависимости от полученного коэффициента ориентировочно судят о степени шока:
- 1,0 — легкая;
- 1,5 — среднетяжелая;
- 2,0 — тяжелая.
Лабораторные показатели в диагностике должны указать на тяжесть анемии. Для этого определяются:
- гемоглобин,
- количество эритроцитов,
- гематокрит.
Для своевременного выбора тактики лечения и распознавания тяжелого осложнения в виде синдрома диссеминированного внутрисосудистого свертывания пациенту определяют показатели коагулограммы.
Контроль за диурезом необходим в диагностике поражения почек и нарушения фильтрации.
Симптомы гиповолемии
Проявления симптоматики гиповолемии зависят от количества и быстроты потери крови, от скорости процесса обезвоживания. На протекание патологии также влияют дополнительные факторы: возрастная и весовая категории, наличие хронических болезней, таких как диабет, сердечная, почечная и легочная недостаточность.
Общего характера
Характерными признаками развития заболевания, общими для всех видов гиповолемии, является:
- побледнение кожных покровов;
- проявления гипотонии со снижением физической активности;
- увеличение частоты пульсации сердца и учащенное дыхание;
- расстройство мозговой функциональности.
Снижение циркуляции крови и гипотония вызывают нарушения в процессе терморегуляции, больного сильно знобит даже с повышенной температурой, его кожа «леденеет». При нарастании пульсации и учащения дыхания появляется дискомфорт в области грудной клетки.
Появление критических симптомов связано с сильнейшей потерей крови, до 65 – 70% всего объема циркулирующей и проявляется:
- понижением показателей артериального давления до 60 мм;
- явной тахикардией, с частотой пульсации 150 – 160 ударов;
- стремительным побледнением кожи вплоть до цианоза;
- развитием судорог;
- понижением температуры тела;
- нарушением почечной функциональности в виде анурии.
Резкое снижение давления провоцирует явные признаки нарушений в работе мозга: состояние спутанности и заторможенности сознания переходит в обморочную фазу, чреватую быстрым развитием комы.
Гиповолемический шок может проявляться различным образом, в зависимости от того, как быстро произошла кровопотеря, сколько объема крови потерял пострадавший. Кроме того, симптоматика зависит и от индивидуальных особенностей организма, возраста человека, наличия хронических заболеваний (особенно проблем с сердцем и легкими). Основными признаками гиповолемического шока являются:
- тахикардия — прогрессирующее учащение пульса;
- понижение артериального давления;
- чувство тошноты и рвота;
- бледность кожного покрова;
- проблемы с восприятием.
В зависимости от кровопотери симптоматика будет проявляться следующим образом:
- около 15% — если человек будет находиться в горизонтальном положении, его практически ничего не будет беспокоить. Единственным признаком будет повышение сердечного ритма при принятии вертикального положения;
- 20—25% — пульс станет более быстрым (110 ударов в минуту), артериальное давление незначительно понизиться. В горизонтальном положении состояние человека также приблизится к норме;
- 30—40% — даже если пострадавший будет лежать, давление снизится ниже 100 мм ртутного столба, пульс будет превышать 100 ударов в минуту. У человека резко побледнеет лицо, а конечности станут холодными;
- более 40% — кожа пострадавшего станет не только холодной и бледной, но местам будет казаться прозрачной. Артериальное давление снизится настолько сильно, что пульс на периферических артериях не будет прощупываться. Человек периодически теряет сознание, не понимает, что с ним происходит. Если не будет оказана неотложная помощь, пострадавший может впасть в кому.
Оценить общую клиническую картину и состояние больного смогут только опытные травматологи или хирург, поэтому при появлении подобной симптоматики человека необходимо немедленно доставить в больницу.
Как оказать помощь на догоспитальном этапе?
Действия по оказанию первой помощи на фоне выявленного острого кровотечения должны быть направлены на:
- меры по остановке кровотечения;
- предупреждение гиповолемии (обезвоживания).
Помощь при геморрагическом шоке не может обойтись без:
- наложения кровоостанавливающих повязок, жгута, иммобилизации конечности при ранениях крупных сосудов;
- придания пострадавшему лежачего положения, при легкой степени шока пострадавший может находиться в эйфоричном состоянии и неадекватно оценивать свое самочувствие, пытаться встать;
- по возможности восполнения потери жидкости с помощью обильного питья;
- согревания теплыми одеялами, грелками.
К месту происшествия необходимо вызвать «Скорую помощь». От скорости действий зависит жизнь пациента.
Алгоритм действий врача определяется тяжестью травмы и состоянием пациента:
- проверка эффективности давящей повязки, жгута, наложение зажимов на сосуды при открытых ранениях;
- установка систем для переливания в 2 вены, по возможности пункция подключичной вены и ее катетеризация;
- налаживание переливания жидкости для скорейшего возмещения ОЦК, при отсутствии Реополиглюкина или Полиглюкина на время транспортировки подойдет обычный физиологический раствор;
- обеспечение свободного дыхания путем фиксации языка, установки воздуховода, при необходимости интубация и перевод на аппаратное дыхание или использование ручного мешка Амбу;
- проведение обезболивания с помощью инъекции наркотических аналгетиков, Баралгина и антигистаминных препаратов, Кетамина;
- введение кортикостероидов для поддержки артериального давления.
«Скорая» должна обеспечить максимально быструю (со звуковым сигналом) доставку пациента в стационар, сообщить по рации или телефону о поступлении пострадавшего для готовности персонала приемного отделения.
Оказание первой помощи
Поскольку гиповолемический шок может привести к смерти человека, пострадавшему необходимо оказать медпомощь, которая продлит его жизнь до приезда квалифицированных специалистов. Неотложная помощь при подобном шоковом состоянии включает в себя следующее:
- выявление первоисточника проблемы;
- анализ патогенеза;
- устранение шокового состояния.
Вне зависимости от симптоматики и объема кровопотери патогенетическая терапия поможет скорректировать и устранить основные нарушения, которые возникают у людей в шоковом состоянии. Если причина подобного состояния выявлена, ее можно попытаться устранить самостоятельно (этиотропная терапия).
При отсутствии минимального медицинского образования заниматься этиотропной терапией и рисковать жизнью человека не стоит, поскольку при неграмотном вмешательстве состояние пострадавшего лишь усугубиться.
Чтобы максимально помочь человеку, необходимо учитывать множество различных факторов, но алгоритм неотложной помощи всегда будет одинаковым:
- пострадавшего необходимо положить в горизонтальное состояние, так организму легче будет обеспечивать циркуляцию крови, кроме того, ее основной объем сдвинется ближе к сердцу. Ноги пострадавшего при этом нужно поднять выше уровня головы;
- при помощи накладывания жгута или сжатии артерии необходимо попытаться остановить кровотечение;
- если у пострадавшего имеются раны, их нужно обработать антисептиком и наложить повязку;
- после подобных манипуляций нужно проверить пульс человека и оценить его состояние в целом;
- чтобы уменьшить болезненные ощущения, пострадавшему необходимо дать обезболивающие препараты
После всех этих действий остается только согревать потерпевшего и дожидаться приезда медиков. Дальнейшую помощь смогут оказать только квалифицированные специалисты.
Оказать существенную помощь пострадавшему в состоянии шока без медицинского вмешательства нельзя, даже при обезвоживании. Выпаивание больного не восстановит быстро электролитный баланс, обязательно потребуется внутривенное вливание. Первым действием неотложной помощи является вызов бригады скорой помощи.
До приезда медицинских работников следует провести некоторые неотложные действия, направленные на облегчение критического состояния человека:
- при обильных внешних кровотечениях расположить тело таким образом, чтобы повреждения были значительно выше сердечной области. При шоке, вызванном иными причинами – уложить пострадавшего горизонтально с приподнятыми ногами, для обеспечения притока крови в область сердца. При подозрениях на позвоночные травмы, трогать и изменять положение запрещается;
- расположить голову человека на боку, дабы предотвратить удушение при рвотном приступе;
- прислушаться к дыханию, при слабом либо шумном проверить проходимость дыхательных путей. При необходимости очистить ротовую полость и поправить запавший язык;
- укрыть пострадавшего, попытаться успокоить и не отходить до приезда врачей.
Оказание первой помощи в случае явных кровотечений заключается в очищении раневой поверхности. При попадании посторонних предметов глубоко в тканевые структуры нельзя пытаться их вынуть. Следует постараться приостановить кровь:
- при поврежденных конечностях – закрутить жгут выше раневой поверхности. Записать время и подложить бумагу под закрутку, т. к. пострадавший в любой момент может потерять сознание;
- при признаках венозного кровотечения (равномерного вытекания темной крови) — наложить тугую антисептическую повязку;
- при невозможности сделать перевязку – остановить кровь марлевым тампоном, тканью, даже полиэтиленом. Материал прижимают к ране и плотно держат до прибытия врачей. Тампон нельзя снимать ни на секунду, при наполнении кровью следует добавлять новый слой.
Если существует подозрение на скрытое кровотечение, не следует предлагать больному воды, чтобы не допустить возможной асфиксии.
В любом случае пострадавшему, находящемуся в предшоковом состоянии, не дают никаких лекарств и не делают обезболивающих уколов до прибытия кареты скорой помощи.
Основы терапии геморрагического шока
В условиях стационара терапия шока обеспечивается комплексом мер, направленных на противодействие повреждающим механизмам патогенеза. В основе лежит:
- соблюдение преемственности в оказании помощи с догоспитальным этапом;
- продолжение замещающей трансфузии растворами;
- меры по окончательной остановке кровотечения;
- адекватное использование медикаментов в зависимости от степени тяжести пострадавшего;
- антиоксидантная терапия — ингаляции увлажненной кислородно-воздушной смеси;
- согревание больного.
При поступлении пациента в отделение реанимации:
- проводят катетеризацию подключичной вены, добавляют струйное введение Полиглюкина к капельному вливанию физраствора;
- постоянно измеряется артериальное давление, на кардиомониторе отмечается частота сердечных сокращений, фиксируется выделенное количество мочи по катетеру из мочевого пузыря;
- при катетеризации вены берется кровь на срочный анализ для выяснения степени потери ОЦК, анемии, группы крови и резус фактора;
- после готовности анализов и диагностики среднетяжелой стадии шока заказывается донорская кровь, производятся пробы на индивидуальную чувствительность, резус-совместимость;
- при хорошей биологической пробе начинают гемотрансфузию, на ранних стадиях показано переливание плазмы, альбумина или протеина (белковых растворов);
- в целях устранения метаболического ацидоза необходимо вливание гидрокарбоната натрия.
Состояние геморрагического шока очень скоротечное, опасно массивной кровопотерей и летальным исходом при остановке сердца.
- Наиболее тяжелым осложнением является развитие синдрома диссеминированной внутрисосудистой свертываемости. Он нарушает баланс форменных элементов, проницаемость сосудов, ухудшает микроциркуляцию.
- Гипоксия тканей сильнее всего сказывается на легких, головном мозге, сердце. Это проявляется дыхательной и сердечной недостаточностью, психическими расстройствами. В легких возможно формирование «шокового легкого» с геморрагическими участками, некрозом.
- Печеночная и почечная ткани реагируют проявлениями недостаточности органов, нарушенным синтезом факторов свертывания.
- При акушерских массивных кровотечениях отдаленными последствиями считаются нарушение репродуктивных возможностей женщины, появление эндокринной патологии.
Для борьбы с геморрагическим шоком необходимо поддерживать постоянную готовность медицинского персонала, иметь запас средств и кровезаменителей. Общественности приходится напоминать о важности донорства и участии населения в оказании помощи.
Какой объем крови нужно переливать?
При гемотрансфузии врачи пользуются следующими правилами:
- для кровопотери в 25 % от ОЦК возмещение возможно только кровезаменителями, а не кровью;
- новорожденным и маленьким детям общий объем наполовину совмещают с эритроцитарной массой;
- если ОЦК снижен на 35%, необходимо использовать и эритроцитарную массу, и кровезаменители (1:1);
- общий объем переливаемых жидкостей должен быть выше определенной кровопотери на 15–20 %;
- если выявлен тяжелый шок с потерей 50% крови, то общий объем должен быть в два раза больше, а соотношение между эритроцитарной массой и кровезаменителями соблюдается как 2:1.
Показанием к прекращению непрерывного вливания крови и кровезаменителей считается:
- отсутствие новых признаков кровотечения в течение трех-четырех часов наблюдения;
- восстановление стабильных цифр артериального давления;
- наличие постоянного диуреза;
- компенсация сердечной деятельности.
При наличии ран назначаются антибиотики для профилактики инфицирования.
https://www.youtube.com/watch?v=1Gw0coR2Svo
Сердечные гликозиды и осмотические диуретики типа Маннитола применяются очень осторожно при стабилизации артериального давления и отсутствии противопоказаний по результатам ЭКГ.
Источник: tommyhilfigersale.ru
Общие сведения
Гиповолемический шок представляет собой патологическое состояние, развивающееся под влиянием снижения объема циркулирующей крови в кровеносном русле или дефицита жидкости (дегидратации) в организме. Как следствие, снижается ударный объем и степень наполнения желудочков сердца, что приводит к развитию гипоксии, перфузии тканей и расстройству метаболизма. Гиповолемический шок включает:
- Геморрагический шок, в основе развития которого острая патологическая потеря крови (цельной крови/плазмы) в объеме превышающим 15-20% от всего ОЦК (объема циркулирующей крови).
- Негеморрагический шок, развивающийся по причине выраженной дегидратации организма, вызванной неукротимой рвотой, диареей, обширными ожогами.
Гиповолемический шок развивается преимущественно при больших потерях жидкости организмом (при патологическом жидком стуле, потере жидкости с потом, неукротимой рвоте, перегревании организма, в виде явно неощутимых потерь). По механизму развития он близок к геморрагическому шоку, за исключением того, что жидкость в организме теряется не только из сосудистого кровеносного русла, но и из внесосудистого пространства (из внеклеточного/внутриклеточного пространства).
Наиболее часто в медицинской практике встречается геморрагический шок (ГШ), представляющий собой специфический ответ организма на кровопотерю, выражающийся комплексом изменений с развитием гипотензии, гипоперфузии тканей, синдрома малого выброса, расстройств гемокоагуляции, нарушения проницаемости сосудистой стенки и микроциркуляции, полисистемной/полиорганной недостаточности.
Пусковым фактором ГШ служит патологическая острая кровопотеря, развивающаяся при повреждении крупных кровеносных сосудов в результате открытой/закрытой травмы, повреждениях внутренних органов, при желудочно-кишечных кровотечениях, патологий в период беременности и родового акта.
Летальный исход при кровотечении наступает чаще в результате развития острой сердечно-сосудистой недостаточности и гораздо реже, в связи с утратой кровью своих функциональных свойств (нарушения функции кислородно-углекислого обмена, переноса питательных веществ и продуктов метаболизма).
Значение в исходе кровотечения имеют два основных фактора: объём и скорость потери крови. Принято считать, что острая одномоментная потеря циркулирующей крови за короткий промежуток времени в объёме порядка 40% несовместима с жизнью. Однако, встречаются ситуации, когда больные теряют значительный объём крови на фоне хронического/периодического кровотечения, а пациент не погибает. Это обусловлено тем, что при незначительных одноразовых или хронических кровопотерях существующие в организме человека компенсаторные механизмы достаточно быстро восстанавливают объем крови/скорость ее циркуляции и сосудистый тонус. То есть, именно скорость реализации адаптационных реакций определяет возможность сохранения/поддержания жизненно важных функций.
Различают несколько степеней острой кровопотери:
- I степень (дефицит ОЦК до 15%). Клинические симптомы практически отсутствуют, в редких случаях — ортостатическая тахикардия, показатель гемоглобина более 100 г/л, гематокрит 40% и выше.
- II степень (дефицит ОЦК 15-25%). Ортостатическая гипотензия, АД снижено на 15 мм рт.ст. и более, ортостатическая тахикардия, ЧСС увеличен более чем на 20/минуту, показатель гемоглобина в 80-100 г/л, уровень гематокрит 30-40%.
- III степень (дефицит ОЦК 25-35%). Присутствуют признаки периферической дисциркуляции (выраженная бледность кожи, на ощупь холодные конечности), гипотензия (систолическое АД 80-100 мм рт. ст.), ЧСС превышает 100/минуту, частота дыхания более 25/минуту), ортостатический коллапс, сниженный диурез (менее 20 мл/ч), гемоглобин в пределах 60-80 г/л, гематокрит — 20-25%.
- IV степень (дефицит ОЦК больше 35%). Отмечается нарушение сознания, гипотензия (систолическое АД менее 80 мм рт. ст.), тахикардия (ЧСС 120 /минуту и более), частота дыхания более 30/минуту, анурия; показатель гемоглобина менее 60 г/л, гематокрита – менее 20%.
Определение степени кровопотери может проводиться на основании различных прямых и относительных показателей. К прямым методам относятся:
- Калометрический метод (взвешивание излившейся крови путем колориметрирования).
- Гравиметрический метод (радиоизотопный метод, полиглюкинолвый тест, определение с помощью красителей).
Патогенез
К основным факторам развития геморрагического шока относятся:
- Выраженный дефицит ОЦК с развитием гиповолемии, что приводит к снижению сердечного выброса.
- Снижение кислородной ёмкости крови (уменьшается доставка кислорода к клеткам и обратная транспортировка углекислого газа. Также страдает процесс доставки питательных веществ и вывода продуктов метаболизма).
- Нарушения гемокоагуляции, вызывающие расстройства в микроциркуляторном сосудистом русле — резкое ухудшение реологических свойств крови — повышения вязкости (сгущение), активизация свертывающей системы крови, агглютинация форменных элементов крови и др.
Как следствие возникает гипоксия, чаще смешанного типа, капилляротрофическая недостаточность, обуславливающая нарушения функции органов/тканей и расстройство жизнедеятельности организма. На фоне нарушения системной гемодинамики и уменьшения интенсивности биологического окисления в клетках включаются (активизируются) адаптационные механизмы, направленные на поддержание жизнедеятельности организма.
Механизмы адаптации прежде всего включают в себя вазоконстрикцию (сужение сосудов), которая возникает из-за активации симпатического звена нейрорегуляции (выделение адреналина, норадреналина) и действия гуморально-гормональных факторов (глкокортикоиды, антидиуретический гормон, АКТТ и т.д.).
Вазоспазм способствует уменьшению ёмкости сосудистого кровеносного русла и централизации процесса кровообращения, что проявляется снижением объёмной скорости кровотока в печени, почках, кишечнике и сосудах нижних/верхних конечностей и создаёт предпосылки в дальнейшем для нарушения функции этих систем и органов. В тоже время, кровоснабжение головного мозга, сердца, лёгких и мышц, участвующих в акте дыхания, продолжает сохраняться на достаточном уровне и нарушается в самую последнюю очередь.
Этот механизм без выраженной активации других механизмов компенсации у здорового человека способен самостоятельно нивелировать утрату около 10–15% ОЦК.
Развитие выраженной ишемии большого тканевого массива способствует накоплению в организме недоокисленных продуктов, нарушениям в системе энергообеспечения и развитию анаэробного метаболизма. В качестве адаптационной реакции на прогрессирующий метаболический ацидоз можно считать усиление катаболических процессов, поскольку они способствует более полной утилизации кислорода различными тканями.
К относительно медленно развивающимся адаптивным реакциям относится перераспределение жидкости (её перемещение в сосудистый сектора из интерстициального пространства). Однако, такой механизм реализуется только в случаях медленно происходящего незначительного кровотечения. К менее эффективным приспособительным реакциям относятся увеличение частоты сердечных сокращений (ЧСС) и тахипноэ.
Развивающаяся сердечная/дыхательная недостаточность является ведущей в патогенезе острой кровопотери. Объемное кровотечение приводит к децентрализации системного кровообращения, запредельному снижению кислородной ёмкости крови и сердечного выброса, необратимым метаболическим нарушениям, «шоковым» повреждения органов с развитием полиорганной недостаточности и летальному исходу.
В патогенезе гиповолемического шока необходимо учитывать и роль развивающегося дисбаланса электролитов, в частности, концентрацию ионов натрия в сосудистом русле и внеклеточном пространстве. В соответствии с их концентрацией плазме крови выделяют изотонический тип дегидратации (при нормальной концентрации), гипертонический (повышенная концентрация) и гипотонический (пониженная концентрация) тип обезвоживания. При этом, каждый их этих типов обезвоживания сопровождается специфическими сдвигами осмолярности плазмы, а также внеклеточной жидкости, что оказывает существенное влияние на характер гемоциркуляции, состояние сосудистого тонуса и функционирование клеток. И это важно учитывать при выборе схем лечения.
Классификация геморрагического шока
Классификация геморрагического шока базируется на стадийности развития патологического процесса, в соответствии с чем выделяют 4 степени геморрагического шока:
- Шок первой степени (компенсированный обратимый шок). Обусловлен незначительным объемом кровопотери, которая достаточно быстро компенсируется функциональными изменениями в работе сердечно-сосудистой деятельности.
- Шок второй степени (субкомпенсированный). Развивающиеся патологические изменения компенсируются не полностью.
- Шок третьей степени (декомпенсированный обратимый шок). Выражены нарушения в различных органах и системах.
- Шок четвертой степени (необратимый шок). Характеризуется крайним угнетением жизненных функций и развитием необратимой полиорганной недостаточности.
Причины
Наиболее частой причиной развития геморрагического шока являются:
- Травмы — повреждения (переломы) крупных костей, ранения внутренних органов/мягких тканей с повреждением крупных сосудов, тупые травмы с разрывом паренхиматозных органов (печени или селезенки), разрыв аневризмы крупных сосудов.
- Заболевания, которые могут вызывать кровопотерю – острые язвы желудка/двенадцатиперстной кишки, цирроз печени с варикозным расширением вен пищевода, инфаркт/гангрена легкого, синдром Маллори-Вейса, злокачественные опухоли органов грудной и клетки ЖКТ, геморрагический панкреатит и другие заболевания с высоким риском разрыва кровеносных сосудов.
- Акушерские кровотечения, возникающее при разрыве трубы/внематочной беременности, отслойке/предлежании плаценты, многоплодной беременности, кесаревом сечении, осложнениях в течении родов.
Симптомы
Клиническая картина геморрагического шока развивается в соответствии с его стадиями. Клинически на первый план выступают признаки кровопотери. На стадии компенсированного геморрагического шока сознание, как правило, не страдает, больной отмечает слабость, может быть несколько возбужденным или спокойным, кожные покровы бледные, на ощупь — холодные конечности.
Важнейшим симптомом на этой стадии является запустевание подкожных венозных сосудов на руках, которые уменьшаются в объеме и становятся нитевидными. Пульс слабого наполнения, учащенный. Артериальное давление, как правило, нормальное, иногда повышенное. Периферическая компенсаторная вазоконстрикция обусловлена гиперпродукцией катехоламинов и возникает практически немедленно после кровопотери. На этом фоне, одновременно у пациента развивается олигурия. При этом, количество выделяемой мочи может снижаться наполовину и даже более. Резко снижается центральное венозное давление, что обусловлено уменьшением венозного возврата. При компенсированном шоке ацидоз чаще отсутствует или носит локальный характер и слабо выражен.
На стадии обратимого декомпенсированного шока признаки расстройств кровообращения продолжают углубляться. В клинической картине, для которой характерны признаки компенсированной стадии шока (гиповолемия, бледность, обильный холодный и липкий пот, тахикардия, олигурия) в качестве основного кардинального симптома выступает гипотония, что свидетельствует о расстройстве механизма компенсации кровообращения. Именно в стадии декомпенсации начинаются нарушения органного (в кишечнике, печени, почках, сердце, головном мозге) кровообращения. Олигурия, которая в стадии компенсации развивается вследствии компенсаторных функций, на этой стадии возникает на базе снижения гидростатического давления крови и расстройств почечного кровотока.
На этой стадии проявляется классическая клиническая картина шока: акроцианоз и похолодание конечностей, усиление тахикардии и появление одышки, глухость сердечных тонов, что свидетельствует об ухудшении сократимости миокарда. В ряде случаев отмечается выпадение отдельных/целой группы пульсовых толчков на периферических артериях и исчезновение при глубоком вдохе тонов сердца, что свидетельствует об крайне низком венозном возврате.
Больной заторможен или находится в состоянии прострации. Развивается одышка, анурия. Диагностируются ДВС-синдром. На фоне максимально выраженной вазоконстрикции периферических сосудов происходит прямой сброс в венозную систему артериальной крови через открывающиеся артериовенозные шунты, что позволяет повысить насыщение кислородом венозной крови. На этой стадии выражен ацидоз, являющийся следствием нарастающей тканевой гипоксии.
Стадия необратимого шока качественно не отличается от декомпенсированного шока, но является стадией ещё более выраженных и глубоких нарушений. Развитие состояния необратимости проявляется вопросом времени и определяется накоплением токсических веществ, гибелью клеточных структур, появлением признаков полиорганной недостаточности. Как правило, на этой стадии отсутствует сознание, пульс на периферийных сосудах практически не определяется, АД (систолическое) на уровне 60 мм рт. ст. и ниже, с трудом определяется, ЧСС на уровне 140/мин., дыхание ослаблено, ритм нарушен, анурия. Эффект от инфузионно-трансфузнонной терапии отсутствует. Длительность этой стадии составляет 12-15 часов и завершается летальным исходом.
Анализы и диагностика
Диагноз геморрагического шока устанавливается на основании осмотра пациента (наличие переломов, наружного кровотечения) и клинической симптоматики, отражающей адекватность гемодинамики (цвет и температура кожных покровов, изменения пульса и АД, подсчета шокового индекса, определение почасового диуреза) и данных лабораторного исследования, включающие: определение ЦВД, гематокрита, КОС крови (показатели кислотно-основного состояния).
Установление факта потери крови при наружном кровотечении затруднений не представляет. Но при его отсутствии и подозрении на внутреннее кровотечение необходимо учитывают и ряд косвенных признаков: при легочном кровотечении — кровохарканье; при язве желудка и 12-перстной кишки или патологии кишечника — рвоту «кофейной гущей» и/или мелену; при повреждении паренхиматозных органов — напряжение брюшной стенки и притупление перкуссионного звука в отлогих отделах живота и др. При необходимости, назначаются инструментальные исследования: УЗИ, рентгенография, МРТ, лапароскопия, назначают консультации различных специалистов.
Следует учитывать, что оценка объема кровопотери является приблизительной и субъективной и при ее неадекватной оценке можно упустить допустимый интервал выжидания и оказаться перед фактом уже развившейся картины шока.
Лечение
Лечение геморрагического шока условно целесообразно разделить на три этапа. Первый этап — неотложная помощь и интенсивная терапия до обеспечения устойчивости гемостаза. Неотложная помощь при геморрагическом шоке включает:
- Остановку артериального кровотечения временным механическим способом (наложение закрутки/артериального жгута или прижатие артерии к кости выше раны выше места травмы/раны, наложение зажима на кровоточащий сосуд) с фиксацией времени выполненной процедуры. Наложение на раневую поверхность тугой асептической повязки.
- Оценку состояния жизнедеятельности организма (степень угнетения сознания, определение пульса над центральными/периферическими артериями, поверка проходимости дыхательных путей).
- Перемещение тела пострадавшего в правильное положение с немного опущенной верхней половиной туловища.
- Иммобилизацию травмированных конечностей подручным материалом/стандартными шинами. Согревание пострадавшего.
- Адекватное местное обезболивание 0,5–1% раствором Новокаина/Лидокаина. При обширной травме с кровотечением — введение Морфина/Промедола 2–10 мг в сочетании с 0,5 мл раствора атропина или нейролептиков (Дроперидол, Фентанил 2–4 мл) или ненаркотических анальгетиков (Кетамин, Анальгин), при тщательном контроле дыхания и показателей гемодинамики.
- Ингаляция смесью кислорода и закиси азота.
- Адекватную инфузионно-трансфузионную терапию, что позволяет как восстановить потерю крови, так и нормализовать гомеостаз. Терапию после потери крови начинают проводить с установки катетера на центральной/крупной периферической вене и оценки объёма кровопотери. При необходимости введения большого объема плазмозамещающих жидкостей и растворов можно использовать 2-3 вены. Для этой цели более целесообразно использовать кристаллоидные и полиионные сбалансированные растворы. Из кристаллоидных растворов: раствор Рингера-Локка, изотонический раствор Натрия хлорида, Ацесоль, Дисоль, Трисоль, Квартасоль, Хлосоль. Из коллоидных: Гекодез, Полиглюкин, Реоглюман, Реополиглюкин, Неогемодез. При слабом эффекте или его отсутствии вводятся синтетические коллоидные плазмозаменители, обладающие гемодинамическим действия (Декстран, Гидроксиэтилкрахмал в объёмах 800-1000 мл. Отсутствие тенденции к нормализации гемодинамических показателей является показанием к внутривенному введению симпатомиметиков (Фенилэфрин, Допамин, Норэпинефрин) и назначения глюкокортикоидов (Гидрокортизон, Дексаметазон, Преднизолон).
- При выраженных нарушениях гемодинамики необходим перевод пациента на ИВЛ.
Второй/третий этапы интенсивной терапии при геморрагическом шоке проводятся в специализированном стационаре, и направлены на коррекцию гемической гипоксии и адекватное обеспечение хирургического гемостаза. Основными препаратами являются компоненты крови и натуральные коллоидные растворы (Протеин, Альбумин).
Интенсивная терапия проводится под мониторингом параметров гемодинамики, кислотно-основного состояния, газообмена, функции жизненно важных органов (почек, лёгких, печени). Большое значение отводится купированию вазоконстрикции, для чего можно использовать как мягко действующие препараты (Эуфиллин, Папаверин, Дибазол) и препараты с более выраженным действием (Клофелин, Даларгин, Инстенон). При этом дозы препаратов, путь и скорость введения подбирают исходя из недопущения артериальной гипотонии.
Алгоритм неотложной помощи при гиповолемическом шоке схематически представлен ниже.
Реоглюман.
Процедуры и операции
Оперативные вмешательства по показаниям в зависимости от причины, вызвавшей геморрагический/гиповолемический шок.
При беременности
Геморрагический шок в акушерстве, возникающей при вынашивании беременности, в родовом акте, а также в раннем/позднем последовом периоде являются одной из значимых причин в структуре материнской смертности на долю которого приходится около 20–25%. Показатель акушерских кровотечений относительно общего числа родов варьирует в пределах 5-8%.
Спецификой кровотечений в акушерстве являются:
- Внезапность их появления и массивность.
- Высокий риск гибели плода, что обуславливает необходимость срочного родоразрешения до момента стойкой стабилизации показателей гемодинамики и завершения инфузионно-трансфузионной терапии в полном объеме.
- Сочетанность с резко выраженным болевым синдромом.
- Быстрое истощение компенсаторно-защитных механизмов. При этом, особенно высокий риск у беременных поздним гестозом и у женщин с осложненным течением родов.
Допустимая кровопотеря в родах при их нормальном течении не должна превышать 250-300 мл (ориентировочно 0,5% массы тела женщины). Такой объем кровопотери относится к «физиологической норме» и не отражается негативно на состоянии роженицы. Основными причинами острой патологической кровопотери при беременности с развитием геморрагического шока являются: внематочная беременность, отслойка/предлежение плаценты, многоплодная беременность, осложнения в течении родов, кесарево сечение, разрыв матки.
К особенностям геморрагического шока при акушерской патологии относятся: частое его развитие на фоне тяжелой формы гестоза беременных, быстрое развивитие гиповолемии, синдрома ДВС, артериальной гипотензии, гипохромной анемии.
При ГШ, развившемуся в раннем послеродовом периоде на фоне гипотонического кровотечения, характерен краткий период неустойчивой компенсации, после чего быстро развиваются необратимые изменения (стойкие нарушения гемодинамики, синдром ДВС с профузным кровотечением, дыхательная недостаточность и нарушением факторов свертывания крови с активацией фибринолиза).
Профилактика
Предотвратить развитие геморрагического шока позволяет своевременная остановка кровотечения в сочетании с адекватной интенсивной терапией.
Последствия и осложнения
К наиболее тяжелым последствиям, развивающимся на стадии декомпенсации, относятся: ДВС-синдром (синдром внутрисосудистого свертывания), желудочковая фибрилляция, асистолия, кома, ишемия миокарда. Также на протяжении нескольких последующих лет сохраняется высокий риск развития эндокринных заболеваний и хронических патологий внутренних органов, способствующих инвалидизации.
Прогноз
Прогноз определяется объемом кровопотери, своевременностью оказания неотложной помощи и адекватностью лечения. Быстрая потеря 45-50% считается для смертельной человека, кровопотеря в пределах 30-45% ОЦК приводит к срыву компенсаторных механизмов, кровопотеря до 25% ОЦК практически полностью компенсируется организмом.
Список источников
- Братусь В. Д., Шерман Д. М. Геморрагический шок, патофизиология и клинические аспекты. Киев: Наук. Думка. 1989.
- Гакаев Д. А. Патофизиологические изменения в организме при острой кровопотере [Текст] // Медицина и здравоохранение: материалы IV Междунар. науч. конф. (г. Казань, май 2016 г.). — Казань: Бук, 2016. — С. 37-40.
- Воробьев А.И., Городецкий В.М., Шулутко Е.М., Васильев С.А. Острая массивная кровопотеря. М.: ГЭОТАР-МЕД, 2001.
- Брюсов П.Г. Неотложная инфузионно-трансфузионная терапия массивной кровопотери / П.Г. Брюсов // Гематология и трансфузиология. –1991. – № 2. – С. 8-13.
- Стуканов М.М. Сравнительная оценка вариантов инфузионной терапии у больных с геморрагическим шоком / М.М. Стуканов и др. //Анестезиология и реаниматология. – 2011. – № 2. – С. 27-30.
Источник: medside.ru
Описание болезни
Патология представляет собой механизм с компенсаторными функциями, предназначенный для поддержания кровоснабжения всех систем человеческого организма при резком уменьшении количества циркулирующей крови.
Подобному явлению способствует падение кровяного объема на фоне того, что теряется достаточно много воды и электролитов. Такое можно наблюдать во время обильной рвоты и при наличии жидкого стула, в момент кровотечения и иных патологических проблем в организме.
Происходящие изменения способны привести к достаточно тяжелым и нередко необратимым последствиям.
Хотя во время гиповолемического шока происходит компенсация деятельности основных органов, это не всегда бывает эффективным и порой не спасает от тяжелых нарушений и смерти.
При данном заболевании необходима неотложная помощь, все лечебные мероприятия проводятся исключительно реаниматологами.
Факторы развития состояния
В медицине выделяют 4 основных часто встречающихся фактора, которые способствуют появлению гиповолемического шока:
- Скопление большого количества крови в капиллярах. Можно наблюдать при патологиях инфекционного характера, а также во время травматического шока.
- В результате травм или иных серьезных патологий безвозвратно теряется плазма. Причиной этого могут быть обширные ожоги тела, а также образование жидкости в брюшине, кишечнике.
- Кровотечения тяжелой формы, когда потерю крови не удается восстановить.
- Теряется значительный объем изотонической жидкости по причине продолжительной рвоты или диареи.
Особую роль играет депонирование свободной крови в капиллярах периферического типа. Данное состояние характерно при некоторых видах инфекций. В таких случаях у больного можно наблюдать несколько видов шока в результате поражающих факторов.
Патогенез
В человеческом организме кровь находится в двух видах:
- Циркулирующая. Составляет около 90% всего объема. Она обеспечивает все ткани органов кислородом и необходимыми элементами.
- Кровяной запас. Он не задействован в общем кровотоке. Главная задача его заключается в том, чтобы поддерживать нужное количество крови в случае непредвиденных ситуаций, которые сопровождаются большой кровопотерей.
Когда возникает снижение основного объема, начинают раздражаться барорецепторы, в результате сформированные запасы начинают поступать в общий поток. Если и этого недостаточно, то происходит срабатывание механизма, обеспечивающего защиту и сохранение работы сердца, головного мозга и легких.
При недокомпенсации кровообращения наблюдается нарастание спазмов. Истощенный защитный механизм способен в таком состоянии привести к тому, что кровеносные сосуды будут резко расширяться.
На фоне этого кровь начнет перемещаться в периферические отделы, что спровоцирует недостаточное снабжение ею значительно более важных органов. Такие состояния приводят к довольно грубым нарушениям всех обменных процессов.
Патогенез гиповолемического шока включает три стадии:
- Первая — недостаток циркулирующей крови. В результате образования дефицита происходит уменьшение венозного притока к сердцу, а также падение центрального давления. Жидкость, находящаяся в тканях, начинает компенсировать образовавшийся недостаток.
- Вторая — стимулирование симпатоадреналовой системы. Происходит увеличение норадреналина и адреналина, повышается частота сердцебиения и миокард. За счет того, что ухудшается кровяное снабжение почек, кожи и мышц, организм способен поддерживать давление на нужном уровне, обеспечивать необходимое кровоснабжение мозга и печени, а также сердечной системы. Однако важно помнить, что такой защитный механизм способен действовать довольно непродолжительное время. В результате быстрого восстановления объема основного кровотока пациент выздоравливает. При сохранении дефицитного состояния не исключена вероятность появления не совсем благоприятных последствий в виде продолжительной ишемии.
- Третья — гиповолемия. Прогрессирование недополучения необходимого количества циркулирующей крови, уменьшение венозного возврата и заполнение сердца. В результате внутренние органы перестают получать нужный для их жизнедеятельности кислород и питательные элементы, резко понижается артериальное давление. На фоне этого образуется полиорганная недостаточность.
Особенности патологии у младенцев
Среди основных причин шокового состояния у новорожденных, провоцирующих острую кровопотерю, выделяют:
- разрыв пупочных сосудов;
- отслоение плаценты;
- неправильное предлежание;
- травмирование органов;
- внутричерепное кровоизлияние.
Гиповолемия и инфекции
Гиповолемия способна развиваться и на фоне различных инфекционных заболеваний. В большинстве случаев такое патологическое состояние способно возникать у детей в результате острых кишечных инфекций. Кроме этого, кровотечения, спровоцированные гастроинфекциями или внутренними язвами, также могут стать провокаторами шока.
Симптоматика
На симптомы будут влиять:
- объем и интенсивность потери плазмы;
- возможности организма выполнять замещаемые функции.
Среди самых распространенных признаков гиповолемического шока выделяют:
- Сильную тошноту.
- Тахикардию.
- Бледность кожи.
- Сниженное давления.
- Нарушенное сознание.
- Головокружения.
Для правильной оценки здоровья пациента медиками используется специальная классификация, благодаря которой также появляется возможность выявить степень гиповолемии:
- Потеря составляет не более 15%. При нахождении человека в горизонтальном положении никаких симптомов наблюдаться не будет.
- 20–25% утраты. Артериальное давление немного падает, увеличивается пульсация. При нахождении человека в положении лежа показатели соответствуют норме.
- 30–40%. Давление находится ниже отметки в 100 мм рт. ст. даже при лежачем положении человека. Отмечается усиленная бледность эпидермиса, олигурия.
- Свыше 40%. В периферических участках пульс отсутствует, кожный покров побледневший и холодный. Есть высокая вероятность впадения пациента в кому.
Такое состояние сопровождается:
- бледностью;
- слабостью;
- учащенным биением сердца;
- одышкой.
Выделяют также два типа патологии:
- компенсированный, при котором на протяжении длительного времени организм способен поддерживать работу жизненно важных систем на необходимом уровне;
- некомпенсированный — фактор, вызывающий смерть больного.
Методы диагностирования
Кроме обычного стандартного осмотра специалистом, возможно назначение дополнительных обследований для диагностики заболевания. Это:
- Анализ крови.
- Эхокардиография.
- Эндоскопия.
- УЗИ.
- Компьютерная томография.
- Катетеризация сердца и мочевыводящих путей.
В зависимости от сопутствующей симптоматики могут применяться:
- ежедневный мониторинг давления;
- анализ кала;
- рентген таза;
- рентгенография грудины.
Первая помощь пострадавшему
Поскольку рассматриваемый недуг является достаточно коварной патологией, которая способна спровоцировать летальный исход, необходимо иметь представление об алгоритме оказания неотложной помощи:
- Больного укладывают на любую твердую поверхность.
- Под ноги подкладывают подушку, чтобы они находились выше уровня головы.
- Проверяется пульс. При нахождении человека в бессознательном состоянии необходимо уложить его набок, при этом запрокинув назад голову.
- Одежду лучше снять, а больного просто укрыть одеялом.
- Если имеет место перелом позвоночника, лучше, чтобы пациент оставался лежать лицом вверх.
- При наличии открытого кровотечения необходимо принять все меры по его остановке. Для этого нужно пережать сосуд в месте выше травмы, а также наложить шину или жгут.
- К ране прикладывается антисептическая повязка.
- В случае необходимости рекомендуется дать пострадавшему анальгетическое средство.
Как лечить гиповолемию
Последующие мероприятия по лечению гиповолемического шока будут направлены на то, чтобы:
- улучшить работу сердечной деятельности и сосудов;
- быстро восстановить необходимый основной объем циркулирующей крови;
- восполнить эритроциты;
- скорректировать образовавшийся дефицит жидкости;
- восстановить нарушенный гомеостаз и дисфункции органов.
В состав комплексных действий входят две главные составляющие:
- патогенетические мероприятия;
- этиотропная, включающая терапевтические способы, воздействие которых направляется на подавление причин — провокаторов недуга.
Широко распространено использование таких медикаментов, как:
- Реополиглюкин;
- Инсулин;
- Контрикал;
- аминокапроновая кислота;
- Дроперидол;
- Гепарин;
- Седуксен;
- солевые растворы;
- Маннитол;
- Преднизолон;
- глюконат кальция;
- антибактериальные средства.
Если прием лекарственных препаратов не дает положительного эффекта, то проводят инфузию желатина, декстрана или другого плазмозаменителя синтетического происхождения.
Параллельно могут проводиться кислородные ингаляции.
Чтобы не допустить развития такой патологии, как гиповолемический шок, необходимо избегать занятий, при которых возможны травмы. В случае проявления кишечной инфекции важно незамедлительно обращаться к врачу, который назначит правильное лечение, что позволит предотвратить возможные последствия.
Правильное питание и железосодержащие препараты также в значительной степени снижают риск развития синдрома гиповолемии в результате травмы с обильным кровотечением.
Источник: prososud.ru

 Реоглюман.
Реоглюман.