В кардиологии существует группы обобщающих терминов, включающих в себя ряд процессов. Они равны по происхождению и похожи по течению, но не полностью идентичны. Обычно разнится прогноз и вероятность излечения. В зависимости от тяжести заболевания можно говорить о том или ином способе терапии.
Острый коронарный синдром — это одно из таких состояний, но классификаторе МКБ-10 подобного наименования нет. Если же понять суть патологического процесса становится ясно, о чем идет речь.
Под описанным состоянием понимается симптоматический комплекс, включающий в себя боли в грудной клетке, одышку, нарушение ритма и ряд других проявлений.
Клинические рекомендации относят острый коронарный синдром к нестабильной стенокардии или инфаркту, в зависимости от тяжести признаков.
Лечение проходит в стационаре. Третьим названием ОКС считается сердечный приступ. Путаница в терминологии приводит к сложностям в понимании сути процесса. На деле это одно и то же. Диагностика трудностей не представляет, но действовать нужно предельно быстро. Речь о неотложном состоянии.
Механизм развития
Суть патологического процесса примерно одна, независимо от типа. Как уже было сказано, выделяют два вида описанного положения: стенокардия и инфаркт. По своему характеру они похожи.
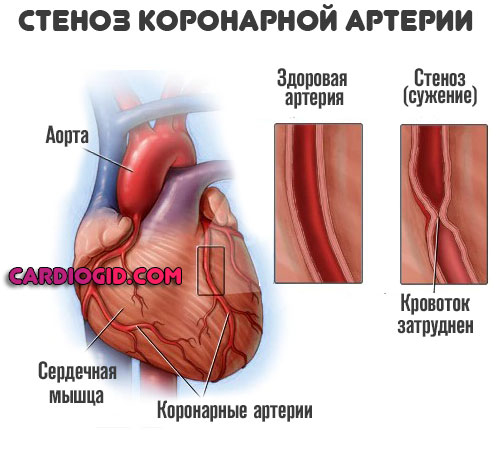
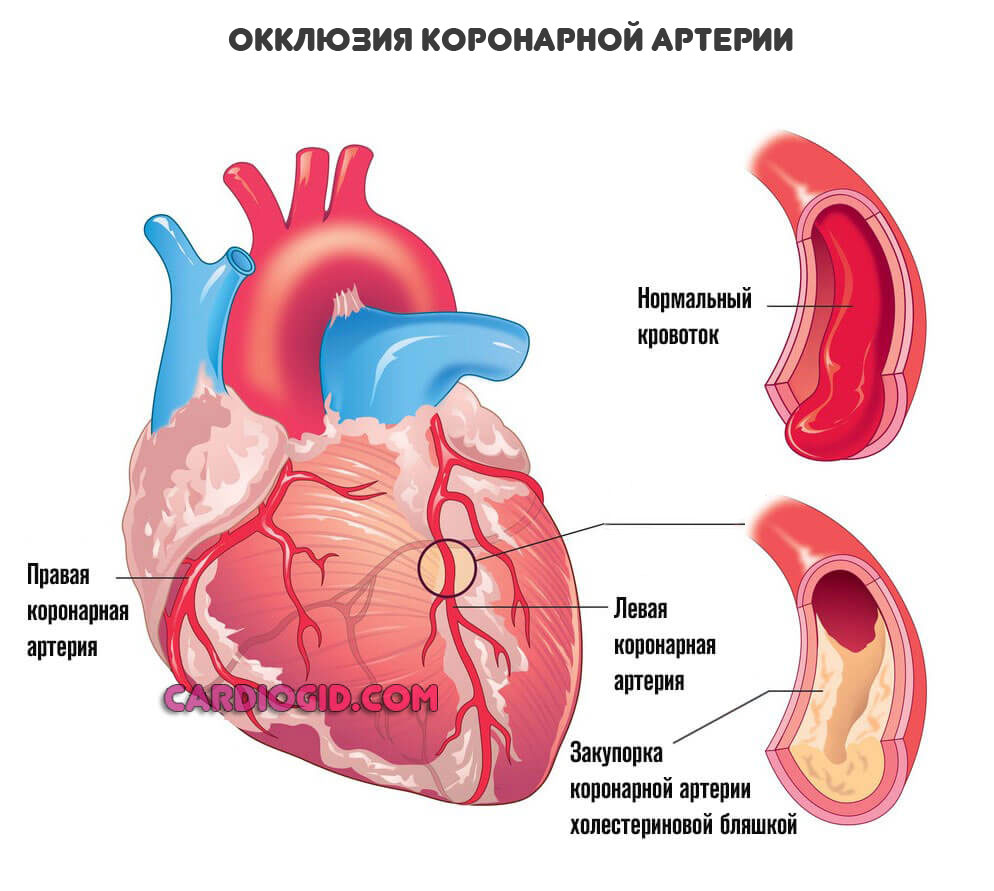
В обоих случаях происходит нарушение питания мышечного слоя сердца в результате стеноза или окклюзии (закупорки) коронарных артерий. Зачастую это следствие атеросклеротических изменений, реже врожденных или приобретенных пороков.
В итоге падения интенсивности кровотока в структурах органа накапливаются токсины, которые угнетают нормальную сократимость миокарда.
С другой же стороны мышечный слой не может работать по причине ишемии. Соответственно, камеры сердца также не способны адекватно функционировать. Левый желудочек не выбрасывает кровь в большой круг с достаточной силой.
Отсюда падение сатурации кислорода, слабое обеспечение головного мозга, отдаленных органов и систем.
Такая ситуация не нормальна. С течением времени неминуемо наступает летальный исход. Восстановление требует срочных мер.
Классификация
Типизация проводится по группе оснований.
Исходя из формы, говорят о двух разновидностях:
- Нестабильная стенокардия. Постепенное, хроническое нарушение питания в результате сужения коронарных артерий (намного чаще) или их закупорки.
Восстановление требует длительной помощи. Сам по себе патологический процесс делится на 4 функциональных класса, они соответствуют тяжести заболевания.
Первый лечится полностью, начиная со второго, кардинальным образом купировать состояние уже не выйдет. Терапия пожизненная.
Нестабильная стенокардия как форма острого коронарного синдрома протекает приступами, обычно эпизоду предшествует какой-либо триггерный фактор. От физического перенапряжения до переохлаждения и прочих.

- Инфаркт. По степени выраженности намного более опасен и характерен. Сопровождается сильными болями в грудной клетке, нарушением дыхания, сознания.
Если стенокардия дает медленное, ступенчатое развитие, кардиомиоциты погибают небольшими группами, в этом случае процесс лавинообразный.

Возможна деструкция значительных участков. Чем обширнее область поражения, тем интенсивнее симптоматика.
Спустя определенное время от начала этой формы острого коронарного синдрома явления стихают.
Частично на степени выраженности сказывается клинический вариант описанного состояния:
- Первичная форма. Развивается у пациентов, которые раньше не переживали приступов стенокардии и не имели инфаркта в анамнезе.
- Прогрессирующая разновидность. Суть ее кроется в усугублении основного процесса. Обычно причиной тому становится осложнение главного заболевания, например, атеросклероза или неправильный образ жизни. Также отсутствие лечения или недостаточная его эффективность.
- Послеоперационная форма. Сопровождается выраженными симптомами, но обычно протекает на протяжении короткого промежутка времени. Если же вмешательство проведено неправильно, возможно становление стойкой разновидности.
- Постинфарктный тип. Сопровождает реабилитационный период неотложного состояния. Требует обязательной коррекции, поскольку повышает риск рецидива.
- Спонтанная стенокардия. Наиболее опасна с клинической токи зрения. Провоцирует частые эпизоды нарушения питания в краткосрочной перспективе. За неделю может возникнуть до 5-8 приступов.
Степени тяжести ОКС
Непосредственная классификация по степени тяжести предполагает учет показателей электрокардиографии:
- ОКС без подъема сегмента ST. Свидетельствует в пользу относительно легкого клинического варианта патологического процесса. Восстановление вероятно, прогноз сравнительно благоприятный. Обычно соответствует стенокардии или легкой форме инфаркта. Терапия в стационарных условиях в любом случае.
- Острый коронарный синдром с подъемом сегмента ST. Сопровождает тяжелые органические поражения сердца. Соответствует обширному инфаркту или стремительно прогрессирующему процессу деструкции кардиальных структур. Восстановление строго в условиях профильного отделения. Прогноз много хуже, требуется срочная медицинская помощь.

Несмотря на разницу двух описанных форм с позиции результатов и исхода, симптоматика не всегда соответствует.
Пациент с потенциально летальным вариантом ОКС может не ощущать существенных изменений в самочувствии, в то же время незначительная стенокардия способна привести к интенсивному болевому синдрому, ложно натолкнуть человека на мысли о тяжести состояния.
Оценке подлежат не только ощущения, но и объективные данные.
Причины
Основной фактор развития острого коронарного синдрома — атеросклероз соответствующих артерий, питающих сердце. В зависимости от разновидности отклонения от нормы, выделяют две формы описанного состояния.
- Стеноз. Он же сужение кровоснабжающих структур. Встречается несколько реже, если сравнивать со вторым типом атеросклероза. Нередко становится результатом длительного курения, приема спиртных напитков, неправильного лечения основного заболевания сосудов (не важно какого). Просвет суживается, возникает нарушение проводимости. Кровь не может циркулировать нормально. Сердце повышает интенсивность работы, чтобы компенсировать сопротивление. Отсюда рост артериального давления, увеличение ЧСС. А поскольку питания недостаточно возникает еще и стенокардия. Итогом оказывается генерализованная дисфункция всей системы. Лечение строго хирургическое, в срочном порядке.
- Окклюзия. Закупорка коронарной артерии холестериновой бляшкой. Липидные структуры растворимы на ранних стадиях. Затем же они кальцифицируются, становятся твердыми как камень. Удаление таких образований требует радикальных хирургических мер.
Предрасполагающие факторы
Но на пустом месте атеросклероз не возникает. Какие факторы предрасполагают к развитию острого коронарного синдрома:
- Потребление спиртного. Действие этилового соединения выраженное, комплексное. Происходит стеноз сосудов. А по мере привыкания организма этанолу, возникает нарушение метаболизма жиров, их депонирования. Уровень холестерина стабильно растет, образуется смешанная форма описанного процесса. В определенный момент отказа от алкоголя становится недостаточно, да и прекратить пить уже сложно, присутствует физиологическая потребность.
- Курение. Провоцирует общий стеноз сосудов. Атеросклероз, локализованный в структурах нижних конечностей, головного мозга и сердца, вот лишь часть вариантов. Часто они возникают в системе. Восстановление предполагает отказ от пагубной привычки. У некоторых пациентов неблагоприятные итоги возникают с первых же сигарет. Это характеризует низкую резистентность тела к вредным веществам. Типичный симптом отклонения в работе сосудов — ощущение онемения ног, холода в пальцах.
- Ожирение. Не оно виновник атеросклероза и острого коронарного синдрома, а нарушение липидного обмена. Проблема лежит глубже, чем кажется на первый взгляд.
Тромбоэмболия. Закупорка коронарной артерии может происходить не только бляшками, но и сгустками крови. Это много опаснее, поскольку процесс протекает в считанные минуты, если объем окклюзии значительный неминуем летальный исход. Кровоток прекращается на уровне одной артерии, начинается обширный инфаркт. Перспективы восстановления нулевые. - Васкулиты или поражения сосудов. Аутоиммунного происхождения или, много реже, инфекционно-воспалительного. Терапия длительная, порой продолжается годами или всю жизнь. Есть шанс перевести процесс в латентную, спящую фазу, но полного излечения не наступает почти никогда. Итогом выступает рубцевание, стеноз коронарных артерий. Способ воздействия в таком случае хирургический. Заключается в восстановлении проходимости сосуда, а при невозможности пластики — в протезировании.
- Недостаточная физическая активность. Показаны легкие прогулки по часу-два на протяжении суток. Больше можно, но перетруждаться нельзя. Это чревато очередным приступом и риском для здоровья и жизни.
- Сахарный диабет в анамнезе.
- Артериальная гипертензия. Также существенно усугубляет течение острого коронарного синдрома, прогноз.
- Неблагоприятная наследственность. Сердечнососудистые патологии генетически обусловлены. Если в роду был пациент с подобными заболеваниями, присутствует риск повторить его клиническую судьбу.
- Нарушения свертываемости крови. Реологические свойства жидкой соединительной ткани нормализуются посредством применения тромболитиков, антиагрегантов, но в строго выверенных дозировках.
Триггерные факторы
Факторами, провоцирующими непосредственно приступ острого коронарного синдрома выступают:
- Интенсивный стресс, эмоциональное потрясение. Вызывает сиюминутное сужение артерий, проявляется разными путями.
- Физическая перегрузка. Например, пробежка, подъем на этаж без лифта, перенос тяжестей без специального оборудования и прочие варианты. По характеру провоцирующего предела можно говорить о тяжести процесса.
- Потребление табака, кофе, спиртного, наркотического вещества.
- Переохлаждение.
Факторы выявляются просто. Многие имеют субъективный характер, потому могут устраняться самим пациентом. Это важный момент, поскольку мероприятия входят в структуру профилактики.
Симптомы
Зависит от формы острого коронарного синдрома.
- Боли в грудной клетке. Для стенокардии характерно развитие средней силы дискомфорта. При этом длительность его не более 30 минут. Нитроглицерин при приеме хорошо купирует ощущение. На фоне инфаркта боль намного сильнее или продолжается дольше.
- Нехватка кислорода. В полном покое. Пациент не может найти положение для облегчения состояния.
- Повышенное холодное потоотделение.
- Бледность кожных покровов.
- Цианоз носогубного треугольника как визитная карточка кардиальных патологий вообще.
- Паническая атака. Сопровождается сильным чувством страха, тревоги, продолжается на протяжении первой фазы приступа, затем стихает. Купируется транквилизаторами, лучше в рамках стационара. Возникает не всегда.
- Моторное возбуждение. Пациент не находит себе места, мечется.
- Спутанность сознания. Нарушается восприятия действительности.
- Обмороки или синкопальные состояния. Указывают на вовлечение в патологический процесс головного мозга.
Представленные моменты и составляют основу острого коронарного синдрома.
Интенсивность проявлений и полнота клинической картины никогда не бывает одинакова, а зависит от степени нарушения кровообращения и индивидуальных особенностей организма человека.
Первая помощь пациенту
Направлена на стабилизацию состояния пациента, но никак не на радикальное лечение. Потому основная мера — вызов скорой помощи.
Все остальное — это действия, направленные на сохранение жизни и предотвращение прогрессирования деструктивных явлений.
Правильный порядок действий таков:
- Измерить артериальное давление и частоту сердечных сокращений. Мероприятия направлены на оценку объективных показателей. На фоне острого коронарного синдрома возникает падение АД и ЧСС. Редко наблюдается обратное явление.
- Далее открывают форточку или окно для обеспечения вентиляции помещения и частичной компенсации кислородного голодания миокарда.
- Пациента усаживают, укладывать нельзя. Это опасно. Осложнится дыхательная деятельность, возможно еще большее ослабление кровотока в миокарде.
- Из медикаментов дают таблетку Нитроглицерина для купирования болевого синдрома. Других препаратов использовать нельзя.
Далее за человеком внимательно наблюдают. Потеря сознания — основание для контроля качества сердцебиения и сохранности газообмена. На догоспитальном этапе это сделать невозможно.
Алгоритм неотложной помощи при остром коронарном синдроме предполагает преимущественное наблюдение и исключение очевидных факторов риска. К сожалению, своими силами можно мало что сделать.
Диагностика
Проводится под контролем кардиолога. Если больного транспортировали в стационар, времени на обследование минимум.
Ограничиваются визуальными данными и показателями АД, ЧСС. Изредка прибегают к электрокардиографии, но чаще каждая минут на счету.
Задача — сначала стабилизировать пациента, затем заниматься диагностическими изысканиями.
Примерная терапевтическая схема после восстановления функций организма и купирования приступа:
- Устный опрос пациента, сбор анамнеза.
- Измерение артериального давления и частоты сердечных сокращений. Намного эффективнее суточное мониторирование по Холтеру. То есть регистрация показателей на протяжении 24 часов. Возможно повторное проведение.

- Электрокардиография. Оценка функциональной активности сердца.
- Эхокардиография. Визуализация тканей.
- Анализ крови общий, биохимический, на гормоны.
- Клиническое исследование мочи. В первую очередь интересует работа почек и наличие сахара, как признака диабета.
К несчастью, большинство проявлений сглаживается в светлые моменты. Только в случае рецидива коронарного синдрома они вновь актуализируются.
Лечение
Проводится на постоянной основе. Задачи три: устранить этиологический фактор, снять симптомы и не допустить рецидивов. Все вопросы решаются одновременно.
Основу терапии составляет применение медикаментов:
- Статинов. Для устранения излишков холестерина и растворения бляшек. На ранних стадиях атеросклероза это эффективна мера. Аторис как вариант препарата.
- Антиагрегантов. В целях предотвращения образования тромбов. Это превентивная и симптоматическая мера, которая радикальным способом не влияет на ситуацию. Аспирин-Кардио в качестве основного наименования.
- Нитроглицерина при приступах.
- Милдроната и прочих поддерживающих препаратов, питающих кардиальные структуры и нормализующих обмен веществ.
Остальные средства назначаются по мере необходимости.
Хирургические методики требуются для устранения врожденных и приобретенных пороков, грубых холестериновых отложений при запущенном атеросклерозе.
Вариантов вмешательства несколько: иссечение образований, баллонирование/стентирование (механическое расширение просвета коронарной артерии) или же протезирование пораженного участка.

Изменение образа жизни, отказ от пагубных привычек, коррекция рациона в соответствии со столом №10 и нормализация режима физической активности помогут предотвратить рецидивы.
Лечение острого коронарного синдрома предполагает консервативную тактику и реже оперативную.
Вероятные осложнения
Среди возможных последствий:
- Остановка сердца.
- Инфаркт, первичный или повторный. Каждый новый несет большую опасность для жизни.
- Инсульт. Нарушение кровообращения в структурах головного мозга с некрозом тканей.
- Кардиогенный шок. Падения артериального давления до критически низких отметок. Летальность близится к 100%.
Внезапная смерть или как минимум инвалидизация без лечения обеспечены в перспективе нескольких лет или меньше.
Прогностические оценки
Прогноз зависит от характера течения состояния, образа жизни, возраста, пола (мужчины могут рассчитывать на несколько худший исход), наличия пагубных привычек, наследственности, характера проводимого лечения, сопутствующих патологий, типа профессиональной деятельности.
Чем больше негативных факторов, тем хуже прогноз. Конкретику может дать только врач после комплексной оценки всех моментов и динамики патологического процесса.
Острый коронарный синдром — это обобщенное наименование стенокардии и инфаркта. Диагностируется соответственно, шифр определяется по МКБ. Перспективы излечения присутствуют при незначительных по тяжести инфарктах и начальных стадиях стенокардии.
Источник: CardioGid.com
Коронарит

Коронарит — коронарлық артериялардың сирек қабыну ауруы, ол әрдайым арандататын патологиялар болған кезде диагноз қойылады (жұқпалы, аутоиммундық процестер). Көптеген аурулар диагноз қойылмайды, оның таралуын анықтау қиын. Келу туралы сенімді деректер жоқ. Коронариттің жүйелік васкулит асқынуы ретінде ықтималдығы, әсіресе Такаясу ауруы, Кавасаки, жүйелі қызыл эритематоз, 80-ге жетті%. Жас пациенттерде дене клеткаларына антиденелермен коронарлық қан тамырлары жарақат алу қаупі жоғары.
Коронарит себептері
Ауру бастапқыда ешқашан дами алмайды, әдетте басқа патологияның асқынуына немесе салдарына айналады. Шағын болуы мүмкін, және үлкен коронарлық артериялар. Коронариттің себептерін анықтау емдеу бағдарламасын жасау үшін өте маңызды, қауіпті асқынуларды болдырмау. Ұрыс факторлардың үш негізгі тобы бар:
- Жүрек ауруы. Қан тамырларының зақымдануы организмнің мембранасының қабыну зақымдары аясында пайда болады — миокардит, перикардит, эндокардитті инфекциялық немесе инфекциялық емес сипаттағы (жарақат, постинфарктық жағдай). Кейде коронарит кардиомиопатиямен қоздырады (алкоголь, улы), жергілікті радиацияның әсер етуі, қатерлі ісік.
- Экстракардиак инфекциялық процестер. Көбінесе жүректің артериялары скарлатинадан зардап шегеді, тұмау, туберкулез, сифилис (әсіресе ауыр жолмен сипатталады), тифус, безгек. Тамырға қан айналымы бар патогендік микробтар, миокардты қанмен қамтамасыз етеді, инфекцияның жаңа фокус қалыптастырылады. Коронарит жүректің ишемиялық ауруы бар науқастарда септикалық атеросклеротикалық бляшка кезінде дами алады.
- Жүйелік аурулар. Коронарлық артериялардың қабынуы аутоиммундық процестермен потенциалды болады — васкулит (periarteritis nodosa, үлкен жасуша және ерекше емес артрит, тромбоангиттің бұзылуы), ревматизм. Жас пациенттер зардап шегеді, шағын филиалдардың жеңіліске ұшырайды, кіші клиникалық көрінісімен бірге жүреді, диагноз қою қиын.
Патогенез
Коронариттің қабынуына негізделген, олар месантерит түрінде тамыр қабырғасының үш қабатының бірінде орналасуы мүмкін, endarтерит, периартентит немесе панартерит дамуымен бір мезгілде барлық қабаттарға әсер етеді. Патогендік фактордың әсері адаптивті-қорғаныш механизмдерін ісік пен инфильтрацияның пайда болуымен активтендіруге әкеледі. Аурудың ұзақтығы кеменің құрылымында және қатайтылуына әкеледі, бұл оның люмині мен миокард қанының нашарлауымен бірге жүреді.
Миокардтың анаэробты гликолизге оттегі жетіспеушілігіне көшуі көптеген қышқыл метаболизм өнімдерінің жиналуына әкеледі, Ауырсыну рецепторларын ынталандыру. Коронарлық артериялардың деформациясы, дәнекер тінінің немесе септикалық зақымдану ошақтарының өсуі жиі ішілік тамыр тромбасының қалыптасуындағы этиологиялық факторға айналады. Тромботалық массаның бөлінуі ангиоспазм немесе жүрекке некротикалық зақымдануы бар қан ағымының одан әрі нашарлауына әкеледі.
Жіктеу
Бірыңғай коронарит номенклатурасы жоқ. Жалпы жүйелеу клиникалық көріністің ерекшеліктеріне негізделген, негізгі симптомдардың ауырлығы. Уақыт өте келе, аурудың түрі, жіктеуде көрсетілген, бір-біріне жүгіре алады, ол емдеуге көзқарасты өзгертуді талап етеді. Патологияның екі негізгі түрі бар:
- Sharp. Қабыну әдетте ішек немесе экстракариак локализациясының инфекциялық процесінің нәтижесі болып табылады. Коронарлық тамырларға зақым тигізеді, бұл жергілікті қан айналымының бұзылуына алып келеді. Өте қатты күйдірілген кардикалды бейнелейді, жылдам тыныс алу, өлім қорқынышы. Жиі аритмиямен қиындатады, жүрек шабуылы, тромбоэмболизм.
- Созылмалы. Коронарит табиғатта сирек кездесетін қысқа мерзімді соққылармен ауырады, минималды ырғақтық бұзылулары. Көп жағдайда бұл жүйелік патологияның нәтижесі — васкулит, ревматизм, сондықтан аутоиммунды аурулардың белгілері бірінші орынға шығады. Ұзын бағытпен, Терапияның болмауы қабынуды күшейтуі мүмкін.
Коронарит белгілері
Клиникалық көрініс аурудың этиологиясы мен нысаны бойынша анықталады. Кішкентай коронарлық артерияларының зақымдалуымен ауыр физикалық күштердің аясында ғана болмауы немесе анықталуы мүмкін. Коронариттің жасырын түрі әдеттегі диагнозды өту кезінде немесе басқа патологияларға сараптама кезінде кездейсоқ табылған. Аурудың алғашқы белгілері әдетте тыныс алу және тахикардияның тапшылығы болып табылады. Миокардтың гипоксиясы шағын фокальды дистрофияларға әкелуі мүмкін, жүрек бұлшықетінің некрозы, бұл ырғақ бұзылыстарын дамытудың негізі болып табылады, жүрек блогы.
Патологияның ең жиі көрінісі — бұл жүрек аймағындағы ауырсыну, Қабыну өзгерістерінен туындаған қанның бұзылуынан туындайды. Бұлшықет тіні оттегіде жетіспейді, қоректік заттар. Негізгі коронарлық артериялардың зақымдануымен ангинаның шабуылына себеп болуы мүмкін, нитроглицеринмен тоқтатылмайды. Ауыр ауру синдромы негізінен аурудың өткір кезеңінде орын алады. Созылмалы коронарит кезінде кардиалгия өте сирек кездеседі, қарқындылығы аз.
Асқынулар
Кемелерде қабыну процесі, жүрек бұлшық еті, бұзылған гемодинамикаға және ишемиялық бұзылуларға әкеледі (жиі – қайтымсыз) кардиомиоциттердің зақымдануы. Шағын және үлкен фокалды жүрек шабуылдар түрінде некроздың ошақтарын қалыптастыру мүмкін, оның қорытындысында кардиосклероздың постинфаркозын байқауға болады. Жүректің бұлшықет аймағындағы шрамдар жүрек өткізгіштік жүйесі бойынша импульстардың қозғалысына кедергі келтіреді, бұл қозғаушылдыққа теріс әсер етеді, өткізгіштігі, органның автоматизмі. Кейбір науқастарда миокард гибреннациясы анықталады. Қабыну гиперпластикалық оқиғалармен бірге жүруі мүмкін, бұл тромбозды жиі тудырады, тромбоэмболизм.
Диагностика
Коронаритті кардиологтар анықтайды. Ауруды диагностикалау қиын, әсіресе СПД-мен бірге болғанда, ол майлы бляшектің пайда болуымен сипатталады, Артерияларды азайту, бұл өте ұқсас клиникалық көріністі береді. Коронарлық тамырлардың қабынуын коронарлық ауруды барлық диагностикалық әдістермен алып тастағаннан кейін представительных факторлардың қатысуымен қабылдануы мүмкін. Диагностикалық шаралардың тізімі мыналарды қамтиды::
- Науқасты объективті тексеру. Ең маңызды қадам — коронарлық қоздырушы ауруларды анықтау үшін анамнез жинау және коронарлық артерия ауруларының дифференциалды диагностикасы. Жүйелік патологиялардың болуы жүрек тамырларының қабынуы мүмкін екенін көрсетеді, инфекцияның созылмалы ошақтары, кеуде ауыруы, нитраттар жоқ, ырғақ бұзылу эпизодтары. Тексеру және физикалық тексеру кезінде жүрек жеткіліксіздігінің белгілері ізделуде: төменгі аяқтардың ісінуі, тері цианозы, жүрек шағым, ырғағының бұзылуы.
- Электрокардиография. Миокард ауруларын анықтауға мүмкіндік береді. Коронарит кезінде коронарлық артерияларда динамикадағы қан айналымы бұзылысының белгілері көрінеді, әсіресе қабыну жүрек ауруы немесе жүйелі патология белгілері бар жас пациенттерде. Диагностикалық критерий — бірнеше шағын фокальды инфаркттардың ЭКГ үлгісі. ЭКГ күнделікті бақылау жиі қолданылады (Халтер), кезеңде туындайтын ырғақ бұзылулары мен миокардтың ишемиясы анықталған, олардың пайда болу шарттары анықталады.
- Коронарлық ангиография. Коронарлық тамырлардың контрасттық рентгенографиясы артерияларды бейнелеуге мүмкіндік береді, олардың тарылу дәрежесін белгілейді, қан айналымы бұзылуларының этиологиясын ұсынамыз. Бұдан басқа, Рентгендік контрастты зерттеу коронариттің ықтимал асқынуы ретінде тромбозды анықтауға көмектеседі. Бұл әдіс хирургиялық емдеу туралы шешім қабылдағанда қолданылады.
- Зертханалық сынақтар. Қанның биохимиялық талдауы кілті, ферменттердің өсуін анықтау, жүректің бұлшықет тінінің некрозды белгілері болып табылады: креатин фосфокиназы, аминотрансфераза, лактат дегидрогеназы, тропонин, миоглобин. IHD жоғары холестеринмен белгіленеді, Липидтік спектрдің тепе-теңсіздігі – басқа фракциялардың көбеюімен жоғары тығыздықтағы липопротеиннің құрамының төмендеуі, сондай-ақ триглицеридтер.
Коронариттерді емдеу
Ауруды емдеу бірнеше бағытты қамтиды: бастапқы патологияны емдеу, бұл коронарлық тамырлардың қабынуына әкеледі, жүректегі метаболикалық өзгерістерді түзету, қауіпті асқынуларды болдырмау — миокард инфарктісі немесе тромбоэмболия. Жүректің бұлшықетінде және оның артерияларында қайтымсыз өзгерістер болмаған кезде айтарлықтай әсер ету мүмкін. Емдеу әдетте консервативті болып табылады, ауыр бұзылулар үшін хирургиялық әдістерді қолдану ұсынылады. Коронарит терапиясының келесі компоненттері ерекшеленеді:
- Жалпы оқиғалар. Пациенттерге төмен холестеринді диета тағайындайды, тұз. Теңіз шығынын пайдалану ұсынылады, көкөністер жеткілікті, жемістер, сүт өнімдері. Шығарылған майлы тағамдар, өткір, тұзды тағамдар, қант, кондитерлік өнімдер, кофе. Науқас жаман әдеттерден бас тартуы керек, күнделікті дене жаттығулары баяу серуендеу түрінде болады, стресстік жағдайларды болдырмауға тырысыңыз, артық жұмыс.
- Этиотропты дәрілік терапия. Дәрі таңдау бастапқы ауруына байланысты, оның аясында коронарлық эволюцияланды. Бактериалды зақымдану кезінде (туберкулез, сифилис, стрептококк инфекциясы) антибиотиктерді белгілеңіз. Аллергиялық генездің қабынуы антигистаминді қолдануды талап етеді, жүйелі патологиялар болған кезде глюкокортикоидтік препараттар қолданылады.
- Симптоматикалық дәрілік терапия. Өмір сүру сапасын жақсарту және науқастарды болжау ауруларды кешенді емдеудің маңызды компоненті болып табылады. Адренергиялық блокаторларды көрсету, жүрек соғу жылдамдығын азайтады, нәтижесінде, миокард оттегіні тұтыну, нитраты, диуретиктер, антиаритмиялық препараттар (жүргізуші жүйенің бұзылуы болған жағдайда). Қанның тұншығып қалу қаупі бар болса, антипротелетикалық заттар мен антикоагулянттар міндетті болып табылады.
- Хирургиялық емдеу. Коронарлық тамырлардың люмині айтарлықтай тарылуымен (90-ға дейін% қалыпты диаметрінен) операция туралы шешім қабылданды. Негізгі әдіс — коронарлық артерия айналмалы хирургиясы, бұл стенознан төмен қандарды қозғалудың балама әдісін жасайды. Әдетте жақында орналасқан аорт коронарлық артериялармен байланысады (коронарлық артерия айналымы). Сондай-ақ, стенді имплантациядан кейінгі баллонның кеңеюі қолданылады, кеменің люменін ашық ұстап тұру.
Болжам және алдын-алу
Коронариттің уақтылы диагнозымен, оның жеткілікті терапиясы және ауыр миокард өзгерістерінің болмауы қолайлы. Тамырлар мен жүрек бұлшықетінің қайтымсыз құрылымдық патологиясы болған кезде емдеу аурудың ағымын баяулатуы мүмкін. Алдын алу — аурудың толық диагностикасы, бұл коронарит дамуына әкелуі мүмкін. Салауатты өмір салтын ұстану ережелерін сақтау маңызды — жаман әдеттерден және психо-эмоционалды шамадан арылтудан, физикалық белсенділік пен тиісті диета деңгейін ұстап тұру.
Источник: mundamedicina.info
Описание острого коронарного синдрома
Патогенез заболеваний из группы ОКС связан с жироподобными веществами, откладывающимися на стенках коронарных артерий. Эти сосуды снабжают сердечную мышцу кислородом и питательными веществами.
Сердце нормально работает, когда обеспечено постоянное и полноценное поступление крови, богатой кислородом. Сгусток крови или холестериновая бляшка, образуемые в артерии, наиболее часто приводят к закупорке коронарной артерии.
Типы острого коронарного синдрома
Медицинский термин “острый коронарный синдром” используется для описания трех вариантов течения ишемической болезни сердца (ИБС):
- Нестабильная стенокардия
- Инфаркт миокарда без подъема сегмента ST (NSTEMI)
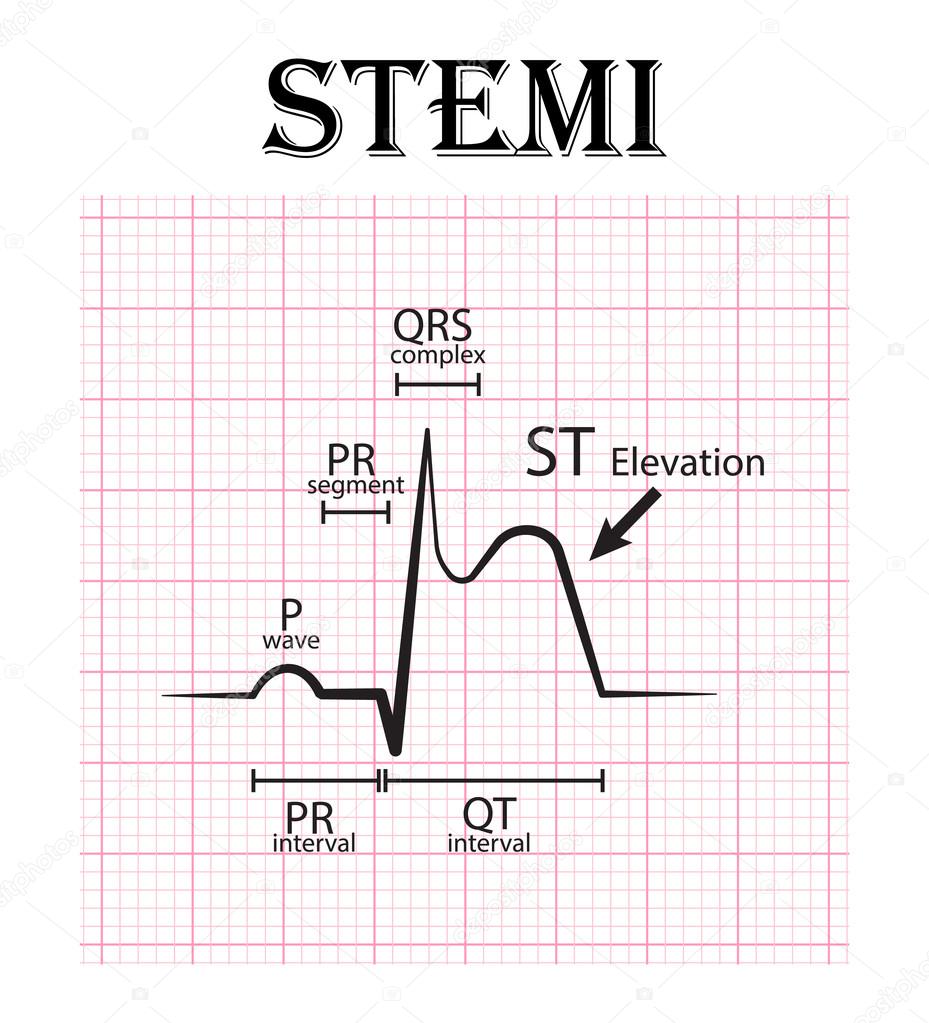
- Инфаркт миокарда с подъемом сегмента ST (STEMI)
В случае снабжения сердечных клеток недостаточным количеством кислорода, кардиомиоциты могут погибнуть и тогда говорят о некрозе миокарда. Этот процесс необратимый, поэтому крайне важна первая помощь при ОКС, которая помогает сохранить сердечные клетки жизнеспособными.
Недостаток кровоснабжения любой ткани обозначается как ишемия. При полном прекращении поступления крови возникает некроз. В случае некротического повреждения сердечной мышцы ставят диагноз сердечного приступа или инфаркта миокарда.
При ишемии клетки сердца не погибают, но возникает их повреждение из-за кислородного голодания. Подобное приводит к тому, что миокард не функционирует правильно или эффективно. Патологическое состояние может носить временный характер или постоянный.
Для составления правильного лечения определяется тип острого коронарного синдрома, который зависит от местоположения блокированного участка, продолжительности кислородного голодания и количеством / величиной области повреждений.

Симптомы острого коронарного синдрома
Клиническая картина ОКС обычно развивается быстро, иногда без каких-либо предшествующих проявлений. Все же существуют симптомы, которые могут предупредить человека о том, что его здоровье нарушено.
Общие проявления острого коронарного синдрома:
- Боль в груди или дискомфортное ощущение за грудиной
- Боль или неприятное ощущение в одной или обеих руках, спине, челюсти, шее или животе
- Сбивчивое дыхание
- Головокружение или общее чувство слабости
- Диспепсия
- Тошнота или рвота
- Повышенное потоотделение
Эти признаки очень серьезны, и при их появлении нужно немедленно обратиться за врачебной помощью.
Боль в груди, развивающаяся на фоне острого коронарного синдрома, может начаться внезапно, без каких-либо предшествующих признаков. Подобное особенно характерно для сердечного приступа.
В других случаях болевые ощущения могут заметно усиливаться даже после отдыха. Подобный признак особенно характерен для нестабильной стенокардии.
Боль в груди или дискомфорт за грудиной, как правило, чаще всего встречаются при остром коронарном синдроме. Все же клинические признаки нередко зависят от возраста, пола больного и наличия у него других сердечно-сосудистых заболеваний.

Факторы риска и диагностика
Существуют определенные обстоятельства, при которых заметно возрастает вероятность развития острого коронарного синдрома. О них должно знать как можно большее количество людей. Факторы риска включают в себя:
- Пожилой возраст — 45 лет и старше для мужчин, 55 лет и старше для женщин
- Высокое артериальное давление
- Повышенный уровень холестерина
- Курение
- Недостаток физической активности
- Нездоровое питание
- Ожирение или лишний вес
- Сахарный диабет и другие эндокринные нарушения
- Семейная предрасположенность
Диагностика острого коронарного синдрома
Идентификация коронарного синдрома проводится врачом-кардиологом с учетом следующих характеристик:
- Определение тропонинов в крови, выделяемых поврежденной тканью сердца
- Выявление клинических признаков болезни
- Получение результатов электрокардиографии (ЭКГ)
Правильное определение типа болезни особенно важно, когда дело доходит до выбора стратегии лечения. Для уточнения диагноза используется как ЭКГ, так и другие методы визуализации:
- Электрокардиография (ЭКГ). Этот тест позволяет измерить электрическую активность сердца посредством электродов, прикрепленных к коже. Аномальные или нерегулярные импульсы могут указывать на плохую работу сердца из-за недостаточного поступления кислорода к миокарду. Определенные виды электрических сигналов могут также указать на местоположение блокировки.
- Анализы крови. Некоторые ферменты могут быть обнаружены в крови, особенно если наступила смерть кардиомиоцита и наступило повреждение сердечной ткани. Определение этих составляющих указывает на сердечный приступ.
- УЗИ сердца. Это ультразвуковое сканирование может показать, получает ли сердце достаточно крови. Также позволяет оценить состояние области повреждения после сердечного приступа.
Врачи также могут использовать другие тесты для определения необходимости дополнительного лечения или наличия сопутствующих заболеваний сердца.
В частности, иногда человеку с подозрением на ОКС предписывают носить монитор Холтера, который записывает электрическую активность сердца на протяжении суток-двух. Холтеровское мониторирование помогает определить, есть ли у человека аномальные сердечные ритмы или периодический недостаток кровоснабжения миокарда. Этот метод исследования особенно помогает, когда у больного отсутствуют какие-либо жалобы.
Дополнительные методы диагностики по типу КТ и МРТ могут быть использованы, чтобы исключить другие причины болезни, а также лучше оценить состояние человека.

Лечение острого коронарного синдрома
В первую очередь — это неотложное медицинское воздействие. В оказании первой помощи при ОКС важна каждая минута, поскольку от начала развития сердечного приступа может очень быстро наступить смерть.
Краткосрочная стратегия лечения включает уменьшение боли и улучшение кровотока, что позволяет восстановить работу миокарда как можно быстрее.
Долгосрочная тактика лечения основана на улучшении общей функции сердца, управлении факторами риска и снижении вероятности развития сердечного приступа. Чаще всего долгосрочная терапия проводится в условиях больницы и включает комбинацию из медицинских препаратов с хирургическими процедурами.
Лекарства, используемые для устранения острого коронарного синдрома:
- Нитроглицерин
- Антиагрегантные препараты
- Бета-блокаторы
- Ингибиторы ангиотензинпревращающего фермента (иАПФ)
- Блокаторы ангиотензиновых рецепторов (БРА)
- Статины
Людям, которые вызывают скорую медицинскую помощь, до ее приезда чаще всего рекомендуется принять аспирин. Если лекарства не могут облегчить проблемы и восстановить правильную функцию сердца, может потребоваться ангиопластика в сочетании со стентированием. Также в зависимости от показаний может проводится операция коронарного шунтирования.
Видео: Мастер класс по оказанию экстренной помощи при Остром коронарном синдроме Отек легких
Алгоритм первой помощи больным с острым коронарным синдромом
В случае подозрения на ОКС первая помощь и госпитализация больного являются обязательными условиями для успешного исхода и исключения дальнейших осложнений. Неотложная помощь, а также транспортировка больного с острым сердечным приступом, осуществляется в положении лежа со слегка поднятой головой.
Основные этапы оказания первой помощи при ОКС:
- Нитроглицерин кладется больному под язык. Это первая помощь при сердечной недостаточности, а также при остром коронарном синдроме. Принимать лекарство можно при необходимости через каждые 5-10 минут.
- Ацетилсалициловая кислота (жевательная таблетка 160-325 мг) принимается в случае отсутствия нитроглицерина.
- Клопидогрел — используется в тех случаях, когда у больного имеется повышенная чувствительность к нитроглицерину.
- Кислородная терапия. Проводится ингаляция с помощью гидратированного кислорода с использованием маски или назального катетера (скорость подачи 4-6 л / мин.). Если же устройства для ингаляции отсутствуют, нужно обеспечить доступ к больному достаточного количества воздуха. Особенно это относится к тем случаям, когда приступ случился в душном помещении.
- Анестезия нитроглицерином — проводится под контролем артериального давления и делается внутримышечно в сочетании с димедролом.
- Морфина гидрохлорид — вводится внутримышечно 1% в виде фолиевого раствора 1:20, позволять снять боль, которая длительно не проходит.
- Гепарин (5 тыс. Ед.).
Дальнейшая тактика зависит от данных электрокардиографии и общего состояния больного.
Лечение NSTEMI и NSTE-ОКС
Если ЭКГ не показывает типичные изменения, тогда это может быть ОКС без подъема сегмента ST (NSTE-ОКС). Также нередко больные страдают от «инфаркта миокарда без подъема сегмента ST» (NSTEMI).
Лечение нестабильной стенокардии и NSTE-ОКС проводится вначале аспирином, а во вторую очередь — ингибитором, таким как клопидогрел или диацилглицерин. Также используется гепарин (низкой плотности), такой как эноксапарин. Внутривенно вводится тринитроглицерин и тринитроглицерол, если проблема не устранена.
Анализ крови используется только в том случае, если нужно проверить нарастание сердечных тропонинов в течение 12 часов. Если результат положительный, тогда делается типичная коронарная ангиография в срочном порядке. Она позволяет быстро определить сердечный приступ и за довольно короткое время.
Если тропонины отрицательны, выполняются упражнения с тестом на беговой дорожке . Если нет признаков высокого сегмента ST на ЭКГ до следующего утра, тогда может быть показана ангиопластика.

Изменения образа жизни
В некоторых случаях острый коронарный синдром может быть предотвращен. Другая болезнь сердца нередко приводит непосредственно к ОКС, но те, у кого нет сердечно-сосудистых заболеваний, могут защитить себя, придерживаясь правил здорового образа жизни:
- Соблюдать диетическое питание, полезное для сердца и включающее побольше фруктов, овощей, цельнозерновых продуктов и нежирного белка.
- Не курить, а если самому трудно отказаться, можно попробовать лекарства и консультации, чтобы лишиться вредной привычки.
- Вести активный образ жизни, то есть заниматься регулярными физическими упражнениями, чтобы иметь хорошую физическую подготовку. Люди должны стремиться к умеренным физическим нагрузкам, по крайней мере, 2-3 часа в неделю.
- Нужно обратить внимание на ряд физиологических показателей, особенно важно знать свое артериальное давление и уровень холестерина и понимать, что означают эти цифры и как их держать в оптимальном диапазоне.
- Поддерживать здоровый вес, что позволит снять лишнюю нагрузку с сердца.
- Употреблять алкоголь в умеренных количествах, желательно свести к одному или двум алкогольным напиткам в день, а лучше вовсе от них отказаться, чтобы не было факторов повышения артериального давления.
Людям, у которых в прошлом были такие проблемы, как сердечный приступ, также может быть рекомендован аспирин в дополнение к ежедневным приемам других лекарств. В аспирине есть ацетилсалициловая кислота, которая помогает предотвратить образование тромбоцитов и снижает вероятность повторного сердечного приступа примерно на 22%.
С помощью коррекции образа жизни и использования правильных лекарств можно предотвратить острый коронарный синдром или вылечить его. Это позволит в дальнейшем заниматься и работать в свое удовольствие.
Видео: Неотложная помощь при ОКС
Источник: arrhythmia.center
Что это такое – ОКС?
Термин «острый коронарный синдром» употребляется врачами для описания определенных заболеваний сердца, включая инфаркт миокарда и нестабильную стенокардию. Такое объединение этих болезней оправдано тем, что в основе их развития лежат аналогичные причины – резкое снижение или прекращение кровоснабжения к части миокарда. На основании ЭКГ ОКС разделяют на две группы:
- ОКС с подъемом сегмента ST.
- ОКС без подъема сегмента ST.
Такое разделение важно тем, что алгоритм неотложной помощи при каждом из этих типов ОКС разный.
Причины ОКС
Большинство случаев ОКС вызвано сужением коронарных артерий, которые кровоснабжают сердце. Чаще всего причиной этого сужения являются атеросклеротические бляшки в слизистой оболочке сосудов, которые образуются в течение многих лет в одном или многих местах артерий. Другие причины ОКС встречаются реже. К ним принадлежат:
- Воспаление коронарных артерий.
- Ножевые ранения сердца.
- Образование тромбов в другом месте организма (например, в камере сердца) и его перемещение в коронарную артерию.
- Употребление кокаина, который может вызвать спазм коронарных артерий.
- Осложнения операций на сердце.
- Некоторые другие редкие сердечные болезни.
Факторы риска развития ОКС
ОКС – достаточно распространенная проблема. Большинство случаев патологии развивается у людей старше 50 лет, частота растет с увеличением возраста. Другие факторы риска включают:
- Повышенное артериальное давление.
- Избыточный вес.
- Повышенный уровень холестерина.
- Физическая неактивность.
- Нездоровое питание.
- Сахарный диабет.
- Наличие родственников с заболеваниями сердца или инсультом.
Симптомы ОКС
Самым частым симптомом ОКС является наличие сильной боли в грудной клетке. Болевой синдром может ощущаться как сдавливание в груди. Боль также может распространяться на нижнюю челюсть, левую руку, спину или живот. Человек с ОКС также может потеть, быть беспокойным, страдать от общей слабости, тошноты и одышки. Следует помнить, что каждому человеку с симптомами ОКС необходима медицинская неотложная помощь.

Диагностика ОКС
Иногда врачам тяжело отличить ОКС от других заболеваний сердца, которые также могут вызвать боль в грудной клетке. Каждый пациент с клинической картиной ОКС должен быть госпитализирован в больницу. После поступления в лечебное учреждение проводятся следующие обследования:
- Электрокардиография, которая является главным методом диагностики ОКС. Именно по ней определяется тип ОКС и дальнейшая тактика лечения.
- Анализы крови, определяющие уровень веществ, уровень которых повышается при гибели кардиомиоцитов. Определение этих веществ (тропонина, креатининфосфокиназы) позволяет различить нестабильную стенокардию и инфаркт миокарда.
- Эхокардиография, с помощью которой выявляются нарушения сократимости сердечной мышцы.
Для определения общего состояния здоровья проводятся и другие обследования – общий и биохимический анализ крови, рентгенография органов грудной полости.
Лечение острого коронарного синдрома
Первая помощь пациенту с подозрением на ОКС оказывается в домашних условиях. До приезда скорой помощи можно:
- Обеспечить больному покой и доступ свежего воздуха.
- Дать больному разжевать таблетку Аспирина.
Выбор метода лечения ОКС зависит от его типа:
- Цель лечения ОКС с подъемом ST направлена на быстрейшее восстановление кровоснабжения пострадавшей области сердца, чего можно добиться с помощью лекарственных средств или хирургических операций.
- Лечение ОКС без подъема ST носит более консервативный характер.
В зависимости от диагноза и типа ОКС могут назначаться следующие медикаментозные препараты:
- Тромболитики (Стрептокиназа, Альтеплаза, Тенектеплаза), которые помогают расщепить тромб, блокирующий просвет коронарной артерии.
- Нитраты (Нитроглицерин), которые временно расширяют кровеносные сосуды и улучшают кровоснабжение миокарда.
- Антитромбоцитарные препараты (Аспирин, Плавикс, Брилинта), которые предотвращают образование тромбов, влияя на функции тромбоцитов.
- Антикоагулянты (Гепарин, Эноксапарин), влияющие на плазменный компонент сворачивания крови.
- Бета-блокаторы (Метопролол, Карведилол, Бисопросол), которые помогают расслабить сердечную мышцу и замедлить частоту сокращений сердца, уменьшая его потребность в кислороде и снижая артериальное давление.
- Ингибиторы ангиозинпревращающего фермента (Рамыприл, Периндоприл) или блокаторы рецепторов ангиотензина (Лозартан, Ирбесартан), которые расширяют артерии, снижают давление и уменьшают нагрузку на сердце.
- Статины (Аторвастатин, Розувастатин), которые уменьшают уровень холестерина крови и стабилизируют атеросклеротическую бляшку.
Больным с ОКС часто необходимо проведение хирургического вмешательства, направленного на восстановление проходимости коронарных артерий. К таким операциям относятся:
- Ангиопластика и стентирование. При этой операции врач проводит к месту сужения коронарной артерии тонкий катетер, после чего с помощью раздуваемого баллона расширяет ее просвет. Для сохранения открытого просвета артерии иногда проводится стентирование суженного участка – имплантация специального внутрисосудистого протеза (стента).
- Шунтирование коронарных артерий. При этой операции хирурги заменяют пораженные участки артерий на шунты – сосуды из другого места в организме пациента.
Источник: serdce-moe.ru
 Жіті коронарлық синдром дегеніміз не? – Бұл әлсіздік және терлегіштік, ауаның жетіспеушілік сезімімен кеуде кеңістігінің қатты ауруымен сипатталатын, адам жағдайының аяқ астынан төмендеуі, бұл жағдай маңайындағыларды әурең-сарсаңға салып, жедел медициналық жәрдем бригадасын шақыруға тура келеді. Бүгінгі күні Қазақстан Республикасында ұялы байланыс дамыған, ал жедел жәрдем шақыру тегін (телефон 103) шақырушы мемлекеттік немесе орыс тілінде диспетчерге шақыру орнын, жынысын, жасын, тегін, атын, әкесінің атын, адамның шағымын түсіндіру керек. Мынаны есте сақтау қажет, жүрек ауырған кезде әрбір минут қымбат, яғни «алтын сағат» ережесі іске қосылады, бұл дегеніміз, бір сағаттың ішінде пациентті кардиолог дәрігер міндетті түрде қарауы тиіс. Жіті коронарлық синдром жағдайында – шұғыл көмек және уақытында ауруханаға жатқызу маңызды болып табылады, өйткені тұрақсыз стенокардия мен миокард инфаргі пациенттердің өміріне бірдей қауіпті.
Жіті коронарлық синдром дегеніміз не? – Бұл әлсіздік және терлегіштік, ауаның жетіспеушілік сезімімен кеуде кеңістігінің қатты ауруымен сипатталатын, адам жағдайының аяқ астынан төмендеуі, бұл жағдай маңайындағыларды әурең-сарсаңға салып, жедел медициналық жәрдем бригадасын шақыруға тура келеді. Бүгінгі күні Қазақстан Республикасында ұялы байланыс дамыған, ал жедел жәрдем шақыру тегін (телефон 103) шақырушы мемлекеттік немесе орыс тілінде диспетчерге шақыру орнын, жынысын, жасын, тегін, атын, әкесінің атын, адамның шағымын түсіндіру керек. Мынаны есте сақтау қажет, жүрек ауырған кезде әрбір минут қымбат, яғни «алтын сағат» ережесі іске қосылады, бұл дегеніміз, бір сағаттың ішінде пациентті кардиолог дәрігер міндетті түрде қарауы тиіс. Жіті коронарлық синдром жағдайында – шұғыл көмек және уақытында ауруханаға жатқызу маңызды болып табылады, өйткені тұрақсыз стенокардия мен миокард инфаргі пациенттердің өміріне бірдей қауіпті.
Сонымен, жүрек тұсының ауруына (ол күйіп, батып, шаншып), терлегіштік, үрей сезіміне шағым болғанда, мыналарды істеу қажет:
- Науқасты ұзынынан жатқызып, киімінің жағасын ағыту;
- Тілдің астына нитроглицерин таблеткасын беру;
- Бірнеше минуттан кейін екінші таблетканы беру.
Сізде ауру ұстамасын басудың бар болғаны екі әрекеті ғана бар: егер таблетка сорған соң екі-үш минут өткеннен кейін науқастың жағдайы жақсара қоймаса – тез арада жедел жәрдем бригадасын шақырыңыз.
Мұндай қиын емес үй диагностикасы қымбат уақытты сақтап, адамның жағдайын жақсартуға мүмкіндік береді.
Шақыртумен келген бригада пациентті қарап, біріншілік қарау жүргізеді, ЭКГ-ға түсіреді, тиісті медициналық көмек көрсетеді және алдын ала өте ұқыпты диагноз қоя отырып – жіті коронарлық синдром немесе қысқаша ЖКС, қорытындысымен ауруханаға жатқызуды ұсынады.
Жіті коронарлық синдромды диагностикалап, кардиолог дәрігерлер жағдайды дамытудың бір нұсқасын – тұрақсыз стенокардияға немесе миокард инфаргіне шабуылды ұсынады, өйткені олар ЖКС түсінігіне кіреді. Мынаны есте сақтаған жөн, жіті коронарлық синдром бірнеше сағат немесе минут ішінде болмай қоймайтын нәтиже – коронарлық өлім немесе ауқымды инфаркт жоғары мүмкіндікпен дами түседі.
Науқаста не болып жатқанын дәл анықтау қажет, ауруханаға жатқызуға дейінгі кезеңде анықтау мүмкін емес: екі патологияда да тек ЭКГ-ға түсуді талап етіп қоймай, Шығыс Қазақстан облыстық ауруханасының қабылдау-диагностикалық бөлімшесінде тәулікбойы және тегін бірқатар зертханалық және аппараттық зерттеулер жүргізу керек болады. Сонымен бірге, бір атауға біріктірілген жіті миокард инфаргі де, тұрақсыз стенокардия да, мысалы, жүректің созылмалы ишемиялық ауруына қарағанда, пациенттердің өміріне аса қауіпті.
Жіті коронарлық синдромы дамуының басты бір себебі, тамырлардың бұрынғы және асқынған атеросклерозы.
Атеросклероздың күшею сатысында талшық өзінің тұрақтылығын жоғалтады, бәлкім оның жабындысының бүтіндігі де бұзылуы мүмкін. Тромба бітіскен немесе зақымданған тамыр жарығы бітелген жердегі тамырдың асқынуы байқалады. Көптеген пациенттер, әсіресе қарт адамдар ұзақ жылдар бойы жүректің ишемиялық ауруымен ауырады, алайда көбісі оның қандай ауру екенін түсіне бермейді.
Ишемия (жартылай қансыздану) миокардтың бөлігі – тұрақсыз стенокардияның белгісі, ал тіннің некрозы дегеніміз миокард инфаргінің дамуы деген сөз.
Бұл жағдайларды аурудың клиникалық көрінісінің көмегімен диагностикалап, ЭКГ және некроз маркеріне қанды биохимиялық зерттеумен айырады.
Егер диагностика мен емдеу толық және уақытында жүрсе, науқастар біртіндеп жазыла бастайды және үйден күтім алу үшін ауруханадан шығарылып, тұрғылықты жері бойынша терапевт дәрігер мен кардиолог дәрігерде амбулаториялық қадағалауда болады. Нұсқау бойынша Өскемен қаласының Оңалту орталығында оңалту емін алуы да мүмкін.
Үйдегі күтім дегеніміз, бұл тамырлардағы атеросклеротикалық процестерді баяулатуға бағытталған қатаң диета (қуырылған, майлы, тұзды, қақталған тағамдар, дәмдеуіштер), зиянды әдеттерден (шылым шегу, алкоголь) бас тарту. Физикалық және эмоциялық жүктемелер науқастың көңіл-күйін қатаң реттеп және бақылап отыруы тиіс: асықпай жаяу жүру, баспалдақпен баяу түсіп және көтерілу, ауыр емес үй жұмысы және қолайлы психологиялық хал-ахуал жұмысқа қабілеттілік пен сергектікті сақтауға көмектеседі.
Дәрігермен тағайындалған демеу беретін мөлшерлемедегі препараттарды өз бетімен тоқтатуға болмайды: оларды өмірбойы қабылдауға қалдырып отыр. Жазылып берілген мөлшерлемелерді өз қалауы бойынша азайтпай және көбейтпей, қатаң ұстанып отыруы тиіс.
«Өскемен қаласының №1емханасы» ШЖҚ КМК терапевт дәрігері Шкарпетин Евгений Борисович
Источник: densaulyk.gov.kz
