…киста не является опухолью…
Арахноидальная киста головного мозга, являющаяся самым распространенным видом кист мозга, имеющееся у 4% населения, представляет собой наполненный ликвором (цереброспинальной, или спинномозговой жидкостью) мешочек, расположенный в арахноидальной оболочке мозга. В месте кисты ткань арахноидальной оболочки разделяется на два слоя с накоплением между ними жидкости.
Важно помнить, что киста не является опухолью и в большинстве случаев либо протекает бессимптомно или с небольшими проявлениями и очень редко требует оперативного вмешательства.
Симптоматика арахноидальной кисты
Чем больше киста, тем больше симптомов будет проявляться, будет возрастать их частота и сила. При длительном и сильном сдавливании может привести к необратимым изменениям тканей мозга. При чрезмерной компрессии и разрыве оболочек кисты возможно наступление смерти пациента.
Диагностика и лечение арахноидальной кисты
Кисты, протекающие без каких бы то ни было проявлений, могут быть выявлены только случайно. В случае наличия неврологических проявлений врач в первую очередь анализирует жалобы больного. Однако проявления могут говорить только о том, что существуют какие-то сбои в работе головного мозга, но не позволяют классифицировать проблему. Гематомы, опухоли мозга, расположенные внутри мозга кисты имеют такую же симптоматику. Для более точной постановки диагноза врач может назначить электроэнцефалографию, эхоэнцефалографию или реоэнцефалографию. Недостатком этих методов является то, что они не дают информации ни о точном местоположении образования, ни о его природе.
Главной целью любого лечения арахноидальной кисты является отвод жидкости и снижение давления на ткани мозга.
На сегодняшний день наиболее точным методом диагностики, позволяющим с высокой степенью точности отличить арахноидальную кисту от опухоли или гематомы, являются компьютерная томография (КТ) и магнито-резонансная томография (МРТ).
МРТ диагностика при арахноидальной кисте
Несмотря на то, что КТ позволяет точно определить размеры и расположение кисты, наиболее точную и полную информацию об образовании дает МРТ. Обычно для диагностики арахноидальной кисты проводится МРТ-сканирование с введением в кровоток пациента контраста. При этом опухоли мозга имеют свойство накапливать контраст, а кисты не впитывают его из кровеносных сосудов, что очень четко видно на МРТ.
Также МРТ-сканирование позволяет отличить кисту от кровоизлияний, гематом, гигром, абсцессов и других заболеваний со сходной симптоматикой. Кроме того, МРТ дает возможность выявить кисту даже в тех случаях, когда у пациента еще нет никаких проявлений, а сама киста имеет размеры всего в несколько миллиметров.
Второе мнение при арахноидальной кисте
Несмотря на то, что МРТ-диагностика с применением контрастного вещества дает врачу необходимую информацию, риск ошибки все же существует. Связан он в первую очередь с отсутствием у врача остаточного опыта интерпретации результатов МРТ и выявления кист. От таких ошибок не застрахован ни один пациент и случаются они как в крупных городах, так и в небольших населенных пунктах. В этой ситуации единственной возможностью исключить ошибку или как минимум в разы снизить ее вероятность является получение второго мнения от высококвалифицированного специалиста
Национальная телерадиологическая сеть (НТРС) предлагает вам возможность получить консультации ведущих специалистов страны в области МРТ-диагностики, имеющих богатый опыт анализа томографических снимков различных заболеваний. Для получения консультации вам достаточно просто загрузить результаты сканирования на наш сервер и уже через сутки вы получите мнение, альтернативное мнению вашего врача.
Возможно оно будет таким же как первое медицинское заключение, возможно будет отличаться от него, но второе мнение совершенно точно позволит вам свести риск ошибочного диагноза и неправильного лечения практически к нулю.
Источник: teleradiologia.ru
Вступление
Ультразвуковая диагностика пороков развития задней ямки в пренатальном периоде является сложной задачей, имеющей большое значение для консультирования и наблюдения беременных женщин. Эти пороки развития охватывают широкий спектр объектов, начиная от нормальных вариантов до серьезных аномалий, часто с аналогичными аспектами на УЗИ плода. Различные термины используются для описания этих аномалий без единого подхода к их описанию; и метод оценки структур задней ямки во время беременности, который обычно выполняется в осевых плоскостях черепа плода с помощью ультразвука, не подходит.
Цель этого исследования состояла в том, чтобы рассмотреть особенности ультразвуковой оценки задней ямки плода с акцентом на нейросонографические аспекты, а также описать наиболее важные результаты дородовых ультразвуковых исследований основных пороков развития задней ямки, которые могут повлиять на плод.
Особенности развития структур
Во время беременности мозг плода, включая структуры задней ямки, претерпевает больше изменений, чем любой другой орган. Поэтому, прежде чем приступить к оценке задней ямки в пренатальном периоде, участвующие специалисты должны быть знакомы с аспектами развития этих структур (анатомическими и эмбриологическими) с целью диагностики отклонений в их образовании, чтобы избежать путаницы между нормальными аспектами развитие и возможные пороки развития.
Задняя ямка состоит в основном из следующих структур:
- мозжечок (включающий полушария мозжечка и червь);
- церебральные ножки;
- четвертый желудочек;
- ствол мозга;
- большая цистерна;
- намет.
Эмбриологически структуры задней ямки происходят из заднего мозга (ромбэнцефалон). Мозжечок, мост и верхняя часть четвертого желудочка возникают из среднего мозга, тогда как луковица и нижняя часть четвертого желудочка возникают из продолговатого мозга.
Для ультразвуковой оценки задней ямки плода важно помнить, что карман Блейка представляет собой нормальную эмбриологическую структуру начала развития плода, которая часто исчезает примерно на 18 неделе беременности, с закрытием четвертого желудочка (т. е. Когда больше нет связи между четвертым желудочком и большой цистерной).
Тем не менее, связь между четвертым желудочком и цистерной все еще может быть выявлена с помощью УЗИ до 20 недели беременности.
УЗИ является методом выбора для скрининга и диагностики пороков развития центральной нервной системы плода, в том числе задней ямки.
При обычном скрининге ультразвуковые изображения пороков развития задней ямки получают при осевом обзоре трансцеребеллярной плоскости, когда датчик расположен над брюшной полостью беременной женщины. В этой плоскости оцениваются следующие аспекты (рис. 1):
- полушария мозжечка (форма и контуры);
- червь (более эхогенная структура между двумя полушариями мозжечка);
- мозжечок (трансцеребеллярный диаметр по биометрии);
- форма и поперечное измерение большой цистерны.
Тем не менее, многоплоскостная оценка этих структур (включая изображения, полученные в сагиттальной и корональной плоскостях) необходима для дифференциальной диагностики пороков развития задней ямки, которые, согласно руководствам ISUOG, должны быть частью нейросонографической оценки.
Многоплоскостной подход является основой нейросонографического исследования головного мозга плода, которое выполняется путем выравнивания датчика со швами и родничками головки плода. Трансвагинальные датчики имеют преимущество в том, что работают с более высокой частотой, чем трансабдоминальные, и, следовательно, позволяют лучше определять анатомические детали.
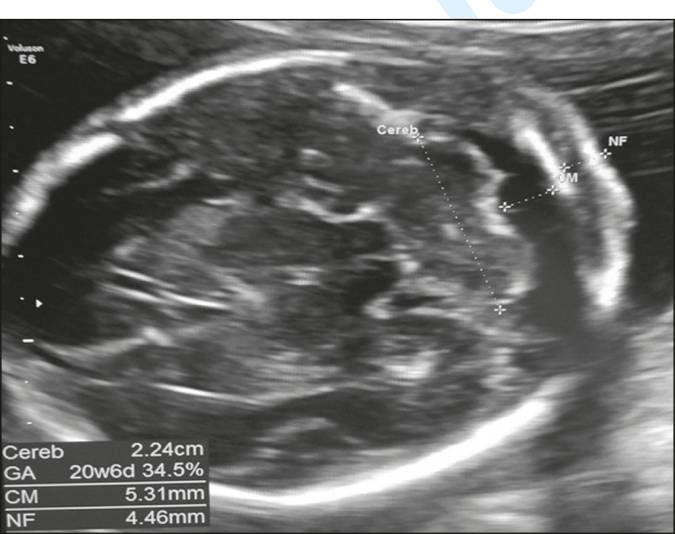
Рисунок 1: Аксиальное ультразвуковое исследование трансцеребеллярной плоскости, оценка полушарий мозжечка (форма и контуры); червь (более эхогенная структура между двумя полушариями мозжечка); биометрия мозжечка (трансцеребеллярный диаметр); форма и поперечный диаметр большой цистерны; и размер четвертого желудочка.
В корональной проекции трансцеребеллярной плоскости (рис. 2) оцениваются следующие структуры: мозжечок и червь. Эта плоскость очень важна для дифференциации между полушариями мозжечка и червем, что облегчает диагностику агенезии червя.
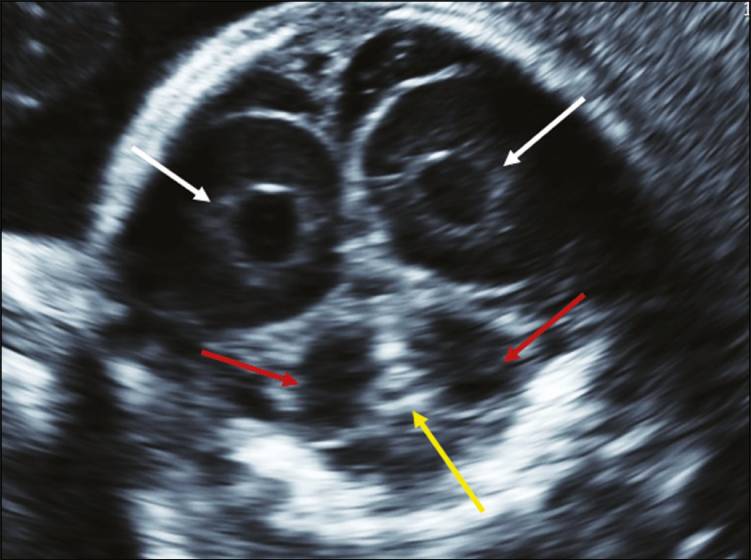
Рисунок 2: Корональное УЗИ трансцеребеллярной плоскости, оценивающее мозжечок; червь (более высокоэхогенная структура, расположенная между двумя полушариями мозжечка, желтая стрелка). Корональная визуализация очень важна для дифференциации между полушариями мозжечка и червем.
Несомненно, наиболее важной плоскостью для оценки задней ямки плода с помощью ультразвука (главным образом для дифференциальной диагностики кистозных пороков развития задней ямки) является срединная сагиттальная плоскость. В этой плоскости (рис. 3) можно идентифицировать ствол мозга (мост и луковицу, с измерением диаметра моста); оценить морфологию червя мозжечка по биометрии (краниокаудальный и переднезадний диаметры); оценить четвертый желудочек и его фасцию; выявить первичную борозду, которая делит червя на верхнюю и нижнюю части, являясь важным маркером изменений в ее развитии (соотношение между верхней и нижней частями обычно составляет 1: 2), и их следует определять в 100% случаев.
В случаях после 24 недели беременности оценить большую цистерну (форму и диаметр); и определить положение намета, который является важным маркером для дифференциальной диагностики кистозных мальформаций задней ямки. Также возможно количественно определить вращение вверх червя мозжечка и намета, измерив два угла: угол между мостом и червем; и между мостом и наметом.
3D УЗИ также может быть полезным инструментом в этой оценке, поскольку оно позволяет проводить многоплоскостную оценку (посредством использования трехмерных приложений, таких как многоплоскостные, контрастно-объемные изображения и OmniView) (рис. 4).

Рисунок 3: УЗИ в средней сагиттальной плоскости, лучшая плоскость для оценки задней черепной ямки плода (в основном для дифференциальной диагностики кистозных мальформаций). Можно выделить следующие: ствол мозга (BS); червь мозжечка (V), с оценкой его морфологии и биометрии (краниокаудальный и переднезадний диаметр); первичная борозда (желтая стрелка); четвертый желудочек; шатер (белая стрелка); и намет (T).

Рисунок 4: 3D-УЗИ задней ямки на 28 неделе беременности, что позволяет проводить многоплоскостную оценку (OmniView). A: Аксиальное изображение в трансцеребеллярной плоскости. В: Реконструкция в сагиттальной плоскости.
Источник: rh.org.ru
Очаги сосудистого генеза
Синонимы – очаги глиоза, сосудистые очаги
[Изображения доступны только зарегистрированным пользователям]
Так называют мелкие – порядка нескольких миллиметров – участки измененного вещества головного мозга. Эти участки появляются из-за нарушений в работе мельчайших сосудов головного мозга.
Единичные очаги сосудистого генеза (например, 1 ‒ 3 очага) в головном мозге могут обнаруживаться в норме как у молодых пациентов, так и у пациентов старшей возрастной группы. Количество таких очагов может увеличиваться с возрастом, и наличие даже 10-15 очагов у пациентов старше 70 лет – это тоже нормально. Единичные очаги сосудистого генеза не имеют клинического значения и не требуют особого внимания.
Если же очагов сосудистого генеза в головном мозге много, то в заключении могут звучать слова «церебральная микроангиопатия», «сосудистая энцефалопатия», «дисциркуляторная энцефалопатия» (два последних термина, впрочем, некорректны) . В этом случае важно определить причину возникновения очагов, чтобы замедлить процесс поражения головного мозга. Чаще всего причиной появления очагов сосудистого генеза является артериальная гипертония, гиперхолестеринемия и сахарный диабет. Значительно реже – другие заболевания, при которых поражаются мелкие сосуды головного мозга.
Важно: очаги сосудистого генеза не являются причиной головной боли!
Заместительная гидроцефалия
Синонимы – гидроцефалия ex vacuo, вентрикуломегалия, расширение субарахноидальных пространств заместительного характера
[Изображения доступны только зарегистрированным пользователям]
Рентгенологи используют термин «заместительная гидроцефалия», если по их мнению в полости черепа содержится слишком много ликвора (ликвор – это жидкость, окружающая головной мозг и заполняющая его внутренние пространства). Термин «заместительная гидроцефалия» – ошибочный, поскольку никакого отношения к гидроцефалии это состояние, на самом деле, не имеет. При «заместительной гидроцефалии» не нарушаются процессы выработки, всасывания и оттока ликвора. При этом никакого повышения внутричерепного давления тоже не происходит. Что же на самом деле скрывается за этим ошибочным термином?
1) Анатомическая особенность. В норме разные люди имеют разные размеры ликворосодержащих полостей (желудочков и субарахноидальных пространств). У кого-то они чуть меньше, а у кого-то – чуть больше.
2) Атрофия головного мозга. С возрастом, особенно если пациент страдает церебральной микроангиопатией (см. выше), объем головного мозга может немного уменьшаться – и это нормально. В этом случае ликвор просто замещает утраченный объем головного мозга.
Асимметрия боковых желудочков
Синоним – латеровентрикулоасимметрия
[Изображения доступны только зарегистрированным пользователям]
Никто из нас не обладает абсолютной симметрией. Наш левый боковой желудочек может отличаться по размерам от правого бокового желудочка, точно так же как левая стопа может отличаться по размеру от правой. Иногда разница между желудочками может быть значительной. В таких случаях рентгенолог должен убедиться, что ничего не мешает ликвору оттекать из более крупного желудочка. Если внимательно изучив изображения, врач не нашел причины для такой асимметрии – значит, это индивидуальная анатомическая особенность, не имеющая никакого клинического значения.
Полость прозрачной перегородки
Синоним – V желудочек
[Изображения доступны только зарегистрированным пользователям]
Боковые желудочки разделены между собой прозрачной перегородкой. Она состоит из двух листков. Во внутриутробном периоде между этими листками содержится ликвор – таким образом, боковые желудочки до рождения ребенка разделены дополнительной полостью. У большинства новорожденных вскоре после рождения эта полость спадается, однако у некоторых людей она сохраняется на всю жизнь. Полость прозрачной перегородки не имеет никакого клинического значения и рассматривается как вариант нормального развития.
Мега цистерна магна
Синоним – расширение большой мозговой цистерны
[Изображения доступны только зарегистрированным пользователям]
Большая мозговая цистерна – или по-другому цистерна магна – это нормальная анатомическая структура в полости черепа. Она представляет собой, по сути, часть пространства между мозгом и костями черепа. Размеры этого пространства в норме могут быть различными. У некоторых людей она может достигать довольно крупных размеров – в этом случае говорят о «мега цистерна магна». Такая особенность развития не несет в себе никакой опасности и не вызывает появления каких-либо симптомов. Мега цистерна магна может доставлять лишь одну неприятность – часто ее ошибочно принимают за ретроцеребеллярную арахноидальную кисту. Это приводит к трате огромного количества времени и средств пациентов на ненужные консультации нейрохирургов и повторные МРТ-исследования. И это при том, что ретроцеребеллярные арахноидальные кисты в подавляющем большинстве случаев также не несут никакой клинической значимости!
Киста кармана Ратке
[Изображения доступны только зарегистрированным пользователям]
Кисты кармана Ратке возникают из-за отклонений во внутриутробном развитии гипофиза. Чаще всего они имеют небольшие размеры и выявляются при проведении МРТ головного мозга случайно. Такие кисты не требуют дообследования и лечения. В редких случаях кисты кармана Ратке могут достигать больших размеров, сдавливать при этом ткань гипофиза и перекрест зрительных нервов. Крупные кисты кармана Ратке могут вызывать развитие гормональных и зрительных нарушений. Врач-рентгенолог обязательно укажет в заключении размеры кисты и порекомендует обратиться к эндокринологу и нейрохирургу, если это необходимо.
Кисты эпифиза
Синонимы – кисты шишковидной железы, кистозная трансформация эпифиза
[Изображения доступны только зарегистрированным пользователям]
У значительной части населения планеты шишковидная железа содержит кисты – и это нормально. Кисты могут быть одиночными или множественными. Они не опасны и не заслуживают внимания. В крайне редких случаях, если размеры кисты превышают 1 см, врач может порекомендовать провести повторное исследование спустя какое-то время.
Источник: forums.rusmedserv.com
Мега цистерна магна — это фокальное увеличение субарахноидального пространства в нижних и задних отделах задней черепной ямки и чаще является случайной находкой при визуализации головного мозга.
Эпидемиология
При нейровизуализации в постнатальном периоде мега цистерна магна выявляется примерно у ~1% населения.
Патология достоверно связана
— инфарктом миокарда
— воспалительные процессы/инфекция (в особенности — цитомегаловирус).
— хромосомные аномалии (трисомия 18 — Синдром Эдвардса)
Однако, если при визуализации изменений со стороны желудочков не выявлено, то говорят о хорошем прогнозе.
Клиника
Нет специфических симптомов.
Патология
Считается, что мега цистерна магна — это результат недоразвития (замедленного развития) кармана Блейка.
Радиологические находки
УЗИ
При скрининге в антенатальном периоде выявляется расширение позади мозжечкового пространства, заполненного жидкостью.
обычно >10 мм (некоторые до 12 мм)
Для исключения Денди-Уокера внимательная оценка анатомии червя.
КТ/МРТ
Расширение пространства по средне-сагиттальной линии более 10 мм при условии, что червь мозжечка, 4-й желудочек, полушарии мозжечка без патологии.
Иногда выявляется расширение задней черепной ямки.
Последующего наблюдения не требуется.
Дифференциальный диагноз.
Мега цистерну магна обязательно дифференцировать с другими причинами увеличения ретро-мозжечкового пространства.
1) арахноидальная киста
2) эпидермоидная киста — чаще сигнал гетерогенный на Flair и ограниченная диффузия
3) атрофия/гипоплазия мозжечка —
4) Мальформация Денди-Уокера — патология червя
5) киста кармана Блейка — чаще данная патология с гидроцефалией
Источник: 24radiology.ru
I. Гипоплазия мозжечка
Генерализованная гипоплазия с расширением IV желудочка (Dandy—Walker Continuum).
Аномалия структур задней черепной ямки была впервые описана в 1914 г. американским хирургом Walter E. Dandy (1886–1946 гг) и американским врачом Kenneth D. Blackfan (1883–1941 гг). В 1954 году Benda предложил термин «аномалия Денди–Уокера».
Рис 1. Dandy-Walker Malformation.

- характерная триада при Dandy-Walker Malformation: гипоплазия червя мозжечка (vermis), кистообразное расширение IV желудочка (4V), расширенная заднечерепная ямка с высоко расположенным диспластичным намётом мозжечка, венозными синусами (Spyros S. Kollias et al, 1993).
- сагиттальное T1-weighted изображение, демонстрирующее гипопластичный червь мозжечка (стрелка), приподнятый вверх расширенным IV желудочком (Spyros S. Kollias et al, 1993).
- сагиттальное T1-weighted изображение, демонстрирующее гипопластичный червь мозжечка, приподнятый вверх расширенным IV желудочком, расширение задней черепной ямки с приподнятым диспластичным намётом мозжечка (материалы НТЦ ПНИ, (Скворцов И.А., 2009).
- сагиттальное T1-weighted изображение, демонстрирующее гипопластичный червь мозжечка, приподнятый вверх расширенным IV желудочком, гидро-цефальное расширение боковых желудочков (собственные материалы, Клеймёнова И.С., 2010).
D’Agostino (1963) и Hart et al (1972) выделили характерную триаду аномалии Денди–Уокера (рис. 1):
- полная или частичная агенезия червя мозжечка,
- кистозная дилатация IV желудочка,
- расширение задней черепной ямки со смещением вверх латеральных синусов, намета мозжечка и стока синусов.
Как правило, у пациентов диагностируется супратенториальная гидроцефалия, которую следует рассматривать как осложнение, а не часть аномалии.
Таким образом, аномалия Денди–Уокера (DWM) представляет собой врожденный порок развития крыши IV желудочка и червя мозжечка, ведущий к неполному раскрытию срединной (Мажанди) и латеральной (Лушки) апертур IVжелудочка. Причиной мальформации является персистенция передней мембранозной области с её расширением и грыжевидным выпячиванием между латеральными зачатками червя мозжечка и сосудистого сплетения. Согласно этой же теории крыша III желудочка поднимается вверх, нарушая формирование мозолистого тела. Патологические факторы, ведущие к таким нарушениям должны воздействовать на развивающийся мозг в период 7–10 недель гестации. Заболевание проявляется признаками гидроцефалии, нередко гидромелии.
Радиологическими признаками Dandy–Walker Malformation является увеличение размеров черепа с характерной истончённой выступающей затылочной частью, расширение IV желудочка, высокое расположение намёта мозжечка, венозных синусов, стока синусов и расширение задней черепной ямки. Латеральные синусы оказываются смещенными вверх и при слиянии с сагиттальным синусом образуют инвертированный знак Y. Отсутствует серп мозжечка. Гипоплазия червя мозжечка лучше определяется при проведении срединного сагиттального среза. Полушария мозжечка могут быть гипопластичными.
Классическая аномалия Денди–Уокера встречается с частотой 1 на 25000–30000 новорожденных. Ohaegbulam SC, AfifiH. (2001) в течение 11 лет изучавшие частоту встречаемости синдрома в семьях военного персонала Саудовской Аравии и исследовавшие 45 274 новорожденных, оценивают её как 1 на 100 000 живорожденных, при этом частота встречаемости синдрома у младенцев мужского пола составила 1,24 на 100 000, у младенцев женского пола — 0,78 на 100 000 живорожденных.
DWM составляет 1–4% всех случаев гидроцефалии. Декомпенсированная гидроцефалия диагностируется у 75% трехмесячных младенцев с аномалией Денди–Уокера и у 90% пациентов на момент постановки диагноза. OhaegbulamS.C., Afifi H. (2001) выявили её у 3,5% младенцев с врожденной гидроцефалией. Unsgaard G. et al (1987), Sato K. et al(1996) приводят случаи собственных наблюдений и тринадцать описаний литературных источников когда первичная декомпенсация гидроцефалии происходила у взрослых людей, что позволило впервые диагностировать у них аномалию Денди–Уокера. Freeman SR, Jones PH. (2002) описывают случай первичной постановки диагноза DWM при проведении МРТ-исследования пациенту в возрасте 75 лет, который обратился к врачу впервые в связи с развитием сенсоневральной тугоухости и эпизодов головокружения. Yamamoto Y et Waga S (1984) представляют случай случайного выявления порока (DWV) у пациента 50-и лет не предъявлявшего ни каких жалоб и не имевшего никаких патологических неврологических симптомов. При проведении МРТ мозга у мужчины случайно была выявлена умеренная сообщающаяся гидроцефалия и гипоплазия нижних отделов червя мозжечка без кистозного расширения задней черепной ямки.
Raybaud при описании менее выраженной дилатации заднечерепной ямки, расширения IV желудочка, имеющей один или несколько путей оттока и гипоплазию червя мозжечка использовал термин «вариант Денди–Уокера» (DWV).
Ассоциация DWV с рядом супратенториальных мальформаций (агенезия мозолистого тела, киста диэнцефальной области, гетеротопии, аномалии строения извилин, голопрозэнцефалия, затылочное менингоэнцефалоцеле) подчёркивает одновременное формирование вышеописанных структур в нейроонтогенезе.
Spyros S. Kollias et al (1993) предложили термин вермиан-церебеллярная гипоплазия для описания мальформаций включающих неоцеребеллярную аплазию или гипоплазию ассоциированную с гипоплазией червя мозжечка и указывают на то, что применение этого термина позволит акцентировать внимание именно на аномалии развития мозга. Эта группа мальформаций отличается от DWM степенью расширения задней черепной ямки с нормальным расположением намёта мозжечка, IV желудочек лучше сформирован и менее расширен.
Рис 2. Dandy-Walker Variant.

- диаграмма изображает структуры задней черепной ямки при гипоплазии червя мозжечка (DWV) (Spyros S.Kollias et al, 1993).
- сагиттальное T1-weighted изображение гипоплазии червя (стрелка) с его поворотом вверх и вперёд, киста задней черепной ямки при нормальных её размерах, ассоциированные с врожденными супратенториальными аномалиями: агенезия мозолистого тела, срединная межполушарная киста (Spyros S. Kollias et al, 1993).
- сагиттальное T1-weighted изображение гипоплазии червя с нормальным мостом, киста задней черепной ямки при нормальных её размерах ассоциированные с гипоплазией мозолистого тела (собственные данные Клеймёнова И.С., 2010)
- сагиттальное T1-weighted изображение гипоплазии червя с нормальным мостом, киста задней черепной ямки при нормальных её размерах ассоциированные с агенезией мозолистого тела (собственные данные Клеймёнова И.С., 2010).
- а) фронтальное и б) сагиттальное T1-weighted изображения гипоплазии нижних отделов червя, умеренной гипоплазии моста, расширения IV желудочка, кисты задней черепной ямки при нормальных её размерах ассоциированные с семилобарной голопрозэнцефалией (собственные данные Клеймёнова И.С., 2010).
- а) фронтальное и б) сагиттальное T1-weighted изображения гипоплазии червя с нормальным мостом, киста задней черепной ямки при нормальных её размерах ассоциированные с лиссэнцефалией, агенезией мозолистого тела, вентрикуломегалией, гипоплазией полушарий мозжечка (собственные данные, Клеймёнова И.С., 2010).
Barkovich AJ (1989) указывает на то, что аномалия Денди–Уокера, вариант Денди–Уокера, а также дилатация большой затылочной цистерны (mega cisterna magna) представляют собой нарушения одного и того же плана и объединяет их под термином «комплекс Денди–Уокера» (Dandy-Walker Continuum – DWC).
Mega Cisterna Magna порок характеризуется расширением Cisterna Magna, свободно сообщающейся с перимедуллярным субарахноидальным пространством, желудочковой системой, морфологически интактными червём и полушариями мозжечка. Cisterna Magna формируется совместно с мягкой мозговой оболочкой к концу 7 недели гестации. Анатомически располагается в углублении между поверхностью червя мозжечка и миндалин, распространяясь в затылочное пространство и кпереди до отверстия Мажанди. Позади Cisterna Magna ограничена арахноидальной мембраной, протянувшейся от верхней цервикальной хорды до задненижней поверхности мозжечка на уровне пирамид и отделяющей Cisterna Magna от цистерны, расположенной под червём мозжечка. Термин MegaCisterna Magna был предложен Gonsette et al в 1962 году. Harwood–Nash для описания подобной аномалии использовал термин Blake’s pouch.
Проведению дифференциального диагноза между компрессией и гипоплазией червя мозжечка помогает идентификация 9 нормальных долек червя, нормального ствола мозга, кроме того, в случае компрессии наблюдается передневерхнее смещение червя мозжечка.
Ряд авторов (Tortori–Donati) рассматривают как независимый синдром в пределах комплекса Денди-Уокераперсистирующую кисту Блейка (Blake’s pouch cyst –BPC). Calabro F et al (2000) описывают BPC как баллонообразное образование расположенное позади верхнего мозгового паруса в cisterna magna и представляют два случая BPC, обнаруженного в взрослых женщинах подвергшихся нейрорадиологическому исследованию из-за головной боли и эпизодов потери сознания. Результаты МРТ включили гидроцефальное расширение IV желудочка, его широкое сообщение с кистой задней черепной ямки (то есть, BPC), гипоплазию червя мозжечка и мозжечковых полушарий и отсутствие связи между четвертым желудочком и субарахноидальным пространством посредством отверстия Мажанди. BPC обусловлен внутриутробным нарушением формирования отверстия Мажанди в задней мембранозной области. В ряде случаев нормальная функция отверстий Лушки может частично обеспечивать отток цереброспинальной жидкости из желудочков в субарахноидальные пространства, однако неизбежно компенсаторное расширение мозговой желудочковой системы мозга, то есть, гидроцефалия.
Рис 3. Mega Cisterna Magna.

- иллюстрация Mega Cisterna Magna. 4V – IV желудочек, SAS — супраарахноидальное пространство (Spyros S. Kollias et al, 1993).
- сагиттальное T1-weighted изображение кистоподобного образования, расположенного позади нормально сформированного червя мозжечка (стрелка) изоинтенсивное сигналу ликвора. Увеличены размеры задней черепной ямки (Spyros S. Kollias et al, 1993).
- сагиттальное T1-weighted изображение кистоподобного образования, расположенного позади нормально сформированного червя мозжечка изоинтенсивное сигналу ликвора, увеличены размеры задней черепной ямки (собственные данные Клеймёнова И.С., 2010).
- аксиальное T1-weighted изображение кистоподобного образования, расположенного позади нормально сформированных полушарий и червя мозжечка изоинтенсивное сигналу ликвора, увеличены размеры задней черепной ямки (собственные данные Клеймёнова И.С., 2010).
Все варианты DWC представляют собой аномалии развития мозгового паруса, червя мозжечка и его полушарий, сосудистого сплетения четвертого желудочка, субарахноидальной цистерны задней черепной ямки и менингеальных оболочек. Tortori–Donati P. et al (1996) классифицируют кистозные пороки развития задней черепной ямки составляющие DWC на основе их происхождения и выделяют две группы: аномалии формирующиеся из передней и задней мембранозной области. Авторы приводят детальное описание различных стадий формирования структур задней черепной ямки и ее содержимого в онтогенезе и предлагают идентификацию двух аномалий, производных от дефекта задней мембранозной области: mega cisterna magna (MCM) и персистирующей кисты Блейка (BPC). Подчеркивается важность дифференциального диагноза ввиду радикально различных терапевтических подходов.
Арахноидальная киста (Arachnoid Cyst) задней черепной ямки – доброкачественное образование, формирующееся из арахноидальной мембраны, не имеющее свободного сообщения с желудочковой системой и субарахноидальным пространством. Существует две теории формирования арахноидальной кисты. Согласно первой киста формируется как дивертикул первичной мозговой оболочки, формирующейся из мезенхимы, согласно второй, киста – результат патологического развития нижней мембранозной области. Плотность ликвора в кисте приблизительно идентична плотности цереброспинальной жидкости. Кроме того, по мере роста кисты нарастает компрессия нормально сформированных полушарий, червя мозжечка и ствола мозга, что требует радикальной хирургической тактики лечения (Barkovich AJ et al., 1989). Позиция сосудистых сплетений в IV желудочке может служить подсказкой при определении этиологии кисты задней черепной ямки. Расположение этих сплетений соответствует норме в случае арахноидальной кисты, сплетения отсутствуют при Dandy Walker malformation, диспластичные и смещены вверх в случае кисты Blake(Nelson MD Jr et al., 2004).
Порок развития может быть вызван различными генетическими и средовыми факторами (Andreea Nissenkorn et al, 2001). Развитию порока способствуют токсикоз в первом триместре беременности, инфицирование вирусами краснухи, цитомегалии, токсоплазмоза, прием варфарина, алкоголя, свинцовая интоксикация. Хроническая гипоксия в первом триместре беременности провоцирует мозжечковые дисплазии у животных (Soto–Ares Gustavo et al, 2002). Agnes Messerschmidt et all (2005) указывают, что глубокая недоношенность является фактором, ведущим к дизрупции развивающегося мозжечка и нарушение развития структур задней черепной ямки вследствие недоношенности является гораздо более распространенной патологией, чем считалось до настоящего времени.
Рис 4. Arachnoid Cyst of the Posterior Fossa.

- диаграмма иллюстрирует кисту задней черепной ямки. 4V – IV желудочек, SAS — супраарахноидальное пространство, ac – арахноидальная киста (Spyros S. Kollias et al, 1993).
- сагиттальное T1-weighted изображение кисты задней черепной ямки с компрессией нормально сформированного червя мозжечка (стрелка) (Spyros S. Kollias et al, 1993).
- а) сагиттальное и б) фронтальное T1-weighted изображение кисты задней черепной ямки с компрессией червя мозжечка, гипоплазия левого полушария мозжечка (собственные данные Клеймёнова И.С., 2010).
Одной из причин формирования аномалий мозжечка являются врожденные нарушения метаболизма. Пероксисомные болезни, дефекты окисления жирных кислот ведут к нарушению миграции нейронов. Дефицит пируватдегидразы, некетотическая гиперглицинэмия и материнская фенилкетонурия являются причиной формирования пороков сочетанных с дисгенезией мозолистого тела. Нарушение обмена фолиевой кислоты ведет к дефектам невральной трубки, нарушение обмена холестерина является причиной пороков мозжечка, сочетанных с голопрозэнцефалией. Синдром врождённого нарушения гликозилирования (Steinlin M et al, 1998; Ramaekers VT et al.,1997) ведёт к уменьшению размеров мозжечка при сохранении его формы при выраженной потере белого и серого вещества. Пороки развития нервной трубки, включающие аномалию Денди-Уокера, встречаются у младенцев рожденных от женщин получавших препараты вальпроевой кислоты (Lindhout D et al, 1992).
Клинические проявления аномалии Денди–Уокера включают задержку психомоторного развития, макроцефалию, гидроцефалию различной степени выраженности (Niesen CE et al, 2002). Степень задержки психомоторного развития и дальнейший прогноз зависят от наличия сопутствующих аномалий ЦНС и внутренних органов. При изолированной DWM, единственным признаком может быть патологический прирост окружности головы. Макроцефалия обычно является следствием гидроцефалии, в некоторых случаях она связана с расширением задней черепной ямки, при этом череп приобретает характерную долихоцефалическую форму с выступающими затылочными буграми. Для большинства детей характерны атактический синдром, мышечная гипотония или спастичность, нарушение формирования мелкой моторики (Gupta PK et al, 2000). Имеются данные о дисфункции дыхательного центра ствола мозга, что может провоцировать приступы апноэ у 15-30 % пациентов.
Киста паутинной оболочки задней черепной ямки, относящаяся к DWC, обычно остаётся бессимптомной или приводит к появлению неспецифических общемозговых симптомов.
Сочетание сирингомиелии с вариантом Денди–Уокера описано в 17 публикациях (Hammond CJ, Chitnavis B et al, 2003), указывается на роль обструкции большого затылочного отверстия в нарушении ликвородинамики на уровне ствола и спинного мозга. Harriette T.F.M.et al (2005) изучив результаты МРТ исследования 6 пациентов с Mobius syndrome пришли к выводу, что он является частью более сложного порока, включающего аномалию структур задней черепной ямки (DWC), выявляемую у 50% пациентов.
Известна роль мозжечка в контроле и интеграции моторной деятельности. Однако, его многочисленные связи с ассоциативными и паралимбическими областями коры мозга, лежат в основе влияния мозжечка на познавательную деятельность, регуляцию эмоций, тонкой моторики, экспрессивной речи, устной памяти, способности к планированию (Schmahmann J., 1991; Калашникова Л.А., 2001; Philip N et al, 2003).
Первую попытку исследования зависимости между степенью дисплазии мозжечка, его функцией и интеллектом при пороке Денди–Уокера предприняли Gerszten PC et al в 1995 году. Они ретроспективно изучили 20 пациентов с DWC. Морфометрическое исследование мозжечка включало измерение его размеров и размеров задней черепной ямки по результатам компьютерной томографии, а так же, отношение мозжечкового размера к размеру задней черепной ямки. Нормальная функция мозжечка была диагностирована у 50 % больных и нормальный интеллект — у 45 % пациентов. Корреляция между размером мозжечка, его функцией и интеллектуальным развитием не была установлена.
Klein O, Pierre-Kahn A et al (2003) проведено исследование, целью которого явилось выявление взаимосвязи между вариантами структурных нарушений при синдроме Денди–Уокера и прогнозом неврологического и психического развития. В исследование были включены 26 пациентов с DWM имеющие следующие нарушения: 1) большую кисту задней черепной ямки, широко сообщающуюся с IV желудочком; 2) гипопластичный, смещенный вверх червь мозжечка; 3) смещенный вверх намет мозжечка; 4) увеличенную заднечерепную ямку; 5) нормальные полушария мозжечка; 6) нормальный ствол мозга. Изучалась зависимость интеллектуального развития от особенностей строения червя мозжечка, размеров желудочков мозга, анатомии мозга и аномалий других органов. Исследование сагиттальных Т2-взвешенных изображений позволило выделить две группы пациентов. В первой (n=21) – червь мозжечка имел две борозды, три дольки и нормально расположенные ядра шатра. Ни один из пациентов этой группы не имел других пороков развития мозга и все пациенты, кроме двух имели нормальное психическое развития (у одного из двух умственно отсталых детей диагностирован синдром фрагильной X хромосомы, у другого тяжелая перивентрикулярная лейкомаляция вследствие преждевременного рождения). Во второй группе (n=5), червь мозжечка был диспластичен, имел не более одной борозды, разделение его на доли было нарушено. Нарушение строения червя мозжечка в этой группе постоянно сочеталось с другими аномалиями мозга, наиболее часто с агенезией мозолистого тела. Все пациенты второй группы имели различную степень умственной отсталости. Таким образом, анатомия червя мозжечка статистически коррелировала с неврологическим и интеллектуальным развитием пациентов.
Работы Boddaert N et al (2003) подтверждают корреляцию анатомического строения червя мозжечка и интеллектуального развития.
Нормальное интеллектуальное развитие обнаружено у 50-75% пациентов с аномалией Денди–Уокера (Genevieve Lefort et al, 2001; Klein O et al, 2003), нарушения психического развития связывают с сочетанием порока с другими нарушениями развития ЦНС, встречающимися у 68% пациентов. Они включают гипоплазию мозолистого тела, встречающуюся у 17–25% пациентов (Sawaya R et al, 1981; Barkovich A. James et al, 2001), нарушения нейрональной миграции в коре больших полушарий и коре мозжечка (дисплазию поясной извилины – 25%; полимикрогирию – 5–10%; шизэнцефалию, мозжечковую дистопию), голопрозэнцефалию у 25% (Yamashita N et al, 1992), пороки нижней оливы, энцефалоцеле, гипоплазию стволовых структур, сирингомиелию, менингоцеле в затылочной, пояснично-крестцовой области, спинномозговую липому (Tan EC et al, 1995; Saatci I et al, 1998; Shuto T et al, 1999; Ben Hamouda H et al, 2001; Joy HM et al, 2001; D.P. Muzumdar et al, 2004; Smith AS, Levine D, 2004).
Soto-Ares G (2000) изучил результаты МРТ- исследования 17 пациентов с мозжечковой корковой дисплазией. У двух из них порок был изолированным. У 11 пациентов (65%) мозжечковая корковая дисплазия сочеталась с нарушением развития червя мозжечка, широко распространенный порок развития задней черепной ямки (порок Денди–Уокера) наблюдался у 8 пациентов (47%). Клинические нарушения были представлены выраженной задержкой психического и двигательного развития, мышечной гипотонией, лицевым дизморфизмом, патологией глаз или глазниц. У пациентов часто отмечалось косоглазие, нистагм, скелетные деформации, деформации пальцев: брахидактилия и клинодактилия.
Sandeep Patel and A.James Barkovich (2002) изучили 70 МРТ изображений аномалий мозжечка. Пациенты с пороком Денди–Уокера (n=19) имели и гипоплазию, и дисплазию мозжечка. Все пациенты с диффузной мозжечковой дисплазией имели дисплазию полушарий головного мозга. При фокальной мозжечковой дисплазии вследствие генетических синдромов (Joubert и rhombencephalosynapsis), дисплазия полушарий большого мозга могла определяться или отсутствовать. Пациенты с несиндромной фокальной мозжечковой дисплазией (изолированная фокальная мозжечковая корковая дисплазия, мозжечковая дистопия с мозжечковой корковой дисплазией, идиопатическая рассеянная мозжечковая дисплазия, изолированная мозжечковая гипоплазия и понтоцеребеллярная гипоплазия) имели нормальные большие полушария мозга. Не были обнаружены различия возможных вариантов нарушений строения ЦНС у пациентов с кистами четвертого желудочка (DWM) и изолированной мозжечковой гипоплазией. В связи с этим Sandeep Patel and A.James Barkovich указывают, что порок Денди–Уокера является гетерогенным.
У 20-33% пациентов встречается сочетание аномалии Денди–Уокера с пороками развития других органов и систем: аномалиями черепа и позвоночника типа Клиппеля–Фейля, расщелиной губы и твердого неба, пороками сердца и сосудов (Mohammadi M et al, 2004), мочевыводящих путей (Alanay Y et al, 2005). Pillay K et al (2003) описывают DWM у плода с фацио-аурикуло-вертебральной последовательностью, сочетанием синдромов Rokitansky (атрезия влагалища, двурогая матка, аномалии мочевыводящей системы) и DiGeorge (аплазия тимуса, гипопаратиреоидизм и порок сердца).
Нарушения в строении и функции других органов и систем в сочетании с классической триадой порока Денди–Уокера называют синдромом Денди–-Уокера (DWMS), этиология синдрома всегда требует уточнения и исключения наследственного генеза.
Большинство пороков развития Денди–Уокера является спорадическими. База данных Possum сообщает о 6 аутосомно-доминантных и 37 аутосомно-рецессивных синдромах, которые могут быть связаны с комплексом Денди–Уокера, особенностью этих синдромов является сочетание с множественными аномалиями внутренних органов (Genevieve Lefort et al, 2001). Wakeling EL et al (2002) сообщают о случае X-сцепленного наследования варианта Денди-Уокера.
Bordarier и Aicardi выделяют синдромы, при которых гипоплазия червя мозжечка является одним из определяющих признаков, такие как Joubert’s syndrome (Maria BL et al, 2001), Walker Warburg syndrome, muscle-eye-brain syndrome (MEB), Goldston syndrome, PHACE syndrome и гипоплазия червя мозжечка с колобомой радужки и фиброзом печени. В ряде других случаев гипоплазия червя мозжечка может встречаться, однако, не является закономерной: Fukuyama congenital muscular dystrophy, Meckel–Gruber (Al-Gazali et al, 1996; Balci S et al, 2004; Nizard J et al, 2005), orofacial digital syndrome type II (Toriello HV et al, 2002), Coffin Siris syndrome (Fleck B. J. et al, 2001; Imai T et al, 2001), Smith Lemli Opitz syndrome, Ellis van Creveld syndrome, Ruvalcaba Myhere Smith syndrome, Kallmann syndrome (Ueno H et al, 2004), cri-du-chat syndrome (De Michele G et fl, 1993).
Источник: radiomed.ru
