- Класс I. Больные с вновь возникшей (давностью не более 2 мес) или прогрессирующей стенокардией. Больные с вновь возникшей тяжелой или частой (3 раза в сутки и чаще) стенокардией напряжения. Больные со стабильной стенокардией, у которых приступы определенно стали более частыми, интенсивными, продолжительными или провоцируются меньшей, чем прежде, нагрузкой (исключаются больные со стенокардией покоя предшествующие 2 мес).
- Класс II. Больные с подострой стенокардией покоя, т.е. с одним или более количеством приступов стенокардии покоя в течение последнего месяца, но не в предшествующие 48 ч.
- Класс III. Больные с острой стенокардией, т.е. с одним или большим количеством приступов стенокардии покоя в течение последних 48 ч (у больных со стенокардией II и III классов могут быть признаки и стенокардии I класса).
Инфаркт миокарда (ИМ). Симптоматика ИМ значительно меняется в зависимости от периода заболевания. Различают пять периодов ИМ: продромальный, острейший, острый, подострый, постинфарктный.
Продромальный период ИМ (острый коронарный синдром или нестабильная стенокардия) продолжается от нескольких минут до 30 суток и характеризуется появлением впервые или учащением и усилением привычных ангинозных болей, изменением их характера, локализации или иррадиации, а также изменением реакции на нитроглицерин. В этом периоде заболевания могут отмечаться динамические изменения ЭКГ, свидетельствующие об ишемии или повреждении сердечной мышцы. Болевой синдром и электрическая нестабильность миокарда могут проявляться острыми нарушениями ритма и проводимости.
Острейший период продолжается несколько минут или часов, он длится от начала болевого синдрома до появления признаков некроза сердечной мышцы на ЭКГ. Артериальное давление в это время неустойчиво, чаше на фоне болей отмечается повышение, реже — снижение АД вплоть до шока. В острейшем периоде наиболее высокая вероятность фибрилляции желудочков. По основным клиническим проявлениям заболевания в этом периоде различают следующие варианты начала ИМ: болевой (ангинозный), аритмический, цереброваскулярный, астматический, абдоминальный, малосимптомный (безболевой). Ангинозный вариант — самый частый — проявляется тяжелым болевым синдромом, интенсивность которого воспринимается как «кинжальная», раздирающая, разрывающая, жгучая, палящая боль в грудной клетке, длительность от 20 минут до 12 и более часов.
аритмическому варианту относят те случаи, когда ИМ начинается с острых нарушений ритма или проводимости сердца при отсутствии болей. Чаще он проявляется фибрилляцией желудочков, реже — аритмическим шоком, обусловленным пароксизмом тахикардии (тахиаритмия) или острой брадикардией. Цереброваскулярный вариант связан с повышением АД, когда ИМ развивается на фоне гипертензивного криза. Астматический вариант встречается у больных с исходной недостаточностью кровообращения и проявляется внезапным, часто немотивированным приступом одышки или отека легких. Абдоминальный вариант протекает с локализацией боли в подложечной области и сопровождается тошнотой, рвотой, метеоризмом, расстройством стула и парезом кишечника. Малосимптомный (безболевой) вариант ИМ проявляется слабостью, ощущением дискомфорта в грудной клетке; наблюдается у лиц пожилого и старческого возраста.
Острый период ИМ продолжается (приотсутствии рецидива заболевания) от 2 до 10 дней. В это время формируется очаг некроза, происходит резорбция некротических масс, асептическое воспаление в окружающих тканях и начинается формирование рубца. С окончанием некротизации боль стихает и если возникает вновь, то лишь в случаях рецидива ИМ или ранней постинфарктной стенокардии. Вероятность острых нарушений сердечного ритма с каждым днем уменьшается. Со вторых суток ИМ появляются признаки резорбционно-некротичсского синдрома (повышение температуры тела, потливость, лейкоцитоз, увеличение СОЭ). С третьих суток в связи с некрозом миокарда ухудшается гемодинамика — от умеренного снижения АД (в основном систолического) до отека легких или кардиогенного шока. На высоте миомаляции в первую неделю трансмурального ИМ наиболее высока опасность разрывов сердечной мышцы.
Подострый период продолжается в среднем 2 месяца. Происходит организация рубца. Исчезают проявления резорбционно-некротического синдрома. Симптоматика зависит от степени выключения из сократительной функции поврежденного миокарда (признаки сердечной недостаточности и др.).
Постинфарктный период (поздний) — время полного рубцевания очага некроза и консолидации рубца. В типичных случаях трансмурального ИМ уже во время приступа боли можно выявить характерные изменения ЭКГ — подъем сегмента ST, снижение зубца Р, появление глубокого и широкого Q, позже формируется отрицательный Т. В дальнейшем в течение нескольких недель или месяцев признаки ИМ подвергаются медленному обратному развитию. Позже других исчезает увеличенный зубец Q, который нередко остается пожизненным признаком перенесенного трансмурального ИМ. Изменения ЭКГ могут быть выражены в разных отведениях, в зависимости от локализации ИМ. ЭКГ имеет ограниченное диагностическое значение при повторных ИМ, при старой блокаде левой ножки пучка Гиса. Большое диагностическое значение имеет кратковременный (на 2—4-ые сутки) подъем активности ферментов крови — креатинфосфокиназы, лактатдегидрогеназы, глутамииовой трансаминазы или появление кардиоспецифических белков в крови (тропонина Т и др.).
Осложнения.
Многочисленные осложнения утяжеляют течение ИМ. Аритмии, прежде всего синусовая тахикардия, экстрасистолия, наблюдаются у большинства больных, особенно в первые 3 суток болезни. Наиболее опасны мерцание желудочков и полная поперечная блокада на уровне внутрижелудочковой проводящей системы. Мерцанию желудочков часто предшествует желудочковая тахикардия и экстрасистолия, блокаде — нарастающие нарушения проводимости. Левожелудочковая сердечная недостаточность (застойные хрипы, сердечная астма, отек легких) нередко выявляются в остром периоде заболевания. Наиболее тяжелая форма левожелудочковой недостаточности — кардиогенный шок, который возможен при особенно большом инфаркте и обычно приводит к смерти. Его признаки — падение систолического АД (ниже 80 мм рт. ст.), тахикардия и признаки ухудшения периферического кровообращения: холодная бледная кожа, цианоз, нарушение сознания, падение диуреза. Возможны эмболии в системе легочной артерии (могут быть причиной внезапной смерти) или в большом круге кровообращения. Митральная недостаточность возникает часто, если ИМ захватывает одну из сосочковых мышц. Острая аневризма левого желудочка больших размеров может быть распознана клинически по извращенной пульсации предсердечной области, стабилизации ЭКГ, свойственной острой фазе ИМ, и может быть подтверждена рентгенологически или при эхокардиографии. У таких больных наблюдается также недостаточность кровообращения. Иногда больные с обширным трансмуральным ИМ погибают от внешнего разрыва сердца, который сопровождается признаками острого прекращения кровообращения. Постинфарктный синдром — позднее осложнение (через неделю и позже после ИМ), проявляющееся признаками перикардита (чаще всего), плеврита, артралгиями, эозинофилией.
Постинфарктный кардиосклероз. Симптоматика постинфарктного кардиосклероза определяется размерами и локализацией постинфарктного рубца, а также состоянием коронарного кровообращения в функционирующих отделах миокарда. Наиболее часто могут встречаться нарушения сердечного ритма и проводимости, сердечная недостаточность. Наличие болевого синдрома по типу стенокардии не обязательно. ЭКГ характеризуется наличием стойкого патологического комплекса QS при крупноочаговом и трансмуральном ИМ или зубца Q при нетрансмуральном ИМ. В некоторых случаях зубец Q при нетрансмуральном крупноочаговом ИМ через несколько месяцев (лет) может исчезнуть. При мелкоочаговом ИМ патологический зубец Q не формируется, поэтому он отсутствует и при постинфарктном кардиосклерозе. Встречаемый в клинической практике диагноз «атеросклеротический кардиосклероз» тоже имеет право на существование. У ряда больных в результате часто повторяющейся и длительно протекающей ишемии развиваются диффузные мелкие очаги поражения миокарда, отличающиеся от постинфарктных рубцов, но в итоге приводящие иногда к тем же последствиям, что и постинфарктный кардиосклероз — недостаточности кровообращения, различным нарушениям ритма и проводимости.
Источник: wiki.103.by
Клинические формы ИБС
Для постановки точного диагноза врачам необходимо определить, какая форма ИБС у пациента. Ключевую роль в процессе постановки диагноза играет стенокардия или инфаркт миокарда. Другие виды ИБС встречаются реже. Клинические формы острой ишемической болезни сердца:
- безболевая ишемия миокарда,
- кардиосклероз,
- сердечная недостаточность,
- внезапная коронарная смерть,
- стенокардия,
- инфаркт миокарда,
- аритмия.
Безболевая ишемия протекает без болезненной симптоматики. Пациенты не испытывают острых болей, одышки или изменения ритма сердца. Увидеть заболевание можно только с помощью электрокардиограммы.
Кардиосклероз последствие перенесенного инфаркта, определить заболевание можно спустя 2 месяца после приступа. Определение этой клинической формы обусловлено патологией проводимости сосудов и изменением ритмичности сердцебиения. Появление рубцов и хронической сердечной недостаточности доказывают появление очагового кардиосклероза.
Стенокардия – клиническая форма ИБС со своей классификацией. ИБС проявляется по следующим причинам:
- стенокардии напряжения (появляется из-за физических нагрузок или стресса),
- нестабильной стенокардии (боль в момент спокойствия),
- вазоспастической стенокардии (сильная давящая боль за грудиной, появляется независимо от нагрузки или состояния покоя),
- коронарного синдрома (из-за поражения коронарных сосудов атеросклерозом).
Коронарная смерть наступает резко из-за электрической нестабильности миокарда. Часто коронарную смерть называют первичной остановкой сердца.
Инфаркт миокарда проявляется в результате отмирания сердечной мышцы или ее участка. Некроз тканей влияет на появление осложнений, что может быть смертельно.
Важно! Эта стадия ИБС считается одной из самых опасных. В редких случаях при быстрой реанимации, правильном лечении и реабилитации больные после перенесенного инфаркта могут вернуться к активному образу жизни.
Формы ишемической болезни сердца основаны на функциональных изменениях работы сердечной мышцы, так как важно качественное кровоснабжение, поставка кислорода, возбуждение мышцы и проводимость сосудов. Определить вид клинической формы помогает расшифровка кардиограммы.
Классы стенокардии
Классификация ИБС по ВОЗ охватывает все виды функциональных классов (ФК) стенокардии, так как каждый класс отличается разной симптоматикой и лечением.
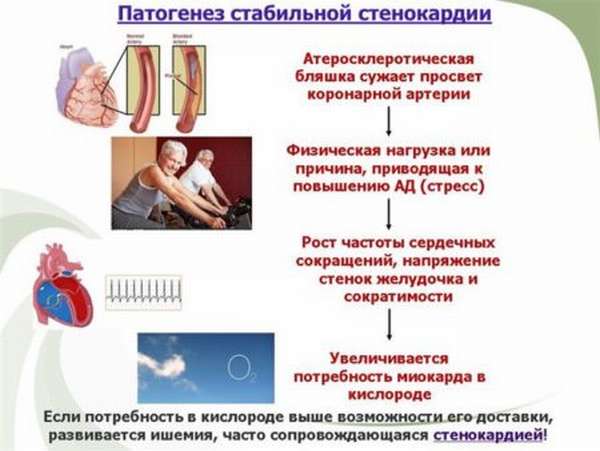
Стенокардия – заболевание, по которому проще всего определить ишемию. Врачи установили четыре основных функциональных класса стенокардии.
Функциональные классы ИБС:
- ФК-1 – боль в сердце проявляется только после физической нагрузки, но длится недолго,
- ФК-2 – физические нагрузки вызывают боль в грудине, приступы стенокардии могут начаться после пешей прогулки (1км) или подъема по лестнице,
- ФК-3 – симптомы стенокардии дают о себе знать при ходьбе на 100-500 м, физическая активность снижена до минимума,
- ФК-4 – появляются боли в момент спокойствия (чаще под утро и ночью), могут появиться после минимальной физической нагрузки.
Чем раньше пациент обратится за помощью к врачу, тем быстрее и эффективнее можно справиться с симптоматикой заболевания. Функциональные классы ИБС и стенокардии – это одно понятие, так как от запущенности стенокардии зависит протекание ишемии.
Симптомы ИБС
Людям, которые страдают болями в сердце, необходимо понять, что иногда приступы стенокардии могут проявляться в течение нескольких лет. В некоторых случаях симптоматика резкая, поэтому оттягивать с посещением кардиолога нельзя. Основные симптомы и синдромы ИБС:
- боль в грудной клетке, в области лопаток, плеча или челюсти,
- учащенное сердцебиение (аритмия),
- головокружение,
- головная боль,
- слабость в ногах,
- помутнение в глазах,
- обильная потливость,
- тошнота,
- посинение губ и конечностей,
- одышка,
- кашель,
- отеки.
Тяжелая форма ИБС может проявляться отечностью легких, брюшной полости, ног.

Пациенту в этот период трудно находиться в горизонтальном положении, поэтому люди преднамеренно большую часть времени сидят. Классификация ишемической болезни сердца основывается на всех этих симптомах, но каждая клиническая форма имеет свою симптоматику.
Какие осложнения могут быть?
Когда происходят гемодинамические патологии, то это может говорить об изменениях формы ишемической болезни сердца. Последствиями ишемии миокарда могут быть:
- отсутствие обмена веществ в клетках миокарда,
- низкая сокращаемость левого желудочка,
- низкая возбудимость миокарда,
- ухудшение проводимости,
- снижение кровообращения в коронарных сосудах.
Все эти осложнения при отсутствии лечения могут привести к инфаркту миокарда или острым формам ИБС.
Диагностика ИБС
Осмотр пациента специалисты проводят на базе кардиологического стационара или диспансера. Для постановки диагноза врачи используют различные инструментальные методики. Прежде всего консультация врача. Он уточняет симптоматику и частоту болей.

После этого этапа пациент сдает лабораторные анализы крови для определения ферментов, которые повышаются в процессе развития стенокардии. Для визуального осмотра органа используют ультразвуковое исследование. Чтобы увидеть патологии сердечного ритма, активности сердца, используют электрокардиографию.
Важно! Когда симптоматика ишемии не проявляется, используют функциональные пробы с различной нагрузкой. Пациент выполняет упражнения для кардионагрузки. В этот момент состояние работы сердца считывается на ЭКГ.
Современным и по-настоящему эффективным считается холтеровское ЭКГ-мониторирование. С его помощью определяют результаты изменения работы сердца за выбранный временной промежуток. Для этого на тело человека крепят холтеровский аппарат (переносное оборудование). Он считывает динамику работы сердца, а компьютер обрабатывает полученные данные. Указанные методики помогают определить все клинические формы ИБС.
Лечение ИБС
Главной задачей врачей-кардиологов является правильная и своевременная диагностика заболевания, так как лечение разных форм ИБС отличается. Современная классификация ИБС основывается на формах болезни, симптоматике и синдромах, что помогает комплексно подойти к процессу лечения ишемии. Врачи определяют четыре основных направления в лечении данного заболевания:
- безмедикаментозное лечение,
- лекарственная терапия,
- хирургическоая реваскуляризация миокарда (аортокоронарное шунтирование),
- коронарная ангиопластика.
Без лекарственных препаратов нельзя обойтись, поэтому под понятием «безмедикаментозное лечение» медики подразумевают изменением активности пациента и включение в рацион диетического питания.

Другие формы лечения также основываются на этом правиле. Добавлять физическую нагрузку допустимо только в период реабилитации.
Лекарственная терапия основывается на приеме следующих препаратов:
- антиагреганты,
- β-адреноблокаторы,
- гипохолестеринемические препараты,
- диуретики,
- нитраты,
- и т. д.
Каждый препарат используется по-разному и в разных дозировках. Не всегда больные имеют отечности конечностей или легких. Все зависит от изначальных симптомов, частоты проявления болей, запущенности болезни, индивидуальных особенностей человека.
Аортокоронарное шунтирование и ангиопластика относятся к хирургическим операциям, которые помогают избавиться от патологий сосудов и миокарда. Аортокоронарное шунтирование проводят для восстановления кровотока на участке с поврежденной сердечной мышцей.

Коронарная ангиопластика – малотравматичный метод расширения стенок сосуда. Проводится, чтобы увеличить просвет сосуда и предотвратить закупорку сосуда тромбом. В сосуд кардиохирурги вводят каркас-стент, который механическим путем увеличивает проходимость крови в этой области.
Классификация ИБС по ВОЗ помогает разделять сложность протекания заболевания, а это влияет на методику лечения. Пациенту остается только вовремя обратиться за помощью к врачу. Если вовремя назначить медикаментозную терапию, сменить привычный образ жизни на здоровый, то высока вероятность вернуть здоровье и долголетие. Главное – сказать «нет» алкоголю, табакокурению и нездоровой пище.
Источник: dlja-pohudenija.ru
Классификация ишемической болезни сердца (ИБС)
Класс IX. Болезни органов кровообращения (I 20-25)
Ишемическая болезнь сердца
I 20 Стенокардия (грудная жаба)
I 20.0 Нестабильная стенокардия
I 20.1 Стенокардия с документально подтвержденным спазмом
I 20.8 Другие формы ишемии миокарда
I 20.9 Стенокардия неуточненная (I 20-25)
Ишемическая болезнь сердца
I 25 Хроническая ишемическая болезнь сердца
I 25.0 Атеросклеротическая сердечно-сосудистая болезнь, так описанная
I 25.1 Атеросклеротическая болезнь сердца
I 25.2 Перенесенный в прошлом инфаркт миокарда
I 25.3 Аневризма сердца
I 25.4 Аневризма коронарной артерии
I 25.5 Ишемическая кардиомиопатия
I 25.6 Бессимптомная ишемия миокарда
I 25.8 Другие формы ишемической болезни сердца
I 25.9 Хроническая ишемическая болезнь сердца, неуточненная
В клинической практике удобнее пользоваться классификацией ВОЗ, так как в ней учтены разные формы заболевания. В здравоохранении при официальной статистике используют МКБ-10.
Клинические формы ишемической болезни сердца (ИБС)
Клинические формы ИБС (по классификации ВОЗ):
1. Ишемическая болезнь сердца (коронарная болезнь сердца) — состояние, при котором дисбаланс между потребностью миокарда в кислороде и его доставкой приводит к гипоксии миокарда и накоплению продуктов метаболизма; главной причиной этого является атеросклероз КА («коронарная болезнь сердца»).
2. Стенокардия — дискомфорт в грудной клетке и прилежащих анатомических структурах, вызываемый острой ишемией миокарда.
3. Стабильная стенокардия — хронический тип преходящей стенокардии, провоцируемый физической активностью или эмоциями и купируемый в течении нескольких минут в покое; эпизоды стенокардии часто ассоциируются с преходящей депрессией сегмента ST, но стойкое повреждение миокарда при этом не развивается.
4. Вариантная стенокардия — типичная стенокардия, обычно покоя, которая развивается из-за спазма КА, а не вследствие увеличения потребности миокарда в кислороде; эпизоды часто сопровождаются транзиторными колебаниями сегмента ST (обычно элевация).
5. Нестабильная стенокардия — тип стенокардии с увеличением частоты и продолжительности приступов, провоцируемых меньшей нагрузкой или развивающихся в покое; при отсутствии лечения часто развивается инфаркт миокарда.
6. Немая ишемия — бессимптомные эпизоды ишемии миокарда; могут быть выявлены при мониторировании электрокардиограммы (ЭКГ) или с помощью других инструментальных методов.
7. Инфаркт миокарда (ИМ) — участок некроза миокарда, обычно вследствие длительного прекращения кровотока; наиболее часто развивается вследствие острого тромбоза в месте атеросклеротического стеноза КА; может быть первой клинической манифестацией ИБС, или ему предшествует стенокардия.
8. Острый коронарный синдром (ОКС) — нестабильная стенокардия или развивающийся ИМ — разрыв или эрозия атеросклеротической бляшки с различной степенью тромбообразования в месте развития дефекта с дистальной окклюзией пораженного коронарного сосуда.
Ишемическая болезнь сердца (ИБС) протекает в различных клинических формах; хроническая стабильная стенокардия, нестабильная (прогрессирующая) стенокардия, безболевая (бессимптомная, немая) ишемия миокарда, вазоспастическая стенокардия, синдром X (микроваскулярная стенокардия), ИМ, внезапная смерть и хроническая сердечная недостаточность (СН).
ИБС может дебютировать остро — ИМ или даже внезапной смертью, но нередко она развивается постепенно, переходя в хроническую форму. В таких случаях одним из ее основных проявлений является стенокардия напряжения.
По данным Фрамингемского исследования, стенокардия напряжения служит первым симптомом ИБС у мужчин в 40,7% случаев, у женщин — в 56,5%.
Стабильная стенокардия имеет различные классы тяжести (табл. 1). «Функциональный класс» (ФК) стабильной стенокардии может динамично изменяться под влиянием антиангинальной терапии, инвазивных вмешательств или спонтанно.
|
Класс |
Признаки |
|
I |
«Обычная повседневная физическая активность» (ходьба или подъем по лестнице) не вызывает стенокардию. боли возникают только при выполнении очень интенсивной, или очень быстрой, или продолжительной нагрузки, а также во время отдыха вскоре после выполнения такой нагрузки. |
|
II |
«Небольшое ограничение обычной физической активности», что означает возникновение стенокардии при быстрой ходьбе или подъеме по лестнице. после еды или на холоде. или в ветреную погоду. или при эмоциональном напряжении. или в первые несколько часов после пробуждения; во время ходьбы на расстояние >200 м (двух кварталов) по ровной местности или вовремя подъема по лестнице более чем на один пролет в обычном темпе при нормальных условиях |
|
III |
«Заметное ограничение физической активности»: приступ стенокардии возникает в результате спокойной ходьбы на расстояние от одного до двух кварталов (100-200 м) по ровной местности или при подъеме по лестнице на один пролет в обычном темпе при нормальных условиях. |
|
IV |
«Невозможность выполнять любой вид физической деятельности без возникновения неприятных ощущений»: стенокардия может возникнуть в покое. |
Термин «ОКС» обозначает любую группу клинических признаков или симптомов, позволяющих заподозрить острый ИМ или нестабильную стенокардию. Он включает в себя понятия острый ИМ, ИМ с подъемом и без подъема сегмента ST на ЭКГ, ИМ, который диагностирован по изменениям ферментов и другим биомаркерам, по поздним ЭКГ-признакам, и нестабильную стенокардию.
ОКС преимущественно используется как предварительный диагноз при поступлении больного в стационар и указывает на экстренное применение активных методов лечения, способных уменьшить риск тяжелых исходов — внезапную смерть, переход ОКС в крупный ИМ.
Острый инфаркт миокарда (ИМ) — наиболее опасная форма ишемической болезни сердца (ИБС).
Именно это заболевание в первую очередь приводит к высокой летальности и инвалидизации населения во многих странах мира, в том числе и в России. В настоящее время в РФ на каждые 100 000 населения от ИМ ежегодно умирают 330 мужчин и 154 женщины.
Снижение смертности при ИМ достигается за счет применения в клинической практике прогрессивных и эффективных методов лечения, включая тромболитическую терапию (ТЛТ), транслюминальную баллонную ангиопластику (ТБКА) КА и фармакотерапию препаратами нового поколения (дезагрегантами, гиполипидемическими средствами, бета-адреноблокаторами, ингибиторами ангиотензинпревращающего фермента (АПФ), блокаторами ангиотензиновых рецепторов и др.).
В девяностых годах прошлого века адекватное лечение при ИМ проводилось далеко не всем больным. Однако при увеличении (до 80%) числа пациентов, получающих оптимальное лечение в период острого ИМ, будь то эндоваскулярное, хирургическое или медикаментозное, можно ожидать снижения смертности от ССЗ на 40%.
Бубнова М.Г., Аронов Д.М., Красницкий В.Б.
Опубликовал Константин Моканов
Источник: medbe.ru
