Что это такое
Здоровые сосудистые стенки – эластичные и гладкие. При поражении атеросклерозом, они становятся ломкими. Откладываясь в местах микротрещин внутренней сосудистой поверхности, холестерин, а вернее, отдельная его фракция – липопротеины низкой плотности, начинают формировать атеросклеротическую бляшку.
Поначалу тело бляшки рыхлое. Но со временем оно кальцинируется и затвердевает. Таким образом, сосуд становится и твердым, и ломким одновременно.
Эндартерэктомия – это хирургическая манипуляция, при которой производится очистка сосуда от холестериновых отложений. В ходе операции хирург удаляет холестериновые бляшки вместе с интимой (внутренней сосудистой поверхностью).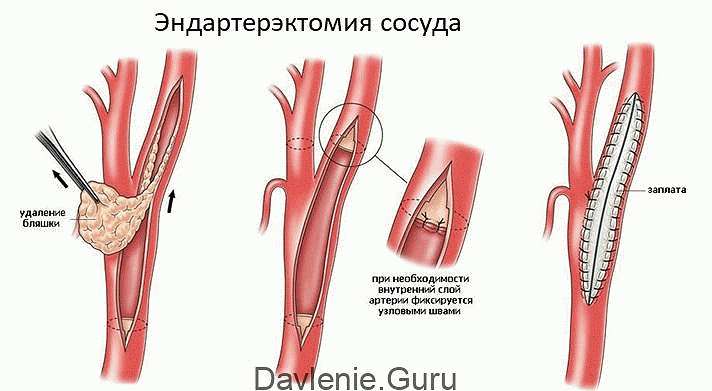
С помощью данной хирургической процедуры можно восстановить нормальный ток крови и обеспечить тем самым должное кровоснабжение внутренних органов, мозга, конечностей или любого другого органа.
Кому показана каротидная эндартерэктомия
Данный вид оперативного вмешательства предназначен для пациентов с тяжелыми формами атеросклеротических поражений. Это весьма популярная хирургическая манипуляция, которая успешно проводится в России, США и других странах мира. По американской статистике, например, там ежегодно проводится около ста тысяч таких операций.
Хирургический подход в профилактике инсультов намного эффективнее, нежели медикаментозная терапия. И если холестериновые бляшки забивают крупные артерии, питающие головной мозг, то приоритет отдается хирургическому лечению.
Снабжение головного мозга кровью происходит, благодаря четырем главным артериям: двум сонным и двум позвоночным. Когда эти артерии поражаются атеросклеротическими бляшками, то риск инсульта в прилегающих к ним участках многократно возрастает. Потому что атеросклеротические бляшки со временем увеличиваются, а их структура рыхлая, и отрываясь, они могут забивать мелкие сосуды головного мозга.
Каротидная эндартерэктомия показана следующим пациентам:
- Тем, у кого в анамнезе присутствуют микроинсульты;
- Если сосудистый просвет сужен более, чем на 70%;
- Если атеросклеротические бляшки нестабильны и есть риск возникновения и отрыва тромба;
- Для предупреждения рецидива инсульта;
- Если сосуды поражены атеросклерозом с обеих сторон.

Данная оперативная манипуляция может продлить жизнь пациенту на долгие годы.
Виды и этапы эндартерэктомии
Этапы данной операции следующие:
- Подключение к пациенту электродов, выдающих сердечные сокращения. Благодаря этому осуществляется контроль над состоянием больного.
- Введение пациенту наркоза.
- Осуществление прямого доступа к артерии, которое производится с помощью надреза в 7-10 сантиметров.
- Очистка сосуда, извлечение из него холестериновой бляшки с использованием специальных инструментов.
- Ушивка сосуда.
- Наложение швов.
- Обеспечение дезинфекции раны с помощью стерильной повязки.

При проведении операции артерию зажимают с обеих сторон, оставляя участок для извлечения бляшки или тромба обескровленным. Если же, по предварительным исследованиям, состояние больного не допускает этой возможности, то создается специальный обходной кровоток, осуществляемый при помощи специальной трубочки.
Важно, чтобы при проведении операции осуществлялся постоянный контроль над стабилизацией давления, так как в ходе операции кровь в сосудах головного мозга должна равномерно циркулировать.
Эндартерэктомия может быть нескольких видов.
Классическая
Ход этого оперативного лечения заключается в выполнении надреза в нужном участке, который будет чуть больше холестеринового отложения, затем, используя необходимые инструменты, врач вынимает бляшку или тромб, чаще всего вместе с интимой (внутренней поверхностью сосуда). После этого на сосуд накладывают швы, либо заплатку.
Эверсионная
Для ее выполнения необходимо сначала сделать поперечный надрез. Далее хирург отделяет внутреннюю сонную артерию от общей. Таким образом, сосуд словно выворачивается наизнанку.

Врач вынимает холестериновую бляшку. Этот этап очень ответственный, так как важно выполнить сосудистую прочистку, не оставив мелких частей интимы или кусочков бляшки.
Для того, чтобы убедиться, что сосуд чист, его сначала промывают, а затем сшивают. Перед окончательным сшитием всех сосудов доктор делает кровопускание для того, чтобы убедиться, что все они имеют полноценную проходимость.
После того, как швы наложены, снимаются зажимы. У пациента на сутки оставляется дренаж. Это необходимо для предупреждения образования гематом. После истечения срока дренаж убирается.
Каротидная
Этот вид оперативного вмешательства считается наиболее сложным, так как проводится на сонных артериях. Пораженный атеросклеротическими отложениями участок артерии пережимается, затем делается надрез необходимой величины. После чего, бляшки удаляются, а артерия сшивается вновь.
Эндартерэктомия при атеросклерозе ног
Атеросклероз нижних конечностей – это хроническое заболевание, при котором поражаются сосуды ног. Болезнь сопровождается постоянными ишемиями, которые проявляются в виде боли, образования язв, в тяжелых случаях – переходящих в гангрену.
Принимая во внимание тот факт, что атеросклероз – это генерализованное заболевание, можно сказать, что более, чем у 30% всех пациентов с атеросклерозом встречается комбинированное поражение сонных артерий и артерий нижних конечностей.
Когда этот факт уточнен, пред хирургом встает вопрос, какие именно артерии необходимо оперировать раньше. Если пациент уже перенес инсульт в течение полугода, и если у него также есть облитерирующий атеросклероз нижних конечностей, то приоритет отдается оперативным действиям на сонной артерии.
Иногда случается и так, что пациент нуждается в одномоментной операции сосудов ног и сонных артерий. В любом случае, все приоритеты расставляет только хирург.
Как уменьшить вероятность осложнений
Любое хирургическое вмешательство сопряжено с определенными рисками. Но минимизировать их можно при помощи:
- Отказа от курения и распития спиртных напитков до и после оперативного вмешательства;
- Контроля над артериальным давлением;
- Приема прописанных врачом медикаментов

В ходе операции контроль над артериальным давлением очень важен. Когда при операции сосуд пережат, стабильность давления осуществляется путем введения необходимых медикаментов.
Гипертоникам за несколько недель до операции проводится специальный курс по снижению артериального давления. Нужно, чтобы в это время оно не поднималось выше 180/110. После того, как операция поведена, нужно принимать антикоагулянты, для того, чтобы не было образования тромбов.
Предоперационная подготовка
Перед тем, как проводить операцию, врач назначает ряд лабораторных анализов, позволяющих выявить общее состояние пациента. А также прибегает к методам инструментальной диагностики. Самым распространенным из этих методов считается исследование артерий с помощью ультразвука.
УЗИ не доставляет пациенту никакого дискомфорта или болезненных ощущений. При помощи этого метода исследования можно рассмотреть, насколько сильно поражены артерии, где именно расположена холестериновая бляшка, и какого она размера.
Также можно отследить, с какой скоростью кровь движется по сосудам, что также дает дополнительную информацию о функциональности сосуда.

Если УЗИ не достаточно, то доктор может отправить пациента на ангиографию. Это практически то же самое, что и рентген, но при данном методе необходимо введение контраста. Такой вид инструментальной диагностики подходит не каждому, поэтому из-за высоких рисков побочных явлений некоторым пациентам приходится отказываться от этой процедуры.
Если у пациента в анамнезе присутствуют проблемы с ЖКТ: язвы, эрозии слизистой желудка, то перед проведением операции должно быть выполнено лечение сопутствующих заболеваний. Это необходимо, потому что в период восстановления пациенту необходимо будет принимать препараты, разжижающие кровь, которые могут спровоцировать обострение язвенной болезни.
Ход операции
Эндартерэктомия проводится следующим образом:
- Пациента укладывают на хирургический стол и подключают к нему датчики, фиксирующие его основные жизненные показатели.
- Больному дают наркоз, тип и необходимое количество которого предварительно выбирает и рассчитывает анестезиолог.
- Выполняется надрез скальпелем в размере от 7 до 10 сантиметров.
- На необходимом отрезке сосуда устанавливаются зажимы с обеих сторон, и при помощи специальных приспособлений обеспечивается ток крови обходным путем.
- Выполняется надрез сосуда.
- В зависимости от типа операции (открытого или полузакрытого) осуществляются необходимые манипуляции. Либо сосуд выворачивается и холестериновые отложения вычищаются вместе с интимой, либо бляшка извлекается при помощи колец или петель.
- Далее происходит промывка сосуда и тщательный осмотр. Это нужно для того, чтобы в поврежденном сосуде не осталось кусочков интимы или бляшки.
- Производится проверочное кровопускание, для того, чтобы убедиться в полной проходимости сосуда.
- Наложение швов или заплатки на сосуд.
- Сшивание кожного покрова.
- Наложение стерильной повязки.
Время операции занимает несколько часов и зависит от тяжести течения атеросклероза и индивидуальных особенностей организма пациента.
Методика выполнения
Эта операция может осуществляться при помощи двух методов:
- Открытого – когда сосуд разрезается и словно выворачивается наизнанку;
- Полузакрытого – при данном методе холестериновые отложения вынимаются с помощью колец, петель и прочих специальных инструментов.
Методику проведения операции хирург, анестезиолог и рабочая команда медперсонала обговаривают заранее. Но иногда случается так, что в ходе операции выясняется, что один метод не подходит, в этом случае тактику проведения операции меняют.
Виды анестезии при данной операции
Обезболивание во время операции зависит:
- От индивидуальных возможностей организма пациента;
- От наличия или отсутствия у него аллергии на определенные препараты;
- От сопутствующих заболеваний.
Анастезиолог заранее обследует пациента, выясняя все детали. И, исходя из полученных данных опроса и лабораторных анализов, подбираете наркоз.
При проведении эндартерэктомии наркоз может быть общим или местным.
Послеоперационный период
После проведения операции, в первые сутки больной может находиться в реанимации или в палате интенсивной терапии. Далее его переводят в общую палату, где он будет находиться около недели. Точные сроки нахождения в стационаре определяет лечащий врач.
После того, как пройдет день после операции, пациенту назначают медикаменты следующих групп:
- Антикоагулянты. Они нужны для того, чтобы разжижать кровь, предотвращая образования тромбов.
- Ангиопротекторы. Эти лекарственные препараты обеспечивают нормальную циркуляцию крови, расширяя вены и капилляры.
- Ноотропные препараты. Нужны для улучшения умственной активности и профилактики вредных воздействий на мозг и его чрезмерных нагрузок.
- Анальгетики. Как и при любых других видах операции, в послеоперационный период пациента нужно обезболить.
- Антибиотики широкого спектра действия. Назначаются для того, чтобы после оперативного вмешательства в организме не развилась инфекция.

По истечении недели, если у пациента не возникает осложнений, его выписывают домой, назначая ему на длительный срок употребление:
- Антиагрегантов;
- Препаратов, снижающих артериальное давление;
- Статинов и фибратов (в случае прогрессирующего атеросклероза).
По прошествии месяца пациент должен явиться к врачу для профилактического осмотра швов и выявления общего состояния здоровья.
Осложнения
Группу риска в послеоперационный период составляют:
- Люди преклонного возраста;
- Курильщики;
- Пациенты, страдающие алкоголизмом;
- Люди с ослабленным иммунитетом;
- Ранее перенесшие эту операцию;
- Имеющие бляшки в других сосудах;
- Пациенты, страдающие тяжелыми соматическими болезнями.
Осложнениями после эндартерэктомии считаются:
- Инсульт;
- Повреждения черепно-мозговых нервов;
- Кровотечение;
- Аллергия на наркоз;
- Инфицирование;
- Повреждения сосудисто-нервных пучков шеи;
- Тромбоз;
- Сердечные осложнения;
- Повреждение лимфатических сосудов и слюнных желез;
- Рестеноз;
- Рецидив.

Соблюдение врачебных рекомендаций позволит избежать осложнений.
Проводя эндартерэктомию, хирург не просто выполняет очищение сосудов от холестериновых отложений, а дарит пациенту продление жизни.
Источник: davlenie.guru
Когда проводится операция?

Прямыми показаниями к каротидной эндартерэктомии считаются состояния, при которых наблюдается ослабление кровоснабжения жизненно важных органов. Обычно это происходит, когда просвет крупных сосудов уменьшается на 70% и больше. При такой степени атеросклеротических изменений в составе бляшек наблюдаются не только жировые клетки (липопротеиды), но и затрудняющие их рассасывание вещества: молекулы кальция, соединительнотканные волокна, тромбоциты.
При использовании консервативных методов лечения атеросклеротическое поражение артерий не уменьшается. Напротив, под бляшкой начинаются необратимые изменения сосудистого эндотелия. Он утрачивает эластичность и не способен «подстраиваться» под изменения нагрузок. В результате может произойти разрыв сосуда или отсоединение бляшки с последующим ее продвижением в сердце, головной мозг и внутренние органы.
Сосудистые хирурги склонны назначать эндартерэктомию пациентам, у которых наблюдаются симптомы прогрессирующего атеросклероза:
- повторяющиеся ишемические и транзиторные атаки;
- устойчивая утрата чувствительности частей тела (в том числе нижних конечностей);
- усиливающиеся головные боли при атеросклерозе сосудов головы и шеи;
- развивающаяся атеросклеротическая деменция;
- некроз тканей, устойчивые дисфункции внутренних органов.
В случае, когда пациент не предъявляет жалоб на перечисленные симптомы, специалисты ориентируются на выявленную в ходе диагностики картину. Если в ходе обследования выявлено сужение просвета сосудов на 70%, если в анамнезе за последний год присутствует инсульт, гипертоническая болезнь и поражение сонных артерий, эндартерэктомия проводится в плановом порядке.
В России эндартерэктомию часто назначают пациентам, у которых наблюдается прогрессирование атеросклероза, а консервативная терапия не помогает замедлить рост холестериновых бляшек.
Предоперационная подготовка
 Перед проведением эндартерэктомии сонных артерий и других крупных сосудов врачу необходимо получить максимум информации о локализации холестериновых бляшек, состоянии сосудов, общем состоянии пациента и заболеваниях, которые могут осложнить ход операции и реабилитацию. Для этого за 7-10 дней до назначенного хирургического вмешательства проводится комплексное обследование пациента. В него входят:
Перед проведением эндартерэктомии сонных артерий и других крупных сосудов врачу необходимо получить максимум информации о локализации холестериновых бляшек, состоянии сосудов, общем состоянии пациента и заболеваниях, которые могут осложнить ход операции и реабилитацию. Для этого за 7-10 дней до назначенного хирургического вмешательства проводится комплексное обследование пациента. В него входят:
- стандартные лабораторные анализы крови и мочи — общий и биохимия;
- анализы крови на холестерин и свертываемость;
- дуплексное сканирование (УЗИ) пораженных сосудов;
- ангиографию сосудов, совмещенную с КТ;
- магнитно-резонансная томография (применяется при поражении сосудов шеи и головы);
- электрокардиография;
- рентген грудной клетки.
Помимо этого требуется пройти обследование у гастроэнтеролога, особенно если в анамнезе есть проблемы с желудком. Дело в том, что после операции пациентам потребуется длительный прием антикоагулянтов. Препараты этой группы раздражают слизистые оболочки пищеварительного тракта, а также могут спровоцировать желудочное кровотечение при гастрите и язвенной болезни. Чтобы избежать подобных осложнений, врачу необходимо убедиться в отсутствии проблем с ЖКТ до проведения эндартерэктомии.
Виды и этапы каротидной эндартерэктомии
Эндартерэктомия может выполняться под общим или местным наркозом в зависимости от индивидуальных особенностей здоровья пациента. Однако техника операции при любом виде анестезии подчиняется общепринятым стандартам проведения сосудистых хирургических вмешательств:
- Перед началом операции пациент подключается к системам мониторинга сердечной деятельности и жизнеобеспечения (инвазивный контроль АД, насыщение крови кислородом посредством маски или ИВЛ).
- Для осуществления доступа к артерии врач делает надрез длиной до 10 см вдоль кровеносного сосуда. Затем выполняется рассечение подкожной клетчатки и при необходимости мышц.
- С помощью специальных инструментов хирург отделяет сосуд от окружающих тканей и слегка вытягивает его, чтобы иметь полноценный доступ для проведения эндартерэктомии. Хирургические действия выполняются с применением бинокуляров — оптических устройств, увеличивающих изображение операционного поля (места, где будут проводиться манипуляции) в несколько раз.
- После выделения сосуда он либо зажимается с обеих сторон от атеросклеротической бляшки зажимами, либо хирург осуществляет шунтирование — создает дополнительный путь для сохранения кровотока. Второй вариант применяется при каротидной эндартерэктомии чаще, так как остановка кровоснабжения головного мозга может иметь необратимые последствия.
В дальнейшем ход операции зависит от выбранного способа эндартерэктомии.
Классическая эндартерэктомия
 Этот вид эндартерэктомии также известен под названиями прямая и открытая эндертерэктомии. Для ее выполнения на стенке артерии производится продольный разрез в месте расположения бляшки. Хирург производит отслоение интимы сосуда вместе с новообразованием по всей окружности артерии, отделяет и извлекает бляшку.
Этот вид эндартерэктомии также известен под названиями прямая и открытая эндертерэктомии. Для ее выполнения на стенке артерии производится продольный разрез в месте расположения бляшки. Хирург производит отслоение интимы сосуда вместе с новообразованием по всей окружности артерии, отделяет и извлекает бляшку.
Перед наложением швов проводят предварительное кровопускание: врач поочередно ослабляет зажимы, выпуская несколько капель крови. Это необходимо для того, чтобы исключить попадание в просвет артерий пузырьков воздуха. После этого стенка сосуда восстанавливается швом или с помощью заплатки из синтетического материала.
Эверсионная эндартерэктомия
 Этот метод применяют преимущественно при небольшой протяженности бляшки, а также в случае, когда артерия имеет небольшой изгиб и, как следствие, дополнительную длину. В отличие от прямого метода эверсионная каротидная эндартерэктомия происходит путем поперечного рассечения артерии, а не продольного, как при классической прямой операции.
Этот метод применяют преимущественно при небольшой протяженности бляшки, а также в случае, когда артерия имеет небольшой изгиб и, как следствие, дополнительную длину. В отличие от прямого метода эверсионная каротидная эндартерэктомия происходит путем поперечного рассечения артерии, а не продольного, как при классической прямой операции.
В ходе эверсионной каротидной эндартерэктомии слева от врача постоянно должен находиться ассистирующий хирург, который будет помогать с выполнением манипуляций, а именно выполнять выворачивание сосуда в дистальном направлении (внешне это похоже на выворачивание наизнанку чулка). В это время хирург специальной лопаткой совершает циркулярные движения, отслаивая интиму и бляшку.
Завершается эверсионная эндартерэктомия процедурой промывания и ревизией сосуда. Хирургу необходимо убедиться в том, что внутри артерии не осталось отслоенных фрагментов внутреннего эндотелия и частиц бляшки. Для этого просвет сосуда промывается сильной струей физраствора. Если посторонние включения присутствуют, их извлекают и повторяют промывание.
Если устранить отcлаивающуюся интиму не удается, хирург может принять решение о восстановлении (то есть протезировании) части сосуда с помощью синтетических протезов.
По завершении операции врач поочередно проверяет способность культей к пропусканию крови. Если все нормально, концы сосуда сшиваются. Наложение заплат при этом способе проведения эндартерэктомии не требуется.
Послеоперационный период
В течение 2-3 дней после проведения эндартерэктомии пациент остается в стационаре хирургического отделения. В ранний послеоперационный период медицинский персонал внимательно следит за показателями крови и проводит мониторинг артериального давления. Спустя сутки проводят контроль мозгового кровообращения и разрешают больному встать с постели.
На раннем этапе восстановления важно поддерживать умеренную физическую нагрузку: гулять по палате и коридору отделения, самостоятельно ходить в туалет и выполнять гигиенические процедуры. Для восстановления кровообращения и предотвращения образования тромбов в прооперированном сосуде назначают препараты:
- противосвертывающие средства на основе аспирина или гепарина (второй назначают при склонности к тромбообразованию);
- статины для регуляции уровня холестерина в крови (Аторвастатин, Розувастатин и их аналоги);
- гипотензивные препараты (Энап, Ренитек, Квадроприл и другие).
Во время нахождения в стационаре препараты могут вводиться внутривенно или внутримышечно. После выписки средства можно принимать перорально.
Особое внимание следует уделить диете. Без нее послеоперационный период может осложниться ростом показателей холестерина в крови и другими нарушениями. В первые сутки после проведения каротидной эндартерэктомии разрешена только жидкая и легкая пища: куриный бульон, натуральный йогурт, немного протертого некислого творога, минеральная вода без газа. Когда ЖКТ придет в норму, рацион составляют в соответствии с рекомендациями к лечебному столу № 10.
Возможные осложнения
Как любая операция, каротидная эндартерэктомия может иметь осложнения:
- у 1-3% пациентов после вмешательства происходит инсульт;
- у 2-3% пациентов спустя несколько дней после операции обнаруживается рестеноз — повторное сужение прооперированного сосуда;
- у 2-15% пациентов после операции отмечаются неврологические нарушения — онемение лица, шеи или языка, осиплость голоса или изменение его тембра, затруднение глотания.
Источник: bloodvessel.ru
В помощь практическому врачу
А.В. Покровский
Институт хирургии им. А.В. Вишневского, РАН, Москва, Россия
Операция каротидной эндартерэктомии должна обязательно выполняться с интраоперационным контролем толерантности больного к прекращению кровотока по сонной артерии. Для этого можно оперировать больного под местной анестезией или применять специальные методы контроля при операции под наркозом.
В нашем отделении стандартно используются два метода контроля за гемодинамикой, если операция выполняется под наркозом. Первый – метод прямого измерения ретроградного давления в общей сонной артерии. Перед измерением давления больному вводится внутривенно 5000 ЕД гепарина. Перед пережатием сонной артерии необходимо проконтролировать уровень системного артериального давления; нужно обратить внимание на некоторые детали. Прежде всего, следует ориентироваться не на АД, зафиксированное у больного в операционной, а на обычный для него уровень артериального давления. Если больной нормотоник, то целесообразно, чтобы АД в это время было на 20–30 мм.рт.ст. выше исходного. Если больной обычно имеет повышенное артериальное давление, особенно важно, чтобы в это время операции оно было на дооперационном уровне, а не нормальным.
Для повышения артериального давления можно использовать микродозы мезатона.
При пробе на толерантность пережимают наружную и общую сонные артерии. Пункцию общей сонной артерии производят на 2–4 см проксимальнее бифуркации сонной артерии, там, где пальпаторно нет «основной» бляшки, чтобы избежать эмболии при пункции артерии.
Больной считается толерантным к пережатию сонной артерии, если индекс ретроградного давления (отношение ретроградного давления к систолическому артериальному давлению) не меньше 0,4. При этом ретроградное давление должно быть выше 50 мм.рт.ст. и лучше, чтобы сохранились хотя бы небольшие пульсовые колебания кривой давления на экране монитора.
При проведении пробы необходимо проследить гемодинамику в течение 2–3 минут.
Вторым методом контроля является транскраниальная допплерография (ТКД) с определением скорости кровотока по средней мозговой артерии. Критическим уровнем считается показатель скорости кровотока в ней, равный 20 см/сек. Если скорость выше 20 см/сек, больной толерантен к пережатию сонной артерии. Желательно во время операции проводить постоянное мониторирование скорости кровотока по интракраниальным сосудам путем ТКД.
При индексе ретроградного давления в сонной артерии менее 0,4 и скорости кровотока по средней мозговой артерии ниже 20 см/сек операцию необходимо выполнять с использованием внутреннего шунта.
Мы стоим на позиции селективного применения внутреннего шунта только по показаниям, так как его использование может быть связано с опасностью эмболии из-за повреждения бляшки или возможностью расслоения и повреждения внутренней сонной артерии.
При необходимости применения внутреннего шунта после пережатия сонных артерий разрез на общей и внутренней сонной артериях необходимо делать длинным, приблизительно на 1,0–2,0 см проксимальнее и на 0,5–1,0 см дистальнее бляшки. Артерию следует промыть и только после этого ввести за бляшку в свободный просвет внутренней сонной артерии дистальный конец шунта. Из шунта должен появиться кровоток; только после этого проксимальный конец шунта можно вводить в общую сонную артерию. Такая последовательность постановки шунта исключает возможность попадания материальных или воздушных эмболов в мозг. Шунт фиксируется в артерии турникетами. Время как постановки, так и удаления шунта не должно превышать 3 мин.
Контролировать хорошую функцию шунта позволяет мониторирование интракраниального кровотока с помощью ТДК.
Теперь перейдем непосредственно к операции.
Операцию целесообразно выполнять с использованием оптики, в частности, луп с увеличением в 3,5–4,5 раза.
Укладка больного при операциях на сонных артериях имеет определенные особенности. Операционный стол сгибается так, чтобы больной как бы полусидел (головной конец стола приподнят и чуть приподняты ноги). Под спину больного кладется валик, голова больного находится на подушке и повернута в сторону, противоположную операции. Операционное поле внизу ограничивается верхним краем ключицы, вверху границей служит нижняя челюсть, спереди – средняя линия шеи, а сзади – трапециевидная мышца.
Кожный разрез начинают позади мочки уха, от нижнего края сосцевидного отростка, и ведут по внутреннему краю кивательной мышцы до границы между средней и нижней третями шеи. Рассекают подкожно-жировую клетчатку и подкожную мышцу. В верхнем углу поперечно через рану может проходить чувствительный большой ушной нерв, иннервирующий часть ушной раковины и околоушную область сзади. При возможности этот нерв лучше сохранить, однако при необходимости его можно и пересечь. Вскрывают влагалище кивательной мышцы и отделяют последнюю острым путем. Мышцу отводят ранорасширителем и рассекают фасцию. В дальнейшем хорошим ориентиром для обнаружения внутренней сонной артерии служит лицевая вена, идущая поперек раны и впадающая во внутреннюю яремную вену. Эту вену выделяют, пережимают и пересекают, перевязывают и обязательно прошивают. После пересечения лицевой вены отводят ранорасширителем внутреннюю яремную вену кнаружи, обнажая тем самым переднюю поверхность общей сонной артерии. Следует иметь в виду, что в ране может проходить подъязычный нерв, который может пересекать начальные отделы внутренней и наружной сонных артерий. От подъязычного нерва вниз отходит его верхняя ветвь, образующая шейную петлю. Общую сонную артерию выделяют и берут на держалку. Предварительно в область гломуса для предотвращения брадикардии вводят 1,0 мл 0,5%-ного раствора лидокаина. Выделяют и диссектором обходят наружную сонную артерию, которую берут на держалку. Затем выделяют верхнюю щитовидную артерию, под которую подводят провизорную толстую лигатуру для временного ее пережатия. В последнюю очередь выделяют внутреннюю сонную артерию дистально, стараясь не трогать область бифуркации с бляшкой.
Для определения необходимости использования внутреннего шунта измеряют ретроградное артериальное давление в общей сонной артерии и осуществляют контроль линейной скорости кровотока по средней мозговой артерии путем транскраниального допплеровского мониторирования, как описано выше.
Надо не забыть перед пережатием артерий ввести больному внутривенно 5000 ЕД гепарина.
Первой пережимают наружную сонную артерию, затем дистально внутреннюю и в последнюю очередь общую сонную артерию; при этом сосудистый зажим целесообразно накладывать не сверху, а по артерии снаружи внутрь. Это дает возможность при переводе зажима в вертикальное положение вывести латеральную стенку общей сонной артерии вверх, что удобно для последующего разреза артерии.
Пережав все артерии, можно, если это необходимо, продолжить мобилизацию бифуркации и внутренней сонной артерии, не опасаясь эмболии из самой бляшки.
Выделять внутреннюю сонную артерию лучше по ее ходу раскрытыми ножницами, практически не перерезая ткани, а просто рассекая их браншей ножниц.
Если бифуркация сонной артерии расположена высоко, то для дополнительного выделения дистальной части внутренней сонной артерии можно пересечь заднее брюшко двубрюшной мышцы и затылочную артерию, которая отходит от наружной сонной артерии, и перекидывается через внутреннюю сонную артерию и идет назад. Кроме того, иногда приходится перевязывать несколько тонких артерий и вен, идущих к кивательной мышце. Такой прием как осуществление одностороннего переднего подвывиха нижней челюсти практически не используется.
Очень редко (чаще при патологической извитости) приходится использовать «высокий» доступ к внутренней сонной артерии. Основная опасность при этом доступе – повреждение глоточного сплетения, имеющего вид тонкой, нежной паутины. При этом доступе пересекают заднее брюшко двубрюшной мышцы и шилоподъязычную мышцу, лежащую непосредственно над ней.
Чтобы избежать повреждения нервов, мы выделяем единым блоком подъязычный и расположенный выше языкоглоточный нервы и глоточное сплетение, поднимаем их вместе кверху и в туннеле выделяем дальше внутреннюю сонную артерию.
Если этого недостаточно, можно тупым способом выделить основание шиловидного отростка и перекусить его. После его отведения внутренняя сонная артерия становится доступной от устья до входа в череп.
К счастью, у подавляющего большинства больных нет необходимости в использовании высокого доступа.
Для выполнения эндартерэктомии разрез артерии производят по ее наружной поверхности, начиная с общей сонной артерии и переходя на внутреннюю сонную артерию. Разрез начинают на 1,5–2,0 см проксимальнее и оканчивают его за видимым концом бляшки.
Начинать эндартерэктомию следует с общей сонной артерии. Принципиально важно отделить не только бляшку с интимой, но и медию, проводя расслоение стенки субадвентициально на границе с наружной эластической мембраной. Не нужно бояться, что останется только тонкая адвентиция. Производя многие сотни операций, мы ни разу не видели образования истинных аневризм на месте эндартерэктомии.
Для выполнения эндартерэктомии мы используем взятую у стоматологов тонкую плоскую лопаточку – шпатель. В трудных случаях, когда слои артерии разделяются плохо, я использую обычную мышечную иглу, кончиком которой легко начать расслоение стенки. Эндартерэктомию производят в обе стороны по окружности общей сонной артерии. Иногда для удобства стенку артерии можно разделить сзади тонким маленьким диссектором. После отделения интимы и медии по всей окружности артерии ее пересекают циркулярно в проксимальном углу раны артерии. Вслед за этим продолжают эндартерэктомию в дистальном направлении до устья наружной сонной артерии. Для выполнения эндартерэктомии из последней с нее снимают зажим, ослабляют держалку на верхней щитовидной артерии и ассистент пинцетом подает артерию ближе к общей сонной артерии. Этот маневр позволяет хирургу под контролем зрения выполнять эндартерэктомию из наружной сонной артерии на большом протяжении в варианте эверсионной эндартерэктомии. После ее окончания обязательно проверяют проходимость артерии бужом и наличие ретроградного кровотока из нее; удаляются обрывки интимы, если таковые есть.
Только после выполнения эндартерэктомии из наружной сонной артерии переходят на внутреннюю сонную артерию.
Выполняя эндартерэктомию из внутренней сонной артерии, очень важно видеть окончание бляшки. Если окончания бляшки не видно, то артерию обязательно дополнительно рассекают в дистальном направлении, при этом предварительно, если нужно, проводят ее мобилизацию.
Ключевым моментом операции является окончание эндартерэктомии из внутренней сонной артерии. Здесь есть очень важные детали моей техники. Если при выполнении эндартерэктомии из общей и наружной сонных артерий расслоение стенки лопаточкой идет по ходу кровотока в дистальном направлении, то при окончании эндартерэктомии из внутренней сонной артерии лопаточку продвигают в обратном, проксимальном, каудальном направлении. При этом бляшка аккуратно отделяется от неизмененной интимы.
После выполнения эндартерэктомии есть два очень важных элемента операции.
Первый – хирург визуально должен убедиться в прочной фиксации интимы в остающемся участке внутренней сонной артерии и в отсутствии ее флотации. Для контроля за этим мы используем простой прием. Шприцом с физиологическим раствором и толстой иглой мы сильной струей ударяем в стенку артерии. Если есть движущийся участок интимы, его сразу видно, и тогда необходимо дополнительно убрать полоску флотирующей интимы циркулярно или ее участок. Если этот участок артерии виден плохо, то нужно сделать дополнительный разрез артерии. У подавляющего большинства больных удается добиться окончания эндартерэктомии из внутренней сонной артерии, оставив в дистальном направлении плотно фиксированную, не флотирующую интиму.
Казуистически редко, обычно у больных тяжелым диабетом, мне не удавалось закончить эндартерэктомию подобным образом, и тогда для фиксации интимы в дистальном отрезке артерии используется фиксирующий шов обычно нитью 7–0 с завязыванием нити с наружной стороны артерии.
Второй важный элемент операции – удаление всех обрывков интимы и медии на протяжении всей эндартерэктомированной поверхности артерии. Дополнительно мы используем для этого маленький тупфер, удаляя остатки интимы. Иногда пинцетом или москитом удаляем оставшиеся «ленточки» интимы, удаляя их циркулярно по всей окружности артерии. Для контроля за флотирующими, иногда даже нитевидными остатками интимы используем тот же прием – сильную струю жидкости из шприца через толстую иглу.
Этот момент операции, как и вся она, требует тщательности и неторопливости. Только убедившись в прочной фиксации интимы в дистальном отрезке внутренней сонной артерии и в отсутствии флотирующих остатков интимы в зоне эндартерэктомии, можно переходить к последнему этапу операции – закрытию разреза артерии.
Весь мировой и наш многолетний опыт свидетельствует о том, что разрез артерии должен быть закрыт с помощью заплаты, а не прямого шва, ибо лучшие отдаленные результаты имеются при использовании заплаты.
Для заплаты могут быть использованы аутовена или синтетический материал. В настоящее время есть специально сделанные фабрично заплаты для каротидной эндартерэктомии. При использовании заплаты следует обратить внимание на ее ширину. Ее максимальная ширина после наложения швов не должна превышать 5 мм, чтобы в дальнейшем не образовывалось аневризматическое расширение с турбулентным потоком крови.
При вшивании заплаты я использую такой прием: на дистальный угол заплаты накладываю «П»-образный шов нитью пролен 6–0 или 5–0, делая вкол снаружи заплаты и изнутри артерии. При завязывании шва кончик заплаты ложится поверх артерии. Такой шов позволяет приподнять верхнюю стенку артерии и более свободно накладывать последующие стежки обвивного шва.
Обязательным моментом операции является пробное кровопускание из всех артерий – наружной, внутренней и общей сонных – перед окончанием шва. После пробного кровопускания необходимо промыть артерию физиологическим раствором. Только после этого заканчивают и завязывают шов.
Принципиально важен порядок снятия зажимов с артерии. Первым на короткое время снимают зажим с внутренней сонной артерии. После заполнения артерии ретроградным кровотоком внутреннюю сонную артерию вместе с заплатой пережимают повторно у самого ее начала (лучше бульдожкой) с целью предупреждения эмболии. Только после этого снимают зажим с наружней сонной, а затем и с общей сонной артерий. Восстановленный кровоток смывает в наружную сонную артерию возможные сгустки с места эндартерэктомии. Нужно, чтобы прошло несколько пульсовых волн. Только после этого снимают зажим и восстанавливается кровоток по внутренней сонной артерии.
Для контроля за гемостазом важен уровень артериального давления. Целесообразно тупфером удалить сгустки по линии шва заплаты и промыть рану. Мы считаем обязательным использование активного дренажа, который мы вводим через контрапертуру и удаляем на следующий день после операции.
Отдельными швами зашивают подкожную мышцу и затем накладывают швы на кожу.
Каротидная эндартерэктомия должна выполняться опытным сосудистым хирургом тщательно и не спеша, тогда количество осложнений будет минимальным.
Это одна из самых ответственных сосудистых операций, при которой допущенную ошибку трудно исправить.
Источник: www.angiolsurgery.org
Суть метода
По сонным артериям в головной мозг поступает кровь для питания его клеток. При развитии атеросклеротических изменений сосудов, процессах старения организма, нарушениях жирового обмена, отягощенной наследственности внутри артериальной стенки откладывается холестерин.
Постепенно разрастаясь, холестериновая бляшка тормозит движения крови, ухудшает функционирование клеток мозга. Достаточно интенсивный кровоток (особенно при гипертонии) может разрушить бляшку, тогда ее части продвигаются вглубь мозга и вызывают инсульт.

Для предотвращения этой цепи событий и проводится операция по извлечению атеросклеротической бляшки из просвета сосуда. Проведение таких хирургических вмешательств имеет большую эффективность, чем медикаментозная терапия у пациентов с клиническими проявлениями атеросклероза и при бессимптомном течении болезни. Результатом каротидной эндартерэктомии является предупреждение развития ишемического инсульта.
Показания к эверсионной эндартерэктомии
Операция должна рассматриваться как способ профилактики инсульта у всех пациентов, которым поставлен диагноз сужения просвета сонной артерии. Она в обязательном порядке рекомендуется при наличии таких состояний:
- перенесенная транзиторная ишемическая атака или несколько подобных приступов за последние полгода;
- сужение артерии более чем наполовину;
- нестабильная бляшка, признаки расслоения;
- тяжелая дисциркуляторная энцефалопатия;
- уменьшение просвета на одной стороне и симптомы атеросклероза на другой;
- бессимптомное сужение более 60%.

Если у больного уже развился инсульт, который привел к очаговым и общемозговым проявлениям, то целесообразность проведения каротидной эндартерэктомии определяется не ранее, чем через месяц.
Противопоказания
Не рекомендуется выбирать этот метод лечения при:
- сужении артериального просвета меньше чем на треть;
- наличии тяжелых болезней внутренних органов;
- сахарном диабете с декомпенсированным течением;
- сердечной, почечной, печеночной недостаточности;
- обширной площади повреждения мозга после инсульта;
- злокачественных новообразованиях;
- артериальной гипертензии, которая не поддается лечению;
- нестабильной стенокардии или инфаркте миокарда менее чем 6-месячной давности;
- болезни Альцгеймера;
- атаках ишемии мозга в области стволовых структур.

Подготовка к проведению операции
Обязательным этапом предоперационной подготовки является УЗИ в режиме дуплексного сканирования. Место расположения бляшки и ее влияние на замедление кровотока обязательно должны быть подтверждены инструментальными методами. Обычно ультразвуковая диагностика достаточно информативна, но при бессимптомном течении, незначительной степени поражения артерий, сопутствующих сосудистых заболеваниях назначают:
- МРТ-ангиографию,
- КТ с контрастированием,
- традиционную ангиографию.
Дополнительное обследование сосудистого русла показано после проведенных операций на шее, лучевой терапии, анатомических особенностях артерий, обнаруженных при УЗИ. Всем больным проводится общеклиническое исследование крови, мочи, коагулограмма, биохимические пробы, флюорография органов грудной клетки, ЭКГ, определение группы крови и резус-фактора, тесты на сифилис и ВИЧ-инфекцию.

Накануне операции необходимо отказаться от ужина и сократить по возможности прием жидкости. С хирургом и анестезиологом согласовывают прием медикаментов. Утром не разрешается пить, есть, курить.
Выполнение каротидной эндартерэктомии
Оперативное вмешательство проводится под общим обезболиванием. Доступ к артерии проходит через разрез под нижней челюстью. В зоне суждения сосуд вскрывают, внутреннюю поверхность очищают от холестериновых отложений, тромботических масс, затем восстанавливают целостность стенки. Такой метод называется открытым.
Если поражена внутренняя артерия в месте ответвления ее от общей, то используется эверсионная эндартерэктомия. Она отличается тем, что после отсечения артерии ее выворачивают наизнанку, извлекают бляшку вместе с внутренним слоем, а затем подшивают сосуд на прежнее место.
Окончательным этапом операций на сонных артериях часто бывает установка специальной заплаты из синтетических материалов или собственной вены. Общая продолжительность эндартерэктомии при отсутствии осложнений составляет один час.
Смотрите на видео о выполнении каротидной эндартерэктомии:
Восстановление после операции
Как правило, для наблюдения за состоянием больного его оставляют на 1 — 3 суток в отделении. Необходим контроль над неврологическим статусом, показателями гемодинамики и состоянием послеоперационной раны. При необходимости проводится инфузионная терапия. Швы снимают примерно через неделю.
В домашних условиях пациентам рекомендуется:
- полностью отказаться от курения;
- избегать резких движений головой;
- ограничить физические нагрузки на 2 месяца;
- контролировать артериальное давление и пульс;
- придерживаться диетического питания с ограничением соли, жирных продуктов животного происхождения, сладостей;
- принимать средства для разжижения крови – Аспирин, Плавикс.

Контрольное обследование (УЗИ сосудов шеи) назначают через 2 — 4 недели. При удовлетворительных показателях кровотока в сонных артериях его повторяют через полгода, а затем ежегодно. Если выявлено повторное сужение, то обследование проводится чаще.
Возможные осложнения
Оперативное вмешательство на артериях, питающих ткани мозга, может привести к возникновению инсульта. Такое осложнение встречается примерно у 2% больных. Также к последствиям эндартерэктомии относятся:
- повторное формирование бляшки;
- инфаркт сердечной мышцы;
- нарушение глотания, жевания и произношения звуков;
- ослабление голосовых связок, охриплость;
- падение давления и частоты пульса;
- артериальная гипертензия;
- послеоперационная гематома, кровотечение из раны;
- инфицирование, возникновение ложной аневризмы;
- кровоизлияние в ткани мозга.

Прогноз для больных
В большинстве случаев операция приводит к восстановлению кровообращения и избавлению от признаков энцефалопатии, предупреждению ишемических атак и инсульта. Неблагоприятное течение послеоперационного периода отмечено у пациентов, которые продолжают курить, не принимают медикаменты для снижения давления, сахара крови.
Риск осложнений также возрастает при:
- повторном инсульте;
- двустороннем поражении артерий;
- анатомических особенностях строения сосудов;
- расположении бляшки в труднодоступной области.
Каротидная эндартерэктомия проводится при атеросклеротическом поражении сонных артерий. Ее назначают для профилактики развития инсульта. Она показана всем пациентам с клинически значимым сужением сосудов. Перед операцией обязательно проводится ультразвуковая и ангиографическая диагностика.
После удаления бляшки и части внутренней оболочки на стенку артерии устанавливается заплата. В послеоперационном периоде возможны осложнения, их риск возрастает при пренебрежении рекомендациями врача.
Источник: CardioBook.ru
Зачем проводить каротидную эндартерэктомию?
Кровоснабжнение головного мозга зависит от состояния сонных артерий. Эти сосуды являются ответвлениями аорты. Они расположены симметрично с обеих сторон в области шеи. Входя в полость черепа, сонные артерии подразделяются на более мелкие мозговые ветви. У больных, страдающих атеросклерозом, высок риск образования тромбов в этих сосудах. Они состоят из холестериновых бляшек и фиброзной ткани. При повышении кровяного давления тромбы в сонных артериях могут оторваться от стенки сосуда и проникнуть в головной мозг. В результате они вызывают ишемию – недостаточное поступление кислорода к тканям. Такое нарушение мозгового кровообращения приводит к страшным последствиям. Чтобы не допустить инсульта, выполняется каротидная эндартерэктомия. Она позволяет предотвратить ОНМК и его последствия.
Описание процедуры
Каротидная эндартерэктомия – это оперативное вмешательство, которое заключается в очищении внутреннего слоя сосуда от атеросклеротической бляшки. Ее выполняют в тех случаях, когда медикаментозное лечение бессильно или риск развития ОНМК слишком высок. Лекарства не способны оказать должного эффекта, когда атеросклеротическая бляшка занимает более половины диаметра сонной артерии. Либо если холестерин закрывает просвет сосуда с нескольких сторон одновременно. Помимо этого, риск развития инсульта значительно повышается при наличии неконтролируемой артериальной гипертензии. В этом случае атеросклеротическая бляшка может в любой момент оторваться от эндотелия, независимо от ее размера. Результатом может стать закупорка не самой сонной артерии, а ее ветвей, которые питают головной мозг. В итоге развивается ишемический инсульт.
Показания к проведению каротидной эндартерэктомии
Операция (каротидная эндартерэктомия) проводится не всем желающим. Чтобы врач дал разрешение на хирургическое вмешательство, должны быть серьезные показания. Часто операцию делают пациентам, у которых в анамнезе уже имеется перенесенное нарушение мозгового кровообращения. Итак, в каких случаях оправдана каротидная эндартерэктомия? Показания к проведению следующие:
- Диаметр сосуда закрыт атеросклеротическими бляшками более чем наполовину.
- Повторные инсульты в анамнезе.
- Сочетание гипертонической болезни (в стадии компенсации) и атеросклероза сонных артерий.
Противопоказания к проведению операции
Несмотря на пользу хирургических вмешательств, в некоторых случаях их проводить нельзя. Как и другие операции, противопоказания имеет и каротидная эндартерэктомия. Отзывы больных, страдающих атеросклерозом, дают понять, что перед хирургическим вмешательством выполняется множество различных обследований. Только после того, как доктор убедится в отсутствии противопоказаний, пациента начинают готовить к операции. Каротидная эндартерэктомия запрещена в следующих случаях:
- Неконтролируемая лекарствами (декомпенсированная) гипертоническая болезнь.
- Обширное острое нарушение мозгового кровообращения.
- Нестабильная стенокардия или недавно перенесенный инфаркт миокарда.
- Острая сердечная недостаточность.
- Недавно перенесенный инсульт.
- Хроническая недостаточность кровообращения 2 и 3 степени.
- Болезнь Альцгеймера.
- Онкологические заболевания тяжелой степени.
Подготовка к каротидной эндартерэктомии
Перед тем как делать каротидную эндартерэктомию, необходимо проведение различных обследований. В первую очередь показано дуплексное УЗИ сосудов головы и шеи. Благодаря этому методу доктор может судить о степени закрытия просвета артерий атеросклеротическими бляшками. В некоторых случаях необходима ангиография сосудов. Это исследование заключается во введении в кровь контрастного вещества с последующим рентгенологическим контролем. Более точным методом является КТ-ангиография. Она позволяет оценить форму, размеры и локализацию холестериновых наложений на эндотелии. Если доктор подозревает ишемию определенных участков головного мозга, выполняется магнитно-резонансная томография. Когда врач выявил показания к операции, ему необходимо сделать заключение об общем состоянии пациента. Для этого перед каротидной эндартерэктомией делают ЭКГ, ОАК, сдают биохимический анализ крови и коагулограмму. Если у больного имеются другие патологии, то необходима консультация специалистов (эндокринолога, кардиолога).
Этапы проведения каротидной эндартерэктомии
Первым этапом операции является обезболивание. Выбор анестезии зависит от мнения врача, а также от желания самого пациента. Может выполняться местное обезболивание или общий наркоз. После этого хирург делает надрез на той области, где по результатам УЗИ или ангиографии находится холестериновая бляшка. Следующим этапом является пережатие сосуда. Далее разрез производится на самой сонной артерии. После того как доктор визуально оценивает размер и протяженность атеросклеротической бляшки, он делает вывод о том, каким способом продолжить операцию. Существует несколько методик. Чаще всего прибегают к открытой эндартерэктомии. Под этим подразумевается продольное рассечение сосуда и «выскребание» холестериновых наложений. После этого на место поврежденного эндотелий накладывают «заплатку». Другой метод – это эверсионная эндартерэктомия. Для этого сосуд выворачивается наизнанку и очищается от атеросклеротических масс. Если поражение сонной артерии велико, выполняется ее замена на определенном участке. Для этого используют синтетические ткани. Завершающим этапом каротидной эндартерэктомии является послойное зашивание.
Как проходит послеоперационный период?
После каротидной эндартерэктомии требуется время для восстановления кровотока. Это занимает несколько недель. Поскольку разрез в области шеи небольшого размера, болевые ощущения выражены незначительно. Тем не менее в первые сутки могут потребоваться анальгетики. Также нельзя поднимать тяжелые предметы и выполнять физические упражнения несколько недель с того момента, как была проведена каротидная эндартерэктомия. Послеоперационный период протекает хорошо, если выполняются все предписания врача, причем не только во время нахождения в стационаре, но и когда больного выписывают. Швы снимают на 7-10 день с момента операции.
Осложнения каротидной эндартерэктомии
Следует помнить, что любое хирургическое вмешательство влечет за собой риски. Не исключение и каротидная эндартерэктомия. Осложнения после этой операции возникают редко, примерно в 3 % случаев. Тем не менее они встречаются, и пациент должен быть предупрежден об этом.
Самым первым осложнением послеоперационного периода является несостоятельность швов. При данной операции проникновение бактерий в рану очень опасно для жизни пациента, так как разрез проводится непосредственно на сосудистом русле. Данное осложнение может возникнуть из-за несоблюдения правил антисептики.
Другим опасным состоянием, связанным с каротидной эндартерэктомией, является инсульт. Острое нарушение мозгового кровообращения может возникнуть в результате отрыва фрагмента атеросклеротической бляшки во время операции и попадания ее в сосуды головы. Данное осложнение встречается довольно редко, в 2-3 % случаев.
Помимо этого, после операции иногда наблюдаются временные расстройства голоса и глотания. Это связано с повреждением нервных окончаний, находящихся в области шеи.
Более поздним осложнением каротидной эндартерэктомии считается рестеноз. Под этим подразумевается повторное сужение просвета сосуда. Чаще всего рестеноз наблюдается у больных, не соблюдающих предписания врача.
Профилактика послеоперационных осложнений
Такие осложнения, как инсульт и повреждение нервных окончаний шеи, не зависят от больного, так как они возникают в процессе оперативного вмешательства. Тем не менее предотвращение других состояний возможно лишь благодаря сочетанной работе врача и пациента. Особенно это касается повторного появления атеросклеротических бляшек. После того как операция остается позади, больному необходимо постоянно наблюдаться у специалиста. Помимо проведения диагностических процедур, врач дает пациенту полезные рекомендации. В первую очередь это касается образа жизни: больному необходимо отказаться от курения и алкоголя, соблюдать диету (употреблять в пищу нежирные продукты). Также для профилактики рестеноза назначают медикаментозное лечение. Пациент должен каждый день принимать гиполипидемические средства (препарат «Аторвастатин»), антиагреганты (таблетки «Кардиомагнил», «Клопидогрель»).
Операция «каротидная эндартерэктомия»: за и против
Как и все хирургические процедуры, данная операция имеет как преимущества, так и недостатки. Некоторые врачи не рекомендуют каротидную эндартерэктомию до тех пор, пока атеросклероз можно лечить консервативно, и у больного нет клинических проявлений патологии. Другие доктора считают, что операция необходима при значительном сужении просвета артерии, независимо от того, есть у пациента симптомы или нет. Преимуществом данной процедуры является полная очистка сосуда от холестерина, улучшение кровотока. Проведение операции позволяет значительно снизить риск развития инсульта. Тем не менее эндартерэктомия не дает гарантии того, что сосуд не повредится снова. Также во время операции могут развиться осложнения в виде повреждения нервов или инсульта. Большинство докторов относят данную манипуляцию к относительно неопасным процедурам, а ее результаты считаются многозначительными.
Каротидная эндартерэктомия: отзывы прооперированных людей
Положительные и отрицательные мнения встречаются при обсуждении любого оперативного лечения. Не исключение и каротидная эндартерэктомия. Отзывы прооперированных людей имеются различные. В большинстве случаев люди довольны операцией. Благодаря ей проходят симптомы ишемии (нарушение внимания, памяти, сна), улучшаются результаты обследования и общее состояние. Некоторые пациенты отмечали изменение голоса, нарушения глотания после эндартерэктомии. В большинстве случаев эти симптомы длились около месяца, после чего полностью исчезали.
Источник: FB.ru
