Сердечнососудистая система отличается значительной адаптивностью, однако возможны неотложные состояния по причине дефектов функционирования одного или нескольких элементов анатомической структуры.
Кардиогенный шок — это неотложное состояние, сопровождающееся резким нарушением интенсивности сердечного (левожелудочкового) выброса.
Артериальное давление резко падает, становясь критическим. Обычно это цифры ниже 90 на 60. Гипертоники переносят состояние еще тяжелее по причине стабильно высокого рабочего давления.
В отсутствии срочной реанимационной помощи наступает скорый летальный исход из-за остановки сердца или обильного кровотечения (например, при разрыве миокарда).
Причины состояния многообразны, но почти всегда имеют сердечное происхождение. Процесс сопровождается массой опасных симптомов.
Сам по себе кардиогенный шок способен спровоцировать вторичные инвалидизирующие осложнения.
До транспортировки пациента необходимо предпринять первичные меры по оказанию помощи. Какие именно, и что нужно знать о кардиогенном шоке, чтобы оказаться готовым?
Виды состояния и характерные симптомы кардиогенного шока
Среди видов неотложного состояния описанного рода можно выделить:
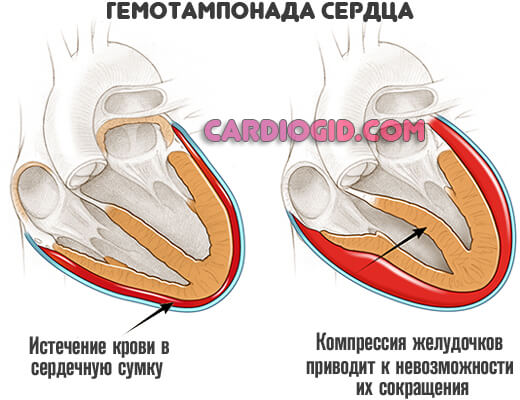
- Шок по причине разрыва миокарда. Наиболее опасное клиническое состояние. Развивается по причине нарушения анатомической целостности сердечных структур. Кровь изливается в перикард, еще больше нарушая сократительную функцию (так называемая тампонада сердца).
Сопровождается патология такими симптомами: боль за грудиной интенсивного характера, нарушение дыхания, холодный пот, потемнение в глазах и потеря сознания (в большинстве случаев), резкая головная боль и т.д.
- Рефлекторная разновидность. Развивается как итог интенсивного болевого раздражителя, например, при недостаточной анестезии во время оперативного вмешательства. Опасности почти не представляет, поскольку легко снимается даже подручными средствами.
Клинические симптомы кардиогенного шока: боли за грудиной, потеря сознание, потемнение в глазах, шум в ушах, дезориентация в пространстве.
- Истинный шок. Обуславливается сердечной недостаточностью. К сожалению, летальность подобного состояния приближается к 100%, поскольку патологические механизмы приводят к нарушениям несовместимого с жизнью характера. Первая помощь не поможет, как и реанимационные мероприятия.
- Аритмический шок. Является частным случаем кардиогенного неотложного состояния. Сопряжен с нарушением частоты сердечных сокращений по типу брадикардии или пароксизмальной тахикардии.
Купировать его можно, но только в условиях стационара. Признаки кардиогенного шока: боли в груди, одышка, удушье, аритмии, боли в голове, обмороки (синкопальные состояния).

- Ареактивное шоковое состояние. Схоже с истинной разновидностью, но летальность еще выше, шансов нет вообще, поскольку патогенетические механизмы развиваются в считанные минуты. Зачастую врачи даже не успевают оказать первую помощь.
Таким образом, кардиогенный шок любой формы ассоциируется со следующими клиническими симптомами:
- Головная боль интенсивного характера. Тикает, сопровождает каждый удар сердца.
- Аритмия. По типу ускорения сердечной деятельности или брадикардии (обратный процесс). Не купируется даже прописанными препаратами.
- Боль за грудиной, сильная, давящая, не дает сделать ни единого вдоха.
- Одышка и удушье.
- Потемнение в глазах.
- Дезориентация в пространстве.
- Потеря сознания (обморок).
- Гипергидроз (холодный пот).
- Бледность дермальных покровов.
- Нарушение функции почек — характерное проявление (наблюдается олигурия, то есть объем суточной мочи сокращается до 20 мл в час). Полное отсутствие мочи или анурия также возможна.
Уровень артериального давления при кардиогенном шоке варьируется в широких пределах, критичный 90/60 мм рт. ст.
Алгоритм первой помощи — что можно сделать самостоятельно
Доврачебную помощь нужно оказывать быстро. Промедления уменьшают шансы пациента на сохранение жизни.
Алгоритм неотложной помощи при кардиогенном шоке включает следующие действия:
- Уложить больного на кушетку или иную жесткую поверхность. Важно, чтобы голова лежала на высокой подушке. Ноги согнуть под углом в 15 градусов или около того.
- Открыть окно или форточку для обеспечения притока свежего воздуха в помещение.
- Если пациент находится в бессознательном состоянии — повернуть голову на бок, чтобы избежать захлебывания рвотными массами (аспирации). Проверить, не запал ли язык.
- Внимательно следить за сердечным ритмом. При остановке сердца показан непрямой массаж со скоростью 100-120 нажатий в минуту. Сила воздействия должна быть максимальной. К сведению: перелом ребер в ходе оказания первой помощи не считается основанием для прекращения реанимационных мероприятий.
- Применение таблеток смысла не имеет. Лекарства самостоятельно давать нельзя. Состояние тяжелое, не известно как организм среагирует на дозу тонизирующего средства.

Таким образом, самостоятельная неотложная помощь при кардиогенном шоке: приведение пациента в горизонтальное положение, обеспечение организма кислородом, при остановке сердца — массаж.
Больше своими силами, на догоспитальном этапе, сделать нельзя ничего. Нужно как можно быстрее вызывать скорую помощь и указывать на вероятный шок кардиогенного характера, чтобы бригада вовремя среагировала.
Что делают врачи на месте для приведения состояния сердечнососудистой системы в приемлемое состояние?
У врачей есть больше возможностей для помощи пациенту на месте.
Среди мероприятий:
- Использование кислорода для насыщения кровеносной системы и тканей и устранения явлений гипоксии, которые повышают риск летального исхода или тяжелой инвалидности.
- Нарушения дыхания купируются посредством интубации трахеи. Особенно, если пациент находится без сознания.
- Останова сердца — это основание для дефибрилляции или продолженного массажа сердца.
- Нормализация сердечного ритма проводится препаратами-стимуляторами.
- Нормализация артериального давления проводится с помощью введения вазопрессоров: Допамина в разных дозах, Добутамина и др.
- При развитии болевого синдрома показано введение опиоидных анальгетиков.
- Отек легких купируется нитроглицерином, диуретическими средствами и иными способами.
Первичная медицинская помощь направлена на устранение угрожающих явлений со стороны органов и систем для обеспечения транспортировки пациента в стационарные условия.
Дома помочь нельзя ничем, лечение проводится в реанимации. В дальнейшем сроки госпитализации могут составлять от 2 недель до 2 месяцев.
Причины развития неотложного состояния
Факторы развития шока почти всегда имеют сердечное происхождение. Среди вероятных факторов:
- Травматические поражения сердца. В результате ушиба или перелома грудной клетки, нарушения целостности ребер и др. Сопровождается изменением местного кровообращения и питания миокарда.
- Обширный инфаркт, затрагивающий около или больше половины структур органа.

- Нарушение сократительной функции сердца. Чаще всего формируется при хронической сердечной недостаточности и ишемической болезни сердца.

- Разрыв миокарда. Тяжелейшее явление. Летальность даже в случае оказания медицинской помощи составляет почти 100% ввиду нарушения целостности органа.
- Миокардит, эндокардит. Воспалительные поражения структур сердца.

- Длительное течение гипотензии или гипертензии. Это позднее осложнение, несущее опасность для здоровья и жизни.
- Вирусные или бактериальные инфекции в анамнезе с высокими показателями температуры тела. Сказываются такие патологии, как корь, герпес четвертого и пятого типов, дифтерия, туберкулез, сифилис, СПИД и некоторые иные.
- Ревматизм. Ревматоидный артрит в анамнезе.
Летальность кардиогенного шока независимо от причины варьируется в пределах 75-100%. Шансы на выживание довольно малы. При этом сама по себе гипотензия считается далеко не первым признаком неотложного состояния.
Группы повышенного риска: пациенты с сахарным диабетом в анамнезе, страдающие длительной аритмией, пожилые больные (старше 60 лет), представительницы слабого пола в менопаузе и постменопаузе, при условии проведения специфической гормональной терапии и др.
Не застрахованы от патологии и дети, но вероятность сценария крайне мала.
Диагностика процесса
Поскольку речь идет о неотложном состоянии, времени на долгие раздумья и верификацию диагноза нет. Нужно делать все быстро.
Шок диагностируется на основе визуальных данных и некоторых объективных сведений:
- Боли в сердце. Пациенты испытывают сильный дискомфорт, жалуются, стонут, беспокойно себя ведут.
- Кожа бледная, проявляется холодный липкий пот на лбу.
- Температура тела ниже 36 градусов Цельсия.
- Цианоз носогубного треугольника (посинение кожи вокруг губ) присутствует почти всегда.
- Отмечается одышка, удушье. Пациенты не могут нормально вбирать воздух, задыхаются.
- Тахикардия, брадикардия с неправильным биением сердца (пульс то частит, то замедляется, ритм отсутствует, бьется хаотично).
- Тоны сердца (при аускультации) глухие.
- Поздний признак кардиогенного шока — падение артериального давления ниже 90 на 60, либо более, чем на 30 мм рт. ст. ниже индивидуальной нормы.
- Дизурия, признаки нарушения работы почек.
- В анамнезе заболевания кардиологического профиля, эндокринные патологии. Чаще старческий возраст (60 лет и более).
Прежде, чем проводить полноценную диагностику (ЭКГ, ЭХО-КГ), нужно привести пациента в порядок и стабилизировать состояние. В дальнейшем, уже в условиях стационара, нужно искать первопричину патологического процесса.
Лечение
Последствия кардиогенного шока катастрофические даже при легком течении процесса: вероятно становление сердечной недостаточности, ишемической болезни, повреждений миокарда и, как итог, инвалидности.
Лечение требуется для предотвращения функциональных нарушений и рецидивов.
Назначаются препараты нескольких фармацевтических групп:
- Тромболитики для предотвращения образования кровяных сгустков.
- Медикаменты для нормализации артериального давления. В том числе тонизирующие средства или лекарства антигипертензивного действия. Сочетание подбирается по ситуации.
- Внутривенные вливания физраствора и глюкозы для восстановления гемодинамики (кровообращения) и предотвращения застойных явлений в организме пациента.
В крайних случаях показано хирургическое лечение с коррекцией анатомическое целостности сердечных структур.
Перенесенное неотложное состояние изменяет жизнь пациента. Если человек хочет продолжать жить, нужно отказаться от вредных привычек. Правильно питаться, полноценно отдыхать и избегать стрессов, физических нагрузок. Конкретная схема разрабатывается только врачом.
Лечение после кардиогенного шока включает в себя: восстановление электролитического баланса, нормализацию концентрации кислорода в крови, обеспечение питания тканей, восстановление нормального уровня АД и сократимости миокарда, коррекцию сердечного ритма. Требуется система мер.
Прогноз
Напрямую зависит от степени развитости кардиогенного шока. При легком течении выживаемость составляет 20%, при грамотных действиях можно свести к минимуму вероятность развития сердечной недостаточности в будущем. Но возможны рецидивы, которые оказываются смертельными.
- Средняя степень ассоциирована с 50% летальностью. Снять такое состояние нелегко, рецидив наступает в первые несколько дней.
- Тяжелая форма и вовсе лишает пациента надежд на выживание. Летальность близится к 100%. Даже при условии сохранения жизни, в первые несколько лет больные умирают от сердечной недостаточности.
- Наиболее опасный период — первые 2-3 дня.
В Европе летальность составляет 50%. В России и странах СНГ по причине недостаточной квалификации врачей и технической необеспеченности — 70-80%. Даже успешная стабилизация состояния — не гарантия дальнейшего выживания.
Источник: CardioGid.com
1. Кардиогенный шок
КАРДИОГЕННЫЙ ШОК
Принципы диагностики
Алгоритм оказания неотложной помощи.
2.
• Кардиогенный шок – состояние системной гипоперфузии
тканей вследствие неспособности сердечной мышцы
обеспечивать выброс, адекватный потребностям организма.
острая левожелудочковая недостаточность крайней
степени тяжести, развивающаяся при инфаркте миокарда.
Уменьшение ударного и минутного объема крови при шоке
настолько выражено, что не компенсируется повышением
сосудистого сопротивления, вследствие чего резко
снижаются артериальное давление и системный кровоток,
нарушается кровоснабжение всех жизненно важных
органов.
3. Этиология
ЭТИОЛОГИЯ
Основные причины развития кардиогенного шока:
• Острый инфаркт миокарда.
• Миокардиальная недостаточность при сепсисе или панкреатите;
• Разрыв сухожильных хорд или клапана при эндокардите;
• Миокардит;
• Отторжение после трансплантации сердца;
• Разрыв или тромбоз протеза клапана;
• Желудочковые или суправентрикулярные аритмии, вызывающие
снижение сердечного выброса;
• Нарушения наполнения полостей сердца, что происходит при тампонаде
сердца, миксоме или внутрисердечных тромбах, тромбоэмболии
легочной артерии (ТЭЛА);
4. Главной причиной шока является
ГЛАВНОЙ ПРИЧИНОЙ ШОКА ЯВЛЯЕТСЯ
Поражение сердечной мышцы при остром инфаркте
миокарда.
Диагноз ″кардиогенный шок″ ставится при наличии
гипотензии (систолическое артериальное давление
ниже 90 мм Hg или на 30 мм Hg ниже базального
уровня) и признаков тканевой гипоперфузии, таких
как олигурия, цианоз, похолодание конечностей,
изменения уровня сознания.
5. причины кардиогенного шока в процентном соотношении
ПРИЧИНЫ КАРДИОГЕННОГО ШОКА В
ПРОЦЕНТНОМ СООТНОШЕНИИ
6. патологии-причины развития кардиогенного шока и их локализация
ПАТОЛОГИИ-ПРИЧИНЫ РАЗВИТИЯ
КАРДИОГЕННОГО ШОКА И ИХ ЛОКАЛИЗАЦИЯ
9. Клиническая картина
КЛИНИЧЕСКАЯ КАРТИНА
• заострённые черты лица,
• серовато-бледные, иногда с цианотичным оттенком, холодные,
покрытые липким потом кожные покровы;
• адинамия; пациент практически не реагирует на окружающее.
• пульс частый, нитевидный, иногда не прощупывается.
• Артериальное давление нередко ниже 90 мм Hg
• Пульсовое давление 20—25 мм Hg и ниже.
• Симптомом, опасным в прогностическом отношении, является
олигурия (анурия) до 20 мл/час и менее.
• К признакам шока относится метаболический ацидоз.
10.
• Таким образом, можно выделить общепринятые клинические критерии
шока при инфаркте миокарда и представить их в следующем виде:
1. Снижение систолического артериального давления ниже допустимого
уровня 80 мм рт. ст. (для страдающих артериальной гипертензией –
ниже 90 мм рт. ст.);
2. Диурез менее 20мл/ч (олигурия);
3. Бледность кожных покровов;
4. Потеря сознания.
11.
Исходя из особенностей возникновения шока, его
клинической картины и эффективности лечения, выделяются
следующие его формы:
1. рефлекторный,
2. истинный кардиогенный,
3. ареактивный,
4. аритмический.
12. Рефлекторный кардиогенный шок
РЕФЛЕКТОРНЫЙ КАРДИОГЕННЫЙ ШОК
• Развитие этой формы шока обусловлено
рефлекторными изменениями и выраженным
болевым синдромом, вызывающими нарушение
регуляции сосудистого тонуса с последующим
депонированием крови в сосудах и выход жидкой
фракции крови в интерстициальное пространство,
что приводит к уменьшению венозного притока к
сердцу.
13. Истинный кардиогенный шок
ИСТИННЫЙ КАРДИОГЕННЫЙ ШОК
• В развитии этой формы шока основное значение
приобретает резкое падение пропульсивной
(сократительной) функции левого желудочка.
14. Ареактивный кардиогенный шок
АРЕАКТИВНЫЙ КАРДИОГЕННЫЙ
ШОК
• О развитии этой формы кардиогенного шока можно
говорить в том случае, когда введение
возрастающих доз норадреналина или гипертензина
в течение 15—20 минут не вызывает повышения
артериального давления.
15. Аритмический шок
АРИТМИЧЕСКИЙ ШОК
• В этих случаях отмечается чёткая связь падения
артериального давления и появления
периферических симптомов шока с нарушениями
ритма и проводимости. При восстановлении
сердечного ритма, как правило, исчезают и
признаки шока. Первостепенная задача лечения –
восстановление нормальной частоты желудочковых
сокращений.
16. Лечение
ЛЕЧЕНИЕ
• Основная цель лечения – поддержание сердечного
выброса на уровне, обеспечивающем основные
потребности организма, и снижение риска потерь
ишемизированного миокарда
17. Условно лечение кардиогенного шока можно разделить на:
УСЛОВНО ЛЕЧЕНИЕ КАРДИОГЕННОГО
ШОКА МОЖНО РАЗДЕЛИТЬ НА :
• механическую поддержку кровообращения
• реперфузию коронарных артерий
• оперативные вмешательства
• использование нейролептаналгезии.
18.
основные поддерживающие мероприятия :
• обезболивание,
• искусственная оксигенация и (или) вентиляция,
седация,
• коррекция метаболического ацидоза и (или) гиповолемии),
купирование болевого синдрома.
19.
• Так, при рефлекторном шоке на первом месте стоит
полноценное обезболивание,
• при аритмическом — нормализация частоты
сердечных сокращений.
• При истинном кардиогенном шоке необходимо
срочное улучшение сократительной способности
сердца.
• Если шок обусловлен инфарктом миокарда, то в
ранние сроки заболевания этого можно достигнуть с
помощью хирургических методов коррекции
коронарного кровотока (чрескожная
транслюминальная коронарная ангиопластика) или
тромболитической терапии.
20.
• Неотложную помощь необходимо осуществлять по этапам, быстро
переходя к следующему этапу при неэффективности предыдущего.
• 1.
При отсутствии выраженного застоя в легких:
• — уложить больного с приподнятыми под углом 20° нижними конечностями
(при выраженном застое в легких)
• —
проводить оксигенотерапию;
• —
при ангинозной боли провести полноценное обезболивание (фентанил);
• — осуществить коррекцию ЧСС (пароксизмальная тахиаритмия с ЧСС более
150 в 1 мин — абсолютное показание к проведению ЭИТ, острая брадикардия с
ЧСС менее 40 в 1 мин — к ЭКС);
• —
ввести гепарин 5000 ЕД внутривенно струйно.
21.
2.
При отсутствии признаков высокого ЦВД и влажных хрипов в легких (особенно у
пациентов с гиповолемией или поражением правого желудочка) провести пробу с
внутривенным введением жидкости: —
200 мл изотонического раствора натрия
хлорида внутривенно за 10 мин с контролем артериального давления, частоты дыхания,
ЧСС, аускультативной картины легких и сердца (по возможности — ЦВД);
—
при повышении артериального давления и отсутствии признаков трансфузионной
гиперволемии (ЦВД ниже 15 см вод. ст.) проводить инфузионную терапию
(реополиглюкин, 5 % раствор глюкозы) со скоростью до 500 мл/ч, контролируя указанные
показатели каждые 15 мин.
Если артериальное давление быстро стабилизировать не удается, перейти к
следующему этапу.
3.
Вводить допамин 200 мг в 400 мл 5 % раствора глюкозы внутривенно капельно или
с помощью инфузионного насоса, постепенно увеличивая скорость вливания до
достижения минимально достаточного артериального давления.
4.
Если артериальное давление стабилизировать не удается, дополнительно
назначить норадреналина гидротартрат 4 мг в 200 мл 5 % раствора глюкозы внутривенно
капельно или с помощью инфузионного насоса (при отсутствии норадреналина
использовать адреналин), скорость инфузии повышать постепенно до достижения
минимально достаточного артериального давления.
5.
Мониторировать жизненно важные функции: кардиомонитор, пульсоксиметр.
23.
• Неспецифические противошоковые мероприятия.
Одновременно с введением симпатомиметических
аминов с целью воздействия на различные звенья
патогенеза шока применяют следующие препараты:
• глюкокортикоиды: преднизолон — по 100-120 мг внутривенно
струйно;
• гепарин — по 10 000 ЕД внутривенно струйно;
• натрия гидрокарбонат — по 100-120 мл 7,5% раствора;
• реополиглюкин — 200-400 мл, если введение больших
количеств жидкости не противопоказано (например, при
сочетании шока с отеком легких); кроме того, проводят
ингаляции кислорода
24. Прогноз и шансы на жизнь
ПРОГНОЗ И ШАНСЫ НА ЖИЗНЬ
На фоне даже непродолжительного во времени кардиогенного шока могут стремительно
развиваться другие осложнения в виде нарушений ритма (тахи- и брадиаритмии), тромбозов
крупных артериальных сосудов, инфарктов легких, селезенки, некрозов кожных покровов,
геморрагий.
Больные с тяжелой формой кардиогенного шока практически лишены всяких шансов на
выживаемость, так как они абсолютно не реагируют на лечебные мероприятия, поэтому
подавляющее большинство (около 70%) погибает в первые сутки болезни (обычно в течение 4-6
часов от момента возникновения шока). Отдельные больные могут продержаться 2-3 дня, а потом
наступает смерть. Лишь 10 больным из 100 удается преодолеть это состояние и выжить. Но
победить по-настоящему эту страшную болезнь суждено лишь единицам, поскольку часть
возвратившихся из «мира иного» вскоре погибает от сердечной недостаточности.
Источник: ppt-online.org
Сущность патологии
Кардиогенный шок – это следствие острой сердечной недостаточности, которое возникает, если сердце перестает выполнять свою основную функцию, то есть снабжать кровью все жизненно важные органы человека. Кардиогенный шок и его клинические проявления обычно развиваются фактически сразу после инфаркта миокарда. Что такое кардиогенный шок, патогенез, классификация, клиника и лечение, будет освещено далее.
Степени тяжести
Кардиогенный шок по клинике можно разделить на 3 степени тяжести:
- При первой степени тяжести шок может длиться не более 5 часов. Клинические проявления при этом не выраженные. Артериальное давление незначительно снижено, сердцебиение немного учащенное. Кардиогенный шок первой степени легко поддается лечению.
- Приступ при второй степени может продолжаться от 5 до 10 часов, но не более. Артериальное давление сильно понижено, пульс частый, при этом возникает отечность легких, левый желудочек сердца с трудом справляется со своими обязанностями, то есть наблюдается сердечная недостаточность. Данная степень патологии очень медленно реагирует на терапевтические мероприятия.
- Шоковое состояние при третьей степени тяжести длится больше 10 часов. Давление очень низкое, легкие сильно отекают, пульс более 120 ударов в минуту. Положительная реакция на реанимационные мероприятия если и бывает, то кратковременная.
Кардиогенный шок: классификация и клиника
Патология с ее клиническими проявлениями подразделяется на 4 основные формы, зависящие от степени тяжести патологического процесса:
- Рефлекторный. Самая легкая форма патологии, для которой характерно падение артериального давления. Если вовремя не принять меры по устранению симптомов, то данная форма заболевания может перейти в следующую стадию.
- Истинный. Обширный инфаркт миокарда, при котором отмирают ткани левого желудочка сердца. Когда некроз тканей превышает 50%, то, несмотря на все принятые реанимационные мероприятия, больной умирает.
- Ареактивный. Самая тяжелая форма патологии, при которой наблюдается многофакторный патогенез кардиогенного шока с его клиническими проявлениями. Ареактивный кардиогенный шок не поддается никакой терапии и всегда приводит к летальному исходу больного.
- Аритмический. Патология связана с нарушением сердечного ритма, то есть с учащением или замедлением пульса. Если реанимация больного проведена своевременно, то состояние можно нормализовать.
Патогенез кардиогенного шока и клиника в зависимости от причин
Основными причинами развития кардиогенного шока являются:
- Инфаркт миокарда. При таком состоянии наблюдается следующая клиническая картина: колющая боль в грудине, панический страх смерти, одышка и бледность кожи, отсутствие результата от приема нитроглицерина.
- Нарушение работы сердечного ритма. У человека развивается тахикардия, аритмия или брадикардия.
- Тромбоэмболия легочной артерии.
Как понять, что наступил шок
Чем раньше оказана неотложная помощь при клинике кардиогенного шока, тем больше шансов на то, что больной выживет. Клиническое проявление кардиогенного шока всегда зависит от того, какая именно патология послужила причиной его развития:
- При шоке, вызванном инфарктом миокарда, больной всегда испытывает сильное болевое ощущение в области грудной клетки и за ней. В большинстве случаев вслед за болью появляется чувство страха смерти, начинается паника.
- Если причиной кардиогенного шока стало нарушение сердечного ритма, то у больного сразу после появления боли в грудной клетке может начаться тахикардия или брадикардия.
- При тромбоэмболии легочной артерии появляется резкая слабость, больному становится трудно дышать, иногда может появиться кашель с кровью. Кожные покровы на голове, шее и груди больного становятся землистого или серого цвета.
Признаки кардиогенного шока
Независимо от причин, но в разной степени появляются следующие симптомы кардиогенного шока, которые являются результатом пониженного артериального давления: больной начинает сильно потеть, губы и нос принимают синий оттенок, вены на шее сильно набухают, руки и ноги становятся холодными.
Если больному в момент кардиогенного шока не оказана срочная медицинская помощь, то он сначала теряет сознание, так как прекращаются сердечная и мозговая деятельность, а затем умирает.
Диагностика кардиогенного шока
Для диагностики кардиогенного шока в клинике проводятся следующие мероприятия:
- Электрокардиограмма.
- Ультразвуковое исследование сердца.
- Рентгеноскопия органов грудной клетки.
- Биохимический анализ крови и мочи, который проводится на протяжении всего курса лечения.
Первая помощь при кардиогенном шоке
Первое, что нужно сделать при клинике кардиогенного шока – это вызвать скорую неотложную помощь. А до ее прибытия необходимо усадить больного, освободить от всего ненужного шею и грудную клетку, дать ему таблетку нитроглицерина под язык.
По приезде врачей скорой помощи проводятся следующие мероприятия:
- Чтобы облегчить состояние больного и устранить болевые ощущения, применяются болеутоляющие препараты, которые в основном относятся к наркотическим медикаментам. Это «Промедол», «Фентанил».
- Для повышения артериального давления могут быть применены такие препараты, как «Допамин», «Норэпинефрин».
- Больному проводится капельное введение физиологического раствора и глюкозы.
- В качестве противошокового препарата используется «Преднизолон».
- Нормализовать пульс помогает «Панангин».
- При необходимости проводятся дефибрилляция или непрямой массаж сердца.
- Для того чтобы устранить отек легких, назначается прием мочегонных препаратов, в частности «Фуросемид».
- Для исключения тромбообразования больному вводится «Гепарин».
- Для того чтобы наладить работу метаболических процессов организма, больному вводят раствор гидрокарбоната натрия.
- Для нормализации уровня кислорода в организме применяются кислородные ингаляции.
Все вышеперечисленные мероприятия проводятся в карете скорой помощи по пути больного в стационар.
Лечебные мероприятия
При поступлении больного в стационар проводится полное обследование для того, чтобы определить клинику кардиогенного шока и лечение. Дальнейшая терапия проводится исходя из того, что послужило толчком к развитию.
Так как основной причиной кардиогенного шока является инфаркт миокарда, то больному проводится тромболитическая терапия с целью устранения «засора» в коронарной артерии. Если пациент находится в коме, то ему проводят интубацию трахеи. Данная процедура помогает поддерживать дыхание больного даже в бессознательном состоянии.
Если состояние больного с кардиогенным шоком и его клиническими проявлениями не улучшается после медикаментозной терапии, то врач может принять решение провести экстренное хирургическое вмешательство с целью спасти жизнь пациента.
Для борьбы с клиническими проявлениями кардиогенного шока применяются такие методы оперативных вмешательств:
- Аортокоронарное шунтирование. Процедура заключается в том, чтобы создать дополнительное кровеносное русло, которое представляет собой мост, используемый перед тем, как будет проведена трансплантация миокарда.
- Чрескожная транслюминальная коронарная ангиопластика. Данная операция подразумевает полное восстановление целостности кровеносных сосудов, обеспечивающих нормализацию сократительной функции сердечной мышцы.
Прогноз выживаемости
Если при кардиогенном шоке первой степени и его клинике была оказана своевременная помощь, а пациент сразу был доставлен в больницу, то можно говорить о том, что больной выживет. При второй и третьей степени кардиогенного шока смертность наступает в 70—80% случаев.
Профилактические меры
Если больному установлен диагноз «кардиогенный шок», то никакими профилактическими мерами ему уже не помочь, поэтому важно заботиться о здоровье и не допускать развития каких-либо патологических процессов. Профилактика заболеваний сердечно-сосудистой системы — это:
- Отказ от вредных привычек. Если человек часто курит и злоупотребляет спиртными напитками, а его питание оставляет желать лучшего, то рано или поздно организм начнет давать сбои. В результате некачественного питания, курения и употребления алкоголя на стенках сосудов начинают образовываться атеросклеротические бляшки, из-за чего нагрузка на сердце значительно увеличивается и, как следствие, ухудшается работа всех жизненно важных органов организма.
- Контроль уровня физической активности. Важно чтобы все физические нагрузки на организм были регулярными и равномерными. Так, чрезмерные нагрузки могут нанести организму колоссальный вред, в то время как малоподвижный образ жизни влияет на него так же пагубно, поэтому необходимо соблюдать баланс, то есть физическую активность нужно чередовать с отдыхом. Если нет возможности заниматься каким-либо видом спорта, то нужно ежедневно совершать пешие прогулки на свежем воздухе, плавать, кататься на велосипеде. Спать нужно не менее восьми часов в сутки, этого времени вполне достаточно, чтобы эффективно отдохнуть после трудового дня.
- Профилактическое обследование. Людям с наследственным факторам или тем, кто подвержен развитию заболеваний сердечно-сосудистой системы, нужно каждые шесть месяцев проходить обследование у лечащего врача со сдачей всех необходимых анализов. Это поможет вовремя обнаружить заболевание и предотвратить развитие серьезных патологий.
- Стрессы и эмоциональное напряжение. Очень важно помнить о том, что во время стрессовых ситуаций или эмоциональных перенапряжений уровень гормона адреналина резко увеличивается, что неблагоприятно сказывается на работе сердечно-сосудистой системы, поэтому очень важно относиться как можно спокойней к любой жизненной ситуации, только так можно добиться того, что сердце долгие годы проработает без отклонений.
- Здоровое питание. В рационе больного должно быть необходимое количество полезных макро- и микроэлементов. Для этого важно придерживаться специальной диеты.
Теперь стали понятны патогенез, клиника и лечение кардиогенного шока. Заболевания сердца часто чреваты летальным исходом пациента, поэтому очень важно следовать всем вышеперечисленным рекомендациям, при малейшем подозрении на какую-либо патологию сразу обращаться за помощью специалистов.
Источник: FB.ru
| Процедуры и операции | Средняя цена |
| Кардиология / Диагностика в кардиологии / ЭФИ в кардиологии | от 100 р. 1061 адрес |
| Кардиология / Консультации в кардиологии | от 600 р. 813 адресов |
| Хирургия / Анестезия и реанимация / Сердечно-легочная реанимация и ИТ | 6880 р. 36 адресов |
| Хирургия / Анестезия и реанимация / Сердечно-легочная реанимация и ИТ | 3185 р. 23 адреса |
| Хирургия / Анестезия и реанимация / Сердечно-легочная реанимация и ИТ | 3730 р. 22 адреса |
| Хирургия / Анестезия и реанимация / Сердечно-легочная реанимация и ИТ | 3597 р. 12 адресов |
| Эндокринология / Лабораторная диагностика в эндокринологии / Исследования при сахарном диабете | 227 р. 503 адреса |
| Анализы / Биохимический анализ крови / Исследование обмена белков и субстратов | 237 р. 493 адреса |
| Анализы / Биохимический анализ крови / Исследование обмена белков и субстратов | 240 р. 482 адреса |
| Анализы / Биохимический анализ крови / Определение специфических белков и маркеров воспаления | 984 р. 409 адресов |
Источник: www.KrasotaiMedicina.ru
