Термином «гиперкальциемия» врачи описывают слишком большое содержание кальция в крови человека. Причинами такого состояния могут быть избыточная активность паращитовидной железы, приём некоторых медицинских препаратов или значительных объёмов витамина D, а также скрытые медицинские состояния, в том числе рак.
Кальций играет важную роль в реализации многих функций организма. Он обеспечивает силу костей и зубов, поддерживает здоровье мышц, нервов и сердца. Однако слишком большое содержание кальция в организме может вызывать проблемы.
В текущей статье мы опишем симптомы, назовём причины и поговорим о потенциальных осложнениях гиперкальциемии. Мы также объясним, как диагностируется и лечится данное состояние.
Что такое гиперкальциемия?
Главным регулятором уровня кальция в организме являются паращитовидные железы. Это четыре маленькие структуры, расположенные за щитовидной железой.
Когда организму нужен кальций, паращитовидные железы выделяют гормоны. Эти гормоны выполняют следующие функции:
- стимулируют кости к выделению кальция в кровь;
- стимулируют почки к снижению объёмов выделения кальция в мочу;
- стимулируют почки к активации витамина D, который помогает пищеварительному тракту усваивать кальций.
Избыточная активность паращитовидных желез и некоторые медицинские состояния могут обусловить дисбаланс кальция в организме.
Если уровень кальция становится слишком высоким, у человека может быть диагностирована гиперкальциемия. Данное состояние затрудняет работу организма и может быть связано со следующим:
- заболеваниями костей;
- камнями в почках;
- отклонениями в работе сердца и головного мозга.
Чрезмерно высокий уровень кальция в крови может нести угрозу жизни.
Симптомы гиперкальциемии
Лёгкая гиперкальциемия может не проявляться симптомами, но в более серьёзных случаях у человека может наблюдаться следующее.
- Сильная жажда и учащённое мочеиспускание. Слишком большое содержание кальция в организме говорит о том, что почки должны работать очень активно. В результате этого у человека наблюдается потребность в более частом мочеиспускании, а также обезвоживание, которое сопровождается чувством жажды.
- Боль в желудке и проблемы с пищеварительным трактом. Слишком много кальция может вызывать расстройство желудка, боль в животе, тошноту, рвоту и запоры.
- Боль в костях и мышечная слабость. Гиперкальциемия приводит к тому, что кости начинают выделять слишком много кальция и становятся более уязвимыми. Такое отклонение в активности костей может вызывать боль и мышечную слабость.
- Помутнение сознания, вялость, сонливость и утомляемость. Слишком большое содержание кальция в крови может влиять на головной мозг и вызывать указанные симптомы.
- Тревожность и депрессия. Гиперкальциемия может влиять и на эмоциональное состояние человека.
- Высокое кровяное давление и отклонения в характере сердечного ритма. Избыточный уровень кальция может повышать кровяное давление и приводить к электрическим аномалиям, которые меняют характер сердечного ритма, вызывая избыточные нагрузки.
Причины гиперкальциемии
Гиперкальциемию могут вызывать многие факторы и медицинские состояния. К их числу относится следующее.
Гиперактивность паращитовидных желез
Паращитовидные железы регулируют уровень кальция в организме. Если они работают слишком активно, то у человека может развиться гиперкальциемия.
Паращитовидные железы могут стать гиперактивными при увеличении или когда на них формируются нераковые образования.
Состояние, при котором паращитовидные железы работают слишком активно, принято называть гиперпаратиреозом. Это одна из самых распространённых причин гиперкальциемии.
Гиперпаратиреоз обычно диагностируется у людей в возрасте от 50 до 60 лет. Кроме того, данное состояние в три раза чаще затрагивает женщин по сравнению с мужчинами.
Чрезмерное потребление витамина D
Витамин D запускает процесс усваивания кальция в кишечнике. Сразу после всасывания кальций направляется в кровоток.
Из продуктов питания организму обычно удаётся извлечь только 10-20% содержащегося в них кальция, а остальная часть минерала выходит из организма вместе со стулом. Однако чрезмерные объёмы витамина D иногда способствуют тому, что организм начинает потреблять больше кальция, в результате чего у людей развивается гиперкальциемия.
По результатам исследования, проведённого в 2012 году американскими учёными, стало известно, что высокие терапевтические дозы витамина D могут приводить к гиперкальциемии. Такие добавки могут быть использованы для лечения рассеянного склероза и других медицинских состояний.
Следует отметить, что рекомендованная ежедневная доза кальция для взрослого человека составляет 600-800 международных единиц. Высокой считается доза, превышающая 4000 международных единиц в день.
Рак
Если человек страдает раком, то у него также может развиться гиперкальциемия. К числу форм рака, способных приводить к гиперкальциемии, относится следующее:
- рак лёгких;
- рак груди;
- рак крови.
Благодаря группе американских исследователей в 2013 году стало известно, что гиперкальциемия рано или поздно затрагивает более 2% пациентов со всеми видами рака. Кроме того, у 30% раковых больных на протяжении курса лечения наблюдается повышенный уровень кальция в крови.
Если рак рапространяется в кости, риск развития гиперкальциемии возрастает.
Другие медицинские состояния
Кроме рака, к повышенному уровню кальция в организме могут приводить следующие состояния:
- туберкулёз;
- саркоидоз;
- заболевания щитовидной железы;
- хроническая болезнь почек;
- заболевания надпочечников;
- серьёзные грибковые инфекции.
Снижение подвижности
Люди, которые лишаются возможности передвигаться на продолжительный период времени, также имеют риск развития гиперкальциемии. Когда костям приходится работать меньше, они ослабевают и начинают выделять в кровоток больше кальция.
Сильное обезвоживание
При сильном обезвоживании доля воды в крови человека уменьшается, из-за чего концентрация кальция в кровотоке может повышаться. Однако такой дисбаланс обычно корректируется сразу после поступления в организма достаточного объёма воды.
В некоторых случаях высокий уровень кальция может приводить к обезвоживанию, поэтому врачу всегда важно определить, какое из состояний наступило изначально — избыток кальция или недостаток воды.
Лекарственные препараты
Некоторая фармакологическая продукция может чрезмерно стимулировать паращитовидную железу и таким образом вызывать гиперкальциемию. Одним из таких препаратов является литий, который иногда используется для лечения биполярного расстройства.
Осложнения при гиперкальциемии
Без правильного лечения при гиперкальциемии могут возникать следующие состояния.
Остеопороз
Со временем кости могут выделять в кровь избыточные объёмы кальция, в результате чего сами кости становятся тонкими и менее плотными. По мере того как кальций продолжает выделяться в кровоток, у человека может возникать остеопороз.
Люди с остеопорозом имеют повышенный риск следующего:
- переломов костей;
- существенной недееспосбности;
- потери независимости;
- долгосрочной потери мобильности;
- уменьшения роста (со временем);
- искривления позвоночника.
Камни в почках
Люди с гиперкальциемией имеют повышенный риск появления кристаллов кальция в почках. Такие кристаллы могут становиться камнями и вызывать сильную боль. Они также способные приводить к повреждению почек.
Почечная недостаточность
Со временем серьёзная гиперкальциемия может нарушить правильную работу почек. Эти органы начинают некачественно очищать кровь, менее эффективно вырабатывать мочу и плохо выводить жидкость из организма. Данное состояние в медицине принято называть почечной недостаточностью.
Проблемы с нервной системой
Если серьёзную гиперкальциемию оставить без лечения, она может влиять на работу нервной системы и вызывать следующие симптомы:
- помутнение сознания;
- деменцию;
- утомляемость;
- слабость;
- кому.
Кома — серьёзное медицинское состояние, которое угрожает жизни.
Нарушение сердцебиения
Сердце бьётся, когда через него проходят электрические импульсы, вызывающие сокращения. Кальций играет важную роль в регулировании данного процесса, а слишком большое количество кальция может приводить к нарушению сердцебиения.
Диагностика при гиперкальциемии
Каждый, кто сталкивается с симптомами гиперкальциемии, должен рассказать об этом врачу, который способен выполнить анализ крови и по результатам этого анализа поставить диагноз.
Люди с лёгкой гиперкальциемией часто не наблюдают симптомов. Они могут узнать о проблеме после анализа крови, выполненного в рамках очередной медицинской комиссии или во время диагностики других состояний.
Анализ крови позволяет врачу оценить уровень кальция в кровотоке и измерить содержание паратиреоидного гормона. В результате экспертизы врач определит, насколько хорошо работают системы организма, в частности те, в которых задействованы почки и кровь.
Если гиперкальциемия будет установлена, врач может предложить дальнейшие диагностические процедуры, например:
- электрокардиограмму для фиксации электрической активности сердца;
- рентгенологическое исследования грудной клетки для проверки на рак лёгких или инфекции;
- маммографию для проверки на рак груди;
- компьютерную томографию или магнитно-резонансную томографию для проверки структур и органов организма;
- денситометрию для измерения плотности костной ткани.
Лечение гиперкальциемии
Люди с гиперкальциемией могут не нуждаться в лечении, а уровень кальция в их организме со временем может вернуться к нормальным показателям. Таким пациентам необходимо регулярно посещать больницу, чтобы врач мог контролировать содержание кальция в их крови и здоровье почек.
Если уровень кальция продолжает расти или в течение продолжительного периода времи не приходит в норму, врач предложит пройти углублённую диагностику.
В случаях с более серьёзной гиперкальциемией врачам важно раскрыть причину, лежащую в основе расстройства. Пациенту могут предложить лечение, направленное на снижение уровня кальция и предотвращение возможных осложнений. Терапевтический подход может включать внутривенное вливание жидкостей и приём препаратов, таких как кальцитонин и бисфосфонаты.
Если гиперкальциемию вызывает гиперактивная паращитовидная железа, высокое содержание витамина D или другие медицинские состояния, то врач также может порекомендовать курс терапии.
При нераковых образованиях на паращитовидной железе может потребоваться операция по их удалению.
Профилактика гиперкальциемии
Некоторые изменения в образе жизни помогут людям поддержать необходимый уровень кальция в организме и обеспечить здоровье костей. К таким изменениям относится следующее.
- Потребление больших объёмов воды. Правильный водный баланс может уменьшать уровень кальция в кровотоке и таким образом предотвращать появление камней в почках.
- Отказ от курения. Курение повышает потерю костной ткани. Кроме того, отказ от вредной привычки уменьшает риск развития рака и других проблем со здоровьем.
- Силовые упражнения. Регулярные нагрузки позволяют сохранить кости сильными и здоровыми.
- Следование советам врача по употреблению лекарственных препаратов и добавок. Если строго придерживаться инструкций специалиста, то можно избежать риска потребления слишком больших порций витамина D, что иногда приводит к гиперкальциемии.
Перспективы лечения гиперкальциемии
Перспективы лечения гиперкальциемии зависят от степени серьёзности заболевания.
Лёгкая гиперкальциемия может не требовать лечения. Если наблюдается более серьёзное состояние, врач может выписать препараты для снижения уровня кальция и лечения заболеваний, лежащих в основе дисбаланса.
Каждому, кто наблюдает у себя симптомы гиперкальциемии, следует обсудить эту проблему с врачом.
Источник: medmaniac.ru
Электролитные изменения на ЭКГ
Изменение содержания основных электролитов в крови ребенка сказывается на функциональном .
чности тонов сердца.
Дефицит калия возникает при диарее или рвоте, продолжительной терапии диуретическими средствами и кортикостероидами.
Гипокалиемия повышает возбудимость автономных центров и чаще всего вызывает предсердные и желудочковые экстрасистолы, реже предсердную тахикардию в сочетании с атриовентрикулярной блокадой.
На ЭКГ появляется горизонтальное смещение сегмента ST ниже изолинии, уменьшение амплитуды зубца Т или его инверсия, увеличение амплитуды зубца U, который становится отчетливо виден. Наблюдается удлинение электрической систолы желудочков.
Избыток калия во внеклеточной жидкости понижает трансмембранный градиент калия и вследствие этого происходит замедление проводимости.
Изменения в сердце при гиперкалиемии диагностируются на ЭКГ в виде высоких, узких, заостренных зубцов Т, постепенного укорочения интервала Q-T, замедления атриовентрикулярной проводимости.
Учебное видео расшифровки ЭКГ при электролитных нарушениях

При резком повышении концентрации калия замедляется внутрижелудочковая проводимость, что проявляется значительным расширением комплекса QRS, непосредственно переходящего в зубец Т. В некоторых случаях такие изменения могут вызывать угрожающие жизни нарушения ритма сердца. Известны случаи аритмии, регистрируемые у новорожденных младенцев с гиперкалиемией, возникшей в результате врожденного адреногенитального синдрома.
Дефицит кальция у новорожденных детей возникает чаще всего при дыхательном или метаболическом ацидозе.
Гипокальциемия понижает сократительную способность миокарда, тем самым усугубляя сердечную недостаточность. Клинически проявляется тахикардией, приглушением или глухостью тонов сердца. На ЭКГ дефицит кальция выражается в виде прогрессирующего удлинения интервала Q-T. Может отмечаться снижение вольтажа зубца Т и укорочение интервала P-Q.
Избыток кальция только при высоких концентрациях может приводить к нарушениям ритма сердца в виде желудочковых экстрасистол, желудочковых тахикардии, а также к некоторому замедлению атриовентрикулярной проводимости.
На ЭКГ диагностируется укорочение интервала Q-T за счет более раннего начала зубца Т, продолжительность самого зубца Т может увеличиваться. Зубец Т часто бывает сниженным, закругленным, двухфазным или отрицательным. Удлиняется интервал P-Q. Резкая гиперкальциемия может приводить к мерцанию предсердий.
Избыток магния удлиняет рефрактерный период миокарда, угнетает возбудимость и замедляет проводимость и проявляется на ЭКГ брадикардией, удлинением интервала P-Q, уширением комплекса QRS. Гипермагниемия может вызвать появление наджелудочковых и желудочковых аритмий.
Дефицит магния проявляется уменьшением ширины комплекса QRS и снижением амплитуды зубца Т.
Кардиопатии при аспирационном синдроме
При аспирационном синдроме у новорожденных детей на фоне вентиляционно-перфузионных нарушений в легких и гипоксемии возникает легочная сосудистая гипертензия, возрастает функциональная гемодинамическая нагрузка, преимущественно на правое сердце.
Диагностика кардиопатии осуществляется по данным ультразвукового исследования сердца и электрокардиографии.
В этом случае эхокардиограмма показывает увеличение диаметра правого желудочка и правого предсердия. На доплеркардиограмме диагностируются признаки высокого давления крови в устье легочной артерии.
Электрокардиографическая картина характеризуется резким отклонением ЭОС вправо, высоким, остроконечным зубцом Р в II, III, aVF, VI отведениях, желудочковым комплексом типа Rs или R в VI отведении, типа rS или rs в V5—V6 отведениях и нарушением фазы реполяризации миокарда желудочков в виде различных изменений зубца Т в правых прекордиальных отведениях. Расширение полости правого предсердия проявляется в виде увеличения амплитуды зубца Р во II, VI отведениях с заостренной вершиной.
После купирования аспирационного синдрома происходит восстановление функционального состояния сердца и описанные изменения исчезают.
Нарушения электролитного баланса
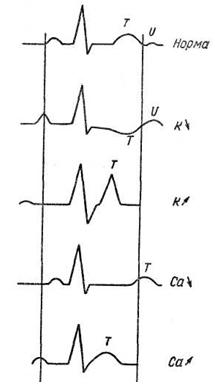 Изменение содержания электролитов в клетках миокарда отражается на ЭКГ. Изменения ЭКГ отражают внутриклеточное содержание электролитов, которое не всегда соответствует их концентрации в сыворотке крови.
Изменение содержания электролитов в клетках миокарда отражается на ЭКГ. Изменения ЭКГ отражают внутриклеточное содержание электролитов, которое не всегда соответствует их концентрации в сыворотке крови.
Для клиницистов наиболее важно выявить электрокардиографические признаки, связанные с изменением внутриклеточной концентрации калия и кальция.
Дефицит калия характеризуется уплощением, а затем инверсией зубца Т, увеличением амплитуды зубца U и депрессией сегмента ST. Нередко наблюдаются различные нарушения сердечного ритма, замедление атриовентрикулярной проводимости, иногда увеличение амплитуды зубца Р (pseudo P-pulmonale).
Дефицит калия бывает при значительной потере жидкости (многократная рвота, понос, передозировка диуретиков, сахарный диабет и т. д.), при длительном применении средств, угнетающих реабсорбцию калия, например кортикостероидов, при болезни Иценко – Кушинга и раде других состояний.
Избыток калия проявляется на ЭКГ высоким заостренным зубцом Т, укорочением интервала Q – T, выраженным замедлением атриовентрикулярной проводимости. Возможны расширение и уменьшение амплитуды зубца Р, синусовая брадикардия.
При резкой гиперкалиемии нарушается внутрижелудочковая проводимость, что проявляется значительным расширением комплекса QRS, непосредственно переходящего в зубец Т. Такая картина может имитировать инфаркт миокарда в стадии повреждения [MandelW.J. et al., 1981].
Гиперкалиемия чаще наблюдается при различных поражениях почек со снижением диуреза, а также при передозировке препаратов калия.
Дефицит кальция характеризуется удлинением интервала Q – Т. Может отмечаться снижение вольтажа зубца Т и некоторое укорочение интервала Р – Q. Это состояние бывает при гипопаратиреозе, а также заболеваниях, сопровождающихся частой рвотой и поносом.
Избыток кальция ведет к укорочению интервала Q – Т и некоторому удлинению интервала Р– Q на ЭКГ. Содержание кальция повышено при гиперпаратиреозе, гипервитаминозе D, миеломной болезни и др.
Схема изменений ЭКГ при рассмотренных выше вариантах нарушений электролитного баланса представлена на рисунке.

Следует заметить, что при нарушениях электролитного баланса, как правило, имеются комбинированные изменения содержания различных электролитов, что проявляется сочетаниями и динамикой указанных выше электрокардиографических проявлений.

На рисунках представлены ЭКГ больной С, 60 лет, с диагнозом: рак правой почки, артериальная гипертония, хроническая почечная недостаточность. На первой ЭКГ можно видеть зубцы Т, с заостренной вершиной, наиболее выраженные в отведениях V3 — V6, что характерно для гиперкалиемии.
На фоне массивной терапии диуретиками ЭКГ заметно изменилась, Появилась корытообразная депрессия сегмента ST в отведениях I, II, III, aVF, V3 — V6, заметно уменьшилась высота зубца Т, появился зубец U, наслаивающийся на зубец Т и имеющий большую амплитуду в отведениях V2 — V6. Эти признаки указывали на развитие гипокалиемии. Содержание калия в плазме в этот день снизилось до 3 ммоль. После терапии препаратами калия эти изменения исчезли.
«Практическая электрокардиография», В.Л.Дощицин

Острое легочное сердце развивается при резком повышении давления в малом круге кровообращения, что ведет к перегрузке и дилатации правого желудочка и предсердия. Чаще всего развитие острого легочного сердца обусловлено тромбоэмболией ветвей легочной артерии, тяжелым астматическим состоянием, отеком легких, пневмотораксом, массивной пневмонией и другими поражениями легких. У многих больных острое легочное сердце проявляется на ЭКГ изменениями…

У больных миокардитами различной этиологии ЭКГ специфических изменений не имеет. Чаще в ряде отведений выявляются изменения зубца Т, который бывает сглаженным или неглубоко инвертированным. Реже наблюдается небольшая депрессия сегмента ST, иногда–подъем данного сегмента, что может указывать на сопутствующее поражение перикарда. Указанные изменения зубца T и сегмента ST в отличие от изменений при ишемической болезни сердца…

Под миокардиодистрофиями понимают принципиально обратимые метаболические изменения миокарда, связанные с различными экзо- и эндогенными патологическими влияниями на сердце. Наиболее часто наблюдаются миокардиодистрофии при алкоголизме, эндокринных нарушениях (тиреотоксикоз, микседема, климакс и др.), хроническом тонзиллите, анемиях, физических перегрузках, лучевых поражениях. При миокардиодистрофии изменяется конечная часть желудочкового комплекса в виде сглаженности или инверсии (чаще неглубокой) зубца Т, а…

Под этим названием объединяют группу заболеваний сердца невыясненной этиологии; морфологически отмечают развитие выраженной гипертрофии миокарда, его диффузные изменения невоспалительной и некоронарогенной природы, иногда с одновременным поражением эндокарда и расширением полостей. Основными клиническими проявлениями кардиомиопатий становятся сердечная недостаточность, кардиомегалия, разнообразные расстройства проводимости и сердечного ритма. Среди ряда разновидностей кардиомиопатий выделяют две наиболее важные формы: гипертрофическую (симметричную…

У больных с различными видами перикардитов, как правило, выявляются характерные изменения ЭКГ. При сухом фибринозном перикардите в остром периоде изменения ЭКГ связаны с сопутствующим поражением субэпикардиальных слоев миокарда. При этом наблюдается смещение сегмента ST вверх во многих отведениях. Сегмент ST остается приподнятым от нескольких дней до нескольких недель, затем он приближается к изоэлектрической линии, а…
Изменения ЭКГ при электролитных и метаболических расстройствах
Электрически активные ткани сердца чрезвычайно чувствительны к колебаниям внеклеточной концентрации ионов К . Резкие сдвиги этого параметра могут сопровождаться выраженными изменениями ЭКГ. Первым признаком острой гиперкалиемии служит появление высокого заостренного зубца Т (рис. 178-15; см. рис. 41-1). По мере усугубления гиперкалиемии происходит расширение комплекса QRS, который начинает сращиваться с высоким зубцом Т. Вольтаж зубца Р снижается вплоть до полного исчезновения. Интервал Р—R удлиняется. Прогрессирование этих изменений приводит к заметному расширению комплекса QRS, которое сопровождается деформацией зубцов S и T и соединяющей их линии, так что весь комплекс приобретает форму синусоиды (см. рис. 178-15). Эти изменения возникают на поздних стадиях гиперкалиемии и служат грозным прогностическим признаком. Не менее опасно развитие тяжелой гипокалиемии, для которой также характерны определенные изменения ЭКГ. В отличие от гиперкалиемии при гипокалиемии вместо высокого и острого зубца Т наблюдается его уплощение или инверсия, одновременно с чем увеличивается амплитуда зубца U. Для выраженной гипокалиемии характерно появление на ЭКГ очень длинного интервала Q—Т. Тщательный анализ кривой позволяет установить, что собственно интервал Q—Т увеличивается незначительно: просто зубец U приобретает очертания зубца Т (см. рис. 178-15). Таким образом, речь идет об увеличении интервала Q— U. Этот электрокардиографический признак гипокалиемии может предшествовать возникновению тяжелых желудочковых нарушений ритма, особенно в присутствии препаратов наперстянки. Следует очень осторожно подходить к интерпретации ЭКГ, дифференцируя гипокалиемию и гипокальциемию. В то время, как при гипокалиемии удлиненный сегмент ST и поздний зубец Т являются следствием уплощения зубца Т и увеличением амплитуды зубца U, при гипокальциемии имеется истинная пролонгация сегмента ST и запаздывание зубца Т (см. рис. 178-15). Гипокальциемию нельзя рассматривать такой грозной причиной тяжелых желудочковых аритмий, как гипокалиемию. Дисбаланс других электролитов не сопровождается какими-либо специфическими и клиническими значимыми изменениями ЭКГ.

Рис.178-15. Нарушения баланса электролитов. Гиперкалиемия (К, = 6,8) характеризуется высоким острым зубцом Т. Тяжелая гиперкалиемия (К =9,1) сопровождается: 1 —уплощением зубца Р и элевацией интервала Р—R (1®2); 2—заметным расширением комплекса QRS (2®3); 3— слиянием зубцов S и T. Гипокалиемия приводит к уплощению или инвертированию зубцов Т и появлению выраженного зубца U, в результате чего увеличивается интервал Q — U. При гипокальциемии происходит истинное увеличение сегмента ST и заметное увеличение интервала Q — Т.
Такие расстройства метаболизма, как гипер- или гипотиреоз, болезнь Аддисона, диабетический кетоацидоз, различные болезни накопления, например амилоидоз и гемохроматоз, могут приводить к развитию электрокардиографических изменений, которые облегчают распознавание заболевания, но редко бывают специфичными.
Прием многих фармакологических препаратов, в особенности антиаритмических и психотропных, сказывается на картине ЭКГ. Наиболее часто страдает предсердно-желудочковый узел, что приводит к увеличению интервала Р—R, а также процесс реполяризации, в результате чего деформируются сегмент ST и зубец Т и удлиняется интервал Q—Т.
Электрокардиография
Электрокардиография (ЭКГ) – электрофизиологический метод регистрации биопотенциалов сердца. Электрические импульсы сердечной ткани регистрируются накожными электродами, расположенными на руках, ногах и грудной клетке. Затем эти данные выводятся либо в графическом виде на бумаге, либо отображаются на дисплее.
В зависимости от места расположения электрода выделяют, так называемые, стандартные, усиленные и грудные отведения. Каждое из них показывает биоэлектрические импульсы, снятые с сердечной мышцы под определенным углом. Благодаря такому подходу в итоге на электрокардиограмме вырисовывается полная характеристика работы каждого участка сердечной ткани.
При помощи этого распространенного метода можно определить конкретное место, в котором происходит патологический процесс. Помимо каких-либо нарушений в работе миокарда (сердечной мышце), ЭКГ показывает пространственное расположение сердца в грудной клетке.
Что определяет электрокардиография
1. Своевременное определение нарушений ритмичности и частоты сердечных сокращений (выявление аритмий и экстрасистол).
2. Определение острых (инфаркт миокарда) либо хронических (ишемия) органических изменений сердечной мышцы.
3. Выявление нарушений внутрисердечных проведений нервных импульсов (нарушение проводимости электрического импульса по проводящей системе сердца (блокады)).
4. Определение некоторых острых (ТЭЛА – тромбоэмболия легочной артерии) и хронических (хронический бронхит с дыхательной недостаточностью) легочных заболеваний.
5. Выявление электролитных (уровень калия, кальция) и иных изменений миокарда (дистрофия, гипертрофия (увеличение толщины сердечной мышцы)).
6. Косвенная регистрация воспалительных заболеваний сердца (миокардит).
Основным недостатком электрокардиографии является кратковременная регистрация показателей, т.е. на записи отображается работа сердца только в момент снятия ЭКГ в состоянии покоя. Ввиду того, что вышеописанные нарушения могут быть преходящими (появляться и исчезать в любое время), специалисты нередко прибегают к суточному мониторированию / иссследование проводят в течении суток/ и регистрации ЭКГ с нагрузкой. При проведении ЭКГ с нагрузкой, пациента просят несколько раз присесть или походить по специальным деревянным ступенькам, находящихся, как правило, в кабинете врача, или позаниматься на велотренажоре, беговой дорожке и другое.
Показания к проведению ЭКГ
Электрокардиография проводится в плановом, либо в экстренном порядке. Плановая регистрация ЭКГ осуществляется при ведении беременности, при поступлении пациента в больницу, в процессе подготовки человека к операциям или сложным медицинским процедурам, для оценки сердечной деятельности после определенного лечения либо оперативных медицинских вмешательств.
С профилактической целью ЭКГ назначается:
• людям с высоким артериальным давлением;
• при атеросклерозе сосудов;
• в случае ожирения;
• при гиперхолистеринемии (повышение уровня холестерина в крови);
• после некоторых перенесенных инфекционных заболеваний (ангина и др.);
• при заболеваниях эндокринной и нервной систем;
• лицам старше 40 лет и людям, подверженным стрессам;
• при ревматологических заболеваниях;
• людям с профессиональными рисками и вредностями для оценки профпригодности (пилоты, моряки, спортсмены, водители…).
В экстренном порядке, т.е. «в сию минуту» ЭКГ назначается:
• при болях или ощущениях дискомфорта за грудиной либо в грудной клетке;
• в случае появления резкой одышки;
• при длительных сильных болях в животе (особенно в верхних отделах);
• в случае стойкого повышения артериального давления;
• при возникновении необъяснимой слабости;
• при потере сознания;
• при травме грудной клетки (с целью исключить повреждения сердца);
• в момент или после нарушения сердечного ритма;
• при болях в грудном отделе позвоночника и спине (особенно слева);
• при сильной боли в области шеи и нижней челюсти.
Противопоказания к ЭКГ
Абсолютных противопоказаний к снятию ЭКГ нет. Относительными противопоказаниями к электрокардиографии могут являться различные нарушения целостности кожных покровов в местах прикрепления электродов. Однако следует помнить, что в случае экстренных показаний ЭКГ следует снимать всегда без исключений.
Подготовка к электрокардиографии
Особенной подготовки к ЭКГ также не существует, но есть некоторые нюансы выполнения процедуры, о которых пациента должен предупредить врач.
1. Необходимо знать принимает ли пациент сердечные препараты (должна быть сделана пометка на бланке направления).
2. Во время процедуры нельзя разговаривать и двигаться, необходимо лежать, расслабившись и дышать спокойно.
3. Слушать и выполнять несложные команды медперсонала, если это необходимо (вдохнуть и не дышать на протяжении нескольких секунд).
4. Важно знать, что процедура безболезненная и безопасная.
Искажение записи электрокардиограммы возможно при движениях пациента или в случае неправильного заземления аппарата. Причиной неправильной записи также может быть неплотное прилегание электродов к кожным покровам или их неправильное подсоединение. Помехи в записи нередко бывают при мышечной дрожи или при электрической наводке.
Проведение электрокардиографии или как делают ЭКГ
При записи кардиограммы пациент лежит на спине на горизонтальной поверхности, руки вытянуты вдоль туловища, ноги выпрямлены и не согнуты в коленях, грудь обнажена. К лодыжкам и запястьям крепятся по одному электроду согласно общепринятой схеме:
• к правой руке – красный электрод;
• к левой руке – желтый;
• к левой ноге – зеленый;
• к правой ноге – черный.
Затем на грудную клетку накладывается еще 6 электродов.
После полного подключения пациента к аппарату ЭКГ производится процедура записи, которая на современных электрокардиографах длится не более одной минуты. В некоторых случаях медработник просит пациента вдохнуть и не дышать на протяжении 10-15 секунд и проводит в это время дополнительную запись.
В конце процедуры на ЭКГ-ленте указывается возраст, Ф.И.О. пациента и скорость, на которой снята кардиограмма. Затем специалистом проводится расшифровка записи.
Расшифровка ЭКГ и интерпретация
Расшифровкой электрокардиограммы занимается либо кардиолог, либо врач функциональной диагностики, либо фельдшер (в условия скорой помощи). Данные сравниваются с эталонной ЭКГ. На кардиограмме обычно различаются пять основных зубцов (P, Q, R, S, T) и малозаметную U-волну.
Различные изменения зубцов (их ширины) и интервалов могут свидетельствовать о наличиии патологии. Во время расшифровки ЭКГ, кроме изучения форм и интервалов всех зубцов, проводится комплексная оценка всей электрокардиограммы. В этом случае изучается амплитуда и направление всех зубцов в стандартных и усиленных отведениях. К ним относятся I, II, III, avR, avL и avF. Имея суммарную картину этих элементов ЭКГ можно судить об ЭОС (электрической оси сердца), которая показывает наличие блокад и помогает определить расположение сердца в грудной клетке.
К примеру, у тучных лиц ЭОС может быть отклонена влево и вниз. Таким образом, расшифровка ЭКГ содержит все сведения об источнике сердечного ритма, проводимости, величине сердечных камер (предсердия и желудочки), изменениях миокарда и электролитных нарушениях в сердечной мышце.
Источники:
http://www.medkursor.ru/biblioteka/electrocardiography/syndroms/7211.html
http://www.rusmedserver.ru/razdel20/23.html
http://s-mamoy.ru/reabilitatsiya/funktsionalnaya-diagnostika/ekg/
http://www.kp.ru/guide/iembolizatsija-matochnykh-arterii.html
Источник: cardiologiya.com
Общее описание
При наличии злокачественных новообразований, гиперкальциемия может возникнуть вследствие метастаз в кости опухоли, а также ввиду усиленной продукции опухолевых клеток, провоцирующих резорбцию в костной ткани. Кроме того, данное заболевание может возникнуть также по причине синтезируемого опухолевыми клетками паратиреоидного гормона и под воздействием иных специфических причин. Гиперкальциемия провоцирует образование спазма афферентных артериол, также она снижает уровень почечного кровотока.
При заболевании снижается клубочковая фильтрация, происходящая в отдельно рассматриваемом нефроне и в целом в почке, угнетению подвергается реабсорбция калия, магния и натрия в канальцах при одновременном повышении реабсорбции бикарбоната. Также важно отметить и то, что при этом заболевании увеличивается экскреция (выведение из организма) ионов водорода и кальция. За счет сопутствующего нарушения в функциях работы почек объясняется значительная часть тех проявлений, которые в целом присущи гиперкальциемии.
Гиперкальциемия: симптомы
Ранние симптомы заболевания проявляются в таких состояниях:
- Потеря аппетита;
- Запор;
- Тошнота;
- Рвота;
- Боли в животе;
- Избыточная выработка почками мочи (полиурия);
- Частый вывод жидкости из организма, приводящий к обезвоживанию со свойственными ему симптомами.
В острой форме проявлений гиперкальциемия характеризуется следующими симптомами:
- Функциональные нарушения работы мозга (эмоциональные расстройства, спутанность сознания, галлюцинации, бред, кома);
- Слабость;
- Полиурия;
- Тошнота, рвота;
- Повышение давления при дальнейшей его смене развивающейся дегидратацией гипотонии и последующим коллапсом;
- Заторможенность, ступор.
Хроническая гиперкальциемия характеризуется меньшей выраженностью неврологической симптоматики. Возможным становится формирование почечных камней (с кальцием в их составе). Полиурия, наряду с полидипсией, развивается за счет снижения концентрационных способностей почек по причине нарушений в активной транспортировке натрия. Ввиду уменьшения объемов внеклеточной жидкости усилению подвергается реабсорбция бикарбоната, что оказывает способствующее влияние на развитие метаболического алкалоза, повышение же экскреции калия и секреции приводит к гипокалиемии.
При тяжелой и длительной гиперкальциемии почки претерпевают течение в них процессов с образованием кристаллов с кальцием, вызывающих серьезные поражения необратимого масштаба.
Гиперкальциемия: причины заболевания
Развитие гиперкальциемии может быть спровоцировано за счет повышения уровня всасываемости в ЖКТ кальция, а также при избытке его поступления в организм. Нередко наблюдается развитие заболевания среди людей, принимающих значительное количество кальция (к примеру, в процессе развития у них язвенной болезни) и антацидов, также содержащих в себе кальций. В качестве дополняющего фактора выступает употребление больших объемов молока в рационе питания.
Оказывает собственное влияние на повышение концентрации в крови кальция и переизбыток витамина D, который, кроме того, способствует увеличению его всасывания через ЖКТ.
Между тем, чаще всего гиперкальциемия возникает из-за гиперпаратиреоза (избыточной выработки паратгормона одной или несколькими паращитовидными железами). Порядка 90% из общего числа больных с диагнозом первичного гиперпаратиреоза сталкиваются с обнаружением у них доброкачественной опухоли одной из указанных желез. Для 10% остальных актуальным становится обыкновенное увеличение при выработке гормона в избыточном количестве. Крайне редким, однако не исключаемым явлением становится образование злокачественных опухолей паращитовидных желез за счет гиперпаратиреоза.

Преимущественно гиперпаратиреоз развивается среди женщин и пожилых людей, а также среди тех пациентов, которые прошли через лучевую терапию шейной области. В некоторых случаях гиперпаратиреоз образуется в качестве такого редкого наследственного заболевания, как множественная эндокринная неоплазия.
Достаточно частым явлением становится гиперкальциемия для больных с имеющимися у них злокачественными опухолями. Так, злокачественные опухоли, локализующиеся в легких, яичниках или почках начинают вырабатывать белок в избыточном количестве, он же впоследствии воздействует на организм по аналогии с паратгормоном. В конечном итоге это образует паранеопластический синдром. Распространение (метастазирование) злокачественной опухоли возможно к костям, чему сопутствует уничтожение костных клеток при одновременном их способствовании к выделению в кровь кальция. Данное течение свойственно опухолям, образующимся в частности в области легкого, молочной и предстательной желез. Поражающая костный мозг злокачественная опухоль также может способствовать разрушению кости наряду с гиперкальциемией.
В процессе развития иного типа злокачественных опухолей повышение концентрации в крови кальция на данный момент объяснениям не поддается по причине неполной изученности подобного течения патологии.
Примечательно, что гиперкальциемия также может являться спутником многих заболеваний, при которых происходит разрушение костей либо потеря кальция. В качестве одного из подобных примеров можно выделить болезнь Педжета. Развитию гиперкальциемии может способствовать и нарушение подвижности, что в частности актуально при параличах или длительности пребывания в постельном режиме. Эти состояния также приводят к потерям кальция костной тканью при последующем его переходе в кровь.
Лечение гиперкальциемии
На выбор способа лечения оказывают прямое влияние показатели концентрации в крови кальция, а также причины, способствующие его повышению в ней. Концентрация кальция в пределах до 2,9 ммоль/л предусматривает лишь необходимость в устранении основной причины. При тенденции к гиперкальциемии наряду с нормальной функцией почек основная рекомендация заключается в употреблении значительных объемов жидкости. Данная мера способствует предотвращению обезвоживания при одновременном выводе через почки избытка кальция.
При очень высокой концентрации, показатели которой превышают отметку в 3,7 ммоль/л, а также при проявлении нарушений в функциях головного мозга и нормальной функции почек введение жидкости производится внутривенно. Также основу лечения составляют мочегонные препараты (например, фуросемид), действие которых способствует увеличению вывода кальция почками. Безопасным и действенным лечением становится диализ, однако его применяют преимущественно в тяжелых случаях гиперкальциемии, при которых ни один другой метод не оказал должного воздействия.
При гиперпаратиреозе лечение в основном производится посредством хирургического вмешательства, при котором удаляется одна либо несколько паращитовидных желез. Хирургом в этом случае удаляется вся ткань железы, вырабатывающая в избытке гормон. В некоторых случаях локализация дополнительной ткани паращитовидных желез сосредотачивается вне железы, а потому этот момент важно определить до проведения операции. После ее завершения излечение наступает в 90% из общего числа случаев, что, соответственно, устраняет и гиперкальциемию.
При отсутствии результативности в указанных методах лечения назначаются гормональные препараты (кортикостероиды, бисфосфонаты, кальцитонин), при употреблении которых замедляется выделение из костей кальция.
Если гиперкальциемия была спровоцирована злокачественной опухолью, то можно утверждать о трудности в лечении этого заболевания. При отсутствии возможности контроля над ростом такой опухоли гиперкальциемия нередко рецидивирует, вне зависимости от применяемого в ее адрес лечения.
В случае проявления указанной симптоматики для диагностирования гиперкальциемии следует обратиться к лечащему терапевту.

Гиперкальциемия – медицинский термин, характеризующий состояние человека, уровень свободного кальция в крови которого значительно повышен. Данное патологическое состояние имеет различные степени тяжести, множество причин и симптомов.
Классификация
Медики классифицируют степени гиперкальциемии следующим образом:
- легкая – при которой уровень свободного кальция в крови не более 2 ммоль/л, а общий уровень кальция составляет 3 ммоль/л;
- средняя степень – общий кальций — до 3,5 ммоль/л, свободный – до 2, 5 ммоль/л;
- тяжелая степень – содержание свободного кальция — от 2, 5 ммоль/л, при общем – от 3, 5 ммоль/л.
Что способствует развитию синдрома гиперкальциемии
Развитие гиперкальциемии возможно при избыточном поступлении кальция в организм за счет повышенной всасываемости его через ЖКТ, при чрезмерным употреблении лекарственных препаратов, содержащих кальций (например, при язвенной болезни).
семейная гипокальциурическая гиперкальциемия;
метафизарная хондродисплазия Янсена;
повышенное всасывание кальция в тонком кишечнике с одновременным понижением его выделения мочой;
врожденный дефицит лактазы в организме;
продолжительный прием препаратов лития, теофиллина и тиазидных диуретиков;
хроническая или острая недостаточность надпочечников.

Последствия гиперкальциемии
Высокие показатели уровня кальция в крови негативно отражаются на состоянии канальцев почек, способность которых концентрировать мочу постепенно снижается. В результате организм выделяет большее количество мочи, что способствует еще большему повышению уровня кальция в крови.
При умеренной гиперкальциемии увеличивается сократимость сердечной мышцы, а при повышенном уровне кальция в крови эта сократимость снижается. Следствием избытка кальция является развитие аритмии, повышение артериального давления, а иногда и остановка сердца (внезапная сердечная смерть).
Высокий уровень кальция отрицательно сказывается и на работе центральной нервной системы. Сначала человек ощущает лишь немотивированную раздражительность, повышенную утомляемость, слабость, заторможенность и легкую депрессию. Но по мере развития патологического процесса эти симптоми проявляются все сильнее, со временем это может привести к дезориентации человека во времени и пространстве и даже коме.
Внимание! Следует отличать описываемую патологию от псевдогиперкальциемии. Например, рост общего уровня кальция может быть обусловлен повышением уровня альбумина в крови. Подобное нарушение часто встречается при обезвоживании организма или при развитии миеломной болезни. Различие заключается в уровне свободного кальция в крови — при гиперкальциемии он значительно повышен, а при псевдогиперкальциемии находится в пределах нормы.
Симптомы гиперкальциемии
При легкой степени течения заболевания его клинические признаки слабо выражены или вовсе отсутствуют. При средней или тяжелой степени болезни у человека отмечают такие симптомы, как :
нарушение ориентации в пространстве и окружении;
нарушения сознания и даже кома.
Высокий уровень кальция провоцирует негативные изменения в работе сердечно-сосудистой системы, при которых отмечаются:
повышение артериального давления;
остановка сердца (внезапная сердечная смерть).
При развитии патологического процесса в органов мочевыделительной системы наблюдаются:
увеличение объема мочи, выделяемой больным;
уменьшение объема мочи (в запущенных случаях).

Если при развитии гиперкальциемии поражаются органы пищеварительной системы, то отмечают такие симптомы, как:
изжога, рвота или тошнота;
пониженный аппетит или полный отказ от еды;
признаки кишечной непроходимости, расстройства стула (чаще всего запор, метеоризм);
болевой синдром в брюшной полости (в области эпигастрия и левого подреберья), обычно проявляющийся сразу после еды.
Чем дольше длится течение гиперкальциемии, тем большее количество кальция будет накапливаться в клетках сосудов, кожи, желудка, сердца, легких и почек (кальциноз структур почек).
Зачастую больной приходит к врачу с жалобами на боль в костях и суставах, а после проведения обследования выясняется что причина этой боли гиперкальциемия.
Самым опасным состоянием этой болезни считается гиперкалицеимический криз, при котором отмечаются:
диспепсические расстройства (постоянная тошнота, неконтролируемая рвота);
сильная приступообразная боль в области живота;
мышечная слабость, а иногда судорожный синдром;
внезапное повышение температуры тела;
заторможенность или спутанность сознания вплоть до комы.
Очень часто при стремительном развитии криза спасти больного не удается.

Диагностика
Цель проводимых диагностических мероприятий — определить не только заболевание, но и причину, вызвавшую его развитие. Для постановки окончательного диагноза необходимо полноценное обследование, сдача анализов крови на уровень общего кальция (делается дважды) и уровень свободного кальция.
Для того чтобы получить достоверные результаты обследования, необходимо придерживаться следующих правил:
не употреблять алкоголь за сутки до предстоящего исследования;
воздержаться от тяжелых физических нагрузок за 30 часов до обследования;
чтобы не “смазать” будущие результаты, исключить из рациона продукты, содержащие высокий процент кальция за три дня до сдачи анализов;
прекратить прием пищи за 8 часов до лабораторного исследования.
При завышенных показателях общего и свободного кальция в крови врач может назначить дополнительное обследование, чтобы выяснить причину такой патологии. Для этого потребуется сдать анализы:
мочи, чтобы определить количество выделяемого с ней кальция;
крови, для определения показателей костного метаболизма;
мочи, чтобы выявить или подтвердить отсутствие белка Бенс-Джонса;
крови, для определения уровня ПТГ и ПТГ-подобных пептидов;
биохимии крови с акцентом на почечные пробы.
Пониженный уровень фосфата в крови и повышенный уровень ПТГ-подобных пептидов бывает при гиперкальцемии, связанной с онкологией. При этом анализ мочи покажет нормальное содержание кальция или немного выше нормы.
О гиперкальциемии при миеломной болезни свидетельствует белок Бенс-Джонса в моче, а также высокий уровень СОЭ на фоне нормального уровня фосфатов в крови.

Кроме лабораторного исследования анализов крови и мочи могут использоваться и инструментальные методы обследования. А именно:
ультразвуковое исследование почек;
денситометрия (для диагностики остеопороза);
Лечение гиперкальциемии
При тяжелой клинической симптоматике необходима незамедлительная помощь квалифицированных специалистов медиков. Но и после купирования развития болезни терапия не прекращается и продолжается в другом объеме.
При тяжелой степени гиперкальциемии требуется срочная госпитализация пациента, чтобы в условиях стационара осуществить ряд мероприятий, относящихся к методам интенсивной терапии. Для начала отменяют все лекарственные препараты, способные даже в малой степени повысить уровень кальция в крови. Далее применяют:
физиологический раствор, который вводят пациенту внутривенно, чтобы полностью компенсировать дефицит жидкости в организме и восстановить объем выделяемой мочи до нормы;
форсированный диурез с использованием фуросемида, постоянно контролируя уровень магния и калия в крови;
перитонеальный диализ или гемодиализ;
внутривенное введение препаратов бисфосфонатов, снижающих уровень кальция в крови;
внутримышечное, внутривенное или подкожное введение кальцитонина.

При данных состояниях в качестве терапии пациенту назначают инъекции следующих препаратов:
памидроновая кислота — вводится 1 раз в полтора месяца внутривенно капельно в течение 2-5 лет;
кальцитонин – вводится подкожно или внутримышечно ежедневно;
митомицин – назначается при гиперкальциемии, если у больного имеется онкологическое заболевание;
преднизолон или другие глюкокортикостероиды;
галлия нитрат, способствующий снижению потери кальция из костей (вводится внутривенно).
При диагностировании бессимптомной или легкой степени гиперкальциемии инфузионная терапия не применяется, а назначают прием бисфосфонатов внутрь.
Прогноз при гиперкальциемии
Синдром гиперкальциемии может представлять опасность не только для здоровья, но и для жизни больного. Медицинский прогноз при наличии этого состояния зависит от того, при каком основном заболевании он проявляется.
Иногда бывает достаточно отменить прием некоторых лекарственных препаратов, чтобы уровень кальция в крови вернулся к нормальным показателям. Но в большинстве случаев гиперкальциемии требуется пожизненная коррекция этого уровня с помощью приема лекарственных средств.
Гиперкальциемия – заболевание, характеризующееся повышенным содержанием кальция в крови. Выделяются острый и хронический характеры заболевания.
Причины
Заболевание возникает в результате повышения концентрации в сыворотке крови ионизированного кальция. Для гиперкальциемии причины представляют собой:
- наследственный фактор;
- злокачественные образования (чаще всего молочных желез и бронхов);
- гиперпаратиреоз;
- болезни крови (лейкоз, миелома);
- вымывание кальция из костей;
- уменьшение фосфатов в крови;
- избыточное количество витамина D;
- усиленное всасывание кальция в кишечнике;
- молочно-щелочной синдром.
Гиперкальциемия у детей обычно возникает из-за избытка в организме витамина D.
Источник: serdce-moe.ru
Причины гиперкальциемии
Гиперкальциемия практически всегда свидетельствует о каком-либо заболевании или патологическом процессе. Однако иногда она развивается вследствие физиологических причин (у новорожденных на 4 день жизни, у взрослых после приема пищи). Патологические причины данного состояния следующие:
- Гиперпаратиреоз. Это эндокринное заболевание, характеризующееся гиперсекрецией паратиреоидного гормона (ПТГ). Оно является наиболее частой причиной гиперкальциемии. Гиперпаратиреоз обусловлен аденомой, гиперплазией паращитовидных желез, почечной недостаточностью. Иногда гиперпаратиреоз возникает в рамках аутоиммунного полингландулярного синдрома или множественных эндокринных неоплазий.
- Онкологические заболевания. Признаны второй по частоте причиной данного электролитного нарушения. При раке оно возникает по двум механизмам. Первый — деструкция кости метастазами или первичным очагом (лейкозы, лимфомы, миеломная болезнь). Второй механизм заключается в синтезе раковыми клетками ПТГ-подобного пептида (рак легких, молочной железы, мочевого пузыря).
- Гранулематозные процессы. Хронические заболевания, характеризующиеся образованием в тканях (прежде всего в легких) клеточных гранулем, тоже могут являться причиной гиперкальциемии. К ним относятся туберкулез, саркоидоз, гистоплазмоз. Мононуклеарные фагоциты, входящие в состав гранулем, благодаря экспрессии 1-альфа гидроксилазы способны превращать витамин Д в активную форму (кальцитрирол, 1,25OH-D3), который усиливает всасывание кальциевых ионов тонким кишечником.
- Длительная иммобилизация. В результате длительного отсутствия двигательной активности активизируются остеокласты (клетки, разрушающие костную ткань путем растворения минеральных соединений). Это приводит к выходу кальциевых ионов из костей. Такое явление происходит при вынужденной иммобилизации после травм, нахождении в условиях невесомости (при полетах в космос).
- Прием лекарственных препаратов. В первую очередь это относится к витамину Д, препаратам кальция. Другие медикаменты (тиазидные диуретики, теофиллин, литий) тоже могут вызвать кальциевый дисбаланс путем усиления остеодеструкции или процессов реабсорбции в канальцах нефронов почек.
- Другие эндокринные расстройства. Помимо патологии паращитовидных желез, причиной гиперкальциемии иногда выступают другие эндокринные заболевания. Например, избыток тиреоидных гормонов при гипертиреозе усиливает деструкцию костной ткани. При надпочечниковой недостаточности снижается ингибирующее действие глюкокортикоидов на кальциевый метаболизм.
Патогенез
Увеличение в крови содержания кальция изменяет мембранный потенциал клеток, что приводит к угнетению нервно-мышечной проводимости в скелетных мышцах, миокарде, желудочно-кишечном тракте. Патогенез психоневрологических симптомов не до конца ясен. Предполагается роль замедления проведения нервных импульсов. Развивается кальцификация сосудов, внутренних органов, дистрофия, сморщивание тканей.
Вследствие гиперкальциурии (увеличения фильтрации кальция в канальцах нефрона) повышается риск нефролитиаза. Кальций ингибирует аденилатциклазу, что подавляет почечный эффект антидиуретического гормона. Также из-за высокой внеклеточной концентрации этого катиона усиливается секреция соляной кислоты обкладочными клетками желудка, что ведет к развитию пептических язв.
Классификация
По течению выделяют хроническую и острую гиперкальциемию (гиперкальциемический криз). По уровню катиона (в ммоль/л) различают следующие степени тяжести гиперкальциемии:
- Легкая. Содержание общего Ca меньше 3, ионизированного — меньше 1,5.
- Умеренная. Уровень общего Ca до 3,5, ионизированного- до 1,8.
- Тяжелая. Общий Ca выше 3,5, ионизированный — более 1,8.
Отдельно рассматривается псевдогиперкальциемия. Часть кальция связывается с белками плазмы, поэтому такие заболевания как парапротеинемические гемобластозы (множественная миелома), характеризующиеся высоким содержанием белка в крови, сопровождаются увеличением уровня общего кальция. Исключить ложную гиперкальциемию помогает определение ионизированного кальция.
Симптомы гиперкальциемии
При легкой степени патологии симптомы могут вообще отсутствовать. При умеренной, тяжелой степени появляются мышечная слабость, иногда достигающая такой выраженности, что пациенту трудно подняться с постели. Характерны симптомы со стороны желудочно-кишечного тракта – тошнота, рвота абдоминальные боли. Значительно снижается аппетит, возникают запоры. Часто наблюдаются кардиологические симптомы (повышение артериального давления, тахикардия).
Даже при гиперкальциемии неонкологического происхождения вследствие анорексии и мышечной дистрофии больной сильно теряет вес, приобретает кахектичный вид, из-за чего может сложиться ложное впечатление о наличии у него злокачественного новообразования. Ослабление действия антидиуретического гормона на почки обусловливает появление таких симптомов как сильная жажда, увеличение мочеотделения до 5-6 литров за сутки.
Особенно ярко представлены нервно-психологические симптомы. Сначала возникает эмоциональная нестабильность, нарушение концентрации внимания, небольшая сонливость. При тяжелом течении патологии развивается спутанность сознания, делирий, психозы. Возможны галлюцинации. При длительно сохраняющемся высоком уровне кальция, он начинает откладывается в тканях суставов (хондрокальциноз), что вызывает артралгию.
Осложнения
Гиперкальциемия имеет широкий спектр неблагоприятных последствий. Наиболее частыми осложнениями являются остеопороз (из-за усиленного выхода из костей кальциевых ионов), патологические переломы, мочекаменная болезнь. Реже возникают острый панкреатит и кишечная непроходимость. Самым опасным для жизни состоянием считается гиперкальциемический криз, при котором летальность достигает 60%. Причиной смерти становятся сердечная или почечная недостаточность.
Еще одним тяжелым, но редким осложнением, признана кальцифилаксия (кальцифицирующая уремическая артериолопатия), характеризующаяся ишемическим некрозом кожи, подкожной жировой клетчатки. Она развивается у пациентов с терминальной стадией почечной недостаточности. Длительное повышение кальция в крови также может привести к ленточной кератопатии, кальцификации аорты и клапанов сердца с формированием сердечного порока.
Диагностика
Профиль врача-специалиста, курирующего пациента с этой патологией, определяется причиной, вызвавшей данное состояние. Чаще всего такие больные наблюдаются у эндокринологов, нефрологов, онкологов. При опросе пациента обязательно уточняется, какие лекарственные препараты он принимает. Во время осмотра врач обращает внимание на такие симптомы, как снижение мышечного тонуса, угнетение сухожильных рефлексов. Назначается дополнительное обследование, включающее:
- Лабораторные исследования. В биохимическом анализе крови измеряется уровень альбумина, мочевины, креатинина. Из электролитов, кроме общего и ионизированного Ca, определяется концентрация фосфора, хлоридов. Исследуется содержание витамина Д (25OH-D). ПТГ, ПТГ-подобных пептидов. Проверяется суточная экскреция Ca с мочой. При подозрении на тиреотоксикоз или гипокортицизм проводится анализ крови на гормоны (ТТГ, свободный Т4, кортизол).
- Функциональные пробы. Неоценимую помощь для дифференциальной диагностики причин данного расстройства оказывают специальные провоцирующие тесты. К ним относят пробы с нативным витамином Д, тиазидными диуретиками, кальцитонином. Исключить процесс, не связанный с повышенной секрецией ПТГ, позволяет проба стероидного подавления с преднизолоном.
- Инструментальные исследования. Для поиска аденомы или гиперплазии околощитовидных желез выполняется их УЗИ, компьютерная томография, сцинтиграфия. С целью определения минеральной плотности костной ткани проводится денситометрия, для диагностики нефролитиаза — УЗИ почек. При наличии симптомов, вызывающих подозрения на воспалительный процесс в легких или злокачественное новообразование, для их идентификации следует назначить рентгенографию, КТ легких, органов брюшной полости, маммографию.
Дифференциальный диагноз необходимо проводить по преобладающим симптомам. Инсипидарный синдром нужно дифференцировать с сахарным и несахарным диабетом. Мышечную слабость, гипотонию следует отличать от таковой при мышечных дистрофиях, миастении, полимиозите. Нервно-психические симптомы требуют исключения психиатрических заболеваний.
Лечение гиперкальциемии
Консервативная терапия
Пациентов с любой степенью тяжести для проведения лечения следует госпитализировать в стационар (эндокринологическое, нефрологическое отделение). Больные с тяжелыми неврологическими симптомами, гиперкальциемическим кризом должны быть переведены в отделение реанимации и интенсивной терапии. Требуется отменить все лекарственные препараты, которые могут вызвать повышение уровня кальция. Лечение гиперкальциемии имеет следующие направления:
- Усиление выведения кальция мочой. Сначала необходимо обеспечить адекватную регидратацию физиологическим раствором NaCl (0,9%). Это позволит улучшить перфузию почек, увеличить фильтрацию кальциевых ионов почечными клубочками. Дополнительно проводится форсированный диурез с помощью петлевых диуретиков (фуросемид). Необходимо постоянно мониторировать уровень электролитов крови.
- Снижение всасывания Ca в кишечнике. Для этой цели хорошо подходят фосфатные соли натрия или калия. Фосфаты строго противопоказаны для лечения вторичного гиперпаратиреоза, вызванного почечной недостаточностью. Также для подавления абсорбции Ca в ЖКТ применяются глюкокортикостероиды (преднизолон, гидрокортизон), синтетические противомалярийные препараты (гидроксихлорохин, хлорохин).
- Подавление резорбции костной ткани. Важный этап лечения гиперкальциемии, причиной которой стал гиперпаратиреоз или онкологическое заболевание. Наиболее эффективными препаратами для препятствования прогрессирования остеопороза являются бифосфонаты (памидроновая, золедроновая кислота), которые ингибируют активность остеокластов. Схожим механизмом действия, но более быстрым эффектом, обладает пептидный гормон кальцитонин, цитотоксический антибиотик митрамицин.
- Подавление выработки ПТГ и ПТГ-подобного белка. Для патогенетического лечения первичного и вторичного гиперпаратиреоза используются кальцимиметики (цинакальцет), которые повышают чувствительность рецепторов клеток ОЩЖ, тем самым уменьшая продукцию ПТГ. В качестве лечения гиперкальциемии, вызванной злокачественной опухолью, применяют нитрат галлия, ингибирующий секрецию клетками опухоли ПТГ-подобного протеина.
- Интенсивная терапия. Для лечения тяжелых жизнеугрожающих состояний (гиперкальциемический криз, кальцифилаксия), а также при неэффективности других консервативных методов терапии мерой экстренного снижения Ca в сыворотке является гемодиализ с использованием низкокальциевого диализирующего раствора.
Хирургическое лечение
Оперативное удаление паращитовидных желез – это главное лечение первичного гиперпаратиреоза. Основным показанием к хирургическому вмешательству считается уровень Ca выше 2,75 ммоль/л. Для профилактики послеоперационной гипокальциемии («синдрома голодных костей») пациенту назначаются витамин Д, препараты Ca. Злокачественные опухоли также подлежат удалению. Для лечения онкогематологических патологий выполняется трансплантация костного мозга.
Экспериментальное лечение
В настоящее время ведутся разработки новых лекарственных средств для лечения этого состояния. На стадии клинических испытаний находится препарат остеопротегерин, который является цитокином из семейства факторов некроза опухоли. Он тормозит дифференцировку остеокластов, стимулирует их апоптоз. В экспериментах in vitro аналог кальцитриола EB 1089 подавлял экспрессию гена ПТГ-пептида.
Прогноз и профилактика
Гиперкальциемия – это тяжелое, а в некоторых случаях (особенно при остром течении) жизнеугрожающее патологическое состояние. При гиперкальциемическом кризе смертность очень высокая (60%). Частота летальных исходов при хроническом течении в среднем составляет 20-25%. Однако в большей степени прогноз определяется причиной повышения уровня Ca.
Профилактика данной патологии заключается в своевременной диагностике и правильном лечении заболеваний, на фоне которых она развивается. Перед началом применения витамина Д или других лекарственных препаратов, которые могут увеличить содержание Ca в крови, необходимо провести анализ крови для оценки его концентрации.
Источник: www.KrasotaiMedicina.ru
