Геморрой — деликатная, но весьма распространенная проблема у мужчин и женщин. Чаще всего данному заболеванию подвержены люди старше 45 лет, однако сегодня этот диагноз ставится и более молодым людям.
Геморрой не только вызывает неприятные ощущения — он опасен многочисленными осложнениями в виде железодефицитной анемии, тромбозов и ущемления геморроидальных узлов. Поэтому при первых же симптомах заболевания следует обратиться к врачу-проктологу. На ранних стадиях возможно лечение геморроя без операции, но чем более запущена болезнь, тем сложнее будет терапия.
Клиническая картина
Геморрой вызывается застоем крови в венах нижних отделов кишечника. Это «профессиональная» болезнь всех, кто проводит много времени в сидячем положении, например водителей и офисных работников, часами не встающих из-за руля и компьютера. Развитию геморроя также способствуют частые запоры, беременность и роды — одним словом, все состояния, провоцирующие заметное повышение внутрибрюшного давления. В группе риска находятся и люди с лишним весом, и те, кто часто вынужден поднимать тяжести (грузчики, спортсмены).
Как проявляется геморрой? Это зависит от тяжести заболевания. Геморрой развивается постепенно, в течение нескольких лет, и порой заметить его ранние признаки бывает непросто. Проктологи различают 4 стадии развития геморроя .
- Первая стадия. Увеличение геморроидальных узлов, зуд, кровянистые выделения во время дефекации. На первой стадии симптомы могут пропадать и появляться снова.
- Вторая стадия. Те же симптомы, что и на первой стадии, плюс выпадение геморроидальных узлов при опорожнении кишечника или поднятии тяжестей и умеренные кровотечения из заднего прохода.
- Третья стадия. Выпадение узлов даже при небольшом напряжении, которое можно исправить только механически, вправляя их вручную. Более заметные кровянистые выделения, тяжесть, отек ануса.
- Четвертая стадия. Постоянное выпадение геморроидальных узлов, которое практически невозможно исправить, частые кровотечения, боль, воспаление тканей вокруг анального отверстия. Из-за постоянных кровотечений развивается анемия.
Виды геморроя и симптомы проявления
Медицина различает три формы геморроя: внутренний , наружный и комбинированный .
При внутреннем геморрое наблюдается варикозное расширение вен, расположенных в глубине анального канала. Зачастую эта форма проявляется кровотечениями, а при напряжении геморроидальные узлы могут выпадать и ущемляться.
Для наружного геморроя кровотечения не характерны, так как узлы располагаются снаружи прямой кишки, вокруг анального отверстия, и не травмируются при дефекации. Но это не означает, что такой геморрой можно оставлять без лечения: со временем возникает риск появления тромбоза и воспаления наружных геморроидальных узлов. Наружный геморрой проявляется зудом и дискомфортом, а при пальпации можно нащупать небольшие уплотнения вокруг ануса. При тромбозе возникают сильная боль, отек, а порой и повышение температуры. При запущенных стадиях воспалительный процесс может захватывать окружающие ткани вплоть до развития парапроктита (гнойного воспаления).
Комбинированный геморрой — это сочетание двух вышеописанных видов заболевания.
Варианты лечения геморроя
Как вылечить геморрой? Многие надеются, что победить эту болезнь можно без участия врача. Все-таки геморрой — проблема очень деликатная, и люди нередко стесняются обращаться за помощью, надеясь на народные методы. Но пока больной пробует на себе «бабушкины» средства, он теряет время, и зачастую отчаявшиеся люди приходят в больницу слишком поздно, когда болезнь запущена и другого варианта, кроме оперативного лечения, нет.
Лечение геморроя без операции возможно только на ранних стадиях заболевания. При первых же признаках нужно записаться на консультацию к проктологу. Если болезнь только началась, врач, скорее всего, назначит лечение медикаментами.
Медикаментозное лечение геморроя
На ранних стадиях заболевания для лечения применяются комбинации обезболивающих, противовоспалительных, тромболитических, кровеостанавливающих и флеботонических средств.
Патогенетическая терапия
Это лечение направлено на нормализацию пищеварения и устранение запоров. Назначаются диета и ферментные препараты, нормализующие деятельность желудочно-кишечного тракта.
Тонусоповышающая терапия
Для улучшения венозного тонуса прописывают флеботонические средства, например на основе троксевазина [1] , трибенозида [2] и других веществ.
Симптоматическая терапия
Боль при геморрое приносит немало страданий, поэтому в схему лечения часто входят обезболивающие препараты. Для снятия болевого синдрома применяют анальгетики в сочетании с противовоспалительными препаратами.
Антитромбозная терапия
Тромбоз геморроидальных узлов требует лечения антикоагулянтами, такими как гепариновая мазь. В острой стадии заболевания, при воспалении узлов, применяют терапию комбинированными препаратами, содержащими противовоспалительный, тромболитический и обезболивающий компоненты. Если воспаление распространилось на прилегающие ткани, прописывают водорастворимую противовоспалительную мазь, например «Левосин» [3] или «Левомеколь» [4] .
Хирургическое лечение геморроя
Еще 20 лет назад хирургическое вмешательство было основной процедурой в терапии геморроя, однако в наши дни оперативное лечение показано лишь при запущенных формах заболевания. Следует отметить, что и техника таких операций сильно изменилась: теперь оперативное лечение геморроя проводится малоинвазивным способом. Современная медицина предлагает несколько вариантов избавления от этого заболевания.
Инфракрасная фотокоагуляция
Воздействие на узел высокой температурой, создаваемой термокоагулятором. Рабочая часть аппарата прикладывается к геморроидальному узлу на одну–две секунды, в результате чего происходит микроожог, и узел, лишенный кровоснабжения, со временем отмирает. Реабилитационный период занимает примерно один день.
Склеротерапия
Эта процедура применяется на ранних стадиях геморроя. В узел инъекционно вводится склерозирующее вещество, после чего он со временем атрофируется.
Лигирование латексными кольцами
Эта процедура была разработана давно, однако малая травматичность делает ее популярной и в наши дни. На основание узла при помощи специального прибора надевается очень тугое латексное кольцо, которое блокирует кровоснабжение узла, вследствие чего он через семь–десять дней отмирает и отторгается.
Трансанальная дезартеризация геморроидальных артерий под допплер-контролем
Современная процедура, в основе которой лежит снижение притока крови к геморроидальному узлу. При помощи ультразвука врач находит конечные ветви артерий, питающих геморроидальные узлы, и перевязывает их, после чего узлы постепенно атрофируются. У процедуры есть много модификаций, позволяющих назначать ее даже на четвертой стадии болезни. Реабилитационный период занимает один–два дня.
Электрокоагуляция
Еще одна распространенная малоинвазивная процедура, применяемая на ранних стадиях геморроя. Прибор для электрокоагуляции представляет собой пинцет из двух электродов. Основание узла зажимается между ними, после чего на электроды подается переменный ток, вызывающий денатурацию тканей основания узла.
Лазерная коагуляция
Эта процедура считается еще менее травматичной и болезненной, чем другие виды коагуляции. Сфокусированный лазерный луч срезает наружный узел у основания, а внутренние узлы выжигает изнутри. На их месте образуется соединительная ткань. После лазерной коагуляции не остается рубцов.
Народная медицина и лечение геморроя
При геморрое ни в коем случае нельзя заниматься самолечением, а применение любых народных средств обязательно должно быть согласовано с врачом-проктологом. Народная медицина не может быть основой терапии, она лишь дополнение к курсу лечения.
Определенную пользу могут принести отвары трав с противовоспалительными и кровеостанавливающими свойствами — почечуйной травы, тысячелистника, крапивы. Многие растения обладают способностью укреплять сосуды. К таким растительным венотонизирующим средствам относятся конский каштан и шиповник, которые следует принимать в виде настоев.
Облегчить боль и кровоточивость при наружном геморрое помогут пятиминутные прохладные ванны или теплые ванны с отварами таких трав, как календула, шалфей или ромашка: они снимают воспаление.
Стоимость лечения геморроя
Многих интересует, как вылечить геморрой навсегда, не потратив слишком много денег. Народные средства очень дешевы, однако они не решают проблему окончательно. Чтобы избавиться от этой болезни, нужно пройти медикаментозный курс лечения геморроя или же сделать операцию, если таблетки и мази уже не могут помочь.
Стоимость лечения зависит от стадии заболевания, выбранных процедур и, конечно, ценовой политики клиники. Первичная консультация врача-проктолога, с которой начинается любое лечение, обойдется примерно в 1500–5000 рублей, повторные приемы стоят меньше. Медикаментозное лечение обычно относительно недорогое — 5000–10 000 рублей в зависимости от стадии заболевания и наличия осложнений.
Оперативное лечение дороже — это еще один повод не затягивать с визитом к врачу. Стандартная геморроидэктомия обойдется примерно в 40 000–50 000 рублей, трансанальная дезартеризация геморроидальных артерий — от 45 000 рублей, лигирование или склерозирование одного геморроидального узла — от 5 000 рублей.

Источник: www.kp.ru
Причины и факторы риска
К развитию геморрагического инсульта приводит разрыв церебрального кровеносного сосуда, который чаще всего происходит на фоне значительного и резкого повышения артериального давления. К подобным разрывам предрасполагают:
- сосудистые аномалии (врожденные аневризмы, милиарные аневризмы);
- деструкция сосудистой стенки, вызванная протекающим в ней воспалительным процессом (васкулитом).
Значительно реже развитие геморрагического инсульта бывает обусловлено диапедезным, т. е. появляющимся вследствие повышения проницаемости сосудистой стенки, а не нарушения ее целостности, кровотечением (10-15% случаев). В основе патологического механизма этой формы кровотечения лежат нарушения вазомоторных реакций, которые приводят сначала к длительному спазму кровеносного сосуда, сменяющемуся его выраженной дилатацией, т. е. расширением. Этот процесс сопровождается повышением проницаемости стенки сосудов, в результате через нее в мозговое вещество начинают пропотевать форменные элементы крови и плазма.
Причинами, приводящими к развитию геморрагического инсульта, являются:
- артериальная гипертензия;
- аневризмы сосудов головного мозга;
- артериовенозная мальформация головного мозга;
- васкулиты;
- амилоидная ангиопатия;
- геморрагические диатезы;
- системные заболевания соединительной ткани;
- терапия антикоагулянтами и/или фибринолитическими средствами;
- первичные и метастатические опухоли головного мозга (в процессе роста они прорастают в стенки кровеносных сосудов, вызывая тем самым их повреждение);
- каротидно-кавернозная фистула (патологическое соединение между пещеристым синусом и внутренней сонной артерией);
- энцефалиты;
- кровоизлияния в гипофиз;
- идиопатические субарахноидальные кровоизлияния (т. е. те, кровоизлияния в подпаутинное пространство головного мозга, причину которых установить не удается).
Усилить повреждающее действие вышеперечисленных причин могут следующие факторы:
- избыточная масса тела;
- длительный стаж курения;
- злоупотребление спиртными напитками;
- наркомания (особенно употребление кокаина и амфетаминов);
- нарушения липидного профиля;
- хронические интоксикации;
- тяжелый физический труд;
- длительное нервное перенапряжение.
Очаг кровоизлияния в 85% случаев локализуется в области больших полушарий, значительно реже – в области ствола головного мозга. Однако такая нетипичная локализация отличается крайне неблагоприятным прогнозом, так как в этом участке расположены дыхательный и сосудодвигательный центры, а также центр терморегуляции.
В тех случаях, когда образующаяся при кровоизлиянии гематома располагается в толще мозговой ткани, она нарушает ликворный и венозный отток. В результате нарастает отек головного мозга, приводящий к повышению внутричерепного давления, смещению мозговых структур и развитию витальных дисфункций.
Изливаясь в область базальных цистерн, кровь смешивается с цереброспинальной жидкостью, что, в свою очередь, становится причиной гибели нейронов, гидроцефалии и спазма кровеносных сосудов.
Формы заболевания
В зависимости от локализации кровоизлияния выделяют следующие типы геморрагических инсультов:
- субарахноидальные – кровотечение исходит из сосудов паутинной оболочки, кровь изливается в подпаутинное пространство (т. е. пространство между паутинной и мягкой оболочками);
- внутримозговые – гематома располагается в толще ткани вещества головного мозга;
- вентрикулярные – кровь проникает в водопровод мозга или желудочки;
- смешанные – сочетает признаки двух и более видов.
Расположение гематомы в определенной анатомической области головного мозга сопровождается появлением специфической симптоматики, что в ряде случаев позволяет уже при первичном осмотре пациента определить ее локализацию.
Очаг кровоизлияния в 85% случаев локализуется в области больших полушарий, значительно реже – в области ствола головного мозга
По этиологии геморрагические инсульты подразделяются на два типа:
- первичные – кровоизлияние происходит в результате микроангиопатии (истончения стенок кровеносных сосудов). Во время гипертонического криза, когда внезапно и значительно повышается артериальное давление, истонченный участок артерии не выдерживает и разрывается;
- вторичные – кровотечение возникает в результате разрыва приобретенной или врожденной мальформаци сосудов головного мозга.
В зависимости от локализации гематомы:
- лобарные – границы гематомы не выходят за пределы одного из полушарий головного мозга;
- латеральные – кровоизлияние происходит в подкорковые ядра;
- медиальные – кровоизлияние охватывает таламус;
- гематомы заднечерепной ямки;
- смешанные.
Стадии заболевания
В зависимости от длительности патологического процесса выделяют следующие стадии геморрагического инсульта:
- Острейшая. Продолжается первые 24 часа от момента возникновения кровоизлияния. Критически важно, чтобы квалифицированная медицинская помощь была оказана в этот период.
- Острая. Начинается через сутки после инсульта и длится 3 недели.
- Подострая. Начинается с 22-го дня заболевания и продолжается до 3-х месяцев.
- Ранняя восстановительная. С трех месяцев до полугода.
- Поздняя восстановительная. С полугода до года.
- Стадия отдаленных последствий. Начинается через год после перенесенного инсульта и длится до исчезновения его последствий, в ряде случаев пожизненно.
Симптомы геморрагического инсульта
Клиническая картина геморрагического инсульта развивается обычно на фоне значительно повышенного артериального давления, сильного эмоционального всплеска, физического перенапряжения.
В некоторых случаях инсульту предшествуют головная боль, видение окружающих предметов в красном цвете, прилив крови к лицу. Но чаще всего заболевание развивается остро (отсюда его старинные названия – удар, апоплексия).
Первыми клиническими признаками геморрагического инсульта являются:
- сильнейшая головная боль, которую пациенты описывают как нестерпимую, самую сильную в их жизни;
- гиперемия лица;
- нарушения сердечного ритма;
- шумное, хриплое неритмичное дыхание;
- нарушение глотательной функции;
- расширение зрачков;
- заметная взгляду пульсация кровеносных сосудов шеи;
- тошнота, повторная рвота;
- паралич некоторых мышечных групп;
- высокий уровень артериального давления;
- нарушения мочеиспускания;
- нарушения сознания разной степени выраженности (от легкой заторможенности до комы).
Признаки геморрагического инсульта нарастают очень быстро. Глубинные и обширные кровоизлияния приводят к дислокации головного мозга, что проявляется возникновением судорог, потерей сознания, комой.
Выраженность очаговых неврологических симптомов при геморрагическом инсульте определяется местом расположения гематомы.
Обширное кровоизлияние в области базальных ядер головного мозга сопровождается нарушением сознания, коллатеральным гемипарезом и гемианестезией (т. е. нечувствительностью и частичным параличом правой или левой половины тела), поворотом глаз в сторону поражения.
При подозрении на геморрагический инсульт выполняют магниторезонансную или компьютерную томографию головного мозга. Это позволяет точно определить локализацию внутричерепной гематомы, ее размер, наличие отека и дислокации мозга.
Гематома в области таламуса приводит к утрате сознания, коллатеральным гемианестезии и гемипарезу, ограничению движения глазных яблок по вертикали, возникновению синдрома Парино (миоз со сниженной реакцией зрачков на свет).
При внутримозжечковой гематоме развивается динамическая и статическая атаксия, расстройства сознания, выпадают функции черепных нервов, возникает парез и нарушается движение глазных яблок.
Симптомами кровоизлияния в варолиев мост являются:
- сходящееся косоглазие;
- сужение зрачков до точечных размеров с сохранением их реакции на свет;
- квадриплегия (тетраплегия, парез или паралич всех четырех конечностей) с децеребрационной ригидностью (повышение тонуса всех групп мышц с преобладанием тонуса мышц-разгибателей);
- кома.
Симптомами геморрагического инсульта могут стать нарушения речи, чувствительности, критики, поведения, памяти.
Наиболее тяжелыми являются первые 2-3 недели заболевания, так как в этот период развивается и прогрессирует отек головного мозга. В этот момент присоединение к симптомам геморрагического инсульта любых соматических осложнений (пневмония, обострение хронических заболеваний сердца, печени или почек) способно стать причиной летального исхода.
К концу третьей недели состояние пациентов стабилизируется, затем начинает улучшаться. Происходит постепенный регресс общемозговых проявлений геморрагического инсульта, на первый план выступает очаговая симптоматика, которая и определяет в дальнейшем степень тяжести состояния пациентов и возможность восстановления нарушенных функций.
Читайте также:
7 советов по профилактике инсульта
Инсульт: 9 интересных фактов о недуге
6 наиболее распространенных мифов о человеческом мозге
Диагностика
При подозрении на геморрагический инсульт выполняют магниторезонансную или компьютерную томографию головного мозга. Это позволяет точно определить локализацию внутричерепной гематомы, ее размер, наличие отека и дислокации мозга. Для контроля инволюции гематомы МРТ или КТ проводят повторно на определенных этапах лечения.
Кроме того, применяют следующие методы диагностики:
- исследование свертывающей системы крови;
- определение содержания в крови наркотических веществ;
- ангиография (проводится пациентам с нормальным уровнем артериального давления и при локализации гематомы в нетипичной зоне);
- люмбальная пункция (выполняют в случае невозможности проведения компьютерной томографии).
Тяжесть состояния пациента, перенесшего геморрагический инсульт, степень развития инвалидности и выживаемости во многом зависят от локализации внутричерепной гематомы.
Дифференциальная диагностика
Геморрагический инсульт дифференцируют, прежде всего, с ишемическим. Для ишемического инсульта характерны постепенное начало, нарастание очаговой симптоматики и сохранность сознания. Геморрагический инсульт начинается остро, с развития общемозговых симптомов. Однако на догоспитальном этапе провести дифференциальную диагностику, полагаясь только на особенности клинической картины заболевания, невозможно. Поэтому больного с предварительным диагнозом «инсульт» госпитализируют в стационар, где проводят необходимые исследования (МРТ, КТ головного мозга, люмбальную пункцию), которые позволят поставить правильный окончательный диагноз.
Значительно реже причиной нарушения мозгового кровообращения становятся сотрясения и ушибы головного мозга, а также интракраниальные гематомы травматического происхождения. В последнем случае развитию гемипареза предшествует светлый промежуток (время от момента травмы и до момента возникновения гемипареза). Кроме того, предположить травматическую этиологию расстройства мозгового кровообращения в данном случае позволяет анамнез – указание на черепно-мозговую травму.
Геморрагический инсульт необходимо дифференцировать от кровоизлияния в ткань опухоли мозга, в частности мультиформной спонгиобластомы. Подозрение на опухолевый характер заболевания может возникнуть в том случае, если в анамнезе имеются указания на длительные головные боли, изменения личности пациента, которые предшествовали возникновения гемипареза.
В относительно редких случаях возникает необходимость в дифференциальной диагностике геморрагического инсульта и состояния после парциальных (джексоновских) эпилептических припадков.
Лечение геморрагического инсульта
Пациентов с геморрагическим инсультом госпитализируют в отделение реанимации и интенсивной терапии. Лечение начинается с проведения мероприятий, направленных на поддержание жизненно важных функций и профилактику развития осложнений. К ним относятся:
- адекватная оксигенация (подача увлажненного кислорода через маску или носовые катетеры, при необходимости перевод на искусственную вентиляцию легких);
- стабилизация артериального давления (недопустимо как значительное повышение, так и резкое снижение артериального давления);
- мероприятия, направленные на уменьшение отека головного мозга и снижение внутричерепного давления;
- профилактика и терапия инфекционных осложнений;
- постоянное медицинское наблюдение за пациентом, так как возможно внезапное и быстрое ухудшение его состояния.
Медикаментозное лечение геморрагического инсульта подбирается неврологом и реаниматологом.
Для прекращения дальнейшего кровоизлияния в ткани головного мозга пациенту назначают препараты, уменьшающие проницаемость сосудистых стенок, и гемостатики.
Для снижения внутричерепного давления показано применение осмотических диуретиков и салуретиков, коллоидных растворов. Терапия мочегонными препаратами требует регулярного контроля концентрации электролитов в крови и своевременной коррекции водно-электролитного баланса при необходимости.
С целью защиты головного мозга от гипоксии и повреждения свободными радикалами используют препараты, обладающие выраженным антиоксидантным действием, например, Мексидол.
Хирургическое лечение геморрагического инсульта показано при диаметре внутричерепной гематомы свыше 3 см.
При глубоких внутричерепных гематомах раннее вмешательство не оправдано, так как оно сопровождается углублением неврологического дефицита и высокой послеоперационной летальностью.
Латеральные и лобарные гематомы удаляют прямым транскраниальным способом. При медиальной форме геморрагического инсульта возможно произвести удаление гематомы более щадящим стереотаксическим методом. Недостатком стереотаксического метода является невозможность осуществления тщательного гемостаза, поэтому после подобных операций существует риск возникновения повторного кровотечения.
В некоторых случаях помимо удаления гематомы производят и дренирование желудочков мозга. Показаниями к расширенному хирургическому вмешательству служат гематома мозжечка, сопровождающаяся окклюзионной водянкой головного мозга и массивные вентрикулярные кровоизлияния.
При всех достижениях современной медицины 40% больных умирает в первый месяц после инсульта и 5–10% в течение последующего года.
Возможные последствия геморрагического инсульта и осложнения
Тяжесть состояния пациента, перенесшего геморрагический инсульт, степень развития инвалидности и выживаемости во многом зависят от локализации внутричерепной гематомы.
Образование гематомы в области желудочков мозга вызывает нарушения ликвородинамики, в результате чего быстро прогрессирует отек головного мозга, который, в свою очередь, способен привести к летальному исходу уже в первые часы кровоизлияния.
Наиболее распространенным вариантом заболевания является кровотечение в паренхиму мозга. Кровь пропитывает нервную ткань и вызывает массивную гибель нейронов. Последствия геморрагического инсульта в этом случае определяются не только локализацией патологического очага, но и его размерами.
После обширного кровоизлияния в отдаленном периоде наблюдаются следующие осложнения:
- нарушения движения конечностей, недостаточная их координация;
- отсутствие чувствительности в пораженных участках тела;
- нарушения глотания;
- нарушения функции тазовых органов;
- сложности в процессе восприятия, обработки и запоминания информации, утрата или снижение способности к обобщению, логическому мышлению;
- нарушения речи, счета, письма;
- различные нарушения психики и поведенческих реакций (нарушение ориентации в пространстве, тревожность, отрешенность, мнительность, агрессивность).
Здоровый образ жизни значительно снижает риск развития атеросклероза и гипертонической болезни, в результате чего снижается и риск внутричерепных кровоизлияний
Прогноз при геморрагическом инсульте
В целом прогноз при геморрагическом инсульте неблагоприятен. По данным разных авторов смертность достигает 50–70%. К летальному исходу приводят нарастающий отек и дислокация головного мозга, рецидивирующее кровоизлияние. Более 65% выживших пациентов приобретают инвалидность. Факторами, утяжеляющими прогноз заболевания, являются:
- пожилой возраст;
- заболевания сердечно-сосудистой системы;
- кровоизлияние в желудочки мозга;
- локализация гематомы в стволе головного мозга.
Наиболее неблагоприятный прогноз при геморрагическом инсульте в плане восстановления ментальной, чувствительной и двигательной функции отмечается при обширных гематомах, поражении глубинных структур головного мозга (лимбическая система, подкорковые ядра), ткани мозжечка. Кровоизлияние в стволе головного мозга (область сосудодвигательного и дыхательного центров) даже при своевременно начатой интенсивной терапии приводит к быстрой гибели пациентов.
Большинство выживших после инсульта больных остаются обездвиженными, утрачивают способность к самообслуживанию. В результате у них нередко развивается застойная патология – пролежни, тромбоз вен нижних конечностей, что, в свою очередь, приводит к развитию тромбоэмболических осложнений, среди которых наиболее опасным является ТЭЛА (тромбоэмболия легочной артерии). Кроме того, часто развиваются инфекции мочевыводящих путей, застойная пневмония, сепсис, хроническая сердечная недостаточность. Это еще больше ухудшает качество жизни больных, а также становится причиной летальных исходов в раннем и позднем отдаленном периоде.
Источник: www.neboleem.net
Комментарии
(мультицентрическое рандомизированное двойное слепое плацебо контролируемое клиническое исследование)
М. Шавене, М. Либескинд РЕЗЮМЕ:
Цель: оценить эффективность купирования функциональной симптоматики острых геморроидальных кризов при использовании 1200-1800 мг полусинтетического диосмина в сутки, представленного в форме таблеток по 600 мг.
Метод: мультицентрическое рандомизированное двойное слепое плацебо контролируемое исследование.
Пациенты: 94 пациента, страдающих либо внешним геморроидальным тромбозом, либо внутренним геморроидальным приступом, сопровождающимся выраженной гиперемией.
Критерии эффективности: выраженность боли, отёка, гиперемии в день 0 и в день 7 (основной критерий), общая выраженность других признаков в день 0 и в день 7, общая оценка терапевтического эффекта врачом и сроки исчезновения боли.
Результаты: выявлен достоверно (р=0,017) более выраженный регресс основных симптомов в группе полусинтетического диосмина (ПД), а также более быстрое исчезновение боли и более высокая оценка врачом эффективности лечения в группе ПД.
Вывод: назначение полусинтетического диосмина значительно уменьшает выраженность основных симптомов геморроидального криза.
Ключевые слова: диосмин полусинтетический, геморроидальный криз, функциональная симптоматика.
Введение
В любом научном труде, затрагивающем лечение геморроя, излагается определенное количество общих положений. Два положения нам кажутся основными: не существует геморроидального заболевания, а существуют пациенты – «носители» геморроя. Можно сказать, что геморрой является частью нормальной анатомии, и любая такого рода патология соответствует аномалиям различных тканей, которые способствуют созданию нормальной анатомо-физиологической анальной системы.
Также не существует, как такового, лечения геморроя; существуют лишь способы лечения, направленные на ту или иную составляющую геморроидальной патологии. Точкой приложения всех способов лечения являются сосуды.
Все анатомические исследования этой области указывают на сложность её строения, что обусловлено наличием в ней двух тканей различного эмбриологического происхождения.
Промежуточная зона – хрупкая по своей природе. Сложный мышечный аппарат прикрепляет, более или менее основательно, эти ткани одну к другой, при этом вне дефекации скольжение их частичное.
Томсон [1,2] смог описать настоящие сосудистые подушечки, соответствующие самым обычным геморроидальным связкам. Прогрессирующее повреждение этих различных элементов составляет внутренний геморрой.
Острый геморрой (геморроидальный криз) отличается от этой хронической патологии и требует иного подхода. Речь идет о картине, называемой геморроидальным тромбозом, сопровождающимся при настоящих степенях тромбами, более или менее многочисленными, а также обширными отёками. По-видимому, тромбы образуются внутри самих венозных сосудов, внутренние стенки которых могут быть очень ломкими, повреждаясь иногда при соприкосновении одна с другой. Случай геморроидального криза сам по себе объяснить трудно. Малейшее агрессивное действие на анальную область может осложниться тромбозом. Нет спонтанного тромбоза, он всегда связан с дефекацией. Состояние свёртывающей системы крови роли не играет: тромбозы могут внезапно появляться даже при проведении терапии антикоагулянтами. Возникновение тромбоза может быть связано с париетальными сосудистыми изменениями, нарушениями местной гемодинамики, вызванными грубыми механическими либо вазомоторными повреждениями. Наконец, следует отметить возможность появления болевого синдрома без видимого тромбоза, сопровождающегося отёком, полнокровием и гиперемией кожи и слизистой ануса. Он требует такого же терапевтического подхода, что и другие острые случаи, что объясняет их включение в наш протокол исследования.
Диосмин полусинтетический является активным веществом двух препаратов, уже выпущенных в продажу в виде таблеток по 150 мг и 300 мг, предназначенных для купирования симптомов, вызванных лимфовенозной недостаточностью или геморроидальным кризом. В последнем случае доза препарата должна быть увеличена, в результате чего к его сосудотропному эффекту добавляется чисто противовоспалительный местный эффект. Дозировка диосмина 600 мг уменьшает количество принятых за сутки таблеток, что обеспечивает минимальное количество суточных приемов препарата.
Материал и методы
Цель этой работы – изучение эффективности полусинтетического диосмина в сравнении с плацебо при остром геморрое (геморроидальном кризе). В исследование были включены 96 пациентов: 2 группы по 48 человек. У них был диагностирован острый геморрой либо в форме внешнего тромбоза, не зависящего от хирургического лечения, либо в форме внутреннего геморроидального приступа с выраженной гиперемией и полнокровием, сопровождающимися внешним отёком ануса, без клинически обнаруженного тромбоза.
Ход исследования
Клиническое исследование, проводимое в соответствии с существующими законами и при соблюдении всех необходимых правил, было осуществлено 11 проктологами с участием 94 пациентов (по 47 в каждой группе).
Исследование включало два посещения больным лечащего врача: первое в день 0 (консультация перед включением в исследование) и второе в день 7 (контрольная консультация в конце исследования).
При включении в исследование (д0) у всех пациентов был собран анамнез и проведено тщательное клиническое обследование. Учитывалась как имевшая место ранее патология геморроидальных узлов и, в целом, ЖКТ, так и подробный анализ настоящего заболевания. Фиксировались основные критерии, по которым оценивается динамика заболевания. Второе обследование (д7), проводимое в тех же условиях и тем же врачом-проктологом, позволило оценить динамику процесса по учитывавшимся основным критериям, оценить возможные второстепенные эффекты, а также откорректировать методику лечения.
Критерии включения и невключения в исследование
Из всех существующих мы выбрали два основных критерия: _ отек, полнокровие и гиперемия кожи и слизистой анальной области, подтверждённые эндоскопически. _ острая боль в течение максимум 4-х дней с момента заболевания (такой временной критерий важен, поскольку общеизвестна возможность спонтанного регресса боли при остром геморроидальном приступе).
В исследование не были включены пациенты с трещинами заднего прохода, пролабированием тромбированных геморроидальных узлов или банальным криптитом, а также те, кто в период геморроидального приступа принимал венотоники либо стероидные и нестероидные противовоспалительные препараты независимо от способа употребления, и, наконец, те больные, у которых в анамнезе имелась непереносимость диосмина.
Лечение
Полусинтетический диосмин и плацебо назначались в обеих группах в виде монотерапии. ПД больные принимали по 1 таблетке 3 раза в день во время еды (1800 мг) в течение первых 4-х дней, затем по 1 таблетке 2 раза в день (1200 мг) в течение следующих 3-х дней. По такой же схеме осуществлялся и приём плацебо.
Во время лечения допускался прием парацетамола и слабительных средств.
Оценка эффективности
Эффективность лечения оценивалась по тем же критериям, что и включение в исследование: отёк и полнокровие, с одной стороны, и боль, с другой стороны.
Оценка выраженности симптомов производилась по 4-бальной шкале:
«0» – отсутствует;
«1» – слабо выражен;
«2» – умеренно выражен;
«3» – резко выражен.
Пациенты включались в исследование лишь при наличии, как минимум, оценки «2» для каждого симптома.
Учитывались также три второстепенных критерия: кровотечение и тенезмы, объем самого тромбоза и возможность выпадения геморроидальных узлов. Они были объединены в группу «других симптомов» острого геморроя. Выраженность каждого из них оценивалась от «0» до «3». Перед началом лечения (д0) суммарная оценка второстепенных симптомов была от «0» до «2».
Контрольное обследование проводилось исследователями на 7 день лечения. Общий результат лечения оценивался по 3-бальной шкале:
3 – хороший результат (выздоровление);
2 – средний результат (необходимо продолжить медикаментозное терапию либо произвести хирургическое вмешательство);
1 – «нулевой» результат (отсутствие улучшения либо ухудшение).
Наконец, точно фиксировалась дата исчезновения боли. Это делалось для того, чтобы определить сроки исчезновения боли по отношению к моменту её появления и по отношению ко времени начала лечения (д0).
Статический анализ
Гомогенность групп при включении в исследование была определялась с помощью теста Х2 (либо теста вероятности Фишера в случае недостаточного количества испытуемых) для определения количественных параметров и анализа разности при главном факторе (или тест Крюскаля-Валлиса в случае асимметрии при распределении). Определение качественных критериев эффективности производилось с помощью теста Крюскаля-Валлиса: учитывались соотношение (д7 – д0) / д0 для «боли» и «отёка» и разница д0 – д7 для других симптомов. Этот же тест был использован для сравнения сроков исчезновения боли и для клинической оценки врача в конце исследования.
Анализ переносимости был исключительно описательным.
Результаты
Напомним, что в исследование были включены 94 пациента. Часть пациентов выбыла из исследования в связи с нижеследующим:
- наличие причин для не включения в эксперимент;
- преждевременный выход из исследования (в группе ПД 3 пациента: 1 – потерян из виду, 1 – непереносимость, 1 – неэффективность; в группе плацебо: 1 пациент – неэффективность лечения);
- отклонение от протокола (главным образом не соблюдена дата контрольной консультации, самолечение или изменение сопутствующего лечения).
Каждый из этих случаев был подвергнут критическому анализу, после чего для оценки эффективности использовались результаты лечения 84 пациентов (40 – в группе плацебо и 44 – в группе полусинтетического диосмина), а для оценки переносимости – результаты лечения 91 пациента (45 и 46 соответственно).
Из 93 пациентов мужчин было 41, женщин – 52, средний возраст их составил 41,8±4,3 года. Основные моменты изложены. Можно говорить о гомогенности обеих групп перед началом исследования (д0), подчеркивая однородные характеристики.
Таким образом, у 72% пациентов (67 из 93), имеющих геморрой в анамнезе, можно отметить относительную давность болей (около 10 лет), обычную недельную продолжительность острых приступов, постоянное присутствие предрасполагающего фактора с преобладающей ролью переходных болей. Также интересно отметить, что 70% пациентов из этой группы (43 из 67) прошли минимум один раз медикаментозное лечение и что треть из них (26 из 67) перенесли хирургическое лечение.
Интересны характеристики приступа, побудившие пациента к консультации:
- продолжительность болевого синдрома, в среднем, 2 дня (шкала от 0 до 5);
- постоянство воздействия способствующих геморрою факторов;
- если у 64,5% пациентов (60 из 93) был диагностирован геморроидальный тромбоз, то у 35,5% (33 из 93) определена предрасположенность к приливам крови, без явного тромбоза.
Что касается главных критериев (боль, отёк, полнокровие), оценка их выраженности в д0 и в д7 в обеих группах показала достоверно (р=0,017) более значительный их регресс в группе полусинтетического диосмина (таблица 1, схема 1).
Таблица 1
| Параметры | Группа Плацебо | Группа ПД |
|---|---|---|
| Выраженность основных симптомов в д0 | 4,76 ± 0,20 (n=46) |
4,74 ± 0,22 (n=47) |
| Выраженность основных симптомов в д7 | 1.52 ± 0.42 (n=40) |
0,98 ± 0,38 (n=44) |
| Индекс: (д0 – д7) / д0 | 0.67 ± 0.10 (n=40) |
0,80 ± 0,08 (n=44) |
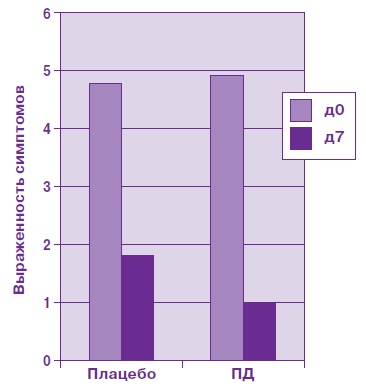 Схема 1 Динамика основных симптомов острого геморроя (р=0,017) |
 Схема 2 Динамика других симптомов острого геморроя (р=0,039) |
Интересно отметить, что из всех симптомов кровотечение является самым значительным.
Сроки исчезновения боли относительно д0 были достоверно (р=0,042) меньше в группе ПД (3,10±0,40 дней против 3,65± 0,50 дней в группе плацебо). Однако эти сроки незначительно различаются относительно даты реального начала болей. Это не удивительно, поскольку все случаи геморроидальных кризов, включённые в исследование, были достаточно «свежие», а исчезновение болей обычно происходит в течение 10 дней. Наконец, общая оценка эффективности лечения врачом была выше в группе ПД (схема 3).

Схема 3
Общий результат лечения
Анализ клинической переносимости показал, что лишь один пациент (1%) прервал активное лечение из-за появления побочных эффектов (диарея). Незначительные побочные действия, не потребовавшие прекращения лечения, были отмечены в 5 случаях в группе плацебо и в 4 случаях в группе ПД .
Дискуссия
Это исследование требует некоторых комментариев. Вспомним, что основной проблемой является сам геморрой. Задача клинициста – определить основное различие между симптомами острого геморроидального приступа и болями, связанными с хронической геморроидальной патологией. Мы ограничились только острым геморроем, зная, что хронический геморрой лишь незначительно поддаётся влиянию медикаментозной терапии и требует, обычно, хирургического лечения. Руководствуясь этой точкой зрения, мы не пытались найти способы профилактики острых приступов геморроя.
Положительная клиническая динамика в группе ПД обусловлена выраженным регрессом комплекса симптомов (боль, отёк, полнокровие), который при включении в исследование был принят как главный критерий оценки. Этот симптомокомплекс, конечно же, лучше всего поддается воздействию венотоника как в случае видимого тромбоза, так и без него.
Механизм действия полусинтетического диосмина, этой ангиопротективной молекулы, неоднозначен и отличается от действия других патентованных средств. Ликвидация им воспалительных явлений объясняется быстротой действия на отёки, полнокровие и боль. Это противовоспалительное действие полусинтетического диосмина ещё более выражено, когда он применяется в повышенных дозах.
Данный факт доказывают исследования на животных (3,4), что послужило основанием для проведения работы, в которой ПД назначался в дозе 1800 мг с первых дней лечения, а затем 1200 мг в последующие дни.
Объективные результаты показывают реальную эффективность полусинтетического диосмина при использовании его в этих дозах.
Анализ клинической переносимости ПД показывает минимальное количество побочных действий, вызванных приемом этого препарата. Хорошая переносимость лечения – безусловное требование при таком заболевании. Эти результаты должны стоять параллельно с отсутствием эффективности при лечении другими предложенными для терапии геморроидального криза средствами.
В заключение следует отметить, что результаты этого клинического исследования показывают целесообразность применения полусинтетического диосмина в симптоматическом лечении острого геморроидального криза.
Литература
- W.H.F. Thomson. The natura of the hemorroides. Brit. J. Surg., 1975, 62, 542.
- W.H.F. Thomson. Las caussinets tie l`anus et les hemorroides. Arch. Fr. Mal. App. Dig., 1975, 65, 523-7.
- M.Maamer, J.Haring, V.Huet, G.Dutour, M.AuRousseau. Activte anti-complementaire de la diosmine d`hemisynthese. J. Pharmacologie, 1984, 15, 485-6.
- M.C. Bodiner, S.M.Ly, M.Finet, T.Jean. Etude in vitro de l`effet anti-inflammatoire de la diosmine d`hemisynthese dans un sisteme de co-culture de celles endothellales veineuses et de granulocytes humaines. Arteres et veines, 1994, 13, 124-8.
Комментарии
Источник: medi.ru
Краткое описание геморроя
Патология представлена расширением пещеристых вен прямой кишки, сопровождающимся разнообразными симптоматическими проявлениями. Образование отклонения происходит под влиянием внешних факторов:

- малоподвижный образ жизни;
- работа, связанная с частым подъемом грузов;
- длительное пребывание на ногах;
- хронические запоры;
- период вынашивания младенца и момент родов;
- присутствие в ежедневном меню острой пищи;
- алкогольная зависимость и пр.
Постоянно присутствующие факторы провоцируют гиперплазию кавернозных телец с их последующим увеличением в объемах. Под действием нарастающей симптоматики происходит формирование геморроидального узла.
Основным признаком болезни является ректальное кровотечение при опорожнении кишечника.
Возможные осложнения геморроя
Умышленное игнорирование необходимого лечения провоцирует дальнейшее прогрессирование болезни, сопровождающееся рядом осложнений. Часть из них не является угрозой для организма пациента, вызывая общее состояние неудобства и дискомфорта, остальные могут перерасти в реальную угрозу для жизни.

Кровотечения
Постоянно присутствующие застойные явления в области прямой кишки создают дополнительное напряжение – поврежденные участки вен не могут ему противостоять и разрываются.
Изначально присутствует небольшой уровень кровотечения, проявляющийся полосками на каловых массах или пятнами крови на туалетной бумаге. Пациенты обоих полов стараются излечиться собственными силами, используя разнообразные домашние рецепты.
Со временем проблема нарастает, уровень кровотечений увеличивается – у отдельных больных кровь выделяется капельно или струйками. Отсутствие профессиональной помощи позволяет патологии переходить на следующие уровни поражения.
Анемия
Отклонение возникает при условии массивного кровотечения. Патология провоцируется сопутствующим заболеванием крови – низким уровнем свертываемости (у женщин), гемофилией (у мужчин) или сильным истончением стенок пораженных сосудов.
Малокровие порождает снижение показателей гемоглобина в токе крови и поэтапное развитие дефицита железа. Недостаточность полезных веществ позволяет обостряться хроническим болезням и снижает функциональность сердца. Если в анамнезе пациента присутствовали патологии сердечно-сосудистого отдела, то для больного отказ от лечения может закончиться необходимостью реанимационных мероприятий.
Тромбоз
Наружный тип геморроя вызывает ущемление узлов с нарушением кровообращения. Развитие патологии приводит к образованию общей отечности и тромбозу. Изменения в кровотоке затрагивают остальные системы организма. К тяжелым последствиям тромбоза геморроидальных узлов относится тромбоэмболия сосудов.

Осложнения тромбоза узла приводят:
- к частичному или абсолютному некротизированию его тканей;
- постепенному их отторжению;
- образованию небольших язв.
Парапроктит
Воспалительные процессы в подкожной клетчатке провоцируют образование в ней участков нагноения. Парапроктит вызывается проникновением патогенной микрофлоры в организм больного через анальное отверстие.
Из полости прямой кишки инфекция распространяется на рядом расположенные участки тканей, происходит развитие воспаления, формирование гнойных очагов. Гнойные очаги представляют реальную опасность – при попадании их содержимого в ток крови развивается сепсис. При отсутствии экстренной терапии многие больные от него умирают.
Некроз тканей
Ущемление геморроидальных узлов нередко заканчивается отмиранием тканей. Отсутствие кровоснабжения в узле определяется по цвету – изначально багровеет, затем приобретает синеватый оттенок и чернеет. Патология не сопровождается болевым синдромом и требует хирургического лечения.
Может ли геморрой переродиться в рак?
Два заболевания имеют схожие симптоматические проявления, на которых основывается это распространенное заблуждение. Геморрой и рак часто присутствуют в организме пациента совместно, что и порождает уверенность больных.
Однако специалисты считают, что постоянно присутствующие воспалительные процессы в организме, бактериальные инфекции и ряд спровоцированных геморроем осложнений, могут стать источником для образования рака.

Есть предположения, что перерождение клеток организма в аномальные структуры провоцируется:
- полипами;
- парапроктитами;
- анальными трещинами;
- недостаточным количеством поступающих полезных веществ.
Является ли геморрой смертельным заболеванием?
От самого патологического процесса не умирают – смерть наступает в результате развившихся осложнений. Спровоцированные заболевания представляют реальную угрозу для жизни пациента, особенно при отсутствии адекватной терапии.
Больные чаще погибают:
- от массивных кровотечений;
- сепсиса;
- перерождения тканей в онкологические новообразования;
- хронического малокровия;
- тяжелых нарушений функциональности системы кровообращения;
- истощения сердечной мышцы, сосудов и тканей.
Возможный прогноз зависит от «прочности» организма и возраста пациента.

Важность своевременного обращения к доктору
Появление первичных симптоматических проявлений требует незамедлительного обращения в медицинское учреждение. Ложный стыд и отрицание нарастающего патологического процесса спровоцирует необходимость терапии в условиях стационара. Госпитализация – вопрос времени и скорости развития осложнений геморроя.
Своевременное обращение к проктологу позволит вылечить заболевание в краткие сроки с использованием лекарственных препаратов. Переход болезни на последующие стадии могут потребовать оперативного иссечения геморрагических узлов и определенного времени для прохождения послеоперационного периода.
Заключение
Купирование начальных проявлений заболевания при помощи народных методов лечения не даст пациенту гарантии на полноценное излечение. Советы целителей часто приводят к вторичным инфекционным поражениям организма. Геморрой нельзя вылечить овощными и ледяными свечами, травяными настоями.
Патологический процесс затрагивает венозную систему и является провокатором развития септических поражений. Все инфекции, попавшие в ток крови, могут вызвать общее заражение крови и последующий летальный исход. Воспалительные процессы перемещаются на соседние ткани, провоцируя переход болезни в хроническую форму.
Затронутый процессом анальный сфинктер теряет свою функциональность и прекращает удерживать каловые массы в кишечнике. Физический дискомфорт не сопоставим с психологическим – у части больных развиваются стресс и депрессия.
Пациент, еще вчера умиравший от стыда, сегодня погибает от невыносимых болей при развившейся онкологии. Осознание серьезности заболевания поможет больному переступить свою скромность и начать лечение геморроя при появлении первых симптомов.
Источник: zhkt.info
