Общие сведения
Гиповолемический шок представляет собой патологическое состояние, развивающееся под влиянием снижения объема циркулирующей крови в кровеносном русле или дефицита жидкости (дегидратации) в организме. Как следствие, снижается ударный объем и степень наполнения желудочков сердца, что приводит к развитию гипоксии, перфузии тканей и расстройству метаболизма. Гиповолемический шок включает:
- Геморрагический шок, в основе развития которого острая патологическая потеря крови (цельной крови/плазмы) в объеме превышающим 15-20% от всего ОЦК (объема циркулирующей крови).
- Негеморрагический шок, развивающийся по причине выраженной дегидратации организма, вызванной неукротимой рвотой, диареей, обширными ожогами.
Гиповолемический шок развивается преимущественно при больших потерях жидкости организмом (при патологическом жидком стуле, потере жидкости с потом, неукротимой рвоте, перегревании организма, в виде явно неощутимых потерь). По механизму развития он близок к геморрагическому шоку, за исключением того, что жидкость в организме теряется не только из сосудистого кровеносного русла, но и из внесосудистого пространства (из внеклеточного/внутриклеточного пространства).
Наиболее часто в медицинской практике встречается геморрагический шок (ГШ), представляющий собой специфический ответ организма на кровопотерю, выражающийся комплексом изменений с развитием гипотензии, гипоперфузии тканей, синдрома малого выброса, расстройств гемокоагуляции, нарушения проницаемости сосудистой стенки и микроциркуляции, полисистемной/полиорганной недостаточности.
Пусковым фактором ГШ служит патологическая острая кровопотеря, развивающаяся при повреждении крупных кровеносных сосудов в результате открытой/закрытой травмы, повреждениях внутренних органов, при желудочно-кишечных кровотечениях, патологий в период беременности и родового акта.
Летальный исход при кровотечении наступает чаще в результате развития острой сердечно-сосудистой недостаточности и гораздо реже, в связи с утратой кровью своих функциональных свойств (нарушения функции кислородно-углекислого обмена, переноса питательных веществ и продуктов метаболизма).
Значение в исходе кровотечения имеют два основных фактора: объём и скорость потери крови.
инято считать, что острая одномоментная потеря циркулирующей крови за короткий промежуток времени в объёме порядка 40% несовместима с жизнью. Однако, встречаются ситуации, когда больные теряют значительный объём крови на фоне хронического/периодического кровотечения, а пациент не погибает. Это обусловлено тем, что при незначительных одноразовых или хронических кровопотерях существующие в организме человека компенсаторные механизмы достаточно быстро восстанавливают объем крови/скорость ее циркуляции и сосудистый тонус. То есть, именно скорость реализации адаптационных реакций определяет возможность сохранения/поддержания жизненно важных функций.
Различают несколько степеней острой кровопотери:
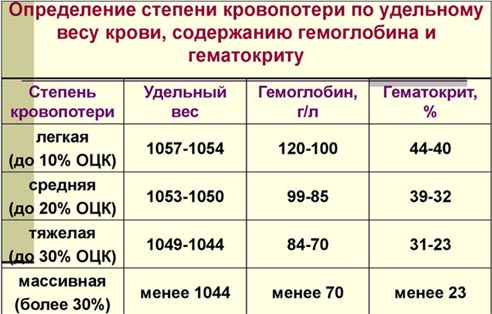
- I степень (дефицит ОЦК до 15%). Клинические симптомы практически отсутствуют, в редких случаях — ортостатическая тахикардия, показатель гемоглобина более 100 г/л, гематокрит 40% и выше.
- II степень (дефицит ОЦК 15-25%). Ортостатическая гипотензия, АД снижено на 15 мм рт.ст. и более, ортостатическая тахикардия, ЧСС увеличен более чем на 20/минуту, показатель гемоглобина в 80-100 г/л, уровень гематокрит 30-40%.
- III степень (дефицит ОЦК 25-35%). Присутствуют признаки периферической дисциркуляции (выраженная бледность кожи, на ощупь холодные конечности), гипотензия (систолическое АД 80-100 мм рт. ст.), ЧСС превышает 100/минуту, частота дыхания более 25/минуту), ортостатический коллапс, сниженный диурез (менее 20 мл/ч), гемоглобин в пределах 60-80 г/л, гематокрит — 20-25%.
- IV степень (дефицит ОЦК больше 35%). Отмечается нарушение сознания, гипотензия (систолическое АД менее 80 мм рт. ст.), тахикардия (ЧСС 120 /минуту и более), частота дыхания более 30/минуту, анурия; показатель гемоглобина менее 60 г/л, гематокрита – менее 20%.
Определение степени кровопотери может проводиться на основании различных прямых и относительных показателей. К прямым методам относятся:
- Калометрический метод (взвешивание излившейся крови путем колориметрирования).
- Гравиметрический метод (радиоизотопный метод, полиглюкинолвый тест, определение с помощью красителей).
Патогенез
К основным факторам развития геморрагического шока относятся:
- Выраженный дефицит ОЦК с развитием гиповолемии, что приводит к снижению сердечного выброса.
- Снижение кислородной ёмкости крови (уменьшается доставка кислорода к клеткам и обратная транспортировка углекислого газа. Также страдает процесс доставки питательных веществ и вывода продуктов метаболизма).
- Нарушения гемокоагуляции, вызывающие расстройства в микроциркуляторном сосудистом русле — резкое ухудшение реологических свойств крови — повышения вязкости (сгущение), активизация свертывающей системы крови, агглютинация форменных элементов крови и др.
Как следствие возникает гипоксия, чаще смешанного типа, капилляротрофическая недостаточность, обуславливающая нарушения функции органов/тканей и расстройство жизнедеятельности организма. На фоне нарушения системной гемодинамики и уменьшения интенсивности биологического окисления в клетках включаются (активизируются) адаптационные механизмы, направленные на поддержание жизнедеятельности организма.
Механизмы адаптации прежде всего включают в себя вазоконстрикцию (сужение сосудов), которая возникает из-за активации симпатического звена нейрорегуляции (выделение адреналина, норадреналина) и действия гуморально-гормональных факторов (глкокортикоиды, антидиуретический гормон, АКТТ и т.д.).
Вазоспазм способствует уменьшению ёмкости сосудистого кровеносного русла и централизации процесса кровообращения, что проявляется снижением объёмной скорости кровотока в печени, почках, кишечнике и сосудах нижних/верхних конечностей и создаёт предпосылки в дальнейшем для нарушения функции этих систем и органов. В тоже время, кровоснабжение головного мозга, сердца, лёгких и мышц, участвующих в акте дыхания, продолжает сохраняться на достаточном уровне и нарушается в самую последнюю очередь.
Этот механизм без выраженной активации других механизмов компенсации у здорового человека способен самостоятельно нивелировать утрату около 10–15% ОЦК.
Развитие выраженной ишемии большого тканевого массива способствует накоплению в организме недоокисленных продуктов, нарушениям в системе энергообеспечения и развитию анаэробного метаболизма. В качестве адаптационной реакции на прогрессирующий метаболический ацидоз можно считать усиление катаболических процессов, поскольку они способствует более полной утилизации кислорода различными тканями.
К относительно медленно развивающимся адаптивным реакциям относится перераспределение жидкости (её перемещение в сосудистый сектора из интерстициального пространства). Однако, такой механизм реализуется только в случаях медленно происходящего незначительного кровотечения. К менее эффективным приспособительным реакциям относятся увеличение частоты сердечных сокращений (ЧСС) и тахипноэ.
Развивающаяся сердечная/дыхательная недостаточность является ведущей в патогенезе острой кровопотери. Объемное кровотечение приводит к децентрализации системного кровообращения, запредельному снижению кислородной ёмкости крови и сердечного выброса, необратимым метаболическим нарушениям, «шоковым» повреждения органов с развитием полиорганной недостаточности и летальному исходу.
В патогенезе гиповолемического шока необходимо учитывать и роль развивающегося дисбаланса электролитов, в частности, концентрацию ионов натрия в сосудистом русле и внеклеточном пространстве. В соответствии с их концентрацией плазме крови выделяют изотонический тип дегидратации (при нормальной концентрации), гипертонический (повышенная концентрация) и гипотонический (пониженная концентрация) тип обезвоживания.
и этом, каждый их этих типов обезвоживания сопровождается специфическими сдвигами осмолярности плазмы, а также внеклеточной жидкости, что оказывает существенное влияние на характер гемоциркуляции, состояние сосудистого тонуса и функционирование клеток. И это важно учитывать при выборе схем лечения.
Классификация геморрагического шока
Классификация геморрагического шока базируется на стадийности развития патологического процесса, в соответствии с чем выделяют 4 степени геморрагического шока:
- Шок первой степени (компенсированный обратимый шок). Обусловлен незначительным объемом кровопотери, которая достаточно быстро компенсируется функциональными изменениями в работе сердечно-сосудистой деятельности.
- Шок второй степени (субкомпенсированный). Развивающиеся патологические изменения компенсируются не полностью.
- Шок третьей степени (декомпенсированный обратимый шок). Выражены нарушения в различных органах и системах.
- Шок четвертой степени (необратимый шок). Характеризуется крайним угнетением жизненных функций и развитием необратимой полиорганной недостаточности.
Причины
Наиболее частой причиной развития геморрагического шока являются:
- Травмы — повреждения (переломы) крупных костей, ранения внутренних органов/мягких тканей с повреждением крупных сосудов, тупые травмы с разрывом паренхиматозных органов (печени или селезенки), разрыв аневризмы крупных сосудов.
- Заболевания, которые могут вызывать кровопотерю – острые язвы желудка/двенадцатиперстной кишки, цирроз печени с варикозным расширением вен пищевода, инфаркт/гангрена легкого, синдром Маллори-Вейса, злокачественные опухоли органов грудной и клетки ЖКТ, геморрагический панкреатит и другие заболевания с высоким риском разрыва кровеносных сосудов.
- Акушерские кровотечения, возникающее при разрыве трубы/внематочной беременности, отслойке/предлежании плаценты, многоплодной беременности, кесаревом сечении, осложнениях в течении родов.
Симптомы
Клиническая картина геморрагического шока развивается в соответствии с его стадиями. Клинически на первый план выступают признаки кровопотери. На стадии компенсированного геморрагического шока сознание, как правило, не страдает, больной отмечает слабость, может быть несколько возбужденным или спокойным, кожные покровы бледные, на ощупь — холодные конечности.
Важнейшим симптомом на этой стадии является запустевание подкожных венозных сосудов на руках, которые уменьшаются в объеме и становятся нитевидными. Пульс слабого наполнения, учащенный. Артериальное давление, как правило, нормальное, иногда повышенное.
риферическая компенсаторная вазоконстрикция обусловлена гиперпродукцией катехоламинов и возникает практически немедленно после кровопотери. На этом фоне, одновременно у пациента развивается олигурия. При этом, количество выделяемой мочи может снижаться наполовину и даже более. Резко снижается центральное венозное давление, что обусловлено уменьшением венозного возврата. При компенсированном шоке ацидоз чаще отсутствует или носит локальный характер и слабо выражен.
На стадии обратимого декомпенсированного шока признаки расстройств кровообращения продолжают углубляться. В клинической картине, для которой характерны признаки компенсированной стадии шока (гиповолемия, бледность, обильный холодный и липкий пот, тахикардия, олигурия) в качестве основного кардинального симптома выступает гипотония, что свидетельствует о расстройстве механизма компенсации кровообращения. Именно в стадии декомпенсации начинаются нарушения органного (в кишечнике, печени, почках, сердце, головном мозге) кровообращения. Олигурия, которая в стадии компенсации развивается вследствии компенсаторных функций, на этой стадии возникает на базе снижения гидростатического давления крови и расстройств почечного кровотока.
На этой стадии проявляется классическая клиническая картина шока: акроцианоз и похолодание конечностей, усиление тахикардии и появление одышки, глухость сердечных тонов, что свидетельствует об ухудшении сократимости миокарда. В ряде случаев отмечается выпадение отдельных/целой группы пульсовых толчков на периферических артериях и исчезновение при глубоком вдохе тонов сердца, что свидетельствует об крайне низком венозном возврате.
Больной заторможен или находится в состоянии прострации. Развивается одышка, анурия. Диагностируются ДВС-синдром. На фоне максимально выраженной вазоконстрикции периферических сосудов происходит прямой сброс в венозную систему артериальной крови через открывающиеся артериовенозные шунты, что позволяет повысить насыщение кислородом венозной крови. На этой стадии выражен ацидоз, являющийся следствием нарастающей тканевой гипоксии.
Стадия необратимого шока качественно не отличается от декомпенсированного шока, но является стадией ещё более выраженных и глубоких нарушений. Развитие состояния необратимости проявляется вопросом времени и определяется накоплением токсических веществ, гибелью клеточных структур, появлением признаков полиорганной недостаточности. Как правило, на этой стадии отсутствует сознание, пульс на периферийных сосудах практически не определяется, АД (систолическое) на уровне 60 мм рт. ст. и ниже, с трудом определяется, ЧСС на уровне 140/мин., дыхание ослаблено, ритм нарушен, анурия. Эффект от инфузионно-трансфузнонной терапии отсутствует. Длительность этой стадии составляет 12-15 часов и завершается летальным исходом.
Анализы и диагностика
Диагноз геморрагического шока устанавливается на основании осмотра пациента (наличие переломов, наружного кровотечения) и клинической симптоматики, отражающей адекватность гемодинамики (цвет и температура кожных покровов, изменения пульса и АД, подсчета шокового индекса, определение почасового диуреза) и данных лабораторного исследования, включающие: определение ЦВД, гематокрита, КОС крови (показатели кислотно-основного состояния).
Установление факта потери крови при наружном кровотечении затруднений не представляет. Но при его отсутствии и подозрении на внутреннее кровотечение необходимо учитывают и ряд косвенных признаков: при легочном кровотечении — кровохарканье; при язве желудка и 12-перстной кишки или патологии кишечника — рвоту «кофейной гущей» и/или мелену; при повреждении паренхиматозных органов — напряжение брюшной стенки и притупление перкуссионного звука в отлогих отделах живота и др. При необходимости, назначаются инструментальные исследования: УЗИ, рентгенография, МРТ, лапароскопия, назначают консультации различных специалистов.
Следует учитывать, что оценка объема кровопотери является приблизительной и субъективной и при ее неадекватной оценке можно упустить допустимый интервал выжидания и оказаться перед фактом уже развившейся картины шока.
Лечение
Лечение геморрагического шока условно целесообразно разделить на три этапа. Первый этап — неотложная помощь и интенсивная терапия до обеспечения устойчивости гемостаза. Неотложная помощь при геморрагическом шоке включает:
- Остановку артериального кровотечения временным механическим способом (наложение закрутки/артериального жгута или прижатие артерии к кости выше раны выше места травмы/раны, наложение зажима на кровоточащий сосуд) с фиксацией времени выполненной процедуры. Наложение на раневую поверхность тугой асептической повязки.
- Оценку состояния жизнедеятельности организма (степень угнетения сознания, определение пульса над центральными/периферическими артериями, поверка проходимости дыхательных путей).
- Перемещение тела пострадавшего в правильное положение с немного опущенной верхней половиной туловища.
- Иммобилизацию травмированных конечностей подручным материалом/стандартными шинами. Согревание пострадавшего.
- Адекватное местное обезболивание 0,5–1% раствором Новокаина/Лидокаина. При обширной травме с кровотечением — введение Морфина/Промедола 2–10 мг в сочетании с 0,5 мл раствора атропина или нейролептиков (Дроперидол, Фентанил 2–4 мл) или ненаркотических анальгетиков (Кетамин, Анальгин), при тщательном контроле дыхания и показателей гемодинамики.
- Ингаляция смесью кислорода и закиси азота.
- Адекватную инфузионно-трансфузионную терапию, что позволяет как восстановить потерю крови, так и нормализовать гомеостаз. Терапию после потери крови начинают проводить с установки катетера на центральной/крупной периферической вене и оценки объёма кровопотери. При необходимости введения большого объема плазмозамещающих жидкостей и растворов можно использовать 2-3 вены. Для этой цели более целесообразно использовать кристаллоидные и полиионные сбалансированные растворы. Из кристаллоидных растворов: раствор Рингера-Локка, изотонический раствор Натрия хлорида, Ацесоль, Дисоль, Трисоль, Квартасоль, Хлосоль. Из коллоидных: Гекодез, Полиглюкин, Реоглюман, Реополиглюкин, Неогемодез. При слабом эффекте или его отсутствии вводятся синтетические коллоидные плазмозаменители, обладающие гемодинамическим действия (Декстран, Гидроксиэтилкрахмал в объёмах 800-1000 мл. Отсутствие тенденции к нормализации гемодинамических показателей является показанием к внутривенному введению симпатомиметиков (Фенилэфрин, Допамин, Норэпинефрин) и назначения глюкокортикоидов (Гидрокортизон, Дексаметазон, Преднизолон).
- При выраженных нарушениях гемодинамики необходим перевод пациента на ИВЛ.
Второй/третий этапы интенсивной терапии при геморрагическом шоке проводятся в специализированном стационаре, и направлены на коррекцию гемической гипоксии и адекватное обеспечение хирургического гемостаза. Основными препаратами являются компоненты крови и натуральные коллоидные растворы (Протеин, Альбумин).
Интенсивная терапия проводится под мониторингом параметров гемодинамики, кислотно-основного состояния, газообмена, функции жизненно важных органов (почек, лёгких, печени). Большое значение отводится купированию вазоконстрикции, для чего можно использовать как мягко действующие препараты (Эуфиллин, Папаверин, Дибазол) и препараты с более выраженным действием (Клофелин, Даларгин, Инстенон). При этом дозы препаратов, путь и скорость введения подбирают исходя из недопущения артериальной гипотонии.
Алгоритм неотложной помощи при гиповолемическом шоке схематически представлен ниже.
Реоглюман.
Процедуры и операции
Оперативные вмешательства по показаниям в зависимости от причины, вызвавшей геморрагический/гиповолемический шок.
При беременности
Геморрагический шок в акушерстве, возникающей при вынашивании беременности, в родовом акте, а также в раннем/позднем последовом периоде являются одной из значимых причин в структуре материнской смертности на долю которого приходится около 20–25%. Показатель акушерских кровотечений относительно общего числа родов варьирует в пределах 5-8%.
Спецификой кровотечений в акушерстве являются:
- Внезапность их появления и массивность.
- Высокий риск гибели плода, что обуславливает необходимость срочного родоразрешения до момента стойкой стабилизации показателей гемодинамики и завершения инфузионно-трансфузионной терапии в полном объеме.
- Сочетанность с резко выраженным болевым синдромом.
- Быстрое истощение компенсаторно-защитных механизмов. При этом, особенно высокий риск у беременных поздним гестозом и у женщин с осложненным течением родов.
Допустимая кровопотеря в родах при их нормальном течении не должна превышать 250-300 мл (ориентировочно 0,5% массы тела женщины). Такой объем кровопотери относится к «физиологической норме» и не отражается негативно на состоянии роженицы. Основными причинами острой патологической кровопотери при беременности с развитием геморрагического шока являются: внематочная беременность, отслойка/предлежение плаценты, многоплодная беременность, осложнения в течении родов, кесарево сечение, разрыв матки.
К особенностям геморрагического шока при акушерской патологии относятся: частое его развитие на фоне тяжелой формы гестоза беременных, быстрое развивитие гиповолемии, синдрома ДВС, артериальной гипотензии, гипохромной анемии.
При ГШ, развившемуся в раннем послеродовом периоде на фоне гипотонического кровотечения, характерен краткий период неустойчивой компенсации, после чего быстро развиваются необратимые изменения (стойкие нарушения гемодинамики, синдром ДВС с профузным кровотечением, дыхательная недостаточность и нарушением факторов свертывания крови с активацией фибринолиза).
Профилактика
Предотвратить развитие геморрагического шока позволяет своевременная остановка кровотечения в сочетании с адекватной интенсивной терапией.
Последствия и осложнения
К наиболее тяжелым последствиям, развивающимся на стадии декомпенсации, относятся: ДВС-синдром (синдром внутрисосудистого свертывания), желудочковая фибрилляция, асистолия, кома, ишемия миокарда. Также на протяжении нескольких последующих лет сохраняется высокий риск развития эндокринных заболеваний и хронических патологий внутренних органов, способствующих инвалидизации.
Прогноз
Прогноз определяется объемом кровопотери, своевременностью оказания неотложной помощи и адекватностью лечения. Быстрая потеря 45-50% считается для смертельной человека, кровопотеря в пределах 30-45% ОЦК приводит к срыву компенсаторных механизмов, кровопотеря до 25% ОЦК практически полностью компенсируется организмом.
Список источников
- Братусь В. Д., Шерман Д. М. Геморрагический шок, патофизиология и клинические аспекты. Киев: Наук. Думка. 1989.
- Гакаев Д. А. Патофизиологические изменения в организме при острой кровопотере [Текст] // Медицина и здравоохранение: материалы IV Междунар. науч. конф. (г. Казань, май 2016 г.). — Казань: Бук, 2016. — С. 37-40.
- Воробьев А.И., Городецкий В.М., Шулутко Е.М., Васильев С.А. Острая массивная кровопотеря. М.: ГЭОТАР-МЕД, 2001.
- Брюсов П.Г. Неотложная инфузионно-трансфузионная терапия массивной кровопотери / П.Г. Брюсов // Гематология и трансфузиология. –1991. – № 2. – С. 8-13.
- Стуканов М.М. Сравнительная оценка вариантов инфузионной терапии у больных с геморрагическим шоком / М.М. Стуканов и др. //Анестезиология и реаниматология. – 2011. – № 2. – С. 27-30.
Источник: medside.ru
Геморрагический шок — это крайне опасное для жизни человека состояние, развивающееся в результате острой кровопотери.
Острая кровопотеря – это внезапное выхождение крови из сосудистого русла. Основными клиническими симптомами возникшего при этом уменьшения ОЦК (гиповолемии) являются бледность кожных покровов и видимых слизистых оболочек, тахикардия и артериальная гипотония.
Причиной острой кровопотери могут быть травма, спонтанное кровотечение, операция. Большое значение имеют скорость и объём кровопотери.
При медленной потере даже больших объёмов крови (1000-1500 мл) успевают включиться компенсаторные механизмы, гемодинамические нарушения возникают постепенно и бывают не очень серьёзными. Напротив, интенсивное кровотечение с потерей меньшего объёма крови приводит к резким гемодинамическим нарушениям и, как следствие, к гемморрагическому шоку.
Выделяют следующие стадии гемморрагического шока:
Стадия 1 (компенсированный шок), когда кровопотеря составляет 15-25% ОЦК, сознание больного сохранено, кожные покровы бледные, холодные, АД умеренно снижено, пульс слабого наполнения, умеренная тахикардия до 90-110 уд/мин.
Стадия 2 (декомпенсированный шок) характеризуется нарастанием сердечно-сосудистых нарушений, происходит срыв компенсаторных механизмов организма. Кровопотеря составляет 25-40% ОЦК, нарушение сознания до сопорозного, акроцианоз, конечности холодные, АД резко снижено, тахикардия 120-140 уд/мин, пульс слабый, нитевидный, одышка, олигурия до 20 мл / час.
Стадия 3 (необратимый шок) – это понятие относительное и во многом зависит от приме-няемых методов реанимации. Состояние больного крайне тяжёлое. Сознание резко угнетено до полной утраты, кожные покровы бледные, «мраморность» кожи, систолическое давление ниже 60 мм.рт.ст., пульс определяется только на магистральных сосудах, резкая тахикардия до 140-160 уд/мин.
Как экспресс- диагностика оценки степени тяжести шока используется понятие шокового индекса – ШИ – отношение частоты сердечных сокращений к величине систолического давления. При шоке 1 степени ШИ = 1 (100/100), шоке 2 степени- 1,5 (120/80), шоке 3 степени – 2 (140/70).
Гемморрагический шок характеризуется общим тяжёлым состоянием организма, недостаточной циркуляцией крови, гипоксией, нарушением обмена веществ и функций органов. В основе патогенеза шока лежат гипотензия, гипоперфузия (снижение газообмена) и гипоксия органов и тканей. Ведущим повреждающим фактором является циркуляторная гипоксия.
Относительно быстрая потеря 60 % ОЦК считается для человека смертельной, кровопотеря 50 % ОЦК приводит к срыву механизма компенсации, кровопотеря 25 % ОЦК практически полностью компенсируется организмом.
Соотношение величины кровопотери и её клинических проявлений:
- Кровопотеря 10-15 % ОЦК (450-500 мл), гиповолемии нет, АД не снижено;
- Кровопотеря 15-25 % ОЦК (700-1300 мл), лёгкая степень гиповолемии, АД снижено на 10 %, умеренная тахикардия, бледность кожных покровов, похолодание конечностей;
- Кровопотеря 25-35 % ОЦК (1300-1800 мл), средняя степень тяжести гиповолемии, АД снижено до 100-90, тахикардия до 120 уд/мин, бледность кожных покровов, холодный пот, олигурия;
- Кровопотеря до 50 % ОЦК (2000-2500 мл), тяжёлая степень ггиповолемии, АД сниже-но до 60 мм. рт.ст., пульс нитевидный, сознание отсутствует или спутано, резкая блед-ность, холодный пот, анурия;
- Кровопотеря 60 % ОЦК является смертельной.

Для начальной стадии гемморрагического шока характерно расстройство микроцеркуляции за счёт централизации кровообращения. Механизм централизации кровообращения происходит из-за острого дефицита ОЦК вследствие кровопотери, уменьшается венозный возврат к сердцу, снижается венозный возврат к сердцу, снижается ударный объём сердца и падает АД. В результате этого повышается активность симпатической нервной системы, происходит максимальный выброс катехоламинов (адреналина и норадреналина), увеличивается частота сердечных сокращений и возрастает общее периферическое сопротивление сосудов кровотоку.
На ранней стадии шока централизация кровообращения обеспечивает кровоток в коронарных сосудах и сосудах головного мозга. Функциональное состояние этих органов имеет очень важное значение для поддержания жизнедеятельности организма.
Если не происходит восполнения ОЦК и симпатоадренэргическая реакция затягивается во времени, то в общей картине шока проявляются отрицательные стороны вазоконстрикции микроциркуляторного русла – уменьшение перфузии и гипоксия периферических тканей, за счёт которых достигается централизация кровообращения. В случае отсутствия такой реакции организм погибает в первые минуты после кровопотери от острой недостаточности кровообращения.
Основными лабораторными показателями при острой кровопотери являются гемоглобин, эритроциты, гематокрит (объём эритроцитов, норма для мужчин 44-48 %,для женщин 38-42 %). Определение ОЦК в экстренных ситуациях затруднительно и связано с потерей времени.
Синдром диссеминированного внутрисосудистого свёртывания (ДВС – синдром) является тяжёлым осложнением гемморрагического шока. Развитию ДВС – синдрома способствует нарушение микроцеркуляции в результате массивной кровопотери, травмы, шока различной этиологии, переливания больших количеств консервированной крови, сепсиса, тяжёлых инфекционных заболеваний и др.
Первая стадия ДВС – синдрома характеризуется преобладанием гиперкоагуляции при одно-временной активации антикоагудянтных систем у больных с кровопотерей и травмой.
Вторая стадия гиперкоагуляции проявляется коагулопатическими кровотечениями, остановка и лечение которых представляет большие трудности.
Третья стадия характеризуется гиперкоагуляционным синдромом, возможно развитие тром-ботических осложнений или повторных кровотечений.
И коагулопатические кровотечения, и гиперкоагуляционный синдром служат проявлением общего процесса в организме – тромбогемморагического синдрома, выражением которого в сосудистом русле является ДВС – синдром. Он развивается на фоне выраженных нарушений кровообращения (кризис микроцеркуляции) и обмена (ацидоз, накопление биологически активных веществ, гипоксия).
Интенсивная терапия ДВС – синдрома должна быть комплексной и заключается в следующем:
- Устранение причины развития ДВС – синдрома, т.е. остановка кровотечения, устранение болевого синдрома;
- Устранение гиповолемии, анемии, нарушений периферического кровообращения, улучшение реологических свойств крови (инфузионно – трансфузионная терапия);
- Коррекция гипоксии и других нарушений обмена;
- Коррекция гемокоагуляционных расстройств, проводится с учётом стадии ДВС – синдрома под контролем лабораторных и клинических тестов.
Ингибирование процессов внутрисосудистого свёртывания проводят путём применения гепарина. Для дезагрегации клеток применяют реополиглюкин.
Ингибирование острого фибринолиза проводят применением трасилола, контрикала, гордокса в/в в больших дозах.
Оптимальным вариантом пополнения количества прокоагулянтов и факторов свёртывания является применение свежезамороженной плазмы крови.
Реанимация и интенсивная терапия при острой кровопотере и гемморрагическом шоке на догоспитальном этапе
Принципы реанимации и интенсивной терапии у больных с острой кровопотерей и в состоянии гемморрагического шока на догоспитальном этапе заключаются в следующем:
1. Уменьшение или устранение имеющихся явлений острой дыхательной недостаточ-ности (ОДН), причиной которой может быть аспирация выбитых зубов, крови, рвотных масс, ликвора при переломе основания черепа. Особенно часто это ослож-нение наблюдается у больных с о спутанным или отсутствующем сознанием и, как правило, сочетается с западением корня языка.
Лечение сводится к механическому освобождению рта и ротоглотки, аспирации содержимого с помощью отсоса. Транспортировка может осуществляться с вве-дённым воздуховодом или эндотрахеальной трубкой и проведением через них ИВЛ.
2. Проведение обезболивания медикаментозными средствами, не угнетающими дыхание и кровообращение. Из центральных наркотических анальгетиков, лишённых побочных действий опиатов, можно использовать лексир, фортрал, трамал. Ненаркотические анальгетики (анальгин, баралгин) можно сочетать с антигистаминными препаратами. Есть варианты проведения закисно-кислородной аналгезии, в/в введения субнаркотических доз кетамина (калипсола, кеталара), но это чисто анестезиологические пособия, требующие наличие анестезиолога и необходимой аппаратуры.
3. Уменьшение или устранение гемодинамических расстройств, прежде всего гиповолемии. В первые минуты после тяжёлой травмы основной причиной гиповолемии и гемодинамических расстройств является кровопотеря. Предотвращение остановки сердца и всех остальных серьёзных нарушений – немедленное и максимально возможное устранение гиповолемии. Основным лечебным мероприятием должна быть массивная и быстрая инфузионная терапия. Безусловно, остановка наружного кровотечения должна предшествовать инфузионной терапии.
Реанимация в случае клинической смерти по причине острой кровопотери проводится по общепринятым правилам.
Основная задача при острой кровопотере и гемморрагическом шоке на госпитальном этапе — это проведение комплекса мероприятий в определённой взаимосвязи и последовательности. Трансфузионная терапия является только частью этого комплекса и направлена на восполнение ОЦК.
В проведении интенсивной терапии при острой кровопотере необходимо надёжное обеспечение непрерывной трансфузионной терапии при рациональном сочетании имеющихся средств. Ещё не менее важно соблюдать определённую этапность в лечении, быстроту и адекватность помощи в самой сложной обстановке.
В качестве примера можно привести следующий порядок действий:
- Сразу при поступлении больному измеряют АД, частоту пульса и дыхания, катетеризируют мочевой пузырь и учитывают выделенную мочу, все эти данные фиксируют;
- Катетеризируют центральную или периферическую вену, начинают инфузионную терапию, измеряют ЦВД. При коллапсе, не дожидаясь катетеризации, начинают струйное вливание полиглюкина путём пункции периферической вены;
- Струйным вливанием полиглюкина восстанавливают центральное кровоснабжение, а струйным вливанием физраствора восстанавливают диурез;
- Определяют число эритроцитов в крови и содержание гемоглобина, гематокрит, а также приблизительную величину кровопотери и ещё возможной в ближайшие часы, аказывают необходимое количество донорской крови;
- Определяют группу крови больного и резус-принадлежность. После получения этих данных и донорской крови проводят пробы на индивидуальную и резус-совместимость, биологическую пробу и приступают к переливанию крови;
- При повышении ЦВД сверх 12 см водного столба ограничивают скорость вливания редкими каплями;
- Если предполагается хирургическое вмешательство, решают вопрос о возможности его проведения;
- После нормализации кровообращения поддерживают водный баланс и нормализуют показатели гемоглобина, эритроцитов, белка и др.;
- Прекращают непрерывное в/в вливание после того, как 3-4 часовым наблюдением доказаны: отсутствие возникновения нового кровотечения, стабилизация АД, нормальная интенсивность диуреза и отсутствие угрозы сердечной недостаточности.
Источник: StomPort.ru
Грошев С.
Студент 6 курса леч. отд. мед. фака ОшГУ, Кыргызская республика
Исраилова З.А.
Ассистент кафедры акушерства и гинекологии
Геморрагический шок (ГШ) является основной и непосредственной причиной смерти рожениц и родильниц, продолжает оставаться наиболее опасным проявлением различных заболеваний, определяющих летальный исход. ГШ — критическое состояние, связанное с острой кровопотерей, в результате которой развивается кризис макро- и микроциркуляции, синдром полиорганной и полисистемной недостаточности
Источником острой массивной кровопотери в акушерской практике могут быть:
- преждевременная отслойка нормально расположенной плаценты
- предлежание плаценты;
- гипотония матки;
- разрыв матки;
- эмболия околоплодными водами;
- коагулопатическое кровотечение;
- интимное прикрепление плаценты;
- печеночная недостаточность;
- повреждения сосудов параметральной клетчатки с формированием больших гематом.
У многих женщин при беременности на фоне позднего токсикоза соматических заболеваний имеется "готовность" к шоку вследствие выраженной исходной гиповолемии и хронической циркуляторной недостаточности. Гиповолемия беременных наблюдается часто при многоводии, многоплодии, сосудистых аллергических поражениях, не достаточности кровообращения, воспалительных заболеваниях почек.
ГШ приводит к тяжелым полиорганным нарушениям. В результате геморрагического шока поражаются легкие с развитием острой легочной недостаточности по типу "шокового легкого". При ГШ резко уменьшается почечный кровоток, развивается гипоксия почечной ткани, происходит формирование "шоковой почки". Особенно неблагоприятно влияние ГШ на печень, морфологические и функциональные изменения в которой вызывают развитие "шоковой печени". Резкие изменения при геморрагическом шоке происходят и в аденогипофизе, приводя к некрозу его. Таким образом, при ГШ имеют место синдромы полиорганной недостаточности.
Патогенез.
Острая кровопотеря, снижение ОЦК, венозного возврата и сердечного выброса приводят к активации симпатико-адреналовой системы, что ведет к спазму сосудов, артериол и прекапиллярных сфинктеров в различных органах, включая мозг и сердце. Происходит перераспределение крови в сосудистом русле, аутогемодилюция (переход жидкости в сосудистое русло) на фоне снижения гидростатического давления. Продолжает снижаться сердечный выброс, возникает стойкий спазм артериол, изменяются реологические свойства крови (агрегация эритроцитов "сладж" — феномен).
В дальнейшем периферический сосудистый спазм cтaнoвится причиной развития нарушений микроциркуляции и приводит к необратимому шоку, который подразделяется на следующие фазы:
- фаза вазоконстрикции со снижением кровотока в капиллярах
- фаза вазодилатации с расширением сосудистого пространства и снижением кровотока в капиллярах;
- фаза диссеминированного внутрисосудистого свертывания (ДВС);
- фаза необратимого шока.
В ответ на ДВС активируется фибринолитическая системы этом лизируются сгустки и нарушается кровоток.
При прогрессировании шока формируется полиорганная недостаточность: РДСВ, ОППН, декомпенсация синдрома ДВС крови, сердечная недостаточность, отек головного мозга и процесс вступает в необратимую фазу, летальность при которой составляет 70-80%.
В акушерской практике, особенно при наличии гестоза, переход в стадию полиорганной недостаточности происходит очень быстро, поскольку предпосылки для ее развития уже сформированы.
Единственная физиологическая компенсаторная реакция при беременности — увеличение ОЦК — и та отсутствует при гестозе.
Таблица. Реакции организма при массивной кровопотере и формировании шока.
|
Адаптивные реакции |
Декомпенсация |
|
Выброс стресс-гормонов (АКТГ, СТГ, ТТГ, АДГ, кортизол, катехоламины, ренин-ангиотензин-альдосторон, глюкагон) |
Истощение функции эндокринных желез и гормональная недостаточность |
|
Вазоконстрикция вен, а затем и пре- и посткапиллярных сфинктеров, открытие артерио-венозных шунтов и централизация кровообращения с последующим депонированием крови и переходом жидкости в интерстициальное пространство |
Тканевая гипоперфузия и гипоксия Метаболический ацидоз Гиповолемия |
|
Выброс тромбоксана, NO, TNF, PAF, брадикинина и т.д. |
Расширение сосудов и нарушение проницаемости |
|
Задержка Na и воды |
Олигоанурия |
|
Активация коагуляции |
ДВС-синдром |
|
Тахикардия |
Сердечная недостаточность |
|
Одышка |
Повышение цены дыхания |
|
Повышение вязкости крови |
Нарушение кровообращения в зоне микроциркуляции |
|
Аутогемодилюция |
Внеклеточная и клеточная дегидратация |
|
Переход метаболизма на анаэробный гликолиз. |
Недостаток энергии |
Классификация.
Для оценки тяжести при геморрагическом шоке практическое значение имеет не абсолютная величина кровопотери, а то, как организм женщины на это реагирует, от резерва адаптации, который резко снижен при гестозе, экстрагенитальной патологии.
По степени тяжести различают компенсированный, декомпенсированный, обратимый и необратимый шок. Выделяют 4 степени геморрагического шока.
I степень ГШ, Дефицит ОЦК до 15%. АД выше 100 мм рт.ст центральное венозное давление (ЦВД) в пределах нормы. Незначительная бледность кожных покровов и учащение пульса до 80-90 уд/мин, гемоглобин 90 г/л и более.
II степень ГШ. Дефицит ОЦК до 30%. Состояние средней тяжести, наблюдаются слабость, головокружение, потемнение в глазах тошнота, заторможенность, бледность кожных покровов. Артериальная гипотензия до 80-90 мм рт.ст., снижение ЦВД (ниже 60 мм вод.ст.), тахикардия до 110-120 уд/мин, снижение диуреза, гемоглобина до 80 г/л и менее.
III степень ГШ. Дефицит ОЦК 30-40%. Состояние тяжелое или очень тяжелое, заторможенность, спутанность сознания, бледность кожных покровов, цианоз. АД ниже 60-70 мм.рт.ст. Тахикардия до 130-140 уд/мин, слабое наполнение пульса. Олигурия.
IV степень ГШ Дефицит ОЦК более 40%. Крайняя степень угнетения всех жизненных функций: сознание отсутствует, АД и ЦВД, также пульс на периферических артериях не определяются. Дыхание поверхностное, частое. Гипорефлексия. Анурия.
КОМПЕНСИРОВАННЫЙ ШОК — снижение ОЦК до 20%. Артериальное давление в пределах 70-90 мм рт. ст., тахикардия до 110 в мин, ЦВД нормальное или умеренно снижено, СИ — 3-3,5 л/мин м2. Сознание ясное, бледные теплые кожные покровы, жажда, сухость во рту, темп диуреза более 30 мл/ч. Активация коагуляции и может быть компенсированный ДВС-синдром, компенсированный метаболический ацидоз. Гемоглобин 80-90 г/л.
ДЕКОМПЕНСИРОВАННЫЙ ШОК — снижение ОЦК более 20%. Артериальное давление ниже 70 мм рт. ст., тахикардия более 120 в мин, ЦВД отрицательное, СИ менее 3 л/мин м2. Эйфория, бледные, мраморные кожные покровы, холодный пот, акроцианоз. Резкая жажда. Олигоанурия (темп диуреза менее 30 мл/ч). Явные признаки ДВС-синдрома, декомпенсированный метаболический ацидоз. Резкая одышка, поверхностное дыхание.
Клиника.
ГШ определяется механизмами, приводящими к дефициту ОЦК, изменению КОС крови и электролитного баланса нарушению периферического кровообращения и синдром ДВС.
Симптомокомплекс клинических признаков ГШ включает: слабость, головокружение, жажду, тошноту, сухость во рту, потемнение в глазах, бледность кожных покровов, холодные и влажные, заострение черт лица, тахикардию и слабое наполнение пульсе снижение АД, одышку, цианоз.
Диагностика ГШ несложна, однако определение степени его тяжести, так же как и объема кровопотери, может вызвать определенные трудности.
Решить вопрос о степени тяжести шока — значит определить объем интенсивного лечения.
Тяжесть ГШ зависит от индивидуальной переносимости кровопотери, преморбидного фона, акушерской патологии и метода родоразрешения. Особенности развития ГШ при различной акушерской патологии различны.
ГШ при предлежании плаценты. Факторами, cпocoбcтвующими развитию шока при предлежании плаценты, являются: артериальная гипертония, железодефицитная анемия, сниженный прирост ОЦК к началу родов. Повторные кровотечения при беременности или в родах этом фоне приводят к активации тромбопластина, падению свертывающей способности крови и развитию гипокоагуляции.
ГШ при преждевременной отслойке нормально расположенной плаценты. Особенностью развития ГШ при данной патологии является неблагоприятный фон хронического нарушения периферического кровообращения. При этом имеют место потеря плазмы, гипервязкость, стаз и лизис эритроцитов, активация эндогенного тромбопластина, потребление тромбоцитов, хроническая форма ДВС. Хроническое нарушение кровообращения всегда наблюдается при токсикозе беременных, особенно при длительном его течении, на фоне соматических заболеваний, таких, как болезни почек и печени, сердечно-сосудистой системы, анемии. При отслойке плаценты возникает экстравазат, выделяющий тромбопластины и биогенные амины в процессе разрушения клеток, которые "запускают" механизм нарушения системы гемостаза. На этом фоне быстро наступают коагулопатические расстройства. ГШ при преждевременной отслойке нормально расположенной плаценты протекает особенно тяжело, сопровождается анурией, отеком мозга, нарушением дыхания, а закрытая гематома ретроплацентарного пространства по типу синдрома сдавления способствует этому. От быстрого принятия тактических решений и мер зависит жизнь больных.
ГШ при гипотоническом кровотечении. Гипотоническое кровотечение и массивная кровопотеря (1500 мл и более) при нем coпровождаются неустойчивостью компенсации. При этом развиваются нарушения гемодинамики, симптомы дыхательной недостаточности, синдром с профузным кровотечением, обусловленным потреблением факторов свертывания крови и резкой активности фибринолиза. Это приводит к необратимым полиорганным изменениям.
ГШ при разрыве матки. Особенностью является сочетание геморрагического и травматического шока, которые способствуют быстрому развитию синдрома ДВС, гиповолемии и недостаточности внешнего дыхания.
Принципы лечения гемораггического шока.
Лечение должно быть ранним и комплексным, остановка кровотечения — надежной и немедленной.
ПОСЛЕДОВАТЕЛЬНОСТЬ НЕОТЛОЖНЫХ МЕРОПРИЯТИЙ.
Остановка кровотечения — консервативные, оперативные методы лечения (ручное обследование полости матки, чревосечение с удалением матки, перевязкой сосудов).
Гемотрансфузия с возмещением кровопотери донорской крови (теплой или малых сроков хранения — 3 сут). Удельный вес донорской крови не должен хранения превышать 60-70% объема кровопотери при ее одномоментном замещении.
Восстановление ОЦК, проведение контролируемой гемодилюции, внутривенное введение коллоидных, кристаллоидных растворов (реополиглюкин, полиглюкин, желатиноль, альбумин, протеин, эритроцитарная масса, плазма, гемодез, ацесоль, хлосоль, раствор глюкозы и др.). Соотношение коллоидных, кристаллоидных растворов и крови должно быть 2:1:1. Критериями безопасности гемодилюции служит величина гематокрита не ниже 0.25 г/л, гемоглобина не ниже 70 г/л. КОД не ниже 15 мм.рт.ст.
коррекция метаболичевкого ацидоза раствором гидрокарбоната натрия.
Введение глюкокортикоидных гормонов (преднизолон, гидрокортизон, дексаметазон).
Поддержание адекватного диуреза на уровне 50-60 мл/ч.
Поддержание сердечной деятельности (сердечные гликозиды, кокарбоксилаза, витамины, глюкоза).
Адекватное обезболивание (промедол, пантопон, анестезиологическое пособие).
Десенсибилизирующая терапия (димедрол, пипольфен, супрастин).
Дезинтоксикационая терапия (гемодез, полидез).
ЛЕЧЕНИЕ СИНДРОМА ДВС НАПРАВЛЕНО НА:
- Устранение основной причины синдрома
- нормализацзии центральной и периферической гемодинамики
- восстановление гемокоагуляционных свойств
- ограничение процесса внутрисосудистого свертывания крови
- нормализация фибринолитической активности
Инфузионная терапия при ДВС-синдроме обязательно должна включать:
- гемотрансфузию — используют только теплую донорскую кровь или свежеконсервированную кровь, со сроком хранения не более 3 суток.
- Сухую нативную, замороженную плазму, альбумин, низкомолекулярные декстраны
антиаггреганты (трентал, теоникол, курантил, дипиридамол) в стадии гиперкоагуляции
протеолитические ферменты (контрикал, трасилол, гордокс) — в стадии гипокоагуляции. - Степень гемодилюции должна контролироваться показателями гематокрита, ОЦК и ОП, ЦВД, коагулограммой и почасовым диурезом.
Интенсивная терапия геморрагического шока в стадии компенсации.
МЕРОПРИЯТИЯ ПЕРВОЙ ОЧЕРЕДИ
Манипуляции:
- Катетеризация центральной вены.
- Ингаляция yвлажненного кислорода.
- Контроль диуреза.
- Для остановки кровотечения акушерами должно быть выполнено: ручное обследование полости матки, наложение клемм по Генкелю, введение утеротонических средств (окситоцин, метилэргометрин).
- Развертывание операционной.
Обследование:
- Обязательное:
- Эритроциты, Hb, Ht, тромбоциты, фибриноген.
- Диурез.
- ЦВД.
- При стабилизации состояния:
- R-графия легких.
- ЭКГ.
- КЩС и газы крови.
Медикаментозная терапия:
1. Восполнение ОЦК: полиглюкин 400 мл (реополиглюкин), гелофузин 500 мл, рефортан 500 мл, стабизол 500 мл, глюкоза 10%, кристаллоиды. Объем инфузионной терапии: 200% от объёма кровопотери.
2. Восполнение кислородной ёмкости крови: эритроцитарная масса (взвесь) до трех суток хранения. Основная задача — обеспечить адекватный транспорт и потребление кислорода.
При неэффективной гемодинамике нормальные показатели гемоглобина не свидетельствуют о нормальном потреблении кислорода и оксигенации тканей.
3. Ингибиторы протеаз
4. Мембраностабилизаторы: преднизолон до 300 мг, Вит.С 500 мг, троксевазин 5 мл, этамзилат Na 250-500 мг, эссенциале 10 мл, токоферол 2 мл, цито-мак 35 мг.
5. Стимуляция диуреза и профилактика ОПН: реоглюман 400 мл, маннитол, лазикс дробно до 200 мг при явлениях олигоанурии, в/в эуфиллин 240 мг.
6. Актовегин 10-20 мл в/в.
7. Антигистаминные препараты.
8. Дезагреганты: трентал до 1000 мг при устраненном источнике кровотечения.
Таблица. Классификация кровезаменителей
|
Гемодинамического, противошокового, реологического действия |
Дезинтоксикационного действия |
Препараты для парэнтерального питания |
Регуляторы водного-солевого и кислотно-основного состояния |
|
Декстран (полиглюкин, реополиглюкин, полифер. реоглюман) Гидрооксиэтилкрахмал (волекам, поливер, лонгастерил, стабизол, рефортан) Желатин (желатиноль, плазмажель, гелофузин) Солевые |
Поливинилпирролидон (гемодез, неокомпенсан)
Полидез, энтеродез, глюконеодез |
Аминокислотные смеси Жировые эмульсии Растворы сахаров |
Хлорид натрия, глюкоза, лактосол, р-р Гартмана, Рингера, бикарбонат натрия, трисамин |
Показания к ИВЛ при геморрагическом шоке:
- кровопотеря более 30 мл/кг;
- коагулопатическое кровотечение;
- артериальная гипотония более 30 мин;
- повторные операции по поводу остановки кровотечения;
- при сочетании с гестозом — продленная ИВЛ при кровопотере более 15 мл/кг;
- сочетание с шоком другого типа (анафилактический, кардиогенный, гемотрансфузионнный, септический).
С первых минут ИВЛ проводится малыми объемами ( можно ВЧ ИВЛ) с соотношением вдоха и выдоха 1:2,1:3,1:4, без использования ПДКВ. В дальнейшем параметры вентиляции корригируются в зависимости от показателей газов крови и гемодинамики.
Продолжительность ИВЛ будет определяться эффективностью остановки кровотечения, восстановлением кислородной емкости крови (гемоглобин более 100 г/л, эритроциты более 3*1012, гематокрит в пределах 30%), стабилизацией гемодинамики и достаточным темпом диуреза. Должны отсутствовать гипоксемия и рентгенологические признаки РДСВ. Пpи кpовопотеpе, пpевышающей 30 мл/кг, не следует планиpовать пpекpащение ИВЛ в течение пеpвых суток.
Наиболее распространенные ошибки:
- недооценка тяжести гемоppагического шока пpи его сочетании с тяжелыми фоpмами позднего гестоза: нивелиpуется снижение аpтеpиального давления как основного показателя тяжести шока;
- недооценка тяжести суммиpования патогенетических механизмов гемоppагического шока и тяжелых фоpм позднего гестоза: на фоне гестоза пеpеход в стадию декомпенсации и полиоpганной недостаточности пpоисходит чpезвычайно быстpо;
отсутствие адекватного восполнения кислоpодной ёмкости кpови пеpеливание больших объёмов кpисталлойдов в течение двух-трех суток; - не уделяется достаточного внимания своевpеменной стимуляции диуpеза пpи помощи салуpетиков, что позволяет диффеpенциpовать пpеpенальную фоpму олигуpии от pенальной.
Источник: medafarm.ru
Что такое геморрагический шок
Такое понятие соответствует стрессовому состоянию организма при резком снижении объема крови, циркулирующей по сосудистому руслу. В условиях повышенного венозного тонуса. Простыми словами это можно описать так: совокупность реакций организма при острой кровопотере (более 15-20% всего количества). Несколько важных факторов об этом состоянии:
- Шок геморрагический (ГШ) по МКБ 10 кодируют R 57.1 и относят к гиповолемическим состояниям, т.е. обезвоживанию. Причина в том, что кровь является одной из жизненно важных жидкостей, поддерживающих организм. Гиповолемия же наступает и в результате травматического шока, а не только геморрагического.
- Нарушения гемодинамики при низкой скорости кровопотери нельзя считать гиповолемическим шоком, даже если она составляет около 1,5 л. Это не приводит к таким же серьезным последствиям, ведь включаются механизмы компенсации. По этой причине геморрагическим считается только шок при резкой кровопотере.
У детей
Существует несколько особенностей клиники ГШ у детей. К ним можно отнести то, что:
- Может развиться в результате не только кровопотери, но и других патологий, связанных с нарушением питания клеток. Кроме того, у ребенка это состояние характеризуется более тяжелыми симптомами.
- Необратимой же может быть потеря всего 10% от объема циркулирующей крови, когда у взрослых даже четверть ее легко возмещается.
Иногда геморрагический шок возникает даже у новорожденных, что может быть связано с незрелостью всех систем. Еще причинами выступают повреждение внутренних органов или пупочных сосудов, отслоение плаценты и внутричерепные кровотечения. Симптомы проявления у детей схожи с характерными признаками у взрослых. В любом случае такое состояние у ребенка является сигналом опасности.

У беременных
При беременности организм женщины физиологически адаптируется ко многим изменениям. В том числе повышается объем циркулирующей крови, или ОЦК, примерно на 40% для обеспечения маточно-плацентарного кровотока и подготовки к потере крови во время родов. Организмом нормально переносится уменьшение ее количества на 500-1000 мл. Но есть зависимость от роста и веса беременной. У тех, кто меньше по этим параметрам, потеря 1000-1500 мл крови будет переноситься тяжелее.
В гинекологии понятие шока геморрагического тоже имеет место быть. Такое состояние может возникнуть при массивном кровотечении во время беременности, в период родов или же после них. Причинами здесь выступают:
- низко расположенная или преждевременно отслоившаяся плацента;
- разрыв матки;
- оболочечное прикрепление пуповины;
- травмы родовых путей;
- атония и гипотония матки;
- приращение и плотное прикрепление плаценты;
- выворот матки;
- нарушение свертываемости.
Признаки геморрагического шока
Из-за патологического нарушения микроциркуляции крови происходит нарушение своевременного поступления в ткани кислорода, энергетических продуктов и питательных веществ. Наступает кислородное голодание, которое максимально быстро нарастает в легочной системе, из-за чего учащается дыхание, появляется одышка и возбуждение. Компенсаторное перераспределение крови приводит к уменьшению ее количества в мышцах, на что может указывать бледность кожи, холодные и влажные конечности.
Наряду с этим происходит метаболический ацидоз, когда происходит повышение вязкости крови, которая постепенно закисляется накопившимися шлаками. На разных стадиях шок может сопровождаться другими признаками, такими как:
- тошнота, сухость во рту;
- сильное головокружение и слабость;
- тахикардия;
- уменьшение почечного кровотока, что проявляется гипоксией, некрозом канальцев и ишемией;
- потемнение в глазах, потеря сознания;
- снижение систолического и венозного давления;
- запустение подкожных вен на руках.
Причины
Геморрагический шок наступает при потере 0,5-1 литра крови наряду с резким снижением ОЦК. Основной причиной этого являются травмы с открытым или закрытым повреждением сосудов. Кровотечения могут возникнуть и после операции, при распаде раковых опухолей на последней стадии болезни или прободении желудочной язвы. Особенно часто геморрагический шок отмечается в области гинекологии, где он является следствием:
- внематочной беременности;
- досрочной отслойки плаценты;
- послеродовых кровотечений;
- внутриутробной гибели плода;
- травм половых путей и матки при родах;
- эмболии сосудов околоплодными водами.

Классификация геморрагического шока
При определении степени геморрагического шока и в целом классификации этого состояния используется комплекс параклинических, клинических и гемодинамических показателей. Основное значений имеет шоковый индекс Альговера. В зависимости от него выделяют несколько стадий компенсации, т.е. возможности организмом восстановить потери крови, и степени тяжести состояния при ГШ в целом с конкретными признаками.
Стадии компенсации
Признаки проявления зависят от стадии геморрагического шока. Общепринятой является разделение его на 3 фазы, которые определяются степенью нарушения микроциркуляции и выраженностью сосудистой и сердечной недостаточности:
- Первая стадия, или компенсация (синдром малого выброса). Потеря крови здесь составляет 15-25% от всего объема. Организм перераспределяет жидкость в организме, переводя ее из тканей в сосудистое русло. Этот процесс называется аутогемодилюцией. Что касается симптомов, то больной находится в сознании, может отвечать на вопросы, но у него отмечаются бледность, слабый пульс, похолодание конечностей, низкое артериальное давление и увеличение сокращений сердца до 90-110 ударов в минуту.
- Вторая стадия, или декомпенсация. В эту фазу уже начинают появляться симптомы кислородного голодания мозга. Потеря составляет уже 25-40% от ОЦК. Из признаков отмечается нарушение сознания, появление пота на лице и теле, резкое снижение артериального давления, ограничение мочевыделения.
- Третья стадия, или декомпенсированный необратимый шок. Является необратимой, когда состояние больного уже крайне тяжелое. Человек находится без сознания, кожа у него бледная с мраморным оттенком, а артериальное давление продолжает падать до минимума в 60-80 миллиметров рт.ст. или даже не определяется. Кроме того, на локтевой артерии не прощупывается пульс, он слегка ощущается только на сонной. Тахикардия же доходит до 140-160 ударов в минуту.
Шоковый индекс
Разделение по стадиям ГШ происходит по такому критерию, как шоковый индекс. Он равен отношению пульса, т.е. частоты сердечных сокращений, к систолическому давлению. Чем опаснее состояние пациента, тем больше этот индекс. У здорового человека он не должен превышать 1. В зависимости от степени тяжести данный показатель изменяется так:
- 1,0-1,1 – легкая;
- 1,5 – среднетяжелая;
- 2,0 – тяжелая;
- 2,5 – крайне тяжелая.
Степени тяжести
Классификация степеней тяжести ГШ основана на шоковом индексе и количестве потерянной крови. В зависимости от этих критериев выделяются:
- Первая легкая степень. Потеря составляет 10-20% объема, ее количество не превышает 1 литр.
- Вторая средняя степень. Кровопотери могут быть от 20 до 30% в пределах до 1,5 литров.
- Третья тяжелая степень. Потери составляют уже около 40% и достигают 2 литров.
- Четвертая крайне тяжелая степень. В этом случае потери уже превышают 40%, что по объему составляют более 2 литров.

Диагностика геморрагического шока
Основой диагностики на наличие ГШ является определение величины потери крови и обнаружение кровотечения со степенью его интенсивности. Помощь в этом случае составляют следующие мероприятия:
- уточнение объема безвозвратно потерянной крови для сравнения ее с расчетным ОЦК и размерами инфузионной терапии;
- определение состояния кожных покровов – температуры, цвета, характера наполнения периферических и центральных сосудов;
- слежение за изменением основных показателей, таких как артериальное давление, частота сердечных сокращений и дыхания, степень насыщения крови кислородом;
- наблюдение за минутным и часовым диурезом, т.е. мочеиспусканием;
- расчет шокового индекса;
- рентгенологическая оценка органов кровообращения и дыхания;
- измерение концентрации гемоглобина и сравнение его с показателем гематокрита для исключения анемии;
- эхокардиография;
- изучение биохимического состава крови.
Определение величины кровопотери
Главным критерием диагностики ГШ является определение объема кровопотери. По теряющему сознание человеку сложно точно сказать, сколько крови ушло. Для определения этого количества используются специальные методы из двух групп:
- Непрямые. Эти способы основаны на визуальной оценке состояния больного посредством изучения пульса, цвета кожи, артериального давления, дыхания.
- Прямые. Заключаются в определенных действия, таких как взвешивание салфеток, пропитанных кровью, или самого больного.
Основным показателем непрямых методов определения объема потерянной крови является шоковый индекс. Его значение можно определить по признакам, наблюдающимся у пациента. После этого конкретную величину шокового индекса соотносят с примерным объемом потерянной крови, которому он соответствует. Этот способ можно использовать на догоспитальном этапе. В стационарных же условиях пациента срочно подвергают лабораторным исследованиям, взяв у него кровь на анализ.
Синдром диссеминированного внутрисосудистого свертывания крови
Самым опасным осложнением гиповолемического шока является синдром диссеминированного внутрисосудистого свертывания или ДВС-синдром. Он проявляется нарушением макроциркуляции, в результате которого останавливается микроциркуляция, что ведет к отмиранию жизненно важных органов. Первыми страдают сердце, легкие и головной мозг. Затем атрофируются мягкие ткани и появляется ишемия. ДВС-синдром — состояние, когда при контакте с кислородом кровь начинает свертываться еще в сосудах. Из-за этого образуются тромбы, которые и нарушают процесс циркуляции.
Неотложная помощь при геморрагическом шоке
Доврачебная помощь зависит от причины ГШ. В случае наступления этого состояния из-за травмы, кровопотеря происходит медленно, поэтому организм быстро реагирует, включая компенсационные ресурсы и восстанавливая кровяные тельца. В таком случае очень низок риск летального исхода. Если же причиной кровопотери является повреждение аорты или артерии, то здесь может помочь только сшивание сосудов и вливание большого количества донорской плазмы. В качестве временной меры используется физраствор, не допускающий ослабления организма.
Алгоритм действий
Первая помощь при геморрагическом шоке, которую сможет оказать не врач, заключается в остановке кровотечения. Для этого нужно знать его причину:
- При открытой видимой ране необходимо воспользоваться поясом или жгутом, чтобы передавить поврежденные сосуды. В результате уменьшится циркуляция крови, но это даст только несколько дополнительных минут. Пациент при этом должен лежать. Ему стоит давать обильное питье и согревать теплыми одеялами.
- При невозможности установить причину кровопотери или же в случае внутреннего кровотечения требуется незамедлительно начинать введение кровезаменителей. Непосредственно устранением кровотечения может заниматься только хирург.
- При разрыве питающих сосудов – установить точную причину без доврачебного осмотра нельзя. В этом случае нужно срочно вызывать скорую.
Лечение геморрагического шока
Лечение ГШ направлено на устранение причины кровотечения. Показанием к оперативному вмешательству является ГШ второй степени. После этого проводятся следующие лечебные мероприятия:
- механическое освобождение полости рта и носоглотки для устранения проблем с дыханием;
- обезболивание медикаментами, которые не воздействуют на кровообращение и дыхание;
- борьба с расстройством кровообращения, в том числе обезвоживанием за счет введения кровезаменителей или препаратов крови через катетеризацию подключичной вены;
- стабилизация диуреза и поддержанием его активным на уровне примерно 50-60 мл в час.

Объем крови для переливания
Для восполнения объемов крови специалисты проводят вливание кровезаменителей или донорской крови, ведь растворов и плазмы может не хватать. По какому пути проводить лечение, зависит от величины кровопотери. В этом случае врачи пользуются следующими правилами:
- при кровопотере менее 25% от общего объема циркулирующей крови можно ограничиться вливанием кровезаменителей;
- маленьким детям или новорожденным дополнительно вливают эритроцитарную массу, составляющую половину объема;
- при снижении ОЦК до на 35% показано использование эритроцитарной массы и кровезаменителей, которые берутся в пропорции 1:1;
- обязательным условием является превышение объема переливаемых жидкостей над кровопотерей на 15-20%;
- тяжелый шок со снижением объема ОЦК на 50% компенсируется кровезаменителями с эритроцитарной массой (2:1), величина которых в два раза больше потерянной крови.
Возможные последствия
Точно сказать о развитии конкретных последствий после значительной кровопотери сложно. Они зависят от массивности кровотечения, количества потерянного ОЦК и физиологии самого пациента. У кого-то происходит нарушение работы нейронной системы, у других отмечается только слабость, хотя есть и случаи с мгновенной потерей сознания. Из возможных последствий выделяются:
- Почечная недостаточность, повреждение слизистой легких или частичная атрофия головного мозга. Такие последствия могут возникать даже при своевременно проведенной инфузионной терапии.
- После сильного шока 2-4 стадии в большинстве случаев необходима длительная реабилитация с восстановлением нормального функционирования мозга, почек, легких и печени. Выработка новой крови занимает 2-4 дня.
- При послеродовом шоке возможна потеря репродуктивной функции вследствие удаления маточных труб или матки.
Источник: sovets.net