Геморрагическое воспаление
Геморрагическое воспаление характеризуется образованием экссудата, представленного преимущественно эритроцитами.
По течению — это острое воспаление. Механизм его развития связан с резким повышением проницаемости микрососудов. Иногда содержание эритроцитов так велико, что экссудат напоминает кровоизлияние.
Причины:
· тяжелые инфекционные заболевания — грипп, чума, сибирская язва
· иногда геморрагическое воспаление может присоединяться к другим видам воспаления, особенно на фоне авитаминоза С, и у лиц, страдающих патологией органов кроветворения.
Локализация. Геморрагическое воспаление встречается в коже, в слизистой верхних дыхательных путей, желудочно-кишечного тракта, в легких, в лимфатических узлах.
Исход геморрагического воспаления зависит от вызвавшей его причины. При благоприятном исходе происходит полное рассасывание экссудата.
Значение. Геморрагическое воспаление — это очень тяжелое воспаление, которое нередко заканчивается летально.
Фибринозное воспаление характеризуется образованием экссудата, богатого фибриногеном, который в пораженной (некротизированной) ткани превращается в фибрин.
Течение фибринозного воспаления, как правило, острое. Иногда, например, при туберкулезе серозных оболочек, оно имеет хронический характер.
Причины. Фибринозное воспаление может вызываться возбудителями дифтерии и дизентерии, стрептококками и стафилококками, микобактерией туберкулеза, вирусами гриппа, эндотоксинами (при уремии), экзотоксинами (отравление сулемой).
Локализуется фибринозное воспаление на слизистых и серозных оболочках, в легких. На их поверхности появляется серовато-белесоватая пленка ("пленчатое" воспаление). В зависимости от глубины некроза и вида эпителия слизистой оболочки пленка может быть связана с подлежащими тканями либо рыхло и, поэтому, легко отделяться, либо прочно и, вследствие этого, отделяться с трудом.
Различают два типа фибринозного воспаления:
· крупозное;
· дифтеритическое.
Крупозное воспаление (от шотл. croup — пленка) возникает при неглубоком некрозе в слизистых оболочках верхних дыхательных путей, желудочно-кишечного тракта, покрытых призматическим эпителием, где связь эпителия с подлежащей тканью рыхлая, поэтому образующиеся пленки легко отделяются вместе с эпителием даже при глубоком пропитывании фибрином.
Макроскопически слизистая оболочка утолщена, набухшая, тусклая, как бы посыпана опилками, если пленка отделяется, возникает поверхностный дефект. Серозная оболочка становится шероховатой, как бы покрыта волосяным покровом — нитями фибрина. При фибринозном перикардите в таких случаях говорят о "волосатом сердце". Среди внутренних органов крупозное воспаление развивается в легком при крупозной пневмонии.
Дифтеритическое воспаление (от греч. diphtera — кожистая пленка) развивается при глубоком некрозе ткани и пропитывании некротических масс фибрином на слизистых оболочках, покрытых плоским эпителием (полость рта, зев, миндалины, надгортанник, пищевод, истинные голосовые связки, шейка матки).
Фибринозная пленка плотно спаяна с подлежащей тканью, при отторжении ее возникает глубокий дефект. Это объясняется тем, что клетки плоского эпителия тесно связаны между собой и с подлежащей тканью.
Исход фибринозного воспаления слизистых и серозных оболочек неодинаков. При крупозном воспалении образовавшиеся дефекты поверхностные и возможна полная регенерация эпителия. При дифтеритическом воспалении образуются глубокие язвы, которые заживают путем рубцевания. В серозных оболочках массы фибрина подвергаются организации, что приводит к образованию спаек между висцеральным и париетальным листками плевры, брюшины, околосердечной сорочки (слипчивый перикардит, плеврит). В исходе фибринозного воспаления возможно полное заращение серозной полости соединительной тканью — ее облитерация. Одновременно, в экссудат могут откладываться соли кальция, примером может служить "панцирное сердце".
Значение фибринозного воспаления очень велико, так как оно составляет морфологическую основу дифтерии, дизентерии, наблюдается при интоксикациях (уремии). При образовании пленок в гортани, трахее возникает опасность асфиксии; при отторжении пленок в кишечнике возможно кровотечение из образующихся язв. Слипчивый перикардит и плеврит сопровождаются развитием легочно-сердечной недостаточности.
Источник: studopedia.ru
• Экссудат содержит большое количества фибрина, который образуется из фибриногена под действием тканевого тромбопластина.
• Может возникать при инфекционных заболеваниях (крупозная пневмония, дифтерия, дизентерия, туберкулез), инфекционо -аллергических заболеваниях (ревматизм), аутоинтоксикациях (уремия).
• Развивается обычно на слизистых и серозных оболочках, образуя пленки; изредка — в глубине органа (в легком).
• В зависимости от характера прикрепления фибринозных пленок к подлежащим тканям фибринозное воспаление может быть крупозным и дифтеритическим.
а. Крупозное воспаление.
• Развивается на серозных оболочках, а также слизистых оболочках, покрытых цилиндрическим эпителием, рыхло связанным с подлежащими тканями.
• Фибринозная пленка тонкая (содержит фибрин с примесью полиморфно-ядерных лейкоцитов), легко отторгается.
Фибринозный перикардит может возникать при уремии, ревматизме, трансмуральном инфаркте миокарда, крупозной пневмонии.
Макроскопическая картина:эпикард тусклый, покрыт серовато-желтыми шероховатыми наложениями в виде нитей и напоминает волосяной покров («волосатое сердце»). Наложения легко снимаются.
Исход: образуются спайки между листками перикарда, часто облитерация полости сердечной сорочки; иногда склерозированные оболочки петрифицируются или оссифицируются («панцирное сердце»).
Крупозный ларингит, трахеит, бронхит может развиться при дифтерии (истинный круп).
Исход: при отторжении могут возникать поверхностные язвы, полностью регенерирующие (заживающие).
Осложнение: легко отторгающиеся фибринозные пленки могут привести к асфиксии, требующей экстренной трахеостомии.
Крупозная пневмония острое заболевание, вызываемое пневмококком (изредка клебсиеллой), при котором развивается долевая фибринозная пневмония.
Макроскопическая картина:пораженная доля увеличена, по плотности напоминает печеночную ткань, на разрезе серого цвета, слегка зернистая (стадия серого опеченения), на плевре — фибринозная пленка, легко отторгающаяся (фибринозный плеврит — характерная черта крупозной пневмонии).
Микроскопическая картина:в стадии серого опеченения все альвеолы заполнены экссудатом, состоящим из фибрина, ПЯЛ, альвеолярных макрофагов: в капиллярах межальвеолярных перегородок обнаруживаются фибриновые тромбы. При окраске по Шуенинову нити фибрина в экссудате окрашиваются в сиреневый цвет.
Исход: экссудат обычно расплавляется с помощью протеолитических ферментов лейкоцитов и макрофагов и отторгается с мокротой.
Осложнение: при недостаточной протеолитической активности происходит организация экссудата (замещение его соединительной тканью); при повышенной активности -гнойное расплавление с образованием абсцессов в легких.
б. Дифтеритическое воспаление.
• Развивается на слизистых оболочках, покрытых многослойным плоским эпителием (который плотно связан с подлежащими тканями) либо покрытых цилиндрическим эпителием при наличии глубокого некроза.
• Пленка толстая (содержит, кроме фибрина и лейкоцитов, некротизированные ткани), отторгается с трудом с появлением глубоких язв.
Дифтсритический колит может возникать при тяжелых формах дизентерии, вызванной S. dysenteriae.
Макроскопическая картина:стенка толстой кишки утолщена, слизистая оболочка покрыта серовато-желтой шероховатой пленкой, плотно связанной с подлежащими тканями.
Микроскопическая картина:слизистая оболочка некротизирована, пронизана фибрином, лейкоцитами, на границе — полнокровные сосуды, скопление лейкоцитов.
Дифтеритическое воспаление зева (дифтеритическая ангина ,) возникает при дифтерии.
Микроскопическая картина:видны участки некроза слизистой оболочки и подлежащих тканей миндалины, пронизанные фибрином и ПЯЛ. По периферии участка
фибринозного воспаления — демаркационная зона с расширенными полнокровными сосудами и скоплением ПЯЛ.
Исход дифтеритического воспаления: на месте глубоких язв, возникающих при отторжении пленки, возникают рубцы.
Источник: helpiks.org
Причины
Основная причина такой патологии – это острое и внезапное повреждение колена. Это может быть прямой удар, аномальное скручивание или выкручивание, а также падение на колени. Основные симптомы в этом случае будут:
- Боли.
- Сильные отёки и кровоподтёки.
- Сдавление и другие повреждения кровеносных сосудов.
- Слабость в колене.
- Онемение и покалывание.
- Похолодание конечности.
Ещё такая проблема иногда возникает при вывихе надколенной чашечки, разрыве мениска, растяжении сухожилия, переломе надколенной чашечки.
К другим факторам развития синдрома можно отнести повреждения колена в результате перегрузки. К таким травмам может привести постоянная езда на велосипеде, что особенно характерно для велогонщиков, длительный подъём по лестнице, прыжки и бег. Кроме синдрома фиброзной плёнки в этом случае диагностируется боль в надколенно-бедренном суставе, бурсит и синдром подвздошно-большеберцовой связки.
Другие причины
Синдром фибринозной плёнки, при котором диагностируются складки и утолщения в суставных связках, возникает не только из-за травмы или перегрузок колена. К этой патологии могут привести и такие заболевания, как остеоартроз, подколенный бурсит, артриты инфекционного происхождения, остеохондрит.
А это значит, что поставить точный диагноз и сказать, почему появилась данная патология, довольно сложно. И сделать это может только врач после ряда анализов и диагностических процедур.
Диагностика
Синдром фибринозной плёнки практически невозможно увидеть на рентгене. Для определения этой патологии необходимы другие исследования, например, магнитно-резонансная томография или компьютерная томография. Только в этом случае можно рассмотреть те или иные аномалии мягких тканей.
Что же касается других анализов, то, как правило, они остаются в норме, хотя при присоединении воспалительного процесса может быть повышенное СОЭ или увеличено количество лейкоцитов.
Консервативное лечение
 Лечение болезни будет зависеть от причин, по которым она появилась.
Лечение болезни будет зависеть от причин, по которым она появилась.
ли данная патология развилась у спортсмена, то основная терапия направлена на нормализацию режима тренировок и отдыха, хотя лучше всего на время болезни отказаться от тренировок, так как они могут стать причиной ухудшения общего состояния.
Если причина синдрома в ушибах, то в этом случае необходима иммобилизация конечности и приём таких препаратов, как диклофенак или ортофен.
При разрыве связки, при переломе надколенника, при разрыве мениска в большинстве случаев требуется оперативное вмешательство.
Профилактика
Так как заболевания коленных суставов чаще всего проявляются у спортсменов, то им необходимо строго соблюдать режим тренировок и отдыха.
При наличии лишнего веса страдают в первую очередь ноги, в том числе и костная система. Поэтому если привести свой вес в норму, то многих заболеваний можно избежать.
Что же касается пожилых людей, у которых такие заболевания не такая уж большая редкость, то при первых же симптомах патологии необходимо немедленно обратиться к врачу.
Источник: nashynogi.ru
Фибринозное воспаление сопровождается выделением из сосудов эксудата, содержащего много фибрина. Фибрин выпадает в виде нитей, между которыми находятся отторженные клеточные элементы пораженной ткани и лейкоциты. Фибринозный эксудат, лежащий на поверхности слизистых или серозных покровов, образует различной толщины и плотности отложения — от рыхлых губчатых до плотных масс серовато-желтоватого или серо-белого цвета.
Вследствие взаимного трения прилегающих одна к другой серозных оболочек фибринозные отложения принимают сетевидную форму. Иногда отложений фибринозных масс так много (контагиозная плевро-пневмония лошадей, пастереллез крупного рогатого скота и др.), что они образуют эластические губчатые пласты толщиной 5—6 см. При наличии в полостях большого количества эксудата хлопья фибрина плавают в нем свободно. В бронхах, кишечнике и других трубчатых органах фибрин иногда образует слепки, которые выполняют просвет органа. В суставах фибрин принимает иногда форму шариков серо-белого цвета. У различных видов животных степень эксудации выражена неодинаково. Особенно интенсивно выпот фибрина происходит у крупного рогатого скота.
На слизистых оболочках в зависимости от степени повреждения ткани фибринозное воспаление может быть крупозным или дифтеритическим. При крупозном воспалении эксудат свертывается на поверхности органа, при этом некротизируются только поверхностные клетки, и отложившиеся пленки фибрина легко снимаются.
При дифтеритаческом воспалении некротизируются глубокие слои ткани, эксудат свертывается еще до выхода на поверхность воспаленного органа, образовавшиеся пленки плотно соединяются с тканью, с трудом снимаются. По удалении фибринозных отложений обнаруживается дефект ткани.
Дифтеритическое воспаление наблюдается в кишечнике у свиней при паратифе и чуме, осложненной паратифом; у крупного рогатого скота — на слизистой оболочке глаз, рта, носолобных пазух при злокачественной катаральной горячке и др.
Фибринозный эксудат может рассосаться или прорасти соединительной тканью — организоваться.
При организации фибрина между отдельными органами возникают плотные фиброзные тяжи — синехии (шварты), или разлитые спайки на всем протяжении органа — облитерация. В результате организации серозный покров иногда диффузно утолщается, поверхность становится блестящей, как бы покрытой глазурью — «глазурная печень», «глазурная селезенка».
Организация фибринозного эксудата иногда наблюдается при крупозном воспалении легких. Фибрин в легочных альвеолах прорастает соединительной тканью. Макроскопически такие легкие буро-красного цвета, плотные, мясоподобные, откуда и наименование этого процесса — карнификация легких (саго — мясо, facio — делаю).
Фибринозное (крупозное) воспаление легких у животных наблюдается в виде самостоятельного заболевания, но чаще встречается при некоторых инфекционных заболеваниях (перипневмонии крупного рогатого скота, пастереллезе крупного рогатого скота, овец и свиней, контагиозной плевропневмонии лошадей и т. д.).
У животных, особенно у крупного рогатого скота, поражение легких происходит часто лобулярно, т. е. в процесс вовлекаются отдельные дольки (лобули), что придает легким своеобразный мраморный вид. Марморация объясняется стадийностью процесса.
Первая стадия — прилив крови — начинается гиперемией, за которой следует сначала серозный, а затем фибринозный выпот в легочные альвеолы.
Вторая стадия — красная гепатизация (опеченение) — наступает по мере выпотевания фибрина в просвет альвеол и его свертывания. Легочная ткань при этом плотной консистенции, красноватого цвета.
Третья стадия — серая гепатизация — характеризуется дальнейшим выпотом фибрина и значительной эмиграцией лейкоцитов в полость альвеол. При этом легкие бледнеют, принимая красно-серую или серую окраску.
Изменение цвета легких в третьей стадии объясняется тем, что эксудат, скопившийся в альвеолах, сдавливает капилляры, расположенные в межальвеолярных перегородках, а также наличием значительного количества лейкоцитов в эксудате и исчезновением гемоглобина из вышедших в альвеолы эритроцитов.
Под действием ферментов, выделяемых лейкоцитами, происходит разжижение эксудата. Разжиженные массы эксудата частью всасываются через лимфатические и кровеносные сосуды, частью выделяются наружу через бронхи — наступает стадия разрешения.
Крупозная пневмония у животных часто сопровождается фибринозным плевритом.
Макропрепарат. Дифтеритическое воспаление кишечника (табл. VI, Б)
Слизистая оболочка кишечника диффузно гиперемирована. На ее поверхности имеются дифтеритические слоистые струпья (бутоны) и фолликулярные язвы. Бутоны серого, серо-желтоватого цвета. Вокруг дифтеритических отложений наблюдается гиперемированный отечный ободок.
Гистопрепарат. Дифтеритическое воспаление кишечника (рис. 39)
В препарате при малом увеличении микроскопа видно, что слизистая оболочка подверглась некрозу. Некротизированная ткань превратилась в бесструктурную розовую массу, которая смешалась с фибрином и содержит большое количество глыбок хроматина и бактерий. Наличие фибрина удается установить лишь специальными методами окраски (по Вейгерту) и только в начальной стадии воспалительного процесса, пока не произошел некроз клеточных элементов. В дальнейшем фибрин трудно отличим от некротических масс. В местах, где слизистая оболочка сохранена, хорошо выражена клеточная инфильтрация.
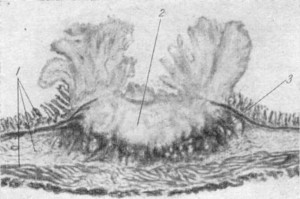
Рис. 39. Дифтеритическое воспаление кишечника.
1 — нормальная стенка кишечника, 2 — фибринозные наложения, 3 — демаркационная линия.
Клеточные элементы, преимущественно лейкоциты, скопились между сохранившимися криптами слизистой оболочки и частично проникли в некротические массы. В некоторых местах сосуды подслизистого слоя переполнены кровью, часто тромбированы. Тромбы состоят из лейкоцитов и лимфоцитов, большей частью погибших. Продуктивные изменения заметны в виде скоплений гистиоцитов, плазматических клеток.
В мышечных волокнах и серозной оболочке изменения слабо выражены. При более глубоком поражении стенки кишечника воспалительный процесс обнаруживается во всех слоях кишечной стенки, вплоть до серозной оболочки. Часто на границе между некротизированной и живой тканью скапливаются лейкоциты, которые своими протеолитическими ферментами размягчают некротическую массу, последняя отделяется в просвет кишки, в результате чего образуются язвы.
Макропрепарат. Фибринозное воспаление легких (табл. VII, А)
Пораженная легочная ткань широкими соединительнотканными тяжами серо-белого цвета разделена на отдельные участки.
Пораженные участки в зависимости от стадии гепатизации окрашены в темно-красный, серо-красный или серый цвет и напоминают пестрый мрамор (см. также табл. XIV, А и Б).
Гистопрепарат. Фибринозное воспаление легких (рис.40)
На препарате, окрашенном по способу Вейгерта, при малом увеличении микроскопа видно, что все альвеолы заполнены розоватой, грубозернистой и сетчатой синеватой массой, среди которой находится некоторое количество клеточных элементов.

Рис. 40. Фибринозное воспаление легких.
1 — альвеолярные перегородки, 2— сетка фибрина в альвеолах.
При среднем увеличений микроскопа в розовой массе отчетливо видна сетка, состоящая из тонких волоконец фибрина, перепутанных в различных направлениях. Волокна фибрина местами утолщены и в этих участках более густо окрашены. Набухание фибрина и более густая окраска его эозином являются результатом гиалинизации.
Клеточные элементы, количество которых местами весьма значительно, в большинстве своем состоят из полиморфных нейтрофильных лейкоцитов и частично из отслоившихся клеток альвеолярного эпителия. Кроме того, в препарате можно заметить, что количество фибрина меньше в тех альвеолах, где больше лейкоцитов. Таким образом здесь имеет место фибринозная (крупозная) пневмония в стадии перехода из красной в серую гепатизацию.
Источник: diseasecattle.ru
Крупозное (поверхностное) воспаление
На слизистых, серозных и суставных поверхностях образуется пленка фибрина, которая вначале легко снимается, обнажая набухшую, гиперемированную, тусклую ткань. Впоследствии слой фибрина утолщается (у крупных животных до нескольких сантиметров). В кишечнике могут формироваться как бы слепки с его внутренней поверхности. Фибрин уплотняется и порастает соединительной тканью. Примеры: «волосатое сердце» при фибринозном перикардите, фибринозный плеврит, мембранозное воспаление кишечника.
В легких фибрин заполняет полости альвеол, придавая органу консистенцию печени (гепатизация), поверхность разреза суховатая. Фибринозные отложения в легких могут рассасываться или прорастать соединительной тканью (карнификация). Если в результате сдавливания сосудов фибрином нарушается кровообращение, происходит омертвение пораженных участков легкого.
Крупозное воспаление вызывается инфекционными возбудителями (пастереллы, пневмококки, вирусы, сальмонеллы).
Дифтеритическое (глубокое) воспаление
При этой форме воспаления фибрин откладывается между клеточными элементами в глубине тканей. Наблюдается это в слизистых оболочках и, как правило, является результатом воздействия инфекционных факторов (возбудителей паратифа свиней, грибков и т. п.).
При отложении фибрина между клеточными элементами последние всегда омертвевают, и участок пораженной слизистой оболочки имеет вид плотной, суховатой пленки или отрубевидных наложений сероватого цвета.
Гнойное воспаление
Этот вид экссудативного воспаления характеризуется образованием экссудата, в котором преобладают полиморфноядерные лейкоциты и продукты их распада.
Жидкая часть, образующаяся из плазмы, называется гнойной сывороткой. В ней находятся лейкоциты, частью сохранившиеся, частью подвергшиеся дистрофии и некрозу. Погибшие лейкоциты называют гнойными тельцами.
В зависимости от соотношения гнойных телец и гнойной сыворотки различают гной доброкачественный и злокачественный. Доброкачественный – густой, сметанообразный вследствие преобладания в нем лейкоцитов и гнойных телец. Злокачественный имеет более жидкую консистенцию, водянистый, мутный вид. В нем меньше форменных элементов и больше гнойной сыворотки.
Причины гнойного воспаления: микроорганизмы, главным образом гноеродные, грибки (например, актиномицеты), различные паразиты. В очагах гнойного воспаления наряду со скоплением гноя (гнойная инфильтрация) происходят дистрофические изменения, некроз и разжижение местных тканевых элементов (гнойное расплавление).
Локализация гнойного воспаления отличается большим разнообразием. Она может возникать в любой ткани и органе, а также на серозных и слизистых оболочках.
В зависимости от локализации гноя различают несколько форм гнойно‑воспалительного процесса, главнейшие из них: абсцесс, эмпиема, флегмона.
Абсцесс – замкнутая новообразованная полость, заполненная гноем. Некоторые разновидности абсцессов получили особые наименования. Например, гнойное воспаление волосяного влагалища – фурункул. Фурункулы иногда сливаются в крупные очаги гнойного воспаления, называемые карбункулами. Скопления гноя под эпидермисом называют пустулой.
Размеры абсцессов могут быть от едва заметных до обширных (15–20 см. и более). При пальпации обнаруживают флюктуацию или, наоборот, напряжение.
При вскрытии обнаруживается полость, заполненная гноем, иногда с обрывками тканей. Зона, окружающая абсцесс (гноеродная оболочка), имеет вид темно‑красной или красно‑желтой полосы шириной от 0,5 до 1–2 см. Здесь под микроскопом видны дистрофические изменения или некротизированные тканевые местные элементы, лейкоциты, гнойные тельца, юные клетки соединительной ткани и гиперемированные сосуды.
Исход абсцесса может быть разным. При самопроизвольном прорыве или при разрезании происходит удаление гноя, спадение и заращивание полости гнойника. В других случаях, когда рассасывание гноя задерживается, они преобразуются в сухую массу, заключенную в фиброзную капсулу. Иногда наблюдается инцистирование, когда гнойный экссудат рассасывается скорее, чем разрастается соединительная ткань. На месте абсцесса формируется пузырь (киста), заполненная тканевой жидкостью.
В некоторых случаях из глубоко лежащих гнойников гной прокладывает себе путь в сторону наименьшего сопротивления, прорывается к свободной поверхности, и после вскрытия полость гнойника соединяется с ней узким каналом, выстланным грануляционной тканью, так называемым свищем, или фистулой, через которую продолжает выделяться гной.
Если гной просачивается по межуточной соединительной ткани в нижележащие части организма и скапливается в их межуточной ткани, например в подкожной клетчатке, в виде ограниченного фокуса, то говорят о натечном, или холодном, гнойнике.
Эмпиема – скопление гноя в естественно замкнутой полости организма (плевральной, перикардиальной, брюшной, суставной). Чаще этот процесс обозначают применительно к пораженной части тела (гнойный плеврит, гнойный перикардит, перитонит и т. д.). Возникают эмпиемы в связи с травмой, гематогенным, лимфогенным заносом, переходом гнойно‑воспалительного процесса с пораженных органов (контактно) или вследствие прорыва абсцесса в полость. При этом в полостях скапливается гнойный экссудат, покровы их набухают, тускнеют, гиперемируются; могут быть кровоизлияния и эрозии.
Флегмона – разлитое (диффузное) гнойное воспаление с разделением гнойного экссудата между тканевыми элементами. Обычно эта форма воспаления наблюдается в органах с рыхлой соединительной тканью (подкожная клетчатка, межмускульная ткань, подслизистая оболочка, строма органов). Флегмонозный участок опухает, имеет тестообразную консистенцию, синюшно‑красную окраску, с поверхности разреза стекает мутная, гноевидная жидкость. Под микроскопом между раздвинутыми тканевыми элементами отмечают скопление гнойного экссудата, сосуды расширены и переполнены кровью.
Флегмонозное воспаление может подвергнуться обратному развитию, иногда заканчивается диффузным разрастанием соединительной ткани (слоновость ткани).
Флегмонозный очаг, развившийся в слизистой оболочке и в коже, может вскрыться на свободную поверхность одним или несколькими фистулезными ходами. При гнойном размягчении значительных участков клетчатки кожи и субмукозы наблюдается отделение кожи от подлежащих тканей с последующим некрозом и отторжением их. Образуется обширная, глубокая гноящаяся флегмонозная язва.
Источник: studfile.net
