Врожденные пороки сердца, согласно статистическим оценкам встречаются, примерно в 20% всех клинических ситуаций среди первичных патологий сердечнососудистой системы у детей.
Обычно выявляются они не сразу, если не считать критически опасных разновидностей нарушений. От момента рождения для выявления анатомического дефекта может пройти не один год, многие и вовсе обнаруживаются во взрослом возрасте.
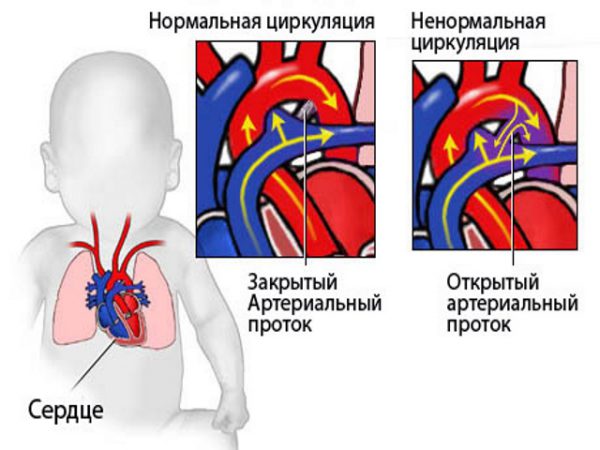
Открытый артериальный проток у детей — это незаращение особого отверстия, влекущего сообщение двух крупных сосудов: легочной артерии и аорты.
Естественная структура может быть в диаметре от 2 до 20 мм, длинной от 4 до 15 мм. и присутствует у всех без исключения детей во внутриутробном периоде, потому как малый круг кровообращения не задействован.
Спустя несколько часов или суток с появления на свет, Боталлов проток у новорожденных (иное название отверстия между легочной артерией и аортой) закрывается самостоятельно.
Максимум до первого года жизни, затем вероятность спонтанного регресса отклонения минимальна.
Лечение нужно всегда. Известны случаи длительного малосимптоматичного течения патологического процесса. Примерно в 20% ситуаций анатомический дефект выявляется у лиц за 20 лет.
Механизм развития
Нормальная физиология внутриутробного (фетального) периода предполагает существование двух моментов: открытого Боталлова протока (собственно отверстия между аортой и легочной артерией) и овального окна.
Обе структуры призваны обеспечивать нормальное, эффективное кровообращение минуя малый (легочный) круг, который в это время не задействован, ведь ребенок получает кислород и питательные вещества через плаценту, от матери.


Оба анатомических явления считаются нормой. После рождения, в течение определенного времени отверстия, в том числе артериальный проток должны закрыться самостоятельно.
На процесс требуется от пары часов до года, затем вероятность самоустранения патологии несущественна.
Причины
В основе механизма лежат два фактора. Первый — спонтанные нарушения не связанные с генетическими заболеваниями. Становятся итогом влияния негативных моментов на мать во время гестации.
Другой — хромосомные отклонения, коих множество. От синдрома Дауна, Нунан до Тетрады Фалло.
Во второй ситуации открытым артериальным протоком дело не обходится. Наблюдаются генерализованные нарушения со стороны многих систем.
В то же время, в основе патологического процесса лежит нарушение синтеза и физических свойств соединительных тканей.
Классификация
Типизация проводится исходя из нескольких критериев. Основной — уровень давления в легочной артерии. Это функциональный показатель.
Выделяют 4 фазы заболевания:
- Легкую. Цифры не превышают 40% общих по организму (оценка проводится в ходе эхокардиографии, а средний уровень АД определяется с помощью тонометра).
- Умеренную. ОТ 45% и выше.
- Тяжелую. Более 75%.
- Терминальную. Давление в легочной артерии равно общему показателю в организме или выше него. Это критическое состояние. Трудно поддается лечению и заканчивается смертью в большинстве своем.
Стадиальность:
- 1 стадия. Продолжается до 5 лет. Отсчитывается с момента рождения. Сопровождается выраженной клиникой. Может закончиться гибелью, что и происходит, примерно, в четверти случаев, если не проводится качественное лечение.
- 2 стадия. Субкомпенсаторная. Явления исчезают, наступает период относительного благополучия. Длится он еще около 10-15 лет.
- 3 стадия. Примерно с 20 года жизни или чуть позднее возникает второй критический этап. Декомпенсация. Нарастают явление легочной гипертензии, роста давления в артериях малого круга.
Стенки сосудов утолщаются и теряют эластичность, просветы кровоснабжающих структур сужаются за счет рубцевания. Развиваются необратимые изменения. Они опасны для жизни и не поддаются полной коррекции.
Представленная стадиальность справедлива только для отсутствующего лечения. Если своевременно устранить анатомический дефект все встанет на свои места. Проблема в поздней диагностике.
В идеале проверять ребенка нужно сразу после рождения на предмет скрытых патологий сердечнососудистой системы.
Но виду отсутствия качественной программы раннего скрининга в России и странах бывшего Союза многие ситуации остаются незамеченными.
Особенности гемодинамики
Нормальный кровоток у человека протекает по двум кругам. Малый или легочный обеспечивает обогащение жидкой соединительной ткани кислородом, отведение окиси CO2 выдохом.
Большой отвечает за движение питательных веществ и O2 через аорту ко всем тканям тела без исключения. Процесс протекает постоянно, не останавливается ни на минуту.

У детей задействован только большой круг, потому как потребности обеспечивать кровь кислородом пока нет. Она и так идет обогащенной от матери.
На фоне открытого артериального протока наблюдается увеличение давления в легочной артерии, поскольку жидкая ткань попадает в нее.
Структуры малого круга не рассчитаны на существенное давление, потому быстро развивается другой порок — легочное сердце.

Без специфического лечения оно в течение нескольких лет приводит к смерти больного от кардиальной недостаточности и остановки работы органа как результата падения сократительной способности миокарда.
Чаще всего нарушение встречается у недоношенных детей, хотя прямая связь момента рождения и вероятности развития порока не установлена.
Симптомы
Проявления достаточно специфичны, если знать, что искать и в каком порядке. Анатомический дефект на ранних этапах не настолько агрессивен, чтобы в течение считанных месяцев закончиться смертью ребенка.
Потому прогрессирование постепенное, на протяжении длительного времени.
Начальные признаки таковы:
Одышка
Невозможность набрать воздуха. Объективно проявляется усталостью при кормлении. Младенцу необходимо перевести дух, чтобы продолжить.
Так может повторяться несколько раз в течение одного приема пищи. По мере взросления симптом никуда не уходит, приобретает те же черты.
Ребенок задыхается на фоне минимальной физической активности, а затем и вовсе в состоянии покоя.
Снижение толерантности к механическим нагрузкам
Сказывается на общем самочувствии ребенка. Он отказывается от игр, старается больше сидеть, лежать. В ранние дни признак проявляет себя длительным периодом сна, коротким бодрствованием.
И если в младенческие годы это можно связать с процессом формирования центральной нервной системы и быстрой физиологической утомляемостью, позднее вариантов не остается.
Бледность кожных покровов
ОАП сердца у новорожденных относится к так называемым белым порокам. Когда кожа становится мелового цвета или молочного оттенка. Связано это со спазмом периферических сосудов.
Сопровождается похолоданием конечностей. В противоположность им, синие пороки дают, преимущественно, цианоз носогубного треугольника и кожи.
Строгого разграничения нет. Оба симптома могут присутствовать одновременно.
Кашель
Постоянный, сначала непродуктивный, без выделения мокроты. Затем с отхождением небольшого количества слизистого вязкого экссудата.
По мере развития болезни возникает кровохаркание, выход жидкой соединительной ткани через дыхательные пути.
Это негативный признак, указывающий на выраженную клиническую картину, неблагоприятный прогноз и высокую вероятность смерти от сердечной недостаточности.
Гипергидроз
Повышенная потливость на фоне физической активности. В том числе кормления.
Частые инфекционно-воспалительные процессы
В легких и бронхах. Обусловлены застойными явлениями в малом круге. Представляют значительную опасность для детей, поскольку могут закончиться острой дыхательной недостаточностью и смертью от асфиксии.
Медленный набор веса
Степень отставания в физическом и даже ментальном развитии, зависит от тяжести патологического процесса.
Клиническая картина проявляет себя на 3-5 день с момента рождения.
Бывают исключения, когда порок никак не выделяется долгие годы, в таком случае возможно случайное обнаружение в ходе диагностики по поводу прочих патологий. Или же при обращении пациента к кардиологу по вопросу тревожных симптомов.
Каких именно:
- Боли в грудной клетке неясного происхождения. Обычно слабые, давящие или жгучие. Приступ продолжается от пары секунд до нескольких минут и заканчивается полной компенсацией состояния. Как будто ничего и не было.
- Аритмии. По типу синусовой тахикардии. Если порок декомпенсирован, то есть организм уже не в силах сглаживать нарушения им провоцируемые, возникает брадикардия как ответ на падение сократительной способности миокарда и ослабление трофики.
- Одышка. Выраженная, на фоне физической активности или в состоянии покоя. При перемене положения тела становится интенсивнее.
- Кашель, возможно с кровью. У пациентов старшей возрастной группы, 18+ требуется дифференциальная диагностика. Отграничить симптомы нужно от таковых при туберкулезе и раке легких, хотя у столь молодых людей подобные заболевания встречаются довольно редко.
- Периферические отеки. Сначала в процесс вовлекаются только ноги, затем руки и лицо. Это результат застойных явлений в организма. Последствие не самого порока, а хронической сердечной недостаточности. Она присутствует у большинства пациентов с длительным течением открытого артериального протока.
- Бледность кожных покровов. Может соседствовать с цианозом носогубного треугольника.
Хриплый голос, нарушение процессов говорения. Изменение тембра. - Головная боль. Цефалгия в затылке или теменной области. Также вертиго, нарушение ориентации в пространстве. Мир буквально идет кругом. Это не постоянные симптомы, они возникают спонтанно, на некоторое время. Затем отступают.
- Нарушения сознания. Обмороки. Все три проявления, указанные выше — результат ослабления трофики головного мозга. Неблагоприятный прогностический признак, если нет лечения. Вероятен инсульт и тяжелая инвалидность.
Диагностика
Проводится под контролем кардиолога или профильного хирурга. При этом специально, целенаправленно ОАП сердца у детей ищут крайне редко. Только если проявления достаточно выражены для подозрений.
В остальных случаях анатомический дефект становится случайной находкой или продолжает существование неопределенно долгий срок, вплоть до взрослых лет.
Перечень диагностических мероприятий:
- Устный опрос пациента или же его родителей на предмет самочувствия или поведенческих моментов. Важно учитывать характер сна, переносимость физической нагрузки, питания. Объективизация признаков дает возможность выстроить четкую клиническую картину и выдвинуть гипотезы относительно диагноза.
- Сбор анамнеза. Играет меньшую роль, потому как порок всегда врожденный. Он не бывает приобретенным.
- Измерение артериального давления. На ранних цифры в норме. Частоты сердечных сокращений. Обнаруживается незначительная тахикардия. Количество ударов варьируется в пределах 100-120, редко чуть более.
- Эхокардиография. Основная методика исследования анатомического состояния кардиальных структур и окружающих тканей.
Позволяет быстро определиться с нарушением. Оценить уровень давления в легочной артерии и аорте.
Показывает интенсивность сердечного выброса, а значит, дает возможность определить сократительную способность миокарда.
- Электрокардиография. Назначается в рамках рутинной диагностики. Используется для обнаружения аритмических нарушений. Их характера и выраженности.
- Рентгенография грудной клетки. Назначается взрослым пациентам. С одной стороны позволяет исключить рак или туберкулез, с другой же — используется в для выявления типичных признаков открытого артериального протока. Так, примерно в 95% пациентов, диагностируется дилатация (расширение) предсердий.
- Измерение сатурации кислорода крови. Неинвазивная методика. Применяется на первичном приеме. В норме показатель составляет 97-98%. У больных уровни примерно на 2-7% ниже.
По необходимости назначается МРТ. Она позволяет уточнить локализацию и обширность процесса в статике. Но не дает информации о гемодинамических характеристиках, потому эталоном считаться не может. Требуется группа исследований.
Лечение
Терапия проводится кардиохирургическими методами по показаниям. В норме Боталлов проток закрывается в течение дня или максимум на первом году жизни. Потому врачи редко назначают операцию детям до 1 года.
Затем вероятность спонтанного разрешения практически равна нулю. Открытое сообщение легочной артерии и аорты — это большой риск для ребенка, потому медлить нельзя.
Основной способ лечения — эндоваскулярное закрытие ОАП. Через бедренную артерию вводится инструмент. Затем его транспортируют к сердцу под контролем камеры с осветительным прибором и механическим путем закрывают проток.
Если размер отверстия менее 3 мм в используют спираль, если более — специальный окклюдер.
Детям операция проводится под наркозом, пациентам от 12 лет и старше — под местной анестезией.
Вмешательство длится до получаса, имеет минимум осложнений и легко переносится, несмотря на значительную техническую трудность.

Медикаментозные методы не эффективны. Они практикуются только в первые 2 недели жизни пациента, и то действенность применения препаратов весьма сомнительна.
Открытая операция с рассечением грудной клетки не проводится. Это устаревшая методика. Но есть несколько исключений.
Например, комплексные пороки (множественные анатомические дефекты), безуспешность ранее проведенного малоинвазивного лечения или же недоношенность.
Диаметр бедренной артерии у детей, которые появились раньше срока, слишком мал для введения инструмента. Но здесь возможен вариант клипирования аретриального протока через миниторакотомию.
Реабилитационный период после операции длится около месяца. В это время запрещены интенсивные физические нагрузки, стрессы, для взрослых — курение, прием спиртного, также показан полный половой покой хотя бы на 2 недели. Отказ от посещения бани, сауны на протяжении 3-6 месяцев.
Каждые 14 дней рекомендуется навещать своего кардиолога для оценки течения послеоперационного периода. Затем же стоит скорректировать образ жизни в соответствии со сформировавшимися вторичными нарушениями работы сердечнососудистой системы. Если таковые есть.
Народные методы лечения неэффективны. Тратить на них время не стоит, также как и силы. Артериальный проток можно закрыть только механическим методом посредством малотравматичной операции.
Детям же травы и «бабушкины» рецепты и вовсе противопоказаны ввиду несформировавшейся иммунной системы и высоких рисков аллергической реакции.
Рекомендуется не медлить и обращаться к врачу для прохождения диагностики, верификации болезни и назначения планового лечения. Опасаться осложнений не стоит, вероятность негативного сценария минимальна.
Прогноз
При раннем начале лечения — благоприятный. Присоединение сердечной недостаточности, склерозирования сосудов малого круга увеличивает вероятность смерти в перспективе нескольких лет почти в 6 раз. Потому требуется раннее начало терапии.
В заключение
Открытый артериальный проток у взрослых и детей — врожденный анатомический дефект. Заключается в незаращении отверстия между аортой и легочной артерией.
Представляет значительную опасность для жизни пациента, потому требует раннего выявления и хирургической коррекции.
Медикаментозная терапия не имеет перспектив. Шансы на выздоровление хорошие. Главное не упустить момент.
Источник: CardioGid.com
Описание
Артериальный проток (АП) имеет другое название — боталлов проток. У плода определяется как нормальная анатомическая структура, которая соединяет системную и легочную часть кровообращения. В норме у новорожденных АП закрывается на протяжении 3 дней после рождения. Однако у 80% недоношенных новорожденных весом менее 750 г АП остается открытым более 3 дней после рождения, а его постоянная проходимость связана с повышенной заболеваемостью и смертностью.
В изолированной форме открытый артериальный проток часто развивается бессимптомно. ОАП был описан в сочетании с практически любой другой врожденной болезнью сердца, особенно с теми, которые характеризуются цианозом. Возраст больных при постановке диагноза может варьировать от младенчества до старости.
Классификация ОАП по Кириченко основана на ангиографии и включает пять типов:
- тип A (конический);
- тип B (окнообразный);
- тип C (трубчатый);
- тип D (комплексный);
- тип E (удлиненный).
В зависимости от степени открытия артериального протока (от 10% до 30%) выделяют четыре стадии ОАП:
- 1 стадия — систолическое давление в легочной артерии снижено и составляет 40% от артериального.
- 2 стадия — умеренная гипертензия: систолическое давление в легочной артерии повышено и составляет 40%-75% от артериального.
- 3 стадия — выраженная гипертензия: систолическое давление в легочной артерии повышено и составляет 75% артериального.
- 4 стадия — систолическое давление и сопротивление в легочной артерии одинаковые или больше системного, из-за чего сброс крови осуществляется из легочной артерии в аорту.
При больших размерах открытого артериального протока возникают патологические изменения в легочных сосудах (симптом Эйзенменгера).
Немного статистики:
- У детей в США частота определения ОАП составляет от 0,02% до 0,006%.
- Количество заболеваемости увеличивается у детей, которые рождаются преждевременно: 20% у недоношенных детей после 32 недели беременности, до 60% при преждевременном рождении после 28 недель.
- У 30% детей с низким весом при рождении (
- Перинатальная асфиксия обычно только задерживает закрытие артериального протока, и со временем канал обычно закрывается без специальной терапии.
- Как изолированное поражение открытый артериальный проток определяется в 5-10% всех врожденных пороков сердца.
Никакие данные не подтверждают расовую предрасположенность к ОАП. Тем не менее, существует преобладание женщин (соотношение между женщинами и мужчинами 2: 1), если открытый артериальный проток не связан с другими факторами риска. У больных, у которых открытый артериальный проток связан с определенным тератогенным воздействием по типу врожденной краснухи, заболеваемость между мужчинами и женщинами одинаковая.
История
Первоначальное описание артериального протока провел Гален в начале первого столетия. Харви предпринял дальнейшие физиологические исследования в области эмбрионального кровообращения. Тем не менее, только в 1888 году Манро смог провести вскрытие и перевязку артериального протока у мертвого грудного ребенка.
Через 50 лет Роберту Э. Гроссу удалось лигировать открытый артериальный проток. [2 — Kaemmerer H; Meisner H; Hess J; Perloff JK. Surgical treatment of patent ductus arteriosus: a new historical perspective. Am J Cardiol. 2004; 94(9):1153-4] Это было знаковое событие в истории хирургии, которое ознаменовало начало области хирургии врожденных пороков на сердце.
Катетерное закрытие патологического образования было впервые выполнено в 1971 году.
Впервые демонстрация физиологического закрытия артериального протока была проведена в ходе многократных экспериментов в 1940-х годах, что впоследствии было подтверждено наочными исследованиями.
Анатомия и патофизиология
Во время внутриутробного развития у плода АП является важной частью системы кровообращения, которая позволяет большей части крови, покидающей правый желудочек, обходить легкие и проходить в нисходящий отдел аорты. Как правило, только около 10% крови, выходящей из правого желудочка, все-таки проходит через легочную ткань.
Хотя артериальный проток является нормальной структурой при развитии плода, его наличие обычно ассоциируется с другими врожденными аномалиями сердечно-сосудистой системы.
.
При наличии сложных врожденных пороков сердца обычное расположение протока может быть нарушено. Анатомические аномалии могут широко варьироваться и нередко распространены в сочетании со сложными аномалиями аорты. Структуры, которые были ошибочно приняты за открытый артериальный проток в ходе выполнения хирургических процедур, включают аорту, легочную артерию и сонную артерию.
Патофизиология закрытия АП в норме
Как правило, функциональное закрытие артериального протока осуществляется примерно через 15 часов жизни у здоровых младенцев, рожденных в положенный срок. Это происходит при резком сокращении мышечной стенки артериального протока, что связано с увеличением парциального давления кислорода (РО2), совпадающего с первым дыханием новорожденного. Наблюдается преференциальный сдвиг кровотока; кровь отходит от протока и направляется из правого желудочка в легкие. До тех пор, пока функциональное закрытие не будет завершено, некоторый остаточный поток крови слева направо осуществляется из аорты через проток и далее в легочные артерии.
Причины
Существует несколько этиологических факторов развития открытого артериального протока:
- Генетика
- Хромосомные аномалии
- Преждевременное рождение
- Другие
Генетика
Были зарегистрированы семейные случаи открытого артериального протока, но генетическая причина не была определена. У младенцев, родившихся с открытым артериальным протоком, частота рецидивов среди братьев и сестер составляет 5%. Некоторые данные свидетельствуют о том, что до одной трети случаев связаны с рецессивным признаком, обозначенным PDA1, расположенным на хромосоме 12.
Хромосомные аномалии
Несколько хромосомных аномалий связано с постоянной проходимостью артериального протока. Неявные тератогены включают врожденную инфекцию краснухи в первом триместре беременности (в частности, через 4 недели после зачатия), а также синдром фетального алкоголя, употребление амфетамина или использование фенитоина матерью.
Преждевременное рождение
Незрелость младенца при досрочном рождении вносит вклад в проходимость артериального протока. Выделяют несколько предрасполагающих факторов, включая незрелость гладких мышц внутри структуры или неспособность незрелых легких очистить кровь от циркулирующих простагландинов, которые в большом количестве скапливаются во время беременности. Эти механизмы не полностью до конца изучены. Условия, которые способствуют низкому напряжению кислорода в крови, такие как незрелые легкие, сопутствующие врожденные пороки сердца также связаны с постоянной проходимостью протока.
Другие
К ним относится низкий вес ребенка при рождении, высокая концентрация простагландинов и гипоксия.
Клиника
Общие симптомы открытого артериального протока следующие:
- тахикардия (увеличена частота сердечных сокращений);
- нарушенное дыхание;
- одышка (затрудненное дыхание);
- отставание в росте [3 — MedlinePlus > Patent ductus arteriosus Update Date: 21 December 2009];
- дифференциальный цианоз, т. е. посинение нижних конечностей, кроме верхних частей тела.
Больные чаще всего находятся в хорошем состоянии, с нормальным дыханием и частотой сердечных сокращений. Если ОАП умеренный или большой, в основном присутствуют расширенное импульсное давление и ограничивающие периферические импульсы. Также могут отмечаться видимые окологрудинные и каротидные пульсации.
Диагностика
Кроме клинических признаков существуют другие диагностические показатели, указывающие на наличие открытого артериального протока.
Физикальное обследование
Позволяет использовать методы пальпации, перкуссии, аускультации, в результате чего определяются следующие изменения:
- Пальпаторно: верхушечный толчок смещен влево и книзу. Пульс при увеличенном сбросе крови определяется как высокий и частый.
- Перкуторно: границы сердца расширены влево и вверх.
- Аускультативно: во втором-третьем межреберье непрерывный сердечный шум “машинный” (обычно от аорты до легочной артерии, с более высоким течением во время систолы и более низким потоком во время диастолы); второй тон над легочной артерией усилен (акцент второго тона).
Дополнительно проводятся инструментальные методы диагностики, которые позволяют уточнить степень нарушения гемодинамики в сердце.
- Электрокардиография (ЭКГ): отмечается гипертрофия левого или обоих желудочков. Ранним симптомом ОАП является увеличение амплитуды зубца R и появление зубца Q в 5-6 грудных отведениях.
- Рентгенография ОГК: кардиомегалия и увеличение левых отделов сердца. Также определяется застойный легочной рисунок. Дуга легочной артерии выбухает, а восходящая часть дуги аорты расширена.
В некоторых случаях может проводится ангиография, с помощью которой фиксируются изменения в сердечном кровотоке.
Видео Ангиография открытый артериальный проток
Лечение
Во многих случаях диагностика и лечение открытого артериального протока имеют решающее значение для выживания новорожденных с тяжелыми обструктивными поражениями правой или левой части сердца.
Хирургия — это основа лечения ОАП. Сегодня выполняется два вида хирургической терапии:
- Традиционный хирургический подход, который влечет за собой торакотомию (или, альтернативно, торакоскопию)
- Закрытие протока катетером.
Традиционное хирургическое лечение в основном проводится успешно. Смертность от хирургического закрытия протока составляет менее 0,5%. Катетерное воздействие проводится практически без серьезных последствий, хотя такие больные потом находятся под особым наблюдением.
В будущем планируется дальнейшее развитие более сложных методов катетерного воздействия для облегчения процесса закрытия ОАП. Будущее фармакологической терапии при закрытии ОАП остается неопределенным. Медицинский подход зависит от лучшего понимания факторов, которые ускоряют закрытие протока.
Показания к хирургическому лечению ОАП:
- Имеется выраженная застойная сердечная недостаточность.
- Медикаментозная терапия оказалась неэффективной и больного определяются симптомы ОАП.
Реконструкция протока может откладываться в тех случаях, когда у больного определяется бессимптомное течение болезни или его состояние хорошо контролируется с помощью медикаментозной терапии. В таких случаях хирургическое лечение можно проводить примерно в возрасте 4 лет, когда риски интубации снижаются, а ребенок более способен понимать процедуру и процесс лечения. В некоторых странах рекомендуется закрывать проток после 12 месяцев или когда проявляется клиника.
Противопоказания к хирургическому лечению ОАП
Существует относительно мало противопоказаний к закрытию открытого аортального протока. Первичное противопоказание к операции — это тяжелое заболевание легочных сосудов.
Множество ассоциированных сердечных аномалий, так называемых воздухозависимых поражений, зависит от ОАП, в частности по причине поддержания системного кровотока. Преждевременное закрытие АП без одновременной реконструкции других дефектов противопоказано и может иметь фатальным последствия. В частности, не может проводится отдельное закрытие ОАП при наличии следующих пороков:
- Гипоплазии легочной артерии
- Легочной атрезии
- Трикуспидальной атрезии
- Транспозиции больших артерий
- Атрезии аортального клапана
- Атрезии митрального клапана с гипопластическим левым желудочком
- Тяжелой коарктации аорты
У этих пациентов должны быть предприняты все попытки сохранить открытый проток до тех пор, пока не будет создан более длительный паллиативный шунт или не будет выполнена окончательная реконструкция.
Осложнения
Если артериальный проток остается открытым, тогда может возникнуть сердечная недостаточность вследствие неправильного кровообращения в легких. Также повышается риск развития легочной гипертензии или эндокардита. Кроме того, при наличии значительного левого-правого сброса крови у новорожденных с малым весом после родов происходит снижение периферической перфузии и доставки кислорода, что вызывает гипотрофию тканей. Такой ребенок может отставать в развитии.
Прогноз
Прогностическое заключение при открытом артериальном протоке, как правило, дается хорошее тем больным, у которых проблема является изолированной. Если ребенок родился раньше срока и у него определяются другие последствия недоношенности, эти осложнения, чаще всего, ухудшают прогноз по ОАП.
После закрытия открытого артериального протока пациенты, как правило, не испытывают удручающих симптомов и не имеют дальнейших сердечных осложнений. У недоношенных детей, у которых был открытый артериальный проток большого размера, чаще развивается бронхолегочная дисплазия.
Спонтанное закрытие ОАП у лиц старше 3 месяцев встречается редко. В возрасте менее 3 месяцев спонтанное закрытие у недоношенных детей составляет 72-75%. Кроме того, у 28% детей с артериозом протоков, которым проводилось консервативное лечение (как правило, ибупрофеном в профилактических дозах), определяется закрытие порока на 94%.
У взрослого пациента прогноз больше зависит от состояния легочной сосудистой сети и состояния миокарда, а также наличия застойной кардиомиопатии перед закрытием протока. Пациенты с минимальной или реактивной легочной гипертензией и ограниченными изменениями миокарда могут иметь нормальную продолжительность жизни.
Профилактика
Некоторые данные свидетельствуют о том, что введение индометацина в первый день жизни у всех недоношенных детей снижает риск развития ОАП и осложнений, связанных с ним. Лечение индометацином у недоношенных детей также может снизить потребность в хирургическом вмешательстве [4 — Fowlie, PW; Davis PG; McGuire W (19 May 2010). «Prophylactic intravenous indomethacin for preventing mortality and morbidity in preterm infants (Review)»].
Видео Жить здорово! Открытый артериальный проток
Источник: arrhythmia.center
Открытый артериальный проток у детей
 Открытый артериальный (боталлов) проток у детей относится к врожденным порокам сердца. Эта патология считается достаточно мягкой. В большинстве случаев не вызывает у новорожденных и малышей более старшего возраста серьезных проблем со здоровьем.
Открытый артериальный (боталлов) проток у детей относится к врожденным порокам сердца. Эта патология считается достаточно мягкой. В большинстве случаев не вызывает у новорожденных и малышей более старшего возраста серьезных проблем со здоровьем.
У одного ребенка на каждые 2000 новорожденных есть этот дефект. А у недоношенных детей такой диагноз ставится почти каждому второму. Проявления болезни и тактика лечения зависят от размера протока.
Врожденные причины
- ребенок родился недоношенным, сроком до 37 недель, чем меньше срок и ниже вес младенца, тем выше риск развития ОАП;
- ребенок во время беременности и несколько минут после рождения испытывал кислородное голодание (гипоксию);
- во время беременности мать переболела краснухой и у ребенка развилась врожденная краснуха;
- ребенок родился с синдромом Дауна, синдром Эдвардса или другими хромосомными заболеваниями;
- употребление матерью алкоголя, гормональных или снотворных препаратов или других токсических веществ в период беременности;
- недоразвитие мышечного слоя, который должен обеспечить сжатие и закрытие артериального протока;
- высокий уровень биологически активных веществ – простагландинов, которые мешают стенкам протока сократиться.
Симптомы и внешние признаки
 Самочувствие
Самочувствие
Открытый артериальный проток у детей врачи относят к «белым» порокам. Это означает, что в момент рождения кожа ребенка бледная и не имеет синюшного оттенка. При таких пороках венозная кровь с малым количеством кислорода не попадает в левую половину сердца и аорту, а значит органы ребенка не испытывают недостатка в кислороде. Поэтому в большинстве случаев у доношенных детей самочувствие нормальное.
Размер артериального протока, при котором появляются симптомы болезни у новорожденных:
- Доношенные дети – размер протока почти равен диаметру аорты, более 9 мм;
- Недоношенные дети – размер протока более 1,5 мм.
Если проток имеет меньшую ширину, то болезнь проявляется только шумом в сердце.
Самочувствие ребенка
- частый пульс больше 150 ударов в минуту;
- одышка, учащенное дыхание;
- ребенок быстро устает и не может нормально сосать грудь;
- нарушения дыхания, ребенок нуждается в искусственной вентиляции легких;
- спит мало, часто просыпается и плачет;
- задержка в физическом развитии;
- плохая прибавка в весе;
- ранние пневмонии, которые плохо поддаются лечению;
- дети постарше отказываются от активных игр.
Объективные симптомы
У недоношенных и детей со средними и крупными дефектами проявляются такие симптомы ОАП:

- сердце сильно увеличено и занимает почти всю грудную клетку, это выявляется при простукивании;
- при прослушивании слышны сильные и частые сокращения сердца. Таким образом сердце пытается увеличить объем крови, поступающий к органам, ведь часть его уходит обратно в легкие;
- хорошо заметна пульсация в крупных сосудах, результат повышенного давления крови в артериях после сильного сокращения желудочков;
- с помощью стетоскопа выслушивается шум в сердце, который возникает при прохождении крови из аорты в легочную артерию через боталлов проток;
- кожа бледная из-за рефлекторного спазма мелких сосудов;
- с возрастом на груди появляется возвышение – «грудной горб».
Диагностика
- Электрокардиограмма – в большинстве случаев без изменений. Признаки перегрузки правой половины сердца появляются после того, как сосуды легких сжимаются в ответ на переполнение кровью. Сердцу становится трудно перекачивать по ним кровь и его камеры растягиваются.
- Рентген грудной клетки показывает изменения связанные с переполнением легочных сосудов кровью и нагрузкой на правое предсердие и желудочек:
- увеличение правой половины сердца;
- выбухание легочной артерии;
- расширение крупных сосудов легких.
- Ангиография разновидность рентгенологического исследования, при которой в сосуды вводят контрастное вещество, чтобы изучить направление тока крови:
- «закрашенная» кровь из левой половины сердца через проток попадает в легочную артерию;
- наполнение легочного ствола кровью с контрастным веществом.
- Фонокардиография – графическая запись звуков сердца.
- выявляет специфический шум, который принято называть «машинным».
- выявляет специфический шум, который принято называть «машинным».
- Эхокардиография или УЗИ сердца позволяет:
- увидеть наличие открытого артериального протока;
- установить диаметр отверстия;
- вычислить количество и направление крови, проходящей через него (при использовании допплерографии).
- Катеризация сердца (зондирование или короногорамма) выявляет:
- повышение давления в правом желудочке;
- насыщение крови кислородом в правых отделах сердца и в легочной артерии;
- иногда можно ввести катетер из легочной артерии в аорту.
- Компьютерная томография при ОАП определяет:
- открытый проток;
- его размеры и особенности расположения.
Подробнее о методах диагностики
 Электрокардиограмма. Исследование электрических токов, которые возникают в сердце и заставляют его сокращаться. Эти разряды улавливают чувствительные датчики аппарата, которые крепятся на грудную клетку. Потом электрические потенциалы записываются в виде кривой, зубцы которой отражают распространение возбуждения в сердце. Изменения при открытом артериальном протоке:
Электрокардиограмма. Исследование электрических токов, которые возникают в сердце и заставляют его сокращаться. Эти разряды улавливают чувствительные датчики аппарата, которые крепятся на грудную клетку. Потом электрические потенциалы записываются в виде кривой, зубцы которой отражают распространение возбуждения в сердце. Изменения при открытом артериальном протоке:
- перегрузка и утолщение стенок левого желудочка;
- перегрузка и утолщение правых отделов сердца, развивается после значительного повышения давления в сосудах легких.
Рентгенография грудной клетки. Исследование, основанное на свойствах рентгеновских лучей. Они почти беспрепятственно проходят через человеческое тело, но некоторые ткани поглощают часть излучения. В результате на чувствительной пленке проявляются изображения внутренних органов. Признаки ОАП:
- расширены крупные сосуды легких. Это связано с застоем в них больших количеств крови;
- увеличение границ сердца;
- увеличение легочного ствола, в который вливается дополнительный объем крови из аорты;
- в тяжелых случаях видны признаки отека легких.
Фонокардиография. Регистрация и анализ звуков, которые возникают в сердце во время его сокращения и расслабления. В отличие от обычного выслушивания с помощью стетоскопа, результаты фонокардиографии записываются на бумажную ленту в виде кривой линии. Характерный признак порока:
- непрерывный «механический» шум, который слышен и во время сокращения, и при расслаблении сердца.
Эхокардиография (УЗИ сердца). Диагностический аппарат создает ультразвуковую волну, которая проходит внутрь тела и с разной частотой отражается от разных органов или поглощается ими. Датчик преобразует «ультразвуковое эхо» в подвижное изображение на экране монитора. Это дает возможность рассмотреть:
- открытый артериальный проток;
- диаметр отверстия в нем;
- состояние и толщину сердечной мышцы;
- ток крови, который забрасывается из аорты в легочную артерию (доплеровское исследование).
Катеризация сердца. В артерии на верхней части бедра делают небольшой надрез. Через него вводят тонкий и гибкий катетер (зонд) полый внутри. Под контролем рентгена его продвигают к сердцу. С помощью зонда можно измерять давление и содержание кислорода в артериях и разных камерах сердца. Изменения при открытом артериальном протоке:
- повышенное содержание кислорода в правом предсердии, желудочке и легочной артерии;
- повышенное давление в правых отделах сердца и легочном стволе;
- если отверстие в протоке достаточно большое, то можно ввести зонд из легочной артерии в аорту.
Катетер может не только уточнить диагноз, но и перекрыть артериальный проток с помощью специального устройства – окклюдера, которое крепится на его конце.
Ангиография. Диагностическая процедура, при которой через отверстие в катетере вводят контрастное вещество. Оно распространяется по сосудам с током крови и его хорошо видно на рентгене. При подозрении на открытый боталлов проток, кровь в левом желудочке окрашивают «контрастом» и она уходит в аорту. Если артериальный проток открыт, то через него окрашенная кровь попадает в легочную артерию и в сосуды легких. Уже через минуту рентген определит наличие этого вещества в легких.
Спиральная компьютерная томография с 3D реконструкцией изображения. Этот метод соединяет в себе свойства рентгеновского излучения и возможности компьютера. После того, как организм сканируется рентгеновскими лучами с разных сторон, компьютер создает трехмерное изображение исследуемого участка тела со всеми мельчайшими деталями:
- открытый артериальный проток;
- его длина, ширина;
- наличие сужений в разных его частях;
- строение и состояние сосудов, по которым планируется ввести зонд;
- особенности движения крови через боталлов проток.
Это исследование в большинстве случаев проводится перед операцией, чтобы хирург составил план действий.
Лечение
Медикаментозное лечение
Медикаментозное лечение открытого артериального протока направлено на то, чтобы блокировать выработку простагландинов, которые мешают закрыться этому сосуду. Помочь в этом могут мочегонные средства и нестероидные противовоспалительные препараты. В первые дни после рождения шанс на успешное лечение значительно выше.
Ингибиторы циклоксигеназы: Индометацин, Нурофен.
Эти противовоспалительные нестероидные препараты блокируют действие веществ, мешающих естественному закрытию протока. В результате происходит спазм гладкомышечной стенки артериального протока, и он закрывается.
 Разработана схема введения индометацина внутривенно:
Разработана схема введения индометацина внутривенно:
- первые двое суток: начальная доза 200 мкг/кг, потом 2 дозы по 100 мкг/кг каждые 12 часов.
- 2-7 сутки: начальная доза 200 мкг/кг, потом 2 дозы по 200 мкг/кг с интервалом в сутки.
- 7-9 сутки: начальная доза 200 мкг/кг, потом 2 дозы по 250 мкг/кг с интервалом в сутки.
Диуретики, мочегонные препараты: Лазикс, Фуросемид, Гипотиазид
Эти препараты ускоряют образование и выведение мочи, тем самым помогают уменьшить объем крови, которая циркулирует в организме. Это снимает отеки и облегчает работу сердцу. Дозируют препараты исходя из соотношения 1-4 мг/кг в сутки.
Сердечные гликозиды: Изоланид, Целанид
Улучшают работу сердца, помогая ему сокращаться интенсивнее и мощнее. Эти средства снижают нагрузку на сердечную мышцу и дают ей возможность отдохнуть, удлиняя периоды расслабления (диастолы). На первом этапе для насыщения организма принимают по 0,02—0,04 мг/кг в сутки. С четвертого дня дозу уменьшают в 5-6 раз.
Обычно проводят два курса медикаментозного лечения. Если они не дали результата и проток не закрылся, то в этом случае назначают операцию.
Хирургическое лечение ОАП
Операция – самый надежный метод лечения открытого артериального протока у детей и взрослых.
Показания к проведению операции
- Медикаментозное лечение не помогло закрыть проток.
- Заброс крови из аорты в легочную артерию.
- Появились признаки застоя крови и повышения давления в сосудах легких.
- Длительные бронхиты и пневмонии, которые плохо поддаются лечению.
- Нарушения работы сердца – сердечная недостаточность.
Оптимальный возраст для проведения операции 2-5 лет.
Противопоказания для проведения операции
- Заброс крови из легочной артерии в аорту, что говорит о тяжелых изменениях в легких, которые не удастся исправить с помощью операции.
- Тяжелые заболевания печени и почек.
Достоинства операции:
- Полностью устраняется причина нарушения кровообращения,
- Сразу после операции становится легче дышать и постепенно восстанавливается работа легких.
- Очень маленький процент смертности и осложнений после операции 0,3-3%.
Недостаток операции
Примерно в 0,1% случаев через несколько лет аортальный проток может открыться опять. Повторная операция связана с определенным риском из-за образования спаек.
Виды операций

- Эндоваскулярное закрытие артериального протока – малотравматичная операция, не требующая вскрытия грудной клетки. Врач через крупный сосуд ставит в артериальный проток специальное устройство – окклюдер, которое перекрывает ход крови.
- Открытая операция. Врач делает относительно небольшой разрез на грудной клетке и перекрывает дефект. В результате операции прекращается ток крови, а в самом протоке постепенно откладывается соединительная ткань и он зарастает.
- ушитие артериального протока;
- перевязывание протока толстой шелковой нитью;
- пережатие протока специальной клипсой.
Лечение открытого артериального протока
Самое эффективное лечение открытого артериального протока – операция, во время которой врач перекрывает ток крови из аорты в легочную артерию.
В каком возрасте лучше делать операцию?
Оптимальный возраст для устранения дефекта среднего размера (4-9 мм) 3-5 лет.
При широком протоке (больше 9 мм) или при протоке больше 1,5 мм у недоношенного ребенка операцию делают через несколько дней после рождения.
В том случае, когда открытый артериальный проток проявился после полового созревания, то операцию могут провести в любом возрасте.
Открытая операция по закрытию ОАП
Кардиохирург делает разрез между ребер и закрывает проток.
 Показания к проведению операции
Показания к проведению операции
- Размер протока у доношенных детей больше 9 мм, у недоношенных больше 1,5 мм.
- Заброс крови из аорты в легочную артерию.
- Зависимость новорожденного от аппарата искусственной вентиляции легких, когда ребенок не может дышать самостоятельно.
- Ранние затяжные пневмонии, плохо поддающиеся лечению.
- Проток остается открытым после двух курсов лечения нестероидными противовоспалительными препаратами (Индометацин).
- Признаки нарушения работы легких и сердца из-за заброса дополнительного объема крови в легочные сосуды.
Противопоказания
- Выраженная сердечная недостаточность – сердце не справляется с перекачиванием крови по организму, внутренние органы страдают от недостатка питательных веществ и кислорода. Симптомы: перебои в работе сердца, посинение кожи и слизистых оболочек, отек легких, нарушение работы почек, увеличение печени, отеки конечностей, скопление жидкости в животе.
- Высокая легочная гипертензия – склерозирование мелких легочных сосудов и альвеол, пузырьков в которых происходит обогащение крови кислородом. Давление в сосудах легких поднимается выше 70 мм рт. ст и это приводит к тому, что кровь забрасывается уже из легочной артерии в аорту.
- Тяжелые сопутствующие заболевания, которые могут стать причиной смерти во время и после операции.
Достоинства операции
- врачи имеют большой опыт в проведении подобных операций, что гарантирует хороший результат;
- хирург может устранить дефект любого диаметра;
- операция может проводиться при любой ширине сосудов, что особенно важно, когда ребенок родился раньше срока.
Недостатки операции
- примерно в одном проценте случаев артериальный проток открывается повторно;
- операция является физической травмой и для реабилитации необходимо 2-6 недель;
- во время и после операции могут возникнуть осложнения связанные с кровотечением или воспалением раны.
Этапы открытой операции
- Подготовка к операции:
- анализ крови на группу и резус фактор, на свертываемость;
- анализ крови на СПИД и сифилис;
- общий анализ крови;
- общий анализ мочи;
- анализ кала на яйца глистов;
- рентген грудной клетки;
- УЗИ сердца.
Если выявлены сопутствующие заболевания, то сначала проводят их лечение, чтобы избежать осложнений после операции.
- Консультация с врачами. Перед операцией вы обязательно встретитесь с хирургом и анестезиологом, которые расскажут вам о ходе операции и развеют ваши страхи. У вас уточнят, есть ли аллергия на лекарства, чтобы правильно выбрать препарат для наркоза.
- В ночь накануне операции советуют принять снотворное, чтобы хорошо отдохнуть.
- Перед операцией врач внутривенно вводит препараты для общего наркоза. Через несколько минут наступает глубокий медикаментозный сон.
- Кардиохирург делает небольшой разрез между ребер, через который получает доступ к сердцу и аорте. При этой операции нет необходимости подключать аппарат искусственного кровообращения, так как сердце самостоятельно перекачивает кровь по телу.
- Врач устраняет дефект наиболее приемлемым способом:
- перевязывает толстой шелковой ниткой;
- пережимает проток специальным зажимом (клипсой);
- перерезает артериальный проток и после этого ушивает оба его конца.
- Врач накладывает шов на рану, оставляет резиновую трубочку для отведения жидкости. Потом накладывают повязку.
Операция по закрытию артериального протока проводится одинаково и у детей, и у взрослых.
Эндоваскулярное закрытие артериального протока
 В последнее время большинство операций выполняются через крупные сосуды в верхней части бедра.
В последнее время большинство операций выполняются через крупные сосуды в верхней части бедра.
- Если диаметр протока меньше 3,5 мм, то используют спираль «Gianturco»;
- Если диаметр протока больше то используют окклюдер «Amplatzer».
Показания к проведению операции
- Открытый артериальный проток любого размера.
- Заброс крови из аорты в легочную артерию.
- Неэффективность медикаментозного лечения.
Противопоказания
- Заброс крови из легочной артерии в аорту.
- Необратимые изменения в легких и сердце.
- Сужение сосудов, по которым должен пройти катетер.
- Сепсис и воспаление сердечной мышцы (миокардит).
Достоинства
- не требует вскрытия грудной клетки;
- быстрое восстановление после процедуры 10-14 дней;
- минимальный риск развития осложнений.
Недостатки
- не проводится, если есть воспалительный процесс или тромбы в сердце;
- не эффективно если проток расположен не типично;
- не улучшит состояние, если давление в сосудах легких настолько высокое, что начался заброс крови из легочной артерии в аорту (третья степень легочной гипертензии);
- диаметр бедерной артерии должен быть больше 2 мм.
Этапы операции
- За несколько дней до процедуры потребуется сделать УЗИ сердца кардиограмму и сдать анализы, чтобы удостовериться, что нет никакого воспалительного процесса, который может вызвать осложнения.
- Консультация с кардиохирургом и анестезиологом. Врачи ответят на ваши вопросы, уточнят состояние вашего здоровья и реакцию на медикаменты.
- Взрослых оперируют под местным наркозом – обезболивают место введения зонда. Детям делают общий наркоз.
- Процедуру проводят в рентгенологическом кабинете. С помощью оборудования врач видит, как продвигается катетер и как проходит операция.
- Хирург дезинфицирует кожу в верхней части бедра и делает небольшой разрез на артерии и вводит в него катетер. С его помощью к артериальному протоку доставляют специальное устройство, которое перекрывает просвет, и не пропускает кровь в аорту.
- После установки «заглушки» через катетер водят контрастное вещество, которое попадает в кровеносные сосуды. Считается, что операция выполнена успешно, если на рентгене видно, что оно не переходит из аорты в легочный ствол.
- Врач извлекает катетер и накладывает шов на стенку артерии и на кожу. После этого человека отвезут в палату.
- В первые сутки нельзя садится и сгибать ноги, чтобы в артерии не образовывался тромб. Но потом восстановление пойдет быстро и через 3-5 дней можно будет вернуться домой.
Реабилитация после открытой операции при ОАП
Из операционной вас переведут в палату реанимации, возможно, потребуется подключение к специальным аппаратам, которые будут следить за пульсом, давлением, ритмом сердца и поддерживать ваш организм. Для бесперебойного дыхания в рот вставляют специальную дыхательную трубку, из-за нее вы не сможете говорить.
Современные средства для наркоза исключают проблемы при пробуждении. Чтобы боль в груди вас не беспокоила, выпишут обезболивающие препараты, которые препятствуют воспалению раны.
Первый день вам придется соблюдать строгий постельный режим. Это означает, что вставать нельзя. Но уже через сутки вас переведут в палату интенсивной терапии и разрешат передвигаться по палате.
До заживления шва вам потребуется ежедневно ходить на перевязку. Через сутки из раны удалят дренаж и посоветуют носить специальный корсет, который не даст шву разойтись.
Первые 3-4 дня может незначительно подниматься температура – так организм реагирует на операцию. Ничего страшного, но лучше сообщить об этом врачу.
Делайте дыхательную гимнастику с толчкообразным выходом каждый час и занимайтесь лечебной физкультурой: разминайте кисти рук. Лежа в постели сгибайте ноги в коленях, не отрывая стопы от кровати. Отводите руки в плечевом суставе, не поднимая с постели.
Вам придется пробыть в больнице 5-7 дней. Когда врач убедится, что ваше состояние стабильно улучшается, то вас выпишут домой. Первое время ваши возможности будут несколько ограничены, поэтому необходимо, чтобы рядом был кто-нибудь, кто будет помогать вам по хозяйству.
Перед выпиской вам расскажут, как обрабатывать швы. Их нужно один раз в сутки смазывать зеленкой или настойкой календулы. В дальнейшем врач порекомендует вам мазь для предотвращения образования рубцов: Контрактубекс.
Принять душ можно будет после того, как рана заживет. Шов достаточно вымыть теплой мыльной водой, а потом осторожно просушить мягким полотенцем.
Физические нагрузки наращивайте постепенно. Начинайте с прогулок на короткие дистанции – 100-200 метров. Каждый день немного увеличивайте нагрузки. Через 2-3 недели вы почти полностью восстановитесь.
Источник: www.polismed.com
