Когда и для чего делают КТГ при беременности
При многоплодной беременности исследование проводится отдельно для каждого малыша.
Как делают наружный КТГ

Расшифровка результата КТГ дает информацию о сердечной деятельности плода
Оптимальным временем для проведения процедуры исследования являются дневные часы с 9 до 14 и вечерние с 19 до 24.
Расшифровка результатов

Результат более 9 баллов по 10-балльной шкале – норма
При плохом КТГ важно исключить погрешность измерения, которая может возникнуть в результате неудобной позы беременной во время процедуры.
Значимость процедуры
Если женщина вынашивает однояйцевых близнецов, использование стетоскопа для оценки работы сердца недопустимо, так как полученные результаты будут ложными.
Правильный расчет доз препаратов – важная составляющая успешной беременности. Любая погрешность может привести к негативным последствиям, вплоть до задержки и ущемления последа на заключительном этапе родов.
Можно ли отказаться от КТГ-исследования при беременности
Для активных будущих мам, которым сложно проводить много времени без движения, современные клиники предлагают беспроводные датчики КТГ и даже датчики, позволяющие производить запись в воде.
Вредит ли кардиотокографическое исследование плоду
Польза внутриутробного обследования плода многократно превышает все возможные риски и опасения будущих матерей по поводу процедуры КТГ. Незначительный дискомфорт у женщины во время процедуры может вызвать лишь длительное отсутствие движения.
Источник: www.baby.ru

Фото с сайта momjunction.com
Под кардиотокографией понимают комплексную оценку состояния плода. С помощью этого метода врач оценивает сердечную деятельность малыша, двигательную активность в утробе матери, сокращение миометрия матки и ответную реакцию ребенка.
Когда и как проводится
Первый раз на КТГ отправляют не раньше 28-30 недели беременности. Женщину укладывают в удобное положение (лежа, на боку или сидя) и устанавливают датчики. Есть аппараты с пультом, на который нужно нажимать, когда слышишь шевеление плода, но современное оборудование регистрирует все автоматически. Медсестра устанавливает датчик в том месте, где наиболее четко слышно сердцебиение ребенка. За 30 мин до процедуры можно перекусить, чтобы ребенок был более активным. Ведь если он будет спать, можно не заметить некоторые отклонения. В среднем запись КТГ проводится около 20-40 мин, но если потребуется, то и дольше. Состояние малыша напрямую зависит от самочувствия мамы, поэтому беременные должны приходить на процедуру спокойными и с хорошим настроением.
Как оценить КТГ
• Учет частоты сердечных сокращений плода или базального ритма (сокращенно – ЧСС). В норме составляет 120-160 уд/мин в состоянии покоя и 130-190 уд/мин при активных шевелениях. Снижение меньше 110 уд/мин называется брадикардией и может являться признаком гипоксии (кислородного голодания), применения лекарств или продолжительного сдавления головки малыша в малом тазу женщины.
Учащение более 160 ударов – тахикардия. Если ЧСС более 200-240 уд/мин, это может говорить о патологии плода со стороны сердечно-сосудистой системы.
• Вариабельность ритма. Это средняя величина отклонений от ЧСС. Нормальное значение составляет от 6 до 25 уд/мин.
• Акцелерации – это учащение частоты сердечных сокращений плода. На графике это выглядит как регистрация зубцов, направленных вверх. Нормой будет считаться более 5 штук за полчаса или 2 и более за 10 мин.
• Децелерации – это урежение ЧСС плода. На графике это отображается как регистрация впадин. В норме таких провалов не должно быть или они могут быть, но ранними и легкими.
• Актограмма – это регистрация шевелений плода. Норма – около 3 шевелений. Однако нужно учитывать, что ребенок в состоянии покоя может находиться около 30 мин.
• Токограмма – регистрация маточной активности.
Расшифровка КТГ: каждый показатель оценивается от 0 до 2 баллов. Максимум 2 балла ставится, если показатель находится в норме. Так, если вы набрали:
• от 9 до 12 баллов, то это говорит о том, что состояние малыша в утробе в норме;
• 6-8 баллов – наличие незначительной гипоксии, которая требует повторного проведения КТГ;
• 5 баллов и ниже – сильная гипоксия, которая требует немедленной помощи.
Каковы показания для КТГ
Существует ряд состояний, при которых проведение дополнительных исследований обязательно:
• хронические заболевания у матери (сахарный диабет);
• гестоз;
• угроза преждевременных родов;
• снижение шевелений плода;
• выявленная патология на УЗИ: многоводие или маловодие, обвитие пуповиной, отклонения от нырмы плаценты, подозрение на задержку развития.
Если вам назначили повторное КТГ, не переживайте, это абсолютно безвредная процедура как для мамы, так и для малыша. Ее можно проводить хоть каждый день. Зато результаты помогут врачу правильно установить диагноз и, если потребуется, назначить лечение.
В заключение хочется сказать, что одни показатели КТГ не могут быть поводом для постановки диагноза. Только совместно с УЗИ и допплерометрией доктор может поставить окончательный диагноз.
05.01.2015
Источник: mamochki.by
Биофизический профиль плода (БПП) — неинвазивный тест, позволяющий оценивать состояние внутриутробного плода и прогнозировать его антенатальную (либо перинатальную) гибель [1].
Оценка БПП — это суммарный результат двух способов мониторинга фетоплацентарной системы: ультразвукового (УЗ) и кардиотокографического (КТГ):
- УЗ-мониторинг включает оценку объема околоплодной жидкости, а также нескольких типов двигательной активности (генерализованных движений тела, дыхательных движений, мышечного тонуса) плода;
- КТГ-мониторинг позволяет изучать изменчивость (вариабельность) сердечного ритма плода.
УЗ-сканирование плода, плаценты и околоплодной жидкости проводится в В-режиме и реальном времени, КТГ — при помощи фетального кардиомонитора, интегрированного с микропроцессором для непрерывной записи данных о частоте сердечных сокращений (ЧСС) плода.
Физиологические и патофизиологические основы БПП
В ответ на снижение оксигенации пуповинной крови возникает последовательность компенсаторных реакций плода, позже сменяющихся декомпенсацией. Основная идея биофизического мониторинга — обнаружение реакций плода на метаболические сдвиги: ранних или хронических (в виде уменьшения объема околоплодной жидкости), а также поздних или острых (в виде снижения различных составляющих двигательной активности плода и реактивности сердечной деятельности).
В процессе формирования центральной нервной системы (ЦНС) плода происходит созревание регуляторных центров, отвечающих за двигательную активность, суточные циклы, а также изменение ЧСС плода при его движениях.
Созревание рефлекторных функций ЦНС плода происходит постепенно: первые общие движения тела регистрируются в 6 нед, первые дыхательные движения — в 12-14 нед, ускорение ЧСС в результате движений тела (миокардиальный рефлекс), а также циклы сна и бодрствования формируются к 20-й нед [2].
Фетальный миокардиальный рефлекс (МКР) проявляется ускорением (акцелерацией) ЧСС плода в ответ на его же собственные спонтанные движения. При ацидозе плода функции ЦНС, в том числе и МКР угнетаются, из-за чего вариабельность сердечного ритма плода снижается. Выраженность МКР характеризует компенсаторные возможности плода.
МКР, так же как и все типы двигательной активности плода, -производные деятельности разнообразных нервных регуляторных центров (табл. 1). Таким образом, показатели шкалы БПП отражают функциональное состояние ЦНС плода — системы, максимально чувствительной к концентрации кислорода.
В основе патогенеза снижения количества амниотической жидкости при плацентарных нарушениях и снижении оксигенации пуповинной крови лежит механизм перераспределения и централизации кровообращения плода, в результате чего развивается почечная ишемия и олигоурия плода. Оценка объема околоплодных вод — важный аспект антенатального УЗ-мониторинга при высоком риске развития дистресса плода.
К 28 нед гестации формируется система комплексных поведенческих моделей плода, которую называют «биофизическим профилем», или тестом фетального благополучия (fetal well-being test) [2]. В акушерской практике тест БПП получил широкое распространение благодаря высокоспецифичному и воспроизводимому соответствию уровню плодовой рН крови, а также корреляциям результатов теста с оценкой состояния новорожденного по шкале Апгар [4]. Это позволяло еще в начале 1980-х гг. судить о состоянии внутриутробного плода и прогнозировать исходы беременности [5].
КТГ критерии
КТГ плода часто проводится как самостоятельный клинический антенатальный либо интранатальный тест. Тест основан на оценке вариабельности фетальной сердечной деятельности как показателя компенсаторных возможностей. При этом используются специальные балльные шкалы, позволяющие описывать сомнительные, тревожные и патологические ритмы. Учитывается амплитуда и частота колебаний ЧСС, частота и амплитуда ускорений (акцелераций), реакций ЧСС на схватки либо искусственные раздражители (стрессовые тесты). В ряде случаев о дистрессе плода свидетельствует появление противоположных тенденций изменения ЧСС — замедление (децелерации) сердечного ритма [6]. Квалифицированная комплексная оценка КТГ требует учета данных токографического канала (записи сокращений матки), проведения исследования длительностью не менее 30 мин, а в сомнительных ситуациях — до 60 мин, учета суточных биоритмов плода (поправок на периоды сна), изучения амплитудных и частотных характеристик вариабельности сердечного ритма, автоматизированного компьютерного анализа [3, 7].
В методику же изучения БПП плода включен единственный критерий КТГ — результат нестрессового теста (НСТ). Для нормального (реактивного) НСТ характерно наличие акцелераций сердечных сокращений в ответ на собственные движения плода за счет нормального МКР. Если физиологические акцелерации отсутствуют, ритм ЧСС приобретает черты монотонного (ареактивный НСТ).
Очевидно, что единственно верным способом адекватного проведения НСТ для оценки БПП является КТГ с применением дополнительного, актографического канала, регистрирующего спонтанные движения плода (рис. 1). Рекомендуемое время записи — 20 мин. Балльная оценка НСТ основана на подсчете количества акцелераций за стандартное время наблюдения [4, 8].
Ультразвуковые критерии БПП
Их анализ требует обозначения времени начала исследования и проведения непрерывного УЗ-мониторинга плода длительностью 30 мин [9]. Исследование может быть прекращено раньше, если регистрируются все критерии нормального теста. Однако эхографические критерии БПП оцениваются как аномальные лишь при длительности наблюдения не менее 30 мин [2]. УЗ-компоненты БПП непременно оцениваются в тот же день, что и НСТ.
Дыхательные движения плода — видимые ритмичные движения грудной клетки и передней брюшной стенки плода. Наилучшим образом регистрируются при сканировании туловища плода в сагиттальной плоскости. Дыхательные движения плода обычно бывают быстрыми, частыми и нерегулярными. Длительностью эпизода дыхательных движений плода считается период непрерывной их регистрации — от начала до завершения. Возникновение и прекращение эпизодов дыхательных движений плода всегда бывает спонтанным (рис. 2).
Эпизодическая регистрация дыхательных движений плода в редких случаях возможна с 15-19 нед гестации. По мере прогрессирования беременности их частота возрастает, длительность эпизодов варьирует от 30 с до 20 мин.
олированная оценка дыхательных движений плода не должна применяться в качестве самостоятельного прогностического критерия. Балльная оценка дыхательных движений плода основана на наличии либо отсутствии их регистрации, а также длительности эпизода. Ложные дыхательные движения плода — видимые ритмичные отклонения грудной и брюшной стенки плода, возникающие за счет пульсации материнских сосудов и дыхательных движений самой беременной.
Двигательная активность плода оценивается на основании регистрации разнообразных движений плода: ротаций либо смещений туловища плода по сравнению с начальной позицией, общих движений тела, медленных движений конечностей, потягиваний либо вращений плода. Количество регистрируемых движений — основа балльной интерпретации двигательной активности плода в шкале БПП.
Мышечный тонус плода — наличие сгибательных и разгибательных движений туловища и конечностей (рис. 3).
Для аномального мышечного тонуса плода характерно устойчивое разгибательное положение позвоночника в шейном отделе, разгибательные позиции локтевых и коленных суставов. Необходимо понимать, что наличие двигательной активности плода невозможно без наличия мышечного тонуса, т.е. позитивная оценка двигательных характеристик плода всегда совпадает с позитивными тонусными характеристиками. В случаях негативной оценки движений плода общее снижение мышечного тонуса свидетельствует о прогрессировании внутриутробного неблагополучия (рис. 4).
Количество амниотической жидкости — важный показатель внутриутробного функционального состояния и метаболизма плода. Традиционные методики предполагают измерение глубины максимального кармана амниотической жидкости, современные — вычисление полуколичественного амниотического индекса.
Плацентарные градации — определение эхографических степеней зрелости плаценты — традиционно применяются в оценке БПП (по принципу соответствия степени зрелости плаценты гестационному периоду).
Традиционная методология БПП
Классические методики оценки БПП основаны на использовании шкал F.A. Manning и соавт. [8] либо A.M. Vintzileos и соавт. [4], которые различаются количеством параметров и балльными интерпретациями (табл. 2, 3).
Максимальная балльная оценка по шкале F.A. Manning и соавт. составляет 10 баллов, по шкале A.M. Vintzileos и соавт. — 12 баллов. Прогноз состояния плода и тактика прямо зависят от суммы баллов.
Модифицированный БПП
Изначально, по замыслу авторов методики, основой оценки БПП являлись УЗ-критерии шкалы, а НСТ проводился избирательно, при аномальных данных УЗ-мониторинга [8].
Исследования, проведенные позже, показали, что именно НСТ является высокоспецифичным и наиболее объективным методом мониторинга состояния плода, первоочередным в антенатальном наблюдении при высоком риске дистресса. Эхографические критерии БПП, по наиболее современным представлениям, не имеют первостепенного значения, они должны оцениваться в случаях ареактивного либо трудно интерпретируемого результата НСТ, например при аритмии плода [10].
Еще более неэффективным (как показали недавние систематические клинические обзоры) является использование только эхографических данных БПП, без учета НСТ, выполненного в один день с УЗ-cканированием [11].
Модифицированный БПП — комбинация только данных НСТ и индекса амниотической жидкости [10]. Эта модификация теста широко используется в последние годы. Критериям, которые лежат в ее основе, присуща максимальная объективность, они не требуют больших затрат времени [12]. Было показано, что классический и модифицированный тесты БПП имеют одинаковые ложноотрицательные прогностические показатели смертности (определяемые как частота гибели плода в течение недели при нормальном результате теста) [13].
Согласно рекомендациям американской National Imaging Association [2010-2013], метод традиционного развернутого теста БПП имеет преимущества и показан к применению в следующих случаях:
- если НСТ недоступен;
- если НСТ ареактивен;
- если интерпретировать НСТ невозможно (в частности, при аритмиях плода по типу атриовентрикулярной блокады либо суправентрикулярной тахикардии, когда показатели ЧСС, так же как и допплеровские индексы артерии пуповины, невозможно оценивать [10, 11].
Клиническое применение БПП: современный взгляд
Рутинное применение методики БПП в акушерской практике на протяжении нескольких десятилетий, накопленный клинический опыт сформировали объективный и весьма критический взгляд на методику с позиций практического использования и прогностической ценности [14].
Мнения об эффективности теста противоречивы. Некоторые обсервационные исследования показали связь между аномальным БПП и перинатальной смертностью и церебральным параличом [4], в то время как другие не демонстрировали этой ассоциации и показывали низкую диагностическую эффективность методики на фоне высокой частоты ложноположительных и ложноотрицательных результатов [15]. Также противоречивы данные об ассоциации результата БПП с фетальной ацидемией [16]. В большом обсервационном исследовании частота ложноотрицательных результатов БПП составила 0,8/1000, но 60 % аномальных тестов имели ложноположительный результат [17].
Тем не менее многочисленные актуальные национальные рекомендации по дородовому наблюдению поддерживают концепцию необходимости биофизического тестирования с кратностью 2 раза в неделю при высоком перинатальном риске, в частности при пролонгировании беременности после 42 нед, а также при инсулинзависимом диабете.
Практический опыт использования метода показывает, что оценка мышечного тонуса и разных типов движений плода в той или иной мере подвержена не только объективным факторам, перечисленным выше, но и субъективизму исследователя. К недостаткам метода относят его высокую экономическую затратность в связи с регламентированным 30-минутным временем мониторинга. Внесение поправок на сон плода как важный фактор фетальной поведенческой модели фактически требует еще более значительных затрат времени [7]. Кроме того, ряд факторов, которые оказывают непосредственное влияние на параметры БПП [9], усложняют интерпретацию и снижают диагностическую ценность методики (табл. 4).
Наибольшую эффективность метод демонстрирует в диагностике выраженного страдания плода — дистресса, т. е. метаболического ацидоза. В то же время в диагностике ранних и промежуточных стадий нарушения состояния плода (т. е. при высоком риске дистресса) клиническое применение метода ограничено его невысокой чувствительностью и специфичностью [14]. УЗ-градации плаценты, по крайней мере в последние недели беременности, вовсе утрачивают свои диагностические значения.
В последние годы проводились систематические обзоры исследований, посвященных применению БПП в акушерской клинике. В результате было показано низкое клиническое значение оценки БПП, так же как и антенатального КТГ наблюдения у беременных общей популяции при низком риске перинатальных осложнений [18]. Эффективность теста БПП для предупреждения перинатальных потерь в субпопуляции беременных высокого риска также на сегодня убедительно не доказана [12].
В то же время роль допплерографии артерии пуповины в снижении перинатальной смертности при высоком перинатальном риске имеет уровень доказательности А (т. е. доказана систематическими обзорами с метаанализом) [19]. Таким образом, внедрение методов допплерографических исследований фетоплацентарной системы потеснило позиции БПП в клинической акушерской практике, поскольку достоверные и значимые изменения БПП манифестируют позже, чем результаты допплерографии [20]. Так, в 2001 г. было показано, что в 90 % случаев БПП становится аномальным лишь через 48-72 часов после гемодинамических изменений в венозном протоке при дистрессе плода [21].
В заключение можно сказать, что на определенных исторических этапах развития акушерского и перинатального диагностического ультразвука внедрение теста БПП имело революционное значение. Многолетние и многочисленные исследования его эффективности сопровождались противоречиями, дискуссиями и критицизмом. Тем не менее подавляющее большинство руководств по эхографии в перинатологии и сегодня все еще рассматривает БПП в качестве актуальной методики, отдавая предпочтение модифицированному варианту теста. Акушеры-гинекологи традиционно доверяют тесту БПП и зачастую опираются на его результаты при выработке перинатальной и акушерской тактики, несмотря на громоздкий дизайн, невысокие операционные характеристики метода и критичное отношение к нему радиологов.
Выводы
Современные представления о применении БПП имеют следующие особенности:
- модифицированная методика БПП исключает оценку движений плода и содержит лишь данные о количестве околоплодных вод (маркер хронического страдания плода) и регистрацию НСТ КТГ (маркер острого нарушения состояния плода);
- модифицированная методика БПП не уступает традиционной в диагностической эффективности;
- УЗ-компоненты БПП cледует оценивать в тот же день, что и НСТ;
- применение БПП и КТГ-мониторинга у беременных субпопуляции низкого перинатального риска не влияет на показатели статистики перинатальных потерь;
- убедительные доказательства эффективности БПП в снижении перинатальной смертности у беременных субпопуляции высокого перинатального риска отсутствуют;
- применение традиционного, развернутого теста БПП показано при ареактивном НСТ либо при невозможности интерпретации данных НСТ (в частности, при фетальной сердечной блокаде либо суправентрикулярной тахикардии);
- аномальные показатели БПП регистрируются позже, чем допплеровские изменения в венозном протоке плода.
Литература
- Manning F.A. Fetal biophysical profile // Obstet. Gynecol. Clin. North. Am. 1999; 26 (4): 557-77.
- Gearhart P.A. Ultrasonography in biophysicsl profile (2013). Доступно на: https://emedicine.medscape.com/
- Murray M. Antepartal and Intrapartal Fetal monitoring. NY: Springer Publish., 2007.
- Vintzileos A.M., Gaffney S.E., Salinger L.M. et al. The relationships among the fetal biophysical profile, umbilical cord pH, and Apgar scores // Am. J. Obstet. Gynecol. 1987; 157 (3): 627-31.
- Manning F.A., Platt L.D., Sipos L. Antepartum fetal evaluation: development of a fetal biophysical profile // Am. J. Obstet. Gynecol. Mar 15 1980; 136 (6): 787-95.
- Воскресенский С.Л. Оценка состояния плода. Кардиотокография, допплерометрия, биофизический профиль / С.Л. Воскресенский. Минск: Книжный дом, 2004. 304 с.
- Демидов В.Н., Розенфельд Б.Е., Сигизбаева И.К. и др. Значение введения поправки на сон, продления и учета двигательной активности автоматизированной антенатальной кардиотокографии // Пренатальная диагностика. 2002; 1 (4): 263-71.
- Manning F.A., Morrison I., Lange I.R. et al. Fetal biophysical profile scoring: selective use of the nonstress test // Am. J. Obstet. Gynecol. 1987; 156 (3): 709-12.
- Guimarães Filho H.A., Araujo Júnior E., Nardozza L.M. et al. Ultrasound assessment of the fetal biophysical profile: what does an radiologist need to know? // Eur. J. Radiol. 2008; 66 (1): 122-6.
- American College of Obstetricians and Gynecologists. (2009). ACOG practice bulletin No. 101: Ultrasonography in pregnancy // Obstet Gynecol, 113, 451-461.
- Сафонова И.Н. Фетальные аритмии: антенатальная ультразвуковая дифференциальная диагностика, прогнозирование постнатальных результатов и перинатальная тактика // SonoAce Ultrasound. 2014; 26: 17-29.
- Lalor J.G., Fawole B., Alfirevic Z., Devane D. (2008). Biophysical profile for fetal assessment in high risk pregnancies // Cochrane Database of Systematic Reviews, Issue 1. Art. No.: CD000038.
- Eden R.D., Seifert L.S., Kodack L.D. et al. A modified biophysical profile for antenatal fetal surveillance // Obstet. Gynecol.1988; 71 (3): 365-9.
- Figueras F., Gardosi J. Intrauterine growth restriction: new concepts in antenatal surveillance, diagnosis, and management // Am. J. Obstet. Gynecol. 2011; 204 (4): 288-300.
- Cosmi E., Ambrosini G., D’Antona D., Saccardi C., Mari G. Doppler, cardiotocography, and biophysical profile changes in growth-restricted fetuses // Obstet. Gynecol. 2005; 106: 1240-5.
- Okamura K., Watanabe T., Endo H. et al. Biophysical profile and its relation to fetal blood gas level obtained by cordocentesis // Nippon Sanka Fujinka Gakkai Zasshi 1991; 43: 1573-7.
- Nageotte M.P., Towers C.V., Asrat T., Freeman R.K. Perinatal outcome with the modified biophysical profile // Am. J. Obstet. Gynecol. 1994; 170: 1672-6.
- Grivell R.M., Alfirevic Z., Gyte G.M.L., Devane D. Antenatal cardiotocography for fetal assessment // Cochrane Database of Systematic Reviews 2010, Issue 1. Art. No.: CD007863.
- Stampalija T., Gyte G.M.L., Alfirevic Z. Uteroplacental Doppler ultrasound for improving pregnancy outcome // Cochrane Database Syst Rev. 2010.
- Petraglia F., Boni C., Severi F.M. et al. Doppler examination of fetal and placental circulation; In Buonocore G., Bracci R., Weindling M. Neonatology: Springer, 2011. P. 60-3.
- Baschat A.A., Gembruch U., Harman C.R. The sequence of changes in Doppler and biophysical parameters as severe fetal growth restriction worsens // Ultrasound. Obstet. Gynecol. 2001; 18: 571-7.
- Сафонова И.Н. Антенатальные допплерографические мониторинги при беременности высокого перинатального риска: обзор современной литературы // Медицинские аспекты здоровья женщины. 2014. 83 (8): 2-12.
Источник: www.medison.ru
Суть кардиотокографии
Частота сердечных сокращений плода оценивается в состоянии его покоя, при совершении шевелений и на фоне маточных сокращений. Также ЧСС и двигательную активность ребенка оценивают при воздействии внешних факторов. Таким образом, различают нестрессовую КТГ и КТГ с применением внешних раздражителей или функциональных проб — стрессовую кардиотокографию. Из функциональных проб применяются:
- окситоциновый тест — внутривенное введение минимальной дозы окситоцина;
- маммарный тест — механическое раздражение сосков;
- атропиновый тест — внутривенное введение небольшой дозы атропина;
- акустический тест — воздействие звуковым раздражителем;
- пальпаторный тест — попытка сместить тазовый конец или головку через переднюю стенку живота.
При записи показателей на бумажной ленте отображаются три графика — на одном зафиксированы маточные сокращения, на втором — сердечные сокращения плода, а на третьем — его шевеления. Кардиотокографическое исследование основано на эффекте Доплера — отражение ультразвуковых волн от сокращающихся частей плода и стенок матки. Датчик, улавливающий сердечные сокращения малыша является ультразвуковым, а датчик, регистрирующий маточные сокращения — тензометрическим.
Сроки и время проведения КТГ
Кардиотокографическое исследование назначают с 30 — 32 недель беременности. Это обусловлено формированием четкой связи между шевелениями плода и его сердечной деятельностью и появлением периодов сна и бодрствования малыша. Поэтому благоприятным временем для исследования считаются промежутки между 9 утра и 2 дня и с 7 часов вечера до полуночи.
По показаниям (патологическое течение гестации) КТГ выполняют раньше, с 28-недельного срока. До достижения 28 недель исследование не проводится, поскольку невозможно получить четких и достоверных результатов.
При нормально протекающей беременности кардиотокографию выполняют каждые 10 суток. Наличие осложнений гестации и получение удовлетворительных результатов предыдущих исследований требует повторения КТГ через 5 — 7 суток. При выявлении кислородного голодания плода КТГ проводят ежедневно либо через день до нормализации состояния плода в процессе лечения или для принятия решения о срочном/экстренном кесаревом сечении. Кардиотокографию проводят и в родах, примерно каждые 3 часа, хотя желательно весь первый период вести под контролем КТГ.
Как подготовиться к исследованию
Специальная подготовка перед проведением кардиотокографии не проводится. Но беременную знакомят с правилами, которые она должна соблюсти накануне исследования:
- позавтракать или поужинать за 1,5 — 2 часа до снятия КТГ (исследование не проводится на пустой желудок или сразу после приема пищи);
- опорожнить мочевой пузырь перед процедурой (длительность исследования составляет 20 — 40 — 90 минут);
- отказаться от курения за 2 часа перед проведением КТГ (при наличии вредной привычки);
- выспаться накануне исследования;
- не совершать движений в процессе проведения процедуры;
- подписать письменное согласие на проведение исследования.
С какой целью проводится кардиотокография
В приказе Минздрава Российской Федерации (№ 572, 1 ноября 2012 года) кардиотокография плода выполняется каждой будущей матери не меньше трех раз в сроки с 32 до 40 недель (при отсутствии осложнений беременности) и в обязательном порядке в период схваток. Цели проведения КТГ в последнем триместре и в родах:
- подсчет ЧСС плода;
- подсчет маточных сокращений;
- диагностика дистресса плода и принятие решения о завершении беременности или родов.
Показания для более частого выполнения исследования в период вынашивания и/или в родах:
- отягощенный акушерский анамнез (аборты, выкидыши, преждевременные роды, мертворождение и прочее);
- гестозы;
- повышение артериального давления;
- недостаток эритроцитов и гемоглобина у женщины;
- иммунологическая несовместимость крови матери и плода по резус-фактору либо группе крови;
- переношенная беременность (42 и свыше недель);
- недостаток или избыток околоплодных вод;
- угрожающие преждевременные роды;
- контроль лечения при ФПН и внутриутробной гипоксии плода;
- внутриутробная задержка развития плода, малый предполагаемый вес плода;
- многоплодная беременность;
- контрольное исследование после получения неудовлетворительных результатов предыдущих КТГ;
- экстрагенитальные заболевания женщины (сахарный диабет, патология почек, щитовидной железы и прочее);
- снижение/исчезновение шевелений плода или его бурная двигательная активность;
- диагностированные внутриутробные аномалии плода;
- крупный вес плода;
- травма живота;
- обвитие шеи плода пуповиной, выявленное на УЗИ;
- рубец на матке;
- низкая плацентация либо предлежание плаценты;
- вредные привычки беременной (злоупотребление алкоголем, курение, прием наркотиков).
Как проводится исследование
Пациентка располагается на кушетке в положении лежа на левом боку либо полусидя. Подобная поза предотвращает сдавление нижней полой вены, что отрицательно сказывается на состоянии плода (учащение ЧСС, повышение двигательной активности). Врач надевает на живот женщины специальный пояс, на котором располагается тензометрический датчик таким образом, чтобы он находился на стороне правого угла матки. После нахождения места наилучшего выслушивания сердцебиения плода кожу живота беременной смазывают гелем и крепят к этой области ультразвуковой датчик. Будущей маме в руку вкладывают пульт с кнопкой, нажатием на которую она будет отмечать движения плода в ходе исследования. Длительность КТГ составляет 20 — 40 минут, что определяется циклами сна и бодрствования ребенка (обычно состояния покоя и активности плода меняются через каждые 30 минут). Регистрация базального ритма сердечных сокращений плода проводится не меньше 20 минут до тех пор, пока не будет отмечено 2 шевеления малыша продолжительностью в 15 и более секунд и спровоцировавшие учащение ЧСС на 15 сокращений за 60 секунд. Описанное исследование называется наружной кардиотокографией.
Внутреннюю кардиотокографию выполняют только в ходе родов при наличии следующих условий:
- отошедшие околоплодные воды;
- раскрытие маточного зева на 2 и более см.
При проведении внутренней КТГ особый спиралевидный электрод прикрепляют к коже предлежащей части ребенка, а сокращения матки фиксируют через тензометрический датчик, прикрепленный к животу либо через катетер, введенный в амниотическую полость. Внутренняя КТГ проводится по строгим акушерским показаниям и применяется редко.
Расшифровка кардиотокограммы
Проведение анализа полученной кардиотокограммы включает изучение следующих показателей:
- Базальный ритм. Отражает частоту сердечных сокращений плода. Для его определения рассчитывается среднее значение ЧСС за 10 минут. В норме частота сердцебиения плода в покое составляет 110 — 160 ударов в минуту, при шевелении 130 — 190. Нормальный базальный ритм не выходит за границы данных показателей.
- Вариабельность ритма. Показатель, отражающий среднее значение отклонений от базального ритма. В норме находится в пределах 5 — 25 сердцебиений в минуту. Отклонения от базального ритма называются осцилляциями (колебаниями). Различают быстрые и медленные осцилляции. Быстрыми называют те колебания, которые отмечаются при каждом ударе сердца плода, например: 138, 145, 157, 139 и далее. Медленные осцилляции отмечают за одну минуту сердечных сокращений. При изменении ритма на меньше, чем 3 удара в минуту (пример: с 138 до 140) говорят о низкой вариабельности базального ритма. Изменение ЧСС за 1 минуту на 3 — 6 ударов (пример: с 138 до 142) говорят о средней вариабельности. Если частота сердцебиения плода за 1 минуту меняется на 7 и более ударов (пример: с 138 до 146) это свидетельствует о высокой вариабельности ритма. В норме вариабельность ритма высокая с мгновенными осцилляциями.
- Акцелерации, децелерации. Акцелерациями называют пики или зубчики, направленные вверх на графике. То есть акцелерации — это учащение ЧСС плода на 15 — 25 ударов за 1 минуту, возникающие в ответ на собственные движения, сокращения матки или функциональные пробы. Свидетельствуют об удовлетворительном состоянии малыша (2 и больше акцелераций на протяжении 10 минут). Децелерации, напротив, это пики, направленные на графике вниз и характеризуются урежением ЧСС плода на 30 ударов в минуту и продолжающиеся 30 и больше секунд. В нормальной КТГ децелерации не отмечаются либо их мало, а глубина не превышает 15 ударов за 15 секунд.
- Периодические изменения. Колебания сердцебиения плода, возникающие при маточных сокращениях.
- Амплитуда. Показатель отмечает разницу между базальным ритмом ЧСС плода и периодическими изменениями.
- Шевеления. Их количество определяется состоянием покоя и активности плода. В норме за час малыш должен пошевелиться от 6 до 8 раз. Но количество движений уменьшается во время его сна или при кислородном голодании, поэтому показатель оценивается в совокупности с другими.
Результаты расшифровки КТГ:
- Нормальная кардиотокограмма. Базальный ритм в пределах 120 — 160 ударов сердца в минуту, амплитуда вариабельности ритма составляет от 10 до 25 за 60 секунд, децелераций нет, зафиксировано 2 и свыше акцелерации за 10 минут.
- Сомнительная кардиотокограмма. Базальный ритм либо в пределах 100 — 120 ЧСС в минуту, либо составляет 160 — 180 сердечных ударов за 60 секунд. Амплитуда вариабельности ритма менее 10 или свыше 25. Акцелерации не зафиксированы, зарегистрированы неглубокие и короткие децелерации.
- Патологическая кардиотокограмма. Базальный ритм составляет 100 и меньше ударов в минуту либо превышает 180. Отмечается монотонный ритм с амплитудой вариабельности менее 5 ударов за 60 секунд. Зафиксированы выраженные и вариабельные (с различной формой) децелерации. Появляются поздние децелерации (30 секунд спустя от начала сокращения матки). Ритм синусоидальный.
Оценка состояния плода по Фишеру
Окончательное заключение по кардиотокограмме выдается после подсчета баллов, которые охарактеризовал в своей шкале Фишер. Количество баллов определяется частотой сердечных сокращений плода, вариабельностью ритма, отсутствием или наличием децелераций и акцелераций.
Шкала Фишера, модифицированная Кребсом:
| Показатель | 1 балл | 2 балла | 3 балла |
| Частота сердцебиения плода | Меньше 100 либо свыше 180 | 100-120 либо 160-180 | 121-160 |
| Медленные осцилляции | Меньше 3 ударов в минуту | 3–5 ударов в минуту | 6–25 ударов в минуту |
| Количество медленных осцилляций | > 3 за исследование | 3–6 | Свыше 6 в течение исследования |
| Акцелерации | Не регистрируются | 1–4 за 30 минут | Свыше 5 за 30 минут |
| Децелерации | Поздние либо вариабельные | Вариабельные либо поздние | Ранние либо отсутствуют |
| Движения плода | Не отмечаются | 1-2 за 30 минут | Больше 3 в течение 30 минут |
Подсчет баллов позволяет врачу выдать следующее заключение:
- КТГ свидетельствует об удовлетворительном состоянии плода при общем количестве баллов 8 — 10;
- КТГ свидетельствует о начальных признаках кислородного голодания плода при набранных 5 — 7 баллах (необходимо дополнительное обследование: УЗИ с Доплером, оценка биофизического профиля плода);
- КТГ свидетельствует об угрожающем состоянии плода, что требует немедленной госпитализации беременной и решении вопроса о родоразрешении (как правило, это экстренное кесарево сечение).
Факторы, искажающие результаты исследования
Получение недостоверных результатов кардиотокограммы может быть обусловлено:
- перееданием либо проведением исследования натощак;
- приемом седативных средств;
- стрессом беременной;
- физической активностью женщины перед исследованием (подъем по лестнице, быстрая ходьба);
- чрезмерным весом беременной (датчику сложно распознать сердцебиение плода);
- приемом алкоголя и курением накануне проведения КТГ;
- неправильным установлением ультразвукового датчика или пересыханием звукопроводящего геля;
- многоплодной беременностью;
- состоянием покоя плода (необходимо продлить время снятия КТГ).
Источник: ginekologi-msk.ru
Правила ведения актограммы плода
В выбранный день наблюдения пациентка внимательно регистрирует каждое отдельное движение плода независимо от его интенсивности. В случае длительного непрерывного шевеления плода регистрируются наиболее ощутимые движения или констатируется более 30 шевелений за данный час наблюдения. По истечении каждого часа наблюдения пациентка подсчитывает число отмеченных шевелений и делает отметку на графике, где ось X — время суток, а ось V — количество шевелений.
Отметки соединяют между собой. Таким образом на графике формируется кривая, схематически отражающая биоритмы плода. Форма нормальной кривой произвольна. Важно, чтобы формирующаяся кривая не приобретала форму патологических графиков двух видов:
- отражающего периоды бурной двигательной активности, сменяющиеся длительными периодами сна — пикобразный;
- отражающего почасовое урежение количества движений в течение периода наблюдения — ниспадающий.
В подобных случаях требуется внеочередная оценка состояния плода. Особенное внимание необходимо обращать на бурное шевеление плода в ночное время. Важно помнить, что плод имеет право не шевелиться (полный покой) не более 3 ч!
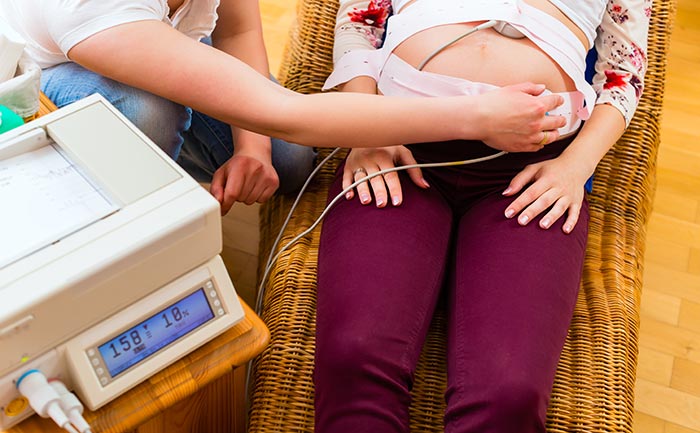
Фото с сайта momjunction.com
Под кардиотокографией понимают комплексную оценку состояния плода. С помощью этого метода врач оценивает сердечную деятельность малыша, двигательную активность в утробе матери, сокращение миометрия матки и ответную реакцию ребенка.
Когда и как проводится
Первый раз на КТГ отправляют не раньше 28-30 недели беременности. Женщину укладывают в удобное положение (лежа, на боку или сидя) и устанавливают датчики. Есть аппараты с пультом, на который нужно нажимать, когда слышишь шевеление плода, но современное оборудование регистрирует все автоматически. Медсестра устанавливает датчик в том месте, где наиболее четко слышно сердцебиение ребенка. За 30 мин до процедуры можно перекусить, чтобы ребенок был более активным. Ведь если он будет спать, можно не заметить некоторые отклонения. В среднем запись КТГ проводится около 20-40 мин, но если потребуется, то и дольше. Состояние малыша напрямую зависит от самочувствия мамы, поэтому беременные должны приходить на процедуру спокойными и с хорошим настроением.
Как оценить КТГ
• Учет частоты сердечных сокращений плода или базального ритма (сокращенно – ЧСС). В норме составляет 120-160 уд/мин в состоянии покоя и 130-190 уд/мин при активных шевелениях. Снижение меньше 110 уд/мин называется брадикардией и может являться признаком гипоксии (кислородного голодания), применения лекарств или продолжительного сдавления головки малыша в малом тазу женщины.
Учащение более 160 ударов – тахикардия. Если ЧСС более 200-240 уд/мин, это может говорить о патологии плода со стороны сердечно-сосудистой системы.
• Вариабельность ритма. Это средняя величина отклонений от ЧСС. Нормальное значение составляет от 6 до 25 уд/мин.
• Акцелерации – это учащение частоты сердечных сокращений плода. На графике это выглядит как регистрация зубцов, направленных вверх. Нормой будет считаться более 5 штук за полчаса или 2 и более за 10 мин.
• Децелерации – это урежение ЧСС плода. На графике это отображается как регистрация впадин. В норме таких провалов не должно быть или они могут быть, но ранними и легкими.
• Актограмма – это регистрация шевелений плода. Норма – около 3 шевелений. Однако нужно учитывать, что ребенок в состоянии покоя может находиться около 30 мин.
• Токограмма – регистрация маточной активности.
Расшифровка КТГ: каждый показатель оценивается от 0 до 2 баллов. Максимум 2 балла ставится, если показатель находится в норме. Так, если вы набрали:
• от 9 до 12 баллов, то это говорит о том, что состояние малыша в утробе в норме;
• 6-8 баллов – наличие незначительной гипоксии, которая требует повторного проведения КТГ;
• 5 баллов и ниже – сильная гипоксия, которая требует немедленной помощи.
Каковы показания для КТГ
Существует ряд состояний, при которых проведение дополнительных исследований обязательно:
• хронические заболевания у матери (сахарный диабет);
• угроза преждевременных родов;
• снижение шевелений плода;
• выявленная патология на УЗИ: многоводие или маловодие, обвитие пуповиной, отклонения от нырмы плаценты, подозрение на задержку развития.
Если вам назначили повторное КТГ, не переживайте, это абсолютно безвредная процедура как для мамы, так и для малыша. Ее можно проводить хоть каждый день. Зато результаты помогут врачу правильно установить диагноз и, если потребуется, назначить лечение.
В заключение хочется сказать, что одни показатели КТГ не могут быть поводом для постановки диагноза. Только совместно с УЗИ и допплерометрией доктор может поставить окончательный диагноз.
Перепечатка и копирование текста без разрешения редакции запрещены
Источник: rody-beremennost.ru
