Поражение осевого цилиндра нервного волокна вызывает аксональный тип поражения нерва. Этот тип поражения встречается при токсических, дисметаболических невропатиях, включая алкогольную этиологию, узелковом периартериите, уремии, порфирии, диабете, злокачественных опухолях. Если поражение миелиновой оболочки сказывается на снижении или блокировании проведения импульсов по нерву, например, на проведении сигналов произвольной двигательной команды от коры головного мозга к мышцам, то при аксональном поражении нарушается трофика аксона и аксональный транспорт, что ведет к нарушению возбудимости аксона и, соответственно, невозможности его активации в зоне поражения и дистальнее нее. Нарушение возбудимости аксона приводит к неспособности проводить по нему возбуждение. Сохранение нормальных величин скорости проведения импульса по нервам при аксональном типе поражения связано с проводимостью оставшихся непораженных волокон.
тальное же аксональное поражение всех нервных волокон приведет к полному отсутствию ответа (полная утрата электровозбудимости нерва) и невозможности проверить скорость проведения. Аксональное поражение влечет за собой нарушение аксонального транспорта и вторичного трофического и информационного влияния на мышцу. В денервированной мышце при аксональном поражении возникают явления денервации. При острой денервации в первые 10-14 дней изменения в мышце отсутствуют, так как аксональный ток использует оставшиеся ресурсы. Далее на первом этапе денервации мышца, теряя организующий нервный контроль, пытается использовать гуморальные факторы регуляции, в связи с чем повышается ее чувствительность к внешним гуморальным воздействиям. Снижение трансмембранного потенциала мышцы и появление возможности быстрого достижения критического уровня деполяризации приводит к появлению спонтанной активности в виде потенциалов фибрилляций и положительных острых волн. Потенциалы фибрилляций возникают на первой стадии денервации и отражают дистрофические процессы в мышечных волокнах. При продолжающемся состоянии денервации частота потенциалов фибрилляций возрастает, и, при гибели мышечных клеток, появляются положительные острые волны. В оценке аксонального поражения весьма важным является определение трех характеристик: степени выраженности, обратимости и распространенность вдоль аксона нарушенной возбудимости. Оценка всех трех параметров возбудимости позволяет судить о выраженности, распространенности и возможности регресса поражения.
Степень выраженности нарушения возбудимости аксона определялась раньше методом классической электродиагностики. Минимальная интенсивность внешнего электрического стимула, способная активировать аксон (генерировать потенциал действия) характеризует его уровень возбудимости. Интенсивность электрического стимула определяется 2-мя параметрами: величиной тока и длительностью его воздействия, т.е. длительностью раздражающего импульса. В норме при умеренной силе тока нерв чувствителен к импульсам малой длительности (до 0.01-0.1 мс), мышца чувствительна только к току большой длительности (20-30 мс). Весьма важно, что раздражение мышцы в двигательной точке не является прямым раздражением мышцы, а опосредуется через терминали аксона и фактически является тестом возбудимости аксона, а не мышцы. Зависимость возбудимости аксона от величины тока и длительности импульса носит название «Сила-длительность» (рис. 13).
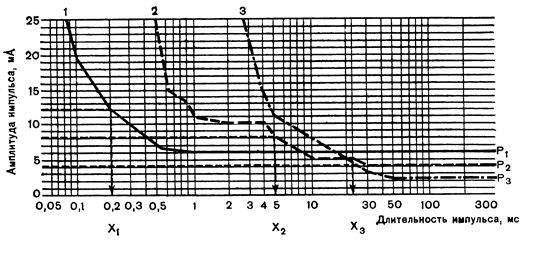
Рис. 13. Кривая «сила-длительность» — зависимость возбудимости нерва от
величины тока и длительности импульса (По Л.Р.Зенкову, М.А.Ронкину, 1982).
1 – норма,
2 – частичная денервация (кривая с изломом),
3 – полная денервация,
Х1, Х2, Х3, – хроноксии,
Р1, Р2, Р3, – реобазы.
Метод классической электродиагностики, используемый ранее для диагностики денервации мышц, основан на определении возбудимости низкопороговых (низкомиелинизированных) аксонов, т.е. минимальной степени активации мышцы при приложении к ней импульсного тока. Контроль минимальной активации мышцы осуществлялся визуально, приложение тока – в двигательной точке мышцы. Сила воздействующего тока составляет от 0 до 100 мА, длительность импульса – от 0.05 мс до 300 мс, импульсный ток длительностью 300 мс приравнивается к постоянному. Минимальная сила тока при максимальной длительности (300 мс), приложенная в двигательной точке с катода, вызывающая минимально видимое сокращение мышцы, называется реобазой. При аксональном поражении (денервации) реобаза понижается, т.е. необходима меньшая сила постоянного тока для минимального сокращения мышцы, так как легче достижим критический уровень деполяризации. Наиболее информативным показателем поражения аксона (денервации) является возбудимость его на импульсный ток малой длительности. В связи с этим был введен показатель хронаксии — минимальная длительность импульса тока величиной в две реобазы, необходимая для минимально видимого сокращения мышцы. При аксональном поражении (денервации) показатель хронаксии возрастает. Сопоставляя показатели реобазы и хронаксии с кривой «сила-длительность», можно заметить, что реобаза и хронаксия являются точками кривой. Таким образом, реобаза и хронаксия являются ориентировочными показателями в оценке аксонального поражения. В настоящее время оценка кривой «сила-длительность» не проводится по ряду причин:
* метод основан на субъективном критерии активации мышцы (визуальный);
* значительная трудоемкость исследования;
* неоднозначность трактовок результатов, так как при частичном сохранении непораженных нервных волокон в нерве кривая «сила-длительность» будет представлять сумму возбудимости пораженных и непораженных волокон. Возбудимость непораженных волокон будет формировать левую часть кривой (на импульсы малой длительности), а возбудимость пораженных волокон — правую часть кривой (на импульсы большой длительности);
* достаточная инерционность в изменении кривой при оценке процесса реиннервации по сравнению с игольчатой ЭМГ;
* отсутствие современных приборов для проведения исследования. Используемый ранее прибор УЭИ-1 основательно устарел морально и физически, так как выпуск его прекратился уже более 15 лет назад.
В стимуляционной ЭМГ при исследовании М-ответа чаще используют стимулы 0.1 мс, максимальная же длительность импульса, генерируемая стимулятором в ЭМГ установке составляет 1.0 мс. При регистрации М-ответа в режиме супрамаксимальной стимуляции активируются все аксоны, иннервирующие мышцу. При поражении всех аксонов М-ответ отсутствует. При поражении части аксонов нерва регистрируется М-ответ пониженной амплитуды за счет того, что пораженные аксоны снижают или теряют свою возбудимость.
имуляционная ЭМГ диагностика аксонального частичного поражения имеет преимущества перед классической электродиагностикой, так как позволяет учитывать вклад в М-ответ не только низкопороговых аксонов (двигательных единиц), но и высокопороговых высокомиелинизированных волокон. Классическая электродиагностика позволяет оценивать возбудимость только низкопороговых низкомиелинизированных волокон. Принимая во внимание тот факт, что аксоны высокомиелинизированных волокон поражаются при утрате связи с телом нейрона раньше немиелинизированных (низкопороговых) (Е.И.Зайцев, 1981), можно утверждать, что метод оценки параметров М-ответа является более чувствительным, чем классическая электродиагностика.
Обратимость нарушения возбудимости аксона является малоизученной областью, несмотря на большую значимость ее в клинике. При травмах периферических нервов, полиневропатиях, мононевропатиях, полиомиелитическом синдроме часто регистрируется так называемый аксональный тип поражения, т.е. падение амплитуды дистального М-ответа при относительно сохранной скорости проведения импульса по нерву и форме М-волны. Такое снижение амплитуды М-ответа сочетается с понижением или потерей возбудимости части аксонов. Опыт работы в клинике нейроинфекций института детских инфекций показывает, что нарушение возбудимости аксонов в острый период поражения в ряде случаев является необратимым и приводит к гибели аксона с дальнейшей компенсаторной реиннервации.
других случаях нарушение возбудимости является обратимым, гибели аксона не происходит, и нарушенные функции быстро восстанавливаются. В неврологии термин «аксональное поражение» используется как синоним необратимости и выраженности поражения аксона, что связано с частой констатацией этого вида поражения на достаточно поздних сроках от начала заболевания (поражения) – 1-2 месяца, когда период обратимости нарушения возбудимости аксона заканчивается. Анализ данных больных в динамике с невропатией лицевого нерва, острой воспалительной полинейропатией, экспериментальные и клинические данные литературы позволяют говорить о следующей динамике нарушений возбудимости аксонов. Поражение аксона вызывает нарушение в первую очередь быстрого аксонального транспорта, что приводит через 5-6 дней к частичному снижению возбудимости части аксонов нерва к импульсному току малой длительности (0.1 мс) с сохранной чувствительностью к импульсам относительно большой длительности (0.5 мс). При стимуляции импульсами 0.5 мс активируются все аксоны нерва, и амплитуда М-ответа соответствует нормативным значениям. Эти изменения обратимы при отсутствии дальнейшего неблагоприятного воздействия. При продолжающемся и усиливающемся воздействии повреждающего фактора возбудимость аксонов снижается в большей степени, и он становится нечувствительным к импульсам длительностью 0.5 мс. Пролонгация повреждающего фактора свыше 3-4 недель приводит к необратимым последствиям — дегенерации аксона и развитию так называемого аксонального поражения.
ким образом, обратимую стадию аксонального поражения (до 3 недель) можно называть функциональным аксональным поражением, а необратимую (свыше 3 недель) – структурным аксональным поражением. Однако обратимость нарушений в острой стадии поражения зависит не только от длительности и выраженности, но и от быстроты развития поражений. Чем быстрее развивается поражение, тем слабее компенсаторно-приспособительные процессы. С учетом этих особенностей предложенное разделение обратимости аксонального поражения даже при использовании ЭНМГ достаточно условно.
Распространенность нарушения возбудимости аксона по длиннику нерва необходимо учитывать при воспалительных, дизметаболических, токсических невропатиях. Дистальный тип поражения аксона чаще выявляется в нервах с наибольшей длиной нервного волокна, что получило название дистальной невропатии. Повреждающие факторы, воздействующие на тело нейрона, приводят к ухудшению аксонального транспорта, которое в первую очередь сказывается на дистальных участках аксона (P.S.Spencer, H.H.Schaumburg, 1976). Клинически и электрофизиологически в этих случаях выявляется дистальная дегенерация аксона (структурное аксональное поражение) с признаками денервации мышц. В острой стадии поражения у больных с воспалительной невропатией также выявляется дистальный тип нарушения возбудимости аксона. Однако он может выявляться только электрофизиологически, быть обратимым и не достигать клинически значимого уровня (функциональное аксональное поражение). Дистальный тип поражения аксона чаще регистрируется в нижних конечностях. В верхних конечностях при воспалительных невропатиях страдает чаще проксимальный участок нервного волокна и поражение носит демиелинизирующий характер.
Аксональный и демиелинизирующий типы поражения изолированно практически не встречаются. Чаще поражение нерва носит смешанный характер с преобладанием одного из видов поражения. Так, например, при диабетической и алкогольной полиневропатии могут встречаться варианты поражения как с аксональным, так и с демиелинизирующим типом нарушений.
Источник: helpiks.org
Что такое аксональная полинейропатия
Полиневропатия (второе название — полиневрит) — это клинический синдром, который возникает из-за ряда факторов, влияющих на периферическую нервную систему, и отличается размытыми патогенетическими изменениями. Заболевание занимает одно из лидирующих мест в перечне недугов периферической нервной системы, уступая первенство только вертеброгенной патологии, превосходящей по сложности клинической картины и последствиям, развивающимся из-за нее.
Аскональная полинейропатия считается междисциплинарной проблемой, с ней часто сталкиваются доктора различных специализаций. В первую очередь с данным заболеванием обращаются к неврологу. Частота возникающего синдрома неизвестна, так как отсутствуют статистические данные.
На данный момент известны всего три важных патоморфологических механизма, которые лежат в истоках формирования полинейропатии:
- валлеровская дегенерация;
- первичная демиелинизация;
- первичная аксонопатия.
В соответствии с иммунологической теорией полинейропатия является результатом перекрестного образования иммунных глобулинов, уничтожающих собственные клетки, в результате чего возникает некроз тканей и мышечное воспаление.
Исследователи выдвигают ряд гипотез возникновения и проблем течения аксональной полинейропатии:
- Сосудистая. Базируется на вовлечении в процесс сосудов, по которым кислород и питательные вещества поступают в периферические нервы. Изменяются характеристики крови по качественному и количественному составу, что может привести к ишемии нервных окончаний.
- Теория оксидативного стресса. Позиционирует формирование болезни со стороны нарушения обмена оксида азота, вследствие чего изменяются калий-натриевые механизмы, лежащие в основе формирования нервного возбуждения и проведения импульсов по нервам.
- Теория деактивации факторов роста нерва. Говорит о том, что болезнь возникает из-за недостатка аксонального транспорта с последующим развитием аксонопатии.
- Иммунологическая. Объясняет развитие заболевания в результате перекрестного образования антител к структурам периферической нервной системы, которое сопровождается аутоиммунным воспалением, а затем и некрозом нервов.
Даже при использовании ультрасовременных методов диагностики сложно найти достоверную причину патологии, выяснить ее получается только у 50-70% пострадавших.
Факторов возникновения полинейропатии нижних конечностей по аксональному типу очень много. Однако даже инновационные способы исследования не позволяют установить истинную этиологию заболевания.
Мнение эксперта
Автор: Алексей Владимирович Васильев
Руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук, врач высшей категории
Аксональная полинейропатия — это одно из самых опасных неврологических заболеваний, сопровождающееся поражением периферической нервной системы. При болезни разрушаются периферические нервные волокна.
Причин возникновение аксональной полинейропатии несколько. Самые распространенные:
- Сахарный диабет нарушает структуру крови, питающей нервы, в свою очередь происходит сбой в обменных процессах.
- Длительный дефицит витаминов В. Именно они максимально важны для правильной работы нервной системы, поэтому долгая нехватка способна привести к аксональной полинейропатии.
- Воздействие токсинов на организм. К ним относят разнообразные отравляющие вещества, например, алкоголь, а также ВИЧ. При отравлении опасными веществами заболевание может развиться уже через несколько дней.
- Наследственный фактор.
- Синдром Гийена-Барре.
- Различные травмы, к которым также относится длительное сдавливание нервов, которое характерно при грыже или остеохондрозе.
Лечение аксональной полинейропатии обязательно должно быть комплексным, иначе нужного эффекта достичь не удастся. Категорически запрещается заниматься самолечением и при возникновении первых же симптомов нужно срочно обратиться к доктору. Врачи Юсуповской больницы подбирают лечение индивидуально для каждого пациента. В зависимости от тяжести патологии и симптоматики назначается комплексное лечение под наблюдением опытных специалистов.
Причины
Самые распространенные причины возникновения аксональной полинейропатии нижних конечностей:
- истощение организма;
- длительный недостаток витаминов группы В;
- недуги, ведущие к дистрофии;
- острые инфекции;
- токсическое поражение ртутью, свинцом, кадмием, угарным газом, спиртными напитками, метиловым спиртом, фосфорорганическими соединениями, медицинскими препаратами, принимаемыми без согласования с врачом;
- болезни сердечно-сосудистой, кроветворной, кровеносной и лимфатической систем;
- эндокринологические патологии, в том числе инсулинозависимость.
Главными факторами, которые провоцируют развитие моторной или сенсомоторной аксональной полинейропатии, являются:
- эндогенная интоксикация при почечной недостаточности;
- аутоиммунные процессы, протекающие в организме;
- амилоидоз;
- вдыхание токсических веществ или паров.
Также болезнь может быть обусловлена наследственностью.
Нехватка в организме витаминов группы В, а в особенности пиридоксина и цианокобаламина, крайне негативно воздействует на проводимость нервных и моторных волокон и может вызывать сенсорную аксональную полинейропатию нижних конечностей. Это же происходит при хронической алкогольной интоксикации, глистной инвазии, заболеваниях желудочно-кишечного тракта, которые ухудшают скорость всасывания.
Токсическое отравление лекарственными препаратами, аминогликозидами, золотыми солями и висмутом занимают большой процент в структуре факторов аксональной невропатии.
У пациентов с сахарным диабетом нарушена функция периферических нервов из-за нейротоксичности кетоновых тел, то есть метаболитов жирных кислот. Происходит это из-за невозможности организма использовать глюкозу как главный источник энергии. Поэтому вместо нее окисляются жиры.
При аутоиммунных заболеваниях, протекающих в организме, иммунная система человека атакует собственные нервные волокна, воспринимая их как источник опасности. Это происходит из-за провокации иммунитета, возникающей при неосторожном приеме иммуностимулирующих медикаментов и нетрадиционных методик лечения. Поэтому у людей, которые склонны к возникновению аутоиммунных заболеваний, пусковыми факторами аксональной полинейропатии являются:
- иммуностимуляторы;
- вакцины;
- аутогемотерапия.
При амилоидозе в организме накапливается такой белок, как амилоид. Именно он нарушает основные функции нервных волокон.
Первые признаки
Заболевание обычно начинает развиваться с поражения толстых или тонких нервных волокон. Зачастую аксональная полинейропатия имеет дистальное симметричное распределение на кисти или стопы. Нейропатия чаще всего сначала поражает нижние конечности, а затем симметрично распространяется вверх по телу. К самым частым первичным симптомам поражения относят:
- мышечную слабость;
- болевой синдром в конечностях;
- жжение;
- ощущение ползания мурашек;
- онемение кожных покровов.
Симптоматика ярче всего проявляется в вечернее и ночное время суток.
Симптомы
Врачи подразделяют хроническое, острое и подострое течение аксональной полинейропатии. Заболевание подразделяется на два вида: первично-аксональный и демиелинизирующий. В ходе течения болезни к ней присовокупляется демиелинизация, а затем и вторично аксональный компонент.
К основным проявлениям недуга относятся:
- вялость в мышцах ног или рук;
- спастический паралич конечностей;
- чувство подергивания в мышечных волокнах;
- головокружение при резкой перемене положения тела;
- отек конечностей;
- жжение;
- покалывание;
- ощущение ползания мурашек;
- снижение чувствительности кожных покровов к высокой или низкой температуре, боли и касаниям;
- нарушение ясности речи;
- проблемы с координацией.
Вегетативными признаками сенсомоторной полинейропатии асконального типа считаются следующие симптомы:
- учащенный или, напротив, замедленный сердечный ритм;
- неумеренное потоотделение;
- чрезмерная сухость кожи;
- изменение цвета кожных покровов;
- нарушение эякуляции;
- эректильная дисфункция;
- проблемы с мочеиспусканием;
- сбой двигательных функций желудочно-кишечного тракта;
- повышенное слюнотечение или, наоборот, сухость во рту;
- расстройство аккомодации глаза.
Заболевание проявляется в нарушениях функций поврежденных нервов. Именно периферические нервные волокна отвечают за двигательные функции мышечной ткани, чувствительность, а также оказывают вегетативное воздействие, то есть регулируют сосудистый тонус.
Для нарушения функции проводимости нервов характерны расстройства чувствительности, например:
- чувство ползания мурашек;
- гиперестезия, то есть увеличение чувствительности кожи к внешним раздражителям;
- гипестезия, то есть уменьшение чувствительности;
- отсутствие ощущения собственных конечностей.
Когда поражены вегетативные волокна, то из-под контроля выходит регуляция сосудистого тонуса. При аксонально-демиелинизирующей полинейропатии наступает сдавление капилляров, из-за чего ткани отекают. Нижние, а затем и верхние конечности из-за скапливания в них жидкости существенно увеличиваются в размерах. Так как при полинейропатии нижних конечностей основное количество крови накапливается именно в пораженных областях тела, то у пациента возникает стойкое головокружение при принятии вертикального положения. Из-за того, что пропадает трофическая функция, могут возникнуть эрозивно-язвенные поражения нижних конечностей.
Аксональная моторная полинейропатия проявляется в двигательных нарушениях верхних и нижних конечностей. Когда моторные волокна, отвечающие за движения рук и ног, повреждены, то наступает полный или частичный паралич мышц. Обездвиживание может проявляться совершенно нетипично — может ощущаться как скованность мышечных волокон, так и чрезмерная их расслабленность. При средней степени поражения ослаблен мышечный тонус.
В ходе течения заболевания могут быть усилены или ослаблены сухожильные и надкостничные рефлексы. В редких случаях доктор-невролог их не наблюдает. При болезни часто могут быть поражены черепные нервы, которые проявляются следующими нарушениями:
- глухотой;
- онемением подъязычных мышц и мускулатуры языка;
- невозможностью проглотить еду или жидкость из-за проблем с глотательным рефлексом.
Когда поражен тройничный, лицевой или глазодвигательный нерв, изменяется чувствительность кожных покровов, развиваются параличи, возникает асимметрия лица и подергивание мышц. Иногда при диагностированной аксонально-демиелинизирующей полинейропатии поражения верхних или нижних конечностей могут быть асимметричными. Такое случается при множественной мононейропатии, когда коленные, ахилловы и карпорадиальные рефлексы несимметричны.
Диагностика
Главной методикой исследования, которая позволяет обнаружить локализацию патологического процесса и степень пораженности нервов, является электронейромиография.
Чтобы определить причину заболевания, врачи назначают следующие анализы:
- определение уровня сахара в плазме крови;
- токсикологические тесты;
- полный анализ мочи и крови;
- выявление уровня холестерина в организме.
Нарушение нервных функций устанавливается при помощи определения температурной, вибрационной и тактильной чувствительности.
При первичном осмотре применяется зрительная методика исследования. То есть врач, к которому обратился с жалобами пострадавший, осматривает и анализирует такие внешние симптомы, как:
- уровень давления крови в верхних и нижних конечностях;
- чувствительность кожных покровов к прикосновениям и температуре;
- наличие всех необходимых рефлексов;
- диагностика отечности;
- изучение внешнего состояния кожи.
Выявить аксональную полинейропатию можно при помощи следующих инструментальных исследований:
- магнитная резонансная томография;
- биопсия нервных волокон;
- электронейромиография.
Лечение аксональной полинейропатии
Лечение аксональной полинейропатии должно быть комплексным и направленным на причину развития заболевания, его механизмы и симптоматику. Гарантией эффективной терапии является своевременное выявление болезни и лечение, которое сопровождается абсолютным отказом от сигарет, алкоголя и наркотических веществ, ведением здорового образа жизни и соблюдением всех рекомендаций врача. В первую очередь проводятся следующие терапевтические мероприятия:
- избавление от токсического воздействия на организм, если оно присутствует;
- антиоксидантная терапия;
- прием препаратов, которые воздействуют на тонус кровеносных сосудов;
- восполнение дефицита витаминов;
- регулярный контроль концентрации глюкозы в плазме крови.
Отдельное внимание уделяется лечению, направленному на купирование острого болевого синдрома.
Если присутствуют периферические парезы, то есть существенное снижение мышечной силы с многократным уменьшением амплитуды движений, то в обязательном порядке показана лечебная физкультура и специальные физические упражнения, направленные на возвращение тонуса мышечным тканям и предотвращение образования различных контрактур. Особенно важна регулярная психологическая поддержка, которая не дает пациенту впасть в депрессию, сопровождающуюся расстройством сна и чрезмерной нервной возбудимостью.
Лечение аксональной полинейропатии — это продолжительный процесс, так как нервные волокна восстанавливаются долго. Поэтому не стоит ожидать моментального выздоровления и возвращения к привычному образу жизни. Медикаментозная терапия включает такие препараты, как:
- обезболивающее;
- глюкокортикоиды;
- витамины группы В;
- антиоксиданты;
- сосудорасширяющие;
- средства, ускоряющие метаболизм и улучшающие микроциркуляцию крови.
Терапия лекарственными препаратами направлена на восстановление функций нервов, улучшение проводимости нервных волокон и скорости передачи сигналов центральной нервной системе.
Лечение следует проводить длительными курсами, которые не стоит прерывать, хоть и эффект от них проявляется не сразу. Чтобы устранить болевые ощущения и расстройство сна, назначают следующие медикаменты:
- антидепрессанты;
- противосудорожные;
- препараты, купирующие аритмию;
- обезболивающие.
Для избавления от боли используют нестероидные противовоспалительные препараты. Но стоит помнить, что применять их можно только короткий промежуток времени, так как длительное употребление может привести к повреждению слизистой оболочки желудочно-кишечного тракта.
К физиотерапевтическим методам лечения аксональной полинейропатии относятся:
- терапия магнитными волнами;
- грязелечение;
- электростимуляция;
- иглоукалывание;
- лечебный массаж;
- физкультура;
- ультрафонофорез;
- гальванотерапия.
Именно лечебная физкультура позволяет сохранить работоспособность мышечных тканей и поддерживать конечности в нужном положении. Регулярные занятия спортом вернут мышцам тонус, гибкость и увеличат амплитуду движений до нормальной.
Прогноз
Если заболевание обнаружено на ранней стадии и комплексно лечится квалифицированными специалистами, то прогноз для жизни и здоровья пациента более чем благоприятный. Стоит вести правильный образ жизни, рацион должен быть богат витаминами и минералами, необходимыми для правильного функционирования организма.
Если долгое время игнорировать болезнь и не предпринимать никаких действий, результат будет плачевным вплоть до полного паралича.
Профилактика
Пациент в обязательном порядке должен совершать профилактические мероприятия, которые помогут избежать рецидива или возникновения опасного заболевания. Они включают в себя обогащение рациона витаминами, регулярный контроль уровня сахара в крови, полный отказ от табакокурения, наркотических веществ и алкогольных напитков.
В целях профилактики болезни рекомендуется:
- носить удобную обувь, которая не пережимает стопу, ухудшая кровоток;
- регулярно осматривать обувь, чтобы избежать образования грибка;
- исключить пешие прогулки на длительные расстояния;
- не стоять долгое время на одном месте;
- мыть ноги прохладной водой или делать контрастные ванночки, что помогает улучшить циркуляцию крови в организме.
Пострадавшим в стадии ремиссии категорически запрещается принимать лекарственные препараты без согласования с лечащим врачом. Важно своевременно лечить воспалительные заболевания, соблюдать меры предосторожности при работе с токсическими веществами, которые оказывают пагубное воздействие на организм, регулярно выполнять лечебные физические упражнения.
Источник: yusupovs.com
 Полинейропатия (ПНП) — это заболевание периферической нервной системы, развивающееся в результате диффузного поражения периферических нервов — их аксонов (аксональные полинейропатии), миелиновой оболочки (демиелинизирующие полинейропатии) либо тел нейронов (нейронопатии). В основе патогенеза полинейропатий аксонального типа лежит генерализованное повреждение осевых цилиндров периферических нервов.
Полинейропатия (ПНП) — это заболевание периферической нервной системы, развивающееся в результате диффузного поражения периферических нервов — их аксонов (аксональные полинейропатии), миелиновой оболочки (демиелинизирующие полинейропатии) либо тел нейронов (нейронопатии). В основе патогенеза полинейропатий аксонального типа лежит генерализованное повреждение осевых цилиндров периферических нервов.
Аксональная дегенерация (аксонопатия) — результат нарушения метаболизма нейрона вследствие недостаточ-ной выработки энергии в митохондриях, нарушения аксонального транспорта и/или ишемии нервов [при поражения vasa nevrorum]. Причиной токсико-метаболических ПНП является экзо- и эндогенные интоксикации. В некоторых случаях среди причин аксонопатии указывают наследственную предрасположенность и аутоиммунные механизмы. По этиологическому фактору подавляющее большинство аксональных ПНП составляют метаболические и токсические, среди которых первое место занимают диабетическая (до 50% среди пациентов с сахарным диабетом и до 90% поражений нервной системы при диабете) и алкогольная (до 50% среди больных алкоголизмом).
[схема: строение нервных волокон]


Обратите внимание! Следует помнить, что при аксонопатиях (длительное течение аксонопатии, массивное воздействие токсичного для периферической нервной системы агента, участие ишемического фактора за счет страдания vasa nevrorum, аутоиммунные влияния) вторично страдает миелиновая оболочка — вторичная демилинизация или первично развивается ПНП аксонально-демиелинизирующего типа. Высокотоксичные, высококонцентрированные токсические агенты (например, при быстро нарастающих печеночной недостаточности или уремии, при отравлении фосфоорганическими веществами, мышьяком, свинцом, как нежелательный эффект лечения препаратами лития, цитостатиками, амиодароном и др.) приводят к развитию полинейропатии аксонально-демиелинизирующего типа (в развитии которых также значительную роль играют наследственный, сосудистый, аутоиммунный факторы). Длительно действующие эндо- и экзогенные яды и токсические субстанции (ПНП: диабетическая, печеночная, уремическая, алкогольная, профессиональная, лекарственная) приводят преимущественно к страданию аксонов с умеренно выраженным вторичным поражением миелина (так как постоянно идет процесс ремиелинизации).
[схема: варианты повреждения периферических нервов]

У пациентов с ПНП аксонального типа зачастую в достаточной степени сохранены двигательные функции (то есть, отсутствуют клинически значимые [выраженные] парезы, больные сохраняют способность ходить, часто без дополнительной опоры), тогда как инвалидизирующими являются чувствительные (боли и парестезии) и трофические нарушения. Аксональное повреждение нервов развивается медленно, исподволь. ПНП аксонально-демиелинизирующего типа протекают [!!!] более тяжело, с выраженными парезами, сенситивной атаксией, нейропатическим болевым синдромом (но, как правило, при своевременном устранении действия токсического фактора, быстро регрессируют).
Обратите внимание! При длительном воздействии умеренно токсичного для нервов агента аксонопатия развивается медленно, что не всегда заметно. Преимущественное поражение бедно миелинизированых вегетативных и сенсорных волокон вызывает парестезии, повышенную холодовую чувствительность кистей и стоп, негрубые трофические нарушения. При электронейромиографии (ЭНМГ) не всегда удается выявить характерные признаки сенсорной и моторной аксонопатии — снижение амплитуд сенсорных потенциалов и М-ответов — если исследуются крупные богато миелинизированные нервы, аксоны которых страдают позднее. Быстрее выявляются признаки вторичной миелинопатии, как клинические — присоединение нейропатических болей, парезов, мышечных гипотрофий, так и миографические (ЭНМГ) — снижение скорости распространения возбуждения (СРВ) по нервам.

Лечение. Аксональное повреждение нервов как первичного, так и вторичного характера, обратимо за счет регенерации поврежденных аксонов и концевого спрутинга сохранившихся аксонов, однако этот процесс протекает медленно (месяцы), часто аксональная регенерация бывает неполной. Для регресса аксонопатии периферических нервов необходимо нивелировать воздействие токсического агента (коррекция метаболических и алиментарных нарушений, детоксикация, влияние на аутоиммунные механизмы), большое значение имеет также патогенетическая терапия, направленная на восстановление нарушенного метаболизма аксонов (митохондриальные нарушения, повреждения, вызванные окислительным стрессом). Таким образом, в патогенетическом лечении аксональных ПНП, в зависимости от их нозологического и клинико-электрофизиоло-гического варианта, должны присутствовать [1] детоксикация и коррекция метаболических и алиментарных нарушений; [2] сосудистая терапия (дезагреганты, венотоники, пентоксифиллин, вазопростан и др.); [3] препараты, которые воздействуют на универсальные механизмы поражения аксонов (витамины и другие витаминоподобные препараты); [4] при необходимости — воздействие на аутоиммунные компоненты (глюкокортикоиды, плазмаферез).
В некоторых случаях, когда представленность миелинопатии в структуре поражения периферических нервов велика и трудно отличить токсико-метаболическую полинейропатию от воспалительной (например, синдром Гийена — Барре у пациента с алкоголизмом или дебют хронической воспалительной демиелинизирующей ПНП у больного с сахарным диабетом) необходимо проводить пробную иммуномодулирующую терапию, ее быстрая эффективность позволит высказаться в пользу превалирования у пациента аутоиммуного механизма поражения периферических нервов. В лечении всех метаболических ПНП необходимо устранить (по возможности) поражающий периферические нервы яд и использовать препараты, улучшающие метаболизм нервной ткани периферических нервов. Последние необходимо применять в течение длительного времени, так как первым эффектом данных препаратов будет ускорение ремиелинизации, но для восстановления самих аксонов — а данные ПНП являются аксональными — требуется значительно большее количество времени.

Читайте также:
статья «Аксональные полинейропатии: патогенез и лечение» Е.А. Ковражкина; НИИ цереброваскулярной патологии и инсульта Российского национального исследовательского медицинского университета им. Н.И. Пирогова, Москва (Журнал неврологии и психиатрии, №6, 2013) [читать];
инструкция по применению «Дифференциально-диагностические критерии аксональных и демиелинизирующих полиневро-патий» В.И. Ходулев, В.В. Пономарев, Н.И. Нечипуренко, Л.И. Матусевич, Л.А. Василевская, Г.И. Овсянкина, Н.Ю. Щербина; Республиканский научно-практический центр неврологии и нейрохирургии МЗ Республики Беларусь; 5 ГКБ г. Минска, 2006 [читать]
материал в работе
Источник: laesus-de-liro.livejournal.com
Аксональная Полинейропатия – хроническая, моторная, острая

20.03.2019
Аксональная полинейропатия – это патология периферической нервной системы, которая развивается вследствие повреждения периферических нервов. В основе патологии – поражение аксонов, миелиновых оболочек либо тел нервных клеток. Аксональная полинейропатия инвалидизирует больного и развивает тяжелые осложнения: синдром диабетической стопы, паралич, анестезия.
Полинейропатия проявляется снижением мышечной силы, нарушением чувствительности и локальными вегетативными поражениями в области нейропатии. Обычно нервы поражаются симметрично в дальних участках тела: руках или ногах. Поражение по ходу развития плавно переходит на близкие участки: стопа → голеностоп → голень → бедро → таз.
Причины
Полинейропатия вызывается следующими причинами:
- Хронические болезни: сахарный диабет (50% всех случаев нейропатии), ВИЧ-инфекция (У ВИЧ-инфицированных полинейропатия развивается в 30% случаев), туберкулез.
- Острая интоксикация: мышьяк, метиловый спирт, фосфорорганические соединения, угарный газ, хроническое употребление алкоголя (развивается у 50% алкоголиков).
- Метаболические состояния: дефицит витаминов группы B, уремия.
- Длительный прием лекарственных средств: Изониазид, Метронидазол, Винкристин, Дапсон.
- Наследственная предрасположенность, аутоиммунные заболевания.
Вышеназванные факторы вызывают эндогенную и экзогенную интоксикацию. Возникают метаболические и ишемические нарушения в нерве. Повреждается ткань нерва и вторично – миелиновая оболочка.
Токсические соединения, которые поступают из внешней среды, метаболитами поражают периферический нерв. Чаще это бывает при печеночной недостаточности, когда в кровотоке скапливаются необработанные опасные химические соединения, при отравлении свинцом, литием и мышьяком.
Среди эндогенных интоксикаций чаще встречается нарушение метаболизма и скопление токсических веществ при сахарном диабете и почечной недостаточности. В результате поражается цилиндрическая ось аксона.
Повреждение периферического нерва из-за эндогенной интоксикации может дойти до степени, когда чувствительность теряется полностью.
Это демонстрируется на электронейромиографии, когда на кожу подается раздражитель, а в нерве нет сенсорного ответа.
При сильном воздействии химических агентов развивается комплексная аксональная демиелинизирующая полинейропатия.
Аксонально-демиелинизирующая полинейропатия возникает на фоне уремической интоксикации, сильным отравлением свинцом, хроническим приемом Амиодарона в нетерапевтических дозах.
Наиболее грубые поражения наблюдаются при инсулинопотребном сахарном диабете, когда в крови наблюдаются злокачественные показатели глюкозы.
Симптомы
Клиническая картина развивается медленно. Признаки разделяются на группы:
- Вегетативные нарушения. Аксональная полинейропатия нижних конечностей проявляется локальной потливостью ноги, приливами жара, похолоданием.
- Сенсорные нарушения. Проявляются снижением тактильной и температурной чувствительности. Повышается порог чувствительности низких температур: больной может долго держать ногу на холоде и не чувствовать его, из-за чего получает обморожение. Часто возникают парестезии: онемение, ощущение ползающих мурашек, покалывание.
- Болевой синдром. Характеризуется нейропатическими ноющими или острыми, подобно электрическим ударам болями в пораженной области.
- Двигательные нарушения. Из-за повреждения нерва и миелиновых оболочек расстраивается двигательная активность: мышцы ослабляются и атрофируются, вплоть до паралича.
Выделяют позитивные (продуктивные) симптомы: судороги, мелкий тремор, подергивания (фасцикуляции), синдром беспокойных ног.
Аксональная сенсомоторная полинейропатия проявляется системными симптомами: повышение артериального давления и частоты сердечных сокращений, боли в кишечнике, избыточная потливость, частые мочеиспускания.
Аксонопатии бывают острыми, подострыми и хроническими. Острая аксональная полинейропатия развивается на фоне отравлений тяжелыми металлами, а клиническая картина развивается за 3-4 дня.
Подострые нейропатии развиваются в течение 2-4 недель. Подострое течение характерно для метаболических нарушений.
Хронические аксонопатии развиваются в течение от 6 месяцев до нескольких лет. Хроническая аксональная полинейропатия характерна для алкоголизма, сахарного диабета, цирроза печени, рака, уремии. Хроническое течение также наблюдается при неконтролируемом приеме Метронидазола, Изониазида, Амиодарона.
Диагностика и лечение
Диагностика начинается со сбора анамнеза. Выясняются обстоятельства заболевания: когда возникли первые симптомы, чем проявлялись, был ли контакт с тяжелыми металлами или отравление, какие лекарства принимает больной.
Исследуется сопутствующая симптоматика: есть ли нарушения координации, психические расстройства, снижение интеллекта, какого размера лимфоузлы, цвет лица.
Собирается и отправляется кровь: исследуется уровень глюкозы, количество эритроцитов и лимфоцитов. В моче исследуется уровень кальция, глюкозы, мочевины и креатинина.
Собираются печеночные пробы через биохимический анализ крови – так исследуется поражена ли печень.
Больному назначается инструментальная диагностика:
- Электромиография: исследуется реакция нервных волокон на раздражитель, оценивается деятельность автономной нервной системы.
- Рентгенография органов грудной полости.
- Биопсия кожного нерва.
Лечение аксональной нейропатии:
- Этиологическая терапия. Направлена на устранение причины. Если это сахарный диабет – нормализовать уровень глюкозы в крови, если алкоголизм – отменить алкоголь.
- Патогенетическая терапия. Направлена на восстановление работы нерва: вводятся витамины группы B, альфалиполиевая кислота. Если это аутоиммунное заболевание, назначаются кортикостероиды – они блокируют патологическое воздействие на миелин и нервные волокна.
- Симптоматическая терапия: устраняется болевой синдром (антидепрессанты, опиоидные наркотические анальгетики).
- Реабилитация: физиотерапия, лечебная физкультура, трудотерапия, массаж.
Прогноз условно благоприятный: при нормализации уровня глюкозы, устранении патологических механизмов и выполнении врачебных рекомендаций происходит реиннервация – постепенно восстанавливается чувствительность, движения и уходят вегетативные нарушения.
Не нашли подходящий ответ?
Найдите врача и задайте ему вопрос!
Источник: https://sortmozg.com/zabolevaniya/aksonalnaya-polinejropatiya
Аксональная полинейропатия: причины, симптомы, диагностика, лечение

Аксональная полинейропатия – заболевание, связанное с повреждением двигательных, чувствительных или вегетативных нервов. Данная патология приводит к нарушению чувствительности, параличам, вегетативным расстройствам. Болезнь вызвана интоксикацией, эндокринными расстройствами, недостатком витаминов, сбоем в работе иммунитета, нарушением кровообращения.
Выделяют острое, подострое и хроническое течение аксональной демиелинизирующей полинейропатией. Патология в некоторых случаях излечивается, однако иногда болезнь остается навсегда. Существуют первично аксональная и демиелинизирующая полинейропатии. В ходе развития заболевания к аксональной вторично присоединяется демиелинизация, а к демиелинизирующей – вторично аксональный компонент.
Симптомы аксональной полинейропатии
Основные проявления аксональной полинейропатии:
- Вялые или спастические параличи конечностей, подергивания мышц.
- Нарушение кровообращения: отеки рук и ног, головокружение при вставании.
- Изменение чувствительности: чувство покалывания, мурашек, жжения, ослабление или усиление тактильных, температурных и болевых ощущений.
- Нарушение походки, речи.
- Вегетативные симптомы: тахикардия, брадикардия, повышенная потливость (гипергидроз) или сухость, побледнение или покраснение кожных покровов.
- Половые расстройства, связанные с эрекцией или эякуляцией.
- Нарушение двигательной функции кишечника, мочевого пузыря.
- Сухость во рту или повышенное слюноотделение, расстройство аккомодации глаза.
Что происходит с головным мозгом при отравлении токсическими веществами? Узнайте, что такое токсическая энцефалопатия.
О причинах возникновения и симптомах аксонопатии читайте здесь.
Аксональная полинейропатия проявляется нарушением функции поврежденных нервов. Периферические нервы ответственны за чувствительность, движение мышц, вегетативное влияние (регуляция тонуса сосудов). При нарушении проводимости нервов при данном заболевании возникают сенсорные расстройства:
- ощущения мурашек по коже (парестезии);
- повышение (гиперестезии) чувствительности;
- снижение чувствительности (гипестезии);
- выпадение сенсорной функции по типу печаток или носков (пациент не ощущает своих ладоней или ступней).
При поражении вегетативных волокон регуляция тонуса сосудов выходит из-под контроля. Ведь нервы могут сужать и расширять сосуды. В случае аксонально-демиелинизирующей полинейропатии происходит коллапс капилляров, вследствие чего возникает отек тканей. Верхние или нижние конечности за счет скопления в них воды увеличиваются в размерах.
Так как при этом вся кровь скапливается в пораженных частях тела, особенно при полинейропатии нижних конечностей, то возможно головокружение при вставании. Возможно покраснение или побледнение кожи пораженных участков вследствие выпадения функции симпатических или парасимпатических нервов. Пропадает трофическая регуляция, в результате чего возникают эрозивно-язвенные поражения.
Характерные признаки! Двигательные нарушения также характерны для аксональной полинейропатии нижних конечностей, рук. Повреждение моторных волокон, ответственных за движение ног и рук, приводит к параличам их мышц.
Обездвиживание может проявляться как скованностью мышц – при спастическом параличе, так и их расслабленностью – вялый парез. Возможна также умеренная степень поражения, в таком случае тонус мышц будет ослаблен.
Сухожильные и надкостничные рефлексы могут быть как усилены, так и ослаблены, иногда при осмотре невролог их не наблюдает.
Поражение черепных нервов (ЧН) также имеет место.
Это может проявляться глухотой (при патологии 8 пары – преддверно-улиткового нерва), параличом подъязычных мышц и мускулатуры языка (страдает 12 пара ЧН), трудностью при глотании (9 пара ЧН).
Может страдать и глазодвигательный и тройничный, лицевой нервы, это проявляется изменением чувствительности и параличами, асимметрией лица, подергиваниями мышц.
При аксонально-демиелинизирующей полинейропатии нижних конечностей, рук поражения могут быть асимметричными. Такое бывает при множественных мононейропатиях, когда карпо-радиальные, коленные, ахиллесовы рефлексы несимметричны.
Диагностика
Терапевт должен произвести осмотр и опрос пациента. Врач, занимающий расстройством функций нервов – невропатолог, проверяет сухожильные и периостальные рефлексы, их симметричность. Необходимо провести дифференциальную диагностику с рассеянным склерозом, травматическим поражением нервов.
Лабораторные анализы для диагностики уремической нейропатии – уровень креатинина, мочевины, мочевой кислоты. При подозрении на сахарный диабет сдают кровь из пальца на сахар, а также на гликированный гемоглобин из вены. Если подозревают интоксикацию, то назначают анализ на токсичные соединения, опрашивают пациента и его близких подробно.
Узнайте, как действует Комбилипен на нервную систему. Что лучше: Комбилипен или Мильгамма?
Почему становится трудно глотать, читайте здесь.
О проявлениях и лечении симптао-адреналового криза узнайте в этой статье: https://golmozg.ru/zabolevanie/simpato-adrenalovyy-kriz.html. Профилактика патологии.
Лечение аксональной полинейропатии
Если поставлен диагноз аксональная полинейропатия, лечение должно быть комплексным, с воздействием на причину и симптомы. Назначают терапию витаминами группы В, особенно при хроническом алкоголизме и дистрофии. При вялых параличах применяют ингибиторы холинэстеразы (Неостигмин, Калимин, Нейромидин). Спастические параличи лечат приемом миорелаксантов и противосудорожных средств.
Если полиневропатия вызвана интоксикацией, применяют специфические антидоты, промывание желудка, форсированный диурез при инфузионной терапии, перитонеальный диализ. При отравлении тяжелыми металлами используют тетацин-кальций, тиосульфат натрия, D-пеницилламин. Если произошла интоксикация фосфоорганисческими соединениями, то применяют атропиноподобные средства.
Для лечения аутоиммунных нейропатий используют глюкокортикоидные гормоны.
При диабетической нейропатии необходимо лечение гипогликемическими медикаментами (Метформин, Глибенкламид), антигипоксантами (Мексидол, Эмоксипин, Актовегин).
Постоянное ощущение мурашек, жжения кожи, онемения или потери чувствительности, двигательные нарушения – симптомы полинейропатии, лечением которой занимается невролог.
(4 5,00 из 5)
Загрузка…
Источник: https://golmozg.ru/zabolevanie/aksonalnaya-polineyropatiya.html
Нейропатия малоберцового нерва: симптомы и лечение аксонального поражения, компрессионно-ишемическая аксонопатия, ЛФК

Течение нейропатии малоберцового нерва характеризуется нарушением чувствительности в области голени. При таком поражении пациент не способен согнуть стопу и ее пальцы.
Туннельные синдромы нижних конечностей развиваются из-за сдавливания местных нервных волокон. Компрессия возникает на фоне травм или иных повреждений ног, а также под влиянием патологических процессов.
Лечение нейропатии проводится с помощью медикаментов, упражнений ЛФК или операции на суставе.
Анатомические параметры
Для лучшего понимания невропатии малоберцового нерва, необходимо иметь общее представление о его анатомических особенностях.
В целом, эта структурная единица периферической нервной системы – всего лишь часть седалищного нерва, который продолжен после выхода из крестцового нервного сплетения.
К нижней трети бедра он будет разделен на 2 сегмента – малоберцовый нерв, а также большеберцовый нерв.
После пересечения ямки под коленом, малоберцовое волокно доходит до головки костной единицы с тем же названием. Затем оно снова раздваивается – на поверхностную, а также глубокую ветви. Поэтому по локализации патологических симптомов можно судить об уровне, где находится патологический очаг поражения – различать невропатию большеберцового нерва либо малоберцового сегмента.
Так, малоберцовый глубокий нерв, продвигаясь через переднюю зону голени, достигает тыла односторонней стопы, где вновь раздваивается. Он несет ответственность за тыльное движения стопы в одной плоскости, а также поднимание наружного ее края.
Тогда как поверхностное ответвление, иннервируя переднелатеральную часть конечности, несет ответственность за приподнятие и одновременное сгибание стопы.
Последнее разделение малого берцового нерва осуществляется в районе медиальной трети голени – на два кожных тыльных нерва.
Невропатолог при осмотре по характерным изменениям будет дифференцировать нейропатию большеберцового нерва от неврита малоберцового нерва. Оценивают кожную и мышечную восприимчивость, произвольность движений и точность рефлексов – аксональное поражение и будет приводить к невритам большеберцового нерва, а также малоберцовой ветви.
Аксональная полинейропатия
Аксональное расстройство
Это болезнь, способная поразить любые отделы нервной системы, поэтому её диагностируют по симптоматике, которая проявляется параллельно в разных частях тела.
В ногах этот недуг проявляется вялостью, нарушением координации работы мышц, непроизвольным подёргиванием. Также пациент может ощущать покалывание, мурашки, жжение и другие неприятные ощущения. Может болеть в разных местах ноги. Всё это сказывается на движениях, в том числе и походке.
Внешне наблюдаются изменения влажности и цвета кожи. В зависимости от протекания заболевания человек страдает от повышенной потливости или сухости покровов. Можно наблюдать чрезмерную бледность или покраснение кожи.
Так, недуг сопровождается нарушениями работы кишечника, мочевого пузыря, повышенным слюноотделением, а также расстройствами половой системы.
Эти признаки могут свидетельствовать об отравлении ртутью или другими вредными веществами, а также об осложнениях заболеваний кровеносной или эндокринной систем.
В зависимости от поставленного диагноза терапия направлена на выведение отравляющих веществ, восстановление гормонального фона или лечение заболеваний, вызвавших это явление.
Почему происходит
Нейропатия лицевого нерва развивается из-за следующих первопричин:
- простудных проявлений, вследствие инфекции и переохлаждения;
- сопутствующей инфекционной патологии, вызванной герпесной, гриппозной, боррелиозной и другими видами инфекций;
- онкологии, при которой лицевой нерв ущемляется растущим новообразованием;
- метаболических нарушений;
- разного рода интоксикаций.
Ещё неврит образуется как следствие:
- травмирования головной зоны;
- воспалительных процессов в мозге, ухе;
- острого нарушения мозгового кровообращения.
Часто лицевой нерв воспаляется в холодное время, у живущих в северных широтах, из чего следует, что к патологии приводят состояния, при которых человек переохладился, простудился, подхватил острую респираторную вирусную инфекцию. Стоить отметить, что при беременности также диагностируется нейропатия лицевого нерва. из чего напрашивается вывод о влиянии гормонального фона. Но, выявить истинную первопричину, как правило, сложно.
Симптоматика
Поскольку малоберцовый нерв имеет значительную протяженность, то клиническая картина будет напрямую зависеть от того, на каком уровне возник патологический очаг.
Так, при сдавлении волокна в районе ямки колена будет нарушена чувствительность кожи на переднебоковой поверхности голени, а также стопы. Люди перестают воспринимать прикосновения, либо температурные колебания воздуха. Неприятные симптомы усиливаются при попытках сесть.
Из двигательных нарушений – характерно затруднение разгибание стопы. Невозможно приподнять именно наружный ее край.
Источник: https://medspina.ru/osteohondroz/malobercovyj-nerv-anatomiya.html
Аксональное поражение нерва

Поражение периферических нервных отростков может развиться вследствие следующих причин:
- Отравление химическими веществами. При длительном воздействии яда на организм происходит нарушение внутриклеточного метаболизма нейронов, в результате чего развивается дефицит необходимых питательных веществ и ткань подвергается дегенерации. К отравляющим веществам относят: метиловый спирт, угарный газ, мышьяк.
- Эндокринные нарушения. Вследствие гормонального дисбаланса обменные процессы в организме замедляются. Это отражается на всех функциях, в том числе – на передаче нервных импульсов по аксонам.
- Дефицит витаминов. Нехватка полезных веществ приводит к медленно прогрессирующему разрушению периферических отростков.
- Хроническая интоксикация этиловым спиртом. Аксонопатия часто развиваются у лиц, страдающих алкоголизмом в течение нескольких лет.
Механизм возникновения нарушений в аксонах рассматривается на клеточном уровне. В периферических отростках отсутствуют органеллы, продуцирующие белковые соединения (ЭПС, рибосомы).
Поэтому, для функционирования периферических отделов питательные вещества поступают из тела клетки (нейрона). Они перемещаются к аксонам при помощи специальных систем транспорта.
Под воздействием отравляющих веществ или гормональных изменений, поступление белков на периферию нарушается.
Патологическое состояние также может возникнуть из-за недостаточной выработки энергии в митохондриях, что приводит к нарушению антероградного транспорта фосфолипидов и гликопротеинов. Дегенерация особенно выражена в длинных аксонах. По этой причине основные симптомы заболевания ощущаются в дистальных отделах конечностей.
Поражение периферических отростков постепенно приводит к гибели всей клетки. При этом восстановить функции невозможно. Если же тело нейрона осталось сохранно, то возможен регресс патологии.
Факторы риска
Нарушение клеточного метаболизма не возникает без причины.
В некоторых случаях кажется, что провоцирующий фактор отсутствовал, однако это не так.
Таким образом, развиваются подострый и хронический вариант аксонопатии. В этих случаях дегенерация происходит постепенно.
К факторам риска возникновения патологического процесса относятся:
- хроническая интоксикация, которая не всегда ощутима, — ей подвергаются люди, работающие на вредном производстве, длительно принимающие медикаменты, живущие в неблагоприятных условиях;
- наличие воспалительных неврологических болезней, вызванных инфекционными агентами;
- онкологические патологии;
- хронические болезни внутренних органов;
- злоупотребление алкоголем.
Типы патологического состояния
Существует 3 разновидности аксонопатии, которые отличаются по механизму развития, выраженности клинической картины и этиологическому фактору.
- Нарушение 1 типа относится к острым дегенеративным процессам, заболевание возникает при серьезных отравлениях организма.
- Подострый патологический процесс характеризует нарушение 2 типа, к которому приводят обменные нарушения. Зачастую, это – сахарный диабет, подагра и т. д.
- Дегенерация периферических отростков 3 типа развивается медленнее, чем другие варианты заболевания. Это тип заболевания часто наблюдается у людей с ослабленным иммунитетом и страдающих алкоголизмом.
Виды травм головного мозга и их признаки
По данным НИИ им. Н.В. Склифосовского, в России основными причинами травм головного мозга являются падение с высоты роста (как правило, в нетрезвом состоянии) и повреждения, полученные в ходе действий криминального характера.
Суммарно на долю лишь этих двух факторов приходится около 65% случаев. Еще около 20% составляют дорожно-транспортные происшествия и падения с высоты. Эта статистика отличается от мировой, в которой на долю ДТП приходится половина травм головного мозга.
В целом в мире ежегодно получают травмы головного мозга 200 человек из 10 000, и эти цифры имеют тенденцию к росту.
По теме: Программы восстановления здоровья… Стоимость реабилитации…
Сотрясение головного мозга. Возникает после небольшого травмирующего воздействия на голову и представляет собой обратимые функциональные изменения головного мозга. Встречается почти у 70% пострадавших с черепно-мозговыми травмами. Для сотрясения мозга характерна (но не обязательна) кратковременная потеря сознания — от 1 до 15 минут.
Вернувшись в сознание, больной часто не помнит обстоятельств произошедшего. Его при этом могут беспокоить головная боль, тошнота, реже рвота, головокружение, слабость, болезненность при движении глазных яблок. Эти симптомы самопроизвольно затухают через 5–8 дней.
Хотя сотрясение считается легкой травмой головного мозга, около половины пострадавших имеют различные остаточные явления, способные снизить трудоспособность. При сотрясении головного мозга обязателен осмотр у нейрохирурга или невролога, которые определят необходимость КТ или МРТ головного мозга, электроэнцефалографии.
Как правило, при сотрясении головного мозга не требуется госпитализация, достаточно амбулаторного лечения под наблюдением невролога.
Сдавление головного мозга. Происходит из-за гематом в полости черепа и уменьшения внутричерепного пространства. Опасно тем, что из-за неизбежного ущемления ствола головного мозга нарушаются жизненно важные функции дыхания и кровообращения. Гематомы, вызывающие сдавление, необходимо срочно удалять.
Ушиб головного мозга. Повреждение вещества мозга вследствие удара по голове, чаще с кровоизлиянием. Может быть легкой, средней и тяжелой степени тяжести. При легких ушибах неврологические симптомы держатся 2–3 недели и проходят самостоятельно.
Средняя тяжесть характеризуется нарушениями психической деятельности и преходящими расстройствами жизненно важных функций. При тяжелых ушибах больной может находиться без сознания несколько недель. Ушибы головного мозга, их степень и состояние в ходе лечения диагностируются с помощью компьютерной томографии.
Лечение медикаментозное: назначаются нейропротекторы, антиоксиданты, сосудистые и седативные препараты, витамины группы В, антибиотики. Показан постельный режим.
Аксональные повреждения. Аксоны — это длинные цилиндрические отростки нервных клеток, которые могут быть повреждены при ударе по голове.
Аксональные повреждения — это множественные разрывы аксонов, сопровождающиеся микроскопическими кровоизлияниями в мозг.
Этот вид травмы мозга ведет к прекращению корковой деятельности и впадению больного в кому, которая может длиться годами, пока мозг снова не заработает сам. Лечение состоит в поддержании жизненных функций и предотвращении инфекционных заболеваний.
Внутричерепное кровоизлияние. Удар по голове может стать причиной разрушения стенки одного из кровеносных сосудов, что ведет к локальному кровоизлиянию в полость черепа. Внутричерепное давление мгновенно повышается, от чего страдают ткани мозга.
Симптомы внутричерепного кровоизлияния — резкая головная боль, угнетенность сознания, судорожные припадки, рвота.
Единой тактики лечения подобных случаев нет, в зависимости от индивидуальной картины совмещаются медикаментозные и хирургические методы, направленные на удаление и рассасывание гематомы.
Последствия травм головы
Разнообразные последствия травмы головного мозга могут проявляться в ходе ее лечения, в реабилитационный (до полугода) и отдаленный период (как правило, до двух лет, но возможно и дольше).
Прежде всего это психические и вегетативные дисфункции, которые способны осложнить больному всю дальнейшую жизнь: изменения чувствительности, речи, зрения, слуха, подвижности, расстройства памяти и сна, спутанность сознания.
Возможно развитие посттравматических форм эпилепсии, болезни Паркинсона, атрофии мозга. Чем тяжелее травма, тем больше негативных последствий она за собой несет.
Многое зависит не только от правильного лечения, но и от реабилитационного периода, когда больной постепенно возвращается к обычной жизни и есть возможность вовремя отследить начало посттравматических заболеваний, чтобы начать их лечение.
Истории известны случаи, когда травмы головного мозга приводили к появлению у пострадавшего новых талантов — например, повышению способностей к изучению иностранных языков или точных наук, к изобразительному искусству или музыке.
Это называется приобретенным синдромом саванта (приобретенным савантизмом).
Часто эти способности основаны на старых воспоминаниях — например, пациент мог какое-то время учить китайский язык в школе, полностью его забыть, но вновь заговорить на нем после травмы и продолжить обучение с лучшими успехами.
Первая помощь при травмах головы
Попасть в ситуацию, когда рядом окажется человек с травмой головы, может каждый. Зная правила оказания первой доврачебной помощи, можно облегчить его состояние и даже спасти жизнь.
- Признаком серьезной черепно-мозговой травмы является истечение крови или светлой жидкости (ликвора) из носа или уха, появление синяков вокруг глаз. Симптомы могут появиться не сразу, а спустя несколько часов после травмы, поэтому при сильном ударе по голове необходимо вызывать скорую сразу.
- Если пострадавший потерял сознание, следует проверить дыхание и пульс. При их отсутствии потребуется сделать искусственное дыхание и массаж сердца. При наличии пульса и дыхания человека до приезда скорой укладывают на бок, чтобы возможная рвота или запавший язык не дали ему задохнуться. Сажать или поднимать на ноги его нельзя.
- При закрытой травме к месту удара надо приложить лед или холодное мокрое полотенце, чтобы приостановить отек тканей и уменьшить боль. При наличии кровоточащей раны следует смазать кожу вокруг нее йодом или зеленкой, закрыть рану марлевой салфеткой и аккуратно перевязать голову.
- Категорически запрещается трогать или удалять торчащие из раны обломки костей, металла или другие инородные тела, чтобы не усилить кровотечение, не повредить ткани еще больше, не занести инфекцию. В этом случае вокруг раны сначала укладывают марлевый валик, а потом делают перевязку.
- Транспортировать пострадавшего в больницу можно только в лежачем положении.
Источник: https://yazdorov.win/nevralgiya/aksonalnoe-porazhenie-nerva.html
Источник: griboklekarstvo.ru
