Пароксизмальная тахикардия: ее симптомы и лечение, опасность и профилактические мероприятия
Отличительные характеристики
Пароксизмальная тахикардия — это нарушение сердечного ритма с частотой 150–300 ударов в минуту. Очаг возбуждения возникает в каком-либо отделе проводящей системы сердца и вызывает высокочастотные электрические импульсы.

Причины появления таких очагов пока до конца не изучены. Для этой формы тахикардии характерны внезапное начало и конец приступа, который продолжается от нескольких минут до нескольких дней.
При пароксизмальной тахикардии максимально укорачиваются диастолические паузы, поэтому сокращается до минимума время на восстановительные процессы, отчего возникают изменения.
Также происходит нарушение функции сердца, вследствие «закупорки предсердий» Венкебаха. Тогда кровь, накопившаяся в предсердиях, отбрасывается обратно в полые и легочные вены, вследствие чего в яремных венах образуются волны пульса. Закупорка еще больше затрудняет наполнение желудочков кровью и провоцирует застойные явления в большом круге.
Пароксизмальная тахикардия обычно сопровождается митральным стенозом и коронарным атеросклерозом.
Как развивается болезнь
Ритм нарушается вследствие того, что электрический сигнал, следуя по сердцу, встречает препятствия или находит дополнительные пути. В результате сокращаются участки над препятствием, и тогда импульс повторно возвращается, формируя эктопический очаг возбуждения.
Участки, которые получают импульс с дополнительных пучков, стимулируются с большей частотой. В результате сокращается восстановительный период сердечной мышцы, нарушается механизм выброса крови в аорту.
По механизму развития различают три вида пароксизмальной тахикардии — реципрокная, а также очаговая и многоочаговая, или эктопическая и многофокусная.
Реципрокный механизм — наиболее частый, когда в синусовом узле под воздействием некоторых причин повторно образуется импульс или наблюдается циркуляция возбуждения. Реже пароксизм порождает эктопический очаг аномального автоматизма или постдеполяризационной триггерной активности.
Независимо от того, какой механизм задействован, перед приступом всегда наблюдается экстрасистолия. Так называют явление несвоевременной деполяризации и сокращения сердца или его отдельных камер.
Основная классификация, различия видов по локализации
В зависимости от течения различают острую, постоянную возвратную (хроническую) и непрерывно рецидивирующую формы. Особенно опасен последний тип течения, поскольку он вызывает недостаточность кровообращения и аритмогенную дилатационную кардиомиопатию.
Различают такие формы пароксизмальной тахикардии:
- желудочковая — стойкая (от 30 секунд), нестойкая (до 30 секунд);
- наджелудочковая (суправентрикулярная) — предсердная, атриовентрикулярная.
Суправентрикулярная
Предсердная форма наиболее распространена. Источник повышенного производства импульсов — предсердно-желудочковый узел. Кратковременные приступы часто не диагностируются на электрокардиограмме.
Антриовентрикулярная форма характеризуется тем, что возникает в предсердно-желудочковом соединении.
Желудочковая
Очаг возбуждения при желудочковой форме находится в желудочках — пучке Гиса, его ножках, в волокнах Пуркине. Желудочковая форма часто развивается на фоне отравления сердечными гликозидами (приблизительно 2% случаев). Это опасное состояние, которое иногда перерастает в фибрилляцию желудочков.
ЧСС обычно не «разгоняется» больше, чем 180 ударов в минуту. Пробы с пробуждением блуждающего нерва показывают отрицательный результат.
Причины возникновения и факторы риска
Суправентрикулярную форму вызывает высокая активность симпатического отдела нервной системы.
Важной причиной атриовентрикулярной формы является наличие дополнительных проводящих путей, которые являются врожденными отклонениями. К таким отклонениям относят пучок Кента, располагающийся между предсердиями и желудочками, волокна Махейма между атриовентрикулярным узлом и желудочками.
Для желудочной формы свойственны поражения сердечной мышцы — некротические, дистрофические, склеротические, воспалительные аномалии. Этой формой чаще страдают мужчины в пожилом возрасте. У них диагностируют гипертонию, ИБС, инфаркт миокарда, пороки.
У детей характерна идиопатическая пароксизмальная тахикардия, или эссенциальная. Ее причины достоверно не установлены.
Различают экстракардиальные (внесердечные) и интракардиальные (сердечные) факторы риска.
Экстракардиальные
Так, у людей со здоровым сердцем приступ пароксизмальной тахикардии развивается после стресса, сильной нагрузки — физической или умственной, в результате курения, употребления спиртного.

Также провоцируют приступ острая пища, кофе и чай.
Сюда относят также болезни:
- щитовидной железы;
- почек;
- легких;
- желудочно-кишечной системы.
Интракардиальные
Под интракардиальными факторами понимают непосредственно сердечные патологии — миокардиты, пороки, пролапс митрального клапана.
Симптоматика
Клиническая картина пароксизмальной стенокардии бывает настолько выразительной, что врачу достаточно беседы с больным. Недуг отличают такие симптомы:
- внезапный толчок в области сердца и последующее увеличение частоты сердечных сокращений;
- возможен отек легких у больных с сердечной недостаточностью;
- слабость, общее недомогание, озноб, дрожь в теле (тремор);
- головная боль;
- ощущение кома в горле;
- изменение показателей артериального давления;
- в тяжелых случаях — потеря сознания.
Если пароксизмальная тахикардия не вызывает сердечной недостаточности, то частым приступом является резкая полиурия — обильное выделение светлой мочи с низким удельным весом.
Также симптоматику дополняют проявления, характерные для заболевания, которые спровоцировали тахикардию. Например, при нарушении функции щитовидной железы больной теряет вес, у него ухудшается состояние волос, при заболеваниях желудочно-кишечного тракта болит живот, мучит тошнота, изжога и др.
Между приступами больной может не жаловаться на самочувствие.
Диагностика и признаки на ЭКГ
 При проведении диагностических мероприятий врач проводит опрос больного о характере ощущений и обстоятельствах, при которых начался приступ, уточняет историю болезни.
При проведении диагностических мероприятий врач проводит опрос больного о характере ощущений и обстоятельствах, при которых начался приступ, уточняет историю болезни.
Основным аппаратным методом исследования является электрокардиограмма. Но в состоянии покоя не всегда регистрируют отклонения. Тогда показаны исследования с нагрузками, чтобы спровоцировать приступ.
ЭКГ позволяет различить формы пароксизмальной тахикардии. Так, при предсердном расположении очага зубец Р находится перед комплексом QRS. При предсердно-желудочковом соединении зубец Р принимает отрицательное значение, и сливается или находится позади QRS.
Желудочковую форму определяют по деформированному и расширенному QRS, при этом зубец Р неизменный.

Если пароксизм не фиксируется, назначают суточный мониторинг ЭКГ, показывающий короткие эпизоды пароксизма, не замечаемые больным.
В некоторых случаях для уточнения диагноза проводят запись эндокардиальной ЭКГ с внутрисердечным введением электродов.
Также проводят ультразвуковое исследование, МРТ или МСКТ органа.
Неотложная помощь при приступе и тактика терапии
Первая помощь при пароксизмальной тахикардии состоит в следующем:
- Успокаивают больного, при головокружении и резкой слабости — садят или кладут.
- Обеспечивают приток воздуха, освобождают от тесной одежды, расстегивают воротники.
- Проводят вагусные пробы.
- При резком ухудшении состояния вызывают скорую помощь.
При желудочковой пароксизмальной тахикардии в большинстве случаев проводят госпитализацию, за исключением идиопатий с доброкачественным течением. Больному немедленно вводят универсальное антиаритмическое средство — новокаинамид, изоптин, хинидин и др. Если медикаментозное воздействие не приносит результата, прибегают к электроимпульсному методу.

Если приступы желудочковой тахикардии чаще 2 раз в месяц, показана плановая госпитализация. Больные с диагнозом «пароксизмальная тахикардия» наблюдаются амбулаторно у кардиолога.
Препараты для лечения побираются под ЭКГ-контролем. Чтобы предотвратить переход желудочковой формы в мерцание желудочков назначают β-адреноблокаторы, которые проявляют наибольшую эффективность в сочетании с антиаритмическими средствами.
Как лечить пароксизмальную тахикардию в тяжелых случаях? Врачи прибегают к хирургическому лечению. Оно состоит в деструкции дополнительных путей проведения импульса или очагов автоматизма, радиочастотной абляции, вживлении стимуляторов или дефибрилляторов.
Прогноз, осложнения, возможные последствия
К возможным осложнениям длительного пароксизма с частотой выше 180 ударов в минуту относят:
- мерцание желудочков — одна из причин внезапной сердечной смерти;
- острая сердечная недостаточность с кардиогенным шоком и отеком легких;
- стенокардия, инфаркт миокарда;
- прогрессирование хронической сердечной недостаточности.
Приведет ли пароксизмальная тахикардия к сердечной недостаточности, зависит во многом от состояния сердечной мышцы и наличия других изменений системы кровообращения.
Первым признаком развивающейся сердечной недостаточности является напряжение в шее, которое возникает из-за переполнения вен кровью, одышка, усталость, тяжесть и боль в области печени.
Предотвращение рецидивов и меры профилактики
Основная мера профилактики — здоровый образ жизни, который предполагает:
- здоровое питание, с достаточным количеством витаминов, минералов, сокращение в рационе жирных, сладких, острых продуктов;
- исключение из рациона спиртных напитков, кофеинсодержащих напитков, особенно растворимого кофе;
- отказ от курения.

При эмоциональной возбудимости назначают успокоительные препараты.
Для предотвращения приступов больному могут назначить лекарственную терапию:
- при желудочковых пароксизмах — анаприлин, дифенин, новокаинамид, изоптин профилактическими курсами;
- при наджелудочковых пароксизмах — дигоксин, хинидин, мерказолил.
Лекарства назначают, если приступы наблюдаются чаще двух раз в месяц и требуют помощи врача.
Источник: bol.lechenie-gipertoniya.ru
Какая экстрасистола или экстрасистолия опасна для жизни
 Для того чтобы ответить на вопрос «Какая экстрасистола или экстрасистолия опасна для жизни» необходимо провести суточное мониторирование ЭКГ.
Для того чтобы ответить на вопрос «Какая экстрасистола или экстрасистолия опасна для жизни» необходимо провести суточное мониторирование ЭКГ.
После анализа этого исследования будут получены следующие данные:
1. Какие виды нарушения ритма зарегистрированы за сутки
2. Сколько эпизодов различного вида нарушений было выявлено
Однако при отсутствии такого метода диагностики и по короткой записи ЭКГ иногда также можно сделать некоторые выводы.
В настоящее время существует несколько классификаций аритмий по опасности для жизни.
По классификации Lown и Wolf различают 5 классов желудочковых экстрасистол
Класс I – одиночные желудочковые экстрасистолы с частотой менее 30 в час. Разумеется, такая аритмия не опасна и является нормой для здорового человека
Класс II — одиночные желудочковые экстрасистолы с частотой более 30 в час, такая аритмия более значима, но, тем не менее, редко приводит к каким либо последствиям.
Класс III – полиморфные экстрасистолы, то есть такие, которые имеют различную форму в одном и том же отведении ЭКГ. Если эпизодов такой аритмии много — то необходимо определенное лечение.
Класс IVа – парные желудочковые экстрасистолы, такие которые следуют одна за другой подряд.
Класс IVв – залповые желудочковые экстрасистолы (3-5 желудочковых экстрасистол подряд).
Класс V – Ранние желудочковые экстрасистолы или «R на T».
Класс IVа, IVв и V считаются экстрасистолией высокой градации, то есть такими, которые могут запустить желудочковую тахикардию или фибрилляция желудочков, что приведет к остановке сердца со всеми вытекающими из этого последствиями.
Кроме этого, значимость аритмий более низкого класса определяется по наличию каких либо симптомов, возникших на фоне этих экстрасистол. Бывает так, что у пациента каждый второй удар – экстрасистола, а он этого не ощущает, а бывает так, что экстрасистола возникает 2-3 раза в час, а пациент при этом чуть ли не теряет сознание.
В каждом конкретном случае ответ на вопрос «какие экстрасистолы опасны для жизни» дается в индивидуальном порядке.
Экстрасистолии (экстрасистолы): причины, признаки и симптомы, терапия, прогноз
Сегодня огромное количество людей страдает заболеваниями сердца и сердечно-сосудистой системы. И не последнее место в этом списке занимает экстрасистолия. Экстрасистолия – это вид аритмии, при котором возникают внеочередные сокращения либо всего сердца, либо определенного его участка. Люди, страдающие подобным недугом, обычно жалуются на «удар» изнутри в грудную клетку, кратковременное замирание сердца (обычно на несколько секунд), а затем оно снова начинает работать как обычно.
Самым распространенным нарушением сердечного ритма является желудочковая экстрасистолия. Больные, страдающие этим недугом, нуждаются в адекватной антиаритмической терапии и должны находиться под постоянным наблюдением врача-аритмолога.
Симптомы

Симптомы экстрасистолии, независимо от причин возникновения заболевания, не всегда ярко выражены. Чаще всего больные жалуются на:
- Сбои в работе сердца (может возникать ощущение, что сердце будто переворачивается в грудной клетке);
- Слабость, дискомфорт;
- Повышенную потливость;
- «Приливы» жара;
- Нехватку воздуха;
- Раздражительность, чувство страха и тревоги;
- Головокружение. Частые экстрасистолы могут сопровождаться головокружениями. Это происходит в связи с уменьшением объема выброса крови сердечной мышцей и, как следствие, кислородным голоданием в клетках головного мозга.
Экстрасистолия может являться признаком других заболеваний. Например, экстрасистолия при вегето-сосудистой дистонии (ВСД) бывает вызвана нарушением автономной регуляции сердечной мышцы, повышенной активностью парасимпатической нервной системы, и потому может возникать и при физических нагрузках, и в спокойном состоянии. Сопровождается она именно симптомами расстройства нервной системы, то есть тревогой, страхом, раздражительностью.
Экстрасистолия, возникающая при остеохондрозе, связана с тем, что, при заболевании, между позвоночными дисками происходит сдавливание нервных окончаний и кровеносных сосудов.
У беременных женщин тоже достаточно часто фиксируют появление экстрасистол. Обычно экстрасистолии при беременности возникают при переутомлении или анемии, а также если у женщины были проблемы с щитовидной железой, сердечно-сосудистой и бронхо-легочной системами. Если беременная чувствует себя хорошо и никаких жалоб не предъявляет, то в этом случае лечение не требуется.
Экстрасистолия после еды – тоже не редкость. Она является функциональной и обычно лечения не требует. Такая экстрасистолия связана с парасимпатической нервной системой и возникает, если человек, после употребления пищи, принял горизонтальное положение. После еды частота сердечных сокращений уменьшается, и сердце начинает включать свои компенсаторные возможности. Происходит это как раз за счет лишних, внеочередных ударов сердца.
Органические и функциональные экстрасистолии
Экстрасистолии делятся на органические и функциональные. При органической экстрасистолии, больной, находясь в лежачем положении, чувствует себя лучше, чем в положении стоя. При функциональной же экстрасистолии все наоборот. Причины возникновения экстрасистолии различны и весьма многообразны.
Причины возникновения функциональных экстрасистол:
- Стрессовые ситуации;
- Чрезмерное употребление кофеина и алкогольных напитков;
- Переутомление;
- Курение;
- Менструации (у женщин);
- Инфекционные заболевания, сопровождающиеся высокой температурой;
- ВСД (вегето-сосудистая дистония).
Причины возникновения органических экстрасистол:
- Ишемическая болезнь сердца (ИБС – самое частое заболевание, приводящее к сбоям сердечного ритма);
- Хроническая сердечно-сосудистая недостаточность;
- Инфекционные болезни сердца;
- Некоторые виды пороков сердца (могут быть приобретенными и врожденными);
- Заболевания щитовидной железы (такие как тиреотоксикоз).
Наджелудочковая экстрасистолия
Наджелудочковая экстрасистолия – разновидность аритмии, при которой нарушение ритма сердца происходит не в проводящей сердечной системе, а в предсердиях либо в атриовентрикулярной перегородке. В результате подобного нарушения появляются дополнительные сердечные сокращения (они вызываются внеочередными, неполными сокращениями). Этот вид аритмии еще известен как суправентрикулярная экстрасистолия.
Симптомы наджелудочковой экстрасистолии: одышка, ощущение недостатка воздуха, замирание сердца, головокружение.
Классификация наджелудочковых экстрасистолий
По локализации:
- Предсердные (очаг локализуется в области предсердий);
- Атриовентрикулярные (место расположения очага – в перегородке, отделяющей желудочки от предсердий);
По количеству очагов:
- Один очаг (монотопная экстрасистолия);
- Два или более очагов (политопная экстрасистолия);
По времени возникновения:
- Ранние (образуются при сокращении предсердий);
- Интерполированные (точка локализации – на границе между сокращениями желудочков и предсердий);
- Поздние (могут возникать при сокращении желудочков или при полном расслаблении сердечной мышцы – в период диастолы).
По частоте (в одну минуту):
- Единичные (пять или менее экстрасистол);
- Множественные (больше пяти);
- Групповые (несколько подряд);
- Парные – (по две одновременно).
Желудочковая экстрасистолия
Наиболее распространенная разновидность аритмии – желудочковая экстрасистолия. В данном случае нарушение сердечного ритма образуется в проводящей системе желудочков. Выделяют правожелудочковую экстрасистолию и левожелудочковую.

Причин возникновения желудочковой аритмии достаточно много. К ним относятся заболевания сердца и сердечно-сосудистой системы, постинфарктный кардиосклероз, сердечная недостаточность (хронический тип), ИБС, перикардиты, артериальная гипертония, миокардиты. Желудочковая экстрасистолия может возникать также при остеохондрозе позвоночника (чаще всего шейном) и при вегето-сосудистой дистонии.
Желудочковая аритмия имеет свою классификацию. Принято выделять 5 классов экстрасистол (они ставятся только после проведения 24-часового наблюдения, по ЭКГ):
- I класс – экстрасистолы не зарегистрированы;
- II класс – за час зафиксировано до 30 монотопных экстрасистол;
- III класс – за час выявлено 30 и более монотопных экстрасистол, независимо от времени суток;
- IV класс – регистрируются не только монотопные экстрасистолы, но и политопные;
- IV «а» класс – на пленке зарегистрированы монотопные, но уже парные экстрасистолы;
- IV «б» класс – есть политопные парные экстрасистолы;
- V класс – на пленке регистрируются групповые политопные желудочковые экстрасистолы. В течение 30 секунд их может быть до пяти подряд.
Желудочковые аритмии I класса относят к физиологическим. Они не опасны для жизни и здоровья пациента. А вот экстрасистолы со II по V класс сопровождаются стойкими нарушениями гемодинамики и могут привести к фибрилляции желудочков и даже к смерти больного.
Разновидности желудочковых экстрасистол
- Единичная желудочковая экстрасистолия (или, как ее еще называют, редкая) – в течение минуты возникает 5 и менее экстрасистол. Может протекать бессимптомно;
- Средняя экстрасистола – до 15 в одну минуту;
- Частая желудочковая экстрасистолия – более 15 экстрасистол в течение минуты.
Чем больше возникает экстрасистол в одну минуту, тем сильнее становится пульс, больной начинает чувствовать себя хуже. А это значит, что если при единичных экстрасистолах лечение не требуется, то при частых – состояние больного значительно ухудшается и лечение ему просто необходимо.

Также выделяют следующие подвиды аритмии:
- Желудочковые аритмии, протекающие доброкачественно. Здесь нет никаких признаков повреждения сердечной мышцы, и практически отсутствует риск внезапной остановки сердца;
- Потенциально злокачественно протекающая экстрасистолия. В этом случае уже присутствуют какие-либо органические поражения сердца и гемодинамические нарушения. Возрастает риск внезапной остановки сердца.
- Аритмия злокачественного типа. В виду серьезных органических поражений сердечной ткани и стойких гемодинамических нарушений имеются многочисленные экстрасистолы. Высокий риск смертности.
Симптомы
Правожелудочковая экстрасистолия по своим клиническим признакам напоминает блокаду правой ножки пучка Гиса и возникает в правом желудочке, а левожелудочковая – соответственно, наоборот. Симптомы желудочковой экстрасистолии практически ничем не отличаются от предсердной экстрасистолии, если только причиной не является ВСД (может возникать слабость, раздражительность, больной отмечает быструю утомляемость).
Диагностика
Самым популярным и доступным способом диагностики является электрокардиографическое исследование – ЭКГ. Также широко применяются такие методики, как велоэргометрия и тримедил-тест. С их помощью можно определить, связана ли экстрасистолия с физическими нагрузками.
Как выглядит экстрасистолия на ЭКГ?
При появлении у больного жалоб, связанных с работой сердца, его необходимо направить на ЭКГ. Электрокардиограмма поможет выявить все виды экстрасистол. На пленке отразятся преждевременные внеочередные сокращения миокарда при чередовании нормальных, правильных сокращений. Если таких внеочередных сокращений несколько, это будет говорить о двойных или даже групповых экстрасистолах. А если экстрасистолы ранние, они могут наслаиваться на вершину зубца предыдущего комплекса, возможны его деформация и расширение.
Холтеровское мониторирование
Экстрасистолия не всегда может быть выявлена на ЭКГ. Это связано с тем, что данное исследование проводится достаточно быстро (около 5 минут), и единичные экстрасистолы могут просто не попасть на пленку. В этом случае применяют другие виды диагностики. Одной из методик является холтеровское мониторирование. Оно проводится в течение суток, в привычной двигательной активности пациента, после чего врач определяет, произошли ли за это время какие-либо нарушения сердечного ритма и насколько они опасны для жизни больного.
Видео: урок по аритмиям и экстрасистолиям
Лечение
Прежде чем начать лечение, необходимо обязательно проконсультироваться с врачом. Ни в коем случае не стоит заниматься самолечением, так как аритмия – серьезное заболевание, которое может привести к различным осложнениям. Врач проведет необходимый осмотр, измерит артериальное давление, назначит дополнительные методы обследования и, в случае необходимости, пропишет прием соответствующих препаратов. Запомните: лечение экстрасистолии сердца должен назначать только специалист!
- При функциональной экстрасистолии, лечение, скорее всего, не потребуется. Но в любом случае риск существует. Поэтому больному следует уменьшить употребление кофе, алкогольных напитков и количество выкуриваемых сигарет.
- Если причиной является стресс, то в этом случае достаточным будет назначение успокаивающих капель. Это может быть настойка валерианы, пустырника или боярышника. Также допускается их смешивать (принимают по 40–50 капель 3–4 раз в день). Капли, кроме успокоительного действия, обладают еще и слабым седативным эффектом, что оказывает положительное действие при лечении стрессов.
- При экстрасистолии, возникшей вследствие остеохондроза, необходимо медикаментозное лечение. Это могут быть сосудистые препараты (милдронат или мексидол), препараты, расслабляющие мышцы (миореалаксанты) и обладающие небольшим седативным и успокаивающим действием (сирдалуд). Последние лучше принимать перед сном, так как они могут тормозить реакцию.
- Если причина нарушения ритма сердца – переутомление, в этом случае стоит откорректировать режим дня, больше отдыхать и бывать на свежем воздухе. Не стоит забывать и про сон: оптимальное время сна, в течение которого организм человека отдохнет и подготовится к новому дню, – 8 часов. И при этом лучше ложиться спать до 23:00.
- При органической экстрасистолии, первое, что следует сделать – выяснить, чем она вызвана, и затем уже лечить основное заболевание. Дополнительно нужно будет пройти и соответствующую терапию. Чаще всего, независимо от того, предсердная экстрасистолия это или наджелудочковая, больному назначают бета-блокаторы (эгилок, метопролол, бисопролол). Дозировка назначается врачом строго индивидуально. Во время лечения необходимо следить за пульсом, так как эти препараты урежают частоту сердечных сокращений.

- Бета-блокаторы не назначают больным, у которых обнаружена брадикардия (ЧСС менее 60 ударов в минуту). В этом случае альтернативой послужат такие препараты, как беллатаминал. К тому же при выраженной экстрасистолии, когда состояние больного ухудшается, могут быть назначены противоаритмические препараты – кордарон, амиодарон, дилтиазем, новокаиномид, анаприлин, обзидан и некоторые другие. При приеме медикаментов больному необходимо постоянно наблюдаться у лечащего врача, периодически проходить ЭКГ и холтеровское мониторирование.
При неэффективности консервативной терапии, возможно оперативное вмешательство – установка искусственного водителя ритма. Он предотвратит возникновение аритмии и значительно улучшит качество жизни больного. В случае отсутствия положительной динамики после проведения антиаритмической терапии, больным может быть назначена радиочастотная катетерная аблация.
Видео: терапия тахиаритмий и наджелудочковых экстрасистолий
Народные методы лечения экстрасистолии
Если экстрасистолия не опасна для жизни и не сопровождается гемодинамическими нарушениями, можно попробовать победить болезнь самостоятельно. Например, при приеме мочегонных препаратов из организма больного выводятся калий и магний. В этом случае рекомендуется принимать в пищу продукты, содержащие эти минеральные вещества (но только в случае отсутствия заболевания почек), – курагу, изюм, картофель, бананы, тыкву, шоколад.
Также, для лечения экстрасистолии, можно использовать настой из лекарственных трав. Он обладает кардиотоническим, противоаритмическим, успокоительным и несильным седативным действиями. Его следует принимать по одной столовой ложке 3–4 раза в день. Для этого понадобятся цветки боярышника, мелисса, пустырник, вереск обыкновенный и шишки хмеля. Их нужно смешать в следующих пропорциях:

- По 5 частей мелиссы и пустырника;
- 4 части вереска;
- 3 части боярышника;
- 2 части хмеля.
Важно! Перед тем как начать лечение народными средствами, необходимо проконсультироваться с лечащим врачом, потому как многие травы способны вызвать аллергические реакции.
Экстрасистолия у детей
Раньше считалось, что более часто встречаемая форма экстрасистолии у детей – желудочковая. Но сейчас все виды экстрасистол встречаются практически с одинаковой частотой. Связано это с тем фактом, что детский организм растет быстро, и сердце, не справляясь с такой нагрузкой, «включает» компенсаторные функции за счет все тех же внеочередных сокращений. Обычно, как только рост ребенка замедляется, болезнь исчезает сама собой.
Но игнорировать экстрасистолию нельзя: она может являться признаком серьезного заболевания сердца, легких или щитовидной железы. Дети обычно предъявляют те же жалобы, что и взрослые, то есть жалуются на «перебои» в работе сердца, головокружение, слабость. Поэтому, при возникновении подобных симптомов, ребенка необходимо тщательно обследовать.
Если у ребенка была выявлена желудочковая экстрасистолия, то вполне возможно, что лечение здесь и не потребуется. Ребенка обязательно ставят на диспансерный учет и обследуют один раз в год. Это необходимо для того, чтобы не пропустить ухудшение его состояния и появление осложнений.
Медикаментозное лечение экстрасистолии у детей назначается лишь в том случае, если количество экстрасистол за сутки достигает 15000. Тогда назначается метаболическая и антиаритмическая терапия.
Осложнения
При физиологической экстрасистолии, протекающей доброкачественно, без гемодинамических нарушений, редко возникают осложнения. Но если она протекает злокачественно, то осложнения бывают довольно-таки часто. Именно этим и опасна экстрасистолия.
Наиболее частые осложнения при экстрасистолии – фибриляция желудочков или предсердий, пароксизмальная тахикардия. Эти осложнения могут угрожать жизни больного и требуют неотложной, экстренной помощи.

При тяжелой форме экстрасистолии, частота сердечных сокращений может превышать 160 ударов в минуту, результатом чего может стать развитие аритмичного кардиогенного шока и, как следствие, отек легких и остановка сердца.
Экстрасистолия может сопровождаться не только тахикардией, но и брадикардией. Частота сердечных сокращений в этом случае не повышается, а, наоборот, понижается (может насчитываться до 30 сокращений в минуту и меньше). Это не менее опасно для жизни больного, так как при брадикардии нарушается проводимость и велик риск возникновения блокад сердца.
В заключение
При обнаружении симптомов экстрасистолии необходимо незамедлительно обратиться к врачу, и лучше сразу к кардиологу. Не стоит оставлять болезнь без внимания, ведь, неопасная на первый взгляд, она может привести к весьма печальным последствиям. И ни в коем случае не занимайтесь самолечением, не проконсультировавшись со специалистом, – ни к чему хорошему это не приведет.
Заботьтесь о своем здоровье и берегите себя и своих близких!
Источник: serdce.giperton-med.ru
Симптомы
Термин “сердцебиение” используется для описания ощущения собственного биения сердца. Некоторые говорят, что это похоже на трепетание в груди, или на чувство, что “сердце колотится”. Другие описывают это как стук или движение в левой части грудной клетки, которое можно также почувствовать на шее или в ушах в положении лежа.
Такое проявление как сердцебиение очень распространено, и в большинстве случаев совершенно безвредно. Тем не менее оно может оказывать неприятность, а иногда представлять угрозу для жизни человека.
Сердцебиение и эктопические удары обычно не вызывают беспокойства. Почти у каждого человека определяется по крайней мере несколько эктопиков каждый день, но подавляющее большинство из них никак не проявляется. Зачастую, их возникновение рассматривают как вполне нормальное явление сердечной деятельности.
Время появления эктопической активности влияет на ощущения. Поскольку эктопик возникает преждевременно, это означает, что нижние камеры сердца (желудочки) имеют меньше времени для наполнения кровью, чем обычно, и поэтому количество крови, выбрасываемой во время эктопического ритма, уменьшается. Однако из-за последующей короткой паузы после эктопического возбуждения желудочки имеют более продолжительный, чем обычно, период наполнения кровью, и поэтому последующий удар ощущается как более сильный.
Типы эктопической активности
Выделяют два наиболее распространенных типа эктопического ритма:
- Предсердная эктопия — ранний (внеочередной) электрический импульс исходит из предсердий, которые являются верхними камерами сердца.
- Желудочковая эктопия — ранний электрический импульс поступает из желудочков, которые определяются как нижние камеры сердца.
В зависимости от очередности патологических и нормальных сердечных сокращений выделяют:
- Бигеминию — каждое второе сокращение сердца является внеочередным, то есть эктопическим
- Тригеминию — каждое третье сокращение сердца является внеочередным, то есть эктопическим.
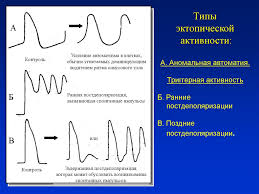
Следует отметить, что у многих пациентов с бигеминией или тригеминией нет никаких симптомов, и неизвестно, почему некоторые люди чувствуют эктопию, а другие нет, хотя стресс, безусловно, делает их более заметными.
Причины
Эктопическая активность нередко определяется даже у клинически здоровых людей, при этом шансы ее развития увеличиваются, если человек часто подвергается стрессам или слишком много употребляется кофеина. Применение стимулирующих веществ, таких как алкоголь, курение или рекреационные наркотики, также может привести к нарушению ритма.
Эктопики, вызывающие сердцебиение, чаще возникают, когда человек не высыпается или много физически работает.
Важно отметить, что эктопическая активность может возникать при определенных состояниях сердца. Эктопия наиболее характерна для заболеваний, сопровождающихся ослаблением сердечной мышцы — при кардиомиопатиях, у людей, перенесших сердечные приступы (инфаркт миокарда). Поэтому если у больного определяются частые эктопики, функция сердца должна обязательно и полноценно оцениваться.
Химический дисбаланс в крови может также способствовать развитию эктопии. Особенно часто подобное встречается при низком уровне калия в крови, что может быть вызвано некоторыми редкими метаболическими состояниями или приемом определенных лекарств, например диуретиков.
Развитие сердцебиения или эктопических ударов часто наблюдается во время беременности или в период менопаузы.

Бывает, что частота возникновения эктопиков очень неустойчива — в некоторые дни или недели они сильно досаждают, а в другой период практически не ощущаются. При этом может быть неясно, какие именно триггеры имеют место в этих ситуациях. Также человек может замечать эктопию в состоянии покоя, а не во время бодрствования или физической нагрузки. Причинами этого являются то, что сердце бьется в состоянии покоя, как правило, намного медленнее, и это оставляет больше времени для возникновения эктопии, прерывающей нормальный сердечный ритм.
Диагностика
При наличии беспокойства из-за сердцебиения, нужно обратиться к своему врачу общей практики или специалисту по сердечно-сосудистым заболеваниям (кардиолог, аритмолог). Они, как правило, в первую очередь назначают дополнительные методы исследования по типу электрокардиографии (ЭКГ) и / или 24-часового мониторинга сердечной деятельности, что позволяет рассчитать, сколько эктопиков определяется у больного за сутки.
Для сравнения, в среднем у клинически здорового человека определяется около 100 000 сердечных сокращений / день, при этом люди, страдающие симптомами эктопической активности, как правило, испытывают от нескольких сотен до нескольких тысяч эктопий в день или от 0,5 до 1-5% нагрузки.
Если эктопическая активность определяется как частая, тогда выполняется эхокардиография (ультразвуковое сканирование сердца), необходимое для оценки функции сердца и исключения кардиомиопатии (слабости сердечной мышцы). Это особенно важно, если у больного имеется наследственная предрасположенность к нарушению ритма сердца или среди близких родственников случались внезапные смерти без очевидных объяснений.
Дополнительно могут проводиться обычные анализы крови, позволяющие исключить проблемы с метаболизмом по типу низкого уровня калия. Также с помощью лабораторных тестов обследуется работа щитовидной железы.
Тесты для диагностики эктопической активности:
- Электрокардиография (ЭКГ)
- Суточный мониторинг сердца (также известный как мониторинг Холтера)
- Эхокардиография (УЗИ сердца)
- МРТ-сканирование сердца
- Анализы крови, включая исследование функции щитовидной железы
24-часовой (или более продолжительный) мониторинг сердца позволяет рассчитать частоту и другие характеристики эктопической активности. Более того, этот метод исследования помогает определить, возникают ли эктопики преимущественно в одном месте сердечной мышцы или импульсы исходят из нескольких очагов. Например, возможен вариант, что все эктопики происходят из одного участка в одной камере или же они генерируются из нескольких участков одной камеры. Также внеочередные импульсы могут поступать с различных камер и частей миокарда.
Консервативное лечение
В зависимости от основной причины эктопической активности подбирается соответствующая стратегия лечения. Дополнительно учитывается серьезность клинических признаков.
Избежать сердцебиения и эктопических ударов помогает устранение триггеров (факторов риска). В основном рекомендуется отказаться от алкоголя и кофеина. Другое важное требование — полностью прекратить курить! Если определена основная проблема с сердцем, тогда ее лечение способствует улучшению состоянию больного.
Полезно знать, что большинство людей перестают замечать или могут игнорировать эктопические ритмы, если имеется достаточный положительный настрой. Некоторые люди выполняют регулярные упражнения, которые способствуют сокращению количества эктопии. Особенно это необходимо при сидячем образе жизни или употреблении определенных видов пищи.
Снижение стресса — актуальный и важный элемент терапии, хотя на практике этого не всегда легко достичь. По этой причине лекарства, такие как бета-блокаторы или блокаторы кальциевых каналов, могут использоваться для предотвращения эктопии. Важно, чтобы назначения медикаментов проводил врач, особенно если имеется сопутствующее сердечное заболевание или эктопия определяется как очень частая или непрерывная. Иногда целесообразно заменить лекарства, которые были назначены для приема, особенно если они вызывают эктопическую активность.
Таким образом, лечение при эктопической активности включает:
- Исключение триггеров:
- уменьшение количества алкоголя;
- уменьшение потребления кофеина;
- использование кофе без кофеина;
- избегание газированных напитков (особенно энергетических);
- отказ от курения;
- исключение или уменьшение воздействия стресса
- достаточное количество сна.
- Использование лекарств по назначению врача:
- бета-блокаторы, например бисопролол, пропранолол, метопролол;
- блокаторы кальциевых каналов, например верапамил или дилтиазем;
- Лечение основных заболеваний, вызывающих эктопию (патологию щитовидной железы или электролитный дисбаланс в крови).
Альтернативное лечение
В редких случаях терапия, указанная выше, оказывается безуспешной. Это в основном связано с тем, что у больного определяется чрезвычайная эктопическая активность, то есть внеочередные удары генерируются непрерывно, через каждые 2-10 нормальных сокращений. Подобное обычно означает, что причина эктопии не связана со стрессом или временным явлением. Чаще всего определяется то, что клетка или небольшая группа клеток в сердце непрерывно генерируют импульсы сами по себе.
Эктопия, связанная с нарушением поступления кальция в сердечные клетки, может устраняться блокаторами кальциевых каналов, которые помогают подавлять неприятные проявления.
Если медикаменты не помогают устранить очень частые эктопии, и особенно, если определяются непрерывные эктопические удары (так называемая желудочковая тахикардия), проводится процедура с использованием абляционных катетеров.
Катетерная абляция
Катетерная абляция — это метод, при котором тонкие провода (катетеры) вводятся в сердце через вены в верхней части бедра. С их помощью создается 3D-компьютерная модель внутренней части камеры и определяются эктопические очаги. Информация об электрических сигналах, записанных катетером во время эктопических ударов, помогает определить, откуда они происходят. Катетер затем продвигается к этому месту, и посредством электроэнергии воздействует на очаг возбуждения. Под влиянием высоких температур оказывается локальное разрушение миокарда (очень маленькая область), за счет чего в дальнейшем эктопия не развивается.

- Какие успехи абляции?
Успех лечения катетером во многом зависит от того, насколько часто возникает эктопия во время абляции. Чем чаще, тем лучше шансы на успех. Абляция иногда может выполняться, когда определяются очень редкие эктопические удары. Обычно это означает, что эффективность процедуры значительно снижается.
В большинстве случаев показатель успешности абляции составляет около 80% от постоянного лечения. Если эктопия часто присутствует в начале процедуры и исчезает во время абляции и не повторяются до самого конца процедуры, это, как правило, указывает на хороший результат работы. Как правило, в таких случаях впоследствии эктопическая активность повторяться не будет. Но в некоторых случаях бывают исключения.
- Риски абляции
При эктопии обычно риск катетерной абляции очень низок. Общим риском считается повреждение кровеносных сосудов в верхней части бедра, где вставлены катетеры. При этом могут возникать кровоподтеки или кровотечение, намного реже — более серьезная травма, когда артерия, прилегающая к вене, повреждается. При таких осложнениях может потребоваться инъекционное или хирургическое лечение. Риск повреждения сосудов составляет около 1%.
Более серьезные риски связаны с:
- Перфорированием катетера стенки сердца, и это может означать, что кровь начнет вытекать в околосердечную сумку. Тогда для лечения устанавливается дренаж, вставляемый под ребра, или в редких случаях — хирургическое вмешательство.
- Существует возможность повредить нормальную проводящую систему сердца (особенно если эктопический очаг расположен вблизи этой области). При развитии послеоперационного нарушения проводимости, может потребоваться кардиостимулятор.
- Если эктопический очаг расположен на левой стороне сердца, существует редкий риск вызвать инсульт в результате воздействия на левую сторону кровообращения сердца.
Таким образом, риски при катетерной абляции для устранения эктопического очага следующие:
- Общие (1%):
- повреждение вены (операция практически не проводится).
- Редкие (<1%):
- перфорация катетером стенки сердца, при этом может потребоваться дренаж или, в редких случаях, хирургическое вмешательство;
- инсульт, если эктопический очаг расположен на левой стороне сердца;
- повреждение проводящей системы сердца, что иногда требует использования кардиостимулятора.
Абляция обычно занимает около 2 часов, после чего большинство пациентов возвращаются домой в тот же день.
После абляции некоторое время отводится на восстановление, которое почти полностью связано с заживлением мест прокола в верхней части бедра. На это обычно требуется несколько дней отдыха и, как правило, за неделю возобновляется способность к выполнению умеренных физических нагрузок.
Прогноз
Наличие эктопии почти всегда определяется как доброкачественное состояние, которое не влияет на продолжительность или качество жизни, а также на развитие других заболеваний. Важнейшим тестом для подтверждения этого является эхокардиография, а иногда и МРТ-сканирование сердца, которые помогают полноценно оценить работу органа. Если функция сердца сохранена и является нормальной, прогноз определяется как хороший, а наличие эктопической активности — это всего лишь неприятный симптом.
Если функция сердца нарушена или существует другой главный органический дефект (например, клапанная недостаточность или стеноз клапана), то наличие эктопии обычно является следствием этого порока и требует отдельного изучения и лечения.
Важно отметить, что у людей с очень частыми эктопиями (в основном желудочковыми, очень редко предсердными) сами эктопии могут привести к тому, что левый желудочек (основная нагнетательная камера сердца) расширяется или увеличивается в размерах, а это способствует нарушению сердечной деятельности.
Риск расширения левого желудочка увеличивается в том случае, когда нагрузка по внеочередным сокращениям составляет >10%. Сильное влияние на работу сердца оказывает нагрузка по эктопии > 25%. Если эктопические ритмы возникают из одного очага, обычно проводится абляция катетером, чтобы полностью избавиться от расстройства.
Таким образом, прогноз по эктопической активности:
- Почти всегда отличный
- У больных обычно начинают появляться симптомы при эктопической нагрузке > 0,5-5% / день
- В редких случаях при очень частых внеочередных сокращениях может возникать увеличение левого желудочка и в конечном итоге ухудшение функции сердца.
Неблагоприятный прогноз дается при эктопической нагрузке >10-25% / день.
Видео: Вот Как Можно Вернуть в норму Сердечный Ритм всего за 1 минуту
Источник: arrhythmia.center
