Общие данные
При наджелудочковой экстрасистолии очаг патологического возбуждениялокализуется выше желудочков. Обычно это атриовентрикулярный узел, который в норме проводит импульс, но не генерирует его. Обнаружить патологическое проявление сложно, если не сказать невозможно, когда возникают единичные экстрасистолы. При множественных или групповых проявления минимальны, но присутствуют. Их выраженность зависит от длительности и характера процесса.
Оценку состояния здоровья проводит врач-кардиолог. В тандеме с иными специалистами определяется этиология проблемы. Лечение требуется незамедлительно, вероятны летальные осложнения.

Механизм развития патологии
Для начала нужно обратиться к основам физиологии и анатомии. Сердце — это мышечный орган. Его клетки, так называемые кардиомиоциты, способны к спонтанному возбуждению. Потому кардиальные структуры расположены к полноценной работе вне сторонней стимуляции. Частично скорость сокращений регулируется головным мозгом и в меньшей мере гормональными веществами. Генерация электрического импульса проходит в особом скоплении цитологических единиц: синусовом узле. Это нормальное естественное явление.
При наличии поражений самого сердца или иных систем, возможно формирование сигнала в других, нетипичных местах. Наиболее частая локализация экстрасистол — предсердия (как раз описанное расположение). В отличие от иных разновидностей проблемы, подобная не столь летальна, хотя степень опасности должна определяться характером процесса.
Частые наджелудочковые экстрасистолы развиваются в ответ на стимуляцию кардиальных структур извне или в результате пороков, врожденных и приобретенных. Чем больше длительность патологического процесса, тем выше вероятность летальных осложнений.
Причины
Наджелудочковая экстрасистолия может возникнуть по причине как сердечных заболеваний, так и других факторов.
| Группа причин | Перечень причинных факторов |
|---|---|
| Заболевания сердца | Хроническая ишемическая болезнь и инфаркт миокарда |
| Любые кардиомиопатии – заболевания сердечной мышцы (миокарда) | |
| Врожденные и приобретенные сердечные пороки | |
| Миокардит (воспалительное поражение сердечной мышцы) | |
| Сердечная недостаточность | |
| Медикаментозные воздействия | Передозировка, бесконтрольный прием препаратов: дигоксина, антиаритмических средств, мочегонных средств |
| Нарушения обмена электролитов | Снижение или повышение концентрации калия, кальция и натрия в крови |
| Интоксикация и отравление организма | Алкоголь, химикаты, вредности на производстве, курение, инфекционные болезни, заболевания, сопровождающиеся кислородным голоданием тканей: хроническая анемия, патология бронхо-легочной системы. |
| Патология нервной системы | Нейроциркуляторная дистония и другие виды вегетативных нарушений |
| Эндокринные болезни | Снижение или повышение гормональной активности надпочечников и щитовидной железы, |
| Сахарный диабет | |
| Становление, дисбаланс, угасание функции яичников (начало менструаций, менопауза) | |
| Особенности образа жизни | Излишняя нервозность, переживания, отрицательные эмоции |
| Частые стрессовые ситуации | |
| Избыток физических нагрузок и низкая физическая активность | |
| Идиопатическая | Причину болезни установить невозможно, так как проблема возникает сама по себе |
Экстрасистолы наджелудочкового типа могут быть отдельным патологическим состоянием, но крайне редко (не чаще 5–10%). Это значит, что если они есть, обязательно нужно искать первичную причину – заболевание, проявляющееся сердечными экстрасистолами. В 50% – это патология сердца.
Классификация
По локализации:
- Предсердные (очаг локализуется в области предсердий);
- Атриовентрикулярные (место расположения очага – в перегородке, отделяющей желудочки от предсердий).
По количеству очагов:
- Один очаг (монотопная экстрасистолия);
- Два или более очагов (политопная экстрасистолия).
По времени возникновения:
- Ранние (образуются при сокращении предсердий);
- Интерполированные (точка локализации – на границе между сокращениями желудочков и предсердий);
- Поздние (могут возникать при сокращении желудочков или при полном расслаблении сердечной мышцы – в период диастолы).
По частоте (в одну минуту):
- Единичные (пять или менее экстрасистол);
- Множественные (больше пяти);
- Групповые (несколько подряд);
- Парные – (по две одновременно).
Варианты наджелудочковых экстрасистол с учетом наиболее важных характеристик приведены в таблице:
| Вид экстрасистол | Что означает |
|---|---|
| Предсердные | Возникают из предсердий |
| Атриовентрикулярные | Возникают из перегородки между желудочками и предсердиями |
| Монотопные | Очаг импульсов один |
| Политопные | Два и более очагов импульсов |
| Ранние | Совпадают с сокращением предсердий |
| Поздние | Совпадают с сокращениями желудочков |
| Единичные | Частота менее 5 раз в минуту |
| Множественные | Чаще 5 раз в минуту |
| Групповые | Несколько экстрасистол подряд |
Симптомы и клинические проявления
Типичные симптомы и жалобы больных такие:
- Чувство перебоев в работе сердца. В норме никаких ощущений сердцебиения быть не должно. Если они появились в любом виде (удары в области сердца, перебои, дрожание, переворачивание), это должно настораживать в отношении экстрасистолии.
- Неритмичная пульсация артерий (на шее, грудной клетке, конечностях). Пульс становится прерывистым, аритмичным – между регулярными ритмичными биениями встречаются внеочередные, после которых следует пауза.
- Общая слабость, бессилие, головокружение, обморок. Сопровождают только частые экстрасистолы, обуславливающие нарушения кровообращения (в первую очередь в головном мозге).
- Легкое чувство сдавления в груди и нехватки воздуха, одышка. При экстрасистолах до 10–15 в минуту беспокоят при нагрузках, а при более частых – и в покое.
- Тревога, беспокойство, дрожь по телу, немотивированное чувство страха. Так проявляются множественные экстрасистолы.
Симптомы, требующие срочной медицинской помощи
- Резкая головная боль.
- Давящий, невыносимый дискомфорт в груди.
- Удушье.
- Параличи, парезы, онемения конечностей.
- Невозможность контроля мышечных структур.
- Отклонения со стороны зрения, слуха, двигательной активности и других функций, управляемых нервной системой.
При любом из вышеперечисленных признаков показан вызов бригады скорой помощи.
Диагностические меры
Сама по себе наличие СЭ не свидетельствует о наличии какого-либо сердечного заболевания. Диагноз ставят на основе:
- жалоб больного;
- общего осмотра с выслушиванием и измерением частоты сердечных сокращений (ЧСС);
- данных об образе жизни, вредных привычках пациента, перенесенных болезнях и оперативных вмешательствах, наследственности; лабораторного анализа крови (общий, биохимический, гормоны щитовидной железы и надпочечников).
При необходимости назначают ЭКГ, холтеровский мониторинг, ультразвуковое исследование сердца, тесты под нагрузкой с записью ЭКГ до и после нагрузки.
Дифференциальная диагностика СЭ проводится с помощью ЭКГ и электрофизиологического исследования сердца (ЭФИ), которые регистрируют внутрисердечные потенциалы.
Первая помощь при СЭ:
- успокоить человека,
- снять верхнюю одежду (если приступ случился не на улице в холодное время года) или расстегнуть воротник,
- дать выпить воды,
- посадить в прохладное, тихое место.
Методы диагностики, определяющие как сам факт экстрасистолии, так и то, что она именно наджелудочковая, разделяют на общие и специальные. Они перечислены в таблице.
| Общие методы | Специальные методы |
|---|---|
| Пальцевое исследование пульса | Суточное холтеровское мониторирование |
| Выслушивание сердца (аускультация через фонендоскоп) | Нагрузочные сердечные пробы |
| Электрокардиография (ЭКГ) | УЗИ сердца |
| Электрокардиостимуляция |
Признаки проблемы на ЭКГ

Признаки на ЭКГ Наджелудочковую экстрасистолию очень легко распознать на кардиограмме. Основные признаки:
- внеочередное (экстрасистолическое) появление патологического деформированного зубца Р и следующего за ним неизмененного комплекса QRST;
- наличие компенсаторной паузы, т. е. прямой линии на пленке.
Если в разных отведениях зубец Р имеет различную форму, такое явление называется политопной предсердной экстрасистолией. Ее обнаружение с высокой вероятностью свидетельствует о заболевании сердца или легких и требует более тщательной диагностики.
Экстрасистолия у детей
Раньше считалось, что более часто встречаемая форма экстрасистолии у детей – желудочковая. Но сейчас все виды экстрасистол встречаются практически с одинаковой частотой. Связано это с тем фактом, что детский организм растет быстро, и сердце, не справляясь с такой нагрузкой, «включает» компенсаторные функции за счет все тех же внеочередных сокращений. Обычно, как только рост ребенка замедляется, болезнь исчезает сама собой.
Но игнорировать экстрасистолию нельзя: она может являться признаком серьезного заболевания сердца, легких или щитовидной железы. Дети обычно предъявляют те же жалобы, что и взрослые, то есть жалуются на «перебои» в работе сердца, головокружение, слабость. Поэтому, при возникновении подобных симптомов, ребенка необходимо тщательно обследовать.
Если у ребенка была выявлена желудочковая экстрасистолия, то вполне возможно, что лечение здесь и не потребуется. Ребенка обязательно ставят на диспансерный учет и обследуют один раз в год. Это необходимо для того, чтобы не пропустить ухудшение его состояния и появление осложнений.
Медикаментозное лечение экстрасистолии у детей назначается лишь в том случае, если количество экстрасистол за сутки достигает 15000. Тогда назначается метаболическая и антиаритмическая терапия.
Особенности терапии
Комплексный лечебный подход при экстрасистолии включает:
- коррекцию образа жизни и питания;
- лечение основного причинного заболевания;
- прием специальных противоаритмических препаратов;
- хирургическое лечение.
Болезнь излечима, но необходим индивидуальный подход к каждому конкретному случаю. За помощью обращайтесь к врачу-кардиологу.
Если наджелудочковая экстрасистолия носит доброкачественный характер, то лечение чаще всего отсутствует. Если нет эндокринных и сердечных заболеваний, пациенту рекомендуется выполнять некоторые требования:
- Соблюдение режима дня, полноценный отдых и сон.
- Проявлять умеренность при физических нагрузках, стараться ограждать себя от стрессов, не принимать все близко к сердцу.
- Больше времени проводить на улице и дышать свежим воздухом.
- Придерживаться здорового питания. В рационе должно быть больше зелени, овощей, фруктов. Острые, жареные, консервированные продукты следует исключить. Также нежелательно есть горячую пищу.
Лечение наджелудочковой экстрасистолии необходимо в следующих случаях:
- Плохая переносимость симптомов, которую нельзя игнорировать, так как она невротизирует пациентов.
- Риск возникновения фибрилляций предсердий у пациентов с пороками сердца, а также с прогрессирующими органическими патологиями предсердий.
- Частая экстрасистолия – около 1000 в сутки и больше.
Лечение направлено на облегчение симптомов наджелудочковой экстрасистолии. Медикаментозная терапия заключается в выборе антиаритмического средства. Это зависит от этиологии и частоты экстарсистол:
- Назначают бета-адреноблокаторы, антиаритмические препараты I класса, антагонисты кальция. Эффективность определяется клинически и при помощи холтеровского мониторирования.
- Кроме этого, в зависимости от показаний, проводится лечение инфекций с помощью противовоспалительных, противовирусных средств, глюкокортикоидов.
- Назначают вегетотропные и психотропные препараты.
Противоаритмические препараты:
- Средства, содержащие калий (Панангин, Аспаркам). В виде уколов обладают умеренным противоаритмическим эффектом, у средств в таблетках – эффект слабый.
- Бета-блокаторы (Бисопролол, Метопролол, Небивалол). Лечебный эффект выражен хорошо, особенно при учащенном сердцебиении (более 90 ударов в минуту). Выпускаются только в таблетках, больше подходят для лечения хронической экстрасистолии со стабильным течением.
- Блокатор каналов кальция (Верапамил). Используется в виде внутривенных уколов с целью экстренного лечения приступов частой экстрасистолии из верхних отделов сердца.
- Амиодарон (Кордарон, Аритмил) – универсальное противоаритмическое средство. Выпускается в ампулах для внутривенных уколов и в таблетках. Одинаково хорошо ликвидирует стабильную наджелудочковую экстрасистолию и в виде приступов.
Помимо этого, обязательно лечение основной патологии. Какие бы методы лечения не использовались, наджелудочковая экстрасистолия не может быть полностью вылечена, пока не будет устранена ее причина. Обязательно нужно заниматься лечением основного заболевания (ишемической болезни сердца, кардиомиопатии, эндокринной патологии и пр.)
Немедикаментозное лечение включает психотерапевтические методы и устранение внесердечных причин возникновения экстрасистолии. Это связано с такими сопутствующими заболеваниями, как психовегетативные расстройства, гипертиреоз, рефлекторная наджелудочковая экстрасистолия. Следует ограничить употребление алкоголя, крепкого чая, кофе, а также полностью отказаться от курения.
Хирургическое вмешательство показано при частой, обычно монотопной экстрасистолии, если медикаментозное лечение не оказывает действия. Проводится радиочастотная абляция.

Если комплексная консервативная терапия не ликвидирует тяжелую экстрасистолию (более 10–15 экстрасистол в минуту, нарушение кровообращения), показано оперативное лечение. Операция по устранению аномальных очагов в предсердиях выполняется двумя путями:
- Эндоваскулярно – введение катетера в предсердие через сосуды конечностей. С его помощью радиочастотными волнами разрушаются очаги, издающие экстрасистолы. Очень щадящий и эффективный метод.
- Открытым способом – разрез грудной клетки, удаление участка предсердия с ушиванием образованных ран.
Возможные осложнения
Среди последствий не леченого патологического процесса:
- Остановка сердца. Наиболее вероятное явление.
- Кардиогенный шок.
- Инфаркт миокарда.
- Инсульт или острое ослабление мозгового кровообращения.
- Тромбоэмболия. В результате слипания мертвых форменных клеток крови-тромбоцитов.
- Когнитивные отклонения по типу раннего слабоумия, снижения интенсивности мышления и падение памяти.
- Последствия наджелудочковой экстрасистолии обусловлены нарушением гемодинамики и гипоксией тканей. Помимо уже названных моментов, повышается риск болезней Паркинсона и Альцгеймера.
Прогноз
Если установлена причина и проводятся соответствующие лечебные мероприятия – последствия 80–90% наджелудочковых экстрасистолий не тяжелые и не смертельные. Они излечиваются либо полностью, либо уменьшают выраженность.
Для этого в 80–85% достаточно консервативного лечения (прием медикаментов годами в виде курсов по несколько недель или месяцев при обострении), в 15–20% требуется операция. Последний метод эффективный на 95%. Но даже он не может помочь при патологии, обуславливающей необратимые изменения со стороны сердца.
В 70–80% единичные экстрасистолы (менее 5 раз в минуту) устраняются только диетой и коррекцией образа жизни.
Не обращаться к специалисту или не выполнять его рекомендаций даже при наличии редких экстрасистол – неправильное решение. Рано или поздно все закончится прогрессированием заболевания. Не допускайте этого и будьте здоровы!
Источники: cardiogid.com, okardio.com, sosudinfo.ru, cardiograf.com, oserdce.com
Последнее обновление: Январь 29, 2020
Источник: sosudy.info
Симптомы
Термин “сердцебиение” используется для описания ощущения собственного биения сердца. Некоторые говорят, что это похоже на трепетание в груди, или на чувство, что “сердце колотится”. Другие описывают это как стук или движение в левой части грудной клетки, которое можно также почувствовать на шее или в ушах в положении лежа.
Такое проявление как сердцебиение очень распространено, и в большинстве случаев совершенно безвредно. Тем не менее оно может оказывать неприятность, а иногда представлять угрозу для жизни человека.
Сердцебиение и эктопические удары обычно не вызывают беспокойства. Почти у каждого человека определяется по крайней мере несколько эктопиков каждый день, но подавляющее большинство из них никак не проявляется. Зачастую, их возникновение рассматривают как вполне нормальное явление сердечной деятельности.
Время появления эктопической активности влияет на ощущения. Поскольку эктопик возникает преждевременно, это означает, что нижние камеры сердца (желудочки) имеют меньше времени для наполнения кровью, чем обычно, и поэтому количество крови, выбрасываемой во время эктопического ритма, уменьшается. Однако из-за последующей короткой паузы после эктопического возбуждения желудочки имеют более продолжительный, чем обычно, период наполнения кровью, и поэтому последующий удар ощущается как более сильный.
Типы эктопической активности
Выделяют два наиболее распространенных типа эктопического ритма:
- Предсердная эктопия — ранний (внеочередной) электрический импульс исходит из предсердий, которые являются верхними камерами сердца.
- Желудочковая эктопия — ранний электрический импульс поступает из желудочков, которые определяются как нижние камеры сердца.
В зависимости от очередности патологических и нормальных сердечных сокращений выделяют:
- Бигеминию — каждое второе сокращение сердца является внеочередным, то есть эктопическим
- Тригеминию — каждое третье сокращение сердца является внеочередным, то есть эктопическим.
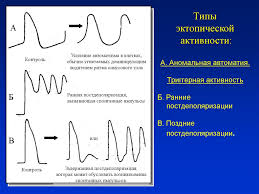
Следует отметить, что у многих пациентов с бигеминией или тригеминией нет никаких симптомов, и неизвестно, почему некоторые люди чувствуют эктопию, а другие нет, хотя стресс, безусловно, делает их более заметными.
Причины
Эктопическая активность нередко определяется даже у клинически здоровых людей, при этом шансы ее развития увеличиваются, если человек часто подвергается стрессам или слишком много употребляется кофеина. Применение стимулирующих веществ, таких как алкоголь, курение или рекреационные наркотики, также может привести к нарушению ритма.
Эктопики, вызывающие сердцебиение, чаще возникают, когда человек не высыпается или много физически работает.
Важно отметить, что эктопическая активность может возникать при определенных состояниях сердца. Эктопия наиболее характерна для заболеваний, сопровождающихся ослаблением сердечной мышцы — при кардиомиопатиях, у людей, перенесших сердечные приступы (инфаркт миокарда). Поэтому если у больного определяются частые эктопики, функция сердца должна обязательно и полноценно оцениваться.
Химический дисбаланс в крови может также способствовать развитию эктопии. Особенно часто подобное встречается при низком уровне калия в крови, что может быть вызвано некоторыми редкими метаболическими состояниями или приемом определенных лекарств, например диуретиков.
Развитие сердцебиения или эктопических ударов часто наблюдается во время беременности или в период менопаузы.

Бывает, что частота возникновения эктопиков очень неустойчива — в некоторые дни или недели они сильно досаждают, а в другой период практически не ощущаются. При этом может быть неясно, какие именно триггеры имеют место в этих ситуациях. Также человек может замечать эктопию в состоянии покоя, а не во время бодрствования или физической нагрузки. Причинами этого являются то, что сердце бьется в состоянии покоя, как правило, намного медленнее, и это оставляет больше времени для возникновения эктопии, прерывающей нормальный сердечный ритм.
Диагностика
При наличии беспокойства из-за сердцебиения, нужно обратиться к своему врачу общей практики или специалисту по сердечно-сосудистым заболеваниям (кардиолог, аритмолог). Они, как правило, в первую очередь назначают дополнительные методы исследования по типу электрокардиографии (ЭКГ) и / или 24-часового мониторинга сердечной деятельности, что позволяет рассчитать, сколько эктопиков определяется у больного за сутки.
Для сравнения, в среднем у клинически здорового человека определяется около 100 000 сердечных сокращений / день, при этом люди, страдающие симптомами эктопической активности, как правило, испытывают от нескольких сотен до нескольких тысяч эктопий в день или от 0,5 до 1-5% нагрузки.
Если эктопическая активность определяется как частая, тогда выполняется эхокардиография (ультразвуковое сканирование сердца), необходимое для оценки функции сердца и исключения кардиомиопатии (слабости сердечной мышцы). Это особенно важно, если у больного имеется наследственная предрасположенность к нарушению ритма сердца или среди близких родственников случались внезапные смерти без очевидных объяснений.
Дополнительно могут проводиться обычные анализы крови, позволяющие исключить проблемы с метаболизмом по типу низкого уровня калия. Также с помощью лабораторных тестов обследуется работа щитовидной железы.
Тесты для диагностики эктопической активности:
- Электрокардиография (ЭКГ)
- Суточный мониторинг сердца (также известный как мониторинг Холтера)
- Эхокардиография (УЗИ сердца)
- МРТ-сканирование сердца
- Анализы крови, включая исследование функции щитовидной железы
24-часовой (или более продолжительный) мониторинг сердца позволяет рассчитать частоту и другие характеристики эктопической активности. Более того, этот метод исследования помогает определить, возникают ли эктопики преимущественно в одном месте сердечной мышцы или импульсы исходят из нескольких очагов. Например, возможен вариант, что все эктопики происходят из одного участка в одной камере или же они генерируются из нескольких участков одной камеры. Также внеочередные импульсы могут поступать с различных камер и частей миокарда.
Консервативное лечение
В зависимости от основной причины эктопической активности подбирается соответствующая стратегия лечения. Дополнительно учитывается серьезность клинических признаков.
Избежать сердцебиения и эктопических ударов помогает устранение триггеров (факторов риска). В основном рекомендуется отказаться от алкоголя и кофеина. Другое важное требование — полностью прекратить курить! Если определена основная проблема с сердцем, тогда ее лечение способствует улучшению состоянию больного.
Полезно знать, что большинство людей перестают замечать или могут игнорировать эктопические ритмы, если имеется достаточный положительный настрой. Некоторые люди выполняют регулярные упражнения, которые способствуют сокращению количества эктопии. Особенно это необходимо при сидячем образе жизни или употреблении определенных видов пищи.
Снижение стресса — актуальный и важный элемент терапии, хотя на практике этого не всегда легко достичь. По этой причине лекарства, такие как бета-блокаторы или блокаторы кальциевых каналов, могут использоваться для предотвращения эктопии. Важно, чтобы назначения медикаментов проводил врач, особенно если имеется сопутствующее сердечное заболевание или эктопия определяется как очень частая или непрерывная. Иногда целесообразно заменить лекарства, которые были назначены для приема, особенно если они вызывают эктопическую активность.
Таким образом, лечение при эктопической активности включает:
- Исключение триггеров:
- уменьшение количества алкоголя;
- уменьшение потребления кофеина;
- использование кофе без кофеина;
- избегание газированных напитков (особенно энергетических);
- отказ от курения;
- исключение или уменьшение воздействия стресса
- достаточное количество сна.
- Использование лекарств по назначению врача:
- бета-блокаторы, например бисопролол, пропранолол, метопролол;
- блокаторы кальциевых каналов, например верапамил или дилтиазем;
- Лечение основных заболеваний, вызывающих эктопию (патологию щитовидной железы или электролитный дисбаланс в крови).
Альтернативное лечение
В редких случаях терапия, указанная выше, оказывается безуспешной. Это в основном связано с тем, что у больного определяется чрезвычайная эктопическая активность, то есть внеочередные удары генерируются непрерывно, через каждые 2-10 нормальных сокращений. Подобное обычно означает, что причина эктопии не связана со стрессом или временным явлением. Чаще всего определяется то, что клетка или небольшая группа клеток в сердце непрерывно генерируют импульсы сами по себе.
Эктопия, связанная с нарушением поступления кальция в сердечные клетки, может устраняться блокаторами кальциевых каналов, которые помогают подавлять неприятные проявления.
Если медикаменты не помогают устранить очень частые эктопии, и особенно, если определяются непрерывные эктопические удары (так называемая желудочковая тахикардия), проводится процедура с использованием абляционных катетеров.
Катетерная абляция
Катетерная абляция — это метод, при котором тонкие провода (катетеры) вводятся в сердце через вены в верхней части бедра. С их помощью создается 3D-компьютерная модель внутренней части камеры и определяются эктопические очаги. Информация об электрических сигналах, записанных катетером во время эктопических ударов, помогает определить, откуда они происходят. Катетер затем продвигается к этому месту, и посредством электроэнергии воздействует на очаг возбуждения. Под влиянием высоких температур оказывается локальное разрушение миокарда (очень маленькая область), за счет чего в дальнейшем эктопия не развивается.

- Какие успехи абляции?
Успех лечения катетером во многом зависит от того, насколько часто возникает эктопия во время абляции. Чем чаще, тем лучше шансы на успех. Абляция иногда может выполняться, когда определяются очень редкие эктопические удары. Обычно это означает, что эффективность процедуры значительно снижается.
В большинстве случаев показатель успешности абляции составляет около 80% от постоянного лечения. Если эктопия часто присутствует в начале процедуры и исчезает во время абляции и не повторяются до самого конца процедуры, это, как правило, указывает на хороший результат работы. Как правило, в таких случаях впоследствии эктопическая активность повторяться не будет. Но в некоторых случаях бывают исключения.
- Риски абляции
При эктопии обычно риск катетерной абляции очень низок. Общим риском считается повреждение кровеносных сосудов в верхней части бедра, где вставлены катетеры. При этом могут возникать кровоподтеки или кровотечение, намного реже — более серьезная травма, когда артерия, прилегающая к вене, повреждается. При таких осложнениях может потребоваться инъекционное или хирургическое лечение. Риск повреждения сосудов составляет около 1%.
Более серьезные риски связаны с:
- Перфорированием катетера стенки сердца, и это может означать, что кровь начнет вытекать в околосердечную сумку. Тогда для лечения устанавливается дренаж, вставляемый под ребра, или в редких случаях — хирургическое вмешательство.
- Существует возможность повредить нормальную проводящую систему сердца (особенно если эктопический очаг расположен вблизи этой области). При развитии послеоперационного нарушения проводимости, может потребоваться кардиостимулятор.
- Если эктопический очаг расположен на левой стороне сердца, существует редкий риск вызвать инсульт в результате воздействия на левую сторону кровообращения сердца.
Таким образом, риски при катетерной абляции для устранения эктопического очага следующие:
- Общие (1%):
- повреждение вены (операция практически не проводится).
- Редкие (<1%):
- перфорация катетером стенки сердца, при этом может потребоваться дренаж или, в редких случаях, хирургическое вмешательство;
- инсульт, если эктопический очаг расположен на левой стороне сердца;
- повреждение проводящей системы сердца, что иногда требует использования кардиостимулятора.
Абляция обычно занимает около 2 часов, после чего большинство пациентов возвращаются домой в тот же день.
После абляции некоторое время отводится на восстановление, которое почти полностью связано с заживлением мест прокола в верхней части бедра. На это обычно требуется несколько дней отдыха и, как правило, за неделю возобновляется способность к выполнению умеренных физических нагрузок.
Прогноз
Наличие эктопии почти всегда определяется как доброкачественное состояние, которое не влияет на продолжительность или качество жизни, а также на развитие других заболеваний. Важнейшим тестом для подтверждения этого является эхокардиография, а иногда и МРТ-сканирование сердца, которые помогают полноценно оценить работу органа. Если функция сердца сохранена и является нормальной, прогноз определяется как хороший, а наличие эктопической активности — это всего лишь неприятный симптом.
Если функция сердца нарушена или существует другой главный органический дефект (например, клапанная недостаточность или стеноз клапана), то наличие эктопии обычно является следствием этого порока и требует отдельного изучения и лечения.
Важно отметить, что у людей с очень частыми эктопиями (в основном желудочковыми, очень редко предсердными) сами эктопии могут привести к тому, что левый желудочек (основная нагнетательная камера сердца) расширяется или увеличивается в размерах, а это способствует нарушению сердечной деятельности.
Риск расширения левого желудочка увеличивается в том случае, когда нагрузка по внеочередным сокращениям составляет >10%. Сильное влияние на работу сердца оказывает нагрузка по эктопии > 25%. Если эктопические ритмы возникают из одного очага, обычно проводится абляция катетером, чтобы полностью избавиться от расстройства.
Таким образом, прогноз по эктопической активности:
- Почти всегда отличный
- У больных обычно начинают появляться симптомы при эктопической нагрузке > 0,5-5% / день
- В редких случаях при очень частых внеочередных сокращениях может возникать увеличение левого желудочка и в конечном итоге ухудшение функции сердца.
Неблагоприятный прогноз дается при эктопической нагрузке >10-25% / день.
Видео: Вот Как Можно Вернуть в норму Сердечный Ритм всего за 1 минуту
Источник: arrhythmia.center
Причины возникновения
НЖЭ развиваются вследствие многих причин. Даже банальное чихание или испуг могут вызвать внеочередное сокращение миокарда. Самыми частыми виновниками экстрасистол являются различные заболевания сердца: ишемическая болезнь, кардиомиопатии, врожденные и приобретенные пороки, миокардиты, перикардиты, хроническая сердечная недостаточность и т. д.
Также суправентрикулярная экстрасистолия развивается при следующих факторах, состояниях и болезнях:
- нарушение вегетативной регуляции (синдром автономной дисфункции);
- физический и эмоциональный стресс;
- невротические расстройства;
- рефлекторное раздражение сердечных нервов при заболеваниях ЖКТ: язвенная болезнь 12-перстной кишки, желчнокаменная болезнь;
- наличие вредных привычек;
- кофемания;
- прием таблеток: антидепрессанты, психостимуляторы для снижения аппетита, сосудосуживающие носовые капли, лекарства от повышенного давления. Даже некоторые антиаритмические средства в ряде случаев вызывают НЖЭ;
- инфекционные заболевания;
- тяжелые болезни дыхательной системы: бронхиальная астма, хроническая бронхообструктивная болезнь легких;
- патология эндокринных органов: болезнь Грейвса, тиреоидит Хашимото, сахарный диабет;
- избыток или недостаток в организме минеральных веществ (кальция, магния, натрия);
- травмы грудной клетки.
В некоторых случаях причину нарушения ритма выявить не удается. Тогда устанавливают диагноз «НЖЭ невыясненной этиологии».
Суточная норма наджелудочковых экстрасистол
Были проведены масштабные клинические исследования, в ходе которых удалось установить норму НЖЭ. У здорового человека без кардиологической патологии норма наджелудочковых экстрасистол в сутки составляет около 200—300. Такое количество НЖЭ не представляет опасности для здоровья.
Классификация и виды
Существует множество видов НЖЭ, разделяющихся по разным признакам.
В зависимости от источника импульса выделяют предсердные экстрасистолии и экстрасистолии (ЭС) из атриовентрикулярного (АВ) соединения. По количеству различают одиночные и парные. Три и более ЭС подряд уже считается эпизодом тахикардии (также это называют «пробежкой»).
У своих пациентов я часто наблюдаю такой ЭКГ-феномен, как аллоритмия — регулярное возникновение экстрасистол. Существуют ее следующие виды:
- бигеминии — появление на кардиограмме ЭС после каждого нормального сокращения сердца (подробнее об этом явлении читайте здесь)
- тригеминии — после каждого второго комплекса;
- квадригеминии — после каждого третьего комплекса.
В зависимости от причины выделяют НЖЭ следующих типов:
- функциональные — при физической нагрузке, рефлекторных влияниях;
- органические — при заболеваниях сердца;
- токсические — при передозировке лекарств;
- механические — при травмах.
Одиночные экстрасистолы
Наиболее доброкачественным вариантом НЖЭ, в основном встречающимся у здоровых лиц, являются одиночные суправентрикулярные экстрасистолы. Они почти всегда проходят незаметно для человека и не представляют угрозы для здоровья.
Частые симптомы
У большинства моих пациентов суправентрикулярная экстрасистолия протекает скрыто, без симптомов. И все-таки при продолжительном течении болезни некоторые люди могут испытывать чувство страха, неприятные ощущения замирания, перебои в работе сердца, «перекатывания» в груди. Часть пациентов, страдающих заболеваниями сердца, жалуются на кратковременное затруднение дыхания, головокружение и слабость. Также иногда наблюдаются потливость и жар.
Признаки на ЭКГ
Наджелудочковую экстрасистолию очень легко распознать на кардиограмме. Основные признаки:
- внеочередное (экстрасистолическое) появление патологического деформированного зубца Р и следующего за ним неизмененного комплекса QRST;
- наличие компенсаторной паузы, т. е. прямой линии на пленке.
Если в разных отведениях зубец Р имеет различную форму, такое явление называется политопной предсердной экстрасистолией. Ее обнаружение с высокой вероятностью свидетельствует о заболевании сердца или легких и требует более тщательной диагностики.

Бывает так, что после внеочередного зубца Р отсутствует комплекс QRST. Такое случается при блокированной предсердной экстрасистоле. ЭС из атриовентрикулярного соединения отличается тем, что зубец Р отрицательный или вовсе не регистрируется из-за наслоения на зубец Т.
Во время снятия ЭКГ в покое экстрасистол можно не застать. Поэтому, чтобы их «поймать» и выяснить, как часто они происходят, я назначаю своим пациентам холтеровское мониторирование. При сопутствующих болезнях человеку проводят УЗИ сердца (ЭхоКГ).
После наджелудочковых ЭС пауза длится меньше, чем при желудочковых.
Лечение: когда, как и чем
Суправентрикулярные экстрасистолии почти всегда протекают доброкачественно. Если внеочередные сокращения сердца единичны, не сопровождаются никакой симптоматикой и не провоцируют возникновение тяжелых нарушений ритма, лечение наджелудочковой экстрасистолии не требуется. Главное – бороться с ее причиной.
Когда НЖЭ ухудшают состояние пациента, я назначаю медикаментозную терапию. Наиболее эффективными препаратами для прекращения ЭС являются бета-адреноблокаторы — «Бисопролол», «Метопролол». При противопоказаниях к их применению (например, тяжелая бронхиальная астма) я перевожу больного на блокаторы медленных кальциевых каналов — «Верапамил», «Дилтиазем». О том, как лечат экстрасистолию медикаментами, читайте тут.
Что касается народных методов, на сегодняшний день нет убедительных доказательств их эффективности. Я в своей практике рекомендую больным ни в коем случае не заменять традиционное лечение народной медициной. Но если вы иного мнения, мы предлагаем вам ознакомиться с материалом здесь.
Если развитие НЖЭ связано с эмоциональным стрессом или невротическим расстройством, можно выпить седативные средства и записаться на прием к психотерапевту.
Главными критериями успешности терапии считаются прекращение симптомов и нормализация состояния пациента.
В редких случаях, когда медикаментозное лечение не оказывает ожидаемого положительного эффекта, применяется хирургическое вмешательство, в частности, такая методика, как радиочастотная катетерная абляция. Такую операцию я обычно назначаю молодым пациентам, поскольку с возрастом увеличивается риск развития тяжелых осложнений, вплоть до летального исхода.
Крайне редко, по жизненным показаниям, проводится операция открытым доступом, с рассечением грудной клетки и удалением того участка миокарда, где формируются внеочередные импульсы.
Чем опасны суправентрикулярные экстрасистолы и какие их последствия
Внеочередные наджелудочковые экстрасистолы сами по себе не представляют опасности для жизни человека и часто остаются незамеченными. Однако они могут спровоцировать появление более тяжелых сбоев ритма: наджелудочковые тахикардии, фибрилляцию и трепетание предсердий, которые приводят к резкому снижению артериального давления, ухудшению кровоснабжения миокарда и повышенному риску образования тромбов в сердце. Нередко наблюдается сочетание НЖЭ с синусовой тахикардией.
Наиболее неблагоприятными считают длительные политопные и блокированные ЭС.
Последствия наджелудочковой экстрасистолии определяются наличием: ишемической болезни сердца, хронической сердечной недостаточности и т. д. Само по себе нарушение ритма почти не вызывает каких-либо осложнений.
Совет специалиста
Несмотря на то, что чаще всего НЖЭ относительно безобидны, в случае их частого возникновения в сопровождении симптомов (ощущения замирания, перебоев в работе сердца, головокружения, чувства дурноты), нужно обратиться к врачу для выяснения причины, в том числе для обследования на предмет кардиологического и других заболеваний. Я стараюсь объяснять своим пациентам, что немаловажное значение в лечении НЖЭ имеет устранение причинного фактора. Поэтому я даю рекомендации по изменению образа жизни: необходимо бросить курить, стараться избегать сильного стресса, существенно ограничить употребление алкоголя и кофе. Если у человека на фоне приема лекарственных препаратов появились признаки НЖЭ, обязательно надо сказать об этом врачу. Снижение дозировки или замена лекарства часто помогают избавиться от экстрасистол.
Клинический случай
Ко мне на прием обратился мужчина 33 лет с жалобами на учащенное сердцебиение, периодические ощущения «замирания» и перебоев в работе сердца в течение последних 3 недель. Никакие медикаменты самостоятельно не принимает. Не курит, алкоголь не употребляет. При общем осмотре выявлены высокая ЧСС (105 ударов в минуту) и повышение артериального давления — 140/80 мм рт. ст. В ходе беседы я обратил внимание на нехарактерную раздражительность пациента и пучеглазие. При расспросе о наличии заболеваний у родственников мужчина отметил, что отец страдал Базедовой болезнью. Назначено холтеровское мониторирование ЭКГ. Обнаружены синусовая тахикардия, предсердная экстрасистолия по типу бигеминии, большое количество одиночных внеочередных сокращений (967). Выдано направление к эндокринологу для проверки щитовидной железы (ЩЖ). По рекомендации специалиста проведено ультразвуковое исследование и взята кровь на гормональные анализы. Полученные результаты: диффузное увеличение ЩЖ, снижение уровня ТТГ, повышение концентрации свободного Т4, высокие титры антител к рецептору ТТГ. Подтвержден диффузный токсический зоб. Назначена терапия Мерказолилом с последующим контролем уровня гормонов. Для урежения сердцебиения и борьбы с экстрасистолией рекомендованы бета-адреноблокаторы («Бисопролол»).
Заключение
Услышав диагноз «наджелудочковая экстрасистолия», не нужно паниковать. С большой долей вероятности, если вы слегка скорректируете ваш образ жизни, НЖЭ пройдет сама собой. Однако не стоит относиться к ней слишком легкомысленно, так как при длительном течении возможно развитие неблагоприятных последствий. Очень важно ориентироваться на собственное самочувствие: когда приступы учащаются и вызывают яркий дискомфорт, необходимо обратиться за консультацией к кардиологу.
Для подготовки материала использовались следующие источники информации.
 Наджелудочковая экстрасистолия – такое нарушение сердечного ритма, которое характеризуется преждевременным появлением желудочкового комплекса.
Наджелудочковая экстрасистолия – такое нарушение сердечного ритма, которое характеризуется преждевременным появлением желудочкового комплекса.
Когда речь идет об этой аритмии, то подразумевается, что очаг возбуждения находится в предсердиях, атриовентрикулярном узле. Встречается эта аритмия часто среди здоровых лиц. В связи с этим возникает вопрос – наджелудочковые экстрасистолы опасны ли и какая их допустимая норма.
Этиология, механизм возникновения
Могут быть вызваны функциональными, токсическими, органическими причинами. Первая разновидность аритмии не представляют угрозы для жизни, здоровья и связаны с влиянием на блуждающий нерв внешних факторов. К ним относятся:
- Избыточное употребление кофеинсодержащих напитков.
- Курение.
- Вегетативная дисфункция.
- Психоэмоциональное и физическое перенапряжение.
 Нередко такое внеочередное сокращение миокарда можно обнаружить у беременных.
Нередко такое внеочередное сокращение миокарда можно обнаружить у беременных.
Интоксикационные имеют благоприятный прогноз и возникают в следующих случаях:
- Отравление препаратами наперстнянки.
- Лихорадка.
- Употребление алкоголя.
- Применение антиаритмических препаратов.
Экстрасистолы наджелудочковые зачастую встречаются на фоне множества заболеваний сердечно-сосудистой и иных систем. Коронарная патология, сопровождающаяся внеочередным появлением желудочкового комплекса:
- Ишемическая болезнь сердца.
- Кардиомиопатия.
- Артериальная гипертензия.
- Миокардит.
- Клапанные пороки.
Другие болезни, приводящие к суправентрикулярной экстрасистолии:
- Гипертиреоз.
- Электролитные изменения.
- Анемия.
Такая аритмия нормой не считается, является сигналом о дистрофических нарушениях в миокарде.
Появление внеочередного желудочкового комплекса связано с наличием неактивного очага возбуждения, который начинает функционировать под воздействием разных факторов. Наряду с этим существует теория повторного вхождения, когда импульс из ветви с нормальной функционирующей способностью переходит с опозданием к другой, где имеется нарушения проведения. В этом случае волна возбуждения следует по короткому пути, что ведет к раннему сокращению желудочков.
Классификация
По локализации очага возникновения импульса:
По частоте появления за определенный интервал времени:
- Редкие (до 5 за минуту).
- Средние (6–15 в минуту).
- Частые (более 15 за минуту).
По количеству следующих один за другим сокращений:
- Групповые (две подряд).
- Парные (более трех).
По  чередования нормального сердечного ритма и внеочередного сокращения:
чередования нормального сердечного ритма и внеочередного сокращения:
- Бигеминия (чередование нормального желудочкового комплекса с внеочередным).
- Тригеминия (за двумя нормальными комплексами следует экстрасистолический).
- Квадрогеминии (преждевременное сокращение следует за тремя нормальными).
Неблагоприятный прогноз имеют парные экстрасистолы, так как три и более аномальных комплекса считаются пароксизмальной тахикардией.
Клиническая картина
Одиночные и редкие наджелудочковые экстрасистолы негативным образом на самочувствии не отражаются. Часто пациенты не ощущают проблем со здоровьем. При таких обстоятельствах говорят о допустимом варианте нормы.
 Если же клинические признаки имеются, то во всех случаях отмечаются сердцебиение, перебои в работе сердца. Больные подобные ощущения описываются как замирание, кувыркание за грудиной.
Если же клинические признаки имеются, то во всех случаях отмечаются сердцебиение, перебои в работе сердца. Больные подобные ощущения описываются как замирание, кувыркание за грудиной.
Частые экстрасистолы уменьшают диастолу, во время которой происходит максимальное кровенаполнение миокарда, поступление питательных веществ. Вследствие этого наступит ишемия сердечной ткани, что проявится острой, кратковременной болью.
У пациентов, страдающих коронарной патологией, частое внеочередное сокращение миокардиальных волокон проявляется выраженным головокружением и общей слабостью, ощущением нехватки воздуха. Это обусловлено гипоксией головного мозга на фоне нарушения его кровоснабжения.
Диагностика
Распознать суправентрикулярную экстрасистолию не представляет трудностей. Диагноз можно установить в начале диагностического поиска. Во время опроса пациенты опишут характерные жалобы на перебои в сердце. Осмотр выявляет неравномерный пульс, а также симптомы коронарных заболеваний (повышение артериального давления, сердечные шумы, изменение цвета кожных покровов и другие).
 Подтверждается диагноз электрокардиографией, суточным холтеровским мониторированием. Характерные особенности суправентрикулярных экстрасистолических расстройств ритма следующие.
Подтверждается диагноз электрокардиографией, суточным холтеровским мониторированием. Характерные особенности суправентрикулярных экстрасистолических расстройств ритма следующие.
- Ранее появление недеформированного желудочкового (QRS) комплекса.
- Изменение зубца Р перед ранним сокращением.
- Наличие неполной компенсаторной паузы.
Из атриовентрикулярного соединения:
- Появление преждевременного QRS комплекса.
- Отрицательный зубец Р во 2,3, аVF отведениях после внеочередного сокращения.
- Неполная компенсаторная пауза.
 Суточное холтеровское мониторирование дает возможность диагностировать редкие единичные экстрасистолы, незарегистрированные на ленте кардиограммы.
Суточное холтеровское мониторирование дает возможность диагностировать редкие единичные экстрасистолы, незарегистрированные на ленте кардиограммы.
Дополнительно по показаниям проводят ультразвуковое и лабораторное исследование.
Лечение
Терапевтическая тактика включает следующие правила для купирования преждевременной сократительной деятельности миокарда. В первую очередь необходимо исключить вредные привычки, организовать режим дня и отдыха, нормализовать эмоциональную атмосферу, умеренно употреблять кофе, крепкий чай.
 Назначение седативных препаратов – валериана, пустырник, мелисса, мята. Обязательно необходимо придерживаться калийсодержащей диеты (сухофрукты, картофель, черешня, виноград), а при надобности принимать препараты как Аспаркам, Панангин.
Назначение седативных препаратов – валериана, пустырник, мелисса, мята. Обязательно необходимо придерживаться калийсодержащей диеты (сухофрукты, картофель, черешня, виноград), а при надобности принимать препараты как Аспаркам, Панангин.
Подобные меры результативны, когда аритмия носит функциональный характер и не является отклонением от нормы.
Когда экстрасистолическое нарушение отрицательно влияет на самочувствие пациента, возникает вследствие сердечной патологии и рискует инициировать пароксизм тахиаритмии уместна антиаритмическая терапия. С этой целью используются следующие препараты:
- 1а класс (новокаинамид).
- 2 класс (бета — блокаторы).
- 4 класс (антагонисты кальциевых каналов).
Прогноз
Суправентрикулярная экстрасистолия относится к часто встречаемым нарушениям сердечного ритма. У многих пациентов заболевание протекает бессимптомно. Редкие, единичные преждевременные сокращения у здоровых лиц не приводят к угрожающим последствиям для здоровья.
Более опасны частые, групповые экстрасистолические нарушения, которые могут быть чреватыми острыми и хроническими расстройствами гемодинамики.


1.Аппаратная часть
В настоящее время заметно сильное сходство аппаратной части многих современных систем холтеровского мониторирования (ХМ) ЭКГ. В большинстве систем регистраторы теперь с твердой памятью, размеры их примерно 11 х 7 х 2 см, масса около 100 гр. Регистрируются 3 независимых канала, т.е. накладывается 7 электродов. Регистрация непрерывная, 24 часа или более. На верхней панели регистратора обычно имеется кнопка «Метка плохого самочувствия».
С компьютером регистратор связывается через интерфейсный блок. Имеется гальваническая развязка, что обеспечивает электробезопасность пациента.
2.Кабель отведений
В некоторых системах ХМ используются неэкранированные кабели отведений, в основном, импортные. Предполагается, что роль экрана выполняет тело пациента, если провода прижаты к телу в нескольких местах пластырем. Однако даже незначительное изменение взаимного положения проводов одной пары (одного отведения) сильно меняет амплитуду наводки на данное отведение. Обычно наводка фильтруется и ее не видно, но из-за того, что резко изменялась «огибающая» наводки, после ее фильтрации остается искривление изолинии ЭКГ. Эти помехи соизмеримые по амплитуде и длительности с зубцами Р или Т. То что такого рода помехи вызваны не изменением сопротивления в электроде или мышечным тремором доказано экспериментально.
Экранированные кабели регистрируют ЭКГ в несколько раз ровнее. Для регистрации ЭКГ с искусственным водителем ритма (ИВР) такие кабели просто необходимы. Если использовать неэкранированные кабели, то фильтры должны быть включены. Но в этом случае резко сглаживаются импульсы. Использование детекторов импульсов проблему не решает, потому что амплитуда импульсов по разным причинам может в несколько раз уменьшиться. Остается один способ: использовать экранированные кабели и отключать фильтры.
3.Система отведений
В настоящее время стали общепризнанными два отведения: CS-2 и СМ-5.
CS-2 похоже на отведение V2 стандартной ЭКГ. Во многих случаях в этом отведении зубцы Р и волны мерцания наибольшей амплитуды. Используется также при анализе преходящей БПН и при ишемии перегородки.
СМ-5 похоже на II стандартное или V5. Изменение формы зубца Р , характеризующего смену водителя ритма, в этом отведении проявляются лучшим образом. Это отведение позволяет выявить ишемию нижней или боковой стенки левого желудочка. Используется также при анализе преходящей БЛН.
Третье отведение в разных случаях нужно ставить по-разному. Чаще всего это IS похоже на AVF и позволяет выявить ишемию задней стенки. В случае ишемии передней или верхушечной области рекомендуется в качестве третьего отведения СМ-3 или СМ4. В случае ИВР рекомендуется CS’-2. Эта система отведений рекомендована в лучшей, на мой взгляд, книге по холтеровскому монитору /1/ (авторы Дабровски и Питрович).
К сожалению, что в настоящее время продолжают появляться новые системы ХМ с двумя каналами. В случае помех по одному каналу, остается один канал и «тонкая» диагностика становится затруднительной, т.к. довольно часто желудочковые комплексы могут иметь почти нормальный вид в одном из трех отведений. И наоборот, дельта-волна преходящего WPW может наблюдаться только в одном отведении. Зубец Р аберрантной наджелудочковой экстрасистолы (НЭ) часто виден также только в одном отведении.
4.Программа распознавания
Самой сложной задачей в распознавании холтеровской ЭКГ является распознавание средней степени зашумленных фрагментов. Игнорировать такие участки нельзя, т.к. врач визуально с такими участками справляется, а их может быть до 30 % и больше. Во многих системах ХМ с распознаванием очень большие проблемы: ЖЭ относят к помехам, помехи к экстрасистолам. Хорошо распознавание выполнено в системе «Миокард-Холтер» (г.Саров), поскольку там применен уникальный алгоритм распознавания образов методом искусственного интеллекта.
Большинство ХМ не распознают зубец Р. Это очень плохо. Многие AV-блокады, когда интервал RR увеличен гораздо меньше, чем в 2 раза (например, в 1.5 раза) будут пропущены, хотя есть блокированный зубец Р. Могут быть пропущены врачом при визуальном просмотре короткие эпизоды несинусового ритма, при малом изменении ЧСС. Невозможно без зубца Р анализировать работу кардиостимуляторов с управляющим сигналом из предсердия или со стимуляцией предсердия. Конечно, распознавание зубцов Р имеет смысл только на участках со слабой степенью зашумленности, но таких участков в среднем будет 70 — 90 %. В системе «Миокард-Холтер» зубцы Р распознаются и используются почти во всех разделах.
5.Анализ электрокардиограммы
В современных системах ХМ протокол автоматически формируется примерно из 10 разделов:
1. пульс,
2. вариабельности ритма
3. анализ ИВР
4. ритм, эпизоды ритма,
5. паузы,
6. наджелудочковая эктопическая активность,
7. желудочковая эктопическая активность,
8. анализ сегмента ST,
9. анализ интервала QT.
5.1. Пульс
Программа строит тренд пульса, таблицы и гистограммы по часам минимального, среднего и максимального пульса. Накапливает продолжительность тахикардии и брадикардии по диапазонам 150 уд/мин. Программа подготавливает минимальный и максимальный пульс, максимальный интервал RR.
5.2. Вариабельность ритма
В анализе вариабельности ритма не используются участки с нарушениями ритма. Программа вычисляет основные параметры временного анализа за все время обследования:
- SDNN — стандартное (среднеквадратичное) отклонение от среднеарифметического RR всего исследования.
- SDANNi – стандартное отклонение усредненных за 5 минут интервалов RR.
- SDNNi – среднее значение стандартных отклонений пятиминутных участков.
- RMSSD – среднеквадратичная разница между соседними интервалами RR
- PNN50 – процент разниц между соседними интервалами RR, превышающих 50 мс.
- Циркадный индекс — отношение средней ЧСС ночи к средней ЧСС дня.
Нормы этих параметров для здоровых лиц приведем в монографии Макаров Л.М. /2/.
Для более точной оценки вариабельности ритма, с учетом ЧСС и времени суток рекомендуется метод «анализа коротких участков», по монографии Рябыкиной Г.В. /3/, разработанный в НИИ кардиологи им. Мясникова.
По всей ЭКГ обследования ищутся короткие участки, состоящие из 33 интервалов RR без нарушений ритма и помех. По этим участкам проводится анализ. Вариабельность одного короткого участка вычисляется как сумма разностей соседних интервалов RR. Далее все отобранные участки разносятся на 8 диапазонов по средней ЧСС участка. Для каждого диапазона вычисляется средняя вариабельность. Эмпирическим путем были получены нормы вариабельности для каждого диапазона ЧСС.
Анализ проводится для ночных часов (1-5 ч), утренних часов (8-12ч) и всех суток. Далее подсчитывается число участков с малой вариабельностью (ниже нормы) и их процент от общего числа пригодных для анализа участков. Интегральное заключение по вариабельности ставится по проценту участков с малой вариабельностью: если больше 60%, то «Резко снижена», от 30 до 60 % — «Умеренно снижена», меньше 30% -«Норма».
Для более глубокого анализа влияния симпатической и парасимпатической систем на вариабельность ритма рекомендуется спектральный анализ интервалов RR.
5.3. Анализ ИВР
Имеется возможность раскрыть этот раздел только на примере «Миокард-Холтер».
Для более правильной работы программы желательно указывать тип кардиостимулятора согласно монографии /4/. Если тип не известен, то программа определит его сама. Программа распознает навязанные, сливные и спонтанные комплексы, различные режимы стимуляции камер сердца, безответные импульсы, преждевременные навязанные комплексы и некоторые аллоритмии. В эпизодах спонтанного ритма работает программа анализа смены ритма. В протокол по данному разделу помещаются оценки количества различных кардиокомплексов, а также параметры периодов VA, AV, PV, PQ, периодов выскальзывания и ЧСС навязанных ритмов. Использование этих параметров позволяет более полно оценить настройки кардиостимулятора. Например, больной А.с преходящей AV-блокадой был поставлен кардиостимулятор DDD. Средний интервал PQ спонтанного ритма 0.10 с, средний интервал PV р-синхронизированного режима 0.11 с, интервал AV секвенциального режима также 0.11 с. Такая малая разница между PQ и PV, а также наличие большого количества сливных комплексов (23 %) свидетельствует о том, что интервал PV запрограммирован слишком коротким, что ранняя стимуляция желудочков «не дает » возможности спонтанному ритму. Если бы PV и AV были, например, 0.15, то спонтанного ритма было бы гораздо больше (около 90 %). Т.е. сердце работало бы физиологично.
Ретроградная активация предсердий может быть выявлена врачом с использованием раздела «Наджелудочковая экстрасистолия», другие нарушения — в разделе «Паузы» и «Желудочковая экстрасистолия».
5.4. Ритм, эпизоды ритма
Редактирование выявленных эпизодов ритма становится возможным, если использовать единицу редактирования «Эпизод». Не нужно путать с «эпизодами» в системе «Кардиотехника-4000». Там точнее подошло бы название не «эпизод N 38», а «фрагмент N 38». В системе «Миокард-Холтер» «эпизод» соответствует электрокардиографическому понятию и может длиться от нескольких секунд до нескольких часов. Была разработана форма представления эпизодов на ритмограмме и удобные средства их редактирования (добавить эпизод, изменить эпизод, изменить границы эпизода).
Все эпизоды в программе разнесены на три группы:
1) эпизоды ритма
2) эпизоды преходящих нарушений проводимости
3) эпизоды сна — бодрствования.
Программа диагностики выделяет следующие эпизоды ритма: синусового, нижнепредсердного, AV-ритма, желудочкового ритма, мерцательной аритмии, миграции водителя ритма, наджелудочковой пароксизмальной тахикардии, парасистолии.
К эпизодам преходящих нарушений проводимости программа относит преходящие БЛН, БПН, WPW. Интересно отметить, что после обнаружения эпизодов преходящего нарушения проводимости, программа достаточно верно диагностирует (начиная с начала записи) единичные комплексы с данным нарушением. Кстати на фоне этих нарушений по-прежнему диагностируются желудочковые экстрасистолы.
В большинстве систем ХМ этот раздел отсутствует или выполнен частично.
5.5. Паузы
Выделять паузы только по резкому увеличению интервала RR к предыдущему оказалось совсем не правильно. Есть примеры AV-блокады II степени, когда RR увеличен всего в 1.5 раза. В данных случаях помогает диагностировать блокаду наличие блокированного зубца Р. С другой стороны, есть примеры дыхательной аритмии, когда интервал RR больше предыдущего примерно в 2 раза. Если взять на рассмотрение отдельный эпизод, то можно бы поставить синоаурикулярную блокаду с периодикой Венкебаха /1 с.67/. Но учитывая подобные соседние эпизоды, где колебания RR и интервала РР менее выражены, но имеют те же волны, данные эпизоды нужно относить к синусовой аритмии (программа относит к «паузам под ?»). Кстати, в /1/ отмечается, что у 50 % здоровых испытуемых выявляется синусовая аритмия с изменением продолжительности интервалов РР до 100 % и более по отношению к предыдущему циклу.
Чтобы правильно диагностировать такие ситуации, разработаны параметры дыхательных волн ритмограммы. Подобный подход к диагностике пауз и наджелудочковых экстрасистол пока имеется только в «Миокард-Холтер».
5.6. Наджелудочковая эктопическая активность
Во всех системах ХМ классификация НЭ примерно одинакова: единичные, вставочные, парные, «НЖ + ЖЭ», групповые, бигеминия, тригеминия. В случае выраженной дыхательной аритмии некоторые экстрасистолы помечаются как «под?».
Внутри эпизодов мерцательной аритмии и миграции водителя ритма НЭ ставятся.
В протокол данного раздела идет общее количество экстрасистол, максимальное в час, а также раскладка по типам.
5.7. Желудочковая эктопическая активность
Классификация ЖЭ аналогична НЖ. Добавлена классификация единичных комплексов с преходящим нарушением проводимости. Все ЖЭ классифицируются также параметром «ранние» или нет.
По направлению QRS все ЖЭ разделяются на несколько морфологических классов. Подобное разделение можно наблюдать в большинстве импортных и отечественных ХМ. В некоторых системах допускается много классов ЖЭ, а учитывая слабое качество распознавания помех, большинство из них просто помехи. Врачу приходится тратить достаточно много времени, чтобы разобраться с ними. В системе «Миокард-Холтер» в конце анализа программа еще раз пересматривает все классы ЖЭ, обьединяет их, относит к помехам. В итоге остается число классов не более 7.
5.8. Анализ сегмента ST
В некоторых системах ХМ ST замеряют в точке, стоящей на 0.08 с от последней вершины R. Эта методика плоха. Во-первых, потому, что в трех синхронно регистрируемых отведениях в каждом отведении вершина R имеет свое положение, хотя длительность QRS во всех отведениях одинакова. В случае блокад, кода в ходе регистрации вершина R может смещаться то к началу, то к концу QRS, пользоваться такой методикой вообще не возможно.
В «Миокард-Холтер» ST замеряется в точке, стоящей на 0.04с от точки j (начала ST).
В случае обнаружения эпизодов преходящих блокад, WPW, артифициального ритма, в данных эпизодах ST не анализируется.
Программа строит тренды ST, отрицательных Т, показывает самые большие отклонений ST, Т, вычисляет суммарное время отклонения ST больше пороговых значений. Причем учитываются не только абсолютные пороги, которые врач может задавать по своему усмотрению, но и уровень ST в покое, чего не наблюдается в большинстве систем ХМ.
Хотя в литературе по ХМ принято не анализировать отрицательные зубцы Т т.к. они реагируют на слишком большое количество факторов, на наш взгляд тренды отрицательного Т могут быть полезны. Есть примеры больных ИБС, когда депрессия сегмента ST не выражена, а зубец Т при нагрузке меняет форму с положительного на сильно отрицательную.
5.9. Анализ интервала QT
Известно три варианта оценки увеличения интервала QT.
В первом варианте QT сравнивается с абсолютным порогом не зависимо от ЧСС. По данным Макарова Л.М. /2/, для детей таким порогом является 0.460 мс. Для взрослых порог варьирует от 0.480 до 0.510 мс.
Во втором варианте вычисляется Систолический показатель (СП) и продолжительность превышения СП больше порога (например 8 %).
В третьем варианте оценивается превышение QTc (корригированного) больше порогового значения.
В системе «Миокард-Холтер» предложены все три варианта. Все пороги врач может изменять. Программа стрит тренды QT, QT-нормы, QTс, находит самые большие отклонения QT, QTc, вычисляет суммарное время отклонения QT, QTc больше пороговых значений.
6. Основные окна интерфейсной программы
1) Окно просмотра ЭКГ. Здесь где можно задавать масштаб, скорость, количество отведений. Между двумя кардиокомплексами выводится либо ЧСС либо длительность RR. Имеется возможность замерить длительность и амплитуду параметров ЭКГ.
2) Гистограммы и таблицы. Имеется 90 гистограмм количества нарушений или отклонений по часам. Очень наглядно видно, в какой час было наибольшее количество нарушений или отклонений. Отмечая мышкой в гистограмме в нужное время можно сразу выйти на просмотр ЭКГ в данное время. На печать эта информация выводится в виде таблицы.
3) Список нарушений. Он представленный виде дерева. Он является основным механизмом при выборе нарушений для просмотра врачом. Удобно просматривать нарушения как с детальной, так и с общей классификацией. Например, можно просматривать все ЖЭ или только парные или только ранние и т.п. В принципе это развитие режима «Суперимпозиции».
4) Ритмограмма. На ней различные нарушения и помехи помечаются разными цветами. Отдельно отмечаются эпизоды ритма, преходящих нарушений проводимости и пр. со временем для врача это окно становится любимым для анализа нарушений ритма.
5) Тренды (графики) пульса, ST, отр.Т и QT. Здесь имеется механизм выхода на самые яркие места (минимальный, максимальный пульс, максимальное отклонения ST и т.д.) Удобно, то что имеется возможность менять шкалу трендов ( все 24 часа, 6 часов, 1 час, 30 минут), т.е. имеется возможность и в целом оценить например, график пульса или ST за все время обследования, и посмотреть динамику более подробно.
7. Редактирование и получение протокола
1)Исследование по разделам.
Как уже отмечалось, протокол автоматически формируется из 10 разделов. Поэтому логично рекомендуется и все исследование проводить по разделам. Выбрав раздел, удобно переходить внутри данной темы между гистограммами, списком нарушений, графиками ЭКГ, трендами и фрагментом заключения протокола. Удобство складывается из того, что занимаясь, какой то темой, например, ST, все касающееся ST как бы «под рукой».
Выполнена стратегия общего курсора для окна ЭКГ, ритмограммы и всех трендов. Т.е. листая ЭКГ будет двигаться курсор на ритмограмме и трендах. Если кликнуть мышкой в любое место ритмограммы или трендов, переместится и ЭКГ.
Имеется возможность редактировать на разных уровнях:
- классификацию единичных кардиокомплексов,
- сразу целые группы нарушений,
- эпизоды ЭКГ (ритма, преходящих блокад и пр.),
- текст заключения протокола.
4)Единый список нарушений.
Где бы редактирование не производилось, оно автоматически сказывается везде: и в заключении и в гистограммах и в таблицах и в списках нарушений.
По мере исследования ЭКГ врач отправляет в очередь на печать примеры ЭКГ, трендов, ритмограммы. Причем, программа автоматически будет готовить комментарий, например, «максимальный пульс», «парная желудочковая экстрасистолия» и т.п. Врач может скорректировать комментарий. Отобранные фрагменты врач может просмотреть, удалить из очереди, например, заменив его более удачным. По окончании исследования врач отправляет фрагменты на принтер, при этом можно задать ориентацию страницы (альбомная или портретная). Программа попытается максимально использовать каждую страницу, разместив на них по несколько фрагментов.
Итак, протокол состоит из фрагментов графиков, заключения, которое формируется из фрагментов по каждому разделу, сводной таблицы, которая может быть на одной или нескольких страницах, в зависимости от выявленных нарушений. Удобно то, что структуру заключения и таблицы можно задавать флажками. Например, если не нужен раздел вариабельности ритма, надо просто убрать соответствующий флажок.
Заключение
«Миокард-Холтер» — возможно единственная система в мире, которая нацелена на выявление ВСЕХ нарушений ритма. Большинство других систем ХМ не обнаруживают преходящие нарушения проводимости и эпизоды ритма, кроме мерцательной аритмии.
Источник: davleniya.net
