Сердечная недостаточность – это патологическое состояние, развивающееся в результате внезапно возникшего или существующего длительное время ослабления сократительной активности миокарда и сопровождающееся застойными явлениями в большом или малом круге кровообращения.
Сердечная недостаточность не является самостоятельным заболеванием, а развивается как осложнение патологий сердца и кровеносных сосудов (артериальной гипертензии, кардиомиопатии, ишемической болезни сердца, врожденных или приобретенных пороков сердца).
Острая сердечная недостаточность
Острая сердечная недостаточность чаще всего развивается как осложнение тяжелых форм аритмии (пароксизмальная тахикардия, фибрилляция желудочков), острого миокардита или инфаркта миокарда. Способность миокарда к эффективному сокращению резко снижается, что приводит к падению минутного объема, и в артериальную систему поступает значительно меньший, чем в норме, объем крови.
Острая сердечная недостаточность может быть обусловлена снижением насосной функции правого желудочка, левого желудочка или левого предсердия. Острая недостаточность левого желудочка развивается как осложнение инфаркта миокарда, аортального порока, гипертонического криза. Уменьшение сократительной активности миокарда левого желудочка приводит к повышению давления в венах, капиллярах и артериолах легких, увеличению проницаемости их стенок. Это становится причиной пропотевания плазмы крови и развития отека легочной ткани.
По клиническим проявлениям острая сердечная недостаточность схожа с острой сосудистой недостаточностью, поэтому ее иногда называют острым коллапсом.
Хроническая сердечная недостаточность
Хроническая сердечная недостаточность развивается постепенно благодаря компенсаторным механизмам. Начинается с учащения ритма сердечных сокращений и возрастания их силы, расширяются артериолы и капилляры, что облегчает опорожнение камер и улучшает перфузию тканей. По мере прогрессирования основного заболевания и истощения компенсаторных механизмов объем сердечного выброса неуклонно уменьшается. Желудочки не могут полностью опорожниться и во время диастолы оказываются переполненными кровью. Мышца сердца стремится протолкнуть скопившуюся в желудочках кровь в артериальную систему и обеспечить достаточный уровень кровообращения, формируется компенсаторная гипертрофия миокарда. Тем не менее, со временем миокард ослабевает. В нем происходят дистрофические и склеротические процессы, связанные с недостатком кровоснабжения и обеспечения кислородом, питательными веществами и энергией.
ступает стадия декомпенсации. На этой стадии для поддержания гемодинамики организм задействует нейрогуморальные механизмы. Поддержание стабильного уровня артериального давления при значительно уменьшенном сердечном выбросе обеспечивается за счет активации механизмов симпатико-адреналовой системы. При этом происходит спазм почечных сосудов (вазоконстрикция) и развивается ишемия почек, что сопровождается уменьшением их выделительной функции и задержкой внутритканевой жидкости. Усиливается секреция гипофизом антидиуретического гормона, увеличивающего задержку воды в организме. За счет этого возрастает объем циркулирующей крови, повышается давление в венах и капиллярах, усиливается пропотевание жидкости в межтканевое пространство.
Хроническая сердечная недостаточность по данным разных авторов наблюдается у 0,5–2% населения. С возрастом заболеваемость увеличивается, после 75 лет патология встречается уже у 10% людей.
Сердечная недостаточность представляет собой серьезную медико-социальную проблему, так как она сопровождается высокими показателями инвалидности и летальности.
Причины сердечной недостаточности
Основными причинами развития сердечной недостаточности являются:
- ишемическая болезнь сердца и инфаркт миокарда;
- дилатационная кардиомиопатия;
- ревматические пороки сердца.
У пациентов пожилого возраста причинами сердечной недостаточности нередко становятся сахарный диабет II типа и артериальная гипертензия.
Существует целый ряд факторов, способных снижать компенсаторные механизмы миокарда и провоцировать развитие сердечной недостаточности. К ним относятся:
- тромбоэмболия легочной артерии (ТЭЛА);
- тяжелая аритмия;
- психоэмоциональное или физическое перенапряжение;
- прогрессирующая ишемическая болезнь сердца;
- гипертонические кризы;
- острая и хроническая почечная недостаточность;
- тяжелые анемии;
- пневмонии;
- тяжелые ОРВИ;
- гипертиреоз;
- длительный прием некоторых лекарственных препаратов (адреналина, эфедрина, кортикостероидов, эстрогенов, нестероидных противовоспалительных средств);
- инфекционный эндокардит;
- ревматизм;
- миокардиты;
- резкое увеличение объема циркулирующей крови при неправильном расчете объема внутривенно вводимой жидкости;
- алкоголизм;
- быстрый и значительный набор лишнего веса.
Устранение факторов риска позволяет предотвратить развитие сердечной недостаточности или замедлить ее прогрессирование.
Виды
Сердечная недостаточность бывает острой и хронической. Симптомы острой сердечной недостаточности появляются и прогрессируют очень быстро, от нескольких минут до нескольких дней. Хроническая формируется медленно, на протяжении нескольких лет.
Острая сердечная недостаточность может развиваться по одному из двух типов:
- левопредсердная или левожелудочковая недостаточность (левый тип);
- правожелудочковая недостаточность (правый тип).
Стадии
В соответствии с классификацией Василенко – Стражеско в развитии хронической сердечной недостаточности выделяют следующие стадии:
I. Стадия начальных проявлений. В состоянии покоя гемодинамические нарушения у пациента отсутствуют. При физической нагрузке возникают чрезмерная утомляемость, тахикардия, одышка.
II. Стадия выраженных изменений. Признаки длительно сохраняющихся гемодинамических нарушений и недостаточности кровообращения хорошо выражены и в состоянии покоя. Застойные явления по малому и большому кругам кровообращения становятся причиной резкого снижения трудоспособности. В течение этой стадии выделяют два периода:
- IIА – умеренно выраженные нарушения гемодинамики в одном из отделов сердца, работоспособность резко снижена, даже обычные нагрузки приводят к сильной одышке. Основные симптомы: жесткое дыхание, незначительное увеличение печени, отечность нижних конечностей, цианоз.
- IIБ – выраженные нарушения гемодинамики как в большом, так и в малом круге кровообращения, трудоспособность полностью утрачивается. Основные клинические признаки: выраженные отеки, асцит, цианоз, одышка в состоянии покоя.
III. Стадия дистрофических изменений (терминальная или конечная). Формируется стойкая недостаточность кровообращения, приводящая к серьезным расстройствам метаболизма и необратимым нарушениям морфологической структуры внутренних органов (почек, легких, печени), истощению.
При сердечной недостаточности на стадии начальных проявлений рекомендованы физические нагрузки, не вызывающие ухудшения самочувствия.
Признаки сердечной недостаточности
Тяжелая сердечная недостаточность сопровождается:
- расстройством газового обмена;
- отеками;
- застойными изменениями во внутренних органах.
Расстройство газообмена
Замедление скорости кровотока в микроциркуляторном русле увеличивает поглощение кислорода тканями в два раза. В результате этого разница между насыщением кислородом артериальной и венозной крови возрастает, что способствует развитию ацидоза. В крови накапливаются недоокисленные метаболиты, активизирующие скорость основного обмена. В итоге формируется порочный круг, организму требуется больше кислорода, а система кровообращения обеспечить эти потребности не может. Расстройство газового обмена приводит к появлению таких симптомов сердечной недостаточности как одышка и цианоз.
При застое крови в системе малого круга кровообращения и ухудшении ее оксигенации (насыщения кислородом) возникает центральный цианоз. Повышенная утилизация кислорода в тканях организма и замедление кровотока становятся причиной периферического цианоза (акроцианоза).
Отеки
К развитию отеков на фоне сердечной недостаточности приводят:
- замедление кровотока и повышение капиллярного давления, что способствует усилению транссудации плазмы в межтканевое пространство;
- нарушение водно-солевого обмена, приводящие к задержке в организме натрия и воды;
- расстройство белкового обмена, нарушающее осмотическое давление плазмы;
- снижение инактивации печенью антидиуретического гормона и альдостерона.
В начальной стадии сердечной недостаточности отеки носят скрытый характер и проявляются патологической прибавкой массы тела, снижением диуреза. В дальнейшем они становятся видимыми. Сначала отекают нижние конечности или область крестца (у лежачих пациентов). В дальнейшем жидкость скапливается и в полостях тела, что приводит к развитию гидроперикарда, гидроторакса и/или асцита. Такое состояние называется полостной водянкой.
Застойные изменения во внутренних органах
Нарушения гемодинамики в малом круге кровообращения приводят к развитию застойных явлений в легких. На этом фоне ограничивается подвижность легочных краев, уменьшается дыхательная экскурсия грудной клетки, формируется ригидность легких. У больных появляется кровохарканье, развивается кардиогенный пневмосклероз, застойный бронхит.
Застойные явления в большом круге кровообращения начинаются с увеличения размеров печени (гепатомегалия). В дальнейшем происходит гибель гепатоцитов с замещением их соединительной тканью, т. е. образуется сердечный фиброз печени.
При хронической сердечной недостаточности постепенно расширяются полости предсердий и желудочков, что приводит к относительной недостаточности атриовентрикулярных клапанов. Клинически это проявляется расширением границ сердца, тахикардией, набуханием шейных вен.
Признаками застойного гастрита являются потеря аппетита, тошнота, рвота, метеоризм, склонность к запорам, снижение массы тела.
При длительно протекающей хронической сердечной недостаточности у пациентов развивается сердечная кахексия – крайняя степень истощения.
Застойные явления в почках обусловливают развитие следующих симптомов сердечной недостаточности:
- гематурия (кровь в моче);
- протеинурия (белок в моче);
- цилиндрурия (цилиндры в моче);
- увеличение относительной плотности мочи;
- олигурия (уменьшение количества отделяемой мочи);
Сердечная недостаточность оказывает выраженное негативное влияние на функции центральной нервной системы. Это приводит к развитию:
- депрессивных состояний;
- повышенной утомляемости;
- расстройств сна;
- снижению физической и умственной работоспособности;
- повышенной раздражительности.
Клинические проявления сердечной недостаточности определяются также ее видом.
Признаки острой сердечной недостаточности
Острая сердечная недостаточность может быть обусловлена снижением насосной функции правого желудочка, левого желудочка или левого предсердия.
Острая недостаточность левого желудочка развивается как осложнение инфаркта миокарда, аортального порока, гипертонического криза. Уменьшение сократительной активности миокарда левого желудочка приводит к повышению давления в венах, капиллярах и артериолах легких, увеличению проницаемости их стенок. Это становится причиной пропотевания плазмы крови и развития отека легочной ткани.
По клиническим проявлениям острая сердечная недостаточность схожа с острой сосудистой недостаточностью, поэтому ее иногда называют острым коллапсом.
Клинически острая левожелудочковая недостаточность проявляется симптомами сердечной астмы или альвеолярного отека легких.
Развитие приступа сердечной астмы обычно происходит в ночное время. Больной в страхе просыпается от резкого удушья. Пытаясь облегчить свое состояние, он принимает вынужденную позу: сидя, с опущенными вниз ногами (положение ортопноэ). При осмотре обращают на себя внимание следующие признаки:
- бледность кожных покровов;
- акроцианоз;
- холодный пот;
- выраженная одышка;
- в легких жесткое дыхание с единичными влажными хрипами;
- пониженное артериальное давление;
- глухие тоны сердца;
- появление ритма галопа;
- расширение границ сердца влево;
- пульс аритмичный, частый, слабого наполнения.
При дальнейшем нарастании застоя в малом круге кровообращения развивается альвеолярный отек легких. Его симптомы:
- резкое удушье;
- кашель с выделением пенистой мокроты розового цвета (из-за примеси крови);
- клокочущее дыхание с массой влажных хрипов (симптом «кипящего самовара»);
- цианоз лица;
- холодный пот;
- набухание шейных вен;
- резкое снижение артериального давления;
- аритмичный, нитевидный пульс.
Если пациенту не будет оказана срочная медицинская помощь, то на фоне нарастания сердечной и дыхательной недостаточности наступит летальный исход.
При митральном стенозе формируется острая недостаточность левого предсердия. Клинически это состояние проявляется точно так же, как и острая левожелудочковая сердечная недостаточность.
Острая правожелудочковая недостаточность обычно развивается в результате тромбоэмболии легочной артерии (ТЭЛА) или ее крупных ветвей. У пациента образуется застой в большом круге кровообращения, что проявляется:
- болью в правом подреберье;
- отеками нижних конечностей;
- набуханием и пульсацией вен шеи;
- давлением или болями в области сердца;
- цианозом;
- одышкой;
- расширением границ сердца вправо;
- повышением центрального венозного давления;
- резким снижением артериального давления;
- нитевидным пульсом (частым, слабого наполнения).
Признаки хронической сердечной недостаточности
Хроническая сердечная недостаточность развивается по право- и левопредсердному, право- и левожелудочковому типу.
Хроническая сердечная недостаточность по данным разных авторов наблюдается у 0,5–2% населения. С возрастом заболеваемость увеличивается, после 75 лет патология встречается уже у 10% людей.
Хроническая левожелудочковая недостаточность формируется как осложнение ишемической болезни сердца, артериальной гипертензии, недостаточности митрального клапана, аортального порока и связана с застоем крови в малом круге кровообращения. Для нее характерны газовые и сосудистые изменения в легких. Клинически проявляется:
- повышенной утомляемостью;
- сухим кашлем (редко с кровохарканьем);
- приступами сердцебиения;
- цианозом;
- приступами удушья, которые чаще возникают в ночное время;
- одышкой.
При хронической недостаточности левого предсердия у пациентов со стенозом митрального клапана застойные явления в системе малого круга кровообращения еще более выражены. Первоначальными признаками сердечной недостаточности в данном случае являются кашель с кровохарканьем, выраженная одышка и цианоз. Постепенно в сосудах малого круга и в легких начинаются склеротические процессы. Это приводит к созданию дополнительного препятствия для кровотока в малом круге и еще больше повышает давление в бассейне легочной артерии. В результате возрастает нагрузка и на правый желудочек, обусловливающая постепенное формирование его недостаточности.
Хроническая правожелудочковая недостаточность обычно сопровождает эмфизему легких, пневмосклероз, митральные пороки сердца и характеризуется появлением признаков застоя крови в системе большого круга кровообращения. Пациенты жалуются на одышку при физической нагрузке, увеличение и распирание живота, уменьшение количества отделяемой мочи, появление отеков нижних конечностей, тяжесть и боль в правом подреберье. При осмотре выявляются:
- цианоз кожных покровов и слизистых оболочек;
- набухание периферических и шейных вен;
- гепатомегалия (увеличение печени);
- асцит.
Недостаточность только одного отдела сердца не может длительное время оставаться изолированной. В дальнейшем она обязательно переходит в общую хроническую сердечную недостаточность с развитием венозного застоя и в малом, и в большом круге кровообращения.
Читайте также:
5 признаков возможных проблем с сердцем
Причина болей в грудной клетке: невралгия или сердце?
7 опасных старинных лекарств
Диагностика
Сердечная недостаточность, как уже говорилось выше, представляет собой осложнение целого ряда заболеваний сердечно-сосудистой системы. Поэтому у пациентов с этими заболеваниями необходимо проводить диагностические мероприятия, позволяющие выявить сердечную недостаточность на самых ранних стадиях, еще до появления явных клинических признаков.
Сердечная недостаточность не является самостоятельным заболеванием, а развивается как осложнение патологий сердца и кровеносных сосудов.
При сборе анамнеза следует обращать особое внимание на следующие факторы:
- наличие жалоб на диспноэ и быструю утомляемость;
- указание на наличие артериальной гипертензии, ишемической болезни сердца, ревматизма, кардиомиопатии.
Специфическими признаками сердечной недостаточности являются:
- расширение границ сердца;
- появление III тона сердца;
- учащенный низкоамплитудный пульс;
- отеки;
- асцит.
При подозрении на сердечную недостаточность проводят ряд лабораторных тестов, включающих биохимическое и клиническое исследование крови, определение газового и электролитного состава крови, особенностей обмена белков и углеводов.
Выявить аритмии, ишемию (недостаточность кровоснабжения) миокарда и его гипертрофию возможно по специфическим изменениям электрокардиограммы. Используются и различные нагрузочные тесты на основе ЭКГ. К ним относятся тредмил-тест («бегущая дорожка») и велоэргометрия (с использованием велотренажера). Эти тесты позволяют оценить резервные возможности сердца.
Оценить насосную функцию сердца, выявить возможную причину развития сердечной недостаточности позволяет ультразвуковая эхокардиография.
Для диагностики приобретенных или врожденных пороков, ишемической болезни сердца и ряда других заболеваний показана магниторезонансная томография.
При рентгенографии грудной клетки у пациентов с сердечной недостаточностью выявляют кардиомегалию (увеличение сердечной тени) и застойные явления в легких.
Для определения объемной вместимости желудочков и оценки силы их сокращений проводят радиоизотопную вентрикулографию.
На поздних стадиях хронической сердечной недостаточности для оценки состояния поджелудочной железы, селезенки, печени, почек, выявления свободной жидкости в брюшной полости (асцита) выполняется ультразвуковое исследование.
Лечение сердечной недостаточности
При сердечной недостаточности терапия направлена в первую очередь на основное заболевание (миокардит, ревматизм, гипертоническую болезнь, ишемическую болезнь сердца). Показаниями к хирургическому вмешательству могут стать слипчивый перикардит, сердечная аневризма, пороки сердца.
Строгий постельный режим и эмоциональный покой назначаются только пациентам с острой и выраженной хронической сердечной недостаточностью. Во всех других случаях рекомендованы физические нагрузки, не вызывающие ухудшения самочувствия.
Сердечная недостаточность представляет собой серьезную медико-социальную проблему, так как она сопровождается высокими показателями инвалидности и летальности.
В лечении сердечной недостаточности немаловажную роль играет правильно организованное диетическое питание. Блюда должны быть легкоусвояемыми. В рацион следует включать свежие фрукты и овощи, как источник витаминов и микроэлементов. Количество поваренной соли ограничивают до 1-2 г в сутки, а потребление жидкости до 500-600 мл.
Улучшить качество жизни и продлить ее позволяет фармакотерапия, включающая следующие группы лекарственных средств:
- сердечные гликозиды – усиливают сократительную и насосную функцию миокарда, стимулируют диурез, позволяют повысить уровень переносимости физических нагрузок;
- ингибиторы АПФ (ангиотензинпревращающего фермента) и вазодилататоры – снижают сосудистый тонус, расширяют просвет кровеносных сосудов, за счет чего уменьшается сосудистое сопротивление и увеличивается сердечный выброс;
- нитраты – расширяют венечные артерии, увеличивают выброс сердца и улучшают наполнение кровью желудочков;
- диуретики – выводят из организма излишки жидкости, уменьшая тем самым отеки;
- β-адреноблокаторы – повышают сердечный выброс, улучшают наполнение камер сердца кровью, урежают частоту сердечных сокращений;
- антикоагулянты – снижают риск образования в сосудах тромбов и, соответственно, тромбоэмболических осложнений;
- средства, улучшающие метаболические процессы в сердечной мышце (препараты калия, витамины).
При развитии сердечной астмы или отека легких (острая левожелудочковая недостаточность) пациент нуждается в экстренной госпитализации. Назначают препараты, увеличивающие сердечный выброс, диуретики, нитраты. Обязательно проводится оксигенотерапия.
Удаление жидкости из полостей тела (брюшной, плевральной, перикарда) осуществляется путем пункций.
Профилактика
Профилактика формирования и прогрессирования сердечной недостаточности заключается в предотвращении, раннем выявлении и активном лечении вызывающих ее развитие заболеваний сердечно-сосудистой системы.
Видео с YouTube по теме статьи:
Источник: www.neboleem.net
Развитие острой сердечной недостаточности часто наблюдается на фоне инфаркта миокарда, острого миокардита, тяжелых аритмий (фибрилляции желудочков, пароксизмальной тахикардии и др.). При этом происходит резкое падение минутного выброса и поступления крови в артериальную систему. Острая сердечная недостаточность клинически сходна с острой сосудистой недостаточностью и иногда обозначается как острый сердечный коллапс.
При хронической сердечной недостаточности изменения, развивающиеся в сердце, длительное время компенсируются его интенсивной работой и приспособительными механизмами сосудистой системы: возрастанием силы сокращений сердца, учащением ритма, снижением давления в диастолу за счет расширения капилляров и артериол, облегчающего опорожнение сердца во время систолы, повышением перфузии тканей.
Дальнейшее нарастание явлений сердечной недостаточности характеризуется уменьшением объема сердечного выброса, увеличением остаточного количества крови в желудочках, их переполнением во время диастолы и перерастяжением мышечных волокон миокарда. Постоянное перенапряжение миокарда, старающегося вытолкнуть кровь в сосудистое русло и поддержать кровообращение, вызывает его компенсаторную гипертрофию. Однако в определенный момент наступает стадия декомпенсации, обусловленная ослаблением миокарда, развитием в нем процессов дистрофии и склерозирования. Миокард сам начинает испытывать недостаток кровоснабжения и энергообеспечения.
В этой стадии в патологический процесс включаются нейрогуморальные механизмы. Активация механизмов симпатико-адреналовой системы вызывает сужение сосудов на периферии, способствующее поддержанию стабильного АД в русле большого круга кровообращения при уменьшении объема сердечного выброса. Развивающаяся при этом почечная вазоконстрикция приводит к ишемии почек, способствующей внутритканевой задержке жидкости.
Повышение секреции гипофизом антидиуретического гормона увеличивает процессы реабсорбции воды, что влечет за собой возрастание объема циркулирующей крови, повышение капиллярного и венозного давления, усиленную транссудацию жидкости в ткани.
Т. о., выраженная сердечная недостаточность приводит к грубым гемодинамическим нарушениям в организме:
Расстройство газового обмена
При замедлении кровотока возрастает поглощение тканями кислорода из капилляров с 30% в норме до 60-70%. Увеличивается артериовенозная разница насыщения крови кислородом, что приводит к развитию ацидоза. Накопление недоокисленных метаболитов в крови и усиление работы дыхательной мускулатуры вызывают активизацию основного обмена.
Возникает замкнутый круг: организм испытывает повышенную потребность в кислороде, а система кровообращения неспособна ее удовлетворить. Развитие, так называемой, кислородной задолженности ведет к появлению цианоза и одышки. Цианоз при сердечной недостаточности может быть центральным (при застое в малом круге кровообращения и нарушении оксигенации крови) и периферическим (при замедлении кровотока и повышенной утилизации кислорода в тканях). Так как недостаточность кровообращения более выражена на периферии, у пациентов с сердечной недостаточностью наблюдается акроцианоз: синюшность конечностей, ушей, кончика носа.
Отеки
Отеки развиваются в результате ряда факторов: внутритканевой задержки жидкости при повышении капиллярного давления и замедлении кровотока; задержки воды и натрия при нарушении водно-солевого обмена; нарушения онкотического давления плазмы крови при расстройстве белкового обмена; уменьшения инактивации альдостерона и антидиуретического гормона при снижении функции печени.
Отеки при сердечной недостаточности сначала скрытые, выражаются быстрым увеличением массы тела и уменьшением количества мочи. Появление видимых отеков начинается с нижних конечностей, если пациент ходит, или с крестца, если больной лежит. В дальнейшем развивается полостная водянка: асцит (брюшной полости), гидроторакс (полости плевры), гидроперикард (перикардиальной полости).
Источник: www.KrasotaiMedicina.ru
Общие сведения
Основная функция сердца заключается в обеспечении кислородом и питательными веществами все ткани, органы и системы организма. В зависимости от типа деятельности телу требуется разное количество крови. На обеспечение организма необходимым объёмом крови влияет просвет сосуда, сила и частота сердечных сокращений.
Термин «сердечно-сосудистая недостаточность» применяется в том случае, если сердце теряет способность обеспечивать органы и ткани необходимым для нормальной жизнедеятельности объёмом питательных элементов и кислорода. Состояние может быть острым или хроническим.
Патогенез
Во всём мире насчитываются десятки миллионов пациентов, которые страдают от сердечной недостаточности. Этот показатель растёт каждый год. Самой распространённой причиной является сужение просвета коронарных артерий, которые питают миокард. Несмотря на то, что патология сосудов развивается в относительно молодом возрасте, явления застойной сердечной недостаточности чаще всего наблюдаются у пожилых людей.
У 10 из 1000 пациентов старше 70 лет отмечаются признаки сердечной недостаточности. Патология чаще всего наблюдается у женщин. Такой феномен объясняется высокой летальностью у мужской половины. У женщин заболевания сердца приводят к сердечной недостаточности, а у мужчин коронарные заболевания протекают с осложнениями и чаще завершаются летальным исходом. Развитие сердечной недостаточности провоцируют:
- изменения в клапанном аппарате сердца;
- артериальная гипертензия;
- заболевания щитовидной железы;
- наркотическая и алкогольная зависимость;
- миокардиты и другие воспалительные заболевания сердечной мышцы.
Какие механизмы запускаются в организме при сердечной недостаточности?
В ответ на определённые изменения организм запускает защитные механизмы. На начальном этапе полости сердца увеличиваются в размере, т.к. работают с большей силой для перекачивания достаточного количества крови. Увеличивается и частота сердечных сокращений. Запускается ренин-ангиотензиновая система в качестве компенсаторного механизма. При снижении объёма крови, выбрасываемого сердцем, при недостаточном поступлении к органам кислорода, почечная система вырабатывает ренин, который задерживает воду и соль. Это приводит к повышению кровяного давления и увеличению объёма циркулирующей крови. Данный механизм оказывается эффективным только на начальных этапах заболевания. Сердце неспособно в усиленном режиме работать на протяжении длительного времени.
Классификация сердечной недостаточности
По характеру течения классификация сердечной недостаточности подразумевает разделение на:
- острую;
- хроническую.
Острая сердечная недостаточность
По мкб-10 код соответствует I50.9 Сердечная недостаточность неуточненная. Причины развития острой сердечной недостаточности и неотложная помощь будут описаны ниже. Острая недостаточность кровообращения часто приводит к летальному исходу (смерть) при отсутствии своевременной грамотной терапии.
Хроническая сердечная недостаточность
Код по мкб-10 код соответствует I50 — Сердечная недостаточность. Современной считается классификация по NYHA. Симптомы и лечение будут описаны ниже. Хроническая недостаточность кровообращения часто прогрессирует и приводит к застойной сердечной недостаточности.
Клинические стадии по Стражеско-Василенко:
- с диастолической дисфункцией левого желудочка (Фракция выброса выше 40%);
- с систолической дисфункцией (фракция выброса меньше 40%).
Основная классификация по стадиям:
- Стадия І Для начальной стадии характерна скрытая недостаточность кровообращения, которая проявляется только при физической нагрузке в виде быстрой утомляемости, учащённого сердцебиения и одышки. Все симптомы самостоятельно исчезают в покое. Гемодинамических нарушений нет.
- Стадия IIА Недостаточность кровообращения прогрессирует, но признаки выражены умеренно. Наблюдаются нарушения гемодинамики в виде застоя в большом или малом кругах кровообращения.
- Стадия IIБ Гемодинамические нарушения выражены сильно, явления застоя наблюдаются сразу в обоих кругах кровообращения (большой и малый).
- Стадия III Конечная стадия с тяжелыми нарушениями гемодинамики. Необратимые изменения касаются всех органов и систем, стойкие нарушения обмена веществ, полная неспособность самообслуживания.
В зависимости от симптомов, которые проявляются на разных стадиях заболевания, степени тяжести пациента выделяют функциональные классы (виды) сердечной недостаточности:
- I – заболевание не оказывает никакого влияния на качество жизни пациента. Сердечная недостаточность 1 степени и никак не ограничивает пациента в физической активности. Недостаточность 1 степени хорошо поддаётся терапии.
- II – пациента ничего не беспокоит в покое, при физической активности регистрируются слабые ограничения.
- III – симптомов в покое нет, но отмечается ощутимое снижение работоспособности.
- IV – боль в грудной клетке и признаки сердечной недостаточности регистрируются в покое, пациент частично или полностью неработоспособен.
Застойная сердечная недостаточность
Застой в малом круге кровообращения с одновременным поражением большого круга приводит к застойным явлениям, когда сердце теряет абсолютную способность проталкивать кровь по сосудам. Симптомы застой сердечной недостаточности прогрессируют, и в большинстве случаев всё заканчивается летальным исходом.
Декомпенсированная сердечная недостаточность
Декомпенсированная форма является терминальной стадией. Декомпенсированная сердечная недостаточность, что это такое: возникает в результате тотального поражения сердечной мышцы, которая теряет способность доставлять кровь во все системы организма человека. Симптоматика проявляется не только при физической активности, но и в покое. Часто при декомпенсированной сердечной недостаточности запускаются кардинальные патологические и функциональные преобразования, которые носят необратимый характер.
Причины сердечной недостаточности, от чего бывает
Сердечно-сосудистая недостаточность может развиться по разным причинам. Чаще всего причиной служит недостаточное кровоснабжение миокарда и ишемическая болезнь сердца. Ишемические изменения могут формироваться постепенно в результате закупорки сосуда холестериновой бляшкой.
Сердечная недостаточность у взрослых может развиться в результате инфаркта миокарда, после того, как часть сердечной мышцы отмирает и на этом участке формируется рубец. У мужчин сердечная недостаточность в этом случае выражена сильнее, чем у женщин, что объясняется высокой частотой осложнений у представителей сильной половины. В пожилом возрасте компенсаторные возможности снижены, поэтому сердечная недостаточность прогрессирует и проявляется еще сильнее, ухудшая качество жизни пациента, перенёсшего инфаркт миокарда.
Недостаточность может развиться и на фоне артериальной гипертонии. Для продвижения крови по сжатым, спазмированным сосудам сердцу приходится прилагать больше усилий, что ведёт к увеличению камер сердца, в первую очередь – левого желудочка, который постепенно утрачивает свою сократительную способность.
Нарушения ритма также провоцируют развитие недостаточности сердечной мышцы. Особо сильно процессы наполнения и выброса нарушаются при сокращении сердца чаще 140 ударов в минуту.
Изменения в клапанном аппарате сердца нарушают процессы наполнения сердечных камер. Состояние ухудшается при ревматической патологии и при воспалительных заболеваниях миокарда. Недостаточность может развиться в результате токсического или алкогольного поражения.
Если основная причина не установлена, то говорят об идиопатической сердечной недостаточности.
Причины острой сердечной недостаточности
- Осложнение ХСН после физических перегрузок и сильного психоэмоционального сресса.
- Тромбоэмболия лёгочной артерии и её мелких ветвей. Происходит перегрузка правого желудочка из-за повышения давления в лёгочных сосудах.
- Острые нарушения сердечного ритма. Сердечная мышцы перегружается при учащённом сердцебиении.
- Гипертонический криз. При резком повышении давления происходит спазм мелких артерий, которые питают сердечную мышцу, развивается ишемия. Компенсаторно учащается сердцебиение, что приводит к перегрузке сердца.
- Острые, тяжело протекающие миокардиты. При воспалении миокарда резко снижается насосная функция сердца, изменения касаются сердечного ритма и проводимости.
- Острое нарушение кровотока в сердца. Состояние может быть вызвано разрывом хорды, повреждением клапанного аппарата сердца, инфарктом межжелудочковой перегородки, перфорацией створок клапана, отрывом сосочковой мышцы, которая отвечает за работу клапана.
- Инфаркт миокарда.
- Расслоение аорты.
- Остро возникшее нарушение ритма.
- Тампонада сердца.
Несердечные причины развития острой сердечной недостаточности:
- Приступ бронхиальной астмы. При острой нехватке кислорода и нервном возбуждении нарушается сердечный ритм.
- Злоупотребление алкоголем.
- Тяжёлый инсульт. Нарушается нейрогуморальная регуляция деятельности сердца.
- Некорректная терапия. Злоупотребление лекарственными препаратами и самостоятельная терапия сердечных болезней могут усугубить состояние.
- Интоксикация бактериальными токсинами при сепсисе, септицемии, пневмонии.
Симптомы сердечной недостаточности
Как проявляется сердечная недостаточность у взрослых?
Симптомы хронической сердечной недостаточности начинают проявляться из-за замедления скорости общего кровотока, повышения давления в полостях сердца, уменьшении объёма крови, которые выбрасывает сердце. Даже на начальных этапах определить данное состояние не составляет труда. Сердце не справляется со всем объёмом крови и выводит лишнюю жидкость в «депо» — брюшную полость и нижние конечности, что проявляется в виде отёков на ступнях, бёдрах, икрах, животе. Самыми первыми симптомами является чрезмерно быстрая утомляемость и выраженная слабость. Сердечно-сосудистая недостаточность начинается с одышки и усталости.
Параллельно развиваются и другие признаки сердечной недостаточности. При повышении давления и скоплении жидкости в лёгочной системе развивается диспноэ – нарушение дыхания. Одышка при сердечной недостаточности постепенно усиливается, прогрессирует. Лечение одышки при сердечной недостаточности комплексное и включает применение мочегонных средств.
Сердечная одышка требует грамотной дифференциальной диагностики, т.к. часто нехватка воздуха возникает при заболеваниях лёгочной системы. Сердечная одышка плохо поддаётся медикаментозной терапии. В нормальном состоянии кислород беспрепятственно проходит по богатой капиллярами лёгочной ткани и попадает в системный кровоток. При скоплении жидкости в лёгких кислород не может полноценно поступать в капилляры, что приводит к тахикардии – учащённому сердцебиению.
Пациенты могут просыпаться в ночное время суток от приступов удушья. При выходе жидкости из кровяного русла в органы и ткани наблюдаются нарушения не только дыхания и сна. Пациенты значительно прибавляют в весе из-за выраженных отёков мягких тканей в области живота, бёдер, голеней и ступней.
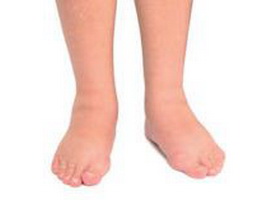
Отёки ног при сердечной недостаточности усиливаются к вечеру, после физической активности. Даже незначительную отёчность ног можно определить путём надавливания пальцем на мягкие ткани в указанных местах. Фото отёка ног при сердечной недостаточности приведено ниже.
Анализы и диагностика сердечной недостаточности
У пациента выслушиваются патологические шумы в лёгких, что обусловлено скоплением жидкости в альвеолах. Наличие лишней жидкости в органах и тканях подтверждается при рентгенологическом исследовании. Наблюдается цианоз – посинение конечностей, что часто сопровождается ознобом и говорит о низком содержании кислорода в крови при сердечной недостаточности.
Диагноз устанавливается по результатам радионуклидной кардиограммы и эхокардиографии. Через вены и артерии проводится катетеризация сердца, которая позволяет измерить давление в полостях сердцах и выявить места закупорки коронарных артерий. Диагностика проводится в условиях круглосуточного стационара. На ЭКГ регистрируются изменения ритма сердца. История болезни позволяет в динамике по кардиограмме оценить эффективность проводимой терапии.
Лечение сердечной недостаточности
Как лечить сердечную недостаточность в пожилом возрасте? Конечно же, предупреждать её развитие с молодости. Своевременно лечить артериальную гипертонию, атеросклероз, вести здоровый образ жизни и грамотно питаться.
Лечение хронической сердечной недостаточности обычно комплексное и включает воздействие сразу на несколько звеньев. Для терапии хронической патологии используются как народные методы и назначение медикаментов, так и оперативное вмешательство.
Лекарства и препараты для лечения сердечной недостаточности
Для лекарственной терапии хронической сердечной недостаточности применяют препараты из разных групп:
- диуретические, мочегонные средства;
- антагонисты альдостерона;
- сердечные гликозиды;
- блокаторы кальциевых каналов;
- нитраты (сосудорасширяющие лекарства);
- бета-блокаторы;
- метаболики;
- ингибиторы АПФ.
Если таблетки не оказывают должного эффекта, то прибегают к хирургическим методам терапии.
Лечение отеков ног при сердечной недостаточности
Отёки на ногах появляются из-за попытки организма избавиться от лишней жидкости и облегчить работу сердца. Отёчность ног является своеобразным индикатором прогрессирования сердечной недостаточности. Назначаются диуретики, под действием которых, из организма выводятся избытки соли и воды вместе с мочой. Это приводит к уменьшению объёма циркулирующей крови, облегчению кровотока и снижению кровяного давления.
Лечение одышки при сердечной недостаточности
Основное лекарство от одышки при сердечной недостаточности — это мочегонное средство, т.к. причиной одышки является жидкость в лёгких. Лечение одышки включает назначение Верошпирона или Эспиро, Торасемида, сердечных гликозидов (Дигоксин). Допускается расширение схемы лечения народными средствами.
Неотложная помощь при острой сердечной недостаточности
Первая помощь при острой сердечной недостаточности должна оказываться прямо на месте возникновения приступа. Главная цель – снизить нагрузку на сердечную мышцу миокарда для максимально правильного перераспределения крови. Симптомы острой сердечной недостаточности:
- усиление одышки (при попытке принять горизонтальное положение одышка усиливается);
- шумное дыхание;
- кашель;
- беспокойство;
- цианоз губ, пальцев, кончика носа;
- чувство страха.
Симптомы острой сердечной недостаточности перед смертью усиливаются. Чувство нехватки воздуха перед смертью усиливается, острая сердечная недостаточность нарастает, что требует оказания безотлагательной помощи. Неотложная помощь включает следующие меры:
- Усадите пациента в удобное положение, максимально приподняв спину. Опустите ноги и руки больного в горячую воду для уменьшения притока крови к сердцу.
- Первая помощь предполагает вызов бригады СМП с подробным описанием диспетчеры всей симптоматики.
- Обеспечить приток свежего воздуха, сняв стесняющую одежду и открыв окно.
- Успокоить больного, если это потребуется.
- Измерить уровень кровяного давления и в зависимости от его показателей дать пациенту таблетку Нитроглицерина и мочегонного средства (Лазикс, Фуросемид). Нитраты можно давать каждые 10 минут, но не более трех таблеток до улучшения состояния, контролируя уровень давления.
Процедуры и операции
Оперативное вмешательство проводится для коррекции основного заболевания:
- реваскуляризация миокарда;
- постоянная бивентрикулярная синхронизирующая электростимуляция синхронизация сердца (ПЭКС);
- протезирование и пластика клапанов;
- стентирование, шунтирование;
- имплантация кардиовертера-дефибриллятора;
- комбинированное применение ПЭКС и ИКД.
Лечение сердечной недостаточности народными средствами
Одним из неприятных симптомов сердечной недостаточности является отёчность. Для ее устранения могут применяться диуретики синтетического производства, но в некоторых случаях допустима их замена народными средствами с мочегонным эффектом. Хорошо себя зарекомендовал от отёков мёд, смешанный с соком редьки (противопоказано пациентам с аллергическими реакциями в анамнезе на мёд).
Мочегонное действие оказывают:
- ландыш;
- настой бархатцев;
- зверобой;
- сок рябины;
- сок цветущего спорыша.
Из этих растений в высушенном виде можно приготовить целебные отвары.
Настой из корня любистока. Залейте измельчённый сухой корень любистока (100 г) чистым спиртом (300 мл) и поместите на 2 недели в тёмное место. Приготовленный настой нужно принимать трижды в день по 1 столовой ложке.
Настой из можжевельника, хвоща и пырея. Смешайте 1 часть корневищ пырея, и по 2 части можжевеловых ягод и хвоща. Залейте 1 чайную ложку смешанных трав стаканом кипятка и дайте настоять в течение 20 минут, после чего процедите. Принимайте полученный настой трижды в день по 1 столовой ложке за 20 минут до приёма пищи.
Настой из василька, дягиля и можжевельника. Смешайте 4 части ягод можжевельника и по 3 части цветков василька и корня дягиля. Чайную ложку полученной смеси заварите в стакане кипятка, дайте настояться в течение 20 минут, после чего хорошо процедите. Полученный настой нужно принимать по 1 столовой ложке 4 раза в день. Средство считается лучшим для избавления от сильных отёков.
Хвощ и берёзовые листья. Приготовьте сбор из равных частей двух компонентов. Залейте 0,5 л кипятка 2 столовые ложки, прикройте крышкой и поставьте остужаться. Ежедневно нужно принимать по 0,5 стакана перед приёмом пищи 4 раза в день.
Толокнянка и грыжник. Смешайте в равных пропорциях сушёный грыжник и толокнянку. В ковшик засыпьте 2 столовые ложки смеси и залейте 0,5 литрами кипятка, прокипятите в течение 10 минут. Остудите и отфильтруйте отвар. Принимать нужно по 1/3 стакана трижды в день.
При сердечной недостаточности помогают и народные рецепты боярышника. Полезные компоненты, входящие в состав растения, стимулируют работу сердца, избавляют от переутомления и тонизируют миокард. Рекомендуемые рецепты:
- Насыпьте в заварник 70-100 грамм чёрного чая и смесь из 1 чайной ложки цветков ромашки, перечной мяты, пустырника, валерианы. Добавьте 1-2 столовые ложки плодов шиповника. Заварите смесь до максимальной крепости и употребляйте как обычный чай.
- Добавьте к стакану размороженных или свежих измельчённых плодов боярышника 1 стакан воды. Медленно прогрейте до 30-35 градусов и заверните в марлю. Выжмите сок из ягод. Полученный раствор нужно принимать 3-4 раза в сутки за 1 час до приёма пищи по 1 столовой ложке.
- Измельчите 1 столовую ложку ягод боярышника и залейте 1 стаканом воды, оставьте настаиваться в течение получаса. Процедите настой через марлю и пейте по полстакана каждое утро и вечер.
- Настойка из корня женьшеня. Измельчите высушенный корень и залейте водкой. Настаивайте женьшень в течение 4-х недель, периодически взбалтывая. С профилактической целью полученную настойку нужно принимать за 30 минут до еды дважды в день по 20 капель. Для лечения дозу увеличивают до 30-40 капель, предварительно посоветовавшись с лечащим доктором.
Профилактика сердечной недостаточности
Принято выделять первичную и вторичную профилактику вне зависимости от того, страдает ли пациент от сердечной недостаточности или же желает только предупредить её развитие. Основная цель первичной профилактики это своевременное выявление и устранение уже имеющихся заболеваний сердечно-сосудистой системы, которые могут послужить пусковым механизмом для развития сердечной недостаточности.
Первичная профилактика включает соблюдение основных принципов правильного питания и здорового образа жизни:
- регулярные, адекватные физические нагрузки;
- отказ от жирной и слишком сладкой пищи;
- контроль индекса массы тела;
- отказ от табакокурения;
- соблюдение режима труда и отдыха;
- отказ от употребления алкогольсодержащих и газированных напитков.
Рекомендуется максимально отгораживать себя от стрессовых ситуаций, т.к. при нервном перевозбуждении вырабатывается стрессовый гормон кортизол, который в избыточном количестве ведёт к сбою в работе сердечно-сосудистой системы и даже может привести к инфаркту миокарда. Под воздействием кортизола спазмируются артерии, провоцируя развитие сердечной недостаточности.
Вторичная профилактика проводится в том случае, если у пациента уже есть одно или несколько заболеваний. Вторичная профилактика направлена на устранение основным причин развития патологии и подавление отдельных симптомов.
Сердечная недостаточность у детей
У новорожденных детей сердечная недостаточность провоцируется в большинстве случае пороками сердца, особенно комбинированными и тяжёлыми. У грудничков патология развивается не только из-за врождённых аномалий, но и вследствие врождённого миокардита. Если у ребёнка грудного возраста диагностируется поражение клапанов, инфекционный эндокардит, то это также может привести к сердечной недостаточности.
У детей постарше (7 лет и более) сердечно-легочная недостаточность развивается из-за ревматизма, который проявляется поражением сердечной мышцы и приобретёнными клапанными пороками.
Легочно-сердечная недостаточность у детей любого возраста может развиться в результате:
- хронической тахиаритмии;
- кардиомиопатии;
- заболеваний почечной системы (начинается с олигурии либо анурии);
- тяжёлых анемий;
- перегрузки сердца из-за избыточной инфузионной терапии;
- травматических повреждений;
- операций на сердце.
Диета при сердечной недостаточности
Одно из условий успешной терапии и сохранения здоровья пациента с сердечной недостаточностью — это контроль питания. Зачастую злоупотребление алкогольсодержащими напитками, неправильный образ жизни, курение негативно сказываются на течении заболевания. Важно понимать, что при сердечной недостаточности страдают все органы и системы. Именно поэтому питание должно быть сбалансированным и правильным. В рацион питания должны быть включены следующие продукты:
- нежирные сорта мыса птицы;
- морепродукты;
- шпинат;
- орехи;
- гречка;
- овсянка;
- крупы;
- печень трески;
- обезжиренные молочные продукты.
Блюда нужно готовить на пару либо отваривать. Недопустимо употребление острого, пряного, жареного и консервированного. В приоритете – зелёный чай. Необходимо полностью отказаться от потребления чёрного чая и кофе.
Прогноз
Каждый второй пациент с установленным диагнозом проживает более 5 лет. Однако прогнозы во многом зависят от сопутствующей патологии, степени тяжести, эффективности назначенной терапии, возраста, образа жизни. Лечение направлено на улучшение работы левого желудочка, улучшение качества жизни и восстановление трудоспособности. Терапия, начатая на самых ранних этапах, значительно улучшает жизненный прогноз пациента.
Список источников
- Галявич А.С., «Диагностика и лечение хронической сердечной недостаточности сегодня
- », Регулярные выпуски «РМЖ» №12 от 02.06.2014
- Либис Р.А. , Коц Я.И. , Агеев Ф.Т. 1 , Мареев В.Ю. «Качество жизни как критерий успешной терапии больных с хронической сердечной недостаточностью», Регулярные выпуски «РМЖ» №2 от 26.01.1999
- Терещенко С.Н. «Возможности и перспективы инотропной терапии хронической сердечной недостаточности», Регулярные выпуски «РМЖ» №2 от 26.01.1999
Источник: medside.ru
Причины
Причины развития сердечной недостаточности различны. Это:
- увеличение нагрузки на сердце вследствие увеличения объема циркулирующей крови;
- ослабление сократительной функции миокарда;
- болезни и поражения наружной, средней или внутренней оболочек сердца (эпикарда, миокарда, перикарда);
- дефекты сердечных перегородок;
- заболевания клапанов сердца.
Поражения клапанов и перегородок связано в основном с пороками, которые могут быть как приобретенными, так и врожденными. При пороках сердца его мышечная оболочка ослабевает и сердце работает как насос, который вынужден качать кровь «на износ». Камеры сердца перегружаются. Вообще, функция миокарда может быть увеличена либо уменьшена, что в любом случае нехорошо для сердечно-сосудистой системы. Суть в том, что нарушение кровообращения и сердечного ритма служит предпосылкой развития недостаточности. Так, часто встречающаяся тахикардия (увеличение частоты ритма) и одышка — это самые ранние признаки сердечной недостаточности. Происходящая далее задержка в организме солей и жидкости ухудшает состояние и приводит к нарастанию клинических симптомов. Давление на сердце становится сильнее, появляются отеки, может развиться дистрофия некоторых органов.
Признаки болезни
Острая сердечная недостаточность в зависимости от своего вида протекает с теми или иными симптомами. Самые выраженные из них:
- левожелудочковая проявляется либо астмой с одышкой, удушьем, кашлем (чаще ночью), либо симптомами отека легких, а клинически — удушьем, бледностью и посинением носогубного треугольника;
- при правожелудочковой начинаются боли справа под ребрами, увеличение сердечных сокращений (тахикардия), более или менее сильное посинение конечностей рук и ног, губ, кончика носа, ушей, при этом конечности холодные на ощупь, вены на шее выпяченные и набухшие.
Острая сердечная недостаточность всегда начинается резко и требует неотложной медицинской помощи. На счету — каждая минута, следует начать оказывать первую помощь и как можно раньше доставить потерпевшего в больницу. В отличие от острой, хроническая сердечная недостаточность начинается с небольшого и малозаметного ухудшения состояния, но все названные выше признаки со временем нарастают и становятся более выраженными. При этом на фоне одышки, тахикардии, посинения конечностей, их холодности на ощупь отмечаются нарушения в работе тех или других органов. К врачу заболевших часто приводят симптомы уже в начале своего развития: беспокоящее утомление и сердцебиение при ходьбе и нагрузках, которых ранее не наблюдалось. Хронический процесс и неполадки с сердцем можно выявить уже при первой стадии, на осмотре у врача — методами детального опроса, выслушивания органов и их простукивания. Далее диагноз подтверждается другими видами исследований (эхо- и реокардиография, рентген и др.).
Терапия
Лечение хронической сердечной недостаточности всегда комплексное, возможно, с хирургической коррекцией сердечного порока. Ограничивается нагрузка на работу сердечно-сосудистой системы, чтобы как можно меньше проявлялась одышка и учащенное сердцебиение. При 2-3-й степенях режим — постельный (либо полупостельный). Большую роль в лечении играет соблюдение специальной диеты: ограничивается до минимума употребление соли, при тяжелом состоянии поваренная соль на время исключается вообще. Ограничивается прием жидкостей. Меню состоит в основном из белковой пищи, легко усваиваемых жиров, рацион обогащается витаминами. Порции маленькие, но питание частое, около 5 раз в сутки. Лечение хронической сердечной недостаточности в большой степени симптоматическое. Назначаются сердечные гликозиды, мочегонные, препараты, снижающие давление и нагрузку на сердце и сосуды, средства для предупреждения или купирования аритмии, препараты калия. При обнаружении каких-либо настораживающих симптомов следует не медля обратиться к врачу. Болезнь легче предупредить!
Источник: www.vahaklinika.ru
Строение сердца
Чтобы понять, в чем заключается патогенез сердечной недостаточности, стоит разобраться в анатомии главного органа человеческого тела. Сердце – это полый орган с четырьмя камерами: два желудочка и два предсердия. Верхние отделы, или предсердия, отделяются от других камер двухстворчатым и трехстворчатым клапанами.
Кровообращение, создаваемое сердцем, непрерывно. Оно проходит по большому и малому кругам. Малый круг кровообращения начинается из правого желудочка, оттуда кровь перетекает в легкие. Двигаясь по мелким капиллярам легочных альвеол, она отдает углекислый газ и возвращается в левое предсердие, насыщенная кислородом.
У сердца есть четыре важных функции:
- автоматизм – способность самостоятельной выработки электроимпульсов для ритмичных сокращений, обеспечивающих синусовый узел;
- сократимость – перекачивание крови по всему организму, работа в качестве насоса; сердце сокращается, следовательно, полости уменьшаются, таким образом, кровь выталкивается в артерии;
- возбудимость – возбуждение миокарда под влиянием импульсов;
- проводимость – специальные пути ведут импульсы из синусового узла к сокращающейся мышце.
Сердце состоит из околосердечной сумки и трех оболочек:
- перикард, или околосердечная сумка, поддерживает весь орган, крепится к грудной кости и диафрагме наружным волокнистым слоем;
- эпикард, или наружная оболочка, — соединительная ткань, образующая тонкую прозрачную пленку, плотно прилегающую к мышечной оболочке; благодаря эпикарду сердечная мышца легко скользит, расширение происходит беспрепятственно;
- миокард, или мышечная оболочка, мощная мышца, состоящая из двух слоев в предсердиях и трех слоев в желудочках; миокард может увеличиться в размерах, огрубеть, уменьшиться – это явные причины сердечной недостаточности;
- эндокард, или внутренняя оболочка, обеспечивает гладкость сердечных полостей, так как состоит из эластических и коллагеновых волокон; кровь отлично скользит внутри камер, иначе возможно возникновение пристеночных тромбов.
Причины развития патологии
Рассмотрим, как распознать сердечную недостаточность. Механизм развития хронической формы медленный: от нескольких недель до полугода и более. Здесь можно выделить шесть основных фаз:
- Повреждение сердечной мышцы. Может возникнуть после продолжительных нагрузок или заболевания сердца.
- Сократительная функция дает сбой: левый желудочек сокращается слабее, запуская в артерии меньше крови, чем нужно.
- Компенсационная стадия: для возвращения сердцу былой работоспособности включаются механизмы компенсации. Жизнеспособные кардиомиоциты растут, в результате чего мышцы левого желудочка гипертрофируются. Адреналин выделяется в больших объемах, сердце начинает работать интенсивнее. В гипофизе вырабатывается гормон антидиуретик, увеличивающий содержание воды в крови. Сердечная недостаточность на стадии компенсации характеризуется ростом общего объема крови в организме.
- Истощение резервов. Снабжение кардиомитоцитов питательными веществами и кислородом изматывает сердце, оно расходует все свои запасы, в результате наступает нехватка энергии и кислорода.
- Декомпенсация. На этом этапе нарушенное кровообращение уже нельзя компенсировать, нормальная деятельность миокарда уже невозможна. Сердце сокращается и расслабляется медленно и слабо.
- Развитие сердечной недостаточности. Симптомами здесь являются слабые и медленные сокращения мышцы, кислородное голодание всех тканей и органов, нехватка питательных веществ.
Острая сердечная недостаточность развивается стремительно, нет разбивки на стадии, как при ХСН (хронической сердечной недостаточности). Вялость сокращений миокарда провоцируют тяжелые аритмии, инфаркт, острый миокардит. Снижается количество крови, входящей в артериальную систему.
Итак, почему возникает сердечная недостаточность. Этиология СН лежит в серьезных кардиальных нарушениях, недуг является следствием сердечно-сосудистых патологий. Только в редких случаях СН свидетельствует о начале какой-либо болезни, например, дилатационной кардиомиопатии. Гипертония может продлиться несколько лет до тех пор, пока не появятся первые симптомы сердечной недостаточности.
Причинами сердечной недостаточности хронической формы являются следующие:
- артериальная гипертензия – нарушение кровотока из полости сердца, скопление большого количества крови внутри него; усиленная работа сердечной мышцы значительно утомляет ее, камеры сильно растягиваются;
- миокардит – воспаление миокарда, ведущее к нарушениям проводимости и способности сердца сокращаться, растяжению стенок;
- перикардит – воспаление околосердечной сумки, в результате образуются препятствия механического характера, и полости сердца заполняются медленнее;
- болезнь сердечных клапанов: в итоге в желудочки поступают излишки крови, происходит их гемодинамическая перегрузка;
- стеноз устья аорты: просвет аорты сужается, и кровь накапливается в левом желудочке, в результате чего давление внутри растет, а сам он растягивается, ослабляя миокард;
- тахиаритмия: во время диастолы происходит сбой притока крови в сердце;
- дилатационная кардиомиопатия: сердечная стенка растягивается и становится тоньше, что провоцирует сокращение выброса крови в артерии вдвое;
- инфаркт миокарда и ишемическая болезнь сердца: нарушают приток крови к сердечной мышце;
- гипертрофическая кардиомиопатия: стенки желудочков становятся толще, а полость внутри уменьшается;
- Базедова болезнь. Характеризуется избыточным количеством гормонов щитовидной железы в крови, а они отравляют сердце.
Все эти процессы влекут за собой ослабление сердечного функционала, включая механизмы компенсации, направленные на нормализацию кровообращения. Оно, все же, восстанавливается на некоторое время, однако через определенный интервал резервы оказываются исчерпанными, и возникают новые степени сердечной недостаточности.
К причинам возникновения острой сердечной недостаточности относятся:
- осложнение ХСН: к нему ведут тяжелые физические нагрузки и сильное психоэмоциональное напряжение;
- гипертонический криз: резкий скачок давления, провоцирующий спазм питающих сердце мелких артерий, как следствие – ишемия; ЧСС растет, что ведет к перегрузке органа;
- тампонада сердца – скопление жидкости в промежутке между перикардом и сердцем; происходит сдавливание полостей сердца, полноценные сокращения невозможны;
- тромбоэмболия легочной артерии – в сосудах легких растет давление, а это нагружает правый желудочек;
- острые нарушения сердечного ритма: биение сердца ускоряется, значительно перегружая его;
- острые тяжелые миокардиты: воспаленный миокард способствует нарушению проводимости и ритмичности сердцебиений, к тому же насосная функция резко ухудшается;
- острое нарушение внутрисердечного кровотока ведет к разрыву хорды, повреждению клапана или его сдерживающей створки, перфорации клапанных створок, отрыву сосочковой мышцы, инфаркту межжелудочковой перегородки;
- расслоение аорты вызывает сбои в деятельности всего органа, а также нарушает отток крови из левого желудочка;
- брадикардия и тахикардия: значительно сбитый ритм мешает миокарду нормально сокращаться.
Помимо указанных причин встречаются также несердечные:
- малокровие;
- лихорадка;
- гипертиреоз;
- алкоголизм;
- пневмония;
- анемия;
- почечная недостаточность;
- интенсивное ожирение;
- ОРВИ;
- ревматизм.

В результате чрезмерной перегрузки, переутомления и нарушения кровоснабжения сердца, которые могут быть обусловлены пороками сердца, артериальной гипертонией, инфарктом миокарда, физическими перегрузками или токсическими влияниями, сердечная мышца перестает справляться со своими задачами в полной мере, т.е. возникает функциональная сердечная недостаточность.
Недостаточная сократительная деятельность сердца приводит к неблагоприятным изменениям кровообращения, по причине которых возникают дальнейшие расстройства в органах и тканях.
I степень – сердечная недостаточность симптоматически выражается только при очень больших нагрузках;
II А степень – выражается слабо, симптомы возникают при значительных нагрузках;
II Б степень – постоянные ярко выраженные симптомы;
III степень – тяжелые расстройства и дистрофические изменения тканей и органов.
В зависимости от критериев, лежащих в основе классификации, можно выделить многочисленные формы сердечной недостаточности.
— миокардиальная (как следствие повреждения миокарда);
— перегрузочная;
— смешанная.
— острая сердечная недостаточность (патологический процесс протекает за часы или минуты);
— хроническая сердечная недостаточность (патологические изменения занимают годы, месяцы, недели).
— первичная / кардиогенная (снижается сократительная функция);
— вторичная / некардиогенная (на основании снижения притока венозной крови).

— левожелудочковая сердечная недостаточность;
— правожелудочковая сердечная недостаточность;
— тотальная /смешанная (поражены оба отдела).
— систолическая сердечная недостаточность (нарушение насосной функции сердца);
— диастолическая сердечная недостаточность (нарушение фазы расслабления сердца).
Также следует отметить, что часто наблюдается так называемая сердечно дыхательная недостаточность (чаще употребляют названия – сердечно-легочная или легочно-сердечная недостаточность), т.е. присоединение к сердечной недостаточности также и дыхательной (легочной).
В других наших статьях читайте более подробно о том, что такое сердечная недостаточность, каковы ее признаки, причины, как диагностируется и лечится сердечная недостаточность.
При появлении признаков сердечной недостаточности – необходимо обратиться немедленно к врачу кардиологу.
Разновидности сердечной недостаточности
Существует классификация сердечной недостаточности, основывающаяся на продолжительности развития:
- Хроническая. Развивается медленно. Причины: гипертония, затяжная анемия, хроническая недостаточность дыхательных путей, порок сердца.
- Острая. Этой форме характерно молниеносное формирование. Симптомами сердечной недостаточности острой формы являются: кардиогенный шок, сердечная астма, отек легких. Причинами возникновения служат острая недостаточность клапана аорты и митрального клапана, инфаркт миокарда, разрыв стенки левого желудочка.
В то же время хроническую форму можно классифицировать следующим образом:
- При сердечной недостаточности 1-й степени наблюдаются скрытые сбои в процессах кровообращения на начальных этапах. Они могут проявляться основными признаками сердечной недостаточности: одышкой, повышенной утомляемостью, усиленным ритмом биения сердца. Как правило, в состоянии покоя данные симптомы исчезают.
- При 2-й степени ХСН, так называемая умеренная сердечная недостаточность: обнаруживаются сердечно-сосудистые расстройства в состоянии покоя.
- Третья степень: устойчивые нарушения метаболических процессов, присутствие помех для кровотока, необратимые разрушения тканей и органов провоцирует сильная сердечная недостаточность.
Классификация патологического состояния по областям поражения:
- Левожелудочковая: перегрузка развивается вследствие инфаркта миокарда, к примеру, когда аорта сужается, а может быть, из-за снижения частоты сокращений мышцы.
- Правожелудочковая: перегружен правый желудочек, что вызывает, например, легочная гипертензия.
- Смешанная форма: одновременная перегрузка обоих желудочков.

Нью-йоркская кардиологическая ассоциация приняла классификацию сердечной недостаточности, подразделяющейся на четыре категории в соответствии со степенью ограничения физической активности. Выделяют следующие функциональные классы:
- Нет ограничений физической активности, качество жизни остается прежним.
- Физическая активность разрешена, отдых пациента ничем не осложнен.
- Принадлежность к третьему функциональному классу сердечной недостаточности означает значительный спад работоспособности, состояние улучшается во время отдыха.
- Работоспособность утрачена полностью или частично. В спокойном состоянии, когда пациент отдыхает, четкие боли в груди являются признаками сердечной недостаточности.
Симптоматика заболевания
У острой правожелудочковой сердечной недостаточности признаком является застой крови в сосудах большого круга кровообращения:
- артериальное давление падает, так как сокращается сердечный выброс, это проявляется бледностью, слабостью, усиленным потоотделением;
- биение сердца усиливается: происходит это в результате нарушения кровотока по сердечным коронарным сосудам, из-за чего постепенно нарастает тахикардия, а вместе с ней возникают головокружения, тяжесть в груди и одышка;
- шейные вены сильно набухают, особенно при вдохе, это можно объяснить ростом давления в грудной клетке и затрудненным притоком крови к сердцу;
- застой в легких не наблюдается;
- появляются отеки, им способствует замедленное кровообращение, задержка жидкости в тканях, повышенная проницаемость капиллярных стенок, нарушенный водно-солевой обмен, поэтому и происходит скопление жидкости в конечностях и полостях.
Острая левожелудочковая форма является следствием кровяного застоя в малом круге кровообращения, то есть, в легочных сосудах. Основные симптомы застойной сердечной недостаточности проявляются в виде отеков легких и сердечной астмы:
- приступ сердечной астмы бывает ночью или после физической нагрузки, когда застой крови в легких становится сильнее, появляется интенсивная одышка, сопровождающая ощущением нехватки воздуха. Приходится дышать ртом, чтобы обеспечить приток достаточного количества кислорода;
- кашель начинается с сухого, а потом переходит во влажный, выделяется мокрота розоватого оттенка, но это не вызывает облегчения;
- выделение пены из легких: в альвеолы просачивается жидкость, вспенивающаяся сильнее с каждым вдохом, мешая нормальному растяжению легких; пена выходит с кашлем, сочится изо рта и носа;
- боль в сердце отдает в заднюю часть грудины, в локоть, лопатку, шею;
- отек легких давление в легочных капиллярах растет, из-за этого кровь и жидкость просачиваются в альвеолы и в пространство вокруг легких. Вследствие этого сильно страдает газообмен, насыщение крови кислородом происходит не в полной мере. Слышны влажные хрипы в легких и клокочущее дыхание. Вдохи учащаются до 30–40 в минуту, дыхание сильно затрудняется, межреберные мышцы и диафрагма заметно напряжены;
- вынужденное сидячее положение: ноги должны быть опущены, чтобы кровь из легочных сосудов отходила лучше прямо в нижние конечности;
- психическое возбуждение и спутанное сознание: ЗСН левого желудочка нарушает кровообращение в головном мозге. Симптоматика застойной сердечной недостаточности проявляется кислородным голоданием, обмороками, головокружениями, страхом смерти.
Что такое сердечная недостаточность хронической формы, и каковы ее симптомы:
- отеки: сперва отекают ноги, вены переполняются, в межклеточное пространство проникает жидкость; далее скопление жидкости наблюдается в плевральной и брюшной полостях;
- цианоз: нехватка кислорода в крови, кожа бледнеет, появляется синеватый оттенок; явные признаки цианоза проявляются на мочках ушей, кончике носа и подушечках пальцев;
- одышка: мозгу не хватает кислорода, голодание проявляется при повышенной активности, а при тяжелой сердечной недостаточности еще и в покое;
- непереносимость физических нагрузок: всему причиной неспособность сердца обеспечить полноценное кровообращение, что при активных движениях вызывает одышку, слабость и боль за грудиной;
- застой крови в сосудах внутренних органов мешает нормальной работе печени, почек, органов ЖКТ и ЦНС.
Признаки сердечной недостаточности также отчетливо прослеживаются на работе других органов. В эпигастральной области ощущается пульсация, возможны запоры, тошнота и рвота, боли в желудке. Печень увеличивается в размерах и болит, всему виной застоявшаяся в органе кровь. Почки хуже работают, количество выделяемой мочи уменьшается, повышается ее плотность, там присутствуют белки, цилиндры, клетки крови.
Методы и средства диагностики

Главный вопрос, как определить сердечную недостаточность. Для этого, кроме рядового осмотра кардиологом, потребуется использование целого ряда методов диагностики сердечной недостаточности.
- ЭКГ – электрокардиография – выявляет разнообразные аритмии, ишемию и гипертрофию миокарда. Это неспецифический исследовательский метод, применяется не только для диагностики сердечной недостаточности, но и для выявления других проблем.
- Нагрузочные тесты помогают получить данные о том, насколько развита насосная функция сердца. Больной преодолевает нагрузку под наблюдением врача, которую постепенно увеличивают. Здесь используют специальное оборудование, выдающее нагрузку дозировано: особый велотренажер и беговая дорожка для кардиотренировок.
- ЭхоКГ – ультразвуковой метод исследования сердца, позволяющий определить причину сердечной недостаточности, а также облегчающий оценку сократительной функции желудочков. Данный метод диагностики может без сторонней помощи показать приобретенный или врожденный порок сердца, артериальную гипертензию, ишемию и т. д. С помощью ЭхоКГ определяется сердечная недостаточность у новорожденных. Его можно использовать на промежуточных этапах лечения для оценки достигнутых результатов.
- Рентгенография – исследование органов грудной клетки при помощи рентгеновского снимка. Помогает выявить застойные явления в малом круге кровообращения и кардиомегалию. Некоторые сердечные болезни удобнее выявлять именно этим способом. Так же, как и ЭхоКГ, он применяется для поэтапного отслеживания результатов.
- Радиоизотопное исследование: в организм вводятся радиоизотопные препараты, впоследствии распределяющиеся по определенным каналам, что способствует максимально точной оценке сократительной функции желудочков, включая уровень вместимости крови.
- ПЭТ – позитронно-эмиссионная томография – самый современный метод ядерной диагностики, очень дорогостоящий и редко встречающийся на данный момент. Особая радиоактивная «метка» оценивает зоны «живого» миокарда, чтобы можно было проводить коррекцию лечения сердечной недостаточности.
Методы диагностики сердечной недостаточности дополняются выслушиванием сердца и исследованием натрийуретических пептидов в плазме.
Лечение сердечной недостаточности проводится согласно результатам обследования и по назначению врача.
Лечение острой формы
Вылечить сердечную недостаточность, получив положительный результат, лучше при обнаружении самых первых признаков. Хроническая форма лечится долго, нужно запастись терпением и финансами. В большинстве случаев терапия проводится на дому, однако бывают ситуации, когда приходится прибегать к госпитализации.
Терапия сердечной недостаточности хронической формы направлена на достижение следующих результатов:
- Сокращение интенсивности клинических проявлений: отеков, утомляемости, одышки.
- Минимизация вероятности развития острой сердечной недостаточности.
- Защита и реабилитация внутренних органов, страдающих от неполноценного кровообращения.
Госпитализация пациента необходима при таких показаниях:
- незначительная эффективность амбулаторного лечения;
- явная отечность, требующая введения диуретиков внутримышечно;
- слабый сердечный выброс, свидетельствующий о необходимости инотропной терапии;
- нарушение ритмичности сердцебиений;
- осложнения сердечной недостаточности;
- значительное ухудшение состояния.
Рассмотрим, как лечить сердечную недостаточность. Хроническая форма заболевания требует назначения обширного списка лекарственных средств.
- Сердечные гликозиды: «Дигоксин» борется с фибрилляцией, расширяет сосуды, выводит жидкость.
- Бета-адреноблокаторы: «Метопролол» купирует аритмию и боль в сердце, уменьшает ЧСС и восприимчивость миокарда к нехватке кислорода.
- Мочегонные антагонисты альдостерона: «Спиронолактон» выводит жидкость, не уменьшая содержание магния и калия.
- Блокаторы рецепторов ангиотензина II: «Атаканд» снижает давление в легочных капиллярах, расслабляет кровеносные сосуды.
- Нитраты: «Нитроглицерин» улучшает питание миокарда благодаря расширению коронарных сосудов, способствует компенсации кровоснабжения в участки, пострадавшие от ишемии. Улучшает обмен веществ в тканях сердечной мышцы.
- Симпатомиметики: «Допамин» тонизирует сердце и пульсовое давление. Действует как мочегонный препарат, а также расширяет сосуды.
Вообще, что принимать при сердечной недостаточности, решает только врач. Он же делает назначения.
Острая сердечная недостаточность требует лечения в реанимации или неотложных мероприятий на месте. Оказываемая первая помощь такому пациенту преследует основные цели:
- Как можно скорее восстановить кровообращение в жизненно важных органах.
- Стабилизировать сердечный ритм.
- Ослабить основные проявления болезни.
- Восстановить ток крови в питающих сердце сосудах.
Для ослабления симптомов острой формы для начала купируют приступ, а затем начинают основные терапевтические мероприятия:
- Вазодилататоры: «Нитропруссид натрия» понижает АД, расширяет артерии и вены, стимулирует сердечный выброс.
- Симпатомиметики: «Допамин» способствует движению крови в венах, сужает просвет крупных сосудов.
- Ингибиторы фосфодиэстеразы III: «Милринон» тонизирует сердечную мышцу, устраняет спазмы сосудов в легких.
- Наркотические анальгетики: «Морфин» успокаивает, борется с одышкой и болью, замедляет ЧСС при тахикардии.
- Кардиотонические негликозидные препараты: «Левосимендан» делает сократительные белки более чувствительными к кальцию. Желудочки сокращаются сильнее, что никак не влияет на расслабление.
- Диуретики: «Фуросемид», «Торасемид» увеличивает количество выводимой мочи за счет лишней жидкости. Отеки исчезают, сопротивление сосудов снижается, сердце разгружается.
Профилактика сердечной недостаточности тоже очень важна. Нужно стремиться не допускать развития провоцирующих ее болезней: гипертонии, ИБС, пороков сердца и т. д. Чтобы негативные процессы не прогрессировали, больной должен придерживаться предписанного режима физической активности, постоянно наблюдаться у кардиолога и не пропускать прием выписанных лекарств.
Источник: madambijou.ru