Центральная нервная система — это сложный механизм, который еще не до конца изучен. Все же, уже известно достаточно много. По крайней мере, с точки зрения строения и анатомических особенностей тканей.
Глиоз — это хронический дегенеративный патологический процесс, при котором происходит постепенное разрушение функционально активных клеток нервных тканей.
Понять суть явления довольно трудно, если не знать о чем речь. Рассмотрим, как же устроен головной мозг в двух словах.
Церебральные структуры состоят из нескольких типов клеток:
- Нейроны. Собственно, те самые цитологические единицы, которые отвечают за генерацию и распределение электрического импульса.
Именно эти биосигналы, как предполагает наука, позволяет нам мыслить, запоминать. То есть это основа высшей нервной, когнитивной деятельности. Составляют почти половину от общего объема клеточных структур или, точнее, порядка 40%.
- Нейроглия. Представлена примерно в таком же количестве, как стало относительно недавно известно. Сама по себе крайне неоднородна: есть астроциты, олигодендроциты и другие структуры.
И их тоже можно подразделить более дробно по строению. Суть в другом. Они отвечают за защиту нейронов, продвижение нервного импульса. То есть создают то самое безопасное окружение для нормальной работы ЦНС.
- Эпендимарные клетки. Собственно, внешняя выстилка тканей. Первый «оборонительный» рубеж, если уместно так говорить.
Глиоз головного мозга представляет собой постепенное разрушение тканей-нейронов и замещение пустого образовавшегося пространства нейроглиальными структурами.
Понятно, что последние не способны выполнять функции полноценных клеток ЦНС, потому активность церебральных структур временно падает. Проявляется это очаговыми симптомами. В зависимости от места поражения. Далее наступает частичное восстановление, и адаптация головного мозга.
Глиоз очень трудно поддается коррекции. Радикально ничего сделать вообще невозможно, потому как нервные ткани уже не восстановишь. Остается реабилитация и качественная коррекция симптоматики.
Что же нужно знать о патологии, как ее облегчить, устранить? Попробуем разобраться.
Суть и механизм развития процесса
О характере расстройства уже было сказано. Речь идет о разрушении функционально-активных тканей и замещении их другими, теми, которые выполняют барьерную функцию. Тут можно провести довольно наглядную аналогию.
Клетки-кардиомиоциты обеспечивают сократимость сердца. Если они разрушаются и отмирают после инфаркта, воспаления, измененное место закрывается рубцовыми структурами. Поврежденный участок уже не может нормально сокращаться.
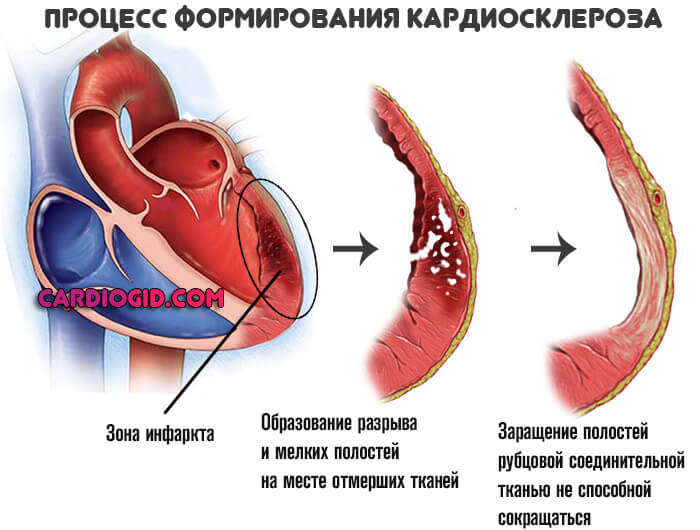
Точно то же самое происходит и в головном мозге. Нейроны отмирают, здесь нервные импульсы не генерируются и не передаются дальше.
Нейроглия — хорошая защита, обеспечитель местного обмена веществ и питания, но не более. Функциональные возможности головного мозга пропорционально падают.
Патологический процесс не развивается из пустого места. Что же тому виной?
Есть несколько механизмов нарушения, все они болезнетворные:
- Метаболические дисфункции. Классическая форма расстройства — это рассеянный склероз. Встречается по не до конца понятным причинам. По всей видимости, виной всему особенности наследственности, генетики.
Суть нарушений заключается в скудном и некачественном питании на местном уровне, недостаточном обмене веществ с накоплением токсичных соединений, которые разрушают ткани.
При должной терапии удается затормозить прогрессирование патологического процесса, но не устранить его полностью.
- Врожденные аномалии. Обусловленные негативной генетикой и наследственными факторами. Заболевания не лечатся, остается только бороться с симптомами.
- Воспалительные процессы. В основном, инфекционного рода. Например, менингит и энцефалит. Они различны по происхождению, но дают примерно одинаковые результаты. Без качественной терапии клетки мозга разрушаются, человек страдает от неврологического дефицита.
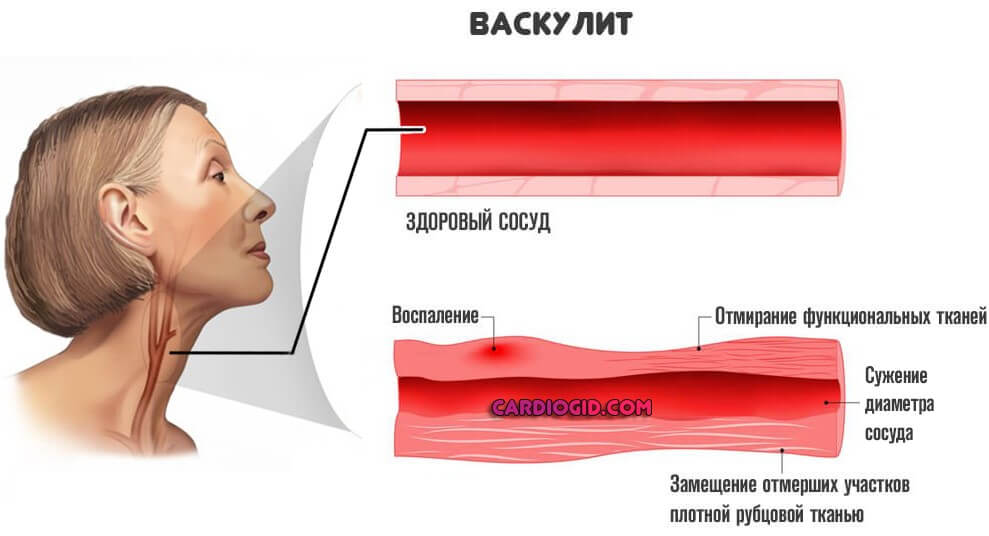
- Аутоиммунные явления. Наиболее частый вариант расстройства — так называемый васкулит. В этом случае страдают сосуды вокруг пораженной артерии. Это хорошо видно по МРТ.
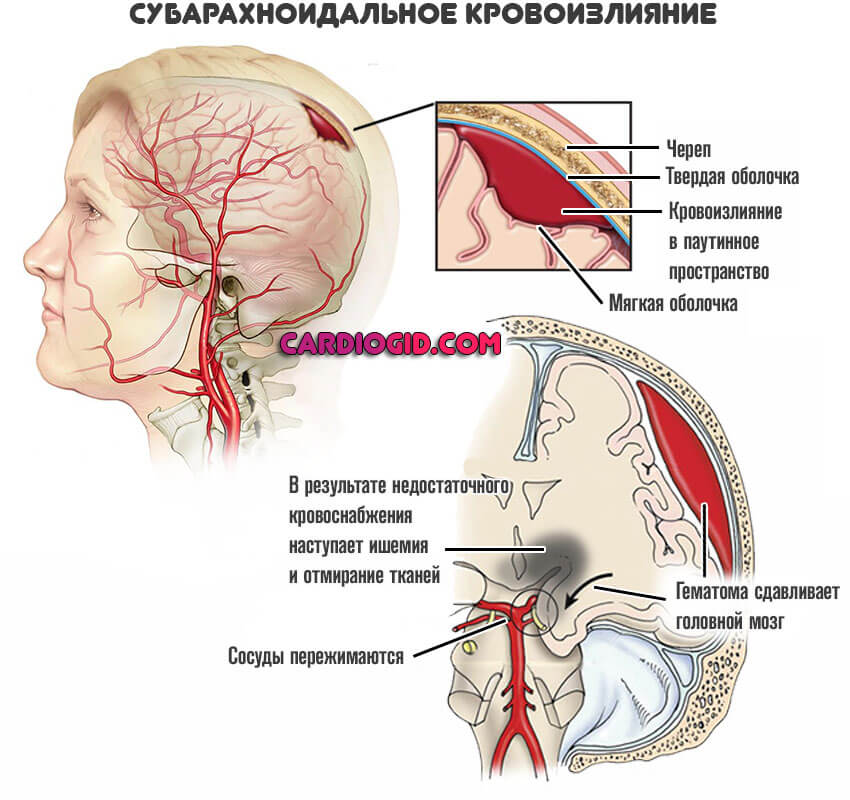
- Травмы тканей. Черепно-мозговые повреждения. Любого характера. Чем они тяжелее, чем дольше длится недостаток трофики, тем выше вероятность патологического процесса.
- Ишемия. Классика жанра. Глиоз сосудистого генеза развивается на фоне энцефалопатии, после перенесенного инсульта и связан с недостаточным питанием тканей на местном уровне. Это как раз тот дистрофический процесс, который и приводит к неврологическому дефициту после острого состояния.
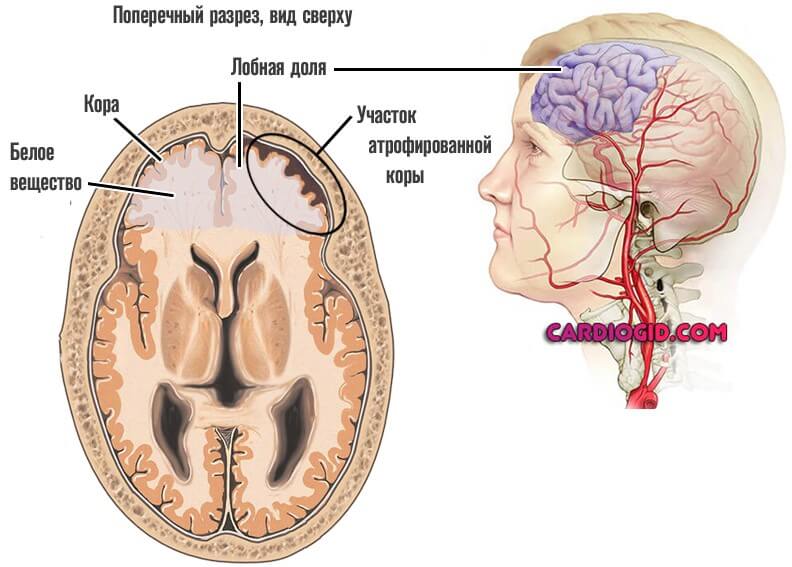
Перечень очень обобщенный. О конкретных причинах речь пойдет далее.
Классификация
Подразделить патологический процесс можно по 4-м критериям. Первый и наименее понятный простому пациенту — это по структуре клеток, которые замещают нейроны.
По структуре клеток
Глия, как уже было сказано, очень неоднородна. Можно встретить разные типы клеток. Самые многочисленные — это так называемые астроциты. Название они получили за внешнее сходство со звездой.
Эти цитологические единицы различны по строению и, частично, по функциональным возможностям.
- Существуют волокнистые клетки. Которые имеют очень длинные отростки.
- Есть протоплазматическая разновидность. Крупные и «мясистые».
Соответственно, исходя из того, какие структуры в основном преобладают в пораженном участке, выделяют:
- Анизоморфный глиоз. Большая часть местных клеток — это протоплазматические астроциты. При этом разрастание тканей очень несистемное, хаотичное.
Нельзя выделить четкого паттерна распространения. Потому возможны рассеянные очаги глиоза. Это не хорошо, ведь будут вовлечены разные участки мозга.
А значит симптомы неврологического дефицита, нарушения будут более сложными и многогранными.
- Волокнистая форма. Встречается чаще. Рост имеет четкие границы и понятен с точки зрения распространения. Как и следует из названия, основу очага составляют такие астроциты. Клиническая картина касается, в основном, одной области. Разве что будет поражен огромный участок.
По количеству очагов
Второй критерий классификации — это количество очагов. Соответственно, выделяют:
- Диффузную форму. Как и следует из наименования, присутствует несколько точек поражения. Патологический процесс может затронуть как головной, так и спинной мозг. Часто, такое происходит на фоне воспалительного процесса, выраженного токсического поражения, ишемии. Нужно исследовать ситуацию, пациента в подробностях.
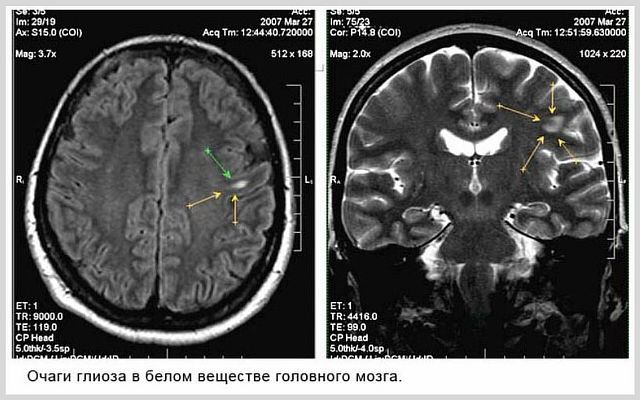
- Очаговая разновидность. Поражен один участок мозга. Например, часть какой-либо доли. Размеры могут быть разными. Суть в том, что клетки разрушены по одному периметру. На МРТ такие области выглядят как белые пятна. Изображения усиливаются после введение гадолиния.
Поскольку точка одна, симптомов меньше. Как правило. Существуют исключения. Очаг может быть огромен. Если она затрагивает сразу несколько областей церебральных структур, клиника будет соответствующей.
По локализации
Третье основание для классификации — это локализация патологического процесса.
- Субэпендимальное расположение. Очаг расположен в области желудочков нервных тканей.
- Краевая локализация. Изменения находятся под внешней оболочкой церебральных структур.
- Периваскулярное расположение. Обнаруживается вокруг измененного сосуда. Чаще всего патологический процесс развивается после перенесенного васкулита, иного поражения крупных магистральных артерий (или же мелких, бывает и такое, капиллярные сети тоже под прицелом).
Особняком стоят супратенториальные очаги глиоза, то есть расположенные возле мозжечка, патологический процесс развивается после ушибов, травм и дает выраженные нарушения работы экстрапирамидной системы: головокружения, расстройства координации, тошноту и прочие.
По степени тяжести
Наконец, подразделить состояние можно по общей тяжести патологического процесса. Это не общепринятый вариант, но он широко используется в той или иной вариации.
Всего можно назвать 4 формы нарушения по этому основанию:
- Нулевая. Начальный этап. Изменения минимальные, их почти нет. Потому и симптомы практически отсутствуют.
- Первая. Клиническая картина уже присутствует, но слабо выраженная. В виде единичных признаков патологического процесса.
- Вторая. Нарушения заметные. Расстройство сопровождается четкой группой симптомов очагового характера.
- Третья. Финальная степень. Из-за размеров измененной области или тяжести патологического процесса присутствует хорошо выраженная клиника. Плюс, неврологический дефицит, который инвалидизирует пациента. К счастью, вариант относительно редкий.
Очаги глиоза в головном мозге — это результат ишемии, дистрофии, механических повреждений, интоксикаций и прочих процессов.
Эти классификации не учитывают происхождение нарушения. Потому при выборе стратегии лечения нужно иметь в виду еще и этиологию проблемы.
По структуре самого очага
Есть и другие основания для классификации. Например, по структуре очага.
Выделяют:
- Кистозно-глиозные изменения головного мозга, которые сопровождаются как разрастанием глии, так и образованием мешочков, заполненных жидкостью.
- Солидные области. Гомогенные по структуре, состоят только из здоровых тканей.
Все классификации используются для более точного описания проблемы.
Симптомы
Клинической картины собственно самого аномального процесса нет. Все зависит от конкретного расположение очага.
Конечно, можно выделить некоторые общие проявления расстройства:
- Головные боли неясного генеза.
- Тошноту.
- Рвоту.
- Слабость, проблемы с работоспособностью.
- Сонливость в дневное время.
В остальном же, нужно отталкиваться от локализации. Пройдемся по основным областям церебральных структур.
Лобные доли
Отвечают за двигательную активность, мышление, творческое начало, поведение. Клинические признаки будут типичными:
- Эпилептические припадки с выраженными судорогами и нарушениями сознания. Человек рискует ко всему прочему травмироваться или погибнуть. Зависит от того, где его застанет приступ.
- Деградация поведения. До развития примитивных первичных рефлексов, которые пропадают в начальные же годы жизни.
- Агрессивность, раздражительность, дурашливость в поведении.
- Проблемы с мышлением. Его скоростью, качеством. Ослабление концентрации внимания.
- Несвязность речи, нарушения артикуляции. Поскольку именно тут расположен центр Брока, которые работает как приемник речевых, звуковых сигналов, их интерпретатор. Возможно непонимание родного языка.
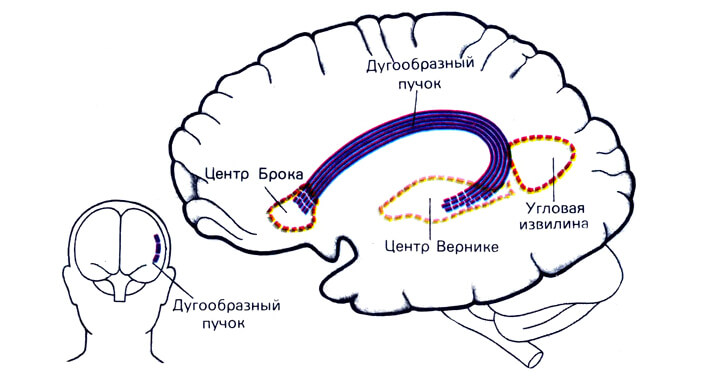
Разумеется, все зависит от прогрессирования расстройства и размеров очага. Чем тяжелее процесс, тем более выражены клинические признаки.
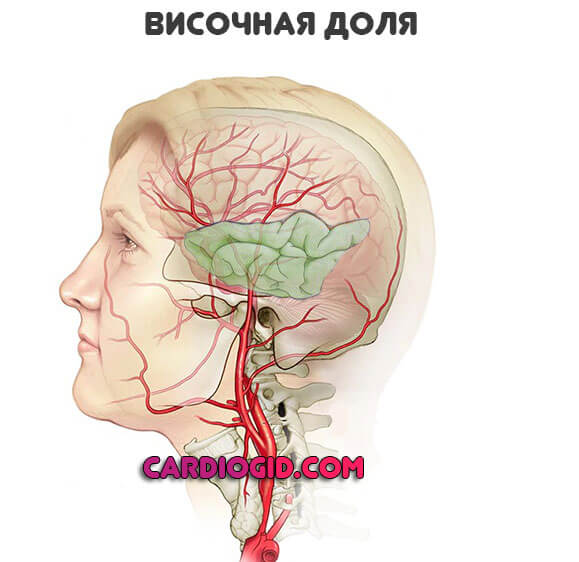
Височные доли
Отвечает за слух, сознание и память.
- Амнезии. Выпадение коротких или довольно существенных частей жизни. Зависит от характера расстройства.
- Звуковые галлюцинации. Обычно в виде голосов, в том числе тех, которые воспринимаются субъективно, в психическом пространстве. Встречаются относительно часто, мучительно переносятся пациентами.
- Обмороки. Эпилептические припадки.
Расстройства сказываются на качестве жизни.
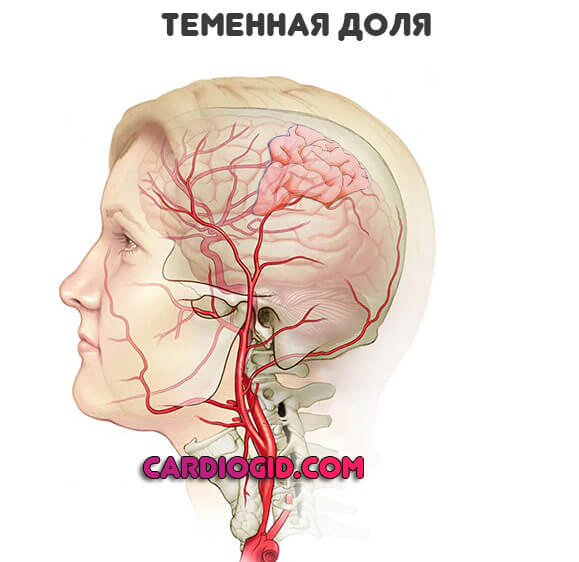
Теменные доли
Отвечают за тактильные ощущения, интеллектуальные функции, частично, еще и обоняние.
Среди проявлений патологического процесса:
- Отсутствие достаточного чувственного восприятия физических стимулов. Врач касается руки — человек не чувствует или ощущает смутно.
- Возможны парестезии, то есть частичная утрата чувствительности тканей.
- Параличи — более опасная форма расстройства. Когда возможность воспринимать стимулы теряется вообще.
- Невозможность считать, читать, писать. За эти функции высшей нервной деятельности отвечает теменная доля.
- Проблемы с обонянием.
- Также возможны нарушения понимания структуры собственного тела. Человек отказывается от сегментов конечности, не признает их своими. Утверждает, что у него не хватает руки, ноги, пальца и т.д.
Единичные очаги глиоза, при условии, что они мелкие, дают такие симптомы, как расстройства чувствительности отдельных частей рук, ног, слабость мускулатуры. Их непросто связать с описанным процессом.
Затылочные доли
Работают в качестве зрительного анализатора, его конечного интерпретатора. Потому и клиническая картина будет соответствующей:
- Двоение.
- Потеря способности видеть на один или сразу оба глаза.
- Выпадение отдельных полей, участков.
- Простейшие галлюцинации. Вспышки света, точки, линии, геометрические фигуры и пятна. Синего, зеленоватого, золотистого цветов.
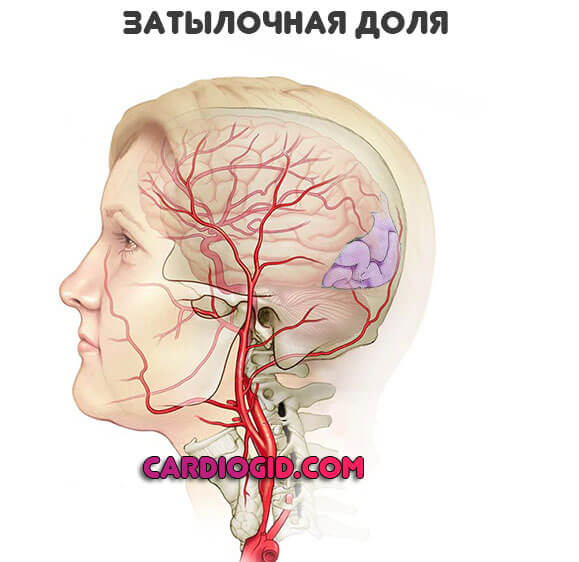
Клиника может быть комплексной, поскольку рядом расположен следующий регион…
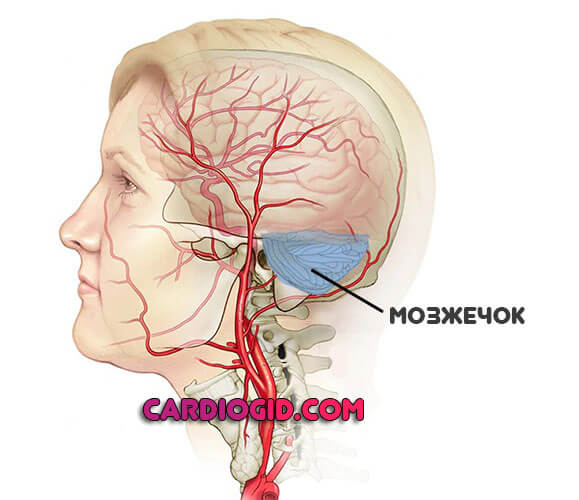
Мозжечок
Часть экстрапирамидной системы. Отвечает за ориентацию в пространстве.
Клиническая картина будет примерно такой:
- Расстройства координации.
- Головокружения.
- Слабость в конечностях.
- Тошнота.
И это только часть возможных признаков.
Ствол головного мозга
Крайне тяжелая локализация. Патологический процесс сопровождается расстройствами дыхания, сердечной деятельности, прочих жизненно важных функций.
Множественные очаги в этой локализации заканчиваются аритмиями, остановкой дыхательной деятельности. Скачками артериального давления, температуры. Это неминуемо приводит к гибели пациента.
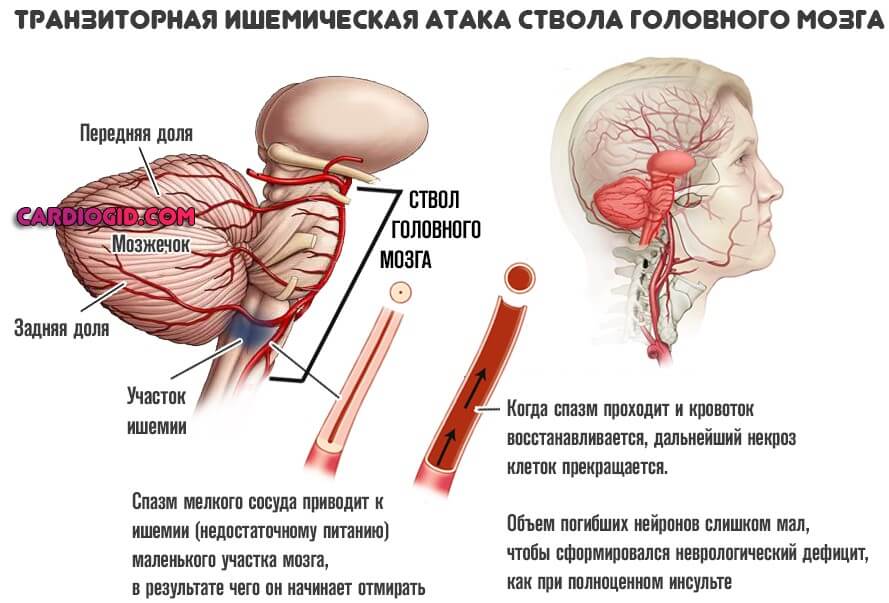
Встречаются еще и поражения спинного мозга. В таком случае страдает чувствительность тканей ниже очага. Например, парезы, параличи рук, ног или сразу всех четырех конечностей.
Причины
Глиоз белого вещества развивается в результате ишемии, физического повреждения, воспаления. Среди возможных виновников расстройства:
- Менингит. Инфекционное поражение тканей.
- Энцефалит. Еще один вариант, только возбудитель совсем другой. Но результаты примерно идентичные. Без лечения — выраженная дегенерация и инвалидность. А возможно и гибель от осложнений.
- Интоксикации. Отравления ядами. Парами неметаллов и прочими соединениями.
- Ишемия. Как итог перенесенного инсульта, или течения энцефалопатии.
- Травмы.
- Особенности наследственности. Генетики пациента.
Выяснить причину можно достаточно быстро, чтобы начать лечение. Но устранить уже случившуюся дегенерацию не получится.
Диагностика
Обследованием пациентов подобного профиля занимается невролог. В некоторых ситуациях подключают еще и хирурга из-за обширных знаний анатомии головного мозга.
Среди мероприятий:
- Опрос пациента. Устная беседа.
- Сбор анамнеза жизни.
- МРТ ЦНС. Золотой стандарт. Проводится с контрастным усилением препаратами гадолиния. Вещество вводят внутривенно, после чего, рисунок становится четче. Очаги хорошо видны.
- Энцефалография. Чтобы изучить электрическую активность церебральных структур.
Основа — это магнитный резонанс. Затем, по потребности, назначают дополнительные методы, которые направлены на то, чтобы выявить первичный патологический процесс.
Лечение
Терапия призвана решить две проблемы:
- Устранить причину расстройства.
- Снять симптомы.
Но восстановить уже разрушенные нервные ткани не получится. Хотя и тут есть решения.
Методы коррекции зависят от основного заболевания:
| Первопричина | Лечение |
|---|---|
| Интоксикации: | Вводятся антидоты. |
| Инфекции: | Антибиотики, противовирусные. Средства от воспаления и кортикостероиды. |
| Аутоиммунные расстройства: | Глюкокортикоиды вроде Преднизолона. |
| Ишемия: | Цереброваскулярные. Ноотропы. Нужно восстановить питание и обмен веществ. |
| Травмы: | Препараты для восстановления трофики. Мочегонные. Операция по потребности. |
Что касается симптоматической коррекции. Назначают витаминно-минеральные комплексы. Также имеет смысл применить ноотропы, которые улучшают обмен веществ. Цереброваскулярные, чтобы ускорить питание.
Важно восстановить нервные функции. Задача решается в рамках реабилитации. Нужно перераспределить нагрузку с больных областей на здоровые.
Это выполнимо, главное работать с пациентом. На все есть порядка года. Затем эффективность мер будет куда ниже.
Лечение глиозных изменений заключается в медикаментозной коррекции симптомов, основного заболевания и приостановке прогрессирования нарушения. Все это — прерогатива невролога.
Прогноз жизни
Перспективы зависят от локализации и степени отклонения. Первичной причины.
- Инфекции. Выживаемость близится к 70-80%. Но если затянуть с терапией, возможны осложнения.
- Аутоиммунные процессы. Порядка 50-60%, поскольку само основное явление тяжелое.
- Интоксикации. Сказать трудно. Все зависит от яда и момента начала лечения.
- Ишемия. При инсульте — выживает порядка 40-70%, исходя из формы и распространенности. При энцефалопатии — от 50 до 80%.
Нужно ориентироваться по ситуации. Общие выкладки дают мало информации.
Возможные последствия
Среди осложнений:
- Парезы.
- Параличи.
- Расстройства поведения.
- Нарушения работы анализаторов: зрительного, тактильного и прочих.
- Проблемы с мышлением, памятью, интеллектом вообще.
- Речевые отклонения.
- Инвалидность или гибель.
Вариантов очень много и все они неутешительные. Особенно, если тянуть с терапией.
Глиозные изменения головного мозга — это постепенное или стремительное разрушение нейронов ЦНС, которое сопровождается очаговым замещением функциональных тканей клетками нейроглии.
Состояние несет опасность с точки зрения активности церебральных структур и способностей человека. Нужно лечение.
Источник: CardioGid.com
Глиоз белого вещества мозга – что это?
 Глиоз мозгового вещества – это сложный патологический и морфофизический процесс, формирующийся в тканях мозга под действием некоторых травмирующих этиологических факторов. В основе его лежит массивное разрастание на месте травмы (где погибло определенное количество нейронов) рубца, который называется нейроглией.
Глиоз мозгового вещества – это сложный патологический и морфофизический процесс, формирующийся в тканях мозга под действием некоторых травмирующих этиологических факторов. В основе его лежит массивное разрастание на месте травмы (где погибло определенное количество нейронов) рубца, который называется нейроглией.
Нейроглия – дополнительный тканевый компонент головного мозга человека, составляющий в норме до 30% от веса мозговой ткани. Нейроглия защищает от повреждений вещество мозга, отграничивает его от патогенных микроорганизмов, секретирует полезные вещества и активно участвует в обменных процессах.
Когда происходит травматическое или инфекционное повреждение клеток мозга в каком-либо его участке, увеличение количества нейроглии является адаптационным механизмом к произошедшим изменениям. На месте мертвых нейронов должна сформироваться рубцовая ткань, но нейроглия отграничивает ее, становясь в своем роде биологическим проводником. К сожалению, она не может функционировать подобно нормальной нервной ткани, за счет чего и возникают основные проблемы, которые видно на МРТ.
Проявление клинической картины при недуге:
- Резкие перепады артериального давления. Утром цифры АД находятся ниже нормы, но в течение дня формируется устойчивая артериальная гипертензия второй или третьей степени.
- Мучительные головные боли и головокружения. Иногда встречается картина мигренозной боли с тошнотой, рвотой и светобоязнью.
- Хроническая усталость. Необъяснимые приступы переутомления и потери сил, которые возникают даже после продолжительного отдыха в спокойной среде.
- Нарушения кратковременной и долговременной памяти. Пациент не может вспомнить, что он делал прошлым вечером и как провел предыдущее лето.
 Изменения координации. Частые падения, удары и большое количество синяков свидетельствует о том, что у больного имеются выраженные расстройства мозжечка.
Изменения координации. Частые падения, удары и большое количество синяков свидетельствует о том, что у больного имеются выраженные расстройства мозжечка.- Судорожные и эпилептические припадки. При наличии достаточно большого очага возможно появление неврологических симптомов.
- Нарушения речи, письма и словообразования. Эта патология связана с формированием в мозге очага в зоне устной и письменной речи.
- Галлюцинации. Слуховые, звуковые и даже обонятельные галлюцинации могут послужить первым признаком наступления болезни.
- Нарушения поведения. Апатия, депрессивность или избыточная агрессия выступают в качестве неопровержимых свидетелей при заболеваниях мозга различного генеза.
Виды заболевания
Некротические клетки начинают постепенно погибать под давлением растущей нейроглии. После этого формируются островки глиоза различной формы, размера и местоположения. Выделяют несколько типов патологического процесса:
- Очаг сосудистого изменения, иначе именуемый периваскулярным участком. Нейроглия формирует островки, видимые на пленках КТ, вокруг атеросклеротических измененных сосудов мозга, вызывая еще большее их сдавление.
- Внутрижелудочковая форма. Очаги изменения возникают на внутренней поверхности желудочков мозга, за счет чего значительно уменьшается их объем и количество спинномозговой жидкости (такое изменение четко видно на МРТ).
 Краевая форма. Единичные простые очаги нейроглии возникают в наружной части мозговой ткани: повреждение считается одним из самых легких, потому что не затрагивает центральный участок.
Краевая форма. Единичные простые очаги нейроглии возникают в наружной части мозговой ткани: повреждение считается одним из самых легких, потому что не затрагивает центральный участок.- Распространенный глиоз представляет собой массивные очаговые поражения тканей. На МРТ такая картина выглядит подобно пятнистому полю.
- Волокнистые изменения. Глиозные очаги обычно заполнены волокнами самых разных размеров и длины.
- Анизоморфные очаги. Характеризуются хаотичным расположением нейроглии, более гиподенсивные.
- Внутриоболочечная форма. Такое поражение является наиболее сложно диагностируемым вариантом по МРТ. Измененные участки расположены под внутренними мозговыми оболочками.
Очаги глиоза
При легких патологических процессах не происходит нарушения функций мозга. Все очаговые изменения на МРТ можно разделить на две группы по их отображению на пленке:
- Гиперинтенсивные. Имеют более четкую и выраженную структуру, хорошо окрашиваются.
- Гиподенсные. Плохо поддаются окрашиванию, не структурированы, встречаются реже, чем гиперинтенсивные.
По количеству патологических участков очаги также можно подразделить на:
- единичные мозговые очаги, которые показывает МРТ картина;
- множественные изменения на КТ.
Единичные образования
Единичные очаги распространены в популяции гораздо больше. Их можно встретить у младенцев как последствия недавней родовой травмы или у пожилых людей как результат возрастной дегенерации мозговой ткани. Такой процесс является вполне естественным и встречается на 60% снимков МРТ белого вещества у людей старше восьмидесяти лет.
Обычно такие поражения становятся случайной находкой во время скрининга, потому что не доставляют пациентам каких-либо выраженных неудобств. Однако, находясь в области левой лобной доли, они могут вызвать некоторые галлюцинации. Это объясняется тем, что в той доле располагаются важнейшие центры глубоких чувств и ощущений. Это поражение не имеет тенденции к разрастанию и не представляет большой угрозы при хронических заболеваниях.
Множественные очаги
Встречаемость множественного поражения гораздо ниже, чем единичного очага глиоза. При многих заболеваниях центральной нервной системы (в особенности белого вещества), кровеносных сосудов и соединительных тканей может возникнуть данная патология. Чаще всего источником поражений такого генеза становятся инсульты, инфаркты или атеросклерозы. Нередко возникает подобная картина при черепно-мозговой травме.
При легких травмах головы размеры повреждений не превышают нескольких миллиметров, что не может существенно отразиться на мыслительных функциях. На КТ можно увидеть даже самые мелкие участки с измененной структурой.
При каких заболеваниях появляются очаги в белом веществе?
Возникновение подобного состояния обычно считают мультифакторым. Окружающая среда, вредные привычки, отягощенный семейный, генетический и инфекционный анамнез также играют значительную роль в формировании патологии. Предрасполагающие факторы:
- наличие у родственников заболеваний нервной системы;
- работа на химическом или физическом производстве;
- занятие опасными и экстремальными видами спорта;
- злоупотребление алкоголем и никотином;
- прием наркотических веществ в течение длительного времени;
- нарушения питания: избыток жареной, жирной и соленой пищи;
- генетическая предрасположенность к возникновению обменных сбоев.
Причины глиоза тканей:
 трофические нарушения и болезни обмена веществ, связанные с отложением патогенных частиц в мозге;
трофические нарушения и болезни обмена веществ, связанные с отложением патогенных частиц в мозге;- менингит и менингоэнцефалит;
- туберкулезное поражение мозга;
- эпилепсия и эпилептический статус;
- патологии сосудистого пучка;
- врожденные аномалии развития;
- инфекционно-токсическое поражение тканей;
- повреждение в процессе рождения (ишемия и гипоксия плода);
- паразитарная инвазия любого генеза;
- черепно-мозговая травма любой давности (ушиб, сотрясение, гематома);
- инсульт и инфаркт головного мозга;
- гипертоническая болезнь или симптоматическая артериальная гипертензия, которая существует более десяти лет.
Очаговые изменения сосудистого происхождения
Расстройство кровообращения в мозговых сосудах, вазогенные врожденные изменения сосудистой стенки, которые могут привести к развитию атеросклероза, диагностируют еще на первом этапе любого морфологического исследования.
Данная патология имеет свою клиническую симптоматику, описание которой изложено здесь:
- Нарушения ритма пульсовой волны, иначе именуемое аритмией. Пульс становится более интенсивным, нарушается частота сердечных сокращений, формируется более упругая и твердая пульсовая волна, что характерно для начальной стадии болезни.
- Регулярный подъем артериального давления (как систолического, так и диастолического) на 40-50 миллиметров ртутного столба выше установленной в медицинских рекомендациях нормы. Это может вызвать носовые кровотечения.
- Обмороки и синкопальные состояния. Чаще всего их наблюдают в период полного разгара болезни.
- Слабость нижних и верхних конечностей. Руки теряют возможность плотно удерживать предметы, ноги начинают подгибаться в неподходящих ситуациях, что может нанести серьезный ущерб здоровью и жизни.
- Невозможность усвоения привычного количества информации. В результате сосудистой патологии страдает память, концентрация внимания и способность запоминать большие объемы текста.
Источник: vedmed-expert.ru
Определение патологии
Когда нейроны, составляющие нервную ткань, повреждаются, на их месте образуются клетки глии. Глиозные изменения – это такой процесс, протекающий в головном мозге, который характеризуется увеличением количества клеток глии, что при расширении масштабов замещения приводит к ухудшению функционирования ЦНС. Чем больше глиозных очагов в мозговом веществе, тем хуже головной мозг выполняет свои функции.
Нарушения чаще связаны с ухудшением передачи нервных импульсов, при помощи которых нервная система управляет органами и системами организма. Пролиферация глиальных клеток чаще протекает в виде диффузного распространения астроцитов. В ходе разрастания участков, состоящих из клеток глии, появляются такие признаки патологии, как нарушение двигательной координации, ухудшение памяти, замедленность движений и реакции. Глиозная трансформация головного мозга в зависимости от вида первичной патологии протекает с характерными особенностями.
При сахарном диабете наблюдается масштабная инфильтрация макрофагов и гипертрофия (патологическое увеличение размеров) астроцитов. Глиозные изменения у больных наркоманией сопровождаются увеличением числа олигодендроцитов дренажных форм. При рассеянном склерозе выявляется гипертрофия астроцитов и изменение глиальной формулы (астроциты – 46%, олигодендроциты – 40%, другие клетки – 14%).
В норме глиальная формула выглядит так: астроциты – 8,5%, олигодендроциты – 85%, другие клетки – 7,5%. При эпилепсии наблюдается уменьшение количества олигодендроцитов на 20% и микроглиоцитов на 6%. Глиальные клетки являются самыми многочисленными и активными компонентами мозговой ткани. Они сохраняют способность делиться на протяжении всей жизни. Благодаря высокой активности клетки глии незамедлительно реагируют на любые изменения условий функционирования мозга.
Среднее количество клеток в 1 мм2 мозговой ткани различается в зависимости от месторасположения участка. К примеру, в теменной доле количество клеток в 2 раза больше, чем в лобном отделе. При диагнозе рассеянный склероз количество клеток глии на участках, не затронутых процессом демиелинизации, может увеличиваться примерно в 3 раза. У больных наркоманией доля глиальных клеток возрастает примерно в 2 раза.
При дисциркуляторной энцефалопатии этот показатель увеличивается незначительно. Очаги глиоза возникают как реакция нейроглии на повреждение нервной ткани или изменение условий функционирования мозга. Митотическая активность глиоцитов повышается в ответ на развитие патологических процессов в тканях ЦНС. Глиозные очаги – следствие процесса восстановления разрушенной мозговой ткани. Однако функции участков восстановленной ткани не всегда адекватны нормальным физиологическим процессам.

Причина неполного соответствия функций кроется в недоразвитости глиальных клеток, которые, не достигнув зрелости и нормального уровня функционирования, подвергаются апоптозу (регулируемый процесс клеточной гибели). Наиболее ярко подобные явления наблюдаются при рассеянном склерозе. Для человека опасен не сам процесс глиальных трансформаций, сколько его масштабы и незавершенность, связанная с прерыванием нормального развития глиоцитов.
Классификация очагов глиоза
Очаги глиоза, возникающие в белом веществе головного мозга – это такие образования, которые свидетельствуют о перенесенных заболеваниях нервной ткани, что предполагает ее предшествующее повреждение с последующим замещением клетками глии. Патологический процесс может носить диффузный (распространенный, охватывающий большую область) и очаговый характер. В общей структуре ткани могут преобладать астроциты или олигодендроциты. В зависимости от характера течения выделяют виды:
- Слабовыраженный (до 1700 клеток в мм2).
- Умеренно-выраженный (до 2000 клеток в мм2).
- Сильно-выраженный (больше 2000 клеток в мм2).
Для периваскулярного глиоза характерно расположение глиальной ткани вокруг суженных сосудов с выраженными склеротическими изменениями. Повреждения мозговых структур сосудистого характера чаще связаны с хронической артериальной гипертензией, атеросклеротическими поражениями, тромбозом сосудов, пролегающих в мозге. В зависимости от локализации процесса выделяют:
- Маргинальную форму. В подоболочечных отделах мозга.
- Субэпендимарную форму. В зоне под эпендимой.
- Паравентрикулярную форму. В области желудочковой системы.
Субкортикальные очаги располагаются в подкорковых отделах. Перивентрикулярный глиоз – это такая форма патологии, которая характеризуется увеличением количества недозрелых олигодендроцитов, что провоцирует уменьшение плотности белого вещества, составляющего головной мозг. Перивентрикулярный глиоз сопровождается дисмиелинизацией и атрофией мозгового вещества, находящегося в зоне желудочков. В зависимости от структурного, морфологического строения новой глиозной ткани выделяют:
- Анизоморфную форму. Хаотичное расположение глиальных волокон.
- Волокнистую форму. Четко выраженные волокна преобладают над отдельными клеточными элементами.
- Изоморфную форму. Правильное, равномерное расположение глиальных волокон.
Единичные супратенториальные участки глиоза сосудистого генеза – это такие очаги глиозной ткани, которые располагаются над наметом мозжечка, что определяет симптоматику (преимущественно двигательные нарушения – расстройство тонкой моторики, невозможность совершать плавные, размеренные произвольные движения).
Термин «перифокальный» указывает на локализацию процесса вокруг очага первичной патологии. Перифокальный глиоз – замещение нормальной ткани вокруг пораженного участка, в зоне по его периферии. Причины разрушения нормальной ткани могут быть связаны с образованием опухоли, процессами ишемии, атрофии, некроза и другими деструктивными, дистрофическими изменениями. Мультифокальный – означает многоочаговый процесс.

Причины глиозных изменений
Наследственная предрасположенность считается одной из главных (25% случаев) причин развития глиоза. Возникновение глиозных изменений связано с такими заболеваниями, затрагивающими ткани головного мозга:
- Рассеянный и туберкулезный склероз.
- Энцефалиты и энцефалопатии разной этиологии.
- Кислородное голодание (гипоксия).
- Эпилептический статус.
- Артериальная гипертензия, протекающая в хронической форме.
- Сахарный диабет и другие нарушения обмена веществ.
- Употребление наркотических средств.
- Нейроинфекции, протекающие в острой и хронической форме.
- Цереброваскулярные патологии.
- Нейродегенеративные процессы.
- Почечная недостаточность, протекающая в хронической форме.
- Факоматозы (наследственные, хронические заболевания, характеризующиеся поражением ЦНС, кожи, органов зрения и других систем организма).
Некоторые врачи проводят аналогию. Если повреждаются кожные покровы человека, на них образуются шрамы. Подобные «рубцы» возникают в нервной ткани после повреждения и частичной гибели нейронов. Процесс не происходит спонтанно, он всегда является следствием первичной патологии. Самая распространенная причина – ухудшение кровотока в кровеносной системе, снабжающей мозг, связанное с повреждением сосудистой стенки, сужением просвета или нарушением нейрогуморальной регуляции.
Глиозные изменения в интракраниальных структурах головы у взрослых обнаруживаются после перенесенных инфарктов мозга, инсультов, после появления очагов внутримозгового кровоизлияния. Подобные трансформации нервной ткани выявляются после нейрохирургического вмешательства и отравления вредными веществами (угарный газ, соли тяжелых металлов, наркотические вещества). Глиозные очаги образуются вокруг опухолевых новообразований.
Симптоматика
Немногочисленные, мелкие очаги могут не проявляться в течение длительного времени. Нередко обнаруживаются случайно во время диагностического исследования, назначенного по другому поводу. Симптомы часто ассоциируются с проявлениями первичного заболевания. Основные общие симптомы:
- Боль в зоне головы, головокружение.
- Нарушение двигательной координации, изменение походки (шаткость, неуверенность, расширение опорной базы).
- Амплитудные скачки показателей артериального давления.
- Ухудшение когнитивных способностей (памяти, внимания, мыслительной деятельности).
- Расстройство сна.
- Повышенная утомляемость, снижение работоспособности.
- Судорожные, эпилептические приступы.
- Зрительная и слуховая дисфункция.

Глиоз с локализацией в лобной доле типичен для пациентов пожилого возраста, что связано с перенесенными заболеваниями и различными деструктивными процессами, протекающими в головном мозге. Единичный очаг глиоза, находящийся в левой или правой лобной доле, обладающий малыми размерами, может не проявляться в течение всей жизни. Очаговые поражения лобных долей часто ассоциируются с такими нарушениями, как невозможность сконцентрировать внимание, ухудшение памяти, развитие слабоумия.
Появление очагов в белом веществе лобных долей может сопровождаться контралатеральными (расположенными на стороне, противоположной очагу) парезами и афазией (нарушением речевой функции). Нейроглиоз при эпилепсии представляет собой рубцово-образовательный процесс вторичного типа, инициируемый в ответ на повреждение и гибель нейронов. Ученые не пришли к единому мнению по поводу, является этот процесс эпилептогенным (влекущим эпилептические приступы) фактором или последствием эпилепсии.
Диагностика
Исследование в формате КТ и МРТ позволяет получить представление о расположении в головном мозге очагов глиоза сосудистого или другого генеза. По результатам нейровизуализации судят о масштабе и характере процесса замещения нейронов. Исследование помогает установить первичное заболевание, которое спровоцировало изменение в структуре ткани.
Клиническая картина, представленная томограммой после исследования в формате МР и отражающая наличие единичных супратенториальных очагов глиоза, часто ассоциируется с диагнозом рассеянный склероз или опухоль мозга. Нейровизуализация в большинстве случаев позволяет определить характер глиозных изменений – посттравматический, сосудистый, послеоперационный, воспалительный, связанный с демиелинизирующими процессами в мозговой ткани.
В ходе исследования МРТ головного мозга, очаги глиоза выявляются как участки с гиперинтенсивным сигналом в режиме Т2 и Flair, на томограмме они ярко подсвечены. Нередко выявленные участки не соответствуют морфологическому строению глиальной ткани, что указывает на необходимость дополнительных диагностических исследований. Показана консультация терапевта, невролога, офтальмолога, нейрохирурга.
Методы лечения
Лечение глиоза направлено на устранение причин патологии – в первую очередь проводится терапия первичного заболевания, поразившего структуры головного мозга. Специфического лечения глиозных изменений не предусмотрено. В зависимости от показаний назначают лекарственные препараты, реже проводят операцию.
Диета предполагает сокращение в рационе количества животных жиров, соли, рафинированных сладостей. В числе продуктов, питающих нервные клетки, стоит отметить семечки, орехи, морскую и речную рыбу, овощи, фрукты. Питание при глиозе головного мозга должно быть полноценным и сбалансированным.
Важно, чтобы в рационе присутствовали продукты, богатые полиненасыщенными жирными кислотами, растительной клетчаткой, витаминами, особенно группы B, микроэлементами. Множественные очаги глиоза, обнаруженные в ходе исследования структур головного мозга, независимо от размера требуют динамического наблюдения. Периодичность контрольных исследований назначает лечащий врач.

Медикаментозная терапия
Как лечить глиоз головного мозга расскажет лечащий врач, опираясь на результаты диагностического обследования с учетом первичной патологии, возраста пациента и симптоматики. Основные лекарственные средства:
- Ноотропные. Защищают нейроны от повреждений, стимулируют обменные процессы в нервных клетках.
- Регулирующие мозговой кровоток. Препараты, нормализующие деятельность кровеносной системы, питающей мозг.
- Антиоксидантные. Препараты, препятствующие окислительным реакциям в нервной ткани.
- Антигипертензивные. Лекарства, нормализующие показатели артериального давления.
Параллельно в зависимости от вида первичного заболевания и симптомов назначают препараты для устранения неврологической симптоматики. Эта группа включает противосудорожные, противоэпилептические, обезболивающие, противорвотные лекарства.
Хирургическое вмешательство
К оперативному лечению прибегают, когда невозможно поддерживать хорошее самочувствие пациента медикаментозными средствами. Хирургическое лечение глиоза показано при определенных условиях:
- Единичные, крупные очаги.
- Наличие выраженной неврологической симптоматики – судорожный синдром, эпилептические припадки, серьезные нарушения двигательной активности и умственной деятельности.
- Возраст пациента не старше 60 лет.
- Масс-эффект (негативное влияние образования на окружающие здоровые структуры мозга).
В ходе операции удаляют участки кистозно-глиозной ткани, которые провоцируют симптомы и расстройства. Лечение должно проводиться комплексно и быть своевременным.
Народные средства
Лечение глиоза, поразившего головной мозг, народными средствами малоэффективно. Народные методы включают прием отваров, настоев, настоек, приготовленных из лекарственных растений, обладающих антигипертензивными, противовоспалительными свойствами. Показаны домашние препараты, улучшающие кровоснабжение отделов мозга, приготовленные на основе болиголова, клевера, диоскореи.
В числе полезных лекарственных растений, которые устраняют воспалительные процессы, укрепляют иммунитет, улучшают обмен веществ, стоит отметить черный тмин, заячью капусту, манжетку, мордовник шароголовый, тысячелистник, пырей, мыльнянку. Народные целители рекомендуют настойку, приготовленную из корня валерианы, травы мяты, пиона и пустырника, ягод боярышника, в качестве общеукрепляющего, успокаивающего, иммуностимулирующего средства.
Профилактика
Профилактические мероприятия включают организацию правильного питания и поддержание здорового образа жизни. Пациенту следует отказаться от вредных привычек, проявлять физическую активность, заниматься спортом, создать здоровый психологический микроклимат дома и на работе.

Прогноз жизни
Прогноз жизни при глиозе, выявленном в головном мозге, зависит от вида первичного заболевания, общего состояния здоровья и возраста пациента. Если глиозные изменения спровоцированы опухолевыми процессами, продолжительность жизни зависит от успешности лечения (хирургического удаления) новообразования. У больных рассеянным склерозом решающее значение имеет характер течения основного заболевания и реакция организма на терапию.
Если глиозные трансформации нервной ткани вызваны незначительными нарушениями мозгового кровотока, жить с глиозом можно длительное время без появления неприятных симптомов. Если речь идет о закупорке мелкого сосуда, рядом с которым образовался очаг периваскулярного глиоза, негативных последствий для здоровья может не быть. Особенно если сформировавшийся очаг находится в нейтральной зоне вдали от функционально важных участков мозга.
В некоторых случаях даже незначительные участки, состоящие из клеток заместительной нейроглии, расположенные в височной доле, могут провоцировать эпилептические приступы. Находясь на пути передачи нервных импульсов, поступающих от головного мозга к спинному мозгу, очаг небольшого размера может стать причиной пареза или паралича конечности. В каждом случае ответ на вопрос, сколько живут взрослые пациенты с диагнозом глиоз головного мозга, индивидуален. Ответить на него сможет лечащий врач после диагностического обследования.
Глиозные очаги в мозговом веществе появляются как следствие повреждения и гибели клеток нервной ткани – нейронов. Процессы глиозной трансформации могут протекать бессимптомно или провоцировать выраженную неврологическую симптоматику. Методы лечения зависят от вида первичного заболевания. Прогноз жизни индивидуален для каждого пациента и зависит от множества факторов – возраст больного, характер течения первичной болезни, локализация и размеры очага.
Источник: golovmozg.ru
 Изменения координации. Частые падения, удары и большое количество синяков свидетельствует о том, что у больного имеются выраженные расстройства мозжечка.
Изменения координации. Частые падения, удары и большое количество синяков свидетельствует о том, что у больного имеются выраженные расстройства мозжечка. Краевая форма. Единичные простые очаги нейроглии возникают в наружной части мозговой ткани: повреждение считается одним из самых легких, потому что не затрагивает центральный участок.
Краевая форма. Единичные простые очаги нейроглии возникают в наружной части мозговой ткани: повреждение считается одним из самых легких, потому что не затрагивает центральный участок. трофические нарушения и болезни обмена веществ, связанные с отложением патогенных частиц в мозге;
трофические нарушения и болезни обмена веществ, связанные с отложением патогенных частиц в мозге;