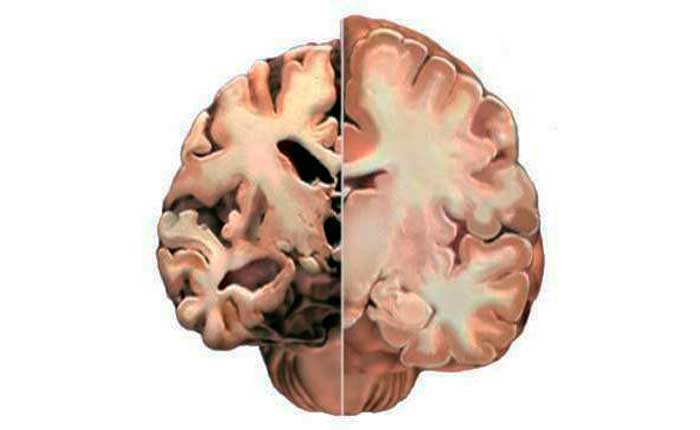
Каждая часть головного мозга выполняет определенные функции – регулирует речь, мышление, равновесие, внимание, контролирует работу внутренних органов. В мозге хранится и обрабатывается невероятное количество информации; вместе с этим в нем протекает множество процессов, обеспечивающих человеку нормальную жизнедеятельность. Функционирование всей этой сложно устроенной системы напрямую зависит от кровоснабжения. Даже небольшое повреждение сосудов ведет к серьезным последствиям. Одним из проявлений данной патологии считаются очаговые изменения головного мозга.
Какие патологии существуют
Из-за нехватки кислорода в мозге начинается голодание клеток (в медицине такой процесс называют ишемией), вызывающее дистрофические расстройства. В будущем эти нарушения поражают участки мозга, которые частично или целиком теряют свои природные функции. Разделяют два вида дистрофических расстройств:
- Диффузные, охватывающие всю мозговую ткань равномерно, без возникновения патологических участков. Они появляются из-за нарушенного кровообращения, травм мозга, сотрясений, воспалений, вызванных инфекциями. Симптомами диффузных патологий зачастую выступает снижение трудоспособности, нестерпимая постоянная боль в голове, апатия, вялость, бессонница.
- Очаговые изменения вещества мозга дисциркуляторного характера, охватывающие отдельный участок, где нарушено кровяное перемещение. Очаги бывают одиночными или многочисленными, хаотично рассеянными по мозговым тканям. В основном это вяло текущее хроническое заболевание, развивающееся годами.
Среди очаговых патологий часто встречаются:
- Киста – небольшая полость, наполненная жидкостью. Зачастую не вызывает у пациентов дискомфорта и болевых ощущений, но стает причиной сдавливания сосудов и близлежащих участков мозга.
- Некротическое омертвение, поражающее участки мозга из-за нарушенной транспортировки питательных элементов. Погибшие клетки, образующие мертвые зоны, не исполняют своих функций и в будущем не восстанавливаются.
- Мозговой рубец и гематома, возникающие после тяжелого травмирования или сотрясения. Эти очаговые изменения головного мозга приводят к небольшим структурным повреждениям.
Стадии развития дисциркуляторных изменений
Выделяют три стадии данной патологии:
- Вначале дисциркуляторные изменения характеризуются небольшим нарушением передвижения крови в отдельных мозговых участках. Из-за этого больной быстро утомляется, часто испытывает приступы кружения и головную боль.
- Когда болезнь развивается и перетекает во вторую стадию, поражение усугубляется. Ухудшается память, снижаются интеллектуальные способности. Человек становится крайне раздражительным, эмоциональным. Ухудшается координация движений, появляются шумы в ушах.
- На третьей стадии значительная часть нейронов погибает. При этом заметно страдают мышцы, появляются явные признаки слабоумия, могут отказывать органы осязания и чувств.
От того, где локализованы очаговые диффузные изменения сосудистого характера в головном и спинном мозге, зависит, как поменяется функциональность органов, чутко реагирующих на такие расстройства.
Симптомы очаговых поражений

Очаговые поражения головного мозга вызываются поражением сосудов, с возрастом теряющих эластичность. У одних это проявляется минимально, а у других нарушения перетекают в патологическую форму. Могут появиться:
- Высокое артериальное давление, спровоцированное нехваткой кислорода из-за дистрофического состояния мозговых сосудов.
- Эпилептические приступы, при которых человеку нельзя вкладывать в рот металлические предметы, поливать водой, бить по щекам и пр.
- Психические расстройства, ухудшение памяти, искаженное восприятие реальности, нетипичное поведение.
- Инсульт или предынсультное состояние, которое можно определить на КТ или МРТ.
- Нарастающая пульсирующая головная боль в затылке, глазницах, надбровных зонах, отдающая по поверхности всего черепа.
- Бесконтрольные мышечные сокращения, тремор конечностей, подбородка, глаз, шеи.
- Ушной шум, звон, заложенность, ведущая к нервозности.
- Регулярные приступы кружения головы, ведущие к тошноте и рвоте.
- Светобоязнь, понижение остроты слуха, затуманенность, двоение в глазах, заметное ухудшение зрения.
- Постоянная усталость, апатия.
- Невнятность речи.
- Нарушение режима сна.
- Парез мышц, патологическая рефлекторная реакция конечностей.
Многие задают вопрос, какие болезни провоцирует очаговое поражение головного мозга, что это такое, и почему оно возникает. Известно, что причины, данного расстройства могут крыться в:
- Сосудистых нарушениях, связанных с естественным старением, холестериновыми накоплениями в стенках сосудов.
- Остеохондрозе шеи.
- Кислородном голодании.
- Новообразованиях.
- Травмах, открытых и закрытых повреждениях головы (здесь возраст не важен).
Кто входит в группу риска

Любое заболевание имеет свои группы риска. Относящиеся к таким группам люди, должны внимательно следить за своим здоровьем и при первых подозрительных симптомах сразу обращаться к врачу. При очаговых патологиях к такой группе относятся больные:
- Гипертонической, гипотонической болезнью.
- Диабетом.
- Атеросклерозом.
- Ревматизмом.
- Ожирением.
- Чувствительные, эмоциональные люди, живущие в постоянном стрессе.
- Ведущие малоподвижную жизнь.
- Люди преклонного возраста, невзирая на половую принадлежность (начиная с 55-60 лет).
Также провоцируют развитие сосудистых патологий:
- Метеозависимость.
- Злоупотребление алкоголем.
- Остеохондроз.
- Наркомания.
- Аритмия.
- Аневризмы сосудов мозга.
Диагностика

Очаговые поражения головного мозга зачастую протекают бессимптомно. Даже если есть незначительная симптоматика, пациенты редко обращаются к врачам. Выявить патологию трудно. Сделать это можно, пройдя МРТ — исследование. Оно позволяет рассмотреть даже маленькие дегенеративные очаги, способные привести к инсульту или к онкологии.
МРТ может указывать на такие расстройства:
- При изменениях в полушариях возможно закупоривание артерий из-за грыжи позвоночного столба, аномального внутриутробного развития, атеросклеротических бляшек.
- Нарушения в белом веществе лобного отдела характерны для гипертонической болезни (особенно после обострения), врожденных аномалиях развития, по мере прогресса угрожающих жизни.
- Множественные очаги влекут за собой предынсультное состояние, старческое слабоумие, эписиндром.
Многочисленные мелкие очаги угрожают жизни, становятся причиной многих серьезных заболеваний. В основном их обнаруживают у людей преклонного возраста.
Лечение

Врач объясняет пациентам, чем опасна дистрофия головного мозга, что это такое и как бороться с заболеванием. Определяясь с тактикой лечения, невролог собирает общий анамнез больного. Так как единственную и истинную причину патологии найти невозможно, необходимо любыми способами улучшить мозговое кровообращение. Терапия, как при единичных очагах, так и при множественных базируется на нескольких специфических постулатах:
- Придерживание правильного режима и соблюдение диеты №10. Ежедневно пациенту рекомендуют уделять достаточно времени отдыху. Не перегружать себя физической работой, правильно питаться. В рационе должны присутствовать органические кислоты (сырые или запеченные фрукты, компоты, соки, морсы, миндальные орехи). Пациентам, входящим в группу риска, или тем, кому после проведения обследования поставлен диагноз «очаговые изменения головного мозга» необходимо исключить продукты, обогащенные кальцием. Он ухудшает ток крови, что приводит к кислородному голоданию и единичным очаговым изменениям мозговых структур.
- Проводиться медикаментозное лечение препаратами, положительно влияющими на кровоснабжение мозга. Такие лекарства стимулируют ток крови, расширяют сосуды, уменьшают вязкость, препятствуют тромбообразованию.
- Больному назначаются анальгетики, снимающие болевой синдром, седативные препараты, витаминотерапия.
- При гипо- или гипертонии — прием лекарств, нормализующие артериальное давление, необходимое для правильной работы мозга.
Если очаговые поражения головного мозга не начать лечить и запустить болезнь, развиваются тяжелые расстройства, с которыми современная медицина бороться не может. Это:
- Болезнь Альцгеймера – одна из распространенных форм дегенерации нервных клеток и структур.
- Синдром Пика – редкое прогрессирующее заболевание, поражающее людей от 50 лет.
- Болезнь Хантингтона – генетическое расстройство, проявляющееся в 30-50 лет.
- Кардиоцеребральный синдром, при котором нарушаются функции головного мозга из-за тяжелых заболеваний сердечной системы.
- Артериальная гипертензия, обострение которой может повлечь серьезные проблемы со здоровьем пациента.
Возможно развитие онкологического процесса.
Профилактика

Последствия тяжелой черепно-мозговой травмы, признаки старости, провоцирующие очаговые изменения головного мозга – это не повод отчаиваться и опускать руки. Побороть и предупредить болезнь можно, следуя несложным рекомендациям:
- Чаще гулять пешком, бегать, заниматься плаваньем. Играть в командные игры, 2-3 раза в неделю посещать фитнес-клуб, заниматься любым делом, требующим физической активности.
- Исключить или ограничить употребление спиртного, не увлекаться жирными, острыми, солеными, копчеными продуктами. По возможности заменить сладости на свежие фрукты и овощи. Но отказываться от любимых блюд тоже не стоит. Если есть желание съесть колбасу, лучше ее отварить, а не жарить.
- Следует избегать стрессов и волнений. Психическое состояние напрямую влияет не только на головной мозг, но и на остальные органы. Лечить заболевания, связанные с депрессией очень сложно, и не всегда результат оказывается положительный.
- При первых симптомах необходимо обращаться к врачу. Для контроля состояния здоровья нужно 1-2 раза в год проходить обследование.
- Самостоятельно назначать себе лечение, пить лекарства или применять рецепты народной медицины категорически запрещено. Лучше предварительно посоветоваться со специалистом и неукоснительно соблюдать все процедуры, которые он порекомендует.
Дать прогноз относительно того, как в дальнейшем поведут себя очаговые изменения вещества мозга дисциркуляторного характера и диффузные нарушения, не сможет даже самый квалифицированный врач. Состояние пациента во многом зависит от возраста, наличия сопутствующих заболеваний, размеров локализации очага, степени и динамики развития. Важно постоянно контролировать больного, проводить профилактические мероприятия во избежание разрастания пораженной зоны.
Источник: BolitGolova.info
Группы риска
Обычно очаговые изменения белого вещества мозга дистрофического характера чаще всего возникают в пожилом возрасте.
льшая часть очагов появляется в течение жизни и в результате гипоксии и ишемии. Также заболеванию подвержены люди, ведущие малоподвижный и нездоровый образ жизни. Играет свою роль и генетическая предрасположенность. В группу риска входят лица, страдающие от повышенного или пониженного давления, диабета, ревматизма, ожирения и атеросклероза. Кроме того, опасность развития патологии грозит эмоциональным личностям, склонным к стрессам.
Белое вещество головного мозга координирует всю человеческую жизнедеятельность. Именно оно связывает различные участки нервной системы. Белое вещество необходимо для совместной работы двух полушарий.
Причины
Очаговое изменение вещества мозга дистрофического характера возникает при ряде болезней разного происхождения:
- Изменения сосудистого генеза: атеросклероз, мигрень, гипертония и т. д.
- Воспалительные заболевания. Рассеянный склероз, болезни Бехчета, Шегрена, воспалительные заболевания кишечника (болезнь Крона).
- Заболевания инфекционного характера. ВИЧ, сифилис, боррелиоз.
- Интоксикации и расстройства метаболизма, отравление угарным газом, дефицит B12.
- Травматические процессы, связанные с лучевой терапией.
- Врожденные заболевания, обусловленные нарушением метаболизма.
К возникновению патологии приводит нарушение кровоснабжения в любом из отделов головного мозга.оно чревато потерей функции мозговой ткани. Чем больше снизился кровоток , тем заметнее последствия. Пример — поражение спинального или церебрального кровотока. Подобные нарушения медленно прогрессируют, но влекут за собой тяжелые последствия.
Признаки
Разными бывают и признаки очаговых изменений вещества мозга дистрофического характера. При очаговых изменениях страдает не весь мозг, а только отдельные его части. Дистрофия тканей наступает в случае недостаточного поступления питательных веществ, необходимых для нормального функционирования нервных систем организма. Речь идет о белках – строительном материале человеческого организма. Белки распадаются на аминокислоты, а те, в свою очередь, стимулируют работу нервной системы. Также для нее необходимы жиры и углеводы – главные источники энергии, необходимой каждому живому существу.
Из витаминов мозг нуждается в B1 (активизирует его работу), B3 (дает энергию на внутриклеточном уровне), B6 (без него сложно представить обменные процессы, кроме того, это еще и своеобразный антидепрессант), B12 (способствует сохранению памяти и помогает оставаться бодрым). Все эти витамины можно получить в достаточном количестве, составив правильный рацион питания.
Начальная стадия
На начальной стадии поражений человеческого мозга признаки болезни практически не проявляются. Больной может жаловаться только на недостаток сил и апатичность. Очаги неполадок в сосудах на этом этапе только зарождаются и их сложно различить.
Вторая стадия
Очаговое изменение вещества мозга дистрофического характера на второй стадии проявляется более серьезными симптомами: у человека усиливается головная боль, снижается способность воспринимать и обрабатывать информацию, появляется звон в ушах, нарушается координация движений, характер становится более раздражительным, агрессивным.
Третья стадия
Когда болезнь достигает третьей стадии развития, патология мозга признается необратимой. Постепенно у больного возникают симптомы деменции, стремительно развиваются параличи и парезы, органы чувств работают со все меньшей эффективностью.
Патологии
Очаговые изменения вещества головного мозга дистрофического характера чаще всего имеют вид таких патологий, как:
- Киста – полость небольшого размера, которую заполняет жидкость. Часто мешает нормальному функционированию соседних участков мозга, так как сдавливает сосуды. Кисты делятся на внутримозговые (церебральные) и арахноидальные. Последняя появляется в мозговой оболочке. Ее возникновению способствует скопление цереброспинальной жидкости и воспалительные процессы. Церебральная возникает на месте мертвой мозговой ткани.
- Некротическое состояние тканей – появляется, когда к участкам мозга по какой-либо причине ухудшается поступление важных питательных веществ. Умершие клетки образуют так называемые мертвые зоны и не регенерируются.
- Гематомы и мозговые рубцы возникают после тяжелых травм или сотрясения мозга. Очаги такого типа приводят повреждениям структурного характера.
Диагностика
Полная картина очаговых изменений вещества мозга дистрофического характера определяется с помощью МРТ-исследования. Эта процедура позволяет увидеть даже маленькие участки преобразований в белом веществе. А они, в свою очередь, приводят к онкологическим заболеваниям и инсульту.
Очаговые дистрофические поражения бывают разных размеров, различаются по месту локализации. Исходя из этого, обследование может показать некоторые виды расстройств.
В полушарии головного мозга обычно диагностируется закупорка жизненно важных артерий вследствие аномалий развития эмбриона или приобретенных атеросклеротических бляшек. Также выявляют грыжу шейного отдела позвоночника.
Изменения в белом веществе головного мозга говорят о гипертонической болезни, врожденных аномалиях развития. В других случаях многочисленные участки патологий мозга могут указывать на предынсультное состояние, старческую деменцию, эпилепсию.
Иногда доктора проводят с больным тесты на выявление наличия когнитивных нарушений. То есть нарушений познавательных функций. Таких, как ориентация в пространстве и времени, понимание внешних процессов, способность к запоминанию информации, рисование, письмо, чтение и т. д.
Очаговое изменение вещества мозга дистрофического характера может развиваться тремя путями:
- В первом случае заболевание имеет ремиттирующий характер. Симптоматика нарастает постепенно, состояние ухудшается, снижается мозговая продуктивность. Но время от времени возникают ремиссии — временные улучшения здоровья, после которых больному опять становится хуже.
- Прогрессирующие очаговые изменения вещества мозга дисциркуляторно дистрофического характера развиваются очень быстро. Каждая стадия болезни занимает не более двух лет, что для органических поражений мозга считается малым сроком.
- Обычно ухудшение состояние человека, страдающего от очаговых изменений, растягивается на многие годы, в итоге приводя к слабоумию.
Следует помнить, что единичные очаговые изменения вещества мозга дистрофического характера часто проявляются и у молодых людей, а единичные повреждения белого вещества у пожилого человека считаются нормой. Структурные нарушения артерий головного мозга по атеросклеротическому типу появляются у 50% пациентов старше 50 лет. По большей части этим страдают гипертоники. Поэтому нужно показать результат МРТ неврологу, чтобы он определил степень тяжести нарушений в мозгу, сопоставив результат МРТ и клиническую картину заболевания.
Диета
На ранних стадиях этого заболевания достаточно пересмотреть свои образ жизни и питание, выбрав более щадящие режим и диету. В рационе советуют снизить потребление животных жиров, а лучше полностью заменить их растительными. Следует употреблять рыбу и морепродукты вместо жирного мяса, урезать количество соли в рационе. Большую пользу принесут свежие овощи и фрукты.
Лечение
Очаговых аномалий огромное количество, поэтому у каждой выявляется своя причина возникновения. Лечение патологий головного мозга основывается на уничтожении тех факторов, которые привели к появлению очагов поражения тканей мозга. Помимо устранения основного заболевания, врач может также назначить витамины и препараты, помогающие бороться с ухудшением мозгового кровотока.
Процесс лечения зависит непосредственно от того, какие соматические неполадки в организме привели к возникновению очагов в головном мозге. При инфекции, например, принимают антибиотики, при травмах — диауретики, противоотечные, противосудорожные препараты. Если поражение мозговой ткани было вызвано нарушением кровообращения, то прописывают ноотропы и коагулянты.
Источник: www.syl.ru
Причины
Существуют следующие причины дистрофии мозга:
- Нейроинфекции: полиомиелит, разновидности инфекционных энцефалитов, бешенство.
- Дегенеративные заболевания: болезнь Пика, болезнь Альцгеймера, болезнь Хантингтона, рассеянный склероз. Недуги сопровождаются постепенным разрушением коркового вещества и проводящих путей.
- Артериальная гипертензия. Высокое давление сосудов ведет к уменьшению ежеминутного объема крови. Нервы страдают из-за нехватки питательных веществ и кислорода.
- Новообразования. Опухоли могут «воровать» часть артерий, забирая у соседнего участка кровь.
- Атеросклероз сосудов.
- Хронические заболевания почек.
- Грыжи спинного мозга. Они сдавливают магистральные артерии.
- Сахарный диабет. Заболевание сопровождается поражением артерий среднего и крупного калибра.
Симптомы
Заболевание проходит три стадии:
- Стадия астении. На этом этапе диагноз дистрофии или дисциркуляторной энцефалопатии ставится редко. Астенический синдром характерен для многих заболеваний, в клинике которых присутствует интоксикационный синдром. Кроме того, большинство психических расстройство также начинаются с астенического синдрома, и часто врачи думают в этом направлении.
Синдром астении проявляется хронической усталостью, вялостью, нежеланием трудиться, сонливостью, раздражительностью, нарушением сна, головокружением и головными болями. Специфических симптомов нет. - Вторая стадия. Характеризуется прогрессией предыдущих симптомов. Ухудшается умственная деятельность: снижается скорость мышления, уменьшается объем памяти и точность воспроизведения информации, снижается концентрация внимания. Расстраивается речь: она становится неразборчивой. Больной «мямлит» и говорит тихо. Окружающим с трудом удается его расслышать. Частично нарушается координация: сложные манипуляции теряют точность.
- Исход болезни. Нарастают дисциркуляторно-дистрофические изменения головного мозга. В клинической картине заболевания появляется инсульт – острое нарушение кровообращения в мозгу, характеризующееся специфической очаговой симптоматикой и грубыми нарушениями психических и неврологических функций. Нередко инсульт приводит к смерти больного.
Общемозговые симптомы инсульта проявляются нарушением сознания, заторможенности и вялости. Больной медленно реагирует на внешние раздражители. Пациент жалуется на сильную головную боль. Наблюдается тошнота и рвота. Появляется потливость, сильное сердцебиение, сухость слизистых оболочек.
Очаговая симптоматика определяется локализацией поражения. Например, если кровоизлияние произошло в двигательных центрах, в клинике наблюдаются двигательные расстройства: вялый парез или паралич конечностей. Чаще всего при любых инсультах проявляются нарушения глазодвигательных функций и чувствительности. Речь: слова произносятся с трудом, речь нечленораздельная.
Дистрофические изменения головного мозга диагностируются с помощью критерий по Левину (2007 г.): Лечение: Источник: sortmozg.com ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ Тактика лечения: Тактика лечения направлена на замедление развития патологического процесса, заместительную терапию, коррекцию двигательных нарушений, купирование эпилептических приступов. Неспецифическое лечение (симптоматическое) – назначается в зависимости от клинических проявлений заболевания. При спастичности скелетных мышц в результате поражения пирамидных путей в белом веществе мозга и при болезненных мышечных спазмах назначают препараты, снижающие мышечный тонус ((Баклофен нет регистрации в РК [46], Тизанидин [47-49]). При судорогах и бессудорожных эпилептических приступах рекомендуется противоэпилептические препараты: Иммуномодулирующие препараты [68-71,75]: Противовирусные препараты [5,34,35,41]: Гормональная терапия: [67,75] Препараты, снижающие мышечный тонус [47-49]: Тизанидин начальная доза 0,03 мг/кг/сут, повышать дозу по 0,03-0,05 мг/кг/сут с шагом в три дня до 0,75 мг/кг/сутки. Детям с 12 лет — внутрь, по 2-4 мг 3 раза в день; в тяжелых случаях дополнительно на ночь назначают 2-4 мг. Обычно оптимальный терапевтический эффект достигается при суточной дозе от 12 до 24 мг, распределенной на 3 или 4 приема через равные промежутки времени. Максимальная суточная доза 36 мг. Пациентам с почечной недостаточностью рекомендуемая начальная доза 2 мг 1 раз в сутки. Повышение дозы проводят постепенно, медленно, с учетом переносимости и эффективности. Противосудорожная терапия [50-61]: Карбамазепин – начальная доза дети старше 12 лет 100-200 мг в день в 1-2 приема, постепенно увеличивая дозу медленно с шагом 100-200 мг каждые две недели; поддерживающая доза 0,8-1,2 г в день в разделенных дозах, максимальная доза 2 г в день, дети 6-10 лет 400-600мг, 10-15 лет 0,6-1 г в день. Дети до 6 лет терапевтическая доза 10-20 мг/кг/сутки, начинать с 5 мг/кг/сутки. Концентрация в плазме для оптимального ответа 4-12 мг/л (20-50 мкмоль/л). Леветирацетам – начальная доза дети старше 12 лет 250 мг один раз в день, увеличение дозы через 1-2 недели до 250 мг два раза в день, в дальнейшем доза может увеличиваться на 250 мг каждые 2 недели, в зависимости от клинического ответа на терапию. Максимальная суточная доза 1,5 г дважды в сутки; Дети старше 6 месяцев с массой тела менее 50 кг, начальная доза 10 мг/кг один раз в день, увеличение через каждые 2 недели на 10 мг/кг дважды в день, максимальная доза 30 мг/кг дважды в день; дети 1-6 месяцев, начальная доза 7 мг/кг один раз в день, увеличение через каждые 2 недели на 7 мг/кг дважды в день, максимальная доза 21 мг/кг дважды в день; Клоназепам – первоначальная доза у детей в возрасте от 1 до 5 лет составляет 0,25 мг/сутки, у старших детей — 0,5 мг/сутки. Поддерживающая доза: от 1 до 5 лет: 1-2 мг/сутки; от 6 до 16 лет: 2-4 мг/сутки. Суточную дозу следует разделить на 3 или 4 части, применяемые в одинаковых промежутках времени. До времени определения оптимальной дозировки, дети должны получать таблетки содержащие действующее вещество в дозе 0,5 мг. Дети до года- начальная доза с 0,01 мг/кг/сутки увеличить до 0, 05 мг/кг/сутки , увеличивать каждые 3 дня , разделенные на 2-3 приема. Габапентин – дети старше 12 лет, 300 мг один раз в сутки в 1-й день, 300 мг 2 раза в сутки на 2-й день, а затем 300 мг 3 раза в сутки на 3-й день/первоначально 300 мг 3 раза в сутки в 1 день, затем доза увеличивается в зависимости от реакции с шагом 300 мг ( в 3 приема) каждые 2-3 дня; обычная доза 0, 9-3,6 г в сутки в 3 приема, максимальная доза 4,8 г в день в 3 приема; дети 6-12 лет (только дополнительная терапия), начальная доза 10 мг/кг один раз в день в 1 день (макс 300 мг), затем 10 мг/кг (максимально 300 мг) дважды в день на 2 день, а затем 10 мг/кг (максимально 300 мг) 3 раза в день на 3 день; обычная доза 25-35 мг /кг в день в 3 приема, максимальная доза 70 мг /кг в день в 3 приема; Дети 2-6 лет (только дополнительная терапия), начальная доза 10 мг/кг один раз в день в 1 день, затем 10 мг/кг дважды в день на 2 день, а затем 10 мг/кг 3 раза в день на 3 день; обычная доза 30-70 мг /кг в день в 3 приема; Ламотриджин дети старше 12 лет, начальная доза 25 мг один раз в сутки в течение 2 недель, в дальнейшем доза повышается до 50 мг с приемом один раз в сутки в течение 2 недель. Затем дозу следует увеличивать на 50-100 мг каждые 1-2 недели, пока не будет достигнут оптимальный терапевтический эффект. Стандартная поддерживающая доза составляет 100-200 мг в сутки в один/два приема. Дети в возрасте 2-12 лет, начальная доза 0,3 мг/кг/день, в один/два приема в течение 2 недель; в дальнейшем — 0,6 мг/кг/день, в один/два приема в течение следующих 2 недель. Доза препарата может быть увеличена максимум на 0,6 мг/кг/день каждые 1-2 недели до достижения оптимальной поддерживающей дозы. Стандартная поддерживающая доза 1-10 мг/кг в сутки, в один/в два приема. Во избежание появления сыпи начальная доза и последующие дозы не должны превышать рекомендованные; Комбинированная терапия с вальпроатом [ 50] Источник: diseases.medelement.com Пожалуй, главной причиной очаговых изменений вещества мозга у взрослых людей можно считать возрастной фактор, а также сопутствующие ему заболевания. С годами происходит естественное старение всех тканей организма, в том числе, и мозга, который несколько уменьшается в размерах, клетки его атрофируются, местами заметны структурные изменения нейронов вследствие недостаточного питания. Возрастное ослабление кровотока, замедление метаболических процессов способствуют появлению микроскопических признаков дегенерации в ткани мозга — очаговые изменения вещества мозга дистрофического характера. Появление так называемых гематоксилиновых шаров (амилоидных телец) напрямую связывают с дегенеративными изменениями, а сами образования представляют собой некогда активные нейроны, потерявшие ядро и накопившие в себе продукты белкового обмена. Амилоидные тельца не рассасываются, они существуют много лет и обнаруживаются после смерти диффузно по всему мозгу, но преимущественно — вокруг боковых желудочков и сосудов. Их считают одним из проявлений старческой энцефалопатии, и особенно много их при деменции. Гематоксилиновые шары могут образовываться также в очагах некроза, то есть после перенесенных инфарктов мозга любой этиологии, или травм. В этом случае изменение носит локальный характер и выявляется там, где ткань мозга была наиболее повреждена. Помимо естественной дегенерации, у возрастных пациентов заметный отпечаток на структуру мозга накладывает сопутствующая патология в виде артериальной гипертензии и атеросклеротического поражения сосудов. Эти заболевания ведут к диффузной ишемии, дистрофии и гибели как отдельных нейронов, так и целых их групп, подчас весьма обширных. В основе очаговых изменений сосудистого генеза лежит тотальное или частичное нарушение кровотока в отдельных участках мозга. На фоне гипертонии страдает прежде всего артериальное русло. Мелкие артерии и артериолы испытывают постоянное напряжение, спазмируются, стенки их утолщаются и уплотняются, а результатом становятся гипоксия и атрофия нервной ткани. При атеросклерозе также возможно диффузное поражение мозга с формированием рассеянных очагов атрофии, а в тяжелых случаях происходит инсульт по типу инфаркта, и очаговые изменения носят локальный характер. Очаговые изменения вещества мозга дисциркуляторного характера как раз и связывают с гипертонией и атеросклерозом, которыми страдает едва ли не каждый пожилой житель планеты. Они выявляются на МРТ в виде рассеянных участков разрежения мозговой ткани в белом веществе. Очаговые изменения постишемического характера вызваны предшествующей тяжелой ишемией с некрозом мозговой ткани. Такие изменения свойственны для инфарктов мозга и кровоизлияний на фоне гипертонии, атеросклероза, тромбоза или эмболии сосудистого русла мозга. Они носят локальный характер в зависимости от расположения участка гибели нейронов, могут быть едва заметными или довольно крупными. Помимо естественного старения и сосудистых изменений, к очаговому повреждению мозговой ткани могут приводить и другие причины: Воспалительные процессы и иммунопатология — рассеянный склероз, саркоидоз, васкулиты при ревматических болезнях (системная красная волчанка, например) — возникает как демиелинизация (потеря оболочек отростками клеток), так и расстройство микроциркуляции с ишемией; Острые и хронические интоксикации наркотическими веществами, алкоголем, угарным газом — происходит диффузная необратимая дистрофия и гибель нейронов; Как правило, о наличии очаговых изменений в веществе мозга становится известно после того, как пациент прошел МРТ. Для уточнения характера поражения и дифференциальной диагностики исследование может быть проведено с контрастированием. Множественные очаговые изменения более характерны для инфекций, врожденной патологии, сосудистых расстройств и дисметаболических процессов, рассеянного склероза, тогда как единичные очаговые изменения возникают после перенесенных инсультов, перинатальных поражений, отдельных видов травм, метастазировании опухолей. Очаговые изменения вещества мозга дистрофического характера на фоне возрастной инволюции представлены МР-признаками: Множественные очаговые изменения дисциркуляторного характера имеют характерное глубокое расположение в белом веществе мозга. Описанные изменения будут более выражены, а симптоматика энцефалопатии прогрессирующей при сопутствующей возрасту гипертонии. В зависимости от распространенности возрастных изменений выделяют: Очаговые изменения белого вещества мозга вследствие нарушения сосудистой трофики — наиболее частое явление при анализе МР-томограмм у возрастных пациентов. Причиной их считают хроническую гипоксию и дистрофию на фоне поражения мелких артерий и артериол. МР-признаки поражения сосудистого генеза: Описанная картина может напоминать таковую при возрастной атрофии, поэтому связывать ее с дисциркуляторной энцефалопатией можно только при наличии соответствующей симптоматики. Лакунарные инфаркты обычно возникают на фоне атеросклеротического поражения сосудов мозга. Как атеросклероз, так и гипертония дают сходные изменения на МРТ при хроническом течении, могут сочетаться и характерны для людей после 50-летия. Заболевания, сопровождающиеся демиелинизацией и диффузным дистрофическим процессом, нередко требуют тщательной дифференциальной диагностики с учетом симптоматики и анамнеза. Так, саркоидоз может симулировать самую разную патологию, включая рассеянный склероз, и требует проведения МРТ с контрастированием, которая показывает характерные очаговые изменения в базальных ядрах и оболочках мозга. При лайм-боррелиозе важнейшими фактами считаются укус клеща незадолго до появления неврологической симптоматики и кожная сыпь. Очаговые изменения в мозге похожи на таковые при рассеянном склерозе, имеют размеры не более 3 мм и сочетаются с изменениями в спинном мозге. Диагностика и лечение
Диагностика и лечение
Немедикаментозное лечение:
· индивидуальные занятия с логопедом;
· занятия с психологом;
· ЛФК;
· массаж;
· физиолечение.
Медикаментозное лечение
Специфическое лечение – назначается в зависимости от этиологического фактора (иммуноглобулины, противовирусные препараты, кортикостероиды).
Перечень основных лекарственных средств
Иммуноглобулин (для внесосудистого/внутривенного введения)
Иммуноглобулин следует вводить внутривенно со скоростью не более 1,4 мл/кг/ч в течение 30 минут. В случае хорошей переносимости, скорость введения постепенно можно увеличить до максимальной 1,9 мл/кг/ч на оставшееся время введения. Необходимо от 3 до 6 месяцев после начала терапии, чтобы достичь равновесного состояния. Рекомендуемая начальная однократная доза составляет 0,4 – 0,8 г/кг, затем не менее 0,2 г/кг каждые 3-4 недели, доза требуемая для достижения минимального уровня 5-6 г/л составляет приблизительно 0,2 – 0,8 г/кг/месяц, интервал между введениями при достижении устойчивого состояния составляет 3 — 4 недели. Стандартный курс лечения включает внутривенное введение препарата в дозе 0,4 г на 1 кг массы ежедневно в течение 5 дней. При недостаточной эффективности курс повторяют в половинной дозе.
Ацикловир у новорожденных детей до 3 месяцев 20 мг/кг каждые 8 часов внутривенно, от 3 месяцев до 12 месяцев 250 мг/м 2 раза каждые 8 часов, детям старше 12 лет 5 мг/кг каждые 8 часов, доза удваивается при вовлечении ЦНС.
Валацикловир с 12 лет с сохраненным иммунитетом валацикловир назначается в дозе 500 мг 2 раза в сутки. В случае рецидивов лечение должно продолжаться 3 или 5 дней.
NB! Более длительная индукционная терапия повышает риск токсичности для костного мозга.
Дексаметазон дети с 12 лет от 4 до 20 мг/кг 3-4 раза/сут, максимальная суточная доза 80 мг до 3-4 суток, затем поддерживающая терапия пероральной форме, при достижении эффекта дозу снижают на протяжении нескольких дней до достижения поддерживающей дозы/до прекращения лечения при непрерывном наблюдении за пациентом. При эпилептическом статусе пульс-терапия 3 дня доза 2 мг/кг-1-й день, 1,5 мг/кг -2-й день и 1,0 мг/кг- 3-й день с последующим назначением преднизолона 1мг/кг /сутки 1 месяц.
Преднизолон дети 6-12 лет 25 мг/сутки, старше 12 лет — 25-40 мг/сутки. Внутрь 20-30 мг в сутки с постепенным переходом на поддерживающую суточную дозу в 5-10 мг. Детям 6-12 лет 75% от взрослой дозы в 12 лет, 50%- в 7 лет и 25% — в 1 год.
Перорально10–20 мг ежедневно (при тяжелых заболеваниях до 60 мг ежедневно), предпочтительно принимать утром после завтрака, рекомендуется снижение дозы в течение нескольких дней. Обычная поддерживающая доза 2,5 -15 мг в сутки, но возможно и более высокие дозы.
Метилпреднизолон в/в капельно по 30 мг/кг, не менее 30 минут, можно повторять каждые 4 –6 часов в течение 2 суток (48 часов).
Заместительная терапия: Имиглюцераза 60 Ед/кг в месяц, вводят 1 раз в 2 недели, при тяжелых формах дозу можно увеличить до 120 Ед/кг в месяц [62], Миглустат по 100 мг 2 раза в день пожизненно[63-65] (нет регистрации в РК)
Вальпроевая кислота – детям старше 12 лет -начальная доза 600 мг в день в 1-2 приема, постепенно увеличивая дозу с шагом 150-300 мг каждые 3 дня; поддерживающая доза 1-2 г в день (20-30 мг / кг в день), максимальная доза 2,5 г в день; дети 1 месяц-12 лет начальная доза 10-15 мг / кг (максимальная 600 мг) в день в 1-2 приема; поддерживающая доза 25-30 мг/кг в день в 2 приема; Для внутривенного введения дети старше 12 лет начальная доза 10мг/кг (обычно 400-800 мг) в течении 3-5 минут, а затем в виде внутривенной инфузии/внутривенной инъекции (по 3-5 минут) в 2-4 разделенных дозах/путем непрерывной инфузии до максимальной дозы 2,5 г в день; обычный диапазон доз 1-2 г в день (20-30 мг/кг в день), дети 1 месяц-12 лет 10 мг/кг в течении 3-5 минут, а затем в виде внутривенной инфузии или внутривенной инъекции (по 3-5 минут) в 2-4 разделенных дозах или путем непрерывной инфузии до обычного диапазона 20-40 мг/кг в день (при приеме дозы выше 40 мг/кг в день необходимо мониторировать биохимические показатели крови);
NB! Если ребенок плохо переносит схемы титрования, рекомендованные выше, то возможно использование более длительного интервала между увеличением дозы.
дети 2-12 лет, начальная доза 0,15 мг/кг один раз в сутки в течение 2 недель, в дальнейшем — 0,3 мг/кг в сутки в один прием в течение 2 недель. Затем доза должна быть увеличена максимально на 0,3 мг/кг каждые 1-2 недели, до достижения оптимального терапевтического эффекта, стандартная поддерживающая доза при этом составляет 1-5 мг/кг в сутки в один/в два приема. Максимальная суточная доза — 200 мг/сут. Комбинированная терапия в сочетании с препаратами, индуцирующими печеночные ферменты без вальпроата дети 2-12 лет начальная доза 0,6 мг/кг два раза в сутки в течение 2 недель, в дальнейшем – 1,2 мг/кг в сутки в два приема в течение 2 недель. Затем доза должна быть увеличена максимально на 1,2 мг/кг каждые 1-2 недели, до достижения оптимального терапевтического эффекта, стандартная поддерживающая доза при этом составляет 5-15 мг/кг в сутки в один/в два приема. Максимальная суточная доза — 400 мг/сут;
Терапия в сочетании с другими медицинскими препаратами, не оказывающих значимого ингибирующего действия на ферменты печени (без вальпроата) дети 2-12 лет, начальная доза 0,3 мг/кг/день, принимаемая в один/два приема в течение 2 недель; в дальнейшем — 0,6 мг/кг/день, также в один/два приема в течение следующих 2 недель. Доза препарата может быть увеличена максимум на 0,6 мг/кг/день каждые 1-2 недели до достижения оптимальной поддерживающей дозы. Стандартная поддерживающая доза составляет 1-10 мг/кг в сутки, принимаемая в один/в два приема. Максимальная суточная доза — 200 мг/сут;
Топирамат монотерапия дети в возрасте 6-18 лет, начальная доза 0,5-1 мг/кг (макс 25 мг) на ночь в течение первой недели. Затем дозировку необходимо увеличить в течение 1/2 недель по 0,5 или 1 мг/кг/сутки (макс 50 мг), вводимыми двумя равными дозами. Дозировка и степень титрования дозы зависят от клинического исхода. Обычная доза 100 мг в день в два приема, максимальная доза 15 мг/кг (макс 500мг) в день; Дополнительные терапии дети в возрасте 2-18 лет,начальная доза 1-3 мг/кг (макс 25 мг) на ночь в течение первой недели. Затем дозировку необходимо увеличить в течение 1/2 недель на 1 -3 мг/кг/сутки (макс 50 мг) в два приема в день. После поэтапного увеличпения, устанавливается доза из расчета 5-9 мг/кг в день в 2 приема; максимум 15 мг/кг (макс. 400 мг) в день;
Диазепам – дети от 30 дней до 5 лет — в/в (медленно) 0,2-0,5 мг каждые 2-5 мин до максимальной дозы 5 мг, от 5 лет и старше — 1 мг каждые 2-5 мин до максимальной дозы 10 мг; при необходимости лечение можно повторить через 2-4 ч. У младенцев начальная доза 0,1-0,3 мг/кг в/в с интервалами 1-4 ч/ или в виде в/в вливания 4-10 мг/кг/сут.
Перечень дополнительных лекарственных средств [66,72,73,74]
Ангиопротекторы с целью улучшения мозгового кровообращения:
Витамины группы «В»:
· тиамин хлорид;
· пиридоксин гидрохлорид;
· цианокобаламин.
Хирургическое лечение: нет.
Другие виды лечения:
Терапия плазмафереза:
Показания:
· при аутоиммунных заболеваниях, когда необходимо быстрое удаление антител;
· при отсутствии эффекта от глюкокортикоидов (выведения эндотоксинов, удаляет некомпетентные компоненты гуморального иммунитета, аллергены, аутоантитела и иммунные комплексы при аутоиммунных заболеваниях).
Виды терапии плазмафереза:
· терапевтический плазмаферез;
· мембранный плазмаферез;
· каскадный плазмаферез.
Основные методы терапии плазмафереза:
· фильтрационный;
· гравитационный.
Показания для консультации специалистов:
· консультация окулиста – исследование глазного дна, полей зрения при офтальмологических нарушениях (при демиелинизирующих болезнях у детей проявляются частичной/полной атрофией дисков зрительных нервов, волнообразным/постоянным снижением остроты зрения, реже сужение полей зрения);
· консультация психолога – выявляет уровень и степень психо-речевого дефекта, проводит психологическую коррекцию при психических отклонениях;
· консультация кардиолога – диагностирует степень сопутствующих сердечно-сосудистых нарушений, проводит их коррекцию;
· консультация педиатра – диагностирует сопутствующие нарушения со стороны других органов и систем, проводит их коррекцию;
· консультация ортопеда – при наличии контрактур в крупных суставах вследствие двигательных спастических нарушений;
· консультация нейрохирурга – при нейрохирургическом вмешательстве при грубом дефекте в тканях головного мозга;
· консультация врача ЛФК – подбирает комплекс упражнений для коррекции двигательных нарушений;
· консультация физиотерапевта – подбирает физиотерапевтические методы коррекции двигательных нарушений;
· консультация инфекциониста – для диагностики/исключения острой и вялотекущей инфекции головного мозга, подбора терапии.
Показания для перевода в отделение интенсивной терапии и реанимации:
· судороги/нарушение сознания;
· острая сердечная и/или дыхательная недостаточность.
Индикаторы эффективности лечения:
· улучшение самочувствия;
· уменьшение гиперкинезов и спастики;
· улучшение мышечного тонуса;
· увеличение объема активных движений;
· купирование/урежение судорог.
Дальнейшее ведение:
· диспансерное наблюдение невропатолога по месту жительства;
· при эпилептическом синдроме регулярный длительный прием антиконвульсантов.Причины появления очаговых изменений в мозге

Особенности МР-диагностики очаговых изменений вещества мозга
Естественная дистрофия при старении

Изменения дисциркуляторного характера
Проявления очаговых изменений вещества мозга
Головной мозг снабжается кровью из двух сосудистых бассейнов — сонных и позвоночных артерий, которые уже в полости черепа имеют анастомозы и образуют Виллизиев круг. Возможность перетока крови из одной половины мозга в другую считается важнейшим физиологическим механизмом, позволяющим компенсировать сосудистые расстройства, поэтому клиника диффузных мелкоочаговых изменений появляется далеко не сразу и не у всех.

Вместе с тем, мозг очень чувствителен к гипоксии, поэтому длительная гипертония с поражением артериальной сети, атеросклероз, затрудняющий кровоток, воспалительные изменения сосудов и даже остеохондроз могут привести к необратимым последствиям и гибели клеток.
Поскольку очаговые изменения мозговой ткани возникают в связи с самыми разными причинами, то и симптоматика может быть различной. Дисциркуляторные и старческие изменения имеют сходные черты, но стоит помнить, что очаги у относительно здоровых людей вряд ли будут иметь какие-либо проявления.
Часто изменения в ткани мозга вообще никак не проявляются, а у пожилых пациентов и вовсе расцениваются как возрастная норма, поэтому при любом заключении МРТ трактовать его результат должен опытный врач-невролог в соответствии с симптоматикой и возрастом пациента.
Если в заключении указаны очаговые изменения, но при этом нет никаких признаков неблагополучия, то и лечить их не нужно, однако показаться врачу и периодически контролировать МР-картину в мозге все же придется.
Нередко пациенты с очаговыми изменениями жалуются на упорные головные боли, которые тоже совершенно необязательно связаны с выявленными изменениями. Всегда следует исключать другие причины, прежде чем начинать «бороться» с МР-картиной.
В случаях, когда у пациента уже диагностирована артериальная гипертензия, атеросклероз сосудов мозга или шеи, диабет или их сочетания, весьма вероятно, что МРТ покажет соответствующие очаговые изменения. Симптоматика при этом может складываться из:
- Расстройств эмоциональной сферы — раздражительность, переменчивость настроения, склонность к апатии и депрессии;
- Бессонницы ночью, сонливости днем, нарушения суточных ритмов;
- Снижения умственной работоспособности, памяти, внимания, интеллекта;
- Частых головных болей, головокружения;
- Расстройств двигательной сферы (парезы, параличи) и чувствительности.

Начальные признаки дисциркуляторных и гипоксических изменений не всегда вызывают беспокойство у пациентов. Слабость, чувство усталости, плохое настроение и головную боль нередко связывают со стрессами, переутомлением на работе и даже плохой погодой.
По мере прогрессирования диффузных изменений мозга отчетливее становятся поведенческие неадекватные реакции, изменяется психика, страдает общение с близкими. В тяжелых случаях сосудистой деменции становится невозможным самообслуживание и самостоятельное существование, нарушается работа тазовых органов, возможны парезы отдельных групп мышц.
Когнитивные нарушения практически всегда сопутствуют возрастным дегенеративным процессам с дистрофией мозга. Тяжелая деменция сосудистого генеза с множественными глубокими очагами разрежения нервной ткани и атрофией коры сопровождается нарушением памяти, снижением мыслительной активности, дезориентацией во времени и пространстве, невозможностью решения не только интеллектуальных, но и простых бытовых задач. Пациент перестает узнавать близких, теряет способность воспроизводить членораздельную и осмысленную речь, впадает в депрессию, но может быть агрессивным.
На фоне когнитивных и эмоциональных расстройств прогрессирует патология двигательной сферы: походка становится неустойчивой, появляется дрожание конечностей, нарушается глотание, усиливаются парезы вплоть до паралича.
Очаговые изменения постишемического характера обычно связаны с инсультами, перенесенными в прошлом, поэтому среди симптомов — парезы и параличи, расстройства зрения, речи, мелкой моторики, интеллекта.
В некоторых источниках очаговые изменения делят на постишемические, дисциркуляторные и дистрофические. Нужно понимать, что это деление весьма условно и далеко не всегда отражает симптоматику и прогноз для больного. Во многих случаях дистрофические возрастные изменения сопутствуют дисциркуляторным из-за гипертонии или атеросклероза, а постишемические очаги вполне могут возникнуть при уже имеющихся рассеянных сосудистого генеза. Появление новых участков разрушения нейронов будет усугублять проявления уже имеющейся патологии.
Что делать, если на МРТ есть признаки очаговых поражений?
Вопрос, что делать при наличии очаговых изменений вещества мозга на МРТ, больше всего беспокоит тех людей, у которых никаких значимых неврологических симптомов вообще нет. Оно и понятно: при гипертензии или атеросклерозе лечение уже, скорее всего, назначено, а если симптомов нет, то что и как лечить?

Сами по себе очаги изменений не лечатся, тактика врачей направлена на основную причину патологии — повышенное давление, атеросклеротические изменения, метаболические расстройства, инфекция, опухоль и т. д.
При возрастных дистрофических и дисциркуляторных изменениях специалисты рекомендуют прием препаратов, назначенных неврологом или терапевтом (гипотензивные, статины, антиагреганты, антидепрессанты, ноотропы и др.), а также изменение образа жизни:
- Полноценный отдых и ночной сон;
- Рациональное питание с ограничением сладостей, жирных, соленых, острых блюд, кофе;
- Исключение вредных привычек;
- Двигательная активность, прогулки, посильные занятия спортом.
Важно понимать, что уже имеющиеся очаговые изменения никуда не исчезнут, однако посредством образа жизни, контроля показателей крови и давления можно существенно снизить риск ишемии и некроза, прогрессирования дистрофических и атрофических процессов, продлевая при этом активную жизнедеятельность и работоспособность на годы.
Видео: о диагностике очаговых изменений
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник: sosudinfo.ru
